Resumos
OBJETIVO: Diante de um paciente portador de hiperparatiroidismo primário com indicação de tratamento cirúrgico, a localização pré-operatória da paratiroide é de fundamental importância para definir a melhor abordagem cirúrgica. MATERIAIS E MÉTODOS: A realização adicional de imagens SPECT e da cintilografia com 99mTc durante a cintilografia das paratiroides com Setamibi não é rotina em nosso meio, sendo comum a aquisição apenas das imagens planas − precoce (15 minutos) e tardia (2 horas). RESULTADOS: Na nossa experiência, tem-se percebido que a realização do protocolo completo contribui de maneira decisiva na sensibilidade da localização pré-operatória da paratiroide. CONCLUSÃO: A aplicação completa de todos os métodos cintilográficos disponíveis (SPECT e 99mTc) e a análise cuidadosa das imagens em um contexto multidisciplinar podem aumentar a acurácia da cintilografia das paratiroides.
Paratiroide; cintilografia; MIBI; localização; hiperparatiroidismo primário
OBJECTIVE: In patients with primary hyperparathyroidism, candidates for surgical intervention, the parathyroid pre-operative localization is of fundamental importance in planning the appropriate surgical approach. MATERIALS AND METHODS: The additional acquisition of SPECT and Technetium-99m images, during parathyroid scintigraphy with Sestamibi, is not common practice. Usually, only planar image acquisition, 15 minutes prior and 2 hours after radiopharmaceutical administration, is performed. RESULTS: In our experience, the complete protocol in parathyroid scintigraphy increases the accuracy of pre-operative parathyroid localization. CONCLUSION: The complete utilization of all available nuclear medicine methods (SPECT e 99mTc) and image interpretation in a multidisciplinary context can improve the accuracy of parathyroid scintigraphy.
Parathyroid; scintigraphy; MIBI; localization; primary hyperparathyroidism
ARTIGO ORIGINAL
Importância da complementação com SPECT e 99mTc na cintilografia das paratiroides e da correlação clínica, laboratorial, ultrassonográfica e citológica na localização pré-operatória do adenoma de paratiroide ensaio pictórico
Importance of parathyroid SPECT and 99mTc scintigraphy, and of clinical, laboratorial, ultrasonographic and citologic correlation in the pre-operative localization of the parathyroid adenoma pictorial assay
Marco Antônio Condé de OliveiraI; Sérgio Setsuo MaedaII; Patrícia DreyerII; Alberto LoboIII; Victor Piana de AndradeIV; Ana O. HoffV; Rosa Paula Mello BiscollaV; Paola SmanioI; Cynthia M. A. BrandãoII; José G. VieiraV
IServiços de Medicina Nuclear, Fleury Medicina e Saúde, São Paulo, SP, Brasil
IIDensitometria Óssea, Fleury Medicina e Saúde, São Paulo, SP, Brasil
IIIRadiologia, Fleury Medicina e Saúde, São Paulo, SP, Brasil
IVPatologia, Fleury Medicina e Saúde, São Paulo, SP, Brasil
VEndocrinologia, Fleury Medicina e Saúde, São Paulo, SP, Brasil
Correspondência para Correspondência para: Marco Antônio Condé de Oliveira Fleury Medicina e Saúde Seção de Medicina Nuclear Rua Cincinato Braga 282 01333-910 − São Paulo, SP, Brasil marco.oliveira@fleury.com.br
RESUMO
OBJETIVO: Diante de um paciente portador de hiperparatiroidismo primário com indicação de tratamento cirúrgico, a localização pré-operatória da paratiroide é de fundamental importância para definir a melhor abordagem cirúrgica.
MATERIAIS E MÉTODOS: A realização adicional de imagens SPECT e da cintilografia com 99mTc durante a cintilografia das paratiroides com Setamibi não é rotina em nosso meio, sendo comum a aquisição apenas das imagens planas − precoce (15 minutos) e tardia (2 horas).
RESULTADOS: Na nossa experiência, tem-se percebido que a realização do protocolo completo contribui de maneira decisiva na sensibilidade da localização pré-operatória da paratiroide.
CONCLUSÃO: A aplicação completa de todos os métodos cintilográficos disponíveis (SPECT e 99mTc) e a análise cuidadosa das imagens em um contexto multidisciplinar podem aumentar a acurácia da cintilografia das paratiroides. Arq Bras Endocrinol Metab. 2010;54(4):352-61
Descritores: Paratiroide; cintilografia; MIBI; localização; hiperparatiroidismo primário
ABSTRACT
OBJECTIVE: In patients with primary hyperparathyroidism, candidates for surgical intervention, the parathyroid pre-operative localization is of fundamental importance in planning the appropriate surgical approach.
MATERIALS AND METHODS: The additional acquisition of SPECT and Technetium-99m images, during parathyroid scintigraphy with Sestamibi, is not common practice. Usually, only planar image acquisition, 15 minutes prior and 2 hours after radiopharmaceutical administration, is performed.
RESULTS: In our experience, the complete protocol in parathyroid scintigraphy increases the accuracy of pre-operative parathyroid localization.
CONCLUSION: The complete utilization of all available nuclear medicine methods (SPECT e 99mTc) and image interpretation in a multidisciplinary context can improve the accuracy of parathyroid scintigraphy. Arq Bras Endocrinol Metab. 2010;54(4):352-61
Keywords: Parathyroid; scintigraphy; MIBI; localization; primary hyperparathyroidism
INTRODUÇÃO
O hiperparatiroidismo primário é caracterizado pela presença de aumento e hiperfunção de uma ou mais glândulas paratiroidianas na ausência de um estímulo fisiológico conhecido. O diagnóstico de hiperparatiroidismo primário deve ser considerado quando há uma concentração de hormônio paratiroidiano (PTH) inapropriadamente alta para uma concentração correspondente de calcemia. É uma endocrinopatia frequente com incidência aproximada de 42 por 100.000, e a prevalência de até 4 casos por 1.000 mulheres com mais de 60 anos. O hiperparatiroidismo primário é cerca de duas a três vezes mais frequente em mulheres que em homens (1 ). Com relação à etiologia, cerca de 80% dos casos apresentam adenoma único de paratiroide e, em 15% dos casos, há hiperplasia das glândulas. O carcinoma é condição bastante rara (1% a 2% dos casos).
O diagnóstico deve ser baseado nos achados laboratoriais em que há concomitância de hipercalcemia e nível de PTH inapropriadamente normal ou elevado. Porém, a hipercalcemia pode estar ausente nos casos em que há associação com deficiência de vitamina D. Portanto, a dosagem de vitamina D deve ser realizada em todos os pacientes com suspeita de hiperparatiroidismo primário e sua deficiência, corrigida a fim de se evitar erros na interpretação do quadro bioquímico (2). Além disso, a avaliação da função renal também é importante, pois pode ser fator de alteração das concentrações de PTH.
Nos últimos anos, devido à solicitação mais rotineira do cálcio total (CA) e do cálcio iônico (CAION), o diagnóstico de hiperparatiroidismo primário tem sido feito cada vez mais em pacientes assintomáticos (3). Dessa forma, os quadros sintomáticos de litíase renal, tumores marrons e displasia fibrosa cística tornaram-se menos frequentes. Por outro lado, queixas neuropsiquiátricas como letargia, fadiga, depressão e dificuldade de concentração são comuns, mas geralmente subavaliadas. Em alguns pacientes, a paratiroidectomia pode induzir melhora desses sintomas (4).
O tratamento cirúrgico no hiperparatiroidismo primário deve ser realizado na doença sintomática e em pacientes assintomáticos na dependência de alguns critérios. Esses critérios, baseados anteriormente nos guidelines do National Institute of Health (NIH) de 2002, foram revisados em Workshop Internacional em 2008 e publicados recentemente (2). Manteve-se a indicação cirúrgica para casos de hiperparatiroidismo primário assintomáticos com idade menor que 50 anos e calcemia (CA) 1 mg/dL acima do valor máximo para cálcio total.
A hipercalciúria, na ausência de litíase renal, não mais constitui indicação de paratiroidectomia. Esse achado é um dos muitos fatores que influenciam na predisposição a cálculos e seu valor varia com raça, idade e sexo, não sendo suficiente para predizer risco de litíase no hiperparatiroidismo primário.
O clearance de creatinina (Cl Creat) < 60 ml/min passa a indicar cirurgia em oposição ao antigo critério de redução de mais de 30% para valores ajustados de idade de sexo. Embora a queda no Cl Creat abaixo de 60 ml/min possa ser observada em indivíduos com idade avançada ou outras patologias que não o hiperparatiroidismo primário, a redução da função renal abaixo desse limite estimula secundariamente o PTH, que pode influenciar negativamente as repercussões do hiperparatiroidismo primário existentes.
A presença de osteoporose (T-score < -2,5 desvios-padrão) em coluna lombar, colo femoral, fêmur total ou diáfise do rádio (obtida por meio da realização de densitometria óssea) permanece como indicação cirúrgica. A presença de fratura por fragilidade foi incluída como critério independente do resultado da densitometria óssea.
Quando há indicação da abordagem cirúrgica, a paratiroidectomia tem altas taxas de sucesso em mãos cirúrgicas experientes (mais de 90% dos casos). A exploração cervical bilateral sem exames de imagem pré-operatórios pode estar associada a maior risco de complicações relacionadas à lesão do nervo laríngeo recorrente, sangramento, hipocalcemia transitória ou definitiva e, por fim, persistência do hiperparatiroidismo primário (principalmente em casos de glândulas ectópicas, paratiroides supranumerárias, adenoma duplo, inexperiência do cirurgião). Diante de um paciente com hiperparatiroidismo primário com indicação de tratamento cirúrgico, a localização pré-operatória da paratiroide, geralmente realizada com cintilografia e ultrassonografia cervical (USC), é auxiliar para definir a melhor abordagem cirúrgica, pois na maioria dos casos a doença é uninodular (80% a 85%). Os métodos localizatórios são essenciais nos casos de reabordagem cirúrgica e naqueles em que se opta pela abordagem unilateral (cirurgia minimamente invasiva) que apresenta menor tempo, extensão e morbidade em relação à cirurgia bilateral (5). Situações como a neoplasia endócrina múltipla do tipo I (NEM1) e a insuficiência renal crônica com autonomia paratiroidiana estão associadas à doença multiglandular e requerem uma abordagem cirúrgica com visualização de todas as glândulas. Nesses casos, a localização pré-operatória tem importância principalmente na identificação de tecido paratiroidiano ectópico.
A realização adicional de imagens SPECT e da cintilografia com 99mTc, na cintilografia das paratiroides, não é frequente em nosso meio, sendo comum a aquisição apenas das imagens planas precoce (15 minutos) e tardia (2 horas) após a administração de Sestamibi marcada com 99mTc (MIBI). Na nossa experiência, tem-se percebido que, em alguns casos, a realização do protocolo completo (ver Materiais e métodos) contribui de maneira decisiva na sensibilidade da localização pré-operatória da paratiroide.
Neste trabalho apresentamos alguns estudos de localização pré-operatória da paratiroide em pacientes com diagnóstico de hiperparatiroidismo primário em que a adição das imagens SPECT e da cintilografia com 99mTc teve papel localizatório fundamental, mudando a impressão inicial das imagens planas precoce e tardia de MIBI. Os casos selecionados demonstram também a importância da abordagem multidisciplinar na localização pré-operatória da paratiroide.
MATERIAIS E MÉTODOS
Este ensaio pictórico foi aprovado pelo Comitê de Ética em Pesquisa do Instituto Fleury.
Foram realizadas imagens planas da região cervical e torácica, 15 minutos e 2 horas após administração endovenosa de MIBI (25 mCi 925 MBq) e 15 minutos após administração endovenosa de 99mTc (10 mCi 555 MBq) em gama-câmara Forte® (ADAC) . Imagens tomográficas (SPECT) da região cervical e torácica foram adquiridas imediatamente após as imagens planas de 15 minutos com MIBI (Figura 1). No caso 3, imagens SPECT também foram realizadas após as imagens planas com 99mTc. A USC foi realizada com o paciente em decúbito horizontal e hiperextensão cervical com transdutor linear de alta frequência (7 a 13 MHz) em aparelho ATL HDI 5000. A punção por agulha fina guiada por USG (PAAF) foi aplicada com seringa descartável de 10 ml acoplada a manete de aspiração para obtenção de pressão negativa. As amostras foram dispostas em lâminas coradas pelos métodos panóptico e hematoxilina − eosina. As dosagens de PTH sérico e obtido da lavagem da agulha da punção aspirativa com agulha fina (PAAF) foram realizadas com ensaio imunométrico quimioluminescente (VR:10 a 65 pg/mL); o cálcio sérico (VR: 8,6-10,3 mg/dL) e o cálcio urinário em amostra de 24 horas (VR: adultos: 55-220 mg/dia) foram dosados por meio de método colorimétrico; método eletrodo íon-seletivo foi utilizado para dosagens de CAION e cromatografia líquida de alta performance nas dosagens de 25OHVITD (VR: normal: 30 a 60 ng/mL, limítrofe: 20 a 30 ng/mL, insuficiente: 10 a 20 ng/mL, deficiente: inferior a 10 ng/mL). O exame de densitometria foi realizado por técnica de absorção de dois feixes de baixa energia emitidos por raios-X (DXA), em densitômetros modelos NT e PRODIGY da Lunar (GE), sendo examinados a coluna lombar (PA) e ambos os fêmures proximais.
Foram selecionados retrospectivamente sete casos com diagnóstico de hiperparatiroidismo primário considerados ilustrativos para o objetivo do ensaio, encaminhados para localização pré-operatória de adenoma de paratiroide e que apresentavam confirmação de tecido paratiroidiano por PAAF (citologia e/ou PTH no lavado da agulha), PTH intra-operatório e/ou seguimento laboratorial pós-paratiroidectomia.
O MIBI, por ser uma substância catiônica e lipofílica, atravessa a membrana bilipídica por difusão passiva impulsionada pelo potencial transmembrana. Sua captação e retenção estão diretamente relacionadas à concentração intracelular de mitocôndrias e ao fluxo sanguíneo (6,7,8). O Pertecnetato (99mTcO4-) ou Tecnécio-99m livre (99mTc) possui carga e tamanho molecular semelhantes aos do íon iodeto. Dessa forma, o 99mTc entra na célula folicular via cotransportador de sódio e iodo (NIS) da mesma forma que o iodeto. No entanto, ao contrário do iodeto, o 99mTc não sofre organificação (9).
Assim, tecidos ricos em mitocôndrias e/ou com fluxo sanguíneo aumentado são hipercaptantes nas imagens com MIBI. Por outro lado, tecidos que não expressam o NIS serão hipocaptante na cintilografia com 99mTc.
RESULTADOS
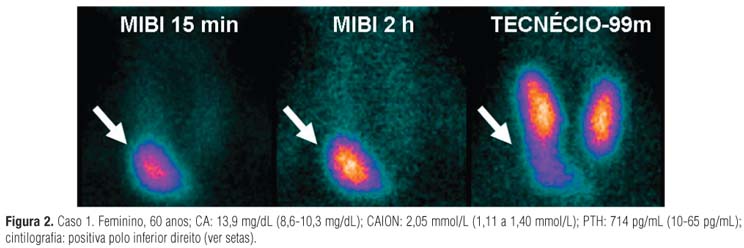
As paratiroides, por apresentarem as características anteriormente descritas, são hipercaptantes nas imagens com MIBI e hipocaptantes na cintilografia com 99mTc (Figura 2 Caso 1). Frequentemente, o tecido tiroidiano também apresenta captação nas imagens iniciais de 15 minutos, mas, como possui menor concentração de mitocôndrias, a retenção é menor em relação ao tecido paratiroidiano (clearance diferencial). Isso permite que a paratiroide fique mais evidente em alguns pacientes nas imagens tardias de 2 horas (Figura 3 Caso 2). Imagens tão evidentes como as dos casos anteriores não é regra. Em alguns casos, a captação na paratiroide é discreta (Figura 4 Caso 3A) e a realização de imagens SPECT (em cortes tomográficos nos eixos transversal, coronal e sagital) pode confirmar o achado e localizar melhor a glândula (Figura 4 Caso 3B).
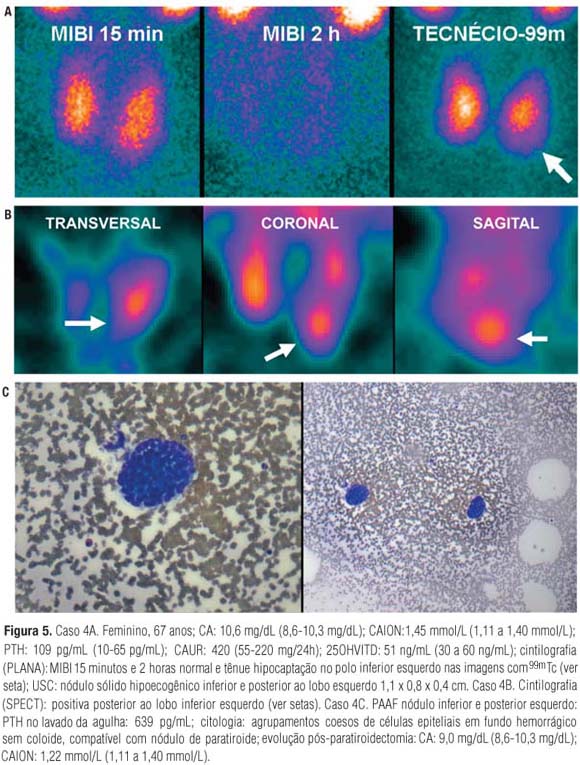
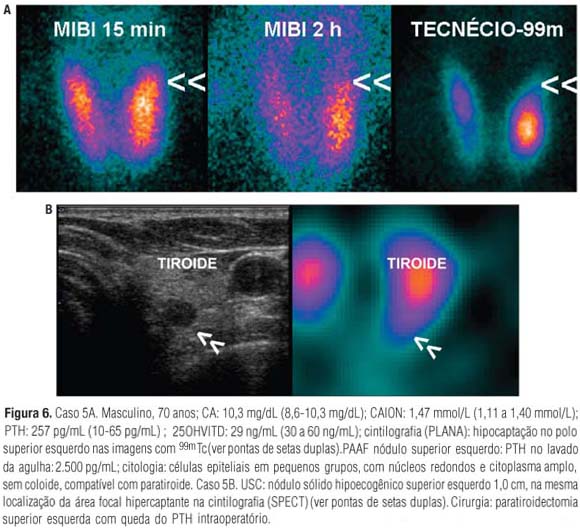
O caso 4 é um exemplo claro de imagens planas normais com MIBI. Porém, a cintilografia com 99mTc revela discreta hipocaptação na projeção inferolateral do polo inferior do lobo esquerdo que não possui correspondência nas imagens com MIBI (Figura 5 Caso 4A). As imagens SPECT de MIBI detectaram a hipercaptação não visibilizada nas imagens planas (Figura 5 Caso 4B) e a PAAF guiada com USC confirmou a origem paratiroidiana do nódulo (Figura 5 Caso 4C). O caso 5 é mais um exemplo no qual a localização da paratiroide só foi possível graças às imagens obtidas com 99mTc e às imagens obtidas com o SPECT. Nas imagens planas com MIBI, nenhuma área de retenção focal é claramente percebida. No entanto, chama a atenção a captação preservada com MIBI no polo superior esquerdo, enquanto nas imagens com 99mTc a mesma área é hipocaptante (Figura 6 Caso 5A).
A USC evidenciou um nódulo hipoecogênico e o SPECT, discreta área focal hipercaptante em polo superior esquerdo (Figura 6 Caso 5B). O paciente foi submetido à paratiroidectomia superior esquerda com queda do PTH intraoperatório. No caso 6, foram localizadas três paratiroides (Figura 7 Caso 6A). A paratiroide 1 (ver pontas de setas duplas) foi facilmente evidenciada já nas imagens planas de MIBI em polo inferior direito. Na cintilografia com 99mTc, o polo inferior direito apresenta discreta hipocaptação e o SPECT evidencia área focal hipercaptante posterior ao polo inferior direito da tiroide (Figura 7 Caso 6B), achados esses que corroboram a hipótese de tecido paratiroidiano. Muito provavelmente as paratiroides 2 e 3 não seriam detectadas apenas com as imagens planas de MIBI. A paratiroide 2 corresponde a uma captação muito tênue nas imagens planas (Figura 7 Caso 6A), porém foi identificada com facilidade no SPECT como uma discreta captação nodular logo abaixo do polo inferior esquerdo, no mesmo plano da tiroide (Figura 7 Caso 6B). A única evidência da paratiroide 3, nas imagens planas, foi a discreta diferença de contorno na região medial do lobo esquerdo (ver seta) entre a imagem de 15 minutos e a imagem com 99mTc (Figura 7 Caso 6A). Nas imagens SPECT, a paratiroide 3 se apresenta como discreto prolongamento nodular localizado posterior e medialmente ao lobo esquerdo da tiroide (Figura 7 Caso 6B). Todas as três paratiroides foram localizadas na USG, na mesma região da cintilografia (Figura 7 Caso 6B). O PTH no lavado da agulha da PAAF foi maior que 2.500 pg/mL nos três nódulos e o PTH intraoperatório caiu de 225 pg/mL para 26 pg/mL após a retirada das três paratiroides.
A adoção de técnicas que aumentam a sensibilidade pode estar associada à redução da especificidade. Quando se adicionam imagens com 99mTc e principalmente o SPECT na cintilografia das paratiroides, deve-se ter cuidado especial com a especificidade dos achados. Portanto, é necessária uma abordagem multidisciplinar, com atenção ao quadro clinicolaboratorial (PTH, CA, CAION, CAUR, 25OHVITD e densitometria), aos achados ultrassonográficos e, eventualmente, à comprovação com os dados da PAAF (PTH no lavado da agulha).
Apesar de o risco de queda da especificidade existir, em casos selecionados, a análise do SPECT pode contribuir no sentido de aumentar a especificidade da diferenciação entre tecido paratiroidiano e tecido tiroidiano. No caso 7, tem-se um conjunto de achados padrão compatível com paratiroide superior esquerda (ver setas): hipercaptação e retenção do MIBI, hipocaptação com 99mTc (Figura 8 Caso 7A) e localização topográfica concordante entre SPECT e USG (Figura 8 Caso 7B). Porém, a hipercaptação inferior direita (ver pontas de setas duplas), apesar de ter um padrão semelhante, apresenta retenção menor nas imagens de 2 horas (Figura 8 Caso 7A) e parece ser intratiroidiana nas imagens SPECT (Figura 8 Caso 7B), característica confirmada ao USG. A PAAF desse último nódulo evidenciou PTH e citologia compatíveis com tecido tiroidiano (Figura 8 Caso 7C). A retirada apenas da paratiroide superior esquerda resultou em queda do PTH intraoperatório e controle da calcemia.
DISCUSSÃO E CONCLUSÕES
O diagnóstico de hiperparatiroidismo primário é essencialmente bioquímico e baseia-se na avaliação concomitante de cálcio total e PTH em, pelo menos, dois momentos distintos. Dúvidas diagnósticas podem surgir diante de pacientes com cálcio no limite superior da normalidade e PTH inapropriado para esse nível de calcemia. A diferenciação entre hiperparatiroidismo primário e secundário deve ser embasada na calcemia e na avaliação laboratorial da vitamina D. Caso esteja indicada, a reposição de vitamina D leva à redução dos níveis de PTH e à manutenção da normocalcemia, caracterizando hiperparatiroidismo secundário ou aumento da calcemia com PTH inapropriadamente elevado, caracterizando o hiperparatiroidismo primário hipercalcêmico que esteve "camuflado" pela deficiência de vitamina D associada.
A cintilografia tem por objetivo apenas a localização pré-operatória da(s) glândula(s) hiperfuncionante(s) e não deve ser utilizada para firmar o diagnóstico de hiperparatiroidismo.
Apesar de existirem outros protocolos utilizando Tálio-201 e técnicas de subtração com Tecnécio-99m e/ou Iodo-123, existe um consenso sobre a superioridade das imagens com MIBI para a localização pré-operatória da paratiroide, principalmente associadas ao SPECT (10 ). O SPECT pode fornecer informações topográficas úteis, não disponíveis nas imagens planas, que auxiliam na diferenciação entre tecido tiroidiano e tecido paratiroidiano, visto que a paratiroide está, geralmente, localizada posteriormente à tiroide. Apesar de glândulas ectópicas poderem ser demonstradas nas imagens planas, o SPECT pode ser útil na detecção e na localização anatômica da lesão. O SPECT deve ser realizado de preferência nas imagens precoces quando há suficiente captação na tiroide para servir de referencial anatômico (11,12).
Lorberboym e cols. (13), estudando 52 pacientes consecutivos com hiperparatiroidismo primário e retirada cirúrgica da glândula paratiroide com confirmação histológica, demonstraram que a retenção nas imagens tardias de MIBI foi notada em apenas 60% dos casos (31 de 52). Os autores concluem que o SPECT nas imagens precoces é mais sensível que as imagens planas isoladas (79% versus 96%) e que a não retenção de MIBI nas imagens tardias de duas horas não é um critério seguro para excluir a presença de tecido paratiroidiano. Outro estudo com 92 pacientes com hiperparatiroidismo primário demonstrou aumento de sensibilidade de 87% para 95% com o uso suplementar do SPECT (14 ). Um trabalho com 77 pacientes com adenoma e hiperparatiroidismo primário e 19 cintilografias falso-negativas demonstrou que, em cerca de 26% (5 de 19) dos exames, a não detecção do adenoma se deveu ao clareamento rápido do MIBI nas imagens tardias. Os autores concluem que, nesses casos, diferenças no contorno entre as imagens com MIBI e 99mTc podem ser úteis para aumentar a sensibilidade (15).
A cintilografia das paratiroides pode ser negativa em adenomas pequenos em decorrência da resolução espacial limitada do método cintilográfico. Alguns autores relatam que a expressão da glicoproteína-P, proteína de membrana ATP-dependente que atua no sentido de aumentar o efluxo de substâncias catiônicas para o meio extracelular, pode ser uma causa de falso-negativo em alguns adenomas de paratiroide (16 ). A causa mais comum de falso-positivo na cintilografia das paratiroides é a presença de doença uni ou multinodular na glândula tiroide (17), e nesses casos a realização concomitante da USC pode auxiliar na interpretação da cintilografia das paratiroides (Figura 8 caso 7). Outras causas de falso-positivo incluem carcinoma diferenciado da tiroide, linfoma e linfadenopatia inflamatória, metastática ou secundária à sarcoidose (12). Existem casos relatados de captação de MIBI em tumor marrom em esterno como causa de falso-positivo na cintilografia das paratiroides (18).
A USC e a cintilografia das paratiroides são consideradas as técnicas de imagem de escolha para a localização pré-operatória do adenoma de paratiroide, e a associação das duas técnicas melhora a sensibilidade e a acurácia de detecção (19,20). A USC tem a vantagem de não utilizar radiação ionizante, ser de baixo custo e acessível. Porém, é operador-dependente e não permite a exploração dos espaços retromanubrial e mediastinal, além de apresentar resultados subótimos em pacientes com doença multinodular e com pescoço curto ou espesso (21,22).
A despeito de discussões relacionadas a custos envolvidos na localização pré-operatória e de controvérsias em relação ao melhor método de imagem localizatório (23,24), a aplicação completa de todos os métodos cintilográficos disponíveis (SPECT e 99mTc) e a análise cuidadosa das imagens dentro de um contexto multidisciplinar podem, como ilustrado nesse ensaio, aumentar a acurácia da cintilografia das paratiroides.
Declaração: os autores declaram não haver conflitos de interesse científico neste estudo.
Recebido em 8/Jun/2009
Aceito em 1/Fev/2010
- 1. Bilezikian JP, Brandi ML, Rubin M, Silverberg SJ. Primary hyperparathyroidism: new concepts in clinical, densitometric and biochemical features. J Intern Med. 2005;257(1):6-17.
- 2. Bilezikian JP, Khan AA, Potts JT. Guidelines for the management of asymptomatic primary hyperparathyroidism: summary statement from the third international workshop. J Clin Endocrinol Metab. 2009;94:335-9.
- 3. Ohe MN, Santos RO, Barros ER, Lage A, Kunii IS, Abrahão M, et al. Changes in clinical and laboratory findings at the time of diagnosis of primary hyperparathyroidism in a University Hospital in São Paulo from 1985 to 2002. Braz J Med Biol Res. 2005;38(9):1383-7.
- 4. Dotzenrath CM, Kaetsch AK, Pfingsten H, Cupisti K, Weyerbrock N, Vossough A, et al. Neuropsychiatric and cognitive changes after surgery for primary hyperparathyroidism. World J Surg. 2006;30(5):680-5.
- 5. Carty SE, Worsey J, Virji MA, Brown ML, Watson CG. Concise parathyroidectomy: the impact of preoperative SPECT 99mTc sestamibi scanning and intraoperative quick parathormone assay. Surgery. 1997;122:1107-14.
- 6. Chiu ML, Kronauge JF, Piwnica WD. Effect of mitochondrial and plasma membrane potential on accumulation of hexakis (2-methoxy isobutyl isonitrile) technetium in cultured mouse fibroblasts. J Nucl Med. 1990;31:1646-53.
- 7. Hetrakul N, Civelek AC, Stagg CA, et al. In-vitro accumulation of technetium 99m sestamibi in human parathyroid mitochondria. Surgery. 2001;130:1011-8.
- 8. Melloul M, Paz A, Koren R, et al. 99m Tc-MIBI scintigraphy of parathyroid adenomas and its relation to tumour size and oxyphil cell abundance. Eur J Nucl Med. 2001;28:209-13.
- 9. Zuckier LS, Dohan O, Li Y, Chang CJ, Carrasco N, Dadachova E. Kinetics of perrhenate uptake and comparative biodistribution of perrhenate, pertechnetate, and iodide by NaI symporter-expressing tissues in vivo. J Nucl Med. 2004;45(3):500-7.
- 10. Greenspan BS, Brown ML, Dillehay GL, McBiles M, Sandler MP, Seabold JE, et al. The Society of Nuclear Medicine procedure guideline for parathyroid scintigraphy. June 2004.
- 11. Billotey C, Sarfati E, Aurengo A, Duet M, Mündler O, Toubert ME, et al. Advantages of SPECT in technetium-99m sestamibi parathyroid scintigraphy. J Nucl Med. 1996;37:1773-8.
- 12. Palestro CJ, Tomas MB, Tronco GGG. Radionuclide imaging of the parathyroid glands. Semin Nucl Med. 2005;35(4):266-76.
- 13. Lorberboym M, Minski I, Macadziob S, Nikolov G, Schachter P. Incremental diagnostic value of preoperative 99mTc-MIBI SPECT in patients with a parathyroid adenoma. J Nucl Med. 2003;44:904-8.
- 14. Moka D, Voth E, Dietlein M, Larena-Avellaneda A, Schicha H. Technetium 99m-MIBI-SPECT: a highly sensitive diagnostic tool for localization of parathyroid adenomas. Surgery. 2000;128:29-35.
- 15. Krausz Y, Shiloni E, Bocher M, Agranovicz S, Manos B, Chisin R. Diagnostic dilemmas in parathyroid scintigraphy. Clin Nucl Med. 2001;26:997-1001.
- 16. Sun SS, Shiau YC, Lin CC, Kao A, Lee CC. Correlation between P-glycoprotein (P-gp) expression in parathyroid and Tc-99m MIBI parathyroid image findings. Nucl Med Biol. 2001;28(8):929-33.
- 17. Sandrock D, Merino MJ, Norton JA, Neumann RD. Parathyroid imaging by Tc/Tl scintigraphy. Eur J Nucl Med. 1990;16(8-10):607-13.
- 18. Duarte PS, Domingues FC, Costa MS, Brandão C, Oliveira MAC, Vieira JGH. Tumor marrom em esterno: uma causa potencial de resultado falso-positivo na cintilografia das paratireóides com sestamibi-99mTc. Arq Bras Endocrinol Metab. 2007;51(6):1023-6.
- 19. Shah S, Win Z, Al-Nahhas A. Multimodality imaging of the parathyroid glands in primary hyperparathyroidism. Minerva Endocrinol. 2008;33(3):193-202.
- 20. Lumachi F, Zucchetta P, Marzola MC, et al. Advantages of combined technetium-99m-sestamibi scintigraphy and high-resolution ultrasonography in parathyroid localization: comparative study in 91 patients with primary hyperparathyroidism. Eur J Endocrinol. 2000;143(6):755-60.
- 21. Judson BL, Shaha AR. Nuclear imaging and minimally invasive surgery in the management of hyperparathyroidism. J Nucl Med. 2008;49(11):1813-8.
- 22. Ahuja AT, Wonga KT, Ching AS, et al. Imaging for primary hyperparathyroidism − What beginners should know. Clin Radiol. 2004;59(11):967-76.
- 23. Tublin ME, Pryma DA, Yim JH, Ogilvie JB, Mountz JM, Bencherif B, et al. Localization of parathyroid adenomas by sonography and technetium tc 99m sestamibi single-photon emission computed tomography before minimally invasive parathyroidectomy: are both studies really needed? J Ultrasound Med. 2009;28(2):183-90.
- 24. Turgut B, Elagoz S, Erselcan T, Koyuncu A, Dokmetas HS, Hasbek Z, et al. Preoperative localization of parathyroid adenomas with technetium-99m methoxyisobutylisonitrile imaging: relationship with P-glycoprotein expression, oxyphilic cell content, and tumoral tissue volume. Cancer Biother Radiopharm. 2006;21(6):579-90.
Datas de Publicação
-
Publicação nesta coleção
29 Jun 2010 -
Data do Fascículo
Jun 2010
Histórico
-
Recebido
08 Jun 2009 -
Aceito
01 Fev 2010