RESUMO
Objetivo:
Avaliar a evolução funcional dos pacientes submetidos a um protocolo de reabilitação precoce do paciente grave da admissão até a alta da unidade de terapia intensiva.
Métodos:
Foi conduzido um estudo transversal retrospectivo, incluindo 463 pacientes adultos com diagnóstico clínico e/ou cirúrgico, submetidos a um protocolo de reabilitação precoce. A força muscular global foi avaliada na admissão da unidade de terapia intensiva por meio da escala Medical Research Council. De acordo com a pontuação da Medical Research Council os pacientes foram alocados em um dos quatro planos de intervenção, de acordo com a adequação ou não desses parâmetros, com a escala crescente do plano significando melhor status funcional. Os pacientes não colaborativos foram alocados nos planos de intervenção, conforme seu status funcional. A força muscular global e/ou o status funcional foram reavaliados na alta da unidade de terapia. Por meio do comparativo entre o plano de Intervenção na admissão (Planoinicial) e na alta (Planofinal). Os pacientes foram categorizados em três grupos, de acordo com a melhora ou não do status funcional: respondedores 1 (Planofinal > Planoinicial), respondedores 2 (Planofinal = Planoinicial) e não respondedores (Planofinal < Planoinicial).
Resultados:
Dos 463 pacientes submetidos ao protocolo, 432 (93,3%) pacientes responderam positivamente à estratégia de intervenção, apresentando manutenção e/ou melhora do status funcional inicial. Os pacientes clínicos classificados como não respondedores apresentaram idade superior (74,3 ± 15,1 anos; p = 0,03) e maior tempo de internação na unidade de terapia intensiva (11,6 ± 14,2 dias; p = 0,047) e no hospital (34,5 ± 34,1 dias; p = 0,002).
Conclusão:
A manutenção e/ou melhora do status funcional admissional esteve associada com menor tempo de internação na unidade de terapia intensiva e hospitalar. Os resultados sugerem que o tipo de diagnóstico, clínico ou cirúrgico, não é definidor da resposta positiva ao protocolo de reabilitação precoce.
Reabilitação; Deambulação precoce; Exercício; Cuidados críticos; Guia de prática clínica; Unidades de terapia intensiva
ABSTRACT
Objective:
Evaluation of the functional outcomes of patients undergoing an early rehabilitation protocol for critically ill patients from admission to discharge from the intensive care unit.
Methods:
A retrospective cross-sectional study was conducted that included 463 adult patients with clinical and/or surgical diagnosis undergoing an early rehabilitation protocol. The overall muscle strength was evaluated at admission to the intensive care unit using the Medical Research Council scale. Patients were allocated to one of four intervention plans according to the Medical Research Council score, the suitability of the plan’s parameters, and the increasing scale of the plan expressing improved functional status. Uncooperative patients were allocated to intervention plans based on their functional status. The overall muscle strength and/or functional status were reevaluated upon discharge from the intensive care unit by comparison between the Intervention Plans upon admission (Planinitial) and discharge (Planfinal). Patients were classified into three groups according to the improvement of their functional status or not: responsive 1 (Planfinal > Planinitial), responsive 2 (Planfinal = Planinitial) and unresponsive (Planfinal < Planinitial).
Results:
In total, 432 (93.3%) of 463 patients undergoing the protocol responded positively to the intervention strategy, showing maintenance and/or improvement of the initial functional status. Clinical patients classified as unresponsive were older (74.3 ± 15.1 years of age; p = 0.03) and had longer lengths of intensive care unit (11.6 ± 14.2 days; p = 0.047) and hospital (34.5 ± 34.1 days; p = 0.002) stays.
Conclusion:
The maintenance and/or improvement of the admission functional status were associated with shorter lengths of intensive care unit and hospital stays. The results suggest that the type of diagnosis, clinical or surgical, fails to define the positive response to an early rehabilitation protocol.
Rehabilitation; Early ambulation; Exercise; Critical care; Practice guideline; Intensive care units
INTRODUÇÃO
Nos últimos anos, os avanços tecnológicos e a evolução no cuidado ao paciente grave
contribuíram significativamente para a redução da mortalidade e o aumento da sobrevida
desses pacientes, ocasionando um interesse crescente pelo conhecimento das morbidades e
pelos efeitos adversos decorrentes do imobilismo.(11 Herridge MS, Tansey CM, Matté A, Tomlinson G, Diaz-Granados N, Cooper A,
Guest CB, Mazer CD, Mehta S, Stewart TE, Kudlow P, Cook D, Slutsky AS, Cheung AM;
Canadian Critical Care Trials Group. Functional disability 5 years after acute
respiratory distress syndrome. N Engl J Med. 2011;364(14):1293-304.,22 Martin GS, Mannino DM, Eaton S, Moss M. The epidemiology of sepsis in
the United States from 1979 through 2000. N Engl J Med.
2003;348(16):1546-54.)
Diversos estudos têm evidenciado que a ocorrência de disfunções resultantes do período
prolongado de imobilização no leito pode iniciar-se com 72 horas de admissão na unidade
de terapia intensiva (UTI) e suas consequências podem persistir por até 5 anos após a
alta hospitalar,(11 Herridge MS, Tansey CM, Matté A, Tomlinson G, Diaz-Granados N, Cooper A,
Guest CB, Mazer CD, Mehta S, Stewart TE, Kudlow P, Cook D, Slutsky AS, Cheung AM;
Canadian Critical Care Trials Group. Functional disability 5 years after acute
respiratory distress syndrome. N Engl J Med. 2011;364(14):1293-304.,33 Gruther W, Benesch T, Zorn C, Paternostro-Sluga T, Quittan M,
Fialka-Moser V, et al. Muscle wasting in intensive care patients: ultrasound
observation of the M. quadriceps femoris muscle layer. J Rehabil Med.
2008;40(3):185-9.
4 Poulsen JB, Moller K, Kehlet H, Perner A. Long-term physical outcome in
patients with septic shock. Acta Anaesthesiol Scand.
2009;53(6):724-30.
5 Kress JP. Clinical trials of early mobilization of critically ill
patients. Crit Care Med. 2009;37(10 Suppl):S442-7.-66 Schweickert WD, Pohlman MC, Pohlman AS, Nigos C, Pawlik A, Esbrook CL,
et al. Early physical and occupational therapy in mechanically ventilated, critically
ill patients: a randomised controlled trial. Lancet.
2009;373(9678):1874-82.) reduzindo a qualidade de vida em longo prazo e gerando maior
incidência de ansiedade e depressão, além do impacto socioeconômico.(77 Ali NA, O’Brien JM Jr, Hoffmann SP, Phillips G, Garland A, Finley JC,
Almoosa K, Hejal R, Wolf KM, Lemeshow S, Connors AF Jr, Marsh CB; Midwest Critical
Care Consortium. Acquired weakness, handgrip strength, and mortality in critically
ill patients. Am J Respir Crit Care Med. 2008;178(3):261-8.
8 Stevens RD, Hart N, de Jonghe B, Sharshar T. Weakness in the ICU: a call
to action. Critical Care. 2009;13(6):1002.-99 Feliciano V, Albuquerque CG, Andrade FM, Dantas CM, Lopez A, Ramos FF,
et al. A influência da mobilização precoce no tempo de internamento em unidade de
terapia intensiva. ASSOBRAFIR Ciênc. 2012;3(2):31-42.)
A reabilitação precoce do paciente grave tem demonstrado ser uma abordagem factível e
segura, podendo promover a melhora da função física, maior independência nas Atividades
da Vida Diária (AVD) e aceleração do processo de retorno às atividades pré-morbidade,
com redução dos sintomas de fadiga e dispneia.(66 Schweickert WD, Pohlman MC, Pohlman AS, Nigos C, Pawlik A, Esbrook CL,
et al. Early physical and occupational therapy in mechanically ventilated, critically
ill patients: a randomised controlled trial. Lancet.
2009;373(9678):1874-82.,99 Feliciano V, Albuquerque CG, Andrade FM, Dantas CM, Lopez A, Ramos FF,
et al. A influência da mobilização precoce no tempo de internamento em unidade de
terapia intensiva. ASSOBRAFIR Ciênc. 2012;3(2):31-42.
10 Gosselink R, Bott J, Johnson M, Dean E, Nava S, Norremberg M, et al.
Physiotherapy for adult patients with critical illness: recommendations of the
European Respiratory Society and European Society of Intensive Care Medicine Task
Force on Physiotherapy for Critically Ill Patients. Intensive Care Med.
2008;34(7):1188-99.
11 Dantas CM, Silva PF, Siqueira FH, Pinto RM, Matias S, Maciel C, et al.
Influence of early mobilization on respiratory and peripheral muscle strength in
critically ill patients. Rev Bras Ter Intensiva. 2012;24(2):173-8.
12 Adler J, Malone D. Early mobilization in the intensive care unit: a
systematic review. Cardiopulm Phys Ther J. 2012;23(1):5-13.
13 Soares TR, Avena KM, Olivieri FM, Feijó LF, Mendes KM, Souza Filho SA,
et al. Retirada do leito após a descontinuação da ventilação mecânica: há repercussão
na mortalidade e no tempo de permanência na unidade de terapia intensiva? Rev Bras
Ter Intensiva. 2010;22(1):27-32.-1414 Pires-Neto RC, Pereira AL, Parente C, Sant’anna GN, Esposito DD, Kimura
A, et al. Characterization of the use of a cycle ergometer to assist in the physical
therapy treatment of critically ill patients. Rev Bras Ter Intensiva.
2013;25(1):39-43.) Além
desses benefícios, a reabilitação precoce também tem sido associada com outros desfechos
clínicos relevantes, como a prevenção da incidência de fraqueza muscular adquirida na
UTI, e a redução do tempo de desmame da ventilação mecânica (VM), do tempo de internação
e dos custos hospitalares.(1515 Morris PE, Goad A, Thompson C, Taylor K, Harry B, Passmore L, et al.
Early intensive care unit mobility therapy in the treatment of acute respiratory
failure. Crit Care Med. 2008;36(8):2238-43.
16 Pinheiro AR, Christofoletti G. Motor physical therapy in hospitalized
patients in an intensive care unit: a systematic review. Rev Bras Ter Intensiva.
2012;24(2):188-96.
17 McWilliams D, Weblin J, Atkins G, Bion J, Williams J, Elliott C, et al.
Enhancing rehabilitation of mechanically ventilated patients in the intensive care
unit: a quality improvement project. J Crit Care. 2015;30(1):13-8.-1818 Lord RK, Mayhew CR, Korupolu R, Mantheiy EC, Friedman MA, Palmer JB, et
al. ICU early physical rehabilitation programs: financial modeling of cost savings.
Crit Care Med. 2013;41(3):717-24.)
Embora os benefícios da reabilitação precoce do paciente grave sejam inquestionáveis, evidências sugerem que muitas das intervenções não são rotineiramente utilizadas na prática clínica. A falta de uniformidade na elaboração de protocolos e diretrizes, as barreiras culturais para a prática da mobilização precoce, a escassez de recursos materiais e humanos, e o despreparo das equipes multidisciplinares têm sido reconhecidos como os principais fatores que dificultam a implementação de protocolos de reabilitação precoce.(1212 Adler J, Malone D. Early mobilization in the intensive care unit: a systematic review. Cardiopulm Phys Ther J. 2012;23(1):5-13.,1919 Leditschke IA, Green M, Irvine J, Bissett B, Mitchell IA. What are the barriers to mobilizing intensive care patients? Cardiopulm Phys Ther J. 2012;23(1):26-9.,2020 Thomsen GE, Snow GL, Rodriguez L, Hopkins RO. Patients with respiratory failure increase ambulation after transfer to an intensive care unit where early activity is a priority. Crit Care Med. 2008;36(4):1119-24.) O paradoxo entre o que se sabe e o que se pratica é descrito na literatura como fenômeno de deficiência da transferência e aplicação do conhecimento,(2121 Balas MC, Burke WJ, Gannon D, Cohen MZ, Colburn L, Bevil C, et al. Implementing the awakening and breathing coordination, delirium monitoring/management, and early exercise/mobility bundle into everyday care: opportunities, challenges, and lessons learned for implementing the ICU Pain, Agitation, and Delirium Guidelines. Crit Care Med. 2013;41(9 Suppl 1):S116-27.) e uma força-tarefa tem sido amplamente difundida com o intuito de promover avanços na aplicabilidade clínica de paradigmas científicos, por meio da implementação de protocolos e de modelos assistenciais nas UTI.(2222 Deutschman CS, Ahrens T, Cairns CB, Sessler CN, Parsons PE; Critical Care Societies Collaborative/USCIITG Task Force on Critical Care Research. Multisociety task force for critical care research: key issues and recommendations. Am J Respir Crit Care Med. 2012;185(1):96-102.)
Nesse contexto, foi elaborado um protocolo de reabilitação precoce do paciente grave em nossa instituição com o objetivo de prevenir e tratar as complicações decorrentes do imobilismo dos pacientes internados na UTI. Esse protocolo foi elaborado tendo como base as recomendações da European Respiratory Society (ERS) e European Society of Intensive Care Medicine (ESICM),(1010 Gosselink R, Bott J, Johnson M, Dean E, Nava S, Norremberg M, et al. Physiotherapy for adult patients with critical illness: recommendations of the European Respiratory Society and European Society of Intensive Care Medicine Task Force on Physiotherapy for Critically Ill Patients. Intensive Care Med. 2008;34(7):1188-99.) para a abordagem fisioterapêutica em pacientes graves. Por meio da utilização de um fluxograma de reconhecimento de pacientes com fatores de risco para o desenvolvimento de fraqueza muscular e da sistematização do modelo assistencial em planos de intervenção, de acordo com a avaliação do défice funcional individualizada, o nosso objetivo no presente estudo foi avaliar a evolução funcional dos pacientes submetidos ao protocolo de reabilitação precoce desde a admissão até a alta da UTI.
MÉTODOS
Local do estudo
Este estudo transversal foi realizado na UTI adulto do Hospital Sírio-Libanês em São Paulo (SP) e foi aprovado pela Comissão de Ética em Pesquisa da instituição (parecer número 108.252) com dispensa do termo de consentimento livre e esclarecido (TCLE) por se tratar de um estudo retrospectivo. A UTI do hospital é constituída por 40 leitos para diferentes especialidades clínicas. O modelo assistencial do serviço inclui o profissional fisioterapeuta como membro da equipe multiprofissional como uma das estratégias fundamentais para a garantia da qualidade da assistência oferecida ao paciente, em regime de 24 horas, não havendo redução do quadro de profissionais aos finais de semana. A dinâmica de gestão do Serviço de Fisioterapia da instituição favorece uma relação de um fisioterapeuta para cada cinco a seis pacientes em atendimento fisioterapêutico em um plantão de 6 horas. O tempo mínimo de cada sessão é de 30 minutos, podendo atingir até 60 minutos de atendimento total, de acordo com as condições clínicas e as necessidades de cada paciente. A abordagem respiratória e musculoesquelética é sempre oferecida pelo mesmo fisioterapeuta em cada atendimento.
A implementação do protocolo de reabilitação precoce do paciente crítico ocorreu nos meses de junho a julho de 2011, e todos os 51 fisioterapeutas que atuavam na UTI participaram de treinamentos teórico-práticos padronizados desenvolvidos pela área de treinamento e desenvolvimento do Serviço de Reabilitação da instituição. Os treinamentos contemplavam a realização de oficinas práticas com foco principal no uso de recursos tecnológicos preconizados no protocolo, além do conteúdo teórico descrito no documento (fluxogramas, seleção de pacientes e estratégias terapêuticas, recomendações, e orientações para os pacientes e seus familiares). A monitorização da aplicação do protocolo ocorreu durante os meses de agosto a dezembro de 2011, por meio de uma ficha de coleta de dados para indicadores de qualidade.
Sujeitos
Os dados foram coletados, retrospectivamente, a partir dos prontuários dos pacientes que preenchiam os critérios de inclusão e que estavam internados na UTI no período de janeiro de 2012 a janeiro de 2013. Foram incluídos pacientes adultos (idade superior a 18 anos), de ambos os sexos e que apresentavam pelo menos um fator de risco para o desenvolvimento da fraqueza muscular adquirida na UTI (ventilação mecânica > 72 horas, sepse/choque séptico, uso de sedação > 72 horas, uso de corticoide e/ou bloqueador neuromuscular e imobilismo definido como permanência no leito > 50% do tempo com exceção do período de sono).(2323 Weber-Carstens S, Deja M, Koch S, Spranger J, Bubser F, Wernecke KD, et al. Risk factors in critical illness myopathy during the early course of critical illness: a prospective observational study. Crit Care. 2010;14(3):R119.) Foram excluídos do estudo os pacientes que permaneceram internados na UTI por tempo < 48 horas; que evoluíram com óbito intra-hospitalar; que possuíam prontuário com perdas de dados para o estudo; com défices neurológicos e/ou ortopédicos prévios; com indicação de cuidados paliativos; ou que apresentavam contraindicações para o protocolo durante todo o período de internação na UTI.
Planos de intervenção
O protocolo contemplava alguns critérios de contraindicação para a aplicação dos planos de intervenção, e que eram avaliados diariamente pelo fisioterapeuta: hemoglobina < 7; temperatura > 38°C; reserva cardiovascular e∕ou ventilatória insuficiente (saturação de oxigênio no sangue - SpO2 < 90% com fração inspirada de oxigênio - FiO2 > 0,60; uso de músculos acessórios da ventilação; presença de respiração paradoxal; frequência respiratória - FR > 35ipm); plaquetas < 20.000 células/mm3; presença de sintomas limitantes de dor ou fadiga; pressão intracraniana (PIC) instável > 20mmHg; episódios de convulsão e/ou punção lombar na últimas 24 horas; e/ou pacientes com programação de extubação no dia.(1010 Gosselink R, Bott J, Johnson M, Dean E, Nava S, Norremberg M, et al. Physiotherapy for adult patients with critical illness: recommendations of the European Respiratory Society and European Society of Intensive Care Medicine Task Force on Physiotherapy for Critically Ill Patients. Intensive Care Med. 2008;34(7):1188-99.,2424 Perme C, Chandrashekar R. Early mobility and walking program for patients in intensive care units: creating a standard of care. Am J Crit Care. 2009;18(3):212-21.) Os pacientes eram incluídos nos atendimentos diários, imediatamente após reversão dos critérios de contraindicação, que eram continuamente reavaliados ao longo de toda a internação.
Os pacientes internados na UTI e que não apresentavam contraindicação para o protocolo foram avaliados pelo fisioterapeuta, utilizando uma ficha de triagem diária, por meio da qual foram identificados os pacientes com presença de fatores de risco para o desenvolvimento de fraqueza muscular adquirida. Após essa triagem, os pacientes foram avaliados quanto ao nível de consciência e força muscular periférica global, que era mensurada por meio da pontuação da escala Medical Research Council (MRC) nos pacientes capazes de colaborar com a avaliação.(77 Ali NA, O’Brien JM Jr, Hoffmann SP, Phillips G, Garland A, Finley JC, Almoosa K, Hejal R, Wolf KM, Lemeshow S, Connors AF Jr, Marsh CB; Midwest Critical Care Consortium. Acquired weakness, handgrip strength, and mortality in critically ill patients. Am J Respir Crit Care Med. 2008;178(3):261-8.) A pontuação da MRC pode variar de zero (tetraplegia) a 60 (força muscular normal) e é obtida a partir da avaliação de 6 movimentos, bilateralmente (extensão de punhos, flexão de cotovelos, abdução de ombros, dorsiflexão plantar, extensão de joelhos e flexão de quadris). De acordo com a pontuação da MRC, os pacientes foram alocados em um dos quatro planos de intervenção (Plano I: MRC 0 - 23; Plano II: MRC 24 - 35; Plano III: MRC 36 - 47; Plano IV: MRC 48 - 60). Os pacientes não colaborativos para a avaliação da MRC foram alocados nos planos de intervenção conforme seu status funcional(2525 Kasotakis G, Schmidt U, Perry D, Grosse-Sundrup M, Benjamin J, Ryan C, et al. The surgical intensive care unit optimal mobility score predicts mortality and length of stay. Crit Care Med. 2012;40(4):1122-8.) (Plano I: pacientes restritos ao leito, sedados e incapazes de colaborar com a terapia; Plano II: pacientes restritos ao leito, porém capazes de colaborar com a terapia e de realizar sedestação assistida à beira do leito com mínimo suporte; Plano III: pacientes capazes de realizar ortostatismo e tolerar treino de deambulação com assistência por distâncias limitadas; Plano IV: pacientes capazes de deambular e tolerar progressão do treino de deambulação) (Figura S1 do material eletrônico suplementar).
Dessa forma, as intervenções utilizadas em cada plano basearam-se na pontuação da MRC ou no status funcional de cada indivíduo, e encontram-se descritas no quadro S1 do material eletrônico suplementar.(1515 Morris PE, Goad A, Thompson C, Taylor K, Harry B, Passmore L, et al. Early intensive care unit mobility therapy in the treatment of acute respiratory failure. Crit Care Med. 2008;36(8):2238-43.) Os pacientes e familiares eram orientados sobre os objetivos terapêuticos do programa, os riscos e benefícios esperados e as estratégias terapêuticas selecionadas.
A estimulação elétrica neuromuscular de vastos laterais e mediais foi considerada para os pacientes incluídos nos Planos de Treinamento I e II,(2626 Gerovasili V, Stefanidis K, Vitzilaios K, Karatzanos E, Politis P, Koroneos A, et al. Electrical muscle stimulation preserves the muscle mass of critically ill patients: a randomized study. Crit Care. 2009;13(5):R161.,2727 Gruther W, Kainberger F, Fialka-Moser V, Paternostro-Sluga T, Quittan M, Spiss C, et al. Effects of neuromuscular electrical stimulation on muscle layer thickness of knee extensor muscles in intensive care unit patients: a pilot study. J Rehabil Med. 2010;42(6):593-7.) com a seguinte parametrização: frequência: 20 ou 50Hz (treinamento de resistência versus força, respectivamente); pulso: 300 - 400ms; ciclo: 5 segundos de estímulo com 10 segundos de repouso; intensidade: máxima tolerada pelo paciente ou 50% acima da máxima intensidade capaz de produzir uma contração tetânica em pacientes não responsivos;(2828 Poulsen JB, Møller K, Jensen CV, Weisdorf S, Kehlet H, Perner A. Effect of transcutaneous electrical muscle stimulation on muscle volume in patients with septic shock. Crit Care Med. 2011;39(3):456-61.) e tempo de estimulação: o tempo máximo tolerável pelo paciente sem sinais de fadiga muscular, objetivando 30 minutos de treinamento. Os eletrodos foram posicionados nos músculos vasto lateral (colocados no sentido das fibras musculares, um logo acima da patela e outro dois palmos acima, na direção da crista ilíaca anterossuperior) e vasto medial (colocados no sentido das fibras musculares, um logo acima da patela de forma oblíqua e outro dois palmos acima, na direção da virilha).
O exercício ativo com cicloergômetro foi considerado para os pacientes classificados nos Planos de Treinamento III e IV com previsão de internação prolongada > 7 dias, devendo ser realizado uma vez ao dia até a alta. O exercício iniciava-se sem carga por um período máximo tolerado pelo paciente, sem sinais de intolerância (percepção de esforço individual entre 4 e 6 pontos na escala de Borg modificada, frequência cardíaca − FC > 70% da máxima predita para a idade; queda da FC > 20%; pressão sistólica > 180mmHg; queda > 20% pressão sistólica ou diastólica; SpO2 < 90%; e sinais ou sintomas clínicos de sobrecarga cardiorrespiratória),(2929 Burtin C, Clerckx B, Robbeets C, Ferdinande P, Langer D, Troosters T, et al. Early exercise in critically ill patients enhances short-term functional recovery. Crit Care Med. 2009;37(9):2499-505.) objetivando um tempo de 20 minutos de exercício. Quando o paciente fosse capaz de realizar o exercício com carga livre por pelo menos 20 minutos, foi iniciado o incremento da carga progressivamente de acordo com a tolerância do paciente.
Critérios para respondedores versus não respondedores
A força muscular periférica global e/ou status funcional foram reavaliados diariamente até a alta da UTI e, por meio do comparativo entre o Plano de Intervenção na admissão (Planoinicial) e na alta da UTI (Planofinal), os pacientes foram categorizados em três grupos, de acordo com a resposta obtida com o protocolo de reabilitação precoce (modificações dos planos de intervenção ao longo da internação): “respondedores 1” (pacientes que se encontravam em um Plano de Intervenção superior na alta da UTI em relação à admissão), “respondedores 2” (pacientes que se mantiveram no mesmo Plano de Intervenção na alta da UTI em relação à admissão) e “não respondedores” (pacientes que se encontravam em um Plano de Intervenção inferior na alta da UTI em relação à admissão).
Análise estatística
O programa estatístico utilizado foi o Statistical Package for the Social Science® (SPSS®, Chicago, Illinois, Estados Unidos), versão 15.0. Foi realizada análise descritiva inicial para se observar a distribuição das variáveis. Os resultados foram sumarizados em tabelas de frequências simples e relativas (porcentagens), para variáveis categóricas, e cálculo de medidas de tendência central e dispersão, para as variáveis quantitativas. Para verificarmos a associação entre as variáveis explanatórias categóricas e a resposta ao protocolo de reabilitação precoce, realizou-se o teste de associação do qui quadrado (ou teste exato de Fisher). Para verificarmos a diferença entre as médias das variáveis quantitativas nos três grupos (respondedores 1 e 2 versus não respondedores), utilizou-se o teste não paramétrico Kruskal-Wallis com pós-teste de Tukey HSD. Para a comparação do tempo de internação na UTI e no hospital entre pacientes clínicos e cirúrgicos, foi utilizado o teste de Mann-Whitney. Para todos os testes estatísticos foi empregado um erro alfa de 5%, ou seja, os resultados foram considerados estatisticamente significativos quando p < 0,05.
RESULTADOS
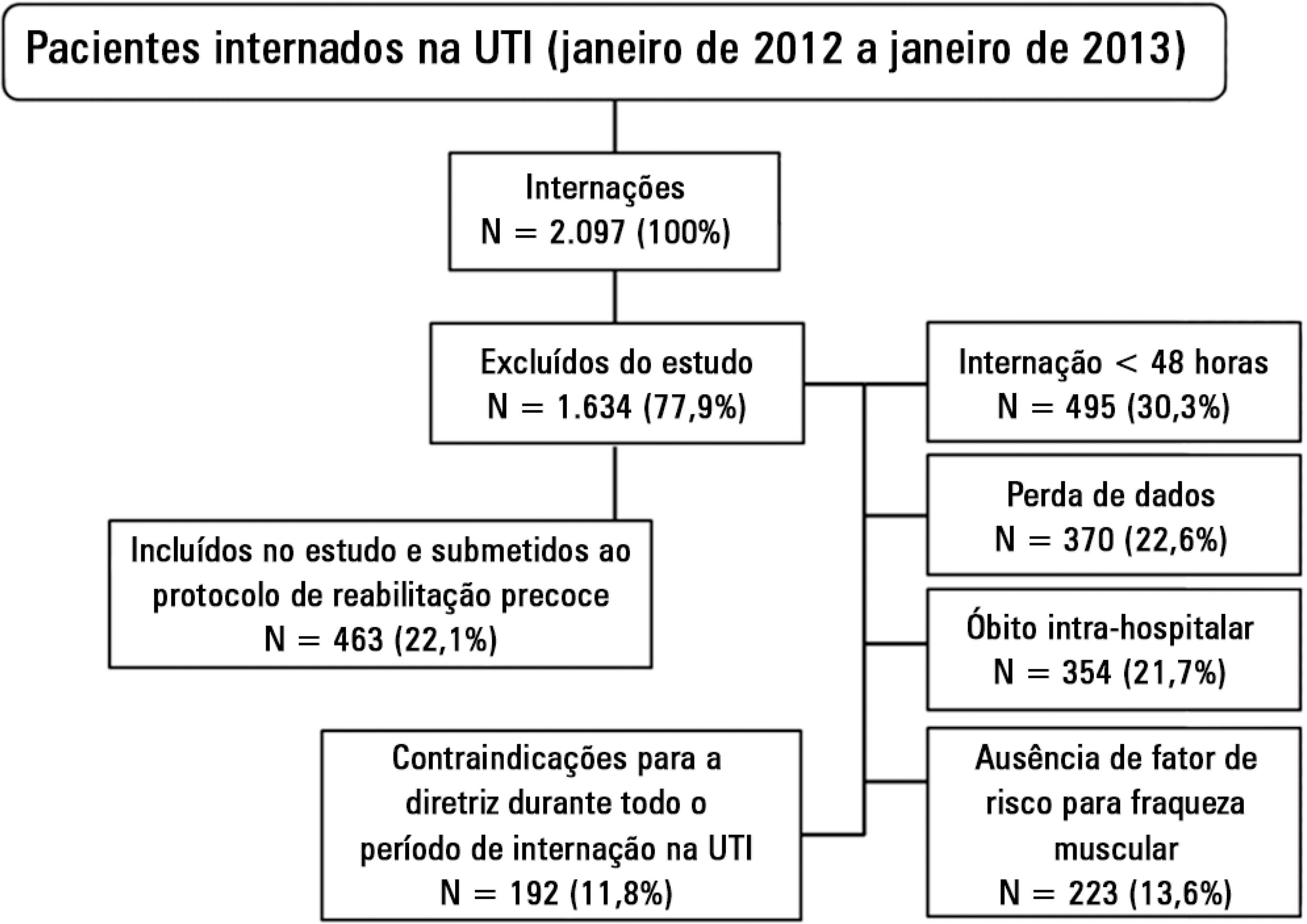
No período de janeiro de 2012 a janeiro de 2013, foram internados 2.097 pacientes na UTI do nosso hospital. Desse total, 463 pacientes foram submetidos ao protocolo de reabilitação precoce do paciente crítico e preencheram os critérios de inclusão. As principais causas de exclusão do estudo foram: internação na UTI menor que 48 horas (30,3%), perda de dados na análise dos prontuários (22,6%), óbito intra-hospitalar (21,7%), ausência de fator de risco para o desenvolvimento de fraqueza muscular (13,6%) e presença de contraindicações para o protocolo durante toda a internação na UTI (11,8%) (Figura 1).
A média de idade dos pacientes incluídos foi de 67,9 ± 16,1 anos, e a proporção de indivíduos do sexo masculino foi de 57,2% da amostra (n = 265). Em relação ao diagnóstico principal da causa de internação na UTI, a distribuição da proporção de indivíduos com diagnóstico clínico foi de 47,1% (n = 218) e com diagnóstico cirúrgico de 52,9% (n = 245). As características demográficas e clínicas dos pacientes incluídos no estudo, assim como dos grupos respondedores 1 e 2 e não respondedores, encontram-se descritas detalhadamente na tabela 1.
Na admissão da UTI, 71,7% dos pacientes encontravam-se alocados no Plano de Intervenção IV e 10,8% no Plano de Intervenção I. Na alta da UTI, a mesma análise foi realizada e observou-se uma redução significativa (p = 0,001) do percentual de pacientes alocados no Plano de Intervenção I (3,9%), associada a um incremento progressivo na proporção de pacientes alocados nos demais planos de intervenção (Figura 2). Não houve eventos adversos durante a aplicação dos planos de intervenção.
Proporção de pacientes alocados nos planos de intervenção do protocolo de reabilitação precoce na admissão e alta da unidade de terapia intensiva.
NS - não significante quando comparado à admissão na unidade de terapia intensiva (p > 0,05). * Diferença significante quando comparado à admissão na UTI (p = 0,001).
De um total de 463 pacientes submetidos ao protocolo de reabilitação precoce, 83 (17,9%) responderam positivamente à estratégia de intervenção proposta pelo protocolo, apresentando melhora do Plano de Intervenção na alta da UTI em relação à admissão (respondedores 1). Ao longo de toda a internação na UTI, 349 pacientes (75,4%) apresentaram manutenção do Plano de Intervenção, prevenindo, assim, a perda funcional (respondedores 2). Por fim, 31 pacientes (6,7%) apresentaram piora do Plano de Intervenção ao longo da internação na UTI e foram considerados não respondedores.
Os pacientes classificados como não respondedores apresentaram maior média de idade (74,3 ± 15,1 anos; p = 0,03) quando comparados aos grupos respondedores 1 e 2 (69,3 ± 16,1 anos e 67,0 ± 16,1 anos, respectivamente). O diagnóstico cirúrgico foi mais frequente nos pacientes do grupo respondedor 1 (79,5%) e respondedor 2 (56,2%), enquanto que o diagnóstico clínico foi mais frequente no grupo não respondedor (51,6%). A análise do tempo de internação na UTI e no hospital entre os grupos foi estratificada por pacientes cirúrgicos e clínicos, uma vez que a proporção dessa variável foi diferente entre os grupos.
O tempo médio de internação na UTI e no hospital da amostra geral incluída no estudo foi de 5,5 ± 5,7 e 20,5 ± 28,5 dias, respectivamente. Nos pacientes com diagnóstico clínico, o grupo não respondedor apresentou maior tempo de internação na UTI (11,6 ± 14,2 dias) em comparação ao grupo respondedor 1 (6,7 ± 5,8 dias) e respondedor 2 (5,9 ± 6,0 dias) (p = 0,047). Não houve diferença do tempo de internação na UTI entre os grupos respondedor 1 e respondedor 2 (p > 0,05). Em relação ao tempo de internação hospitalar, observou-se que o grupo não respondedor apresentou maior tempo de internação (34,5 ± 34,1 dias) quando comparado ao grupo respondedor 2 (19,5 ± 24,5; p = 0,002) (Tabela 2). Nos pacientes cirúrgicos, não foram observadas diferenças significantes do tempo de internação na UTI entre os grupos (p = 0,23). Entretanto, o tempo de internação hospitalar foi significativamente maior no grupo não respondedor (31,0 ± 35,0 dias) (p = 0,02) quando comparado ao grupo respondedor 1 (23,8 ± 34,5 dias) e respondedor 2 (15,8 ± 13,7 dias) (Tabela 2).
Tempo de internação na unidade de terapia intensiva e hospitalar de pacientes respondedores e não respondedores ao protocolo de reabilitação precoce
A comparação dos pacientes com diagnóstico clínico (n = 218) e cirúrgico (n = 245) demonstrou que os pacientes cirúrgicos eram mais jovens que os clínicos (66,0 ± 15,9 anos e 70,1 ± 16,0 anos, respectivamente; p = 0,002). Os pacientes com diagnóstico cirúrgico apresentaram menor tempo de internação na UTI (4,6 ± 4,1 dias e 6,5 ± 7,0 dias; p < 0,001) e no hospital (17,8 ± 19,9 dias e 23,5 ± 35,6 dias; p = 0,04), quando comparados aos pacientes clínicos, respectivamente. No entanto, não houve associação entre o diagnóstico inicial e a resposta ao protocolo de reabilitação precoce.
DISCUSSÃO
Nossos resultados demonstraram alta prevalência (93,3%) de indivíduos considerados respondedores ao protocolo de reabilitação precoce. Além disso, foi possível observar que os pacientes respondedores apresentaram menor faixa etária e maior frequência de diagnósticos cirúrgicos. Por fim, verificou-se que os pacientes clínicos não respondedores evoluíram com maior tempo de internação na UTI e no hospital.
Entre os pacientes incluídos no estudo, 71,7% encontravam-se alocados no Plano de Intervenção IV na admissão da UTI, demonstrando um melhor status funcional prévio. No estudo de Feliciano et al.,(99 Feliciano V, Albuquerque CG, Andrade FM, Dantas CM, Lopez A, Ramos FF, et al. A influência da mobilização precoce no tempo de internamento em unidade de terapia intensiva. ASSOBRAFIR Ciênc. 2012;3(2):31-42.) os pacientes submetidos a um protocolo de mobilização precoce apresentavam valores de MRC compatíveis com os planos de intervenção III e IV (49,29 ± 11,02) e obtiveram melhora significativa nos valores da MRC final, quando comparados ao grupo controle, submetido à mobilização convencional no leito. Nossos resultados apontam uma redução significativa do percentual de pacientes alocados no Plano de Intervenção I (de 10,8% para 3,9%), associada a um incremento progressivo na proporção de pacientes alocados nos demais planos de intervenção. Isso demonstra uma melhora do status funcional inicial, com redução da frequência de pacientes exclusivamente acamados após a intervenção e que a aplicação de um programa de reabilitação precoce foi eficaz na prevenção e na melhora do status funcional para a maioria dos pacientes. Não houve eventos adversos durante a aplicação dos planos de intervenção, estando essa observação compatível com resultados de outros trabalhos que já demonstraram atingir benefícios funcionais com segurança ao utilizar as técnicas semelhantes empregadas em nosso protocolo.(1212 Adler J, Malone D. Early mobilization in the intensive care unit: a systematic review. Cardiopulm Phys Ther J. 2012;23(1):5-13.,1414 Pires-Neto RC, Pereira AL, Parente C, Sant’anna GN, Esposito DD, Kimura A, et al. Characterization of the use of a cycle ergometer to assist in the physical therapy treatment of critically ill patients. Rev Bras Ter Intensiva. 2013;25(1):39-43.,3030 Bourdin G, Barbier J, Burle JF, Durante G, Passant S, Vincent B, et al. The feasibility of early physical activity in intensive care unit patients: a prospective observational one-center study. Respir Care. 2010;55(4):400-7.)
No presente estudo, observou-se que 93,3% dos pacientes incluídos responderam positivamente à estratégia de intervenção proposta no protocolo, apresentando melhora do Plano de Intervenção na alta da UTI em relação à admissão (respondedor 1) e/ou manutenção do plano (respondedor 2). No entanto, as médias de idade desses pacientes eram significativamente menores (66,3 ± 16,1 e 67,0 ± 16,1 anos; respectivamente) quando comparadas à média do grupo não respondedor (74,3 ± 15,1 anos) que correspondia a 6,7% dos pacientes incluídos. Sabe-se que tanto a idade mais avançada como o maior escore de Acute Physiology and Chronic Health Evaluation II (APACHE II) têm influência significativa sobre o sistema osteomioarticular, resultando em uma maior dificuldade na recuperação funcional,(99 Feliciano V, Albuquerque CG, Andrade FM, Dantas CM, Lopez A, Ramos FF, et al. A influência da mobilização precoce no tempo de internamento em unidade de terapia intensiva. ASSOBRAFIR Ciênc. 2012;3(2):31-42.) o que pode justificar o pior desfecho observado entre os pacientes com maior faixa etária.
Os pacientes clínicos do grupo não respondedor apresentaram maior tempo de internação na UTI (11,6 ± 14,2 dias) e no hospital (34,5 ± 34,1 dias) em relação aos demais pacientes, sendo que o grupo respondedor 2 apresentou tempo de internação hospitalar significativamente menor (19,5 ± 24,5 dias; p = 0,002). Provavelmente, o menor tempo de internação hospitalar observado nos pacientes clínicos do grupo respondedor 2 se deveu ao fato de que 88% dos pacientes desse grupo possuíam status funcional compatível com o Plano IV na admissão e, portanto, possuíam melhor prognóstico. Os pacientes cirúrgicos do grupo não respondedor também apresentaram maior tempo de internação hospitalar (31,0 ± 35,0 dias) em relação aos demais pacientes respondedores. Estudos prévios já demonstraram haver associação entre protocolos de reabilitação precoce e tempo de estadia na UTI e hospitalar. Estudo recente demonstrou que a introdução de uma equipe de reabilitação focada na intervenção precoce de pacientes graves promoveu aumento significativo na mobilidade desses pacientes na alta da UTI, associada a uma redução no tempo de internação nessa unidade (14,8%).(1717 McWilliams D, Weblin J, Atkins G, Bion J, Williams J, Elliott C, et al. Enhancing rehabilitation of mechanically ventilated patients in the intensive care unit: a quality improvement project. J Crit Care. 2015;30(1):13-8.) Em outro estudo conduzido por Lord et al.,(1818 Lord RK, Mayhew CR, Korupolu R, Mantheiy EC, Friedman MA, Palmer JB, et al. ICU early physical rehabilitation programs: financial modeling of cost savings. Crit Care Med. 2013;41(3):717-24.) demonstrou-se que a implantação de um programa de reabilitação precoce resultou na redução de 18,5 a 21,8% do tempo de internação de pacientes graves.
Apesar de todos os pacientes incluídos neste estudo terem sido submetidos a um mesmo protocolo de reabilitação precoce, a diferença observada no tempo de estadia na UTI e no hospital pode estar relacionada a outras características heterogêneas entre os grupos. Nos pacientes do grupo não respondedor, o diagnóstico clínico foi mais frequente (51,6%), enquanto que nos grupos respondedor 1 e respondedor 2 observou-se uma predominância do diagnóstico cirúrgico (respectivamente, 79,5 e 56,2%). Quando comparados isoladamente quanto ao diagnóstico, os pacientes cirúrgicos apresentaram menor idade média (66,0 ± 15,9 versus 70,1 ± 16,0 anos; p = 0,002), assim como menor tempo de internação na UTI (4,6 ± 4,1 dias versus 6,5 ± 7,0 dias; p < 0,001) e hospitalar (17,8 ± 19,9 dias versus 23,5 ± 35,6 dias; p = 0,04) em relação aos pacientes clínicos. É provável que tais características tenham favorecido os grupos respondedor 1 e 2 em relação ao grupo não respondedor, contribuindo com a melhor resposta ao tratamento e com a menor prevalência de perda de força muscular, avaliada por meio do escore MRC durante a internação.
É possível que o diagnóstico clínico esteja mais associado a tempo mais prolongado de internação na UTI e hospitalar pela maior média de idade observada neste grupo, o que pode significar uma maior incidência de doenças crônicas em relação aos pacientes mais jovens. Além disso, diagnósticos clínicos podem estar mais associados à exposição a fatores que comprometem a funcionalidade e o desempenho muscular dos pacientes em terapia intensiva. Em pacientes com insuficiência respiratória (uma das principais causas de internação em UTI),(99 Feliciano V, Albuquerque CG, Andrade FM, Dantas CM, Lopez A, Ramos FF, et al. A influência da mobilização precoce no tempo de internamento em unidade de terapia intensiva. ASSOBRAFIR Ciênc. 2012;3(2):31-42.) a necessidade de intubação e de suporte ventilatório mecânico pode prolongar a restrição ao leito e a estadia na UTI, sobretudo ao uso prolongado da ventilação mecânica(3131 Chiang LL, Wang LY, Wu CP, Wu HD, Wu YT. Effects of physical training n functional status in patients with prolonged mechanical ventilation. Phys Ther. 2006;86(9):1271-81.) além da frequente necessidade do uso de sedação capaz de levar à redução da mobilização com piora da fraqueza muscular(3232 Park M, Pires-Neto RC, Nassar Junior AP. Awaking, exercising, sitting, walking and extubating: moving on the paradigms for mechanically ventilated patients. Rev Bras Ter Intensiva. 2014;26(3):203-4.) ou de bloqueadores neuromusculares, fortemente associados à ocorrência de polineuropatia do doente grave.(3333 Hall JB, Schweickert W, Kress JP. Role of analgesics, sedatives, neuromuscular blockers and delirium. Crit Care Med. 2009;37(10 Suppl):S416-21.) Na ocorrência de sepse/choque séptico e da síndrome de resposta inflamatória sistêmica, o aumento da proteólise induz à fraqueza muscular adquirida na UTI, também prolongando o tempo de ventilação mecânica e de internação.(3434 Callahan LA, Supinski GS. Sepsis induced myopathy. Crit Care Med. 2009;37(10 Suppl):S354-67.)
Diversos são os fatores que podem estar associados à capacidade de resposta ao protocolo de reabilitação precoce em pacientes graves e que, sem dúvida, podem ter influenciado no prognóstico clínico funcional e no tempo de internação dos pacientes não respondedores. No presente, estudo observou-se que os pacientes não respondedores também apresentaram maior escore de gravidade (APACHE IV), maior tempo de ventilação mecânica invasiva, uso de sedação e drogas vasoativas. Entretanto, a identificação de tais fatores não era objetivo do estudo, de forma que mais estudos são necessários para identificar quais fatores clínicos estão associados à resposta positiva ou negativa aos protocolos de reabilitação precoce.
Algumas limitações puderam ser identificadas no presente estudo: seu caráter retrospectivo limitou a inclusão de alguns pacientes admitidos na UTI durante o período avaliado por perda de dados; a aplicação do protocolo foi individualizada e adaptada às possibilidades e restrições de cada paciente de forma que não se avaliou quantitativamente a aplicação de cada um dos recursos que compõem o protocolo; e não se avaliou a exposição aos fatores de risco para o imobilismo e o desenvolvimento da polineuropatia do paciente grave. Além disso, foram excluídos do estudo todos os pacientes que faleceram o que aumenta a prevalência dos respondedores visto que esses pacientes mais graves tenderiam a ser menos responsivos. A ausência dessas variáveis limitou a associação dos nossos resultados com as possíveis causas, de forma que mais estudos são necessários para identificar a interferência desses fatores no prognóstico funcional dos pacientes.
CONCLUSÃO
Nossos resultados confirmam uma alta prevalência de pacientes considerados respondedores ao protocolo de reabilitação precoce. Além disso, os pacientes clínicos respondedores ao protocolo apresentaram menor tempo de internação na unidade de terapia intensiva e hospitalar, enquanto que os pacientes cirúrgicos respondedores apresentaram menor tempo de internação hospitalar. O diagnóstico clínico ou cirúrgico não parece ser decisivo na resposta positiva ao protocolo de reabilitação precoce. Outros estudos são necessários para se determinarem quais fatores são determinantes para uma resposta positiva a um protocolo de reabilitação precoce.
-
Editor responsável: Felipe Dal Pizzol
REFERÊNCIAS
-
1Herridge MS, Tansey CM, Matté A, Tomlinson G, Diaz-Granados N, Cooper A, Guest CB, Mazer CD, Mehta S, Stewart TE, Kudlow P, Cook D, Slutsky AS, Cheung AM; Canadian Critical Care Trials Group. Functional disability 5 years after acute respiratory distress syndrome. N Engl J Med. 2011;364(14):1293-304.
-
2Martin GS, Mannino DM, Eaton S, Moss M. The epidemiology of sepsis in the United States from 1979 through 2000. N Engl J Med. 2003;348(16):1546-54.
-
3Gruther W, Benesch T, Zorn C, Paternostro-Sluga T, Quittan M, Fialka-Moser V, et al. Muscle wasting in intensive care patients: ultrasound observation of the M. quadriceps femoris muscle layer. J Rehabil Med. 2008;40(3):185-9.
-
4Poulsen JB, Moller K, Kehlet H, Perner A. Long-term physical outcome in patients with septic shock. Acta Anaesthesiol Scand. 2009;53(6):724-30.
-
5Kress JP. Clinical trials of early mobilization of critically ill patients. Crit Care Med. 2009;37(10 Suppl):S442-7.
-
6Schweickert WD, Pohlman MC, Pohlman AS, Nigos C, Pawlik A, Esbrook CL, et al. Early physical and occupational therapy in mechanically ventilated, critically ill patients: a randomised controlled trial. Lancet. 2009;373(9678):1874-82.
-
7Ali NA, O’Brien JM Jr, Hoffmann SP, Phillips G, Garland A, Finley JC, Almoosa K, Hejal R, Wolf KM, Lemeshow S, Connors AF Jr, Marsh CB; Midwest Critical Care Consortium. Acquired weakness, handgrip strength, and mortality in critically ill patients. Am J Respir Crit Care Med. 2008;178(3):261-8.
-
8Stevens RD, Hart N, de Jonghe B, Sharshar T. Weakness in the ICU: a call to action. Critical Care. 2009;13(6):1002.
-
9Feliciano V, Albuquerque CG, Andrade FM, Dantas CM, Lopez A, Ramos FF, et al. A influência da mobilização precoce no tempo de internamento em unidade de terapia intensiva. ASSOBRAFIR Ciênc. 2012;3(2):31-42.
-
10Gosselink R, Bott J, Johnson M, Dean E, Nava S, Norremberg M, et al. Physiotherapy for adult patients with critical illness: recommendations of the European Respiratory Society and European Society of Intensive Care Medicine Task Force on Physiotherapy for Critically Ill Patients. Intensive Care Med. 2008;34(7):1188-99.
-
11Dantas CM, Silva PF, Siqueira FH, Pinto RM, Matias S, Maciel C, et al. Influence of early mobilization on respiratory and peripheral muscle strength in critically ill patients. Rev Bras Ter Intensiva. 2012;24(2):173-8.
-
12Adler J, Malone D. Early mobilization in the intensive care unit: a systematic review. Cardiopulm Phys Ther J. 2012;23(1):5-13.
-
13Soares TR, Avena KM, Olivieri FM, Feijó LF, Mendes KM, Souza Filho SA, et al. Retirada do leito após a descontinuação da ventilação mecânica: há repercussão na mortalidade e no tempo de permanência na unidade de terapia intensiva? Rev Bras Ter Intensiva. 2010;22(1):27-32.
-
14Pires-Neto RC, Pereira AL, Parente C, Sant’anna GN, Esposito DD, Kimura A, et al. Characterization of the use of a cycle ergometer to assist in the physical therapy treatment of critically ill patients. Rev Bras Ter Intensiva. 2013;25(1):39-43.
-
15Morris PE, Goad A, Thompson C, Taylor K, Harry B, Passmore L, et al. Early intensive care unit mobility therapy in the treatment of acute respiratory failure. Crit Care Med. 2008;36(8):2238-43.
-
16Pinheiro AR, Christofoletti G. Motor physical therapy in hospitalized patients in an intensive care unit: a systematic review. Rev Bras Ter Intensiva. 2012;24(2):188-96.
-
17McWilliams D, Weblin J, Atkins G, Bion J, Williams J, Elliott C, et al. Enhancing rehabilitation of mechanically ventilated patients in the intensive care unit: a quality improvement project. J Crit Care. 2015;30(1):13-8.
-
18Lord RK, Mayhew CR, Korupolu R, Mantheiy EC, Friedman MA, Palmer JB, et al. ICU early physical rehabilitation programs: financial modeling of cost savings. Crit Care Med. 2013;41(3):717-24.
-
19Leditschke IA, Green M, Irvine J, Bissett B, Mitchell IA. What are the barriers to mobilizing intensive care patients? Cardiopulm Phys Ther J. 2012;23(1):26-9.
-
20Thomsen GE, Snow GL, Rodriguez L, Hopkins RO. Patients with respiratory failure increase ambulation after transfer to an intensive care unit where early activity is a priority. Crit Care Med. 2008;36(4):1119-24.
-
21Balas MC, Burke WJ, Gannon D, Cohen MZ, Colburn L, Bevil C, et al. Implementing the awakening and breathing coordination, delirium monitoring/management, and early exercise/mobility bundle into everyday care: opportunities, challenges, and lessons learned for implementing the ICU Pain, Agitation, and Delirium Guidelines. Crit Care Med. 2013;41(9 Suppl 1):S116-27.
-
22Deutschman CS, Ahrens T, Cairns CB, Sessler CN, Parsons PE; Critical Care Societies Collaborative/USCIITG Task Force on Critical Care Research. Multisociety task force for critical care research: key issues and recommendations. Am J Respir Crit Care Med. 2012;185(1):96-102.
-
23Weber-Carstens S, Deja M, Koch S, Spranger J, Bubser F, Wernecke KD, et al. Risk factors in critical illness myopathy during the early course of critical illness: a prospective observational study. Crit Care. 2010;14(3):R119.
-
24Perme C, Chandrashekar R. Early mobility and walking program for patients in intensive care units: creating a standard of care. Am J Crit Care. 2009;18(3):212-21.
-
25Kasotakis G, Schmidt U, Perry D, Grosse-Sundrup M, Benjamin J, Ryan C, et al. The surgical intensive care unit optimal mobility score predicts mortality and length of stay. Crit Care Med. 2012;40(4):1122-8.
-
26Gerovasili V, Stefanidis K, Vitzilaios K, Karatzanos E, Politis P, Koroneos A, et al. Electrical muscle stimulation preserves the muscle mass of critically ill patients: a randomized study. Crit Care. 2009;13(5):R161.
-
27Gruther W, Kainberger F, Fialka-Moser V, Paternostro-Sluga T, Quittan M, Spiss C, et al. Effects of neuromuscular electrical stimulation on muscle layer thickness of knee extensor muscles in intensive care unit patients: a pilot study. J Rehabil Med. 2010;42(6):593-7.
-
28Poulsen JB, Møller K, Jensen CV, Weisdorf S, Kehlet H, Perner A. Effect of transcutaneous electrical muscle stimulation on muscle volume in patients with septic shock. Crit Care Med. 2011;39(3):456-61.
-
29Burtin C, Clerckx B, Robbeets C, Ferdinande P, Langer D, Troosters T, et al. Early exercise in critically ill patients enhances short-term functional recovery. Crit Care Med. 2009;37(9):2499-505.
-
30Bourdin G, Barbier J, Burle JF, Durante G, Passant S, Vincent B, et al. The feasibility of early physical activity in intensive care unit patients: a prospective observational one-center study. Respir Care. 2010;55(4):400-7.
-
31Chiang LL, Wang LY, Wu CP, Wu HD, Wu YT. Effects of physical training n functional status in patients with prolonged mechanical ventilation. Phys Ther. 2006;86(9):1271-81.
-
32Park M, Pires-Neto RC, Nassar Junior AP. Awaking, exercising, sitting, walking and extubating: moving on the paradigms for mechanically ventilated patients. Rev Bras Ter Intensiva. 2014;26(3):203-4.
-
33Hall JB, Schweickert W, Kress JP. Role of analgesics, sedatives, neuromuscular blockers and delirium. Crit Care Med. 2009;37(10 Suppl):S416-21.
-
34Callahan LA, Supinski GS. Sepsis induced myopathy. Crit Care Med. 2009;37(10 Suppl):S354-67.
Disponibilidade de dados
Datas de Publicação
-
Publicação nesta coleção
Apr-Jun 2015
Histórico
-
Recebido
26 Nov 2014 -
Aceito
09 Mar 2015