Resumos
A síndrome metabólica (SM) é uma condição de risco para o desenvolvimento de doença aterosclerótica sistêmica. A obesidade mórbida é um estado de resistência à insulina associado a excesso de gordura visceral, condições que contribuem para o desenvolvimento da SM. Na obesidade grave, os tratamentos conservadores promovem melhora da SM, mas a recuperação do peso é freqüente, enquanto a cirurgia bariátrica promove perda mais significativa e sustentada de peso. Esta é recomendada a pacientes com resposta insatisfatória ao tratamento clínico e com IMC > 40 kg/m², ou > 35 nos casos de co-morbidades passíveis de reversão com o emagrecimento. Recomenda-se que risco cirúrgico seja aceitável e que os pacientes submetidos à cirurgia tenham conhecimento das complicações e saibam dos cuidados pós-operatórios. Prevenção, melhora e reversão do diabetes (DM2) (entre 70 e 90% dos casos) são observados nas diversas modalidades cirúrgicas bariátricas. Os procedimentos disabsortivos são mais eficazes que os restritivos na redução do peso e na melhora da sensibilidade à insulina, mas as complicações crônicas, em especial a desnutrição, são também mais freqüentes. A gastroplastia vertical com derivação jejuno-ileal é conhecida como mista com predominância do componente restritivo sobre o disabsortivo. Nesta modalidade, reversão do DM2 deve-se a um aumento da sensibilidade à insulina associado a uma melhora da função de célula beta. A reversão da SM e de suas manifestações pós-cirurgia bariátrica associa-se à redução da mortalidade cardiovascular e, assim, nos casos graves de obesidade, a SM pode ser considerada uma condição cirúrgica.
Obesidade; Síndrome metabólica; Diabetes mellitus; Mortalidade cardiovascular; Cirurgia bariátrica; Risco cirúrgico
Metabolic syndrome (MS) is a risk condition for the development of systemic atherosclerotic disease. Morbid obesity is a state of insulin resistance (IR) associated with visceral fat accumulation, which is involved in the development of MS. In severe obesity, conservative therapies promote an improvement of MS, but weight regain is frequent, whereas bariatric surgery promotes a more significant and sustained weight loss. Bariatric surgery is recommended for patients with unsatisfactory response to clinical treatment and with IMC > 40 kg/m² or > 35 in case of co-morbidities. In those cases, surgical risk must be acceptable and patients submitted to surgery must be informed about complications and postoperative care. Prevention, improvement and reversion of diabetes (DM2) (70 to 90% of cases) are seen in several bariatric surgery modalities. Disabsorptive are more efficient than restrictive procedures in terms of weight reduction and insulin sensitivity improvement, but chronic complications, such as malnutrition, are also more frequent. Vertical gastroplasty with jejunoileal derivation is a mixed surgery in which the restrictive component predominates. In this modality, reversion of DM2 is due to an increase in insulin sensitivity associated with improved beta cell function. Reversion of MS and its manifestations after bariatric surgery are associated with reduction of cardiovascular mortality and, thus, in severe obesity cases, MS can be considered a surgical condition.
Obesity; Metabolic syndrome; Diabetes mellitus; Cardiovascular mortality; Bariatric surgery; Surgical risk
ATUALIZAÇÃO
Cirurgia bariátrica cura a síndrome metabólica?
Does bariatric surgery cure the metabolic syndrome?
Bruno Geloneze; José Carlos Pareja
Departamento de Endocrinologia e Metabolismo, Faculdade de Ciências Médicas da Universidade Estadual de Campinas (UNICAMP), SP
Endereço para correspondência Endereço para correspondência: Bruno Geloneze Departamento de Endocrinologia e Metabolismo Faculdade de Ciências Médicas Universidade Estadual de Campinas - UNICAMP Av. Zeferino Vaz s/n 13081-970 Campinas, SP E-mail: centrodediabetes@uol.com.br
RESUMO
A síndrome metabólica (SM) é uma condição de risco para o desenvolvimento de doença aterosclerótica sistêmica. A obesidade mórbida é um estado de resistência à insulina associado a excesso de gordura visceral, condições que contribuem para o desenvolvimento da SM. Na obesidade grave, os tratamentos conservadores promovem melhora da SM, mas a recuperação do peso é freqüente, enquanto a cirurgia bariátrica promove perda mais significativa e sustentada de peso. Esta é recomendada a pacientes com resposta insatisfatória ao tratamento clínico e com IMC > 40 kg/m2, ou > 35 nos casos de co-morbidades passíveis de reversão com o emagrecimento. Recomenda-se que risco cirúrgico seja aceitável e que os pacientes submetidos à cirurgia tenham conhecimento das complicações e saibam dos cuidados pós-operatórios. Prevenção, melhora e reversão do diabetes (DM2) (entre 70 e 90% dos casos) são observados nas diversas modalidades cirúrgicas bariátricas. Os procedimentos disabsortivos são mais eficazes que os restritivos na redução do peso e na melhora da sensibilidade à insulina, mas as complicações crônicas, em especial a desnutrição, são também mais freqüentes. A gastroplastia vertical com derivação jejuno-ileal é conhecida como mista com predominância do componente restritivo sobre o disabsortivo. Nesta modalidade, reversão do DM2 deve-se a um aumento da sensibilidade à insulina associado a uma melhora da função de célula beta. A reversão da SM e de suas manifestações pós-cirurgia bariátrica associa-se à redução da mortalidade cardiovascular e, assim, nos casos graves de obesidade, a SM pode ser considerada uma condição cirúrgica.
Descritores: Obesidade; Síndrome metabólica; Diabetes mellitus; Mortalidade cardiovascular; Cirurgia bariátrica; Risco cirúrgico.
ABSTRACT
Metabolic syndrome (MS) is a risk condition for the development of systemic atherosclerotic disease. Morbid obesity is a state of insulin resistance (IR) associated with visceral fat accumulation, which is involved in the development of MS. In severe obesity, conservative therapies promote an improvement of MS, but weight regain is frequent, whereas bariatric surgery promotes a more significant and sustained weight loss. Bariatric surgery is recommended for patients with unsatisfactory response to clinical treatment and with IMC > 40 kg/m2 or > 35 in case of co-morbidities. In those cases, surgical risk must be acceptable and patients submitted to surgery must be informed about complications and postoperative care. Prevention, improvement and reversion of diabetes (DM2) (70 to 90% of cases) are seen in several bariatric surgery modalities. Disabsorptive are more efficient than restrictive procedures in terms of weight reduction and insulin sensitivity improvement, but chronic complications, such as malnutrition, are also more frequent. Vertical gastroplasty with jejunoileal derivation is a mixed surgery in which the restrictive component predominates. In this modality, reversion of DM2 is due to an increase in insulin sensitivity associated with improved beta cell function. Reversion of MS and its manifestations after bariatric surgery are associated with reduction of cardiovascular mortality and, thus, in severe obesity cases, MS can be considered a surgical condition.
Keywords: Obesity; Metabolic syndrome; Diabetes mellitus; Cardiovascular mortality; Bariatric surgery; Surgical risk.
PARA FALARMOS DA POTENCIAL reversão ou cura da síndrome metabólica (SM) com a cirurgia bariátrica, assumimos alguns conceitos: a) obesidade mórbida é um estado de resistência à insulina (RI) per se, b) na obesidade mórbida sempre há um excesso de gordura visceral, c) a presença da RI e da adiposidade visceral contribui para a prevalência de SM na quase totalidade dos pacientes com obesidade mórbida, ou grau III (1).
A SM é uma condição de risco para o desenvolvimento de doença aterosclerótica sistêmica, em especial a coronariana, e está francamente relacionada ao desenvolvimento de diabetes tipo 2 (2).
O tratamento da SM pode ser direcionado para as suas diversas manifestações. Pode-se tratar a dislipidemia, a disglicemia, a hipertensão, a infertilidade etc., utilizando-se abordagens específicas farmacológicas para cada um destes componentes da SM. Uma outra abordagem é o tratamento focado nas bases fisiopatológicas da SM, ou seja, na adiposidade e na RI. Os tratamentos conservadores, não-farmacológicos, como dietoterapia e exercícios físicos, reduzem a obesidade visceral e a RI com benefícios diversos sobre as manifestações clínicas da SM, como a melhora do perfil lipídico, controle glicêmico, da pressão arterial etc. (3). De forma similar, o tratamento farmacológico da RI com drogas sensibilizadoras da ação da insulina afeta positivamente diversas manifestações da SM (4).
Nos pacientes obesos mórbidos, os tratamentos conservadores têm se mostrado eficazes em promover uma melhora da SM; no entanto, os resultados de médio e longo prazos são desapontadores, pois não há uma manutenção da perda de peso na quase totalidade dos indivíduos (5). A cirurgia bariátrica tem se mostrado eficaz em promover uma perda significativa e sustentada de peso em obesos mórbidos (6). A partir de 1991, várias sociedades médicas internacionais estabeleceram como critério de recomendação da cirurgia bariátrica o insucesso do tratamento clínico em pacientes com IMC > 40, ou IMC > 35 nos casos de co-morbidades graves associadas passíveis de reversão com o emagrecimento induzido pela cirurgia (7). Alguns pontos devem ser acrescentados a esta indicação: 1) a presença de risco cirúrgico aceitável, 2) esclarecimento do paciente quanto ao seguimento de longo prazo, e manutenção de terapias dietéticas e suplementação vitamínica durante toda a vida, 3) realização do procedimento por cirurgião habilitado, e 4) possibilidade de avaliação e seguimento com equipe multidisciplinar das áreas clínicas (endocrinologia), nutricional e psiquiátrica (1).
No presente artigo, iremos apresentar o impacto metabólico da cirurgia bariátrica sobre a SM, nos aspectos clínicos e fisiopatológicos. Por fim, responderemos a pergunta: a cirurgia bariátrica cura a síndrome metabólica?
Perda de peso com as cirurgias bariátricas
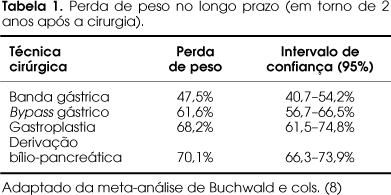
Em metanálise recente, Buchwald e cols. reportaram uma perda média de 61,2% do excesso de peso considerando 10.172 pacientes operados (8). Os diversos tipos de cirurgia apresentam resultados diferentes: 47,5% de perda para as bandas gástricas, 61,6% para o bypass gástrico puro, 68,2% para a gastroplastia vertical com bypass duodenal (inclui a técnica descrita por Fobi e Capella) e 70,1% para a derivação bílio-pancreática ou duodenal switch. A recuperação do peso é assunto de intenso debate. A falência da cirurgia sob a óptica ponderal é definida por perdas menores que 50% do excesso de peso, o que ocorre na minoria absoluta dos casos.
Resultados na melhora ou resolução das condições clínicas da síndrome metabólica
Diabetes tipo 2
A prevenção, a melhora e a reversão do diabetes são observadas nas diversas modalidades cirúrgicas bariátricas.
Uma das primeiras grandes séries de cirurgias em diabéticos é o estudo de Greenville (EUA), no qual 165 pacientes diabéticos foram operados pelo bypass gástrico e 83% dos pacientes permaneceram em remissão do diabetes em 14 anos de follow-up (9). Um grande prospectivo em andamento é o SOS (Swedish Obesity Subjects), que compara um grupo de pacientes operados com um grupo não operado. Os dados do SOS indicam uma prevalência de DM, após 2 anos de seguimento, de 8% no grupo controle e 1% no grupo operado, e após 10 anos, 24% no grupo controle e apenas 7% no grupo operado (10).
Vários outros estudos demonstram remissão entre 70 e 90% dos casos, sendo evidente as taxas menores nos pacientes usuários de insulina por vários anos, nos quais a capacidade funcional da célula beta pode estar muito comprometida (11). Por outro lado, existe uma reversão do diabetes na totalidade dos pacientes usuários de hipoglicemiantes orais após a cirurgia. O problema destes estudos observacionais é que nenhum deles foi desenhado para verificar especificamente o efeito em pacientes diabéticos. Existe uma diferença no seguimento do diabetes de acordo com o tipo de procedimento realizado (tabela 2).
Não existem dados sobre o impacto da cirurgia sobre as complicações crônicas micro e macrovasculares do diabetes (12). Da mesma forma, é ainda incerto se haverá um aumento da longevidade nos pacientes operados. Novamente, estudos controlados de longo prazo, como o SOS, deverão fornecer mais respostas para estas questões.
Efeitos das cirurgias sobre a fisiopatologia do diabetes (figura 1)
Cirurgias restritivas
As cirurgias puramente restritivas são representadas pela antiga gastroplastia vertical de Mason, uma técnica praticamente abandonada no Brasil, devido à recuperação do peso e por sua inferioridade quanto aos resultados ponderais e metabólicos quando comparadas ao bypass gástrico (7). A versão atual da técnica puramente restritiva é a banda gástrica. O mecanismo de ação desta técnica sobre o diabetes resume-se à redução da resistência à insulina decorrente da perda de peso em si. Embora existam trabalhos publicados mostrando resultados positivos sobre a remissão do diabetes, isto não corresponde à prática encontrada no Brasil. Além disso, existe uma tendência à não divulgação/publicação dos resultados insatisfatórios sobre a perda de peso e de resultados inferiores na melhora das co-morbidades com as bandas gástricas. O estudo SOS demonstra perdas ponderais de 25% do peso corporal após 10 anos do bypass gástrico contra 13% na banda gástrica (10). A redução da insulinemia é de 54 e 25%, respectivamente, corroborando para a percepção da inferioridade das técnicas puramente restritivas.
Cirurgias disabsortivas
Os procedimentos disabsortivos são eficazes na redução do peso e na melhora da sensibilidade à insulina. O primeiro procedimento bariátrico utilizado foi a derivação jejuno-ileal, iniciada em 1954, e caracterizada por perdas maciças de peso, mas associada a altas taxas de complicações como desnutrição, litíase renal e insuficiência hepática (7). Esta técnica foi abandonada. A versão atual e eficaz da técnica disabsortiva é representada pela cirurgia de derivação bílio-digestiva, conhecida no Brasil como cirurgia de Scopinaro, cuja perda de peso média é de 80% sobre o peso excessivo inicial, com reversão do diabetes em pelo menos 85% dos casos. O sucesso desta cirurgia em diabéticos é reflexo da disabsorção de lípides (provável redução da lipotoxicidade) e intensa melhora da sensibilidade à insulina. A comparação entre o bypass gástrico (cirurgia de Capella) e a cirurgia de Scopinaro sobre a resistência à insulina foi feita em conjunto pelo nosso grupo e um grupo italiano. Neste trabalho foi demonstrado que a cirurgia de Scopinaro leva a uma melhora da sensibilidade à insulina de forma mais intensa que a cirurgia de Capella (13). Isto, no entanto, não confere uma superioridade à cirurgia disabsortiva, pois as complicações crônicas, em especial a desnutrição, são mais freqüentes nesta cirurgia. Além disso, as taxas de remissão do diabetes parecem ser maiores na cirurgia de Capella.
Cirurgias "sacietógenas-incretínicas"
A cirurgia de gastroplastia vertical com derivação jejuno-ileal é vista como uma evolução da gastroplastia vertical de Mason. Os resultados superiores foram inicialmente atribuídos à característica restritiva da cirurgia associada a uma disabsorção imposta pela derivação gastro-jejunal. Esta cirurgia é classicamente conhecida como mista com predominância do componente restritivo sobre o disabsortivo (7). A proposta de nomeá-la como sacietógena-incretínica tem como base o conhecimento acumulado no tocante aos mecanismos hormonais de perda de peso e melhora das co-morbidades, em especial à reversão do diabetes. Estudos observacionais mostram uma melhora do controle glicêmico poucos dias após a cirurgia. Esta melhora aguda não pode ser atribuída ao emagrecimento tampouco à melhora da resistência à insulina (14). Na verdade, a intensa redução da ingesta alimentar acompanhada da paradoxal redução do apetite é atribuída à redução da produção do hormônio grelina (um orexígeno endógeno) pela exclusão do fundo gástrico do trânsito alimentar (14). A redução da grelina no seguimento de pacientes diabéticos foi demonstrada pela primeira vez, pelo nosso grupo no Brasil (15). Esta redução deve ser importante na prevenção da recuperação de peso no longo prazo, caracterizando o efeito sacietógeno deste procedimento. A reversão do diabetes deve-se a um aumento da sensibilidade à insulina associado a uma melhora da função de célula beta, incluindo a recuperação da primeira fase de secreção de insulina (16). Esta recuperação deve-se a um aumento do hormônio gastro-intestinal com ação incretínica, o glucagon like peptide 1 (GLP-1), que aumenta na derivação jejuno-ileal (17). Assim, a cirurgia de Capella pode ser considerada como um procedimento com resultados positivos decorrentes da modulação de hormônios e incretinas, sendo a cirurgia padrão-ouro para o diabético obeso mórbido.
Dislipidemias
Em todos os estudos publicados há uma melhora da dislipidemia, com relato de normalização da hiperlipidemia em 70% dos casos independentemente do tipo de cirurgia executada. Os melhores resultados são encontrados nas cirurgias disabsortivas (derivação bílio-pancreática e duodenal switch) e nas cirurgias de bypass gástrico, com melhoras em 99,1% e 96,9% dos casos, respectivamente. Scopinaro e cols. reportaram resultados de uma série de 2.241 pacientes com seguimento máximo de 21 anos após a cirurgia bílio-pancreática, mostrando a reversão da dislipidemia associada na quase totalidade dos pacientes (18).
Na metanálise de Buschwald (8), houve, para o colesterol total, uma redução media de 33,2 mg/dl, para o colesterol LDL uma redução de 29,3 mg/dl, redução para os triglicérides de 79,6 mg/dl e um aumento de 5 mg/dl no HDL.
Os mecanismos para a melhora lipídica são: redução da ingesta calórico-lipídica, melhora da sensibilidade à insulina e disabsorção lipídica de até 40% para as cirurgias disabsortivas. Existem relatos, também, sobre a redução da apolipoproteína B e da fração pequena e densa do LDL (19).
Hipertensão arterial
Os estudos mostram uma reversão da hipertensão arterial sistêmica em 61,7% dos casos (95% CI, 55,667,8%) (8). A porcentagem com melhora da hipertensão, ou seja, com melhor controle e/ou menores necessidades de uso de anti-hipertensivos, se eleva para 78,5% dos casos, independentemente da técnica cirúrgica utilizada. Os mecanismos relacionados à redução ou melhora da pressão arterial são: redução da hiperinsulinemia e da RI, redução da hiperativação simpática como resultado da redução dos níveis de leptina (20) e redução da hipertensão intra-abdominal crônica característica da obesidade mórbida (21).
Uma das complicações da HAS na obesidade mórbida é a insuficiência renal crônica. Estudos recentes indicam que a perda de peso maciça pode estabilizar ou mesmo melhorar a nefropatia (22).
Resistência à insulina
A obesidade é um estado de resistência à insulina per se. No caso da obesidade mórbida, este fenômeno é ainda mais intenso e a RI está na base fisiopatológica de diversas condições como diabetes tipo 2, dislipidemia, estado inflamatório crônico subclínico, hipercoagulabilidade, hipertensão arterial etc. (2). No Brasil, estudos realizados por nosso grupo na Unicamp caracterizaram a melhora da RI por diversos métodos de avaliação laboratorial, como o modelo homeostático (HOMA) (20), o teste de tolerância à insulina (23), e o clamp euglicêmico hiperinsulinêmico (24), caracterizando uma redução intensa dos índices de resistência à insulina em seguimento de até 6 anos (25). Nestes estudos, encontramos correlações positivas entre a melhora da RI e o impacto metabólico da cirurgia. Assim, podemos afirmar que o benefício da cirurgia bariátrica sobre a SM é mediado predominantemente pela melhora da sensibilidade à insulina.
Infertilidade
A obesidade em seus graus extremos é caracterizada por diversas alterações hormonais que convergem para a infertilidade. No caso dos homens, existe uma descrição de um estado de hipogonadismo hipogonadotrófico provavelmente secundário a uma conversão periférica aumentada de testosterona para estrógenos por ação de aromatases do tecido adiposo (26). Nas mulheres, além da conversão excessiva de estradiol em estrona secundária à obesidade, há um aumento da prevalência de infertilidade relacionada à presença da síndrome de ovários policísticos (SOP). Em uma série recente, foi relatada uma prevalência de 35% de mulheres com SOP em um grupo de obesas mórbidas (27). Escobar-Morreale e cols. observaram a reversão da SOP e do hiperandrogenismo após a perda de peso induzida pela cirurgia bariátrica. Um dos mecanismos propostos para esta melhora seria a redução da RI. De fato, o tratamento da SOP com sensibilizadores da ação da insulina (metformina e glitazonas) tem se mostrado eficaz no manejo da SOP (28). No caso da cirurgia bariática, a intensa melhora da RI deve ser responsável pela reversão da SOP e retomada da fertilidade na população de obesas mórbidas.
Estado pró-trombótico
Na obesidade e na SM, diversos fatores contribuem para um maior risco cardiovascular. As condições de hipercoagulabilidade e hipofibrinólise constituem o estado pró-trombótico dos pacientes obesos. De fato, uma das complicações mais freqüentes na cirurgia bariátrica é a trombose venosa profunda, e o tratamento preventivo com anticoagulação é feito de forma rotineira no período peri-operatório (29). Algumas séries demonstraram uma redução de diversos marcadores do estado de hipercoagulabilidade e hipofibrinólise após a cirurgia, tais como reduções nos níveis do fator inibidor do ativador do plasminogênio 1 (PAI-1), fibrinogênio, entre outros (30).
Disfunção endotelial e estado pró-inflamatório subclínico crônico
A disfunção endotelial (DE) e a inflamação são características da obesidade mórbida e da SM. O emagrecimento induzido pela cirurgia conduz a uma melhora da DE e da inflamação em paralelo à melhora da RI. Mudanças na RI e no grau de adiposidade após as cirurgias bariátricas parecem estar envolvidas na redução dos níveis de E-selectina, PAI-1, em moléculas de adesão (ICAM, V-CAM) e marcadores do estresse oxidativo (31).
O tecido adiposo tem sido reconhecido como um órgão endócrino contribuindo para a patogênese da SM (32). Com a cirurgia bariátrica, há uma redução dos níveis séricos de adipocitocinas (fator de necrose tumoral alfa [TNFa], interleucinas, resistina) (33) e aumento dos níveis de adiponectina, esta última uma citocina com propriedades antiinflamatórias, anti-aterogênicas e sensibilizadoras da ação da insulina (34).
A presença de esteato-hepatite não-alcoólica é comum na obesidade mórbida. A etiopatogenia é resultado de um fluxo e deposição de gordura intra-hepática em conjunto com inflamação e RI sistêmicas e locais (35). Em uma série recente de autores brasileiros, Mottin e cols., realizando biópsias hepáticas, demonstraram a presença de esteatose em 81,6% dos casos no pré-operatório, e no seguimento de 1 ano, uma estabilização das características histológicas em 17,8% dos casos, melhora em 27,8% e normalização em 54,4% dos casos, e em nenhum caso houve uma piora histológica (36).
Reversão ou cura da síndrome metabólica?
Existe uma vasta literatura sobre o efeito da cirurgia sobre componentes da síndrome metabólica. A cura da SM após a cirurgia foi descrita como possível e secundária à melhora da sensibilidade à insulina (3). Recentemente, Carvalho e cols. demonstraram a presença do diagnóstico em 100% dos casos pré-operatórios, com uma reversão em mais de 80% dos casos após um ano de seguimento clínico (38).
Cirurgia bariátrica e evolução da SM
Prevenção do diabetes
A SM é uma condição de risco para o desenvolvimento do diabetes tipo 2. Um dos efeitos esperados para a cirurgia bariátrica é a eficácia na prevenção do DM 2. Estudos de intervenção clínica focados na redução do peso e na redução da RI mostram-se eficazes na redução da progressão da intolerância à glicose para o diabetes (39). No caso da cirurgia, o resultado é ainda mais contundente. As cirurgias de bypass gástrico têm sido associadas com a prevenção em 99 a 100% dos casos de intolerância à glicose para o diabetes, em seguimentos de médio prazo (11). O primeiro trabalho a enfocar a prevenção do diabetes foi realizado por Long e cols. Os autores observaram um risco relativo de desenvolvimento do diabetes 30 vezes menor em obesos mórbidos operados em comparação com não operados (40).
Mortalidade cardiovascular
A reversão da síndrome metabólica e de suas manifestações deve levar a um aumento da expectativa de vida. Um estudo extenso com 43.457 mulheres, com seguimento de 12 anos, demonstrou que a perda intencional de peso de 9 kg esteve associada a uma redução de 53% da mortalidade associada à obesidade (41). A cirurgia bariátrica parece exercer um efeito de aumento sobre a longevidade. O estudo SOS tem demonstrado uma redução de 80% na mortalidade anual no grupo operado (42). No caso específico dos diabéticos, a mortalidade foi de 9% em 9 anos de seguimento, comparada a 28% no grupo diabético não-operado. A mortalidade nestes pacientes foi em sua maioria de causa cardiovascular. Em outro estudo comparativo, MacDonald e cols. demonstraram que pacientes em tratamento com hipoglicemiantes orais apresentam uma mortalidade de 4,5% em 9 anos, comparados a 1% nos pacientes diabéticos operados (43). Christou e cols. demonstraram que a cirurgia em 1.035 pacientes em comparação com 5.746 não-operados, após 5 anos, acarretou uma redução no risco relativo de morte de 89%, ou uma redução absoluta da mortalidade de 5,49% (44).
A maioria dos casos de mortalidade está relacionada a eventos cardiovasculares, e a SM é uma condição de risco para a doença macrovascular. Assim, podemos supor que a redução da mortalidade com a cirurgia seja em parte mediada pela reversão da SM nestes pacientes.
CONCLUSÕES
A cirurgia bariática é uma forma efetiva de perda sustentada de peso. Os efeitos desta perda de peso são uma melhora intensa da resistência à insulina e redução da adiposidade. Isto afeta diretamente a base fisiopatológica da SM. Na prática clínica encontramos uma melhora das diversas manifestações clínicas da síndrome. Considerando os critérios diagnósticos vigentes para a SM, há uma reversão ou cura da SM na quase totalidade dos pacientes após a cirurgia bariátrica.
Em 1998, Hickey e cols. (45) lançaram a questão: o diabetes tipo 2 seria uma condição cirúrgica? A resposta foi sim. Os autores valorizaram os achados clínicos de melhora do diabetes, embora reconhecessem as limitações no conhecimento da fisiopatologia àquela época. Ao perguntarmos sobre a cura cirúrgica da síndrome metabólica, temos evidências clínicas e fisiopatológicas para obtermos uma resposta (37). Podemos afirmar que a síndrome metabólica pode ser considerada como uma condição cirúrgica se associada à obesidade mórbida.
Recebido em 10/12/05
Aceito em 17/01/06
- 1. Deitel M. Overweight and obesity worldwide now estimated to involve 1.7 billion people. Obes Surg 2003;13:329-30.
- 2. Reaven GM. Banting lecture. Role of insulin resistance in human disease. Diabetes 1988;37:1595-607.
- 3. Grundy SM, Hansen B, Smith SC Jr, Cleeman JI, Kahn RA; American Heart Association; National Heart, Lung, and Blood Institute; American Diabetes Association. Clinical management of metabolic syndrome: report of the American Heart Association/National Heart, Lung, and Blood Institute/American Diabetes Association conference on scientific issues related to management. Arterioscler Thromb Vasc Biol 2004;24:e19-24.
- 4. Staels B, Fruchart JC. Therapeutic roles of peroxisome proliferator-activated receptor agonists. Diabetes 2005;54:2460-70.
- 5. Pi-Sunyer FX. The obesity epidemic: pathophysiology and consequences of obesity. Obes Res 2002;10(suppl. 2):97S-104S.
- 6. Garow JS. Treatment of morbid obesity by nonsurgical means: diet, drugs, behavior modification, exercise. Gastroenterol Clin Am North 1987;16:443-9.
- 7. Mun EC, Blackburn GL, Matthews JB. Current status of medical and surgical therapy for obesity. Gastroenterol 2001;120:669-81.
- 8. Bushwald H, Avidor Y, Braunwad E, Jensen MD, Pories W, Fahrbach K, et al. Bariatric surgery. A systematic review and meta-analysis. JAMA 2004;292:1724-37.
- 9. Pories WJ, MacDonald KG, Morgan EJ, et al. Surgical treatment of obesity and its effect on diabetes: 10-y follow-up. Am J Clin Nutr 1992;55:582-5S.
- 10. Sjostrom L, Lindroos AK, Peltonen M, Torgerson J, Bouchard C, Carlsson B, et al; Swedish Obese Subjects Study Scientific Group. Lifestyle, diabetes, and cardiovascular risk factors 10 years after bariatric surgery. N Engl J Med 2004;351:2283-93.
- 11. Ferchak CV, Meneghini LF. Obesity, bariatric surgery and type 2 diabetes a systematic review. Diabetes Metab Res Rev 2004;20:438-45.
- 12. Eisenberg D, Bell RL. The impact of bariatric surgery on severely obese patients with diabetes. Diabetes Spectrum 2003;16:240-5.
- 13. Muscelli E, Mingrone G, Camastra S, Manco M, Pereira JA, Pareja JC, et al. Differential effect of weight loss on insulin resistance in surgically treated obese patients. Am J Med 2005;118:51-7.
- 14. Cummings DE, Overduin J, Foster-Schubert KE. Gastric bypass for obesity: mechanisms of weight loss and diabetes resolution. J Clin Endocrinol Metab 2004; 89:2608-15.
- 15. Geloneze B, Repetto EM, Pilla VF, Tambascia MA, Pareja JC. Ghrelin a gut-brain hormone. Effect of gastric bypass. Obes Surg 2003;13:17-22.
- 16. Polyzogopolou EV, Kalfarentzos F, Vagenakis AG, Alexandrides TK. Restoration of euglycemia and normal acute insulin response to glucose in obese subjects with type 2 diabetes following bariatric surgery. Diabetes 2003;52:1098-103.
- 17. Valverde I, Puente J, Martin-Duce A, Molina L, Lozano O, Sancho V, et al. Changes in glucagon-like peptide-1 (GLP-1) secretion after biliopancreatic diversion or vertical banded gastroplasty in obese subjects. Obes Surg 2005;15:387-97.
- 18. Adami G, Murelli F, Carlini F, Papadia F, Scopinaro N. Long-term effect of biliopancreatic diversion on blood pressure in hypertensive obese patients. Am J Hypertens 2005;18:780-4.
- 19. Buffington CK, Cowan GS Jr, Smith H. Significant changes in the lipid-lipoprotein status of premenopausal morbidly obese females following gastric bypass surgery. Obes Surg 1994;4:328-35.
- 20. Geloneze B, Tambascia MA, Pareja JC, Repetto EM, Magna LA, Pereira SG. Serum leptin levels after bariatric surgery across a range of glucose tolerance from normal to diabetes. Obes Surg 2001;11:693-8.
- 21. Sugerman HJ. Effects of increased intra-abdominal pressure in severe obesity. Surg Clin North Am 2001; 81:1063-75.
- 22. Agnani S, Vachharajani VT, Gupta R, Atray NK, Vachharajani TJ. Does treating obesity stabilize chronic kidney disease? BMC Nephrol 2005;15;6-7.
- 23. Geloneze B, Repetto EM, Pareja JC, Tambascia MA. The insulin tolerance test in morbidly obese patients undergoing bariatric surgery. Obes Res 2001;9:763-9.
- 24. Pereira JA, Claro BM, Pareja JC, Chaim EA, Astiarraga BD, Saad MJ, et al. Restored insulin inhibition on insulin secretion in nondiabetic severely obese patients after weight loss induced by bariatric surgery. Int J Obes Relat Metab Disord 2003;27:463-8.
- 25. Lima MOL, Pareja JC, Tambascia MA, Repetto EM, Thé C, Geloneze B. Insulin Sensitivity after Gastric Bypass. A 6-Year Prospective Study. Diabetes 2005;54:A203.
- 26. Karagiannis A, Harsoulis F. Gonadal dysfunction in systemic diseases. Eur J Endocrinol 2005;152:501-13.
- 27. Escobar-Morreale HF, Botella-Carretero JI, Alvarez-Blasco F, Sancho J, San Millan JL. The polycystic ovary syndrome Associated with morbid obesity may resolve after weight loss induced by bariatric surgery. J Clin Endocrinol Metab 2005;90:6364-9.
- 28. Erhmann DA. Polycystic ovary syndrome. N Engl J Med 2005;352:1223-6.
- 29. Byrne TK. Complications of surgery for obesity. Surg Clin North Am 2001;81:1181-93.
- 30. van Dielen FMH, Buurman WA, Hadfoune M, Nijhuis J, Greve JW. Macrophage inhibitory factor, plasminogen activator inhibitor-1, other acute phase proteins, and inflammatory mediators normalize as a result of weight loss in morbidly obese subjects treated with gastric restrictive surgery. J Clin Endocrinol Metab 2004; 89:4062-8.
- 31. Willians IL, Chowienczyk PJ, Wheatcroft SB, Patel AG, Sherwood RA, Momin A, et al. Endothelial function and weight loss in obese humans. Obes Surg 2005;15:1055-60.
- 32. Wajchenberg BL. Subcutaneous and visceral adipose tissue: their relation to the metabolic syndrome. Endocr Rev 2000;21:697-738.
- 33. Ballantyne GH, Gumbs A, Modlin IM. Changes in insulin resistance following bariatric surgery and the adipoinsular axis: role of the adipocytokines, leptin, adiponectin and resistin. Obes Surg 2005;15:692-9.
- 34. Geloneze B, Pereira J, Pareja J, Souza A, Tambascia M, Muscelli E. Circulating concentrations of adiponectin increase in parallel with enhancement of insulin sensitivity in humans. Diabetes 2003;52(suppl. 1):A393.
- 35. den Boer M, Voshol PJ, Kuipers F, Havekes LM, Romijn JA. Hepatic steatosis: a mediator of the metabolic syndrome. Lessons from animal models. Arterioscler Thromb Vasc Biol 2004;24:644-9.
- 36. Mottin CC, Moretto M, Padoin AV, Kupski C, Swarowsky AM, Glock L, et al. Histological behavior of hepatic steatosis in morbidly obese patients after weight loss induced by bariatric surgery. Obes Surg 2005;15:788-93.
- 37. Geloneze B, Geloneze SR, Picolo M, Repetto EM, Murro AL, Tambascia MA. Metabolic syndrome as a surgical condition. Obes Surg 2002;12:459.
- 38. Carvalho PS, Barelli MC, Moreira CLCB, Oliveira FH, Guzzo MF, Miguel GSP, et al. Cirurgia bariátrica cura diabetes? Arq Bras Endocrinol Metab 2005;49.
- 39. Inzucchi SE, Sherwin RS. The prevention of type 2 diabetes mellitus. Endocrinol Metab Clin North Am 2005;34:199-219.
- 40. Long SD, O'Brien K, MacDonald KG Jr, Leggett-Frazier N, Swanson MS, Pories WJ, et al. Weight loss in severely obese subjects prevents the progression of impaired glucose tolerance to type II diabetes. A longitudinal interventional study. Diabetes Care 1994; 17:372-5.
- 41. Williamson DF, Pamuk E, Thun M, Flanders D, Byers T, Heath C. National Prospective study of intentional weight loss and mortality in overweight white men aged 4064 years. Am J Epidemiol 1999;149:491-503.
- 42. Sjostrom CD, Peltonen M, Sjostrom L. Blood pressure and pulse pressure during long-term weight loss in the obese: the Swedish Obese Subjects (SOS) Intervention Study. Obes Res 2001;9:188-95.
- 43. MacDonald KG Jr, Long SD, Swanson MS, Brown BM, Morris P, Dohm GL, et al. The gastric bypass operation reduces the progression and mortality of non-insulin-dependent diabetes mellitus. J Gastrointest Surg 1999;1:213-20.
- 44. Christou NV, Sampalis JS, Liberman M, Look D, Auger S, McLean AP, et al. Surgery decreases long-term mortality, morbidity, and health care use in morbidly obese patients. Ann Surg 2004;240:416-23.
- 45. Hickey MS, Pories WJ, MacDonald KG Jr, Cory KA, Dohm GL, Swanson MS, et al. A new paradigm for type 2 diabetes mellitus: could it be a disease of the foregut? Ann Surg 1998;227:637-43.
Datas de Publicação
-
Publicação nesta coleção
23 Maio 2006 -
Data do Fascículo
Abr 2006
Histórico
-
Aceito
17 Jan 2006 -
Recebido
10 Dez 2005