Resumos
Objetivo: Analisar e comparar a recuperação da córnea após queimadura química ocular, em olhos de coelhos tratados com transplante autólogo de limbo conjuntival e limbo córneo-conjuntival. Métodos: Um total de 35 coelhos foi submetido a uma queimadura química unilateral da córnea e limbo, com solução de hidróxido de sódio (NaOH) 1 mol -1. Após 30 dias da queimadura, foram constituídos 3 grupos. Os coelhos do Grupo 1(12) não foram operados e foram utilizados como controle. Os coelhos do Grupo 2 (12) foram submetidos a um transplante autólogo, utilizando limbo conjuntival do olho contralateral. Os coelhos do Grupo 3 (11) foram submetidos a um transplante autólogo, utilizando limbo córneo-conjuntival do olho contralateral. Foram estudados os seguintes itens: indução e regressão da neovascularização corneana, tempo de reepitelização corneana, alteração da transparência corneana e estudo do fenótipo corneano, empregando-se métodos de rotina hematoxilina-eosina (HE), método do ácido periódico - Schiff (PAS) e reação da peroxidase-antiperoxidase (PAP), utilizando anticorpos monoclonais. Resultados: Não houve diferenças estatisticamente significantes, nas variáveis estudadas, quando comparados os dois grupos operados. Houve diferenças estatisticamente significantes, em todas variáveis estudadas, quando comparados os grupos operados com o grupo controle. Notou-se diminuição gradativa do número de células caliciformes, reconhecidas pelo PAS e aumento gradativo do número de células epiteliais corneanas, reconhecidas pelo anticorpo monoclonal AE5, configurando-se, aos 90 dias de pós-operatório, um fenótipo predominantemente epitelial corneano na superfície corneana, independentemente da técnica cirúrgica utilizada. O grupo controle mostrou extensa necrose do epitélio corneano em todos os casos. Conclusões: Os transplantes autólogos de limbo conjuntival e de limbo córneo-conjuntival produziram os mesmos resultados clínicos e fenotípicos epiteliais em um modelo experimental de queimadura química em olhos de coelhos, configurando-se, aos 90 dias de pós-operatório, um fenótipo predominantemente epitelial corneano. O grupo controle mostrou defeitos epiteliais persistentes, aumento da neovascularização corneana, diminuição da transparência e fenótipo da superfície corneana tipicamente conjuntival.
Córnea; Queimaduras químicas; Transplante de limbo
Purpose: To compare corneal recovery after ocular chemical burn in rabbit eyes treated with conjunctival limbus or keratoconjunctival limbus autografts. Methods: Thirty-five rabbits underwent a unilateral ocular chemical burn, including the cornea and the limbus, applying a NaOH 1 mol -1 solution. After 30 days, a conjunctival limbus autograft from the contralateral eye was performed in Group 2 (12 eyes); a keratoconjunctival limbus autograft from the contralateral eye was performed in Group 3 (11 eyes) and no surgeries were carried out in the control group (Group 1). Statistical analysis regarding induction and regression of corneal neovascularization, time for corneal re-epithelialization, rate of corneal transparency was performed. The corneal surface phenotype was also analyzed by monoclonal antibodies (AE-5). Results: After 90 days of follow-up, improvement of corneal transparency, decreased corneal neovascularization and corneal re-ephitelialization were significantly associated with limbal transplantation, carried out in Groups 2 and 3. The control group (Group 1) showed epithelial necrosis in all cases. Corneal surfaces of the operated eyes (Groups 2 and 3) showed a gradual decrease of goblet cells, a gradual increase of corneal epithelial cells, and postoperative stabilization after 30 days. Conclusions: Conjunctival limbus and keratoconjunctival limbus autografts produced the same clinical and epithelial phenotype results in an experimental model of chemical burns in rabbit eyes.
Cornea; Chemical burns; Limbal transplantation
Transplante autólogo de limbo conjuntival e de limbo córneo-conjuntival no tratamento das queimaduras químicas oculares em coelhos
Comparison between conjunctival limbus and keratoconjunctival limbus autografts in the treatment of ocular chemical burns in rabbits
Samuel Rymer1 1 Professor Adjunto da Faculdade de Medicina da Universidade Federal do Rio Grande do Sul (UFRGS); Mestre em Oftalmologia pela Universidade Federal de São Paulo - Escola Paulista de Medicina (UNIFESP-EPM). 2 Chairman do Departamento de Oftalmologia da McGill University-Montreal, Canadá. 3 Mestre em Oftalmologia pela UNIFESP-EPM. 4 Mestre e Doutor em Oftalmologia pela UNIFESP-EPM. 5 Professor Titular do Departamento de Oftalmologia da UNIFESP-EPM. 6 Acadêmica da Faculdade de Medicina da UFRGS.
Miguel Burnier2 1 Professor Adjunto da Faculdade de Medicina da Universidade Federal do Rio Grande do Sul (UFRGS); Mestre em Oftalmologia pela Universidade Federal de São Paulo - Escola Paulista de Medicina (UNIFESP-EPM). 2 Chairman do Departamento de Oftalmologia da McGill University-Montreal, Canadá. 3 Mestre em Oftalmologia pela UNIFESP-EPM. 4 Mestre e Doutor em Oftalmologia pela UNIFESP-EPM. 5 Professor Titular do Departamento de Oftalmologia da UNIFESP-EPM. 6 Acadêmica da Faculdade de Medicina da UFRGS.
Diane Marinho3 1 Professor Adjunto da Faculdade de Medicina da Universidade Federal do Rio Grande do Sul (UFRGS); Mestre em Oftalmologia pela Universidade Federal de São Paulo - Escola Paulista de Medicina (UNIFESP-EPM). 2 Chairman do Departamento de Oftalmologia da McGill University-Montreal, Canadá. 3 Mestre em Oftalmologia pela UNIFESP-EPM. 4 Mestre e Doutor em Oftalmologia pela UNIFESP-EPM. 5 Professor Titular do Departamento de Oftalmologia da UNIFESP-EPM. 6 Acadêmica da Faculdade de Medicina da UFRGS.
Sérgio Kwitko4 1 Professor Adjunto da Faculdade de Medicina da Universidade Federal do Rio Grande do Sul (UFRGS); Mestre em Oftalmologia pela Universidade Federal de São Paulo - Escola Paulista de Medicina (UNIFESP-EPM). 2 Chairman do Departamento de Oftalmologia da McGill University-Montreal, Canadá. 3 Mestre em Oftalmologia pela UNIFESP-EPM. 4 Mestre e Doutor em Oftalmologia pela UNIFESP-EPM. 5 Professor Titular do Departamento de Oftalmologia da UNIFESP-EPM. 6 Acadêmica da Faculdade de Medicina da UFRGS.
Rubens Belfort Jr.5 1 Professor Adjunto da Faculdade de Medicina da Universidade Federal do Rio Grande do Sul (UFRGS); Mestre em Oftalmologia pela Universidade Federal de São Paulo - Escola Paulista de Medicina (UNIFESP-EPM). 2 Chairman do Departamento de Oftalmologia da McGill University-Montreal, Canadá. 3 Mestre em Oftalmologia pela UNIFESP-EPM. 4 Mestre e Doutor em Oftalmologia pela UNIFESP-EPM. 5 Professor Titular do Departamento de Oftalmologia da UNIFESP-EPM. 6 Acadêmica da Faculdade de Medicina da UFRGS.
Daniela Rohe6 1 Professor Adjunto da Faculdade de Medicina da Universidade Federal do Rio Grande do Sul (UFRGS); Mestre em Oftalmologia pela Universidade Federal de São Paulo - Escola Paulista de Medicina (UNIFESP-EPM). 2 Chairman do Departamento de Oftalmologia da McGill University-Montreal, Canadá. 3 Mestre em Oftalmologia pela UNIFESP-EPM. 4 Mestre e Doutor em Oftalmologia pela UNIFESP-EPM. 5 Professor Titular do Departamento de Oftalmologia da UNIFESP-EPM. 6 Acadêmica da Faculdade de Medicina da UFRGS.
RESUMO
Objetivo: Analisar e comparar a recuperação da córnea após queimadura química ocular, em olhos de coelhos tratados com transplante autólogo de limbo conjuntival e limbo córneo-conjuntival. Métodos: Um total de 35 coelhos foi submetido a uma queimadura química unilateral da córnea e limbo, com solução de hidróxido de sódio (NaOH) 1 mol -1. Após 30 dias da queimadura, foram constituídos 3 grupos. Os coelhos do Grupo 1(12) não foram operados e foram utilizados como controle. Os coelhos do Grupo 2 (12) foram submetidos a um transplante autólogo, utilizando limbo conjuntival do olho contralateral. Os coelhos do Grupo 3 (11) foram submetidos a um transplante autólogo, utilizando limbo córneo-conjuntival do olho contralateral. Foram estudados os seguintes itens: indução e regressão da neovascularização corneana, tempo de reepitelização corneana, alteração da transparência corneana e estudo do fenótipo corneano, empregando-se métodos de rotina hematoxilina-eosina (HE), método do ácido periódico - Schiff (PAS) e reação da peroxidase-antiperoxidase (PAP), utilizando anticorpos monoclonais. Resultados: Não houve diferenças estatisticamente significantes, nas variáveis estudadas, quando comparados os dois grupos operados. Houve diferenças estatisticamente significantes, em todas variáveis estudadas, quando comparados os grupos operados com o grupo controle. Notou-se diminuição gradativa do número de células caliciformes, reconhecidas pelo PAS e aumento gradativo do número de células epiteliais corneanas, reconhecidas pelo anticorpo monoclonal AE5, configurando-se, aos 90 dias de pós-operatório, um fenótipo predominantemente epitelial corneano na superfície corneana, independentemente da técnica cirúrgica utilizada. O grupo controle mostrou extensa necrose do epitélio corneano em todos os casos. Conclusões: Os transplantes autólogos de limbo conjuntival e de limbo córneo-conjuntival produziram os mesmos resultados clínicos e fenotípicos epiteliais em um modelo experimental de queimadura química em olhos de coelhos, configurando-se, aos 90 dias de pós-operatório, um fenótipo predominantemente epitelial corneano. O grupo controle mostrou defeitos epiteliais persistentes, aumento da neovascularização corneana, diminuição da transparência e fenótipo da superfície corneana tipicamente conjuntival.
Descritores: Córnea; Queimaduras químicas; Transplante de limbo
INTRODUÇÃO
A superfície ocular normal é coberta pelo epitélio conjuntival e corneano, cada qual com fenótipos celulares correspondentes. A córnea é coberta por um epitélio escamoso estratificado com junções intercelulares firmemente aderidas, o que lhe confere uma superfície óptica adequada. Por outro lado, o epitélio conjuntival contém células caliciformes que produzem a camada mucosa do filme lacrimal. Estes fenótipos epiteliais são vitais na manutenção da integridade da superfície ocular(1).
Queimaduras químicas ou térmicas severas, especialmente as causadas por substâncias alcalinas, doenças das membranas mucosas, como Síndrome de Stevens-Johnson ou Doença de Lyell, aniridia ou cirurgias múltiplas do segmento anterior podem determinar alterações da superfície ocular, levando a graves complicações como: defeitos epiteliais persistentes, úlceras tróficas, neovascularização, necrose corneana ou até perfurações oculares(2). Esses fenômenos ocorrem, particularmente, quando além da destruição do epitélio corneano e conjuntival, há importante comprometimento do limbo(3). A anatomia clínica do limbo foi observada em 1921(4),com descrição de projeções presentes na conjuntiva perilimbar, perpendiculares à córnea. Em 1971, outros autores sugeriram que estas projeções perilimbares fossem a fonte das células germinativas (CG) precursoras do epitélio corneano(5).
Estudos recentes utilizando anticorpos monoclonais sugerem a existência de CG localizadas na camada basal do epitélio limbar e que parecem ser as precursoras do epitélio corneano(6-8).
A falta de expressão da proteína 64 kD, que reage com o anticorpo monoclonal AE5, nas células basais limbares, indica que elas são menos diferenciadas do que as outras células do epitélio corneano e que, portanto, elas representam as CG do epitélio corneano(6).
Corroborando estes achados, outros relatos evidenciaram que a remoção cirúrgica da região limbar resultava em crescimento de epitélio com fenótipo corneano anormal(9).
Relatos mostram que transplantes limbares em pacientes com queimaduras químicas oculares resultaram em regeneração do epitélio corneano e boa transparência corneana, com melhores resultados do que os obtidos com transplantes conjuntivais(7).
Em 1983, foi proposta a teoria XYZ, que seria um equilíbrio entre o movimento centrípeto das células epiteliais, o movimento das células basais em direção às células superficiais e a taxa de descamação da superfície corneana(10).
Após uma lesão epitelial corneana, a recuperação depende do movimento centrípeto do epitélio viável mais próximo(5,11-12). Em casos de defeitos epiteliais envolvendo somente uma porção da córnea, o epitélio da córnea adjacente preenche o defeito epitelial. No entanto, um defeito epitelial completo requer epitélio do limbo(13).
Em ferimentos extensos da córnea e limbo, o epitélio conjuntival representa a única fonte de regeneração epitelial(5,14).
Clinicamente está bem estabelecido que após uma severa queimadura química, o crescimento de epitélio conjuntival na superfície corneana está associado com um tempo maior de epitelização, neovascularização superficial e profunda, persistência de células caliciformes e erosões epiteliais recorrentes devido a uma adesão epitelial anormal da membrana basal(13).
Se a perda de CG é completa, freqüentemente ocorre "pannus" superficial resultando em fenótipo conjuntival ou "conjuntivalização" desta nova superfície(15-17).
TRATAMENTO CIRÚRGICO DAS QUEIMADURAS QUÍMICAS OCULARES
Queimaduras químicas unilaterais
Transplante autólogo de conjuntiva bulbar
O conceito de "superfície ocular" foi inicialmente descrito em 1977, ao ser utilizado transplante autólogo da conjuntiva bulbar do olho contralateral para reconstrução da superfície ocular em queimaduras químicas severas unilaterais(2). Havia a convicção, reforçada mais tarde por outros trabalhos(5,18), de que o epitélio conjuntival em um processo chamado transdiferenciação, adquirisse características morfológicas, bioquímicas e funcionais do epitélio corneano, ou seja, um fenótipo corneano. Apesar da boa resposta inicial, alguns destes casos não tiveram boa evolução, apresentando progressiva neovascularização(19). Há estudos, ainda, que mostram que uma completa transdiferenciação nunca ocorre(20-24).
Transplante autólogo de limbo
Em 1989, foi descrita a técnica de transplante autólogo de limbo em doenças unilaterais da superfície ocular(7). Eram empregados enxertos livres de tecido limbar utilizando 0,5 mm de córnea livre centralmente e 2 mm de conjuntiva bulbar perifericamente. Várias séries foram relatadas após, utilizando a mesma técnica(25-28). O transplante de limbo é baseado no conceito de que o epitélio limbar contém a população de células germinativas para proliferação e diferenciação de epitélio corneano e tem sido indicado em uma variedade de doenças da superfície ocular presumivelmente causadas por deficiência de células germinativas (queimaduras térmicas e químicas, aniridia e falência da superfície ocular após múltiplos procedimentos cirúrgicos)(7,25-28).
Queimaduras químicas bilaterais
Transplante alogênico de limbo
Nas patologias bilaterais da superfície ocular, como queimaduras bilaterais, doença de Stevens-Johnson, síndrome de Lyell, penfigóide cicatricial, utiliza-se a técnica de transplante alogênico de limbo. O primeiro relato desta técnica foi descrito em 1983, chamando de ceratoepitelioplastia um procedimento cirúrgico que consistia em colocar no limbo córneo-escleral lentículas de estroma corneano coberto de epitélio, utilizando doador cadáver(10).
Outras séries foram publicadas, nas quais os autores utilizavam tecido de doador cadáver para transplante alogênico de limbo, empregando imunosupressão sistêmica(29-31).
Em 1995, pela primeira vez, autores relataram o uso de tecido doador de parentes, com pareamento HLA, em transplantes alogênicos de limbo(32).
Técnicas cirúrgicas de transplante de limbo
No caso de doador cadáver utiliza-se o transplante de limbo corneano. Quando o doador é vivo, pode-se empregar tanto o transplante de limbo córneo-conjuntival como o transplante de limbo conjuntival.
No caso de doadores vivos, no entanto, a retirada de limbo corneano não é isenta de complicações para o olho doador. Estudos experimentais em coelhos concluíram que a retirada total do limbo(19,30-31), ou mesmo a remoção cirúrgica parcial da zona limbar - técnica utilizada para obtenção do tecido doador nos transplantes de limbo córneo-conjuntival - pode induzir a deficiência limbar importante, causando defeitos epiteliais persistentes, vascularização e conjuntivalização da superfície corneana(25,28,33).
Ao contrário da técnica habitual(7),o transplante de limbo conjuntival evita a ceratectomia periférica com retirada de limbo corneano, tornando o procedimento mais simples e mais seguro para o olho doador. Utiliza como fonte doadora a conjuntiva perilímbica, que inclui a paliçada de Vogt, onde se sabe existirem células germinativas e que provavelmente são transplantadas em número suficiente para estimular a proliferação e diferenciação de epitélio corneano normal(32,34-38).
Como não há referência de trabalho experimental, em coelhos, empregando a técnica de limbo conjuntival, o objetivo deste trabalho foi analisar e comparar a recuperação da córnea após queimadura química ocular, em olhos de coelhos tratados com transplante autólogo de limbo conjuntival e córneo-conjuntival.
MÉTODOS
Este estudo foi aprovado pela Comissão de Ética em Pesquisa do Hospital de Clínicas de Porto Alegre e pelo Comitê de Ética do Curso de Pós-Graduação da UNIFESP/EPM.
Os procedimentos foram feitos sempre empregando anestesia geral, evitando, assim, o sofrimento ou dor por parte do animal. O estudo utilizou um total de 35 coelhos albinos, machos, da linhagem Nova Zelândia. Provocou-se uma queimadura química alcalina unilateral, utilizando um papel filtro, em forma de meia-lua, com diâmetro de 7,5mm, embebido em solução de NaOH 1 mol-1. O papel filtro era colocado durante 1 minuto, na metade superior da córnea e após, durante 1 minuto, na metade inferior da mesma. Cada peça de papel filtro englobava o limbo e a metade da córnea, obtendo-se, assim, não só a queimadura total da superfície corneana como também a queimadura do limbo em 360º, com conseqüente destruição das células germinativas (Figura 1). O globo ocular era irrigado com 1 litro de solução de cloreto de sódio 0,9%, após cada uma das queimaduras.
Imediatamente após as queimaduras, todos os coelhos foram tratados utilizando-se, no olho queimado, colírio de dexametasona + tobramicina, três vezes ao dia, durante 10 dias e colírio de tobramicina três vezes ao dia, por mais 20 dias.
Após 30 dias da queimadura, foram constituídos 3 grupos: Grupo 1 (12 coelhos), Grupo 2 (12 coelhos) e Grupo 3 (11 coelhos). Os coelhos do Grupo 1 não foram operados e foram utilizados como controle. Os coelhos do Grupo 2 foram submetidos a um transplante autólogo, utilizando limbo conjuntival do olho contralateral. Os coelhos do Grupo 3 foram submetidos a um transplante autólogo, utilizando limbo córneo-conjuntival do olho contralateral.
Descrição da técnica cirúrgica
Transplante de limbo conjuntival
Segundo técnica cirúrgica preconizada(32,34), um retalho de conjuntiva doadora de 5x10 mm (90º) era preparado, retirando-se a conjuntiva adjacente ao limbo, sem incluir o limbo corneano. O olho recipiente era preparado, realizando-se uma peritomia de 180º. O retalho conjuntival era suturado no olho recipiente, nas suas posições anatômicas adequadas, utilizando-se 4 pontos de fio Vicryl® 8-0.
Transplante de limbo córneo-conjuntival
Segundo técnica cirúrgica preconizada(7,39),um retalho córneo-conjuntival de 5x10mm era preparado, fazendo-se uma incisão em córnea clara, a 0,5mm do limbo. Após preparo da superfície receptora, realizava-se uma peritomia de 180º e o retalho córneo-conjuntival era suturado, utilizando-se 2 pontos de fio Vicryl® 8-0 para a margem corneana e 2 pontos de fio Vicryl® 8-0 para a margem conjuntival.
No pós-operatório os coelhos foram tratados utilizando-se colírio de dexametasona + tobramicina, três vezes ao dia, durante 30 dias, em ambos os olhos.
Variáveis estudadas
Os coelhos foram examinados aos 15, 30, 60 e 90 dias de pós-operatório e os seguintes itens foram analisados e comparados:
1. Indução e regressão de vascularização - Baseado na escala de queimaduras químicas oculares (1979)(39).
0= córneas sem vasos
1+= vascularização até 2mm na córnea
2+= vascularização até 4mm na córnea
3+= vascularização até 6mm na córnea
4+= córnea com vasos no eixo visual
2. Tempo de reepitelização (baseado no padrão da fluoresceína) - Tempo necessário para reepitelização total da superfície corneana, contado em dias e utilizando colírio de fluoresceína sódica 2% para avaliação da área desepitelizada.
3. Alteração da transparência corneana - baseada na classificação de queimaduras químicas alcalinas(40).
Discreta: leve opacidade corneana, permitindo perceber os detalhes da íris.
Severa: opacidade corneana dificultando a percepção dos detalhes da íris.
Muito severa: opacidade corneana impedindo a percepção da área pupilar.
4. Estudo do fenótipo corneano
Para estudo do fenótipo corneano, trinta e cinco botões córneo-esclerais foram enviados para estudo anátomo-patológico e submetidos a métodos imunohistoquímicos, no Departamento de Patologia da McGill University, Montreal, Canadá. Para efeito dos resultados, os grupos operados (2 e 3) foram divididos em quatro subgrupos, de acordo com a data de obtenção do espécime: 15, 30, 60 ou 90 dias de pós-operatório.
Todos os espécimes foram fixados em formalina tamponada 10% e incluídos em parafina para serem cortados em micrótomo Zeiss TX-40®. Os cortes em parafina foram submetidos às seguintes reações:
a - Métodos de rotina da hematoxilina-eosina (HE);
b - Método do ácido periódico de Schiff (PAS);
c - Reação da peroxidase-antiperoxidase (PAP), utilizando o anticorpo monoclonal AE5- queratina monoclonal anti-epitelial (ICN Biomedicals®).
O preparo do tecido para a técnica do PAP foi realizado segundo método descrito em 1988(41).
A análise microscópica dos espécimes foi realizada com os seguintes objetivos:
contagem de células caliciformes pela análise da HE e confirmada com o PAS;
reconhecimento e contagem das células epiteliais corneanas pelo anticorpo monoclonal AE5.
Método estatístico
Para verificar possíveis diferenças entre os grupos em cada tempo e para cada variável foi usado o teste de Kruskal-Wallis. Para comparar apenas os Grupos 2 e 3 quanto ao tempo necessário para reepitelização corneana, foi usado o teste de Mann-Whitney. Na análise da contagem das células caliciformes e epiteliais corneanas usou-se o teste "t" de Student.
Em todos os casos o nível de rejeição para a hipótese de nulidade foi sempre fixado em um valor menor ou igual a 0,05 (5%).
RESULTADOS
Resultados clínicos
Grau de neovascularização da córnea
Os resultados do estudo do grau de neovascularização nos diferentes grupos, em distintos tempos de pós-operatório (15, 30, 60 e 90 dias), estão apresentados na Tabela 1 utilizando escala preconizada(39). Aos 15 e 60 dias de pós-operatório os grupos operados (2 e 3) apresentaram um grau de neovascularização corneana estatisticamente menor que o grupo controle (Grupo 1) porém essa diferença não existiu entre os grupos tratados. Não houve diferença estatisticamente significante entre os grupos, aos 30 e 90 dias de pós-operatório.
Grau de transparência da córnea
Os resultados do estudo do grau de transparência nos diferentes grupos, em distintos tempos de pós-operatório (15, 30, 60 e 90 dias), estão apresentados na Tabela 2 utilizando escala preconizada(40). Aos 15 e 60 dias de pós-operatório os grupos operados (2 e 3) apresentaram um grau de transparência corneana estatisticamente maior que o grupo controle (Grupo 1), porém essa diferença não existiu entre os grupos tratados. Não houve diferença estatisticamente significante entre os grupos, aos 30 e 90 dias de pós-operatório.
Tempo de reepitelização da córnea
A análise do tempo de reepitelização da córnea não revelou diferença significante entre os Grupos 2 e 3, conforme apresenta a Tabela 3. O Grupo controle manteve defeitos epiteliais corneanos até a retirada dos botões para exame anátomo-patológico.
Resultados do estudo anátomo-patológico
As Tabelas 4 e 5 comparam a contagem de células caliciformes e células epiteliais corneanas, respectivamente, nos grupos operados, nos diferentes tempos pós-operatórios. Essa contagem não foi realizada no grupo controle em razão da extensa necrose do epitélio corneano ocorrida nesses casos. Notou-se uma diminuição gradativa do número de células caliciformes até os 90 dias de pós-operatório, independentemente da técnica cirúrgica utilizada. As células epiteliais corneanas, reconhecidas pelo anticorpo monoclonal AE5, mostraram contagem crescente em ambas as técnicas cirúrgicas empregadas. Observaram-se diferenças estatisticamente significantes quanto à média de células caliciformes observadas em ambos os grupos operados, em todas as avaliações pós-operatórias. O Grupo 2 apresentou sempre um número maior de células caliciformes em relação ao Grupo 3 (p<0,001). Já o número de células queratina+ foi semelhante em ambos os grupos em todas as avaliações pós-operatórias (p>0,10).
DISCUSSÃO
Modelo da queimadura química
Como este estudo teve o propósito de comparar duas técnicas cirúrgicas no tratamento de queimaduras químicas oculares, utilizando limbo conjuntival ou córneo-conjuntival, o modelo ideal de queimadura química incluiu não só a lesão do epitélio corneano, como também a do limbo, simulando queimaduras oculares graves.
Os modelos de queimadura relatados na literatura referem-se na sua maioria à utilização do NaOH 1 mol-1, aplicado na superfície corneana e cuidando para não envolver córnea periférica, isto é, poupando o limbo(42-43). Esses modelos provocam lesão epitelial corneana, mas não removem o limbo, não reproduzindo o modelo preconizado para o presente estudo.
Por outro lado, vários modelos experimentais, em coelhos, comprovam que a retirada mecânica do limbo, além da queimadura corneana, é a principal causa da conjuntivalização e da vascularização corneanas subseqüentes(9,20). No presente estudo, ao invés de se promover a retirada mecânica do limbo, provocou-se um trauma químico alcalino unilateral, envolvendo também o limbo, como já descrito anteriormente(44),porém idealizando um novo modelo de queimadura, descrito na metodologia desta investigação. Este modelo de queimadura revelou-se satisfatoriamente reprodutível, provocando lesões homogêneas e semelhantes em todos os casos (Figura 1).
Tempo de reepitelização após o transplante de limbo
Neste estudo, empregando tanto transplante de limbo córneo-conjuntival como transplante de limbo conjuntival, houve uma diferença muito grande em relação ao tempo de cicatrização, quando comparado com relatos de outros autores.
Em outros estudos experimentais(21,29) realizados em coelhos, o tempo médio de reepitelização ocorreu em torno de 30 dias. No entanto, na maior parte dos relatos, os autores referiam-se somente a queimadura química da córnea associada ou não à retirada cirúrgica do limbo(25).
Outros trabalhos(7,28,32) que mostraram um tempo médio de reepitelização em torno de 15 dias, foram realizados em humanos, com diferentes causas de alteração da superfície ocular. Mesmo considerando que a maior parte estava relacionada a queimaduras químicas, essas variaram tanto pelo grau de severidade quanto pela natureza do agente químico. Como conseqüência não se pode afirmar com certeza o grau de destruição do limbo corneano e até que ponto as células germinativas foram lesadas.
O presente trabalho foi experimental, com modelos de queimadura padronizados, sempre com NaOH 1 mol-1, incluindo tanto a córnea como o limbo corneano. Nos grupos operados, independentemente da técnica cirúrgica utilizada, ou seja, empregando limbo conjuntival ou córneo-conjuntival, a média de tempo de fechamento do defeito epitelial foi de 54 e 55 dias nos Grupos 2 e 3 respectivamente, sem diferença estatisticamente significante entre eles, sugerindo fortemente um movimento centrípeto a partir das células germinativas do limbo transplantado.
Comportamento dos graus de neovascularização e transparência
Analisaram-se em conjunto o comportamento da neovascularização e transparência corneanas porque essas duas variáveis tiveram evolução semelhante nos diferentes tempos de pós-operatório.
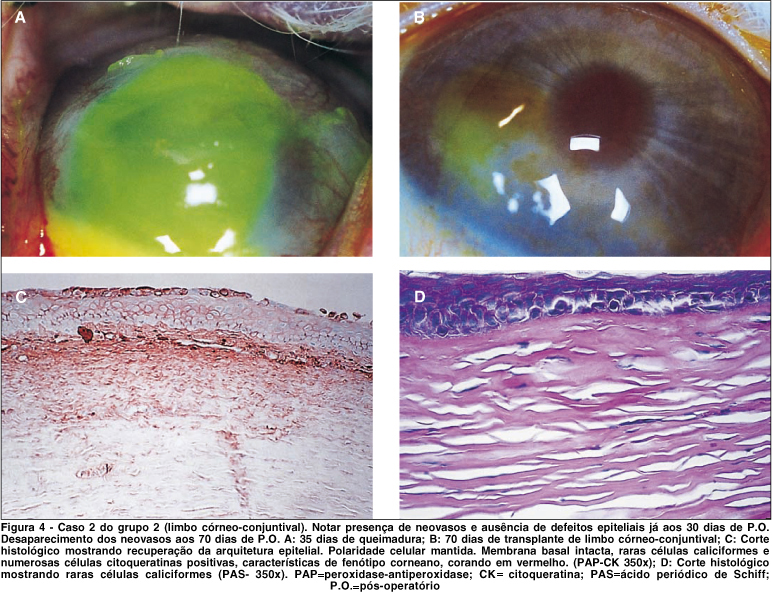
Chama a atenção o fato de que, ao redor dos 30 dias, todos os grupos, operados ou não, tenham apresentado piora significativa dos graus de neovascularização e transparência corneanas, sugerindo um possível aumento da proliferação fibroblástica (Figuras 2 e 3). Talvez o número de células caliciformes na superfície corneana, que foi maior nos dois grupos operados, ao redor dos 30 dias de pós-operatório, decrescendo aos 60 e 90 dias (Tabela 4), possa explicar esse fenômeno, ao sugerir provável presença de fenótipo conjuntival na superfície da córnea nesta fase. Estes achados foram corroborados pela avaliação anátomo-patológica, que mostrou diminuição das células caliciformes e aumento, seguido de estabilização, das células epiteliais corneanas, ao longo da evolução, configurando, portanto, aos 90 dias de pós-operatório, um fenótipo corneano típico (Figuras 3 e 4). Não se encontram relatos na literatura que corroborem este achado, embora não haja nenhuma série descrita de trabalho experimental, comparando essas duas técnicas cirúrgicas.
Ao se analisar os Grupos 2 e 3, utilizando o teste de Kruskal-Wallis (Tabelas 1 e 2), verificou-se que as variáveis transparência e neovascularização, permaneceram estáveis no decorrer da evolução, semelhantes entre si e diferentes do grupo controle. Aos 90 dias de pós-operatório, os grupos operados mostravam discreto grau de neovascularização (Grau 1+) e pequena alteração da transparência corneana, contrastando com o Grupo controle, que apresentava conjuntivalização da superfície corneana.
Autores relataram estudo comparativo entre transplante autólogo de conjuntiva bulbar (não incluindo limbo) e de limbo corneano, em queimadura química experimental em 24 coelhos. Empregaram n-heptanol para a queimadura e adicionalmente retiraram o limbo cirurgicamente. Estudaram diferentes variáveis com acompanhamento de seis meses. Os coelhos submetidos a transplante de limbo corneano mostraram progressiva diminuição da neovascularização, mas não há referência específica ao comportamento da transparência corneana. Após seis meses de evolução, os neovasos haviam praticamente desaparecido da superfície corneana, enquanto os olhos dos animais submetidos a transplante de conjuntiva bulbar desenvolveram progressiva neovascularização e conjuntivalização da superfície corneana, comprometendo o centro da córnea(45). O presente estudo comparou os resultados obtidos com transplante de limbo córneo-conjuntival e limbo conjuntival. Apesar de o modelo de queimadura não ter sido o mesmo, ambos os experimentos ¾ a presente pesquisa e o estudo acima(45) - visavam provocar lesão límbica, fosse por meio de retirada cirúrgica, como descrito pelos autores, ou por queimadura direta, como o realizado neste trabalho. O comportamento da neovascularização e da transparência, igual nos dois grupos operados, mostra que o transplante de limbo conjuntival, diferentemente do que ocorre com o simples transplante de conjuntiva bulbar, é capaz de levar um número suficiente de células germinativas, como mostra a evolução clínica e a contagem de células epiteliais, por meio do anticorpo monoclonal AE5.
Há várias publicações relatando os bons resultados do transplante de limbo em alterações da superfície ocular em humanos(7,14,26,28,32,36-37). No entanto, há relatos de maus resultados utilizando transplante alogênico de limbo conjuntival de doadores vivos, HLA compatíveis, na reconstrução da superfície corneana. Apesar de todos os sete pacientes, durante um seguimento de 17,2 meses, terem desenvolvido fenótipo corneano, diminuição da vascularização e melhora do conforto ocular, os autores relatam que, gradualmente, houve recorrência de neovascularização periférica em todos os casos(38). A despeito do diferente tempo de seguimento, a presente pesquisa revelou um comportamento distinto ao descrito por esses autores(38), e semelhante a todos os outros relatos citados anteriormente, em relação à neovascularização e transparência corneanas. Estas mostraram tendência a diminuição aos 90 dias de seguimento. Mesmo comparando resultados de tratamento em investigação experimental, em coelhos, como é a presente pesquisa, com terapêutica em humanos, como a realizada no trabalho citado(38), haveria necessidade de um seguimento mais prolongado nesta pesquisa, para observação do comportamento da neovascularização e transparência. De qualquer modo, o relato dos autores trata de transplantes alogênicos, portanto, com a variável rejeição, o que não ocorreu nesta pesquisa, onde foi realizado transplante autólogo do olho contralateral, o que pode explicar a melhor evolução dos casos.
Estudo do fenótipo corneano
Na tabela 4 observa-se que o número de células caliciformes diminui gradativamente ao longo dos períodos pós-operatórios e que as células epiteliais corneanas, ao contrário, aumentam a sua contagem e se estabilizam em torno de 30 dias de pós-operatório.
Não houve diferença estatisticamente significante (p>0,10) entre o Grupo 2 e o Grupo 3, em nenhum período pós-operatório, em relação ao número de células epiteliais reconhecidas pelo anticorpo monoclonal AE5. A partir do momento em que ocorreu a diferenciação, a polaridade epitelial foi mantida e as células de fenótipo corneano apareceram em igual número tanto no transplante limbar conjuntival como no transplante limbar córneo-conjuntival. A contagem crescente, que se estabilizou em torno de 30 a 40 dias, foi compatível com o tempo de cicatrização apresentado clinicamente, nos dois modelos cirúrgicos.
Pode-se dizer que, aos 90 dias de pós-operatório, a superfície corneana apresentava um fenótipo predominantemente epitelial corneano, nos dois grupos operados (Figuras 3 e 4). A se manter a tendência, possivelmente um seguimento mais longo apresentaria desaparecimento total das células caliciformes da superfície corneana, como o ocorrido em outros estudos(45), ao utilizar transplante de limbo corneano no tratamento de queimaduras químicas experimentais em coelhos e estudar o fenótipo corneano por meio de anticorpos monoclonais.
Outros estudos(7), a exemplo deste trabalho, relataram restauração do fenótipo epitelial em transplantes autólogos de limbo corneano, utilizando, no entanto, apenas a citologia de impressão para a avaliação do fenótipo.
Estudos relataram bons resultados obtidos com transplante alogênico de limbo, em doenças da superfície ocular, utilizando também a citologia de impressão para determinação do fenótipo corneano(30).
Diferentes relatos(14,33) mostraram que, apesar de a superfície corneana apresentar boa recuperação depois de retirada cirúrgica parcial do limbo corneano, a capacidade proliferativa de epitélio corneano é limitada por ocasião de uma segunda agressão química.
Poucos autores(32-38) relataram seus resultados no tratamento de doenças da superfície ocular utilizando somente transplante de limbo conjuntival, sem a retirada de limbo corneano, evitando a ceratectomia preconizada em outras técnicas(7).
Outros autores(32) avaliaram a eficácia do transplante alogênico de conjuntiva limbar, com pareamento HLA, em doze olhos de dez pacientes apresentando doenças da superfície ocular. Os resultados indicaram que 91,6% dos pacientes obtiveram melhora da acuidade visual, da transparência corneana e da lubrificação ocular, além de estabilização da superfície ocular e diminuição da neovascularização e fotofobia. O seguimento foi de 17,2 meses e os pacientes doadores (parentes) não apresentaram complicações oculares.
Ao contrário desta investigação, nenhum dos trabalhos anteriormente citados sobre transplante de limbo conjuntival, faz referência ao estudo do fenótipo corneano utilizando anticorpos monoclonais.
Não há referência, também, de trabalho experimental em coelhos, empregando a técnica de transplante de limbo conjuntival, utilizada na presente pesquisa.
Este trabalho estudou diversas variáveis ao longo de 90 dias de seguimento pós-operatório de transplante de limbo conjuntival ou córneo-conjuntival no tratamento de queimaduras químicas experimentais. Os resultados apresentados neste estudo reforçam a idéia de que o transplante de limbo, levando células germinativas, é poderosa arma no tratamento de queimaduras químicas e outras doenças da superfície ocular causadas por deficiência límbica. O experimento mostrou, ainda, não haver diferença nos resultados clínicos e estudos imunohistoquímicos, ao se utilizar limbo córneo-conjuntival ou conjuntival no tratamento dessas doenças.
A maior facilidade da técnica e a quase ausência de complicações nos olhos doadores faz da técnica de transplante de limbo conjuntival uma alternativa extremamente útil e mais segura para o olho doador do que o transplante de limbo córneo-conjuntival, no tratamento de queimaduras químicas oculares.
ABSTRACT
Purpose: To compare corneal recovery after ocular chemical burn in rabbit eyes treated with conjunctival limbus or keratoconjunctival limbus autografts. Methods: Thirty-five rabbits underwent a unilateral ocular chemical burn, including the cornea and the limbus, applying a NaOH 1 mol -1 solution. After 30 days, a conjunctival limbus autograft from the contralateral eye was performed in Group 2 (12 eyes); a keratoconjunctival limbus autograft from the contralateral eye was performed in Group 3 (11 eyes) and no surgeries were carried out in the control group (Group 1). Statistical analysis regarding induction and regression of corneal neovascularization, time for corneal re-epithelialization, rate of corneal transparency was performed. The corneal surface phenotype was also analyzed by monoclonal antibodies (AE-5). Results: After 90 days of follow-up, improvement of corneal transparency, decreased corneal neovascularization and corneal re-ephitelialization were significantly associated with limbal transplantation, carried out in Groups 2 and 3. The control group (Group 1) showed epithelial necrosis in all cases. Corneal surfaces of the operated eyes (Groups 2 and 3) showed a gradual decrease of goblet cells, a gradual increase of corneal epithelial cells, and postoperative stabilization after 30 days. Conclusions: Conjunctival limbus and keratoconjunctival limbus autografts produced the same clinical and epithelial phenotype results in an experimental model of chemical burns in rabbit eyes.
Keywords: Cornea; Chemical burns; Limbal transplantation
Endereço para correspondência: Rua Florêncio Ygartua, 481 - Porto Alegre (RS) CEP 90430-010.
E-mail: samrymer@terra.com.br
Recebido para publicação em 30.01.2001
Aceito para publicação em 20.08.2001
- 1. Tsai RJ,Tseng SC. Human allograft transplantation for corneal surface reconstruction. Cornea 1994;13:389-400.
- 2. Thoft RA. Conjunctival transplantation. Arch Ophthalmol 1977;95:1425-7.
- 3. Shapiro MS, Friend J, Thoft RA. Corneal re-epithelization from the conjunctiva. Invest Ophthalmol Vis Sci 1981;21(1 pt1):135-42.
- 4. Vogt A. The limbus. In: Vogt A. Textbook and atlas of slit lamp microscopy of the living eye. 3rd ed. Wayenborgh: Bonn-Bad Godsberg; 1921. p.52-3.
- 5. Davanger M, Evensen A. Role of the pericorneal papillary structure in renewal of corneal epithelium. Nature 1971;229:S286.
- 6. Schermer A, Galvin S, Sun TT. Differentiation-related expression of a major 64-K corneal keratin in vivo and in culture suggests limbal location of corneal epithelial stem cells. J Cell Biol 1986;103:49-62.
- 7. Kenyon KR, Tseng SC. Limbal autograft transplantation for ocular surface disorders. Ophthalmology 1989;96:709-23.
- 8. Lauweryns B, van den Oord JJ, Missotten L. The transitional zone between limbus and peripheral cornea. An immunohistochemical study. Invest Ophthalmol Vis Sci 1993;34:1991-9.
- 9. Chen JJ, Tseng SC. Corneal epithelial wound healing in partial limbal deficiency. Invest Ophthalmol Vis Sci 1990;31:1301-14.
- 10. Thoft RA, Friend J. The X, Y, Z hypothesis of corneal epithelial maintenance. Invest Ophthalmol Vis Sci 1983;24:1442-3.
- 11. Kuwabara T, Perkins DG, Cogan DG. Sliding of the epithelium in experimental corneal wounds. Invest Ophthalmol 1976;15:4-14.
- 12. Jumblatt MM, Neufeld AH. A tissue culture assay of corneal epithelial wound closure. Invest Ophthalmol Vis Sci 1986;27:8-13.
- 13. Wagoner MD. Chemical injuries of the eye: current concepts in pathophysiology and therapy. Surv Ophthalmol 1997;41:275-313.
- 14. Huang AJ, Tseng SC. Corneal epithelial wound healing in the absence of limbal epithelium. Invest Ophthalmol Vis Sci 1991;32:96-105.
- 15. Kenyon KR. Decision making in the therapy of external eye disease: noninfected corneal ulcers. Ophthalmology 1982;89:44-51.
- 16. Geggel HS, Thoft RA, Friend J. Histology of human conjunctival transplantation. Cornea 1984;3:11-5.
- 17. Tseng SC. Concept and application of limbal stem cells. Eye 1989;3(pt2):141-57.
- 18. Thoft RA, Friend J, Murphy HS. Ocular surface epithelium and corneal vascularization in rabbits. I. The role of wounding. Invest Ophthalmol Vis Sci 1979;18:85-92.
- 19. Tseng SC, Chen JJ, Huang AJ. Classification of conjunctival surgeries for corneal disease based on stem cell concept. Ophthalmol Clin North Am 1990;3:595-610.
- 20. Kruse FE, Chen JJY Tsai, RFJ. Conjunctival transdifferentation is due to the incomplete removal of limbal basal epithelium. Invest Ophthalmol Vis Sci 1990;31:1903-13.
- 21. Hirst LW, Fogle JA, Kenyon KR. Corneal epithelial regeneration and adhesion following acid burns in the rhesus monkey. Invest Ophthalmol Vis Sci 1982;23:764-73.
- 22. Dua HS, Gomes JA, Singh A. Corneal epithelial wound healing. Br J Ophthalmol 1994;78:401-8.
- 23. Wei ZG, Wu RL, Lavker RM, Sun TT. In vitro growth and differentiation of rabbit bulbar, fornix and palpebral conjunctival epithelia: implications on conjunctival epithelial transdifferentiation and stem cells. Invest Ophthalmol Vis Sci 1993;34:1814-28.
- 24. Dua HS. Stem cells of the ocular surface: scientific principles and clinical applications. Br J Ophthalmol 1995;79:968-9.
- 25. Tsai RJ, Sun TT, Tseng SC. Comparison of limbal and conjunctival autograft transplantation in corneal surface reconstruction in rabbits. Ophthalmology 1990;97:446-55.
- 26. Durand L, Fages F, Burillon C. Greffe lamellaire cornéo-conjonctivale "inlay", premier temps préparatoire du traitment chirurgical des séquelles des brûlures de cornée. J Fr Ophthalmol 1990;13:17-23.
- 27. Ronk JF, Ruiz-Esmenjaud S, Osorio M, Bacigalupi M, Goosey JD. Limbal conjunctival autograft in a subacute alkaline corneal burn. Cornea 1994;13:465-8.
- 28. Tan DT, Ficker LA, Buckley RJ. Limbal transplantation. Ophthalmology 1996;103:29-35.
- 29. Chen JJ, Tseng SC. Abnormal corneal epithelial wound healing in partial-thickness removal of limbal epithelium. Invest Ophthalmol Vis Sci 1991;32:2219-33.
- 30. Tsai RJ, Tseng SC. Human allograft limbal transplantation for corneal surface for corneal surface reconstruction. Cornea 1994;13:389-400.
- 31. Tsubota K, Toda I, Saito H, Shinozaki N, Shimazaki J. Reconstruction of the corneal epithelium by limbal allograft transplantation for severe ocular surface disorders. Ophthalmology 1995;102:1486-96.
- 32. Kwitko S, Marinho D, Barcaro S, Bocaccio FJL, Rymer S, Fernandes S et al. Allograft conjunctival transplantation for bilateral ocular surface disorders. Ophthalmology 1995;102:1020-5.
- 33. Marinho DR. Estudo experimental comparativo da cicatrização epitelial corneana em olhos de coelhos com deficiência parcial de limbo corneano e conjuntival [Tese]. São Paulo: Universidade Federal de São Paulo; 1997.
- 34. Schliapnik JR, Bahamondes M. Rehabilitación de la superfície ocular. Decorticación corneal, queratectomia superficial y transplante de epitelio conjuntival limbar. Arch Child Oftalmol 1991;48:21-34.
- 35. Schliapnik JR. Cirugia conjuntival por indicación corneal. Arch Child Oftalmol 1991;48:73-80.
- 36. Clinch TE, Goins KM, Cobo LM. Treatment of contact lens-related ocular surface disorders with autologous conjunctival transplantation. Ophthalmology 1992;99:634-8.
- 37. Carvalho MJ, Moura RC, Cunha M. Transplante autógeno de conjuntiva no tratamento de queimaduras graves. Arq Bras Oftalmol 1994;57:167-9.
- 38. Rao SK, Rajagopal R, Sitalakshimi G. Limbal allografting from related live donors for corneal surface reconstruction. Ophthalmology 1999;106:822-8.
- 39. Thoft RA, Friend J, Murphy HS. Ocular surface epithelium and corneal vascularization in rabbits. I. The role of wounding. Invest Ophthalmol Vis Sci 1979;18:85-92.
- 40. Hughes WF, Jr. Alkali burns of the eye: II. Review of the literature and summary of present knowledge. Arch Ophthalmol 1946;35:423-49.
- 41. Burnier Jr MNN, Neves RA, Pereira MG. Aplicações da técnica de imunoperoxidase em patologia ocular. Arq Inst Penido Burnier 1988;30:46-9.
- 42. Obonberger J. Paper strips and rings as simple tools for standardization of experimental eye injuries. Ophthalmic Res 1975;7:363-7.
- 43. Bechara SJ, Garcia IA, Kobinger E. Uso simultâneo de acetil-cisteína e vitamina "C" na terapêutica das queimaduras corneanas por álcali. Arq Bras Oftal 1986;49:109-11.
- 44. Haddox JL, Pfister RR, Slaughter SE. An excess of topical calcium and magnesium reverses the therapeutic effect of citrate on the development of corneal ulcers after alkali injury. Cornea 1996;15(2):191-5.
- 45. Tsai RJ, Sun TT, Tseng SC. Comparison of limbal and conjunctival autograft transplantation in corneal surface reconstruction in rabbits. Ophthalmology 1990;97:446-55.
Datas de Publicação
-
Publicação nesta coleção
05 Ago 2002 -
Data do Fascículo
Mar 2002
Histórico
-
Aceito
20 Ago 2001 -
Recebido
30 Jan 2001