Resumos
Relatamos um caso de mielopatia transversa aguda em paciente masculino de 31 anos de idade, branco, portador de leucemia aguda linfoblástica, subtipo L3 (LLA-L3). Esta é uma forma grave de leucemia e compromete mais crianças em relação aos adultos. Menos de 1% dos pacientes leucêmicos apresentam complicações espinais. No paciente em estudo, a sintomatologia instalou-se de modo abrupto e com as seguintes características: dores nas costas, paraplegia crural flácida e perda das funções sensitivas e vegetativas abaixo do segmento afetado. O diagnóstico etiológico foi estabelecido após a realização dos seguintes exames: hemograma, mielograma, análise do líquido cefalorraqueano e ressonância magnética de coluna dorsal. Foi instituído tratamento específico, que não interferiu com a evolução fatal da doença.
leucemia aguda linfoblástica; mielopatia transversa; hemograma; mielograma; líquido cefalorraqueano; ressonância magnética
We report a case of transverse myelopathy in a 31 year old white man with acute lymphoblastic leukemia, subtype L3 (ALL-L3). This is a severe form of leukemia that affects children more often than adults. Less than 1% of leukemic patients develop neurologic complication in the spinal cord. The symptomatology in the present case started with back pain, flaccid paraplegia, and loss of sensibility and vegetative functions below the lesion. The etiologic diagnostic was obtained through peripheral blood study, bone marrow cytology, cerebrospinal fluid analysis and magnetic resonance image of the dorsal cord. The antileukemic treatment with specific drugs had no influence on the fatal outcome of the disease.
acute lymphoblastic leukemia; transverse myelopathy; peripheral blood; cerebrospinal fluid; magnetic resonance image
MIELOPATIA TRANSVERSA EM ADULTO PORTADOR DE LEUCEMIA AGUDA LINFOBLÁSTICA
Relato de caso
José Correia de Farias Brito1 1 Serviço de Neurologia do Hospital Universitário Lauro Wanderley, Universidade Federal da Paraíba (UFPB): Neurologista, 2 Hematologista, 3 Residente de Clínica Médica. , Paulo Virgolino da Nóbrega1 1 Serviço de Neurologia do Hospital Universitário Lauro Wanderley, Universidade Federal da Paraíba (UFPB): Neurologista, 2 Hematologista, 3 Residente de Clínica Médica. , Gilson Espínola Guedes Filho2 1 Serviço de Neurologia do Hospital Universitário Lauro Wanderley, Universidade Federal da Paraíba (UFPB): Neurologista, 2 Hematologista, 3 Residente de Clínica Médica. , Franklin José Candido Santos3 1 Serviço de Neurologia do Hospital Universitário Lauro Wanderley, Universidade Federal da Paraíba (UFPB): Neurologista, 2 Hematologista, 3 Residente de Clínica Médica. , Maria Goretti Araújo Souto3 1 Serviço de Neurologia do Hospital Universitário Lauro Wanderley, Universidade Federal da Paraíba (UFPB): Neurologista, 2 Hematologista, 3 Residente de Clínica Médica.
RESUMO - Relatamos um caso de mielopatia transversa aguda em paciente masculino de 31 anos de idade, branco, portador de leucemia aguda linfoblástica, subtipo L3 (LLA-L3). Esta é uma forma grave de leucemia e compromete mais crianças em relação aos adultos. Menos de 1% dos pacientes leucêmicos apresentam complicações espinais. No paciente em estudo, a sintomatologia instalou-se de modo abrupto e com as seguintes características: dores nas costas, paraplegia crural flácida e perda das funções sensitivas e vegetativas abaixo do segmento afetado. O diagnóstico etiológico foi estabelecido após a realização dos seguintes exames: hemograma, mielograma, análise do líquido cefalorraqueano e ressonância magnética de coluna dorsal. Foi instituído tratamento específico, que não interferiu com a evolução fatal da doença.
PALAVRAS-CHAVE: leucemia aguda linfoblástica, mielopatia transversa, hemograma, mielograma, líquido cefalorraqueano, ressonância magnética.
Transverse myelopathy in an adult with acute lymphoblastic leukemia: case report
ABSTRACT - We report a case of transverse myelopathy in a 31 year old white man with acute lymphoblastic leukemia, subtype L3 (ALL-L3). This is a severe form of leukemia that affects children more often than adults. Less than 1% of leukemic patients develop neurologic complication in the spinal cord. The symptomatology in the present case started with back pain, flaccid paraplegia, and loss of sensibility and vegetative functions below the lesion. The etiologic diagnostic was obtained through peripheral blood study, bone marrow cytology, cerebrospinal fluid analysis and magnetic resonance image of the dorsal cord. The antileukemic treatment with specific drugs had no influence on the fatal outcome of the disease.
KEY WORDS: acute lymphoblastic leukemia, transverse myelopathy, peripheral blood, cerebrospinal fluid, magnetic resonance image.
As afecções da medula espinal são patologias frequentes do sistema nervoso central (SNC) e ocorrem na vigência de causas diversas: traumatismos, hereditariedade, processos infecciosos, neoplasias, parasitoses, doenças degenerativas, malformações congênitas, distúrbios hematológicos e doenças desmielinizantes 1-6. Em algumas regiões, as mielopatias podem estar relacionadas às doenças endêmicas, como acontece com a esquistossomose mansônica, ainda bastante frequente na região nordeste do Brasil7. Casos raros de comprometimento medular têm sido descritos no lupus eritematoso disseminado 8, na sarcoidose 9 e em doenças linfoproliferativas como os linfomas e as leucemias 5, 10-15. Do ponto de vista topográfico, as lesões medulares podem ser localizadas ou difusas. As lesões localizadas podem se estender no sentido transversal comprometendo o parênquima medular de maneira parcial ou completa, resultando em diminuição ou perda funcional abaixo do segmento afetado16, 17. Por vezes, as mielopatias se instalam repentinamente, outras vezes, a sintomatologia desenvolve-se lentamente levando meses ou anos para se completar. As mielopatias transversas agudas, excetuando-se as traumáticas e as de causas vasculares, comumente, estão associadas a infecções, intoxicações, doenças do colágeno e esclerose múltipla18.
O presente estudo tem como objetivo relatar um caso raro de mielopatia transversa aguda, associado a leucemia linfóide aguda em adulto, em que a complicação neurológica representou a sintomatologia inicial da doença maligna.
CASO
Paciente masculino com 31 anos de idade, branco, casado, residente em Sousa, Paraíba, foi internado no Hospital Universitário Lauro Wanderley, no dia 15-agosto-1999, por ter sido acometido de súbita perda da força muscular nos membros inferiores. A doença começou 20 dias antes da internação, com fortes dores nas costas e região pélvica, acompanhadas de sensação de calor como se estivesse febril. Passados dois dias, a sintomatologia agravou-se, desenvolvendo-se, então, perda dos movimentos dos membros inferiores, sensação de dormência, que dava a impressão de estar anestesiado da região epigástrica para baixo, impossibilidade de urinar e obstipação intestinal. Recebeu atendimento médico durante duas semanas, na cidade onde residia, sem obter melhora, sendo, por isso, transferido para este hospital.
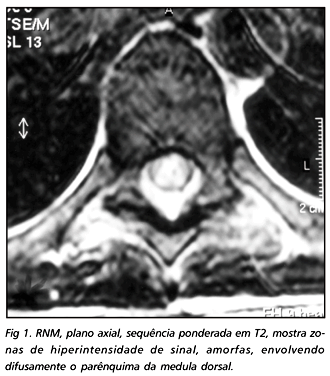
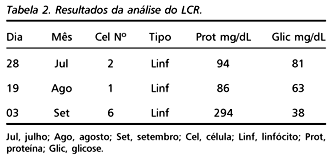
O exame neurológico, realizado logo após a admissão, evidenciou paraplegia crural, flácida, com arreflexia patelar e aquileana bilateral, reflexos cutâneo-abdominais e cutâneo-plantares abolidos, sensibilidades superficiais e profundas ausentes até a altura dos mamilos (segmento T4) e retenção urinária total, sendo necessário cateterismo vesical para esvaziar a bexiga. Na exploração diagnóstica, alguns exames foram solicitados, destacando-se entre os de maior importância, os seguintes: hemograma, que mostrou anemia, leucocitose inicial seguida de leucopenia e plaquetopenia (Tabela 1); mielograma, realizado em material aspirado de medula óssea esternal, o qual evidenciou celularidade global aumentada, representada quase totalmente por blastos linfóides, com abundantes vacúolos e citoplasma intensamente basófilo, característico da leucemia aguda linfoblástica, subtipo L3 (LLA-L3); líquido cefalorraqueano (LCR) cuja análise mostrou dissociação proteíno-citológica, hipoglicorraquia e negatividade na pesquisa de células malígnas (Tabela 2); ressonância magnética (RNM), sequências ponderadas em T2, mostrou sinais de hiperintensidade no parênquima da medula dorsal, compatíveis com infiltrado linfoproliferativo (Figs 1 e 2).
Durante o período de internamento, o paciente recebeu terapia de reposição através de infusão de albumina humana e transfusão de concentrado de hemácias, antibióticos (amicacina, cefalotina e ceftriaxona), corticóides (dexametasona e prednisona) e drogas citostáticas em várias combinações (L-asparaginase, citarabina, daunorrubicina, doxorrubicina e vincristina). Aos 37 dias de internamento hospitalar, desenvolveu complicações respiratórias, sendo, então, transferido para o centro de terapia intensiva. Infelizmente, não resistiu à gravidade do quadro e às 23.30 horas do dia 20-setembro, constatou-se o óbito.
DISCUSSÃO
As leucemias são afeccões malignas caracterizadas pela proliferação intensa e desordenada dos leucócitos e seus precursores no sangue e medula óssea. É doença grave acometendo mais crianças e adultos jovens. De acordo com o tipo celular são classificadas em mielógena e linfógena. As formas agudas e crônicas são determinadas pelo grau de diferenciação celular e não pelo tempo de instalação e duração da doença. Desse modo, as formas agudas são identificadas pela presença numerosa de células blásticas. Baseado na morfologia celular, o French-American-British Collaborative Group (FAB) subdividiu a LLA em três subtipos: L1, L2 e L3. Na LLA-L3, as células são grandes, com nucléolos evidentes, vacuoladas e intensamente basófilas 19. As leucemias agudas são graves, bastante agressivas e representam 11% de todas as formas de leucemias 19.
Embora os depósitos leucêmicos sejam frequentemente encontrados no SNC, as complicações neurológicas nas leucemias estão relacionadas ao tempo de doença, sendo mais frequentes nos casos que apresentam maior sobrevida10,11,20. Entretanto, Brunin e col.13 avaliaram 17 crianças com LLA, que apresentaram recidivas durante e após o tratamento, e não observaram sintomatologia que indicasse envolvimento do SNC. A disseminação das células leucêmicas no sistema nervoso ocorre por via hematogênica, linfática ou a partir das meninges e/ou espaços perivasculares profundos 1, 20. Além da proliferação local de células leucêmicas, as lesões do SNC podem ocorrer por hemorragias, devido à redução do número de plaquetas, pela presença de infecções oportunistas ou pelo desenvolvimento de síndrome paraneoplásica 1, 10, 11, 20- 22.
A síndrome paraneoplásica ocorre em associação a doenças malignas, sobretudo, câncer do pulmão, da mama, linfoma e leucemia. Tem patogenia complexa, insuficientemente conhecida, apresentando, em parte, mecanismo auto-imune relacionado aos efeitos remotos do câncer. A sintomatologia pode desenvolver-se antes ou depois do aparecimento da doença maligna e na ausência de lesões infecciosas, inflamatórias ou vasculares do sistema nervoso. A mielite e a mielopatia necrotizante são exemplos de formas raras de complicações espinais.
Nas leucemias, as lesões intracranianas ocorrem em maior número de vezes que as espinais. Bower et al.10 avaliaram 109 pacientes portadores de leucemia mielocítica crônica e encontraram mielopatia transversa resultante de infiltração leucêmica em 0,8% dos casos. Pui et al.12 estudaram um grupo de 309 crianças leucêmicas e registraram 7 (0,4%) casos de mielopatia transversa por compressão epidural. O infiltrado leucêmico espinal localiza-se no espaço epidural, parênquima medular e/ou raízes nervosas. Quando ocorre secção completa da medula, desenvolve-se o quadro de mielopatia transversa com perda das funções motora, sensitiva e vegetativa abaixo da lesão. A sintomatologia resultante instala-se de modo abrupto ou insidioso, na fase inicial da doença ou nas recidivas, as quais costumam acontecer nos períodos de remissão do tratamento. Por vezes, as manifestações clínicas são atípicas e podem dificultar o diagnóstico etiológico, levando a suposições enganosas, particularmente, durante a primeira avaliação clínica 14, 15. Por isso, os exames complementares são imprescindíveis na vigência de complicações neurológicas, sobretudo nas mielopatias agudas, visto que o tratamento adequado só pode ser instituído após o esclarecimento diagnóstico 3, 5, 12, 13, 15.
Os estudos do sangue periférico (hemograma) e do sistema hematopoético, em material aspirado da medula óssea (mielograma), são valiosos na identificação de doenças hematológicas malignas, por mostrarem alterações dos leucócitos, taxa baixa de plaquetas e presença abundante de células blásticas.O envolvimento do sistema nervoso é avaliado pela análise do LCR, que pode mostrar pleocitose, hiperproteinorraquia, hipoglicorraquia e presença de células malignas. O achado de dissociação proteíno-citológica é indicativo de bloqueio do canal raquidiano pelo infiltrado leucêmico. A RNM é um método diagnóstico precioso por apresentar grande sensibilidade na interpretação das lesões raquemedulares, especialmente, as lesões linfoproliferativas, necróticas e/ou desmielinizantes localizadas nas meninges e no parênquima medular 1, 6, 10, 12, 13, 15, 19.
No presente caso, chama a atenção o desenvolvimento de LLA-L3 em adulto, uma forma rara e agressiva de leucemia, que apresentou complicações neurológicas radiculomedulares intensas como forma inicial da doença. O exame neurológico evidenciou paraplegia crural aguda, com acentuada perda do tono muscular e total arreflexia, compatíveis com o estado de choque espinal. A primeira impressão diagnóstica, por causa do início súbito e o grau de comprometimento medular, foi de mielite, provavelmente de origem virótica. O resultado do primeiro exame do LCR, que mostrou dissociação proteíno-citológica como única anormalidade, e a presença de radiculalgia no começo da doença, sugeria bloqueio medular por lesão tumoral de localização epidural. A ausência de células malignas deve-se à baixa celularidade do LCR. Todavia, as alterações mostradas na análise do sangue periférico indicavam doença hematológica grave, com probabilidade de extensão para o sistema nervoso. Com a realização do mielograma, que mostrou grande número de blastos, o diagnóstico de leucemia foi estabelecido. A hipoglicorraquia, registrada em um dos exames do LCR, durante a progressão da doença, reforça a suspeita de compressão radiculomedular por infiltrado leucêmico. Em razão disso, procedeu-se a exploração radiológica através da RNM, a qual evidenciou imagem hiperintensa no espaço epidural e parênquima da medula dorsal, comprovando, assim, a presença de infiltrado leucêmico nas estruturas espinais. Embora o tratamento convencional com drogas imunossupressoras e citostáticas tenha sido instituído, não foram obtidos os efeitos desejados.
Finalmente, é importante ressaltar alguns dados incomuns observados no paciente em apresentação, para que sejam lembrados durante avaliações clínicas de casos semelhantes: paciente adulto mas com doença hematológica grave que acomete mais a população infantil; complicação neurológica de localização rara, incidência abaixo de 1%, e mielopatia de instalação súbita como sintomatologia inicial da doença primária, não diagnosticada durante o primeiro atendimento.
Recebido 28 Julho 2000, recebido na forma final 26 Outubro 2000. Aceito 6 Novembro 2000.
Dr. José Correia de Farias Brito - Rua Geraldo Mariz 522 - 58042-060 João Pessoa PB - Brasil.
- 1. Adams RD, Victor M, Ropper AH. Principles of neurology. 6.Ed. New York: McGraw-Hill, 1997: 642, 1227.
- 2. Gout O, Fontaine B. Paraplegies spastiques. Encycl Méd Chir Neurologie. Paris: Elsevier, 1998: 17-071-C-10: 1-11.
- 3. Silva SM, Mark AS, Gilden DH, et al. Zoster myelitis. Improvement with antiviral therapy in two cases. Neurology 1996;47:929-931.
- 4. Harrison LH, Vaz B, Taveira DM, et al. Myelopathy among Brazilians coinfected with human T-cel lymphotropic virus type I and HIV. Neurology 1997;48:13-18.
- 5. Schiff D, O'Neil BP. Intramedullary spinal cord metastasis: clinical features and treatment outcome. Neurology 1996;47:906-912.
- 6. Simnad VI, Pisani DE, Rose JW. Multiple sclerosis presenting as transverse myelopathy: clinical and MRI features. Neurology 1997;48:65-73.
- 7. Brito JCF, Gonçalves da Silva JA, Silva EB, Viana NO. Neuroesquistossomose medular: avaliaçăo clínico-laboratorial de 5 casos. Arq Neuropsiquiatr 1992;50:207-211.
- 8. Sergent JS, Lockshin MD, Klempner MS, Lipsky BA. Central nervous system disease in systemic lupus erythematosus. Am J Med 1975;58:644-654.
- 9. Scott TF. Neurosarcoidosis: progress and clinical aspects. Neurology 1993;43:8-12.
- 10. Bower JH, Hammack JE, McDonnell SK, Tefferi A. The neurologic complications of B- cell chronic lymphocytic leukemia. Neurology 1997;48:407-412.
- 11. Crosley CJ, Rorke LB, Evans A, Nigro M. Central nervous system lesions in childhood Neurology 1978;28:678-685.
- 12. Pui CH, Dahl GV, Hustu HO, Murphy SB. Epidural spinal cord compression as the leukemia initial finding in chilhood acute leukemia and non-Hodgkin lymphoma. J Pediatr 1985;106:788-792.
- 13. Brunin NJ, Pui CH, Hustu HO, Rivera GK. Unusual extramedullary relapses in children with acute lymphoblastic leukemia. J Pediatr 1986;109:665-668.
- 14. Samuda GM, Cheng MY, Yeung CY. Back pain and vertebral compression: an uncommon presentation of childhood acute lymphoblastic leukemia. J Pediatr Orthop 1987;7:175-178.
- 15. Hwang WL, Gau JP, Hu HT, Young JH. Isolated extramedullary relapse of acute lymphoblastic leukemia presenting as an intraspinal mass. Acta Haematol 1994;91:46-48.
- 16. Kincaid JC, Dyken ML. Myelitis and myelopathy. In Baker AB (ed). Clinical neurology. Philadelphia: Harper & Row, 1984; 3: 1-32.
- 17. Berman M, Feldman S, Alter M, Zilber N, Kahana E. Acute transverse myelitis: incidence and etiologic considerations. Neurology 1981;31:966-971.
- 18. Heinzlet O, Roullet E. Myélopathies aigues. Encycl Méd Chir Neurologie. Paris: Elsevier, 1998:17-071-A10: 1-8.
- 19. Appelbaum FR. The acute leukemias. In Goldmen L, Bennet JC (eds).Cecil textbook of medicine. 21.Ed. Philadelphia: Saunders, 2000: 953-958.
- 20. Davies-Jones GAB. Neurologic manifestations of hematological disorders. In Aminoff MJ (ed). Neurology and general medicine. 2.Ed. New York: Churchill Livingstone, 1995: 219-245.
- 21. Wiemer HL, Levitt LP, Rae-Grant A (eds). Neurology. 6.Ed. Baltimore: Lippicott - William & Wilkins, 1999: 173-183.
- 22. Posner JB. Paraneoplastic syndromes involving the nervous system. In Aminoff MJ (ed). Neurology and general medicine. 2.Ed. New York: Churchill Livingstone, 1995:401-420.
Datas de Publicação
-
Publicação nesta coleção
07 Jun 2001 -
Data do Fascículo
Jun 2001
Histórico
-
Aceito
06 Nov 2000 -
Revisado
26 Out 2000 -
Recebido
28 Jul 2000