Resumos
OBJETIVOS: Resgatar a história da chupeta e fazer um levantamento multidisciplinar da literatura, buscando prós e contras, com o propósito de oferecer aos profissionais da saúde subsídios para orientarem os pais. FONTES DOS DADOS: O levantamento histórico foi realizado em livros de história, arte, literatura secular, museus, e a busca de dados, em livros e nas bases MEDLINE, LILACS, SciELO e Biblioteca Cochrane. Os limites para busca foram: pacifiers, últimos 5 anos, com resumo, texto em português, inglês ou espanhol. SÍNTESE DOS DADOS: Existem evidências de que os precursores da chupeta foram empregados desde o período neolítico para acalmar as crianças. Bolinhas de pano que continham alimentos ficaram imortalizadas em telas. Outras, feitas de materiais não perecíveis, resistiram ao tempo. A chupeta tem sido utilizada para estimular a sucção ou para coordenar esse reflexo, antecipando o início da alimentação oral de recém-nascidos. Alguns sugerem que diminui a incidência de morte súbita, mas o assunto é controverso. Ela impede o estabelecimento da mamada e induz ao desmame. Pode provocar asfixia, intoxicações ou alergias e aumenta o risco de cáries, infecções e parasitoses intestinais. Efeitos deletérios se associam à frequência, duração e intensidade do hábito, que deve ser descontinuado entre os 3 e 4 anos para não repercutir sobre a fala e a dentição. CONCLUSÕES: Foram encontrados mais efeitos deletérios do que benéficos. Recomenda-se que os profissionais da saúde ofereçam aos pais dados sobre os prós e contras da chupeta para que eles tomem uma decisão informada sobre seu uso.
Chupeta; comportamento de sucção
OBJECTIVES: To review the history of pacifiers and to compile a multidisciplinary literature review, searching for pros and cons with the purpose of providing health professionals with arguments when parents request guidance. SOURCES: History and art books, as well as non-medical literature and museums were used in the historical survey. Multidisciplinary data were collected from MEDLINE, LILACS, SciELO, and The Cochrane Library. Search criteria were: the keyword "pacifiers" present in articles published in the last 5 years that included abstract and were written in Portuguese, English, or Spanish. SUMMARY OF THE FINDINGS: There is evidence that their precursors have been used since the Neolithic Period to calm down children. Small balls made of fabric containing food were portrayed in paintings. Other balls made of non-perishable material persisted throughout time. Pacifiers have been used to stimulate sucking or to coordinate this reflex, promoting an earlier beginning of the oral feeding of newborns. Some authors suggest that pacifiers reduce the incidence of the sudden death syndrome, but the topic is controversial. Pacifiers prevent the establishment of breastfeeding and lead to weaning. Their use may cause suffocation, poisoning, or allergies and increases the risk of caries, infections, and intestinal parasitic diseases. Harmful effects are related to frequency, duration, and intensity of the habit. It should be discontinued by the age of 3 or 4 in order not to affect speech and dentition. CONCLUSIONS: There are more harmful effects than benefits. It is advisable that health professionals inform parents of the pros and cons of pacifiers so that they can make a conscious decision regarding its use.
Pacifier; sucking behavior
ARTIGO DE REVISÃO
Uso de chupeta: história e visão multidisciplinar
Silvia Diez CastilhoI; Marco Antônio Mendes RochaII
IDoutora, Pediatra, Professora, Faculdade de Medicina, Pontifícia Universidade Católica de Campinas (PUC-Campinas), Campinas, SP
IIAcadêmico, Faculdade de Medicina, PUC-Campinas, Campinas, SP
Correspondência Correspondência: Silvia Diez Castilho Av. Princesa DOeste, 1144/171 CEP 13100-040 - Campinas, SP Tel.: (19) 3295.4237, (19) 8168.8472 Fax: (19) 3242.5035 E-mail: sdiezcast@puc-campinas.edu.br, sdiezcast@hotmail.com
RESUMO
OBJETIVOS: Resgatar a história da chupeta e fazer um levantamento multidisciplinar da literatura, buscando prós e contras, com o propósito de oferecer aos profissionais da saúde subsídios para orientarem os pais.
FONTES DOS DADOS: O levantamento histórico foi realizado em livros de história, arte, literatura secular, museus, e a busca de dados, em livros e nas bases MEDLINE, LILACS, SciELO e Biblioteca Cochrane. Os limites para busca foram: pacifiers, últimos 5 anos, com resumo, texto em português, inglês ou espanhol.
SÍNTESE DOS DADOS: Existem evidências de que os precursores da chupeta foram empregados desde o período neolítico para acalmar as crianças. Bolinhas de pano que continham alimentos ficaram imortalizadas em telas. Outras, feitas de materiais não perecíveis, resistiram ao tempo. A chupeta tem sido utilizada para estimular a sucção ou para coordenar esse reflexo, antecipando o início da alimentação oral de recém-nascidos. Alguns sugerem que diminui a incidência de morte súbita, mas o assunto é controverso. Ela impede o estabelecimento da mamada e induz ao desmame. Pode provocar asfixia, intoxicações ou alergias e aumenta o risco de cáries, infecções e parasitoses intestinais. Efeitos deletérios se associam à frequência, duração e intensidade do hábito, que deve ser descontinuado entre os 3 e 4 anos para não repercutir sobre a fala e a dentição.
CONCLUSÕES: Foram encontrados mais efeitos deletérios do que benéficos. Recomenda-se que os profissionais da saúde ofereçam aos pais dados sobre os prós e contras da chupeta para que eles tomem uma decisão informada sobre seu uso.
Palavras-chave: Chupeta, comportamento de sucção.
Introdução
Livros-texto de qualquer área da saúde dificilmente trazem algo escrito sobre a chupeta1. Embora a maioria dos profissionais, quando questionados a esse respeito, desaconselhem seu uso, as famílias frequentemente a oferecem a seus filhos com base no saber comum, passado de geração a geração, que afirma que a chupeta acalma a criança2,3.
Em geral, ela faz parte do enxoval do bebê e é comprada antes da criança nascer. Trabalhos mostram que a prevalência de seu uso é alta já no primeiro mês de vida mesmo entre os bebês nascidos em Hospital Amigo da Criança, onde as mães são orientadas a não oferecê-la para evitar a confusão de bicos e o não estabelecimento da amamentação ou o desmame2.
O assunto é polêmico, e a resposta à pergunta da mãe pode variar na dependência do que o profissional consultado (psicólogo, dentista, fonoaudiólogo, pediatra, otorrinolaringologista, infectologista) deseje privilegiar.
Esta pesquisa teve como objetivo resgatar a história da chupeta e fazer um levantamento multidisciplinar da literatura, buscando prós e contras, com o propósito de oferecer aos profissionais subsídios para orientarem os pais.
Método
O levantamento da revisão histórica foi realizado em livros científicos, de história e arte, literatura secular e museus, e a busca de dados da literatura, em livros-texto e revistas científicas de cada especialidade, usando as bases MEDLINE, LILACS, SciELO e Biblioteca Cochrane.
Foram empregados como descritores as palavras em inglês nonnutritive, pacifiers, dummies e comforters e, como limites para a busca, últimos 5 anos, com resumo, texto em português, inglês ou espanhol.
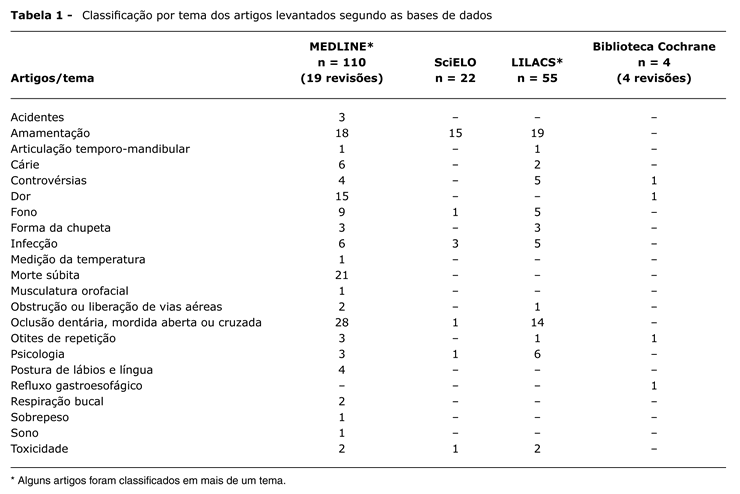
Após a leitura dos resumos, os artigos foram classificados por tema, conforme a Tabela 1. Os mais relevantes foram levantados e lidos na íntegra, incluindo referências encontradas nestes artigos.
Resultados
Revisão histórica
A chupeta foi citada pela primeira vez, na literatura médica, no fim do século XV por Metlinger (1473) e Rosslin (1513)1. Segundo Levin1, praticamente todas as referências anteriores a 1900 provêm de textos escritos na Alemanha, região em que durante a Idade Média a amamentação não era considerada como opção adequada ou saudável. No entanto, a história da chupeta remonta a milhares de anos, pois escritos antigos de Sorano (século II) e Oribasius (século IV) referem que objetos açucarados e mel eram usados para acalmar os recém-nascidos4,5.
Escavações de tumbas de bebês que viveram há 3.000 anos revelaram a existência de peças feitas de argila, em forma de porco, sapo ou cavalo, que possuíam um orifício pelo qual era introduzido mel e outro, na boca do animal, que permitia que a criança sugasse o seu conteúdo6.
Em 1506, Albrecht Dürer representou a chupeta na tela Madonna with a Siskin como um pedaço de pano amarrado em forma de chumaço que continha algum alimento (pão, grão, gordura, carne ou peixe), ou era embebido em líquido doce, sendo utilizada dessa forma para acalmar e nutrir as crianças1. Também existem referências de que elas podiam ser mergulhadas em produto alcoólico (brandy) ou conter opiáceos, sendo empregadas para tranquilizar as crianças com fome ou dor, "fazendo-as dormir"5. Certamente, o pintor apresentava na tela um costume usual da época. Essas bolas de pano foram usadas por muitos séculos (até o séc. XIX). Em Ropes of Sand and Other Stories, livro publicado em 1873, elas foram descritas7: "[...] rasgou um pequeno pedaço de pano, colocou uma colher de açúcar no centro, e juntou suas pontas de modo a formar uma bolinha, amarrando um barbante à sua volta. Em seguida, enquanto introduzia a bolinha na boca rosada da criança, afirmou com grande satisfação que tinha um bico adocicado para lhe dar. A criança o sugou com vigor [...]".
Eram, em geral, suficientemente grandes para que as crianças não as engolissem e tinham uma ponta pendurada que servia para ser segurada ou atada à roupa ou berço. Muitos as criticavam por serem anti-higiênicas1.
No final do período histórico pré-industrial, na medida em que a amamentação declinou, os hábitos de sucção não nutritiva se tornaram mais frequentes5,8. Até então, o aleitamento (seio materno ou ama de leite) ocorria em regime de livre demanda e predominava como forma de nutrir os lactentes. A sucção do seio os satisfazia tanto em termos nutricionais quanto emocionais5.
As crianças nascem com reflexos adaptativos (busca, sucção e deglutição) que as auxiliam a sobreviver9. A sucção se inicia entre a 17ª e a 24ª semanas de vida intrauterina10. Desta forma, é possível observar bebês sugando os dedos ainda no ventre das mães.
O recém-nascido mama porque tem fome, e isso lhe proporciona prazer na medida em que sua fome é saciada. A amamentação em regime de livre demanda satisfaz tanto suas necessidades nutritivas quanto essa pulsão (busca de prazer)9. Este reflexo, entretanto, começa a mudar nos primeiros meses de vida, transformando-se em um hábito; mesmo na ausência de fome, o bebê procura sugar, levando tudo o que lhe interessa à boca apenas em busca de satisfação emocional9,11.
Os hábitos orais (sucção, roer unhas, fumar, mascar) aliviam a tensão em momentos de ansiedade11. A chupeta costuma ser oferecida quando a criança chora. Ela vem sendo alvo de discussão nos últimos anos, principalmente após 1970, quando teve início o movimento de incentivo ao aleitamento materno12. Passou a ser contraindicada, não só por provocar o confundimento de bicos e prejudicar o estabelecimento da amamentação, mas também pelo fato de postergar a mamada, ao ser empregada para acalmar a criança, que, na realidade, está faminta, favorecendo o desmame3,13-15. Quanto menos a criança suga o seio materno, menor é o estímulo à produção de leite.
Em 1997, Aveling16 publicou um artigo referindo que existem evidências de que o hábito de mascar ocorria já no período neolítico. Segundo essa autora, um pedaço de material analisado que data de 6.500 anos apresenta marca de dentes de crianças, o que pode sugerir que esse hábito era empregado para ajudar a remover os dentes de leite e aliviar a dor da erupção.
As chupetas modernas tiveram origem a partir dos mordedores oferecidos às crianças por ocasião da erupção dentária para confortá-las. Seu nome em inglês demonstra sua utilidade, já que pacifier vem de pacify, que significa "pacificar", "acalmar". No século XVI, muitas mortes eram atribuídas à erupção dos dentes1. Mordedores antigos (século XVII) podem ser encontrados em museus como o Metropolitan Museum of Art de Nova Iorque17, o Victoria and Albert Museum of Childhood18, o Norfolk Museum19, ambos na Inglaterra, e o Museum of the Royal College of Surgeons, em Edimburgo, Escócia20. Essas peças, feitas em metal, eram formadas por apito, guizos e uma porção dura de coral, osso, marfim ou madrepérola6,17. Sua finalidade não se restringia só ao alívio da dor por ocasião da erupção dentária, mas também era provida de um significado místico, uma vez que os guizos e o apito serviam para afastar os maus espíritos e as doenças, que eles acreditavam serem responsáveis pelas altas taxas de mortalidade infantil. Segundo Levin1, após a Idade Média, velas de cera ou bastões de raiz de textura gomosa e sabor adocicado como o alcaçuz, mergulhados no mel, eram recomendados como mordedores. No século XVIII, George Armstrong e William Buchan, médicos ingleses, prescreviam crostas de pão e/ou "biscoitos em forma de dedo" para bebês de 4 ou 5 meses em substituição dos mordedores de metal1,6.
Embora a borracha já fosse empregada na América, foi depois da época dos descobrimentos que ela ficou conhecida na Europa. Desta forma, passou com o tempo a ser utilizada para manufaturar mordedores6. Catálogos da Maws (1839) e da Sears (1902) mostram mordedores que apresentavam um anel numa das extremidades e, na outra, um bastão em forma de dedo. Evidentemente, as chupetas, como as conhecemos hoje, se originaram a partir destes mordedores1,6. Nesta época, Ellijah Pratt (1845) patenteou, nos EUA, o bico de borracha. Como sua cor, gosto e cheiro eram ruins, ele demorou a ser aceito, sendo preferidos os bicos feitos de rolha, marfim, prata, cobre, estanho, vidro ou madeira21.
Em 1894, Luther Emmet Holt publicou The care and feeding of children: a catechism for the use of mothers and childrens nurses, com instruções sobre os cuidados com o recém-nascido. Nesse manual, o autor advertia não ser recomendável permitir que os bebês sugassem "bicos de borracha" para dormir20.
A indústria, principalmente no período pós-guerra, desenvolveu a borracha semissintética e, depois, a sintética, eliminando o cheiro e o gosto desagradáveis, além dos resquícios de chumbo e substâncias alergênicas (resultantes de químicas adicionadas ao látex para lhe conferir maior elasticidade), que representavam risco à saúde6. Desde então, sua forma pouco variou1. O látex, que não permitia a esterilização repetida e rompia com mais facilidade, deu lugar ao silicone. A chupeta, inicialmente manufaturada em várias peças que podiam se desprender e apresentar risco à saúde da criança (bico, aparador de lábios e uma argola que permitia ser segurada ou atada por uma fita ao pescoço), passou a ser apresentada em uma peça única que engloba o bico, anteparo para os lábios e uma porção esférica por onde pode ser segurada. A peça de forma arredondada que toca os lábios tomou "forma de rim", permitindo a liberação das narinas na porção superior. Apareceram também tampas que as ocluem e evitam contaminação quando não estão sendo usadas.
Há poucas décadas (1980), problemas dentários (mordida aberta, mordida cruzada) provocados pelo uso prolongado e frequente da chupeta deram origem a modelos ortodônticos. Pesquisadores tentaram minimizar os efeitos deletérios da chupeta, modificando sua forma de modo a se amoldar ao palato e diminuir as forças que contribuem para a alteração da posição dos dentes. Nos anos seguintes surgiram estudos provando que essas chupetas não resolvem de todo o problema22.
Embora amplamente empregada pelas famílias, entre os profissionais da saúde não existe consenso quanto a sua utilização, e muitos especialistas rejeitam a chupeta pelos problemas decorrentes de seu uso23.
Visão multidisciplinar
Psicologia
A sucção é um reflexo inato, estando presente desde a vida intrauterina9. Por meio dela, a criança entra em contato com o mundo externo, satisfazendo, além da nutrição, suas necessidades afetivas.
De acordo com as teorias psicanalíticas, o comportamento humano é governado por processos conscientes e inconscientes (pulsões)9. Segundo Freud, durante o primeiro estágio do desenvolvimento psicológico humano (fase oral, no primeiro ano de vida), a força motivadora do comportamento (pulsão ou libido) está na zona oral, pois é por meio da sucção do seio que a criança satisfaz suas necessidades nutricionais e encontra prazer9,24. Como a pulsão se direciona para um alvo, quando este é atingido, a tensão criada pela pulsão desaparece11. A necessidade de sucção, normalmente, vai diminuindo no final do primeiro ano de vida, e a criança passa para a próxima fase de desenvolvimento.
A sucção do seio, quando oferecido de forma irrestrita, demanda força e satisfaz tanto a fome da criança quanto seu desejo de sugar11. No entanto, quando a criança é alimentada por mamadeira, sua fome é satisfeita, mas não a pulsão, estabelecendo-se a sucção não nutritiva (SNN) para este fim8. Sertório & Silva3 comentam que as mães que não amamentam reconhecem a necessidade da sucção independente da alimentação e, ao oferecerem a chupeta, percebem que "as crianças acalmam". A esse respeito, Pansy et al.25, avaliando 174 binômios (mães e filhos) austríacos através de um questionário semiestruturado, verificaram que 31% das mães tinham mudado de opinião quanto ao uso da chupeta até os bebês completarem 5 meses. Segundo os autores, logo após o nascimento, a maioria das mães (135/174) pretendia oferecer a chupeta aos filhos, e apenas 39 (das 174) não tinham essa intenção. A prevalência do uso de chupeta aos 5 meses era alta (111/143; 78%), sendo que 69% das vezes ela tinha sido introduzida na primeira semana de vida. Entre as mães que inicialmente pretendiam introduzi-la (115/143), 91 afirmaram que os filhos a estavam usando e 24 não, pois as crianças a tinham rejeitado (24/24). Das 28/143 mães que não pretendiam dar a chupeta, 20 mudaram de opinião, alegando que o tinham feito para acalmar a criança.
Skinner, autor de linha comportamental, afirma que "os organismos tendem a repetir respostas que levam a um resultado positivo e a não repetir as que levam a um resultado neutro ou negativo"26. Sugar é uma resposta a ser repetida, na medida em que reduz as angústias. A repetição de um determinado comportamento torna-o inconsciente e constitui-se em hábito9. Se no começo da vida o bebê mama porque tem fome, depois, mesmo na ausência da fome, ele procura sugar só pela busca do prazer, e isso reduz suas angústias e estresse11. Uma vez estabelecido, o hábito de SNN pode se prolongar, estendendo-se até a fase seguinte de desenvolvimento8.
Para Melanie Klein27, psicanalista pós-freudiana, deve-se manter o equilíbrio entre as necessidades físicas e psíquicas. Em consonância com isso, afirmava que o uso da chupeta é útil, "apesar do desapontamento que causa quando a criança ao sugar não recebe o leite desejado (satisfação parcial do desejo)".
Inúmeros trabalhos têm sido publicados a respeito do uso da SNN como forma de aliviar o estresse durante procedimentos dolorosos em recém-nascidos e lactentes, tanto se usada sozinha como associada à música ou a soluções açucaradas. Whipple28 avaliou o nível de estresse e o comportamento durante a punção de calcanhar em recém-nascidos pré-termo através da frequência cardíaca, respiratória e dos níveis de saturação de oxigênio, comparando crianças com chupeta, chupeta e reforço de música e sem música ou chupeta. O uso da chupeta ou de chupeta com reforço de música mostraram diminuição significativa do estresse.
Tanto o uso de soluções açucaradas quanto o de chupeta têm se mostrado eficientes para reduzir a dor em recém-nascidos. Curtis et al.29, avaliando crianças canadenses nos primeiros 6 meses de vida, observaram que a sacarose não altera a avaliação do escore de dor, tempo de choro ou batimento cardíaco nessas crianças. No entanto, tem melhor efeito em crianças abaixo de 3 meses, que também mostraram diminuição do tempo de choro após venopunção com o uso só de chupeta.
Revisão sistematizada incluindo somente estudos randomizados, publicada pela Biblioteca Cochrane em 200830, sobre o uso de sacarose em neonatos submetidos a procedimentos dolorosos concluiu que a solução açucarada é eficaz para diminuir a dor. No entanto, afirma que não existem evidências suficientes em relação à dose e forma de administração dessa solução. Isso quer dizer que não se pode afirmar que seu uso associado à chupeta seja melhor do que quando a administração é feita por sonda nasogástrica, gotas ou seringa.
Outros trabalhos têm mostrado que a chupeta aumenta o limiar de dor em recém-nascidos31, melhora a qualidade do sono (em crianças entre 1 e 4 anos)32, reduz os batimentos cardíacos tanto na vigília quanto no sono33 e melhora o ganho de peso quando associada à música em prematuros34. Por outro lado, uma revisão sistemática da literatura que comparou a reação de recém-nascidos amamentados ou que receberam leite materno ordenhado durante procedimentos dolorosos com controles (placebo, chupeta, soluções açucaradas ou posição) concluiu que o grupo amamentado reage com menor aumento da frequência cardíaca e choro do que o com chupeta ou enfaixado com cueiro35. Esta revisão mostrou ainda que o efeito da administração de soluções açucaradas é semelhante ao experimentado pelo grupo dos amamentados. No entanto, são necessárias mais pesquisas para se conhecer o efeito do leite materno ordenhado em tais situações.
Nos artigos levantados na literatura científica, não encontramos inconvenientes, no campo da psicologia, que contraindiquem o uso da SNN, desde que a criança supere o hábito à medida que for se desenvolvendo8,36. Pelo contrário, conflitos entre a pulsão libidinal e a interdição externa (privação do desejo de sucção) podem levar à frustração, angústia, estresse, fixação, regressão e até ao desenvolvimento de doenças8,11.
Fonoaudiologia
Sucção, mastigação, deglutição e respiração são funções reflexo-vegetativas vitais para o ser humano. O sistema estomático é responsável pela nutrição, estabilidade dentária em seus corretos ângulos e preparação dos órgãos fonoarticulatórios, adaptando-os para a produção da fala.
A promoção do desenvolvimento dessas funções (alimentares, audição e fala) resulta em prevenção dos distúrbios de comunicação.
O aleitamento materno, como referido anteriormente, satisfaz a criança tanto em termos nutricionais quanto emocionais11. Valdrighi et al.37, estudando a influência do aleitamento materno sobre a prevalência de SNN (dedo ou chupeta), observaram esses hábitos em 82% das crianças não amamentadas, 79% das amamentadas por período inferior a 6 meses e apenas 34% das que foram amamentadas por mais de 6 meses, demonstrando que a amamentação deve ser incentivada.
As crianças alimentadas por meio de mamadeira estão mais sujeitas a precisar da chupeta. No entanto, os hábitos de SNN são considerados deletérios do ponto de vista fonoaudiológico quando se transformam em fatores etiológicos potenciais para distúrbios de qualquer função do sistema estomático38. A chupeta, quando necessária para dar estabilidade emocional à criança, deve ser usada de forma racional, pois a severidade dos efeitos nocivos está relacionada à duração (período de utilização), frequência (número de vezes por dia) e intensidade (duração de cada sucção e atividade dos músculos envolvidos) com que é usada (tríade de Graber), podendo determinar má oclusão dentária, má postura de língua e problemas articulatórios39. O padrão de crescimento da criança e a tonicidade da musculatura orofacial também contribuem para a intensidade de seus efeitos deletérios40.
Para que a alimentação ocorra de forma adequada é necessário haver coordenação da sucção com a deglutição e a respiração. Assim, pacientes neuropatas, sem sucção, ou prematuros, sem a coordenação dessas funções, necessitam ser estimulados. A estimulação pode ser feita por meio da SNN. A esse respeito, Neiva & Leone41 compararam o padrão de sucção de recém-nascidos pré-termo e observaram que ele evolui com a idade gestacional, tendo, a estimulação da sucção (dedo enluvado ou chupeta), aumentado a probabilidade de ocorrência de velamento labial, ritmo, acanolamento da língua, peristaltismo e coordenação da sucção-deglutição-respiração, mostrando-se o dedo enluvado mais eficaz do que a chupeta.
Outra utilidade da SNN é a antecipação do começo da alimentação por via oral em recém-nascidos inicialmente alimentados por sonda nasogástrica. Um estudo mostra que o estímulo da sucção, com chupeta ou dedo enluvado, antecipa o início da sucção nutritiva, contribuindo para o desenvolvimento oromotor e a maturação de recém-nascidos pré-termo42. A SNN, entretanto, não parece influenciar o ritmo de sucção que coordena a eficiência da função43.
A chupeta, quando usada de forma inadequada, tem impacto negativo sobre o desenvolvimento da fala, pois à medida que ocupa a cavidade oral, limita o balbucio, a imitação de sons e a emissão de palavras, levando a uma vocalização distorcida8,44,45. Ela promove alteração da movimentação da língua e da musculatura perioral, tornando-as flácidas, determinando repouso incorreto do órgão, dificultando a deglutição e, posteriormente, também a mastigação46. Como para o correto crescimento dentomaxilomandibular é necessário haver equilíbrio entre a pressão da língua do lado interno e a pressão dos lábios do lado de fora, quando isso não ocorre aparecem os problemas de oclusão dentária e respiração bucal, e a língua anteriorizada durante a deglutição promove a protrusão dos dentes46.
A chupeta tem sido apontada como fator de risco para a recorrência de otites23,47. A presença de líquido no ouvido médio prejudica a audição. Como as otites são mais frequentes nos primeiros anos de vida, estudos têm mostrado que sua recorrência pode determinar, em maior ou menor grau, atraso ou problemas no desenvolvimento da fala48.
Assim, a chupeta, do ponto de vista da fonoaudiologia, é tanto utilizada para estabelecer a sucção e coordenar a sucção-deglutição-respiração, como considerada hábito deletério. Sob este aspecto, é capaz de alterar a musculatura orofacial e o posicionamento dentário, interferindo no desenvolvimento da fala, e prejudicar a audição na medida em que pode levar a otites de repetição com consequente hipoacusia.
Odontologia
A prevalência do uso da SNN varia entre as populações por estar intimamente ligado à cultura49. O uso de chupeta é mais frequente na sociedade ocidental atual do que era nas sociedades primitivas, mas ainda hoje a chupeta é pouco utilizada entre as populações de países pobres, onde predomina a amamentação8.
Para muitos, a chupeta é entendida como vestimenta, e as mães a levam para a maternidade como parte do enxoval da criança3,8.
A presença e a severidade de problemas bucais dentários relacionados com o uso da chupeta, como no caso dos problemas fonológicos, dependem da duração, frequência e intensidade do hábito, da posição em que a chupeta é mantida, da idade em que a criança deixa o hábito e do padrão de crescimento e grau de hipotonicidade da musculatura orofacial39,40,40.
A chupeta age na boca como uma força não intencional que pode produzir e/ou acentuar a má oclusão dentária por alterar o tônus muscular peri e intraoral. Assim, pode postergar a total erupção dos incisivos (mordida aberta), forçando também sua protrusão, e estreitar o arco superior, aumentando a atividade muscular sobre os caninos e a diminuindo sobre os molares, o que determina a mordida cruzada posterior8,23.
Estudos têm indicado que a severidade da mordida aberta está relacionada com o tempo de uso da chupeta51. Na maioria das crianças, o hábito costuma se descontinuar por volta dos 3 ou 4 anos, e o contato entre os incisivos superiores e inferiores se restabelece8. Já quando a criança não o abandona, seu efeito sobre a dentição permanente torna-se significante.
Algumas crianças usam a chupeta de modo atípico, prejudicando ainda mais a dentição, pois, além de aberta, a mordida fica assimétrica8.
A mordida cruzada posterior ocorre à medida que o arco superior se estreita e aparece antes dos 2 anos em crianças que sugam chupeta8. Com o intuito de minimizar esse efeito, surgiram, no fim da década de 1950, as chupetas com bico ortodôntico, sob o pretexto de que, por determinarem movimentos musculares mais parecidos com os executados durante a sucção do seio materno, não alteravam o palato22. Muitos estudos têm sido publicados mostrando a eficácia da chupeta ortodôntica52-54. Bishara et al.55 não encontraram diferenças nas medidas do arco superior ao compararem crianças amamentadas ao seio com as que recebiam leite por meio de mamadeira com bicos ortodônticos. Adair et al.22, por outro lado, observaram que crianças que usam chupeta ortodôntica apresentam mais protrusão dos incisivos e as que usam chupeta convencional, maior proporção de mordida aberta, embora afirmem que as diferenças oclusionais encontradas foram pequenas. O assunto permanece controverso na literatura.
Vários autores têm publicado artigos relacionando o uso de chupeta com a cárie dentária. Yonezu & Yakushiji56 observaram que o uso de chupeta aos 18 meses de vida é um fator de risco para o desenvolvimento de cárie. Segundo Vázquez-Nava et al., este risco é duas vezes maior nas crianças que usam chupeta do que nas que não têm esse hábito57.
Por fim, é necessário comentar que a chupeta não é usada só para acalmar, mas também pode ser oferecida com o intuito de prevenir o hábito de sucção digital. Sobre este assunto, Larsson8, apud Zadik et al.58, cita estudo realizado em Israel, que mostrou que o número de crianças que desenvolveram hábito de sucção digital foi cinco vezes superior entre as crianças dos kibutzim em que a sucção de chupeta foi desaconselhada. No entanto, tanto a sucção da chupeta quanto a do dedo causam problemas se continuadas após os 3 ou 4 anos.
Pediatria
A chupeta culturalmente tem sido associada à criança e é oferecida, muitas vezes, antes do estabelecimento da amamentação pela influência de avós ou tias3,59, provocando alterações nos movimentos da língua e musculatura perioral. Dessa forma, as crianças que usam chupeta tendem a colocar a língua na posição errada, na hora de sugar o seio. Não conseguindo retirar o leite, choram de fome e o rejeitam, o que favorece o desmame precoce2,59,60. Esta dinâmica é conhecida como confusão de bicos2.
O uso de chupeta está muito arraigado em nossa cultura3. Soares et al.2 relatam que de 273 crianças nascidas em um Hospital Amigo da Criança, onde as mães são orientadas a não dar chupeta para evitar a confusão de bicos, 61,6% a estavam usando no final do primeiro mês de vida, sendo que a maioria o fazia desde a primeira semana.
A chupeta, além de prejudicar o estabelecimento da amamentação, favorecendo o desmame precoce, também influencia sua duração. Howard et al.61 observaram que ela se correlaciona tanto com o tempo de amamentação exclusiva quanto com o tempo de duração do aleitamento materno. De acordo com Binns & Scott62, isso acontece porque, para as crianças que a utilizam, a mãe oferece o seio com menor frequência e a falta de estímulo reduz a produção de leite.
Corroborando esses dados, a Pesquisa de Prevalência de Aleitamento Materno nas Capitais Brasileiras e Distrito Federal, realizada em 1999, mostrou que a região Sudeste apresentava o pior índice nacional de aleitamento materno exclusivo em crianças de 0 a 4 meses (Sudeste, 28,7%; São Paulo-capital, 25%) e apontou também um dos maiores percentuais de prevalência de uso de chupeta na faixa etária de 0 a 12 meses nesses locais (Sudeste, 60,7%; São Paulo-capital, 66%)63.
Outro aspecto a ser abordado em relação ao campo da pediatria diz respeito à segurança (física, química e imunológica) do uso da chupeta. Inúmeros trabalhos têm descrito a possibilidade de asfixia e estrangulamento, causados por partes que se desprendem ou por fitas amarradas às chupetas, e a possibilidade de laceração de mucosa oral ou da base do nariz quando as crianças caem com elas na boca23. Assim, recomenda-se que a chupeta tenha forma e tamanho compatíveis com a boca da criança (variando conforme a idade: menor ou maior do que 6 meses). O apoio labial deve ser ligeiramente curvo (côncavo), voltado para a boca da criança, tendo buracos laterais para a ventilação. A porção próxima à base do nariz deve ser recortada, proporcionando um bom vedamento dos lábios. Fitas e cordões amarrados a ela devem ser evitados, pois estes representam perigo de asfixia64,65. A este respeito, existem normas técnicas estabelecidas para que produtos fora do padrão recomendável sejam retirados do mercado por causarem risco à saúde das crianças.
Durante o processamento da borracha natural e a criação da borracha sintética, várias substâncias são adicionadas ao látex com o intuito de lhe conferir maior elasticidade6. Apesar de repetidas extrações, a N-nitrosamina e seus precursores podem persistir na borracha. Em contato com a saliva, esses produtos se volatilizam, trazendo riscos à saúde23. Daí também existirem normas que regulamentam a quantidade de produtos tóxicos (N-nitrosamina, ftalatos e siloxano) contidos no material (bico, apoio labial e argola) com que são manufaturadas as chupetas23,66,67.
Adair23 alerta para a possibilidade de existirem crianças alérgicas ao látex. Nos casos documentados houve melhora dos sintomas quando a chupeta foi substituída por uma com bico de silicone. Os quadros podem variar desde eritema e prurido localizados, restritos à região de contato, a sintomas respiratórios como rinites, conjuntivites e bronco espasmo, que tanto podem fazer parte de uma reação sistêmica (urticária sistêmica, choque anafilático) como ser induzida pela inalação dos alérgenos68.
O uso da chupeta foi aventado como método capaz de reduzir o refluxo gastroesofágico. No entanto, revisão sistemática não encontrou evidência de que ela melhore o tempo total e/ou diminua o número de episódios de refluxo69. Da mesma forma, nos últimos anos a chupeta tem sido recomendada, por alguns, para reduzir o risco da síndrome da morte súbita do berço (SMSB)23,70. Adair23 concluiu, após uma revisão da literatura, que as opiniões se dividem quanto ao efeito da chupeta na prevenção da SMSB, pois os estudos levantados (nível de evidência II-2) não provam a causalidade, além de existirem possíveis vieses que podem levar ao confundimento. Já Hauck et al.70, buscando evidências sobre o mesmo assunto através de uma meta-análise, referem que uma morte pode ser evitada para cada 2.733 lactentes com o uso de chupeta. Por isso, sugerem que ela seja disponibilizada aos bebês no horário em que são colocados para dormir (sono diurno ou noturno). No entanto, devido aos seus potenciais efeitos adversos, restringem essa medida para as crianças na faixa etária de até 1 ano de vida, que corresponde à idade de pico de incidência da SMSB. Para as crianças amamentadas, recomendam que a chupeta seja introduzida só após a amamentação estar bem estabelecida. Dentre os possíveis mecanismos aventados como responsáveis pela redução da SMSB, são citados: a posição mais anteriorizada da língua quando a chupeta ocupa a cavidade oral, o que reduz a possibilidade de obstrução das vias aéreas; o aumento do tônus da musculatura das vias aéreas superiores, impedindo seu colapso; e os níveis séricos de CO2 levemente aumentados, que estimulam a respiração23,71,72.
Diante da recomendação da chupeta como fator que ajuda a diminuir a incidência da SMSB, é importante assinalar que um estudo caso-controle conduzido na Alemanha com 333 lactentes com diagnóstico de SMSB e 998 crianças hígidas da mesma idade como controles apontou que a amamentação reduz o risco de morte súbita em 50%, em todas as idades73. Como a chupeta favorece o desmame, deve-se pensar com cautela antes de incentivar seu uso para esse fim, pois benefícios maiores podem ser obtidos com a amamentação.
Infectologia
Como qualquer outro objeto levado à boca, a chupeta pode servir de veículo capaz de causar infecções como otites, candidíase oral e cáries dentárias23,47,74,75.
Lubianca Neto et al.47 verificaram que a chupeta representa um fator de risco para o desenvolvimento de otite média aguda recorrente (OMAR). Estudando uma amostra composta de 938 crianças finlandesas, Niemelä et al.76 observaram que as que usavam chupeta tinham maior risco de apresentar OMAR se comparadas com as que não tinham esse hábito. A chupeta aumentou em 25% a incidência anual de otite média aguda no grupo avaliado77. Em um randomizado, notou-se que no grupo que sofreu intervenção (explicação sobre os efeitos deletérios da chupeta e orientação para restringir seu uso), a ocorrência de otites foi 29% mais baixa78.
A otite média é uma das doenças mais comuns da infância. O desmame, o ingresso precoce em creches, a convivência com grande número de crianças e a chupeta, entre outros, representam fatores de risco para sua incidência49. Sabe-se que a recorrência desses episódios pode determinar a presença persistente de líquido no ouvido médio, levando à perda auditiva à medida que aumenta o limiar de audibilidade nas frequências mais altas79. A deficiência auditiva afeta a aquisição da fala e impede que a criança se desenvolva adequadamente.
O constante contato da chupeta com a flora oral oferece excelente condição para o crescimento de bactérias e fungos nos bicos. Um estudo conduzido para identificar germes obteve 80% de culturas positivas, sendo o Stafilococcus e a Candida os mais frequentes74. Os bicos de látex mostraram maior contaminação do que os de silicone. Esses resultados comprovam que as chupetas são reservatórios potenciais de infecção. Em nosso meio, Mattos-Graner et al.80 detectaram fungos na cavidade oral de 58,3% de crianças entre 0 e 8 meses, sendo que houve associação significante entre a chupeta e a infecção. As espécies prevalentes foram Candida parapsilosis e Candida albicans.
Em acompanhamento longitudinal de crianças japonesas não se observou diferença estatística significante em relação à prevalência de cáries em crianças com hábito de SNN aos 18 meses de idade. Aos 36 meses, no entanto, a prevalência de cárie foi maior no grupo com chupeta (24,4%) se comparada com o de crianças que sugavam o dedo (10,6%) ou com o grupo-controle (17,1%)56. No México, a presença de cárie em crianças de 4 a 5 anos também se associou de modo significante com o uso de chupeta, sugerindo que ela representa importante fonte de contaminação57. Outros trabalhos indicam que as chupetas de silicone mostram menor associação com cárie do que as de látex23.
Em relação às doenças gastrointestinais, em estudo realizado no sul do Brasil, os autores não encontraram associação entre o uso da chupeta e diarreia, embora se tenha comprovado a presença de coliformes fecais nas chupetas81. Já em outra pesquisa, desenvolvida em Alfenas (MG), 11,3% das 86 chupetas avaliadas estavam contaminadas com ovos de Ascaris lumbricoides,Enterobius vermiculares, Trichuris trichiura, Taenia sp e larvas de Ancylostomatidae, comprovando a possibilidade de elas servirem de veículo na transmissão de enteroparasitoses82.
Conclusão
A chupeta ou seus precursores foram empregados desde que o homem começou a buscar alternativas para resolver os problemas do seu cotidiano. Foram utilizadas tanto para acalmar quanto para nutrir. Objetos como as bolinhas de pano ficaram imortalizados em telas e livros. Outros feitos de materiais não perecíveis (barro, marfim, coral, rolha, entre outros) resistiram ao tempo. Os mordedores deram origem à chupeta como a conhecemos hoje.
Ela tem sido utilizada para estimular a sucção de crianças neuropatas, coordenar a sucção-deglutição-respiração, antecipando o início da alimentação por via oral de recém-nascidos pré-termo, bem como para reduzir o estresse em procedimentos dolorosos a que são submetidos os bebês. É uma forma de satisfação, ainda que parcial, das necessidades emocionais da criança não amamentada. No entanto, a literatura apresenta mais efeitos deletérios do que benéficos da chupeta. Ela impede o estabelecimento da mamada e induz ao desmame ao ser oferecida nos momentos em que a criança chora, pois o espaçamento entre as mamadas diminui o estímulo à produção do leite. É responsável pela menor duração do aleitamento materno. Pode provocar asfixia, intoxicações ou alergias e aumenta o risco de cáries, infecções e parasitoses. Causa problemas de dentição e fala principalmente se seu uso se prolongar além dos 3 ou 4 anos. Se, por um lado, alguns relacionam o uso da chupeta à menor incidência da SMSB, por outro, estudos mostram que a amamentação reduz o risco de morte súbita em 50% e, dessa forma, deve-se pensar melhor antes de sugerir a chupeta como protetora da morte súbita, pois ela também reduz a duração da amamentação.
A decisão de introduzir ou não chupeta é da família. Cabe aos profissionais da saúde oferecer aos pais dados sobre os prós e contras da chupeta para que eles tomem uma decisão informada a esse respeito.
Referências
1. Levin S. Dummies. S Afr Med J. 1971;45:237-40.
2. Soares ME, Giugliani ER, Braun ML, Salgado AC, de Oliveira AP, de Aguiar PR. Uso de chupeta e sua relação com o desmame precoce em população de crianças nascidas em Hospital Amigo da Criança. J Pediatr (Rio J). 2003;79:309-16.
3. Sertório SC, Silva IA. As faces simbólica e utilitária da chupeta na visão das mães. Rev Saúde Pública. 2005;39:156-62.
4. Magner LN. A history of medicine. 2nd ed. Boca Raton: Taylor & Francis Group; 2005.
5. Fildes VA. Breasts, bottles and babies: a history of infant feeding. Edinburgh: Edinburgh University Press; 1986.
6. Baby-bottle museum. [website]. The history of the feeding bottle. http://www.babybottle-museum.co.uk/articles.html. Acesso: 17/01/2009.
7. Jamison CV. Ropes of sand and other stories. Boston: James R Osgood and Company; 1873. p. 10-1. [website]. Disponível em: http://www.letrs.indiana.edu/cgi/t/text/pageviewer-idx?sid=e2e7968cc4668c3376685e0f6b7ce995&idno=wright2-1337&c=wright2&cc=wright2&seq=6&view=text. Acesso: 24/01/2009.
8. Larsson E. The influence of oral habits on the developing dentition and their treatment: clinical and historical perspectives. 2nd ed. Edited by S. Bishara. [n.p.] Sweden: CELA Grafiska; 2003.
9. Bee H. O ciclo vital (traduzido por Garcez R). Porto Alegre: Artes Médicas; 1997.
10. Medeiros AM. A existência de "sistema sensório-motor integrado" em recém-nascidos humanos. Psicol USP. 2007;18:11-3.
11. Bergeret J, Bécache A, Boulanger J-J, Chartier J-P, Dubor P, Houser M, et al. Psicopatologia: teoria e clínica (traduzido por Settineri). 9ª.ed. Porto Alegre: Artmed; 2006.
12. Giugliani ER, Lamounier JA. Aleitamento materno: uma contribuição científica para a prática do profissional de saúde. J Pediatr (Rio J). 2004;80:S117-8.
13. Rea MF. Substitutos do leite materno: passado e presente. Rev Saude Publica. 1990;24:241-9.
14. Howard CR, Howard FM, Lanphear B, Eberly S, deBlieck EA, Oakes D, et al. Randomized of pacifier use and bottle-feeding or cup-feeding and their effect on breastfeeding. Pediatrics. 2003;111:511-8.
15. Araújo de França GV, Brunken GS, da Silva SM, Escuder MM, Venancio SI. Breastfeeding determinants on the first year of life of children in a city of Midwestern Brazil. Rev Saude Publica. 2007;41:711-8.
16. Aveling E. Chew, chew, that ancient chewing gum. British Arch. 1997;21. [Website]. Disponível em: http://www.britarch.ac.uk/ba/ba21/ba21feat.html. Acesso: 19/01/2009.
17. The Metropolitan Museum of Art. [website]. Rattle, whistle and bells. Disponível em: http://www.metmuseum.org/toah/hd/roco/hod_47.70.htm. Acesso: 10/01/2009.
18. Victoria and Albert Museum of Childhood. [website]. Rattles. Disponível em: http://www.vam.ac.uk/moc/collections/childcare/rattle/index.html. Acesso: 19/01/2009.
19. Norfolk Museums. [website]. The little oak bedroom. Disponível em: http://www.museums.norfolk.gov.uk/default.asp?Document=200.23.001.05. Acesso: 19/01/2009.
20. Colon AR, Colon PA. Nurturing children: a history of pediatrics. Westport: Greenwood Press; 1999.
21. Greenberg MH. Neonatal Feeding. In: Smith GF, Vidyasagar D, editors. Historical review and recent advances in neonatal and perinatal medicine. Mead Johnson Nutritional Division; 1980 [Website]. Disponível em: http://www.neonatology.org/classics/mj1980/ch04.html. Acesso: 24/01/2009.
22. Adair SM, Milano M, Dushku JC. Evaluation of effects of orthodontic pacifiers on the primary dentitions of 24- to 59-month-old children: preliminary study. Pediatr Dent. 1992;14:13-8.
23. Adair SM. Pacifier use in children: a review of recent literature. Pediatr Dent. 2003;25:449-58.
24. Bukatko D, Daehler MW. Child development: a thematic approach. 5th ed. Boston: Houghton Mifflin Company; 2004.
25. Pansy J, Zotter H, Sauseng W, Schneuber S, Lang U, Kerbl R. Pacifier use: what makes mothers change their mind? Acta Paediatr. 2008;97:968-71.
26. Weiten M. Introdução à psicologia: temas e variações (versão abreviada) (traduzido por Brasil ML, Botelhos ZG, Colotto CA, dos Santos CB). São Paulo: Pioneira; 2002.
27. Klein M, Isaacs S, Sharpe EF, Searl N, Middlemore MP. A educação de crianças à luz da investigação psicanalítica (traduzido por Spira AM). 2ª ed. Rio de Janeiro: Imago; 1973.
28. Whipple J. The effect of music-reinforced nonnutritive sucking on state of preterm, low birthweight infants experiencing heelstick. J Music Ther. 2008;45:227-72.
29. Curtis SJ, Jou H, Ali S, Vandermeer B, Klassen T. A randomized controlled trial of sucrose and/or pacifier as analgesia for infants venipuncture in a pediatric emergency department. BMC Pediatr. 2007;7:27.
30. Stevens B, Yamada J, Ohlsson A. Sucrose for analgesia in newborn infants undergoing painful procedures. Cochrane Database Syst Rev. 2004;(3):CD001069.
31. Abdulkader HM, Freer Y, Fleetwood-Walker SM, McIntosh N. Effect of sucking on the peripheral sensitivity of full-term newborn infants. Arch Dis Child Fetal Neonatal Ed. 2007;92: F130-1.
32. Deakin A. Childrens choice of comforters and their effects on sleep. Br J Community Nurs. 2004;9:126-30.
33. Franco P, Chabanski S, Scaillet S, Groswasser J, Kahn A. Pacifier use modifies infants cardiac autonomic controls during sleep. Early Hum Dev. 2004;77:99-108.
34. Cevasco AM, Grant RE. Effects of the pacifier activated lullaby on weight gain of premature infants. J Music Ther. 2005;42:123-39.
35. Shah PS, Aliwalas L, Shah V. Breastfeeding or breastmilk to alleviate procedural pain in neonates: a systematic review. Breastfeed Med. 2007;2:74-82.
36. Frager R, Fadiman J. Personality and personal growth. 5th ed. New Jersey: Pearson Education; 2002.
37. Valdrighi HC, Vedovello Filho M, Coser RM, de Paula DB, Rezende SE. Hábitos deletérios x aleitamento materno (sucção digital ou chupeta). RGO. 2004;52:237-9.
38. Dalvi KF, Motta AR. Visão dos médicos que atuam em Pediatria no extremo sul da Bahia em relação aos hábitos orais deletérios. Rev Soc Bras Fonoaudiol. 2007;12:281-6.
39. Silva EL. Hábitos bucais deletérios. Rev Para Med. 2006;20:47-50.
40. Degan VV, Puppin-Rontani RM. Remoção de hábitos e terapia miofuncional: restabelecimento da deglutição e repouso lingual. Pro-Fono. 2005;17:375-82.
41. Neiva FC, Leone CR. Sucção em recém-nascidos pré-termo e estimulação da sucção. Pro-Fono. 2006;18:141-50.
42. Neiva FC, Leone CR. Efeitos da estimulação da sucção não nutritiva na idade de início da alimentação via oral em recém-nascidos pré-termo. Rev Paul Pediatr. 2007;25:129-34.
43. Neiva FC, Leone CR. Evolução do ritmo de sucção e influência da estimulação em prematuros. Pro-Fono. 2007;19:241-8.
44. Neiva FC, Cattoni DM, Ramos JL, Issler H. Desmame precoce: implicações para o desenvolvimento motor-oral. J Pediatr (Rio J). 2003;79:7-12.
45. Shotts LL, McDaniel DM, Neeley RA. The impact of prolonged pacifier use on speech articulation: a preliminary investigation. CICSD. 2008;35:72-5.
46. Ramirez-Yañez GO, Farrel C. Soft tissue dysfunction: a missing clue when treating malocclusions. Ortop Rev Int Ortop Func. 2005;1:483-94.
47. Lubianca Neto JF, Hemb L, Silva DB. Systematic literature review of modifiable risk factors for recurrent acute otitis media in childhood. J Pediatr (Rio J). 2006;82:87-96.
48. Roberts JE, Rosenfeld RM, Zeisel SA. Otitis media and speech and language: a meta-analysis of prospective studies. Pediatrics. 2004;113:e238-48.
49. Caglar E, Larsson E, Andersson EM, Hauge MS, Ogaard B, Bishara S, et al. Feeding, artificial sucking habits, and malocclusions in 3-year-old girls in different regions of the world. J Dent Child (Chic). 2005;72:25-30.
50. Corrêa MS. Odontopediatria na Primeira Infância. São Paulo: Livraria Santos; 1998.
51. Larsson E. The effect of dummy-sucking on the occlusion: a review. Eur J Orthod. 1986;8:127-30.
52. Rutrick RE. Crossbite correction with a therapeutic pacifier. ASDC J Dent Child. 1974;41:442-4.
53. Margolis FS. Ordinary versus orthodontic pacifiers. Dent Surv. 1980;56:44-5.
54. Levrini L, Merlo P, Paracchini L. Different geometric patterns of pacifiers compared on basis of finite element analysis. Eur J Paediatr Dent. 2007;8:173-8.
55. Bishara SE, Nowak AJ, Kohout FJ, Heckert DA, Hogan MM. Influence of feeding and non-nutritive sucking methods on the development of dental arches: longitudinal study of the first 18 months of life. Pediatr Dent. 1987;9:13-21.
56. Yonezu T, Yakushiji M. Longitudinal study on influence of prolonged non-nutritive sucking habits on dental caries in Japanese children from 1.5 to 3 years of age. Bull Tokyo Dent Coll. 2008;49:59-63.
57. Vázquez-Nava F, Vázquez RE, Saldivar GA, Beltrán GF, Almeida AV, Vázquez RC. Allergic rhinitis, feeding and oral habits, toothbrushing and socioeconomic status. Effects on development of dental caries in primary dentition. Caries Res. 2008;42:141-7.
58. Zadik D, Stern N, Litner M. Thumb- and pacifier-sucking habits. Am J Orthod. 1977;71:197-201.
59. França MC, Giugliani ER, de Oliveira LD, Weigert EM, do Espírito Santo LC, Köhler CV, Bonilha AL. Uso de mamadeira no primeiro mês de vida: determinantes e influência na técnica de amamentação. Rev Saude Publica. 2008;42:607-14.
60. Victora CG, Behague DP, Barros FC, Olinto MT, Weiderpass E. Pacifier use and short breastfeeding duration: cause, consequence, or coincidence? Pediatrics. 1997;99:445-53.
61. Howard CR, Howard FM, Lanphear B, deBlieck EA, Eberly S, Lawrence RA. The effects of early pacifier use on breastfeeding duration. Pediatrics. 1999;103:e33. [website]. Disponível em: http://pediatrics.aappublications.org/cgi/content/full/103/3/e33. Acesso: 04/04/2009.
62. Binns CW, Scott JA. Using pacifiers: what are breastfeeding mothers doing? Breasfeed Rev. 2002;10:21-5.
63. Ministério da Saúde. Secretaria de Políticas de Saúde. Área de Saúde da Criança. Pesquisa de Prevalência de Aleitamento Materno nas Capitais Brasileiras e Distrito Federal PPAM-CDF, 1999. [website]. Disponível em: http://www.bvsam.icict.fiocruz.br/gotadeleite/01/arqs/pesqnacprevalencia99.ppt. Acesso: 08/06/2009.
64. Santos CL, Menezes JV. Chupetas: quais e quando usar. Rev Dens. 2007;15:101.
65. Lima CB, Medeiros MI, Leal C, Valença AM. Avaliação de chupetas disponíveis no Mercado nacional segundo os requisitos da ABNT e ANVISA. Rev Odonto Cienc. 2007;22:112-7.
66. Corea-Téllez KS, Bustamante-Montes P, Garcia-Fábila M, Hernandéz-Valero, Vázquez-Moreno F. Estimated risks of water and saliva contamination by phthalate diffusion from plasticized polyvinyl chloride. J Environ Health. 2008;71:34-9.
67. Horii Y, Kannan K. Survey of organosilicone compounds, including cyclic and linear siloxanes, in personal-care and household products. Arch Environ Contam Toxicol. 2008;55:701-10.
68. Anda M, Gómez B, Lasa E, Arroabarren E, Garrido S, Echechipía S. Alergia al látex. Manifestaciones clínicas en la población general y reactividad cruzada con alimentos. An Sist Sanit Navar. 2003;26 Suppl 2:75-80.
69. Carroll AE, Garrison MM, Christakis DA. A systematic review of nonpharmacological and nonsurgical therapies for gastroesophageal reflux in infants. Arch Pediatr Adolesc Med. 2002;156:109-13.
70. Hauck FR, Omojokun OO, Siadaty MS. Do pacifiers reduce the risk of sudden infant death syndrome? A meta-analysis. Pediatrics. 2005;116:e716-23.
71. Tonkin SL, Lui D, McIntosh CG, Rowley S, Knight DB, Gunn AJ. Effect of pacifier use on mandibular position in preterm infants. Acta Paediatr. 2007;96:1433-6.
72. Tonkin SL, Vogel SA, Gunn AJ. Upper airway size while sucking on a pacifier in infants with micrognathia. J Paediatr Child Health. 2008;44:78-9.
73. Vennemann MM, Bajanowski T, Brinkmann B, Jorch G, Yücesan K, Sauerland C, et al. Does breastfeeding reduce the risk of sudden infant death syndrome? Pediatrics. 2009;123:e406-10.
74. Comina E, Marion K, Renaud FN, Dore J, Bergeron E, Freney J. Pacifiers: a microbial reservoir. Nurs Health Sci. 2006;8:216-23.
75. Ersin NK, Eronat N, Cogulu D, Uzel A, Aksit S. Association of maternal-child characteristics as a factor in early childhood caries and salivary bacterial counts. J Dent Child (Chic). 2006;73:105-11.
76. Niemelä M, Uhari M, Hannuksela A. Pacifiers and dental structure as risk factors for otitis media. Int J Pediatr Otorhinolaryngol. 1994;29:121-7.
77. Niemelä M, Uhari M, Mötönen M. A pacifier increases the risk of recurrent acute otitis media in children in day care centers. Pediatrics. 1995;96:884-8.
78. Niemelä M, Pihakari O, Pokka T, Uhari M. Pacifier as a risk factor for otitis media: randomized, controlled trial of parental counseling. Pediatrics. 2000;106:483-8.
79. Ferreira MS, de Almeida K, Atherino CC. Limiares de audibilidade em altas freqüências em crianças com história de otite média secretora bilateral. Rev Bras Otorrinolaringol. 2007;73:231-8.
80. Mattos-Graner RO, de Moraes AB, Rontani RM, Birman EG. Relation of oral yeast infection in Brazilian infants and use of a pacifier. ASDC J Dent Child. 2001;68:33-6.
81. Tomasi E, Victora CG, Post PR, Olinto MT, Béhague D. Uso de chupeta em crianças: contaminação fecal e associação com diarréia. Rev Saude Publica. 1994;28:373-9.
82. Siqueira RV, Pedroso RS. Pesquisa de cistos de protozoários, larvas e ovos de helmintos em chupetas. J Pediatr (Rio J). 1997;73:21-5.
Artigo submetido em 25.05.09, aceito em 07.07.09
Fonte financiadora: Bolsa FAPIC-Reitoria (Fundação de Apoio à Iniciação Científica da Reitoria), PUC-Campinas; trabalho de Iniciação Científica do autor Marco Antônio Mendes Rocha.
Não foram declarados conflitos de interesse associados à publicação deste artigo.
Como citar este artigo: Castilho SD, Rocha MA. Pacifier habit: history and multidisciplinary vision. J Pediatr (Rio J). 2009;85(6):480-489.
- 1. Levin S. Dummies. S Afr Med J. 1971;45:237-40.
- 2. Soares ME, Giugliani ER, Braun ML, Salgado AC, de Oliveira AP, de Aguiar PR. Uso de chupeta e sua relação com o desmame precoce em população de crianças nascidas em Hospital Amigo da Criança. J Pediatr (Rio J). 2003;79:309-16.
- 3. Sertório SC, Silva IA. As faces simbólica e utilitária da chupeta na visão das mães. Rev Saúde Pública. 2005;39:156-62.
- 4. Magner LN. A history of medicine. 2nd ed. Boca Raton: Taylor & Francis Group; 2005.
- 5. Fildes VA. Breasts, bottles and babies: a history of infant feeding. Edinburgh: Edinburgh University Press; 1986.
- 6. Baby-bottle museum. [website]. The history of the feeding bottle. http://www.babybottle-museum.co.uk/articles.html Acesso: 17/01/2009.
- 7. Jamison CV. Ropes of sand and other stories. Boston: James R Osgood and Company; 1873. p. 10-1. [website]. Disponível em: http://www.letrs.indiana.edu/cgi/t/text/pageviewer-idx?sid=e2e7968cc4668c3376685e0f6b7ce995&idno=wright2-1337&c=wright2&cc=wright2&seq=6&view=text Acesso: 24/01/2009.
- 8. Larsson E. The influence of oral habits on the developing dentition and their treatment: clinical and historical perspectives. 2nd ed. Edited by S. Bishara. [n.p.] Sweden: CELA Grafiska; 2003.
- 9. Bee H. O ciclo vital (traduzido por Garcez R). Porto Alegre: Artes Médicas; 1997.
- 10. Medeiros AM. A existência de "sistema sensório-motor integrado" em recém-nascidos humanos. Psicol USP. 2007;18:11-3.
- 11. Bergeret J, Bécache A, Boulanger J-J, Chartier J-P, Dubor P, Houser M, et al. Psicopatologia: teoria e clínica (traduzido por Settineri). 9Ş.ed. Porto Alegre: Artmed; 2006.
- 12. Giugliani ER, Lamounier JA. Aleitamento materno: uma contribuição científica para a prática do profissional de saúde. J Pediatr (Rio J). 2004;80:S117-8.
- 13. Rea MF. Substitutos do leite materno: passado e presente. Rev Saude Publica. 1990;24:241-9.
- 14. Howard CR, Howard FM, Lanphear B, Eberly S, deBlieck EA, Oakes D, et al. Randomized of pacifier use and bottle-feeding or cup-feeding and their effect on breastfeeding. Pediatrics. 2003;111:511-8.
- 15. Araújo de França GV, Brunken GS, da Silva SM, Escuder MM, Venancio SI. Breastfeeding determinants on the first year of life of children in a city of Midwestern Brazil. Rev Saude Publica. 2007;41:711-8.
- 16. Aveling E. Chew, chew, that ancient chewing gum. British Arch. 1997;21. [Website]. Disponível em: http://www.britarch.ac.uk/ba/ba21/ba21feat.html Acesso: 19/01/2009.
-
17The Metropolitan Museum of Art. [website]. Rattle, whistle and bells. Disponível em: http://www.metmuseum.org/toah/hd/roco/hod_47.70.htm. Acesso: 10/01/2009.
- 18. Victoria and Albert Museum of Childhood. [website]. Rattles. Disponível em: http://www.vam.ac.uk/moc/collections/childcare/rattle/index.html Acesso: 19/01/2009.
- 19. Norfolk Museums. [website]. The little oak bedroom. Disponível em: http://www.museums.norfolk.gov.uk/default.asp?Document=200.23.001.05 Acesso: 19/01/2009.
- 20. Colon AR, Colon PA. Nurturing children: a history of pediatrics. Westport: Greenwood Press; 1999.
- 21. Greenberg MH. Neonatal Feeding. In: Smith GF, Vidyasagar D, editors. Historical review and recent advances in neonatal and perinatal medicine. Mead Johnson Nutritional Division; 1980 [Website]. Disponível em: http://www.neonatology.org/classics/mj1980/ch04.html Acesso: 24/01/2009.
- 22. Adair SM, Milano M, Dushku JC. Evaluation of effects of orthodontic pacifiers on the primary dentitions of 24- to 59-month-old children: preliminary study. Pediatr Dent. 1992;14:13-8.
- 23. Adair SM. Pacifier use in children: a review of recent literature. Pediatr Dent. 2003;25:449-58.
- 24. Bukatko D, Daehler MW. Child development: a thematic approach. 5th ed. Boston: Houghton Mifflin Company; 2004.
- 25. Pansy J, Zotter H, Sauseng W, Schneuber S, Lang U, Kerbl R. Pacifier use: what makes mothers change their mind? Acta Paediatr. 2008;97:968-71.
- 26. Weiten M. Introdução à psicologia: temas e variações (versão abreviada) (traduzido por Brasil ML, Botelhos ZG, Colotto CA, dos Santos CB). São Paulo: Pioneira; 2002.
- 27. Klein M, Isaacs S, Sharpe EF, Searl N, Middlemore MP. A educação de crianças à luz da investigação psicanalítica (traduzido por Spira AM). 2Ş ed. Rio de Janeiro: Imago; 1973.
- 28. Whipple J. The effect of music-reinforced nonnutritive sucking on state of preterm, low birthweight infants experiencing heelstick. J Music Ther. 2008;45:227-72.
- 29. Curtis SJ, Jou H, Ali S, Vandermeer B, Klassen T. A randomized controlled trial of sucrose and/or pacifier as analgesia for infants venipuncture in a pediatric emergency department. BMC Pediatr. 2007;7:27.
- 30. Stevens B, Yamada J, Ohlsson A. Sucrose for analgesia in newborn infants undergoing painful procedures. Cochrane Database Syst Rev. 2004;(3):CD001069.
- 31. Abdulkader HM, Freer Y, Fleetwood-Walker SM, McIntosh N. Effect of sucking on the peripheral sensitivity of full-term newborn infants. Arch Dis Child Fetal Neonatal Ed. 2007;92: F130-1.
- 32. Deakin A. Childrens choice of comforters and their effects on sleep. Br J Community Nurs. 2004;9:126-30.
- 33. Franco P, Chabanski S, Scaillet S, Groswasser J, Kahn A. Pacifier use modifies infants cardiac autonomic controls during sleep. Early Hum Dev. 2004;77:99-108.
- 34. Cevasco AM, Grant RE. Effects of the pacifier activated lullaby on weight gain of premature infants. J Music Ther. 2005;42:123-39.
- 35. Shah PS, Aliwalas L, Shah V. Breastfeeding or breastmilk to alleviate procedural pain in neonates: a systematic review. Breastfeed Med. 2007;2:74-82.
- 36. Frager R, Fadiman J. Personality and personal growth. 5th ed. New Jersey: Pearson Education; 2002.
- 37. Valdrighi HC, Vedovello Filho M, Coser RM, de Paula DB, Rezende SE. Hábitos deletérios x aleitamento materno (sucção digital ou chupeta). RGO. 2004;52:237-9.
- 38. Dalvi KF, Motta AR. Visão dos médicos que atuam em Pediatria no extremo sul da Bahia em relação aos hábitos orais deletérios. Rev Soc Bras Fonoaudiol. 2007;12:281-6.
- 39. Silva EL. Hábitos bucais deletérios. Rev Para Med. 2006;20:47-50.
- 40. Degan VV, Puppin-Rontani RM. Remoção de hábitos e terapia miofuncional: restabelecimento da deglutição e repouso lingual. Pro-Fono. 2005;17:375-82.
- 41. Neiva FC, Leone CR. Sucção em recém-nascidos pré-termo e estimulação da sucção. Pro-Fono. 2006;18:141-50.
- 42. Neiva FC, Leone CR. Efeitos da estimulação da sucção não nutritiva na idade de início da alimentação via oral em recém-nascidos pré-termo. Rev Paul Pediatr. 2007;25:129-34.
- 43. Neiva FC, Leone CR. Evolução do ritmo de sucção e influência da estimulação em prematuros. Pro-Fono. 2007;19:241-8.
- 44. Neiva FC, Cattoni DM, Ramos JL, Issler H. Desmame precoce: implicações para o desenvolvimento motor-oral. J Pediatr (Rio J). 2003;79:7-12.
- 45. Shotts LL, McDaniel DM, Neeley RA. The impact of prolonged pacifier use on speech articulation: a preliminary investigation. CICSD. 2008;35:72-5.
- 46. Ramirez-Yañez GO, Farrel C. Soft tissue dysfunction: a missing clue when treating malocclusions. Ortop Rev Int Ortop Func. 2005;1:483-94.
- 47. Lubianca Neto JF, Hemb L, Silva DB. Systematic literature review of modifiable risk factors for recurrent acute otitis media in childhood. J Pediatr (Rio J). 2006;82:87-96.
- 48. Roberts JE, Rosenfeld RM, Zeisel SA. Otitis media and speech and language: a meta-analysis of prospective studies. Pediatrics. 2004;113:e238-48.
- 49. Caglar E, Larsson E, Andersson EM, Hauge MS, Ogaard B, Bishara S, et al. Feeding, artificial sucking habits, and malocclusions in 3-year-old girls in different regions of the world. J Dent Child (Chic). 2005;72:25-30.
- 50. Corrêa MS. Odontopediatria na Primeira Infância. São Paulo: Livraria Santos; 1998.
- 51. Larsson E. The effect of dummy-sucking on the occlusion: a review. Eur J Orthod. 1986;8:127-30.
- 52. Rutrick RE. Crossbite correction with a therapeutic pacifier. ASDC J Dent Child. 1974;41:442-4.
- 53. Margolis FS. Ordinary versus orthodontic pacifiers. Dent Surv. 1980;56:44-5.
- 54. Levrini L, Merlo P, Paracchini L. Different geometric patterns of pacifiers compared on basis of finite element analysis. Eur J Paediatr Dent. 2007;8:173-8.
- 55. Bishara SE, Nowak AJ, Kohout FJ, Heckert DA, Hogan MM. Influence of feeding and non-nutritive sucking methods on the development of dental arches: longitudinal study of the first 18 months of life. Pediatr Dent. 1987;9:13-21.
- 56. Yonezu T, Yakushiji M. Longitudinal study on influence of prolonged non-nutritive sucking habits on dental caries in Japanese children from 1.5 to 3 years of age. Bull Tokyo Dent Coll. 2008;49:59-63.
- 57. Vázquez-Nava F, Vázquez RE, Saldivar GA, Beltrán GF, Almeida AV, Vázquez RC. Allergic rhinitis, feeding and oral habits, toothbrushing and socioeconomic status. Effects on development of dental caries in primary dentition. Caries Res. 2008;42:141-7.
- 58. Zadik D, Stern N, Litner M. Thumb- and pacifier-sucking habits. Am J Orthod. 1977;71:197-201.
- 59. França MC, Giugliani ER, de Oliveira LD, Weigert EM, do Espírito Santo LC, Köhler CV, Bonilha AL. Uso de mamadeira no primeiro mês de vida: determinantes e influência na técnica de amamentação. Rev Saude Publica. 2008;42:607-14.
- 60. Victora CG, Behague DP, Barros FC, Olinto MT, Weiderpass E. Pacifier use and short breastfeeding duration: cause, consequence, or coincidence? Pediatrics. 1997;99:445-53.
- 61. Howard CR, Howard FM, Lanphear B, deBlieck EA, Eberly S, Lawrence RA. The effects of early pacifier use on breastfeeding duration. Pediatrics. 1999;103:e33. [website]. Disponível em: http://pediatrics.aappublications.org/cgi/content/full/103/3/e33 Acesso: 04/04/2009.
- 62. Binns CW, Scott JA. Using pacifiers: what are breastfeeding mothers doing? Breasfeed Rev. 2002;10:21-5.
-
63Ministério da Saúde. Secretaria de Políticas de Saúde. Área de Saúde da Criança. Pesquisa de Prevalência de Aleitamento Materno nas Capitais Brasileiras e Distrito Federal PPAM-CDF, 1999. [website]. Disponível em: http://www.bvsam.icict.fiocruz.br/gotadeleite/01/arqs/pesqnacprevalencia99.ppt. Acesso: 08/06/2009.
- 64. Santos CL, Menezes JV. Chupetas: quais e quando usar. Rev Dens. 2007;15:101.
- 65. Lima CB, Medeiros MI, Leal C, Valença AM. Avaliação de chupetas disponíveis no Mercado nacional segundo os requisitos da ABNT e ANVISA. Rev Odonto Cienc. 2007;22:112-7.
- 66. Corea-Téllez KS, Bustamante-Montes P, Garcia-Fábila M, Hernandéz-Valero, Vázquez-Moreno F. Estimated risks of water and saliva contamination by phthalate diffusion from plasticized polyvinyl chloride. J Environ Health. 2008;71:34-9.
- 67. Horii Y, Kannan K. Survey of organosilicone compounds, including cyclic and linear siloxanes, in personal-care and household products. Arch Environ Contam Toxicol. 2008;55:701-10.
- 68. Anda M, Gómez B, Lasa E, Arroabarren E, Garrido S, Echechipía S. Alergia al látex. Manifestaciones clínicas en la población general y reactividad cruzada con alimentos. An Sist Sanit Navar. 2003;26 Suppl 2:75-80.
- 69. Carroll AE, Garrison MM, Christakis DA. A systematic review of nonpharmacological and nonsurgical therapies for gastroesophageal reflux in infants. Arch Pediatr Adolesc Med. 2002;156:109-13.
- 70. Hauck FR, Omojokun OO, Siadaty MS. Do pacifiers reduce the risk of sudden infant death syndrome? A meta-analysis. Pediatrics. 2005;116:e716-23.
- 71. Tonkin SL, Lui D, McIntosh CG, Rowley S, Knight DB, Gunn AJ. Effect of pacifier use on mandibular position in preterm infants. Acta Paediatr. 2007;96:1433-6.
- 72. Tonkin SL, Vogel SA, Gunn AJ. Upper airway size while sucking on a pacifier in infants with micrognathia. J Paediatr Child Health. 2008;44:78-9.
- 73. Vennemann MM, Bajanowski T, Brinkmann B, Jorch G, Yücesan K, Sauerland C, et al. Does breastfeeding reduce the risk of sudden infant death syndrome? Pediatrics. 2009;123:e406-10.
- 74. Comina E, Marion K, Renaud FN, Dore J, Bergeron E, Freney J. Pacifiers: a microbial reservoir. Nurs Health Sci. 2006;8:216-23.
- 75. Ersin NK, Eronat N, Cogulu D, Uzel A, Aksit S. Association of maternal-child characteristics as a factor in early childhood caries and salivary bacterial counts. J Dent Child (Chic). 2006;73:105-11.
- 76. Niemelä M, Uhari M, Hannuksela A. Pacifiers and dental structure as risk factors for otitis media. Int J Pediatr Otorhinolaryngol. 1994;29:121-7.
- 77. Niemelä M, Uhari M, Mötönen M. A pacifier increases the risk of recurrent acute otitis media in children in day care centers. Pediatrics. 1995;96:884-8.
- 78. Niemelä M, Pihakari O, Pokka T, Uhari M. Pacifier as a risk factor for otitis media: randomized, controlled trial of parental counseling. Pediatrics. 2000;106:483-8.
- 79. Ferreira MS, de Almeida K, Atherino CC. Limiares de audibilidade em altas freqüências em crianças com história de otite média secretora bilateral. Rev Bras Otorrinolaringol. 2007;73:231-8.
- 80. Mattos-Graner RO, de Moraes AB, Rontani RM, Birman EG. Relation of oral yeast infection in Brazilian infants and use of a pacifier. ASDC J Dent Child. 2001;68:33-6.
- 81. Tomasi E, Victora CG, Post PR, Olinto MT, Béhague D. Uso de chupeta em crianças: contaminação fecal e associação com diarréia. Rev Saude Publica. 1994;28:373-9.
- 82. Siqueira RV, Pedroso RS. Pesquisa de cistos de protozoários, larvas e ovos de helmintos em chupetas. J Pediatr (Rio J). 1997;73:21-5.
Correspondência:
Datas de Publicação
-
Publicação nesta coleção
12 Jan 2010 -
Data do Fascículo
Dez 2009
Histórico
-
Aceito
07 Jul 2009 -
Recebido
25 Maio 2009