Resumos
JUSTIFICATIVA E OBJETIVOS: Os médicos em geral, os anestesiologistas em particular, têm jornadas de trabalho prolongadas. Os residentes de Anestesiologia podem apresentar fadiga e estresse significativos. O objetivo deste trabalho foi verificar, em residentes de primeiro e segundo anos a latência do sono em períodos após plantão. MÉTODO: Foram avaliados 11 residentes em situações distintas: às 7 horas da manhã, após noite de sono normal (> 7h), sem plantão nos 3 dias anteriores (M1); às 7 horas da manhã, após 24 horas de trabalho, sem dormir, sem plantão nos 3 dias anteriores (M2); às 13 horas da tarde, após 30 horas de trabalho, sem dormir, sem plantão nos 3 dias anteriores (M3). Em todas essas situações foi realizado eletroencefalograma (EEG) contínuo, em sala apropriada para registro dos sinais de sono, avaliando a latência ao sono (LS). RESULTADOS: Verificou-se redução significativa da LS entre os residentes, após 24 ou 30 horas de plantão sem dormir. Entre os residentes que tiveram noite de sono normal na véspera do exame, 36,4% apresentaram LS em nível considerado patológico. CONCLUSÕES: A jornada de plantão de 24 ou 30 horas leva a valores de LS menores que 5 minutos, considerados patológicos, refletindo a fadiga extrema de residentes de Anestesiologia. Pode ser importante a regulamentação do número de horas de descanso pós-plantão.
ANESTESIOLOGISTA; SISTEMA NERVOSO CENTRAL
JUSTIFICATIVA Y OBJETIVOS: Los médicos en general, los anestesiologistas en particular, tienen jornadas de trabajo prolongadas. Los practicantes de Anestesiologia pueden presentar fatiga y estrés significativos. El objetivo de este trabajo fue verificar, en practicantes (estudiantes) de primero y segundo años la latencia del sueño en períodos después del plantón. MÉTODO: Fueron evaluados 11 residentes en situaciones distintas: a las 7 horas de la mañana, después de una noche de sueño normal (> 7h), sin plantón en los 3 días anteriores (M1); a las 7 horas de la mañana, después 24 horas de trabajo, sin dormir, sin plantón en los 3 días anteriores (M2); a las 13 horas de la tarde, después de 30 horas de trabajo, sin dormir, sin plantón en los 3 días anteriores (M3). En todas esas situaciones fue realizado electroencefalograma (EEG) continuo, en sala apropiada para registro de los señales de sueño, evaluándose la latencia del sueño (LS). RESULTADOS: Se Verificó reducción significativa de la LS entre los residentes, después de 24 ó 30 horas de plantón sin dormir. Entre los praticantes que tuvieron noche de sueño normal en la víspera del examen, 36,4% presentaron LS en nivel considerado patológico. CONCLUSIONES: La jornada de plantón de 24 ó 30 horas lleva a valores de LS menores que 5 minutos, considerados patológicos, reflejando la fatiga extrema de residentes de Anestesiologia. Pode ser importante la reglamentación del número de horas de descanso pos-plantón.
BACKGROUND AND OBJECTIVES: Physicians in general, and anesthesiologists in particular, have long working hours. Residents of Anesthesiology may present significant fatigue and stress. This study aimed at investigating first and second year residents’ sleep latency after a period on duty. METHODS: Participated in this study 11 residents in different situations: at 7:00 am, after a normal night sleep (> 7 h), without on duty period in the last 3 days (M1); at 7:00 am, after 24h of night work, without on duty period in the last 3 days (M2); and at 1:00 pm after 30h of work without on duty period in the last 3 days (M3). Continuous EEG was performed for all situations in adequate room to record sleep signals. Sleep latency (SL) was evaluated. RESULTS: There has been significant shorter SL among residents after 24 or 30 hours without sleep. From residents after a normal night sleep the day before the evaluation, 36.4% presented pathological SL levels. CONCLUSIONS: Periods on duty for 24 or 30 hours lead to SL values below 5 minutes, which are considered pathologic and reflect extreme fatigue of residents of Anesthesiology. It might be important to standardize the number of resting hours after duty periods.
ANESTHESIOLOGIST; CENTRAL NERVOUS SYSTEM
ARTIGO DIVERSO
O plantão noturno em anestesia reduz a latência ao sono* * Recebido do Centro de Ensino e Treinamento da Faculdade de Ciências Médicas da Santa Casa de São Paulo, SP
El plantón nocturno en anestesia reduce la latencia al sueño
Lígia Andrade da Silva Telles Mathias, TSAI; Christina Morotomi Funatsu CoelhoII; Elizabeth Pricoli Vilela, TSAIII; Joaquim Edson Vieira, TSAIV; Marcelo Lacava Pagnocca, TSAV
IDiretora do Serviço e Disciplina de Anestesiologia, Irmandade Santa Casa de Misericórdia de São Paulo e Faculdade de Ciências Médicas da Santa Casa de São Paulo. Responsável pelo Centro de Ensino e Treinamento, CET-SBA, ISCMSP
IIMédica responsável pelo setor de Eletroencefalografia, Irmandade Santa Casa de Misericórdia de São Paulo
IIIMédica assistente do Serviço de Anestesia, Irmandade Santa Casa de Misericórdia de São Paulo
IVCoordenador do Centro para Desenvolvimento da Educação Médica - CEDEM da FMUSP
VSupervisor em Neuroanestesia do Hospital das Clínicas da FMUSP e da Irmandade Santa Casa de Misericórdia de São Paulo. Doutor em Medicina pela FMUSP; Co-responsável do CET-SBA do HCFMUSP
Endereço para correspondência Endereço para correspondência Dra. Ligia Andrade da Silva Telles Mathias Alameda Campinas, 139/41 01404-000 São Paulo, SP E-mail: rtimao@uol.com.br
RESUMO
JUSTIFICATIVA E OBJETIVOS: Os médicos em geral, os anestesiologistas em particular, têm jornadas de trabalho prolongadas. Os residentes de Anestesiologia podem apresentar fadiga e estresse significativos. O objetivo deste trabalho foi verificar, em residentes de primeiro e segundo anos a latência do sono em períodos após plantão.
MÉTODO: Foram avaliados 11 residentes em situações distintas: às 7 horas da manhã, após noite de sono normal (> 7h), sem plantão nos 3 dias anteriores (M1); às 7 horas da manhã, após 24 horas de trabalho, sem dormir, sem plantão nos 3 dias anteriores (M2); às 13 horas da tarde, após 30 horas de trabalho, sem dormir, sem plantão nos 3 dias anteriores (M3). Em todas essas situações foi realizado eletroencefalograma (EEG) contínuo, em sala apropriada para registro dos sinais de sono, avaliando a latência ao sono (LS).
RESULTADOS: Verificou-se redução significativa da LS entre os residentes, após 24 ou 30 horas de plantão sem dormir. Entre os residentes que tiveram noite de sono normal na véspera do exame, 36,4% apresentaram LS em nível considerado patológico.
CONCLUSÕES: A jornada de plantão de 24 ou 30 horas leva a valores de LS menores que 5 minutos, considerados patológicos, refletindo a fadiga extrema de residentes de Anestesiologia. Pode ser importante a regulamentação do número de horas de descanso pós-plantão.
Unitermos: ANESTESIOLOGISTA: plantão; SISTEMA NERVOSO CENTRAL
RESUMEN
JUSTIFICATIVA Y OBJETIVOS: Los médicos en general, los anestesiologistas en particular, tienen jornadas de trabajo prolongadas. Los practicantes de Anestesiologia pueden presentar fatiga y estrés significativos. El objetivo de este trabajo fue verificar, en practicantes (estudiantes) de primero y segundo años la latencia del sueño en períodos después del plantón.
MÉTODO: Fueron evaluados 11 residentes en situaciones distintas: a las 7 horas de la mañana, después de una noche de sueño normal (> 7h), sin plantón en los 3 días anteriores (M1); a las 7 horas de la mañana, después 24 horas de trabajo, sin dormir, sin plantón en los 3 días anteriores (M2); a las 13 horas de la tarde, después de 30 horas de trabajo, sin dormir, sin plantón en los 3 días anteriores (M3). En todas esas situaciones fue realizado electroencefalograma (EEG) continuo, en sala apropiada para registro de los señales de sueño, evaluándose la latencia del sueño (LS).
RESULTADOS: Se Verificó reducción significativa de la LS entre los residentes, después de 24 ó 30 horas de plantón sin dormir. Entre los praticantes que tuvieron noche de sueño normal en la víspera del examen, 36,4% presentaron LS en nivel considerado patológico.
CONCLUSIONES: La jornada de plantón de 24 ó 30 horas lleva a valores de LS menores que 5 minutos, considerados patológicos, reflejando la fatiga extrema de residentes de Anestesiologia. Pode ser importante la reglamentación del número de horas de descanso pos-plantón.
INTRODUÇÃO
A característica mais marcante da vida do anestesiologista é a vigilância constante e o estado de prontidão que lhe permitem reagir imediatamente em situações críticas. As demandas cognitivas do atendimento ao paciente durante o ato anestésico-cirúrgico exigem rápido acesso a grande volume de informações, avaliação dessas informações, da sua relevância em relação ao estado físico do paciente, ao momento do ato anestésico-cirúrgico e desenvolvimento e implementação dos planos para manter o estado físico desejado e monitorização do resultado destas intervenções. Estas tarefas complexas exigem vigilância constante e são particularmente vulneráveis aos efeitos da fadiga bem como de outros fatores ainda não totalmente esclarecidos 1-4.
A fadiga e a privação de sono, embora sejam processos diferentes, interagem entre si, degradando a capacidade de trabalho, aprendizagem e raciocínio, além de alterar o humor, a memória e dificultar as relações interpessoais. O prejuízo cognitivo se antecipa ao físico. Vários estudos sobre indivíduos submetidos à sobrecarga de trabalho, mostram que o anestesiologista nesta condição, tende a ser menos cuidadoso, e mais propenso a não diagnosticar eventos mórbidos em tempo hábil, bem como ser incapaz de responder-lhes com eficiência 4,5.
Resultados de pesquisas em profissões não médicas indicam que a privação de sono leva a uma redução do desempenho no trabalho 6,7. Entretanto, essa ligação não foi definitivamente estabelecida em Medicina, e em especial na Anestesiologia, embora seja inegável que os médicos em geral e os anestesiologistas, em particular, possam ter jornadas de trabalho prolongadas 2,8.
Os médicos residentes, mais do que outros médicos, podem ter fadiga e estresse significativos decorrentes dos plantões, notadamente se ocorrem sem os adequados períodos subseqüentes de descanso, associados a jornadas diárias extensas, com sobrecarga de trabalho e de privação de sono 9-13.
O objetivo deste trabalho foi verificar, em residentes de Anestesiologia de primeiro e segundo anos, a latência do sono após uma noite regular de sono comparada com situações de privação de sono, decorrentes de plantão médico.
MÉTODO
Após aprovação pela Comissão de Ética da Instituição, participaram do estudo quinze médicos residentes de primeiro e segundo anos da Residência Médica de Anestesiologia da Faculdade de Ciências Médicas da Santa Casa de São Paulo. Todos consentiram na participação, após explicação detalhada sobre a pesquisa. Foram considerados critérios de exclusão: presença de qualquer doença associada, diagnóstico prévio de distúrbios do sono, uso de drogas ilícitas e/ou fármacos, incluindo-se álcool etílico. Os residentes voluntários foram incluídos nos grupos, quando cumpridas as condições descritas a seguir. Os residentes foram avaliados em três momentos distintos, durante um período de 8 semanas, com intervalo de, no mínimo, uma semana entre as medidas:
M1 - EEG realizado às 7 horas da manhã, após noite de sono normal, considerada quando maior ou igual a 7 horas, sem plantão noturno nos 3 dias anteriores;
M2 - EEG realizado às 7 horas da manhã, após 12 horas de rotina de trabalho no dia anterior e plantão noturno, tendo trabalhado por toda noite (24 horas de trabalho, sem dormir), sem plantão nos 3 dias anteriores;
M3 - EEG realizado às 13 horas, após 12 horas de rotina de trabalho no dia anterior, plantão noturno, tendo trabalhado a noite inteira e 6 horas de atividades de rotina de manhã (30 horas de trabalho, sem dormir), sem plantão nos 3 dias anteriores.
Em todas essas situações, os residentes foram encaminhados ao Setor de Eletroencefalografia e na sala de exames, depois de posicionados em decúbito dorsal horizontal, eram instalados os eletrodos de EEG. À seguir, após instrução para relaxarem e tentarem dormir, eram mantidos sozinhos no escuro e iniciado o registro do EEG contínuo. No momento em que a leitura do traçado eletroencefalográfico mostrava sinais de sono, o exame era interrompido e o residente acordado.
Os parâmetros utilizados para a realização do exame de eletroencefalograma foram: a) velocidade do papel de 3 centímetros por segundo; b) calibração de amplitude 5 mm/50 µV e c) montagens monopolares e bipolares, todas contendo eletrodos occipitais.
As ondas foram consideradas de acordo com a sua freqüência, em ciclos por segundo ou Hertz (Hz) e os intervalos considerados neste estudo foram de 20 segundos (60 centímetros) cada.
Assim sendo, considerou-se a vigília, quando foi possível a observação da presença do ritmo alfa nas áreas occipitais (8 a 13 Hz), associado ou não a movimentos oculares lentos, em quantidade superior a 50% do período (tempo superior a 10 segundos ou 30 centímetros).
O estágio I do sono foi considerado quando se observou o ritmo alfa nas áreas occipitais (8 a 13Hz), em quantidade inferior a 50% da época (tempo inferior a 10 segundos ou 30 centímetros) entremeados à presença de ritmos de freqüência teta em quantidade inferior a 20% do período, menor amplitude (máximo de 75 µV) e ondas agudas de vértex (aproximadamente 200 µV) 14,15.
O estágio II foi considerado quando tornou-se possível a observação de fusos (oscilações de 12 a 14 Hz durando de 0,5 a 1,5 segundos) e complexos K (ondas de elevada amplitude, bifásica, de 0,5 segundo de duração) e ondas lentas teta e delta em quantidade variando entre 20% e 50% do período.
Na avaliação do traçado eletroencefalográfico, foi considerado o intervalo de tempo para atingir o padrão de sono, denominado latência ao sono (LS). Os resultados foram submetidos à analise estatística por ANOVA de medidas repetidas, com comparações múltiplas pelo teste de Tukey, sendo considerado significativo p < 0,05. Para as análises estatísticas foi utilizado o programa Sigma Stat (Sigma Stat for Windows 2.03).
RESULTADOS
Entre os 15 residentes voluntários, dois relataram que dormiram durante o plantão, em 2 plantões subseqüentes; um não completou 7 horas de sono quando no grupo para sono normal, em duas ocasiões seguidas; 1 foi dormir antes da realização do EEG às 13 horas. Desta forma, esses quatro residentes foram excluídos do estudo.
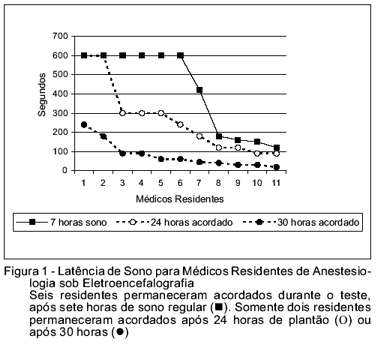
Assim, participaram efetivamente da pesquisa 11 residentes, sendo seis do sexo masculino e cinco do sexo feminino, com idade média de 24 anos (23 - 26). A tabela I apresenta os resultados das médias da latência ao sono (LS) nos três momentos do experimento para intervalos de 10 segundos (p < 0,001, ANOVA de medidas repetidas). A média da latência ao sono para o grupo de residentes que tiveram 7 horas de sono foi de 420,9 segundos, e mostrou-se significativamente maior quando comparada a de residentes acordados por 24 horas (267,3 segundos) (p = 0,025) ou acordados por 30 horas (81,4 segundos) (p < 0,001). Entre os residentes que permaneceram acordados no período noturno, a LS para quem esteve de plantão por 24 horas, comparado com residentes trabalhando por 30 horas, foi significativamente diferente (p = 0,007) (Figura 1).
Revista Brasileira de Anestesiologia, 2004; 54: 5: 693-699
O plantão noturno em anestesia reduz a latência ao sono
Lígia Andrade da Silva Telles Mathias; Christina Morotomi Funatsu Coelho; Elizabeth Pricoli Vilela;
Joaquim Edson Vieira; Marcelo Lacava Pagnocca
Revista Brasileira de Anestesiologia, 2004; 54: 5: 693-699
O plantão noturno em anestesia reduz a latência ao sono
Lígia Andrade da Silva Telles Mathias; Christina Morotomi Funatsu Coelho; Elizabeth Pricoli Vilela;
Joaquim Edson Vieira; Marcelo Lacava Pagnocca
DISCUSSÃO
Neste estudo foi possível demonstrar que os residentes de Anestesiologia que tiveram seus períodos regulares de sono impedidos pela atividade profissional mostraram menor latência ao sono. Quanto maior o período acordado, menor a latência.
A morbiletalidade da anestesia diminuiu nos últimos anos, mas erros humanos são apontados, ainda, como determinantes de acidentes no período peri-operatório, muitos dos quais evitáveis 15-19. Erros são componentes normais da função cognitiva humana e têm papel importante no aprendizado 18,20. Erros cometidos pelos anestesiologistas podem ter conseqüências catastróficas, se não corrigidos a tempo. Fatores humanos como privação de sono, fadiga ou estresse, não somente podem aumentar o potencial de erro, mas também impedir a recuperação efetiva 4.
Nas últimas décadas, técnicas experimentais visando avaliar a importância da sonolência em outras profissões com perfis semelhantes, como a aviação, por exemplo, têm sido aplicadas à Medicina e, em especial, à Anestesiologia 2,21.
Dentre os inúmeros testes disponíveis, o MSLT (teste de latência múltipla ao sono, multiple latency of sleep test) realizado em condições similares a deste estudo, avalia a latência ao sono (LS) utilizando o traçado eletroencefalográfico. A latência ao sono é o intervalo de tempo entre o início do exame e o momento em que o primeiro sinal de sono é detectado no EEG 22. Os valores normais para LS são superiores a 10 minutos, anormais ou limítrofes entre 5 e 10 minutos e patológicos quando menores que 5 minutos 22.
Neste estudo foi possível observar que após uma noite de sono normal (M1), 36,4% (4/11) dos residentes de Anestesiologia apresentaram LS considerada patológica (inferior a 5 minutos). Howard encontrou LS com média de 6,6 ± 5,3 minutos em estudo similar em residentes de Anestesiologia sem plantão nas últimas 48 horas 3. Estes resultados sugerem que o residente de Anestesiologia tem uma falta de sono crônica, provavelmente devida ao excesso de trabalho e de horas de estudo, fato corroborado pelas conclusões de Geer e col., que evidenciaram maior número de acidentes de carro em residentes de Anestesiologia do que na população em geral 23.
O resultado do grupo após 24 horas de plantão (M2), com LS média de 4 minutos e 27 segundos foi significativamente inferior ao do grupo que dormiu a noite inteira (7 minutos) e abaixo do considerado normal no MSLT. Ainda assim, a LS média do grupo após 30 horas de plantão (M3), foi de 1 minuto e 21 segundos, resultado ainda menor. Esses valores mostram o risco elevado de diminuição de atenção envolvendo residentes de Anestesiologia que permanecem atuando em sala de cirurgia após plantão de 24 horas. Sabe-se que, em muitos locais, pode ser possível encontrar residentes em períodos de pós-plantão com rotina de atendimento até às 13 horas. Esse período perfaz 30 horas de plantão. Os resultados apresentados neste estudo mostram que a LS nesse horário é muito baixa, refletindo a fadiga extrema em que os residentes se encontram e o risco de mantê-los realizando atos anestésicos e atuando como co-responsáveis pela segurança dos pacientes.
É importante atentar para o fato de que no momento do início da anestesia, seja regional ou geral, o residente realiza atividades que estimulam a atenção e, mesmo cansado, pode não dormir. Porém, é no momento em que a anestesia se estabiliza e sua condução se torna tranqüila, quando o residente deve exercer vigilância e observar o paciente e os monitores, que ele corre maior risco de dormir. Como pode ser observado neste estudo, bastam poucos minutos de quietude em seu ambiente, mesmo na sala de cirurgia, para que um residente tenha redução progressiva do nível de vigilância, até o sono. Esse momento pode ser crítico para a ocorrência de acidentes em anestesia.
Em 1984, uma paciente de 18 anos foi a óbito num hospital de Nova York, EUA, enquanto estava sob os cuidados de médicos residentes com sobrecarga de trabalho e sem dormir havia muito tempo 24. Este fato provocou, em 1989, alteração das normas daquele estado com relação à carga horária de trabalho de residentes 2. Em 2002, o Conselho de Acreditação de Educação Médica Graduada Americano (ACGME) limitou para 80 horas semanais o número de horas de trabalho dos residentes e para no mínimo 10 horas o tempo de descanso pós-plantão 2,25.
Embora no Brasil a Comissão Nacional de Residência Médica e a Sociedade Brasileira de Anestesiologia já tenham estabelecido um limite de trabalho semanal de 60 horas, ainda não há consideração para o período de descanso pós-plantão. Os resultados obtidos neste estudo demonstram claramente a necessidade de se regulamentar o número de horas de descanso no período pós-plantão de residentes de Anestesiologia. Este pode ser um fator adicional de segurança e bem estar de pacientes e médicos envolvidos com uma especialidade cuja prioridade é a segurança.
Apresentado em 09 de setembro de 2003
Aceito para publicação em 25 de fevereiro de 2004
- 01. Kestin IG, Miller BR, Lockhart CH - Auditory alarms during anesthesia monitoring. Anesthesiology, 1988;69:106-109.
- 02. Howard SK, Rosekind MR, Katz JD et al - Fatigue in anesthesia: implications and strategies for patient and provides safety. Anesthesiology, 2002;97:1281-1294.
- 03. Howard SK - The anesthesiologist and fatigue. Am Soc Anesth Newsletter, 2001;65:1-4.
- 04. Weinger MB, Englund CE - Ergonomic and human factors affecting anesthetic vigilance and monitoring performance in the operating room environment. Anesthesiology, 1990;73:995-1021.
- 05. Howard SK, Keshavacharya S, Brian ES et al - Behavioral evidence of fatigue during a simulator experiment. Anesthesiology, 1996;89:A1236.
- 06. Lyznicki JM, Doege TC, Davis RM et al - Sleepiness, driving, and motor vehicle crashes. JAMA, 1998;279:1908-1913.
- 07. Mitler MM, Carskadon MA, Czeisler CA et al - Catastrophes, sleep, and public policy: consensus report. Sleep, 1988;11: 100-109.
- 08. Jha AK, Duncan BW, Bates DW - Fatigue - Sleepiness and Medical Errors. Chapter 46, em: Shojania KG, Duncan BW, McDonald KM et al - Making Health Care Safer: A Critical Analysis of Patient Safety Practices Agency for Healthcare Research and Quality Publication N° 01-E058 San Francisco, University of California - Stanford University Evidence-based Practice Center http//www.ahrg.gov/clinic/ptsafety/chap46a.htm (access in: May 19th 2003).
- 09. Lydic R - Fact and fantasy about sleep and Anesthesiology. Anesthesiology, 2002;97:1050-1051.
- 10. Daugherty SR, Baldwin Jr DC, Rowley BD - Learning, satisfaction, and mistreatment during medical internship: a national survey of working conditions. JAMA, 1998;279:1194-1199.
- 11. Williamson AM, Feyer AM - Moderate sleep deprivation produces impairments in cognitive and motor performance equivalent to legally prescribed levels of alcohol intoxication. Occup Environ Med, 2000;57:649-655.
- 12. Parks DK, Yetman RJ, McNeese MC et al - Day-night pattern in accidental exposures to blood-borne pathogens among medical students and residents. Cronobiol Int, 2000;17:61-70.
- 13. Marcus CL, Loughlin GM - Effect of sleep deprivation on driving safety in housestaff. Sleep, 1996;19:763-766.
- 14. Berry RB - Sleep Medicine Pearls, 1st Ed, Philadelphia, Hanley & Belfus, Inc, 1999;1-6.
- 15. Rechtschaffen A, Kates A - A Manual of Standardized Terminology, Techniques and Scoring System for Sleep Stages of Human Subjects - Principles and Practice of Sleep Medicine, 3rd Ed, Philadelphia, W. B. Saunders Company, 2000;93-111
- 16. Keenan RL - Anesthesia disasters: incidence, causes, and preventability. Semin Anesth, 1986;5:175-179.
- 17. Olsson GL, Hallen B - Cardiac arrest during anesthesia. A computer-aided study in 250,543 anaesthetics. Acta Anaesthesiol Scand, 1988;32:653-664.
- 18. Cooper JB, Newbower RS, Kitz RJ - An analysis of major errors and equipment failures in anesthesia management: considerations for prevention and detection. Anesthesiology, 1984;60: 34-42.
- 19. Craig J, Wilson ME - A survey of anaesthetic misadventures. Anaesthesia, 1981;36:933-936.
- 20. Cooper JB, Newbower RS, Long CD et al - Preventable anesthesia mishaps: a study of human factors. Anesthesiology, 1978; 49:399-406.
- 21. Taffinder NJ, McManus IC, Russell RC et al - Effect of sleep deprivation on surgeons dexterity on laparoscopy simulator. Lancet 1998;352:(9135):1191.
- 22. Mitler MM, Miller J - Methods of testing for sleepliness. Behav Med, 1996;21:171-183.
- 23. Geer RT, Jobes DR, Tew Jr JD et al - Incidence of automobile accidents involving anesthesia residents after on-call duty cycles. Anesthesiology, 1997;87:A938.
- 24. Asch DA, Parker RM - The Libby Zion case. One step forward or two steps backward? N Engl J Med, 1988;318:771-775.
- 25. Mhyre JH - New York limitations give residents a break. Am Soc Anesth Newsletter, 2002;66:31.
Datas de Publicação
-
Publicação nesta coleção
30 Nov 2004 -
Data do Fascículo
Out 2004
Histórico
-
Recebido
09 Set 2003 -
Aceito
25 Fev 2004