Resumos
JUSTIFICATIVA E OBJETIVOS: O paciente idoso tem características fisiológicas próprias e, muitas vezes, pode apresentar deficiências orgânicas ou afecções graves, que por si, já tornam o pós-operatório complicado. O objetivo deste artigo é apresentar uma revisão das condutas pós-operatórias de cirurgia cardíaca no idoso, apresentando as alterações mais freqüentes nesse tipo de paciente. CONTEÚDO: As condutas no período intra-operatório do paciente idoso devem ser tomadas tendo em vista a diminuição da morbidade pós-operatória. Na chegada do paciente idoso à UTI, devem ser cumpridos os mesmos critérios utilizados na internação de outros pacientes adultos de cirurgia cardíaca, para o serviço ter sempre um padrão, que não leve a uma alteração na rotina e que não provoque equívocos. Estabelecer um plano de cuidados intensivos para o pós-operatório de cirurgia cardíaca irá resultar em uma ótima utilização de recursos da unidade, em efetividade de atenção e em diminuição do tempo nos cuidados em relação ao paciente idoso. Os exames auxiliares solicitados também devem seguir um padrão, estabelecido pelo serviço, a não ser que alterações sejam identificadas. Complicações neurológicas, pulmonares, circulatórias, insuficiência renal, infecção e hipotireoidismo são freqüentes, com particularidades no idoso. Elas estão delineadas neste artigo e devem ser bem compreendidas pelo intensivista que cuida desse tipo de paciente. CONCLUSÕES: As complicações apresentadas neste artigo são as que trazem maior preocupação ao intensivista, quando há um paciente idoso em pós-operatório de cirurgia cardíaca na UTI. Este paciente necessita de cuidados especiais, mesmo quando a cirurgia transcorre em perfeita normalidade, pois o estresse cirúrgico é muito grande e o idoso tem reserva funcional diminuída.
AVALIAÇÃO PÓS-OPERATÓRIA; CIRURGIA, Cardíaca; COMPLICAÇÕES
JUSTIFICATIVA Y OBJETIVOS: El paciente de edad avanzada tiene características fisiológicas propias y, muchas veces, puede presentar deficiencias orgánicas o afecciones graves, que por si, ya tornan el post operatorio complicado. El objetivo de este artículo es presentar una revisión de las conductas post operatorias de cirugía cardíaca en el paciente de edad avanzada, presentando las alteraciones más frecuentes en ese tipo de paciente. CONTENIDO: Las conductas en el período intra-operatorio del paciente de edad avanzada deben ser tomadas teniendo en vista la diminución de la morbidez post operatoria. En la llegada del paciente de edad avanzada a la UTI, deben ser cumplidos los mismos criterios utilizados en la internación de otros pacientes adultos de cirugía cardíaca, para que el servicio tenga siempre un patrón, que no lleve a una alteración en la rutina y que no provoque equívocos. Establecer un plano de cuidados intensivos para el post operatorio de cirugía cardíaca irá resultar en una óptima utilización de recursos de la unidad, en efectividad de atención y en diminución del tiempo en los cuidados en relación al paciente de edad avanzada. Los exámenes auxiliares solicitados también deben seguir un patrón, establecido por el servicio, a menos que cualquier problema se identifique. Complicaciones neurológicas, pulmonares, circulatorias, insuficiencia renal, infección e hipotiroidismo son frecuentes, con particularidades en el paciente de edad avanzada, están delineadas en este articulo y deben ser bien comprendidas por el intensivista que cuida de ese tipo de paciente. CONCLUSIONES: Las complicaciones presentadas en este artículo son las que traen mayor preocupación al intensivista, cuando hay un paciente de edad avanzada en el post operatorio de cirugía cardíaca en la UTI. Este paciente necesita de cuidados especiales, aún cuando la cirugía transcurre en perfecta normalidad, pues el estrés quirúrgico es muy grande y el paciente de edad avanzada tiene reserva funcional diminuida.
BACKGROUND AND OBJECTIVES: Elderly patients have their own physiologic characteristics, and sometimes may have organic deficits or severe diseases, which by themselves may complicate the postoperative period. This article is aimed at reviewing post-cardiac surgery procedures in the elderly, describing their most frequent problems. CONTENTS: Elderly patients intraoperative approaches should be decided taking into account lower postoperative morbidity. At ICU arrival, the same criteria for other adult patients of cardiac surgeries should be adopted to maintain service standardization and routine, thus preventing mistakes. Establishing an intensive care plan for the post-cardiac surgery period may result in optimal use of resources, effective attention and decreased time of care. Subsidiary exams should also follow the standards of the service, unless any problem be identified. Neurological, pulmonary and circulatory complications, renal failure, infections and hypothyroidism outlined in this article are frequent and unique in the elderly, and should be fully understood by the ICU physician. CONCLUSIONS: Complications outlined in this article are those of greatest concern for the ICU physician when there are elderly patients in the post-cardiac surgery period. These patients need special care, even when surgery is perfectly normal, because there is major surgical stress and the elderly have decreased functional reserves.
COMPLICATIONS; POSTOPERATIVE EVALUATION; SURGERY, Cardiac
ARTIGO DIVERSO
Peculiaridades no pós-operatório de cirurgia cardíaca no paciente idoso* * Recebido do Hospital Israelita Albert Einstein, São Paulo, SP
Peculiaridades en el post operatorio de cirugía cardíaca en el paciente de edad avanzada
Paulo de Oliveira Vasconcelos Filho, TSAI; Maria José Carvalho Carmona, TSAII; José Otávio Costa Auler Júnior, TSAIII
IFellow do CTI do Hospital Israelita Albert Einstein. Especialização em Pós-Operatório de Cirurgia Cardiovascular e Torácica pelo InCor - HC - FMUSP
IIProfessora Doutora da Disciplina de Anestesiologia da FMUSP. Médica Supervisora do Serviço de Anestesiologia e Terapia Intensiva Cirúrgica do InCor - HC - FMUSP
IIIProfessor Titular da Disciplina de Anestesiologia da FMUSP. Diretor do Serviço de Anestesiologia e Terapia Intensiva Cirúrgica do InCor - HC - FMUSP
Endereço para correspondência Endereço para correspondência Dr. Paulo de Oliveira Vasconcelos Filho Rua Frei Caneca nº 485/152A 01307-001 São Paulo, SP E-mail: paulovasco@litoral.com.br
RESUMO
JUSTIFICATIVA E OBJETIVOS: O paciente idoso tem características fisiológicas próprias e, muitas vezes, pode apresentar deficiências orgânicas ou afecções graves, que por si, já tornam o pós-operatório complicado. O objetivo deste artigo é apresentar uma revisão das condutas pós-operatórias de cirurgia cardíaca no idoso, apresentando as alterações mais freqüentes nesse tipo de paciente.
CONTEÚDO: As condutas no período intra-operatório do paciente idoso devem ser tomadas tendo em vista a diminuição da morbidade pós-operatória. Na chegada do paciente idoso à UTI, devem ser cumpridos os mesmos critérios utilizados na internação de outros pacientes adultos de cirurgia cardíaca, para o serviço ter sempre um padrão, que não leve a uma alteração na rotina e que não provoque equívocos. Estabelecer um plano de cuidados intensivos para o pós-operatório de cirurgia cardíaca irá resultar em uma ótima utilização de recursos da unidade, em efetividade de atenção e em diminuição do tempo nos cuidados em relação ao paciente idoso. Os exames auxiliares solicitados também devem seguir um padrão, estabelecido pelo serviço, a não ser que alterações sejam identificadas. Complicações neurológicas, pulmonares, circulatórias, insuficiência renal, infecção e hipotireoidismo são freqüentes, com particularidades no idoso. Elas estão delineadas neste artigo e devem ser bem compreendidas pelo intensivista que cuida desse tipo de paciente.
CONCLUSÕES: As complicações apresentadas neste artigo são as que trazem maior preocupação ao intensivista, quando há um paciente idoso em pós-operatório de cirurgia cardíaca na UTI. Este paciente necessita de cuidados especiais, mesmo quando a cirurgia transcorre em perfeita normalidade, pois o estresse cirúrgico é muito grande e o idoso tem reserva funcional diminuída.
Unitermos: AVALIAÇÃO PÓS-OPERATÓRIA; CIRURGIA, Cardíaca: idoso; COMPLICAÇÕES, Pós-operatória
RESUMEN
JUSTIFICATIVA Y OBJETIVOS: El paciente de edad avanzada tiene características fisiológicas propias y, muchas veces, puede presentar deficiencias orgánicas o afecciones graves, que por si, ya tornan el post operatorio complicado. El objetivo de este artículo es presentar una revisión de las conductas post operatorias de cirugía cardíaca en el paciente de edad avanzada, presentando las alteraciones más frecuentes en ese tipo de paciente.
CONTENIDO: Las conductas en el período intra-operatorio del paciente de edad avanzada deben ser tomadas teniendo en vista la diminución de la morbidez post operatoria. En la llegada del paciente de edad avanzada a la UTI, deben ser cumplidos los mismos criterios utilizados en la internación de otros pacientes adultos de cirugía cardíaca, para que el servicio tenga siempre un patrón, que no lleve a una alteración en la rutina y que no provoque equívocos. Establecer un plano de cuidados intensivos para el post operatorio de cirugía cardíaca irá resultar en una óptima utilización de recursos de la unidad, en efectividad de atención y en diminución del tiempo en los cuidados en relación al paciente de edad avanzada. Los exámenes auxiliares solicitados también deben seguir un patrón, establecido por el servicio, a menos que cualquier problema se identifique. Complicaciones neurológicas, pulmonares, circulatorias, insuficiencia renal, infección e hipotiroidismo son frecuentes, con particularidades en el paciente de edad avanzada, están delineadas en este articulo y deben ser bien comprendidas por el intensivista que cuida de ese tipo de paciente.
CONCLUSIONES: Las complicaciones presentadas en este artículo son las que traen mayor preocupación al intensivista, cuando hay un paciente de edad avanzada en el post operatorio de cirugía cardíaca en la UTI. Este paciente necesita de cuidados especiales, aún cuando la cirugía transcurre en perfecta normalidad, pues el estrés quirúrgico es muy grande y el paciente de edad avanzada tiene reserva funcional diminuida.
INTRODUÇÃO
O aumento na expectativa de vida da população gerou uma elevação no número de procedimentos cirúrgicos em pacientes idosos (acima dos 64 anos de idade) 1. Assim, há uma necessidade crescente de preparação dos profissionais de saúde envolvidos com esta situação. O paciente idoso tem características fisiológicas próprias e, muitas vezes, pode apresentar deficiências orgânicas ou afecções graves, que, por si, já tornam o pós-operatório complicado 2,3.
A cirurgia cardíaca é um procedimento complexo que implica em alteração de vários mecanismos fisiológicos; contato com medicamentos e materiais que podem ser nocivos ao organismo e ainda, impõe um grande estresse orgânico 4,5. Necessita de cuidados pós-operatórios intensos a fim de preservar uma boa recuperação do paciente. Apesar destes cuidados, podem se iniciar no pós-operatório, afecções de difícil controle, as quais poderão trazer seqüelas graves ou até óbito do paciente 2. Tratando-se de um paciente com reservas orgânicas limitadas, o período pós-operatório deve ser uma fase de reabilitação assistida, prevenindo-se maior número de lesões orgânicas.
O objetivo deste artigo é apresentar uma revisão das condutas pós-operatórias de cirurgia cardíaca no idoso, trazendo as alterações mais freqüentes nesse tipo de paciente.
CONSIDERAÇÕES GERAIS
O paciente idoso freqüentemente apresenta doenças sistêmicas que podem levar à perda de função em mais de um órgão ou a uma disfunção generalizada no organismo 2,6,7. A avaliação funcional destes órgãos é de fundamental importância no período pré-operatório, para servir de base para o acompanhamento pós-operatório 2,6.
Um grande número de artigos sugere que o paciente idoso tem um significante aumento da incidência de mortalidade peri-operatória, bem como aumento da incidência de complicações como insuficiência renal, ventilação prolongada, acidente vascular encefálico e parada cardíaca pós-operatória 1,2,4,6,8,9. Pacientes com idade avançada têm incidência aumentada de doenças vasculares, como vasculopatia diabética, doença vascular periférica, doença vascular encefálica e hipertensão arterial 1,3,4,6,10-12. Estes fatores são importantes na evolução do pós-operatório.
Mesmo com o risco da idade ou de doença avançada, hoje os pacientes têm apresentado bons resultados quando comparados a pacientes operados há 10 anos 4,13. Muitos avanços ocorreram na cirurgia cardíaca e, atualmente, uma grande variedade de lesões cardíacas possui como alternativa a terapêutica cirúrgica 4,13,15. Avanços ainda em relação à cirurgia cardíaca minimamente invasiva, tornaram-na uma opção interessante, pois a recuperação tende a ser mais rápida; entretanto os casos devem ser estudados criteriosamente 13.
CONSIDERAÇÕES FISIOLÓGICAS
O envelhecimento é um processo fisiológico global, progressivo, que produz mensuráveis alterações na estrutura e decréscimo na função de tecidos e órgãos (Quadro I), mas que são suficientes para garantir a sobrevida do paciente naquele momento 15. Alterações que não são universais e não aumentam de acordo com a idade cronológica, provavelmente não são manifestações do envelhecimento e sim sinais e sintomas de doenças usualmente relacionadas ao envelhecimento. Embora seu mecanismo não seja bem entendido nos níveis celular e bioquímico, a diminuição da produção de energia celular devido à deterioração do genoma mitocondrial, especialmente nos tecidos cardíaco e nervoso, pode ter um papel fundamental no declínio de sistemas orgânicos, relacionado com o avanço da idade 16.
Revista Brasileira de Anestesiologia, 2004; 54: 5: 707-727
Peculiaridades no pós-operatório de cirurgia cardíaca no paciente idoso
Paulo de Oliveira Vasconcelos Filho; Maria José Carvalho Carmona; José Otávio Costa Auler Júnior
Outro dado importante do envelhecimento é que a diminuição geral da elasticidade dos vasos arteriais provoca um aumento da impedância à ejeção ventricular o que altera a distribuição do débito cardíaco para os órgãos 4,6,10. Com a diminuição no fluxo da artéria esplâncnica há um decréscimo no fluxo hepático que pode ser muito significante, alterando a perfusão nos diferentes tecidos do organismo 10. No rim, por exemplo, esta diminuição da perfusão, associada à diminuição da função glomerular, também devida à idade, pode levar a um aumento nos níveis séricos de creatinina. A presença de diabete melito, insuficiência cardíaca congestiva, hipertensão arterial, drogas neurotóxicas e circulação extracorpórea podem piorar essa disfunção renal 17,18.
No coração, há uma maior prevalência de insuficiência coronariana; entretanto há maior dificuldade no diagnóstico, pela limitação das atividades físicas e redução das probabilidades de manifestação de angina 6. Além do aumento da impedância vascular sistêmica, os efeitos da idade, como comprometimento da complacência e do relaxamento muscular; diminuição da resposta ao estímulo b-adrenérgico e alteração do metabolismo energético do miocárdio levam a uma condição propícia ao aparecimento de insuficiência cardíaca congestiva, e sempre deve ser avaliado o grau de comprometimento cardíaco, anteriormente à cirurgia 20. As disritmias também são mais freqüentes no idoso (tanto pelo maior grau de insuficiência coronariana, quanto por alterações estruturais), e devem estar bem controladas anteriormente à cirurgia 20.
A auto-regulação do fluxo sangüíneo encefálico poderá também estar comprometida com o envelhecimento 12,21,22. No jovem, o leito vascular encefálico normal responde à pressão arterial, tensão de O2, tensão de CO2 e ao metabolismo encefálico. Nos idosos estas respostas estão diminuídas. Além disto, há outros efeitos adversos de longo tempo, que atuam na auto-regulação, como a hipertensão arterial descontrolada, a disfunção cardíaca e o tabagismo. Estas condições, associadas ao envelhecimento, têm um impacto importante no sistema vascular encefálico 21.
A função pulmonar deteriora com o avanço da idade, e esta deterioração poderá ser mais exacerbada em pacientes com história de tabagismo, bronquite crônica e enfisema. A alteração primária nos pulmões de uma pessoa saudável devido à idade é a perda gradual da retração elástica, diminuindo o fluxo expiratório e aumentando a ineficiência das áreas de ventilação e perfusão 2,23.
CONSIDERAÇÕES PRÉ-OPERATÓRIAS
O papel que o estado pré-operatório e a seleção do paciente traz ao resultado pós-operatório (imediato e tardio) não pode ser subestimado 2. A seleção cuidadosa de pacientes pode ajudar a explicar a diferença entre as taxas de morbidade e mortalidade em cirurgia cardíaca no idoso nos diferentes serviços 3,4. Os fatores de riscos pré-operatórios, que influenciam no resultado, podem ser de origem cardíaca ou não cardíaca. Entre as causas não cardíacas pode-se citar, principalmente nas mulheres idosas, a alta incidência de doenças crônicas renais, pulmonares, neurológicas e do aparelho gastrintestinal 2.
Entre as causas cardíacas estão a extensão anatômica da doença cardíaca (coronariana, valvar, miocárdica); o grau de disfunção miocárdica (isto é, fração de ejeção); cirurgia cardíaca anterior e a gravidade da apresentação clínica. Todas têm um impacto maior no resultado tanto no idoso, quanto no jovem. Contudo, os idosos são mais acometidos por hipertrofia ventricular esquerda, diminuição da fração de ejeção, estenose aórtica crítica, infarto agudo do miocárdio prévio, regurgitação aórtica de maior grau, estenose ou insuficiência mitral mais graves, e têm um quadro clínico com maior apresentação aguda (instabilidade, repouso no leito, ou angina após infarto agudo do miocárdio). Especificamente em relação à doença arterial coronariana, os pacientes idosos têm mais admissão por sintomas agudos e apresentam mais doença vascular tripla, co-morbidades e menor condição de receber uma anastomose de artéria mamária interna. A presença de alterações valvares com concomitante doença coronariana (especialmente doença de valva mitral) aumenta o tempo operatório, a morbidade e a mortalidade 2,14,24.
Sabendo-se que as doenças vasculares periféricas e do encéfalo estão aumentadas com o avanço da idade, alguns autores têm advogado (mesmo na ausência de sinais e de sintomas) que os pacientes idosos, rotineiramente, deveriam ser submetidos ao exame Doppler de carótidas 2.
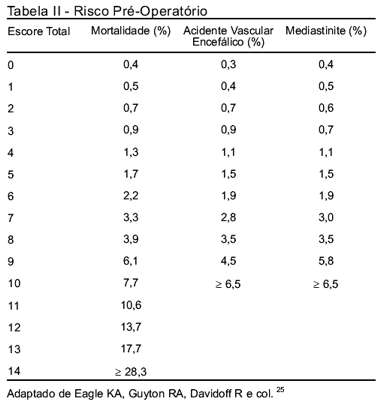
Embora a maioria dos escores de gravidade para UTI geral tenha tido um implemento de 2 ou 3 gerações (p. ex.: Apache II, Apache III; MPM I, MPM II etc.), eles ainda não são adequados para orientar prognóstico em pacientes de cirurgia cardíaca. Todos os pacientes de cirurgia cardíaca foram excluídos do MPM modelos I e II e do SAPS II. Também os pacientes submetidos à revascularização do miocárdio foram excluídos do Apache III. Um índice que pode ser utilizado, principalmente em pacientes idosos, é o escore desenvolvido pelo Northern New England Cardiovascular Disease Study Group (Tabela I e Tabela II), que estima no pré-operatório o risco de mortalidade, acidente vascular encefálico e mediastinite nos pacientes submetidos à revascularização do miocárdio. Através dos dados obtidos na tabela I, observa-se a porcentagem de risco na tabela II 25.
Revista Brasileira de Anestesiologia, 2004; 54: 5: 707-727
Peculiaridades no pós-operatório de cirurgia cardíaca no paciente idoso
Paulo de Oliveira Vasconcelos Filho; Maria José Carvalho Carmona; José Otávio Costa Auler Júnior
Revista Brasileira de Anestesiologia, 2004; 54: 5: 707-727
Peculiaridades no pós-operatório de cirurgia cardíaca no paciente idoso
Paulo de Oliveira Vasconcelos Filho; Maria José Carvalho Carmona; José Otávio Costa Auler Júnior
Se há história de uma infecção recente das vias aéreas superiores, a cirurgia cardíaca deverá ser adiada, caso seja possível. Testes de função pulmonar pré-operatórios deverão ser realizados e os esforços deverão ser direcionados para otimização do perfil pulmonar do paciente (isto é, fisioterapia pulmonar, antibióticos e broncodilatadores). Em pacientes com função pulmonar comprometida, deverão ser feitas considerações, nas revascularizações, quanto ao uso de circulação extracorpórea, e se possível utilização de técnicas sem o seu uso 2.
O tempo da cirurgia cardíaca no idoso deve ser sempre discutido com cuidadosas considerações, levando-se em conta as co-morbidades e o comprometimento da estabilidade fisiológica. O adiamento de alguns dias ou até algumas semanas para se conseguir uma melhora máxima permitida na função dos órgãos e uma melhora sintomatológica pode resultar em melhor prognóstico. Em muitos pacientes, adiamentos não são possíveis pela urgência ou emergência da situação. Mas, mesmo para estes casos, a investigação deverá ser a mais completa possível anterior à cirurgia, com avaliação pelos membros da equipe 2.
CONSIDERAÇÕES INTRA-OPERATÓRIAS
As condutas no período intra-operatório do paciente idoso devem considerar as peculiaridades desta faixa etária, e serem tomadas com vistas à diminuição da morbidade pós-operatória. O ato cirúrgico deve ser bem planejado, de forma que o paciente entre bem tranqüilo na sala cirúrgica, e a cirurgia transcorra em um tempo ideal, para que o paciente fique o menor tempo anestesiado. Também é crucial o tempo de circulação extracorpórea, pois já é do conhecimento que o maior tempo de perfusão, aumentará a repercussão orgânica durante o pós-operatório 4.
A indução anestésica deve respeitar a condição prévia do paciente, sem diminuições bruscas de pressão arterial, ou picos hipertensivos, que podem propiciar acidentes vasculares em órgãos nobres. A monitorização deverá ser a mais completa possível, com oximetria; cardioscopia com monitoramento do segmento ST (para identificação precoce de isquemias no intra-operatório); pressão arterial invasiva, após um rigoroso teste de Allen (pois há possibilidade de comprometimento arterial periférico no idoso); temperatura; diurese e, finalmente, com o cateter de Swan-Ganz. Este último contribui para um controle hemodinâmico mais preciso, fundamental no paciente idoso, de modo que sua indicação deve ser sempre discutida. A monitorização ecocardiográfica transesofágica, cada vez mais presente, pode ser útil em diferentes situações, como trocas valvares e síndromes de baixo débito 4,26.
O controle volêmico é fundamental no paciente idoso, pois a hipovolemia pode gerar hipotensão arterial com baixo débito. Excessos volêmicos alteram pressões de enchimento do coração, podendo levar a um extravasamento de líquidos em cavidades. Além disto, no organismo hiper-hidratado há maior dificuldade de difusão de oxigênio pelo interstício. O monitoramento da diurese é de extrema importância uma vez que o idoso já possui diminuição da depuração renal, e alterações de volemia podem comprometer ainda mais a função dos rins 26,27.
A presença de elevados níveis de creatinina sérica é um fator de risco independente para o aumento da morbidade e mortalidade nos pacientes submetidos à cirurgia cardíaca. Um grande número de recomendações tem sido feitas para diminuir essa complicação. Elas incluem o uso de um fluxo pulsátil durante a CEC nos pacientes com reconhecida disfunção renal, o uso de bloqueadores de radicais livres para diminuir alguns dos efeitos da resposta inflamatória sistêmica frente à CEC, o uso rotineiro de manitol no prime (solução de perfusão inicial) da bomba de CEC, e o uso pós-operatório de dopamina 28,29.
No caso de utilização da CEC, é necessário ficar atento aos problemas de coagulação, pois alterações do número e função de plaquetas, e deficiências de fatores de coagulação, levam a coagulopatias importantes que aumentam a morbimortalidade intra-operatória. Atualmente com a utilização de substâncias anti-fibrinolíticas, como o ácido amino-capróico e a aprotinina, consegue-se uma melhora do sangramento até a normalização dos elementos da coagulação. Deve-se também ficar atento ao grau de anemia ao término da CEC. Se necessário, proceder a transfusões de sangue o mais precocemente possível, assim que o problema for diagnosticado 4,26.
O controle da temperatura também é característica fundamental do cuidado com o paciente idoso. Durante toda cirurgia, deve-se evitar períodos de hipertermia e hipotermia, permitindo apenas a hipotermia controlada no período da CEC. Na fase de recuperação pós-anestésica e transporte à UTI, o paciente idoso terá muita dificuldade na manutenção e recuperação de temperatura. Há alteração dos principais mecanismos de conservação de temperatura, como diminuição de tecido subcutâneo e perda do mecanismo de vasoconstrição periférica. Em resposta ao frio o hipotálamo estimulará o sistema nervoso simpático para liberação de catecolaminas, aumentando a freqüência cardíaca, o débito cardíaco e a pressão arterial. O estímulo do trato extrapiramidal aumenta o tônus muscular produzindo contração ritmada da musculatura (tremor), com aumento no consumo de oxigênio, desnecessário e problemático nos idosos 26,30.
Finalmente, apesar da moderna proteção miocárdica intra-operatória e melhoria das técnicas cirúrgicas, algum grau de isquemia uniforme pode ocorrer durante a cirurgia. Os casos de infarto agudo do miocárdio variam de 5% a 15% dos pacientes submetidos à revascularização, mesmo com uma perfeita proteção, intercorrências cirúrgicas (como fístulas anastomóticas), ou não cirúrgicas (como placas e aneurismas em artérias cardíacas) podem causá-lo 4.
MANUSEIO PÓS-OPERATÓRIO
Chegada à Unidade de Terapia Intensiva
Na chegada do paciente idoso à UTI, devem ser cumpridos os mesmos critérios utilizados na internação de outros pacientes adultos de cirurgia cardíaca, que não leve a uma alteração na rotina e que não provoque equívocos. Estabelecer um plano de cuidados intensivos para o pós-operatório de cirurgia cardíaca irá resultar em ótima utilização de recursos da unidade, em efetividade de atenção e diminuição do tempo nos cuidados em relação ao paciente idoso. A intenção é melhorar a relação custo-benefício e maximizar a qualidade do atendimento na UTI 2,29.
Os exames auxiliares solicitados também devem seguir um padrão, estabelecido pelo serviço, a não ser que o paciente apresente uma afecção que deva ser mais investigada. Os dados do pré e intra-operatório devem ser discutidos com o intensivista, de modo que ele esteja preparado para enfrentar as situações que levem risco ao paciente. Resultados de exames laboratoriais anteriores são de grande valia para mostrar como o paciente evoluiu no intra-operatório, auxiliando o manuseio na UTI. As medicações que o paciente utilizava rotineiramente antes da cirurgia devem ser avaliadas, de modo que sejam reintroduzidas já no pós-operatório imediato, ou não 29,31.
Uma das principais preocupações iniciais é com o estado volêmico do idoso, que deve ser muito bem acompanhado. O paciente na maioria das vezes está hipervolêmico. Esta hipervolemia pode ser real ou relativa (por diminuição de complacência cardíaca com aumento das pressões de enchimento do coração). No idoso, os sistemas vasculares de complacência não toleram cargas excessivas de volume, ou há diminuição crônica da função renal, o que leva a uma sobrecarga volêmica vascular. Os fluidos orgânicos podem extravasar, ocorrendo derrames. Há também o risco do paciente idoso desenvolver distúrbios hidroeletrolíticos, com mais freqüência do que os pacientes jovens, tanto pela presença de co-morbidades como pelo uso de medicações. Os diuréticos, oferta volêmica aumentada no intra e no pós-operatório favorecem a instalação de desequilíbrios iônicos no idoso, se não houver um acompanhamento rigoroso. A piora da função renal, com a diminuição da capacidade de concentração da urina, pode trazer disfunção na regulação de vasopressina, de neurotransmissores, e alterações de opióides endógenos que podem ter um importante papel na regulação da volemia 2,4,18,26,32.
A recuperação lenta do ato cirúrgico deve ser respeitada, pela diminuição da eliminação de drogas anestésicas. A extubação traqueal deve ser feita com maior cautela, após verificarem-se as condições de consciência, ventilação e estabilidade hemodinâmica e se os exames subsidiários não modificaram a conduta 3,4.
Exames Subsidiários
Os exames subsidiários deverão seguir a rotina de solicitação do serviço, observando algumas alterações persistentes nos pacientes idosos. Modificações na rotina normal de atendimento podem levar falha na solicitação de exames fundamentais. Entretanto, dependendo da história pregressa do paciente, poderão ser solicitados exames específicos conforme a necessidade 29.
À beira do leito, geralmente são realizados, de rotina, os exames de radiografia torácica, eletrocardiograma e ecocardiograma pós-operatórios. Estes são de grande valia no idoso, pois trarão informações importantes como comprometimento cardíaco e pulmonar, posicionamento de drenos e do cateter de Swan-Ganz, e mostrarão a evolução do paciente na chegada à UTI e nos dias posteriores 26,31.
A série vermelha do hemograma geralmente cursa com diminuição de hematócrito, que pode ser pequena ou significativa. No caso de alterações pequenas (hemoglobina até 10 mg/dl), pode-se esperar a regularização dentro de algumas semanas. A recuperação de hemácias é demorada no idoso pelo comprometimento do sistema hematopoiético em resposta ao estresse, e pela diminuição da eritropoetina. Grandes diminuições de hematócrito provavelmente necessitarão de correções externas com concentrado de glóbulos. O leucograma também poderá cursar com leucopenia (por diluição), normal ou com leucocitose devido às alterações imunológicas da CEC. Há demora ao retorno das atividades normais do sistema imunológico, o que deixa o paciente propenso a infecções. O nível de plaquetas deverá está normal ou diminuído, mas a função plaquetária pode estar comprometida. Esta análise deverá ser feita juntamente com o coagulograma e a coagulopatia corrigida, se presente 3,29,33.
Em relação ao balanço hidroeletrolítico, pequenas variações em relação à faixa de normalidade já representam alterações significativas na homeostase normal. Por isto, deve haver rigor na manutenção dos eletrólitos dentro da faixa de normalidade 32.
A gasometria arterial poderá cursar com um pH menor que o normal e com uma pequena acidose. Freqüentemente, o paciente idoso tem alterações de trocas pulmonares, o que significa, níveis um pouco mais baixos de PaO2 e uma pequena elevação de PaCO2, o que não deve comprometer a evolução da extubação traqueal. Já grandes alterações devem se controladas, mantendo-se a ventilação assistida e com solicitação de gasometrias com maior freqüência 23,26.
Enzimas marcadoras de lesão cardíaca também são importantes para a avaliação da evolução pós-operatória e para o diagnóstico de infarto agudo do miocárdio, no paciente idoso. Há a liberação de creatino-fosfoquinase fração MB (CKMB), devido à isquemia que ocorre no período de CEC, bem como durante as incisões aórtica e miocárdica (p.ex.: canulação da cava pelo átrio direito). O diagnóstico de IAM não deverá ser feito até que os níveis de CKMB estejam significativamente elevados (isto é, maior que 30 unidades/litro). A dosagem de troponina é um exame recente que leva a uma detecção precoce do infarto agudo do miocárdio 35.
COMPLICAÇÕES NEUROLÓGICAS
Complicações neurológicas após uma cirurgia cardíaca costumam ser mais comuns no idoso que na população em geral. Tanto alterações na parte cognitiva (perda de memória recente, perda da concentração), ou psicológica (depressão, aumento da sensação de dependência) aparecem precocemente após a cirurgia. Uma atitude positiva e de apoio por parte de equipe médica e a orientação familiar ajudam a diminuir esses problemas. Geralmente, esses transtornos resolvem-se de 4 a 6 semanas, mas infelizmente, há casos onde ocorre deterioração da função neuropsicológica no decorrer dos 6 meses seguintes 3,12,21.
Complicações neurológicas mais sérias, como o acidente vascular encefálico (AVE), ocorrem em aproximadamente 10% dos pacientes acima dos 65 anos, seus fatores de risco incluem placas arterioescleróticas em carótidas, acidente vascular encefálico e, AVE ou acidente isquêmico temporário prévios, CEC prolongada (maior que 2 horas), e trombo mural ventricular esquerdo anterior à cirurgia. Esses quadros graves com apresentação aguda ou subaguda deverão ser prontamente controlados, com orientação da equipe de neurologistas e neurocirurgiões do hospital e, freqüentemente, de maneira invasiva, deverão ser instalados monitores como de pressão intracraniana e bulbo jugular para um controle melhor da evolução da situação encefálica. Sempre que possível, o intensivista deve solicitar de rotina tomografias computadorizadas de crânio, para controle e acompanhamento da evolução do quadro, e possíveis intercorrências. Se necessário, o acompanhamento através de ressonância nuclear magnética, pode trazer informações não presentes em tomografias 12.
Além da alteração vascular de auto-regulação, há também alteração da barreira hematoencefálica com o envelhecimento. O potencial seletivo da membrana está alterado e pode trazer maiores conseqüências, sem o bloqueio de substâncias que podem trazer danos encefálicos. Intoxicação encefálica por substâncias nocivas é um diagnóstico difícil, e pode ser confundido com afecções clínicas, propiciando um período maior de internação e tratamentos indevidos 21.
Neuropatias em extremidades superiores também podem acontecer após a cirurgia. Como ocorrem predominantemente em regiões inervadas pelos nervos ulnar e cutâneo medial do antebraço, sugerem que as lesões são provocadas por compressão ou tração do plexo braquial. A média de duração dos sintomas é de dois meses após a lesão, mas alguns pacientes têm um tempo de recuperação mais lento, que pode se prolongar por seis a doze meses. Medidas fisioterápicas ajudam muito na resolução destes quadros ou, pelo menos, controlam a situação dos pacientes com comprometimento menor 2,5.
Sintomas visuais podem aparecer devido à embolia de retina, infarto do lobo occipital ou por neuropatia óptica isquêmica anterior. Como alterações oftalmológicas também são muito freqüentes na população idosa, faz-se necessária a exclusão de afecções oculares 2,5.
COMPLICAÇÕES PULMONARES
No período pós-operatório fica difícil estabelecer o motivo da perda de função respiratória no idoso. Além da perda funcional da idade, outros fatores pré-operatórios podem contribuir para o prejuízo da função pulmonar, como o fumo, doenças pulmonares obstrutivas e exposição ambiental a poluentes. O drive respiratório e a função dos músculos respiratórios estão deprimidos no pós-operatório pela combinação dos efeitos farmacológicos e desarranjo da parede torácica. Pacientes com doenças pulmonares preexistentes podem ter uma profunda depressão da função respiratória necessitando de uma vigorosa toalete pulmonar 4,23.
A maior alteração anatômica presente em idosos é a diminuição do diâmetro das vias aéreas de pequeno calibre, o que resulta em aumento da resistência final das vias aéreas, independentemente de qualquer alteração prévia, seja de caráter enfisematoso ou de lesão bronquiolar. Além disto, há alteração na morfologia dos sacos alveolares, que se tornam menos profundos. Estas alterações são resultado da diminuição das fibras elásticas e aumento do tecido colágeno. Com estas alterações anatômicas, as seguintes alterações fisiológicas estão presentes: diminuição da retração elástica; aumento da complacência pulmonar; diminuição da capacidade de difusão do oxigênio; oclusão prematura de pequenas vias aéreas; aumento do gradiente alvéolo-arterial de oxigênio e diminuição do fluxo expiratório 23.
Também há alterações na caixa torácica, com diminuição da complacência devida a cifoescoliose, calcificação de cartilagens intercostais e artrite das junções costo-vertebrais. Este enrijecimento da caixa torácica determina maior esforço do diafragma e dos músculos abdominais durante a respiração. Assim, para obter-se sucesso na extubação do paciente, é necessária a confirmação da força diafragmática 23.
Quase todos os pacientes apresentam algum grau de disfunção alveolar após cirurgias em que se abre o coração. Este fato decorre pelo shunt intrapulmonar esquerdo-direito, que é ocasionado por várias anormalidades alveolares intrínsecas (atelectasias, edema, infecção), e a eventos vasculares no pulmão (transudados, inibição da vasoconstrição hipóxica). Um gradiente alvéolo-arterial alto é um sério problema que necessita completa avaliação. O ventilador deve ser verificado e programado para melhorar as trocas gasosas. Devem ser afastadas outras intercorrências como pneumotórax, posição seletiva do tubo traqueal, atelectasia, pneumonia e grandes efusões pleurais 4,23.
Com a maior permanência do idoso na UTI, uma das preocupações é quanto ao aparecimento de tromboembolismo pulmonar, uma vez que a faixa etária é de risco. O diagnóstico é difícil pelas condições cardiopulmonares em que o paciente se encontra. A profilaxia com heparina de baixo peso molecular deve ser instituída precocemente após a cirurgia. Quando houver suspeita de tromboembolismo, métodos diagnósticos mais efetivos como tomografia helicoidal, dímero D, ecocardiografia e cintilografia pulmonar podem ajudar no diagnóstico. Deve ser estudada a possibilidade do uso de anticoagulação e trombólise 36.
COMPLICAÇÕES CIRCULATÓRIAS
Disritmias
As disritmias são muito freqüentes na população idosa. Uma vez presente no pré-operatório, é alta a probabilidade de persistirem no pós-operatório, podendo também se iniciar de alguma alteração durante o ato cirúrgico, como distúrbios metabólicos, isquemia intra-operatória ou lesão das vias de condução 20.
Geralmente o pós-operatório de cirurgia cardíaca cursa como um estado hiperdinâmico, tanto pelo estresse cirúrgico, quanto pela utilização de drogas b-adrenérgicas na saída de CEC. No idoso, este quadro também está presente, havendo progressiva diminuição da freqüência cardíaca em resposta ao estresse, principalmente pela diminuição da resposta dos receptores ao estímulo adrenérgico. Como há alterações estruturais no coração, os pacientes idosos estão sujeitos ao aparecimento de taquicardias supraventriculares ou ventriculares 20,37.
O manuseio de disritmias supraventriculares nos idosos assemelha-se ao do paciente jovem. Quando se apresenta assintomático, a conduta deverá ser expectante. Caso haja fibrilação e flutter atriais, deverá ser avaliada a possibilidade de reversão dos quadros, ou apenas controle da taquicardia 20.
Ao contrário das taquicardias supraventriculares, os quadros de taquicardias ventriculares estão associados com grande aumento da mortalidade, incluindo morte súbita. Medidas terapêuticas devem ser prontamente instituídas, pois períodos de baixo débito não são bem tolerados pelos pacientes idosos, podendo ocasionar danos neurológicos 37.
Infarto Agudo do Miocárdio
A ocorrência de um episódio de infarto agudo do miocárdio (IAM) no idoso após uma cirurgia cardíaca é um evento de elevada morbidade e mortalidade. Mesmo no pós-operatório de cirurgia de revascularização do miocárdio para tratamento de insuficiência coronariana, fatores de risco como diabete melito e hipertensão arterial podem precipitar um evento isquêmico. O paciente idoso por possuir um grau maior de circulação colateral, teria menor probabilidade de desenvolver a isquemia. Contudo, são mais frequentemente acometidos por doença arterial tripla, sendo a técnica cirúrgica e a evolução individual ao ato cirúrgico os principais responsáveis por intercorrências isquêmicas no período pós-operatório 3,24,35.
O diagnóstico de IAM após uma cirurgia cardíaca é mais difícil do que em outras situações. Eventos isquêmicos poderão ocorrer sem presença de dor precordial. Este fato, comum no idoso, pode ser devido à disfunção do sistema nervoso autônomo, ao aumento da tolerância à dor por neuropatia sensitiva, número aumentado de receptores opióides ou aumento de sua sensibilidade aos opióides endógenos ou exógenos. Outros fatores incluem a diminuição da liberação de serotonina, problemas de memória ou demência senil 13. O ECG é o método mais imediato para o diagnóstico de IAM pós-operatório. As anormalidades do segmento ST / onda T e elevações enzimáticas geralmente ocorrem no pós-operatório de qualquer cirurgia cardíaca. Um diagnóstico deve ser cuidadosamente interpretado e então tratado. O ECG deve ser pelo menos diário. Novas e persistentes ondas Q acompanhadas por novas e persistentes anormalidades do segmento ST são o critério de maior ajuda. Ondas Q patológicas podem aparecer em um período muito mais precoce (isto é, logo que chegam à UTI) em pacientes revascularizados, do que em pacientes não revascularizados. As dosagens de CKMB devem ser realizadas cada 8 horas 35.
A troponina é uma proteína marcadora de lesão cardíaca. Tanto a troponina I quanto a troponina T estão elevadas geralmente em todos os pacientes submetidos à cirurgia de revascularização do miocárdio. Pacientes que tiveram IAM no pós-operatório liberaram grande quantidade de troponina, sendo os exames sangüíneos 10 a 20 vezes o limite superior de normalidade por um intervalo de pelo menos 4 a 5 dias de pós-operatório. Sabe-se também que as elevações de troponina I ocorrem em valores muito maiores que os de CKMB, mesmo nos pacientes em que o diagnóstico de IAM não foi confirmado pelo critério convencional. Isto sugere que a troponina pode detectar pequenas áreas de lesão no tecido miocárdico, e que não são detectadas pela CKMB 38.
Complicações da disfunção miocárdica, como insuficiência cardíaca congestiva e choque cardiogênico têm muitas repercussões no paciente idoso, pois a resposta adrenérgica pode não corresponder à necessidade orgânica. É grande a incidência de ruptura cardíaca como causa de morte, após um IAM, no paciente idoso. Por isto, deverá ser instituído algum tipo de tratamento, observando as condições pós-operatórias. Tais medidas devem ser instaladas com cautela sempre evidenciando o benefício da terapêutica naquele tipo de paciente 35.
Insuficiência Cardíaca Congestiva
As alterações fisiológicas do envelhecimento no aparelho circulatório podem levar ao aparecimento de insuficiência cardíaca congestiva no pós-operatório de cirurgia cardíaca no paciente idoso. O aumento do tecido conjuntivo nas camadas média e adventícia das artérias de grande e médio porte, diminui a elasticidade vascular e aumenta a impedância à ejeção ventricular esquerda. Esta alteração é responsável pela hipertensão arterial sistólica, que contribui para hipertrofia ventricular esquerda e alteração do enchimento diastólico. O aumento do conteúdo colágeno no interstício cardíaco, hipertrofia miocítica compensatória em resposta a apoptose e comprometimento do fluxo de cálcio durante a diástole podem levar a uma insuficiência diastólica esquerda relacionada ao envelhecimento. Com estas alterações há um aumento da pressão arterial diastólica final do ventrículo esquerdo e aumento do tamanho do átrio esquerdo que predispõe ao aparecimento de fibrilação atrial no idoso 3,19,39.
Outro mecanismo que também colabora para o aparecimento de insuficiência cardíaca congestiva não está completamente elucidado, é a diminuição da responsividade dos receptores b-adrenérgicos, que resulta em redução de freqüência cardíaca e de contratilidade (efeito b1) e comprometimento de vasodilatação periférica (efeito b2); o envelhecimento também está relacionado a um comprometimento da capacidade da mitocôndria em aumentar a produção de adenosina trifosfato (ATP) no aumento da demanda energética 19.
Um dado muito importante para a seqüência terapêutica é diagnosticar se a insuficiência cardíaca congestiva tem uma característica sistólica ou diastólica, esta última muito freqüente no idoso. A insuficiência cardíaca sistólica refere-se à dificuldade cardíaca em vencer a impedância aórtica, enquanto que a insuficiência diastólica é devida à perda de elasticidade e à diminuição do relaxamento cardíaco durante a fase diastólica. Esse diagnóstico é fundamental para o tratamento, para o uso de drogas com função inotrópica e de vasodilatação sistêmica, ou de medicamento que melhorem a função diastólica, respectivamente 19.
O manuseio da insuficiência cardíaca no idoso torna-se complicado se a reserva funcional renal está diminuída. O controle da volemia é fundamental para se evitar um comprometimento cardíaco maior. Contudo, restrições hídricas importantes podem levar a diminuição do fluxo renal, em um rim que não suporta grandes alterações orgânicas 6,19.
A vasodilatação sistêmica pode ser alcançada com as medicações disponíveis atualmente, mas o retorno da função de bomba do coração será fundamental ao prognóstico do paciente idoso. Assim, muitas vezes, haverá necessidade de re-operação, ou até o planejamento imediato de transplante cardíaco, em casos mais graves. Alguns serviços disponibilizam balão intra-aórtico (BIA). O BIA é um dispositivo que instalado no interior da artéria aorta, mimetiza o batimento cardíaco, aumentando o fluxo coronariano e a força de contração do coração. Dependendo do grau de insuficiência pré-operatória, alguns autores já advogam o uso do BIA no intra-operatório 19,39.
ESTADOS DE BAIXO DÉBITO E DE CHOQUE
Na UTI, complicações do período pós-operatório como disfunção orgânica, sepse, catabolismo muscular e alta mortalidade são freqüentemente vistos. Os pacientes geralmente têm em comum, operações de maior porte ou instabilidade hemodinâmica durante a cirurgia, ou no pós-operatório imediato. Durante a cirurgia, a liberação de mediadores da resposta inflamatória e redução do metabolismo de oxigênio leva à fragilidade capilar, à disfunção de múltiplos órgãos e à morte. Como a demanda metabólica do paciente idoso é menor do que a de um adulto jovem, o estado de baixo débito pode ser arrastado, o que dificulta diagnóstico rápido e piora o prognóstico. Também por essa razão, os casos de choques hipovolêmico ou cardiogênico tendem a ter uma melhor resolução (quando prontamente diagnosticados) do que os casos de sepse, em que a resposta imunológica diminuída pode levar a um agravamento do quadro 2,3.
Os diagnósticos de síndrome de baixo débito e de estados de choque (padrão cardiogênico ou séptico) são confirmados com as medidas pressóricas do cateter de Swan-Ganz que devem ser integradas com os resultados do ecocardiograma à beira do leito. No idoso, os resultados hemodinâmicos podem estar relacionados à coexistência de mais de uma intercorrência (p. ex: bradicardia e hipovolemia juntas), sendo a interpretação correta dos dados útil na avaliação do paciente. Como no idoso a reposição dos constituintes sangüíneos pelo organismo é lenta, é vital a verificação dos níveis de hemoglobina, para uma imediata reposição quando necessária. Também a verificação da coagulação é importante, evitando instalação de quadros hemorrágicos 2, 26.
Shoemaker e col. 40 estudaram os dados de hemodinâmica e de transporte de oxigênio em insuficiência circulatória aguda. Os estudos conseguiram demonstrar que há uma forte relação entre a magnitude e a duração do débito de oxigênio (no intra-operatório e no pós-operatório imediato), com a evolução de disfunção múltipla de órgãos e sistemas e a morte. A sobrevivência dos pacientes de alto risco estava associada com índices acima dos normais de índice cardíaco, oferta de oxigênio e consumo de oxigênio. A mortalidade poderia ser reduzida nesses pacientes se os índices observados nos sobreviventes fossem usados como meta terapêutica no intra e no pós-operatório imediato.
Este conceito, com algumas variações, tem sido utilizado em outros protocolos aplicados em pacientes acima de 60 anos. Com isto, demonstrou-se que a busca por uma terapia que garanta o máximo transporte de oxigênio pode reduzir mortalidade e a prevalência de complicações. Lobo e col. 40 mostraram em seu estudo que pacientes de alto risco, submetidos a cirurgias de grande porte e que foram tratados com a otimização do transporte de oxigênio durante as 24 horas pós-operatórias, tiveram uma redução de 68% na mortalidade e na prevalência de complicações em 60 dias. Uma menor tendência a desenvolver disfunção orgânica também foi observada quando se atingia as metas terapêuticas.
INSUFICIÊNCIA RENAL
A função glomerular declina com a idade. A seguir, há uma fórmula desenvolvida por Cockcroft e Gault 18, para estimar a depuração de creatinina através da concentração de creatinina sérica:
(140-idade) x peso (kg)
72 x creatinina sérica
Para as mulheres, este valor deverá ser multiplicado por 0,85. Contudo, esta fórmula tem sido pouco válida para pacientes muito idosos.
Com o avanço da idade, a característica renal vai se modificando e inicia-se a formação de glomeruloesclerose focal ou segmentar, difusamente aumentada na matriz mesangial, e enfraquecimento das membranas basais glomerulares e tubulares. Desconhece-se a proteinúria como causa ou conseqüência dessas lesões estruturais. Há diminuição da massa renal maior que 30% após a oitava década. Há também redução de 30% a 50% no número dos glomérulos e presença de esclerose. A superfície filtradora vai diminuindo, sendo reposta por células mesangiais que aumentam em 12% no volume total do glomérulo 18.
Há obliteração da arteríola aferente cortical, com atrofia completa do tufo glomerular. Há shunt sangüíneo entre as arteríolas aferente e eferente, com redistribuição do sangue favorecendo a medula renal. Essas alterações anatômicas trazem as seguintes alterações funcionais: diminuição de 50% no fluxo sangüíneo renal e no ritmo de filtração glomerular dos 30 aos 90 anos de idade; diminuição da capacidade de concentração urinária e retenção de sódio, propiciando desidratação; dificuldade da eliminação de ácidos, com perda da eficácia de trocas de íons e diminuição da secreção de aldosterona 18. Contudo, dados do estudo de homens saudáveis de várias idades mostraram que a concentração media de creatinina sérica fica relativamente constante com o passar dos anos porque ela reflete um equilíbrio entre a carga diária de creatinina a ser excretada e o comprometimento da filtração glomerular relacionado à idade e estimado pela depuração da creatinina 23.
Todos os pacientes que passam por uma cirurgia cardíaca têm o fluxo sangüíneo renal e a taxa de filtração glomerular (TGF) diminuídos tanto pela anestesia quanto pela própria cirurgia (pinçamentos aórticos, CEC). Alterações estruturais e funcionais predispõem ao aparecimento de insuficiência renal aguda (IRA) nos pacientes idosos. Fatores de risco além da idade avançada, para o desenvolvimento de IRA persistente após a cirurgia, incluem: história de disfunção renal ou de disfunção ventricular esquerda; CEC prolongada (maior que 180 minutos); pinçamento aórtico total prolongado, hipotensão arterial peri-operatória e outras complicações que levem à diminuição de perfusão renal 8,27.
O débito urinário é variável em pacientes com IRA pós-operatória. Anúria é incomum e, se presente, deve ser levantada a suspeita de obstrução do trato urinário (oclusão da sonda de Foley). A IRA oligúrica (menor que 30 ml.h-1) é menos freqüente que a não oligúrica, entretanto reflete uma lesão renal mais grave, estando associada, com grande probabilidade, à necessidade de diálise na fase aguda. A diminuição do fluxo sangüíneo renal, sendo grave e prolongada, pode induzir uma necrose tubular aguda. Hipotensão arterial durante e após a cirurgia, perda de líquidos no pós-operatório e disritmias são condições comuns nos idosos e induzem a IRA por distúrbio hemodinâmico. Possíveis fatores adicionais que contribuem para esse quadro incluem: sepse; drogas nefrotóxicas; administração de contraste venoso; êmbolos trombóticos ou gordurosos; aumento dos níveis de hemoglobina livre circulante, pela hemólise durante a CEC e os efeitos dos inibidores de enzima de conversão da angiotensina (ECA) na pressão glomerular capilar (Quadro II). Deve-se levar em conta, a possibilidade de uma alteração renal como nefrite intersticial aguda, glomerulonefrite aguda ou doença vascular renal, caso não tenha ocorrido distúrbio hemodinâmico grave. Intervenções cirúrgicas são responsáveis por um terço dos casos de necrose tubular aguda em pacientes idosos. A necrose tubular aguda após uma cirurgia cardíaca é associada com a um mau prognóstico 3,41.
Revista Brasileira de Anestesiologia, 2004; 54: 5: 707-727
Peculiaridades no pós-operatório de cirurgia cardíaca no paciente idoso
Paulo de Oliveira Vasconcelos Filho; Maria José Carvalho Carmona; José Otávio Costa Auler Júnior
O tratamento essencial do aumento de nitrogênio de causa pré-renal e da necrose tubular aguda é a adequação do débito cardíaco. Hidratação vigorosa antes e durante a cirurgia, guiada pela monitorização volumétrica (para evitar um edema pulmonar), podem prevenir IRA por desidratação. Além da otimização do volume intravascular, o ajuste de drogas inotrópicas, quando necessárias, é essencial. Também, a revisão da prescrição médica, com suspensão de diuréticos e agentes nefrotóxicos (quando possível) pode alterar o resultado final da terapia. Com a permanência de oligúria por mais de 12 horas, algumas medidas de suporte devem ser iniciadas, como: atenção ao balanço hidroeletrolítico, evitando-se a hipercalemia e a administração de água livre que pode levar à hiponatremia, e a correção de acidose. Atenção para a presença de pericardite, hipercalemia refratária, encefalopatia urêmica ou colite. Para retirada de excessos, hemofiltração contínua é indicada. Outro fator importante é o estado nutricional do paciente idoso e o tratamento de infecções pós-operatórias. Sepse e IRA são os piores desafios dos pacientes sob cuidados intensivos 8,41.
INFECÇÃO
Apesar da natureza inespecífica, febre é o sinal clínico inicial de infecção pós-operatória. Contudo, o idoso não desenvolve febre como um paciente adulto ou jovem. No idoso, exames suplementares são necessários para o diagnóstico de infecção sem febre, ou para confirmar que esta é devida à infecção. Outras causas de febre são: reação à CEC, atelectasias, flebites em locais dos cateteres, reação às drogas, embolia pulmonar e síndrome pós-pericardiotomia 2,4.
O risco do desenvolvimento de infecção séria na população idosa aumenta devido a uma série de alterações relacionadas ao avanço da idade. Há maior incidência de microaspirações, o que faz com que estes pacientes fiquem mais sujeitos à pneumonia. A diminuição da eficácia de barreiras naturais, como a pele e membranas mucosas, permite uma propagação de lesões traumáticas ou escaras. A presença de co-morbidades, como diabetes, DPOC, desnutrição, também predispõem à infecção. As infecções viral e fúngica devem ser sempre investigadas, pois podem estar associadas a um mau prognóstico. As infecções, incluindo bacteremia e sepse, são importantes causas do aumento da morbimortalidade pós-operatória no idoso. É nessa população que ocorre o maior número de casos de bacteremia, principalmente por organismos Gram-negativos 2,4.
HIPOTIREOIDISMO
O hipotireoidismo é um problema relativamente freqüente na população idosa, porém é pouco tratado pela demora ou pela dificuldade de diagnóstico clinico dessa afecção, principalmente durante internação em UTI. O aparecimento do hipotireoidismo (ou hipoparatiroidismo) no idoso poderá passar despercebido, ou mesmo mascarado por coincidente presença de alterações no coração, pulmão ou sistema nervoso não totalmente diagnosticadas. Estes quadros clínicos complexos podem induzir o intensivista a não considerar a presença de doença endócrina. O impacto de doenças não endócrinas na fisiologia endócrina, em qualquer idade, pode também mascarar a presença da endocrinopatia. Exemplos dos efeitos de doenças não endócrinas são: a redução sérica nas concentrações de 3,5,3-L-triiodotironina (T3) e hormônio tireotrófico (TSH) em ambos os sexos e a diminuição de níveis séricos de testosterona no homem que tem alguma doença sistêmica grave como neoplasias ou insuficiência cardíaca. A presença de disfunção tireoidiana deve ser considerada com a evolução negativa do caso. Fadiga e cansaço são os sintomas mais freqüentes, mas, as características clínicas do hipotireoidismo podem ser subclínicas, imperceptíveis ou não diagnosticadas, causando seqüela grave 42.
No idoso e pacientes com doenças multi-sistêmicas, deve-se ter muito cuidado na interpretação de exames laboratoriais de função endócrina. Alguns exames laboratoriais não específicos para tireóide podem refletir alterações relativas ao hipotireoidismo. O hemograma pode cursar com uma anemia macrocítica, devido tanto à anemia perniciosa quanto à demora da maturação eritrocitária. Nos outros exames há hiponatremia, hiperuricemia e aumento de atividade da CPK. Geralmente originada de musculatura esquelética (isoenzima), a CPK quando está elevada, mantém patamares elevados até ser instituída a terapia de reposição do hormônio tireoidiano. A fração MB (CKMB) ocasionalmente pode estar elevada apenas pelo hipotireoidismo, não significando lesão cardíaca. Por este fato, é sempre bom analisar o risco do paciente estar desenvolvendo a lesão isquêmica. A hiponatremia, freqüentemente é resultado da diminuição da depuração de água livre renal, resultante de excessiva liberação de hormônios antidiuréticos (ADH e vasopressina) de origem central. A reposição de hormônio tireoidiano normaliza os níveis séricos de sódio. Pacientes com hipotireoidismo mais grave podem hipoventilar e apresentar um aumento na retenção de CO242.
Com doses terapêuticas de hormônio tireoidiano o equilíbrio metabólico pode demorar até dois meses para ajustar-se. Por isto, um regime gradual de doses é geralmente recomendado. Mesmo alcançando-se redução nos níveis séricos de TSH, poderá ser necessário ajuste na reposição do hormônio tireoidiano, como no caso de aparecerem sintomas sugestivos de hipertireoidismo, que pode se desenvolver meses depois de aparente estabilização da dose de T4. Não há regra para o uso de T3 ou mistura de T4/T3 no manuseio do hipotireoidismo no idoso. Alguns poucos pacientes têm hipotireoidismo primário e insuficiência adrenocortical primária (síndrome de Schmidt) e necessitam reposição hormonal crônica para ambas as doenças. É muito raro o paciente idoso hipotireóideo em tratamento com T4 oral desenvolver insuficiência adrenocortical relativa, com hipotensão arterial e leve hiponatremia que necessite de reposição de corticosteróide 42.
REANIMAÇÃO
Este é um ponto fundamental na discussão do pós-operatório nos idosos, uma vez que este efeito adverso pode ocorrer, deixando dúvidas quanto à quantidade de esforços que devam ser realizados para reanimação destes pacientes. A maioria dos estudos mostra que os sobreviventes idosos não apresentam danos neurológicos significativos ou comprometimento funcional e retornam ao estado anterior ao da parada cardiorrespiratória (PCR). Tresch e col. 43 demonstraram que, do momento em que é restabelecido o estado pré-PCR até a alta hospitalar, não há diferenças entre pacientes idosos e jovens quanto à capacidade de realização de atividades. Entretanto, também há estudos que mostram justamente resultados opostos. Nesses outros estudos, o paciente idoso teria muita dificuldade de retorno ao estado pré-PCR, havendo grave deterioração orgânica em relação ao paciente jovem 43. Assim, parece que a idade isoladamente não é o determinante de sobrevivência nos pacientes que receberam reanimação cardiopulmonar (RCP) após uma PCR. A RCP no paciente idoso parece também não ser um exercício desnecessário da equipe médica. Os estudos concordam que o número de co-morbidades é o principal fator determinante da condição pós-RCP. O reconhecimento da condição pré-PCR é fundamental para o andamento e finalização das atividades de reanimação. Entretanto, como a maioria dos serviços utiliza um padrão de atendimento para reanimação, muitas vezes, não é levada em conta a situação clínica prévia a PCR, até mesmo pela situação emergencial. Na impossibilidade de individualização do paciente idoso, o atendimento pode pecar, impedindo que os esforços sejam máximos para os que têm mais possibilidade de sobreviver 43.
CONCLUSÕES
As complicações apresentadas são as que trazem maior preocupação ao intensivista, quando há um paciente idoso em pós-operatório de cirurgia cardíaca. Este paciente necessitará de cuidados especiais, mesmo que a cirurgia transcorra em perfeita normalidade, pois o estresse cirúrgico é muito grande.
Quanto à fisiologia, o envelhecimento cursa com declínio em todos os sistemas orgânicos, o que implica em diminuição da resposta orgânica à agressão. Também há retardo no início do restabelecimento físico, ficando o idoso submetido a um maior período de instabilidade do que o observado no paciente jovem. Quanto às doenças, o paciente idoso é acometido por afecções crônicas que comprometem o restabelecimento pós-operatório se não estiverem bem controladas. Doenças como hipertensão arterial, diabete melito, hipotireoidismo e doenças pulmonares crônicas (DPOC) não controladas, freqüentes nesta população, prolongam o período pós-operatório levando a uma piora global do indivíduo. Uma das queixas freqüentes dos pacientes idosos na UTI em pós-operatório de cirurgia cardíaca é a fraqueza. A má nutrição tem um importante papel na sensação de força e no condicionamento físico do paciente para cirurgia. A diminuição da ingesta e as doenças crônicas poderão trazer fraqueza pela diminuição de massa muscular, dando essa sensação. Além disto, a má nutrição também compromete a imunocompetência aumentando a probabilidade de complicação das doenças crônicas, predispondo o paciente a causas indiretas de fraqueza como sepse e IAM. Dificuldade no diagnóstico de hipotireoidismo, imobilidade, perda muscular senil e má nutrição também levam à sensação de fraqueza. O aumento da permanência no leito, aumenta a possibilidade de infecções hospitalares e propicia demora ao retorno das atividades normais. Estes aspectos devem ser investigados e combatidos no pré-operatório para otimizar a evolução no pós-operatório 6,7,15.
A cirurgia cardíaca é um procedimento com grandes repercussões orgânicas promovendo um estado crítico pós-operatório que exige cuidados intensivos, para garantir a recuperação do paciente 4. Existe concordância que o controle pré-operatório rigoroso e os esforços para garantir estabilidade intra-operatória asseguram ao paciente uma boa evolução pós-operatória, mesmo em pacientes um pouco mais debilitados. Contudo, má preparação pré-operatória e períodos de instabilidade hemodinâmica intra-operatória pioram o prognóstico, principalmente no idoso, levando a complicações pós-operatórias graves. A resolução da cirurgia cardíaca no paciente idoso será melhor, quanto menor forem as co-morbidades que acompanharem o caso. Aparecendo alterações no pós-operatório, estas devem ser identificadas e corrigidas o mais brevemente possível, a fim de garantir o sucesso do ato cirúrgico. Os esforços precisam ser contínuos para garantir bons resultados da cirurgia cardíaca. Considerações sempre devem ser feitas para aperfeiçoamento da intervenção cirúrgica, com vistas a diminuir o tempo de CEC e conseqüentemente a lesão orgânica multi-sistêmica associada a ela com menor quantidade de embolização da aorta ascendente. 29 O aparecimento de complicações é freqüente no paciente idoso, mas a equipe médica deve estar preparada para enfrentar este tipo de situação, individualizando o tratamento e sendo mais atuante nos casos que necessitem de maior atenção.
Apresentado em 11 de setembro de 2003
Aceito para publicação em 08 de janeiro de 2004
- 01. Alfonso F, Azcona L, Perez-Vizcayno MJ et al - Initial results and long-term clinical and angiographic implications of coronary stenting in elderly patients. Am J Cardiol, 1999;83:1843-1847.
- 02. Beliveau MM, Multach M - Perioperative care for the elderly patient. Med Clin North Am, 2003;87:273-289.
- 03. Rady MY, Ryan T, Starr NJ - Perioperative determinants of morbidity and mortality in elderly patients undergoing cardiac surgery. Crit Care Med, 1998;26:225-235.
- 04. Aziz S - Cardiovascular surgery in the elderly. Cardiol Clin, 1999;17:213-231.
- 05. Chung OY, Beattie C, Friesinger GC - Assessment of cardiovascular risks and overall risks for noncardiac surgery. Cardiol Clin, 1999;17:197-211.
- 06. Lakatta EG - Cardiovascular aging in health. Clin Geriatr Med, 2000;16:419-444.
- 07. Priebe HJ - The aged cardiovascular risk patient. Br J Anaesth, 2000;85:763-778.
- 08. Pascual J, Orofino L, Liano F et al - Incidence and prognosis of acute renal failure in older patients. J Am Geriatr Soc, 1990;38: 25-30.
- 09. Turner JS - Difficulties in predicting outcome in cardiac surgery patients. Crit Care Med, 1995;23:1843-1850.
- 10. Fulop T, Kurta G, Varga P et al - Body composition in hypertensive elderly and middle-aged patients. Gerontology, 1991;37: 214-220.
- 11. Lakatta EG - Cardiovascular aging research: next horizons. J Am Geriatr Soc, 1999;47:613-625.
- 12. Meyer JS, Terayama Y, Takashima S - Cerebral circulation in the elderly. Cerebrovasc Brain Metab Rev, 1993;5: 122-146.
- 13. Otto RA - Rapid recovery after coronary artery bypass grafting: is the elderly patient eligible? Ann Thorac Surg, 1997;63: 634-639.
- 14. Hinchman DA, Otto CM - Valvular disease in the elderly. Cardiol Clin, 1999;17:137-158.
- 15. Muravchick S - Anesthesia for the Elderly, em: Miller RD - Anesthesia, 5th Ed, New York, Churchill Livingstone, 2000; 2140-2142.
- 16. Wallace DC - Diseases of the mitochondrial DNA. Annu Rev Biochem, 1992;61:1175-1212.
- 17. Lindeman RD - Is the decline in renal function with normal aging inevitable? Geriatr Nephrol Urol, 1998;8:7-9.
- 18. MacLachlan MJ - The aging kidney. Lancet, 1978;2:143.
- 19. Tresch DD - Clinical manifestations, diagnostic assessment, and etiology of heart failure in elderly patients. Clin Geriatr Med, 2000;16:445-456.
- 20. Lampert R, Ezekowitz MD - Management of arrhythmias. Clin Geriatr Med, 2000;16:593-618.
- 21. Choi JY, Morris JC, Hsu CY - Aging and cerebrovascular disease. Neurol Clin, 1998;16:687-711.
- 22. Tresch DD, Thakur RK - Ventricular arrhythmias in the elderly. Emerg Med Clin North Am, 1998;16:627-648.
- 23. Chan ED, Welsh CH - Geriatric respiratory medicine. Chest, 1998;114:1704-1733.
- 24. Greaves S, Rutherford J, Aranki S et al - Current incidence and determinants of perioperative myocardial infarction in coronary artery surgery. Am Heart J, 1996;132:572-578.
- 25. Eagle KA, Guyton RA, Davidoff R et al - ACC/AHA Guidelines for coronary artery bypass surgery: a report of the American College of Cardiology/American Heart Association Task Force on practice Guidelines (Committee to Revise the 1991 Guidelines for Coronary Artery Bypass Graft Surgery). J Am Coll Cardiol, 1999;34:1262-1347.
- 26. Del Guercio LR, Cohn JD - Monitoring operative risk in the elderly. JAMA, 1980;243:1351-1355.
- 27. Ryckwaert F, Boccara G, Frappier JM et al - Incidence, risk factors, and prognosis of a moderate increase in plasma creatinine early after cardiac surgery. Crit Care Med, 2002;30:1495-1498.
- 28. Loef BG, Epema AH, Navis G et al - Off-pump coronary revascularization attenuates transient renal damage compared with on-pump coronary revascularization. Chest, 2002;121: 1190-1194.
- 29. Solomon DH, Burton JR, Lundebjerg NE et al - The new frontier: increasing geriatrics expertise in surgical and medical specialties. J Am Geriatr Soc, 2000;48:702-704.
- 30. Vaughan MS, Vaughan RW, Cork RC - Postoperative hypothermia in adults: relationship of age, anesthesia, and shivering to rewarming. Anesth Analg, 1981;60:746-751.
- 31. Leong CS, Cascade PN, Kazerooni EA et al - Bedside chest radiography as part of a postcardiac surgery critical care pathway: a means of decreasing utilization without adverse clinical impact. Crit Care Med, 2000;28:383-388.
- 32. Kugler JP, Hustead T - Hyponatremia and hypernatremia in the elderly. Am Fam Physician, 2000;61:3623-3630.
- 33. Smith DL - Anemia in the elderly. Am Fam Physician, 2000;62: 1565-1572.
- 34. Yung RL - Changes in immune function with age. Rheum Dis Clin North Am 2000;26:455-473.
- 35. Tresch DD - Management of the older patient with acute myocardial infarction: difference in clinical presentations between older and younger patients. J Am Geriatr Soc, 1998;46:1157-1162.
- 36. Berman AR - Pulmonary embolism in the elderly. Clin Geriatr Med, 2001;17:107-130.
- 37. Tresch DD - Evaluation and management of cardiac arrhythmias in the elderly. Med Clin North Am, 2001;85:527-550.
- 38. Benoit DD, Vandewoude KH, Decruyenaere JM et al - Cardiac troponin I: its contribution to the diagnosis of perioperative myocardial infarction and various complications of cardiac surgery. Crit Care Med, 2001;29:1880-1886.
- 39. Rich MW - Heart failure. Cardiol Clin, 1999;17:123-135.
- 40. Lobo SM, Salgado PF, Castillo VG et al - Effects of maximizing oxygen delivery on morbidity and mortality in high-risk surgical patients. Crit Care Med, 2000;28:3396-3404.
- 41. Pascual J, Liano F, Ortuno J et al - The elderly patient with acute renal failure. J Am Soc Nephrol, 1995;6:144-153.
- 42. Finucane P, Anderson C - Thyroid disease in older patients. Diagnosis and treatment. Drugs Aging, 1995;6:268-277.
- 43. Tresch DD, Thakur RK - Cardiopulmonary resuscitation in the elderly. Beneficial or an exercise in futility? Emerg Med Clin North Am, 1998;16:649-663.
Datas de Publicação
-
Publicação nesta coleção
30 Nov 2004 -
Data do Fascículo
Out 2004
Histórico
-
Aceito
08 Jan 2004 -
Recebido
11 Set 2003