Resumos
JUSTIFICATIVA E OBJETIVOS: A raquianestesia unilateral pode apresentar vantagens principalmente em pacientes em regime ambulatorial. Baixa dose da solução anestésica, velocidade lenta da injeção espinal e a posição lateral facilitam a obtenção da distribuição unilateral na raquianestesia. Foram comparadas soluções isobárica, hiperbárica e hipobárica de bupivacaína com objetivos de se obter raquianestesia unilateral em pacientes submetidos a intervenções cirúrgicas ortopédicas em regime ambulatorial. MÉTODO: Cento e cinqüenta pacientes foram aleatoriamente separados em três grupos para receberem 5 mg de bupivacaína a 0,5% isobárica (Grupo Iso), ou 5 mg de bupivacaína a 0,5% hiperbárica (Grupo Hiper), ou 5 mg de bupivacaína a 0,15% hipobárica (Grupo Hipo). As soluções foram administradas no interespaço L3-L4 com o paciente na posição lateral e permanecendo nesta posição por 20 minutos. A anestesia sensitiva foi avaliada pelo teste da picada da agulha. O bloqueio motor avaliado pela escala modificada de Bromage. Ambos os bloqueios foram comparados com o lado não operado e entre si. RESULTADOS: Existiu diferença significativa entre o lado operado e não-operado em todos os três grupos aos 20 minutos, mas maior freqüência de raquianestesia unilateral foi obtida com as soluções hiperbárica e hipobárica de bupivacaína. Bloqueio sensitivo e motor foram observados em 14 pacientes do Grupo Iso, 38 pacientes no Grupo Hiper e 40 pacientes no Grupo Hipo. Não ocorreram alterações hemodinâmicas em nenhum paciente. Não foram observados cefaléia pós-punção nem sintomas neurológicos temporários. CONCLUSÕES: A raquianestesia com soluções hipobárica e hiperbárica proporcionou maior freqüência de unilateralidade. Após 20 minutos a solução isobárica de bupivacaína mobilizou-se no líquido cefalorraquidano (LCR), resultando em apenas 28% de raquianestesia unilateral.
ANESTÉSICOS; CIRURGIA, Ortopédica; TÉCNICAS ANESTÉSICAS, Regional
JUSTIFICATIVA Y OBJETIVOS: La anestesia raquidea unilateral puede presentar ventajas principalmente en pacientes en régimen ambulatorial. Baja dosis de la solución anestésica, velocidad lenta de la inyección espinal y la posición lateral facilitan la obtención de la distribución unilateral en la anestesia raquidea. Se compararon las soluciones isobara, hiperbara e hipobara de bupivacaína para obtener la anestesia raquidea unilateral en pacientes sometidos a intervenciones quirúrgicas ortopédicas en régimen ambulatorial. MÉTODO: Ciento cincuenta pacientes fueron aleatoriamente separados en tres grupos para recibir 5 mg de bupivacaína a 0,5% isobara (Grupo Iso) o 5 mg de bupivacaína a 0,5% hiperbara (Grupo Hiper) o 5 mg de bupivacaína a 0,15% hipobara (Grupo Hipo). Las soluciones se administraron en el interespacio L3-L4 con el paciente en la posición lateral y permaneciendo en esa posición por 20 minutos. La anestesia sensitiva se evaluó por el test de la picada de la aguja. El bloqueo motor evaluado por la escala modificada de Bromage. Los dos bloqueos se compararon con el lado no operado y también entre sí. RESULTADOS: Se notó una diferencia significativa entre el lado operado y no operado en todos los tres grupos a los 20 minutos, pero se obtuvo una mayor frecuencia de anestesia raquidea unilateral con las soluciones hiperbara e hipobara de bupivacaína. Se observó bloqueo sensitivo y motor en 14 pacientes del Grupo Iso, 38 pacientes en el Grupo Hiper y 40 pacientes en el Grupo Hipo. No ocurrieron alteraciones hemodinámicas en ningún paciente. No se observó cefalea postpunción ni síntomas neurológicos transitorios. CONCLUSIONES: La anestesia raquidea con soluciones hipobara e hiperbara proporcionaron una mayor frecuencia de unilateralidad. Tras 20 minutos la solución isobara de bupivacaína se movió en el LCR resultando en apenas 28% de anestesia raquidea unilateral.
BACKGROUND AND OBJECTIVES: Unilateral spinal anesthesia has its advantages, especially in patients undergoing outpatient basis surgeries. Low dose, slow speed of administration, and the lateral positioning make easier the unilateral distribution in spinal anesthesia. Isobaric, hyperbaric, and hypobaric solutions of bupivacaine were compared in the unilateral spinal anesthesia in patients undergoing outpatient basis orthopedic surgeries. METHODS: One hundred and fifty patients were randomly divided in three groups to receive 5 mg of 0.5% isobaric bupivacaine (Iso Group), 5 mg of 0.5% hyperbaric bupivacaine (Hyper Group), or 5 mg of 0.15% hypobaric bupivacaine (Hypo Group). The solutions were administered in the L3-L4 space with the patient in the lateral decubitus and remaining in this position for 20 minutes. Sensitive anesthesia was evaluated by the pin prick test. Motor blockade was determined by the modified Bromage scale. Both blockades were compared with the opposite side and among themselves. RESULTS: There was a significant difference between the side of the surgery and the opposite side in all three groups at 20 minutes, but the frequency of unilateral spinal anesthesia was greater with the hyperbaric and hypobaric solutions. Sensitive and motor blockades were observed in 14 patients in the Iso Group, 38 patients in the Hyper Group, and 40 patients in the Hypo Group. Patients did not develop any hemodynamic changes. Postpuncture headache and transitory neurological symptoms were not observed. CONCLUSIONS: Spinal anesthesia with hypobaric and hyperbaric solutions present a higher frequency of unilateral anesthesia. After 20 minutes, isobaric bupivacaine mobilized into cerebrospinal fluid (CSF) resulted in unilateral spinal anesthesia in only 28% of the patients.
ANESTHETICS; ANESTHETIC TECHNIQUES, Regional; SURGERY, Orthopedics
ARTIGO CIENTÍFICO
Baixa dose de bupivacaína isobárica, hiperbárica ou hipobárica para raquianestesia unilateral* * Recebido do Instituto de Anestesia Regional do Hospital de Base da Faculdade de Medicina de São José do Rio Preto (FAMERP), São José do Rio Preto, SP
Baja dosis de bupivacaína isobara, hiperbara o hipobara para anestesia raquidea unilateral
Luiz Eduardo Imbelloni, TSAI; Lúcia Beato, TSAII; Marildo A Gouveia, TSAIII; José Antônio CordeiroIV
IDiretor do Instituto de Anestesia Regional do Hospital de Base da FAMERP; Anestesiologista da Casa de Saúde Santa Maria e Clínica São Bernardo, Rio de Janeiro, RJ
IIAnestesiologista da Casa de Saúde Santa Maria e Clínica São Bernardo, Rio de Janeiro, RJ
IIIDiretor do Instituto de Anestesia Regional do Hospital de Base da FAMERP
IVProfessor da Faculdade de Medicina São José Rio Preto, SP
Endereço para correspondência Endereço para correspondência: Dr. Luiz Eduardo Imbelloni Av. Epitácio Pessoa, 2356/203 Lagoa 22471-000 Rio de Janeiro, RJ E-mail: dr.imbelloni@terra.com.br
RESUMO
JUSTIFICATIVA E OBJETIVOS: A raquianestesia unilateral pode apresentar vantagens principalmente em pacientes em regime ambulatorial. Baixa dose da solução anestésica, velocidade lenta da injeção espinal e a posição lateral facilitam a obtenção da distribuição unilateral na raquianestesia. Foram comparadas soluções isobárica, hiperbárica e hipobárica de bupivacaína com objetivos de se obter raquianestesia unilateral em pacientes submetidos a intervenções cirúrgicas ortopédicas em regime ambulatorial.
MÉTODO: Cento e cinqüenta pacientes foram aleatoriamente separados em três grupos para receberem 5 mg de bupivacaína a 0,5% isobárica (Grupo Iso), ou 5 mg de bupivacaína a 0,5% hiperbárica (Grupo Hiper), ou 5 mg de bupivacaína a 0,15% hipobárica (Grupo Hipo). As soluções foram administradas no interespaço L3-L4 com o paciente na posição lateral e permanecendo nesta posição por 20 minutos. A anestesia sensitiva foi avaliada pelo teste da picada da agulha. O bloqueio motor avaliado pela escala modificada de Bromage. Ambos os bloqueios foram comparados com o lado não operado e entre si.
RESULTADOS: Existiu diferença significativa entre o lado operado e não-operado em todos os três grupos aos 20 minutos, mas maior freqüência de raquianestesia unilateral foi obtida com as soluções hiperbárica e hipobárica de bupivacaína. Bloqueio sensitivo e motor foram observados em 14 pacientes do Grupo Iso, 38 pacientes no Grupo Hiper e 40 pacientes no Grupo Hipo. Não ocorreram alterações hemodinâmicas em nenhum paciente. Não foram observados cefaléia pós-punção nem sintomas neurológicos temporários.
CONCLUSÕES: A raquianestesia com soluções hipobárica e hiperbárica proporcionou maior freqüência de unilateralidade. Após 20 minutos a solução isobárica de bupivacaína mobilizou-se no líquido cefalorraquidano (LCR), resultando em apenas 28% de raquianestesia unilateral.
Unitermos: ANESTÉSICOS: bupivacaína; CIRURGIA, Ortopédica; TÉCNICAS ANESTÉSICAS, Regional: raquianestesia unilateral.
RESUMEN
JUSTIFICATIVA Y OBJETIVOS: La anestesia raquidea unilateral puede presentar ventajas principalmente en pacientes en régimen ambulatorial. Baja dosis de la solución anestésica, velocidad lenta de la inyección espinal y la posición lateral facilitan la obtención de la distribución unilateral en la anestesia raquidea. Se compararon las soluciones isobara, hiperbara e hipobara de bupivacaína para obtener la anestesia raquidea unilateral en pacientes sometidos a intervenciones quirúrgicas ortopédicas en régimen ambulatorial.
MÉTODO: Ciento cincuenta pacientes fueron aleatoriamente separados en tres grupos para recibir 5 mg de bupivacaína a 0,5% isobara (Grupo Iso) o 5 mg de bupivacaína a 0,5% hiperbara (Grupo Hiper) o 5 mg de bupivacaína a 0,15% hipobara (Grupo Hipo). Las soluciones se administraron en el interespacio L3-L4 con el paciente en la posición lateral y permaneciendo en esa posición por 20 minutos. La anestesia sensitiva se evaluó por el test de la picada de la aguja. El bloqueo motor evaluado por la escala modificada de Bromage. Los dos bloqueos se compararon con el lado no operado y también entre sí.
RESULTADOS: Se notó una diferencia significativa entre el lado operado y no operado en todos los tres grupos a los 20 minutos, pero se obtuvo una mayor frecuencia de anestesia raquidea unilateral con las soluciones hiperbara e hipobara de bupivacaína. Se observó bloqueo sensitivo y motor en 14 pacientes del Grupo Iso, 38 pacientes en el Grupo Hiper y 40 pacientes en el Grupo Hipo. No ocurrieron alteraciones hemodinámicas en ningún paciente. No se observó cefalea postpunción ni síntomas neurológicos transitorios.
CONCLUSIONES: La anestesia raquidea con soluciones hipobara e hiperbara proporcionaron una mayor frecuencia de unilateralidad. Tras 20 minutos la solución isobara de bupivacaína se movió en el LCR resultando en apenas 28% de anestesia raquidea unilateral.
INTRODUÇÃO
A diferença de densidade entre o líquido cefalorraquidiano (LCR) e as soluções de anestésicos locais é um fator que deve ser considerado para que se restrinja sua distribuição no espaço subaracnóideo. A solução de bupivacaína a 0,5% (sem glicose) age como uma solução discretamente hipobárica quando empregada para raquianestesia 1. Mantendo-se o paciente sentado por dois minutos após a injeção de anestésico isobárico, o resultado é um bloqueio mais alto que o observado em paciente colocado imediatamente em decúbito dorsal após a injeção 2.
Teoricamente, o bloqueio espinal unilateral poderia ser obtido por injeção no espaço subaracnóideo de uma solução hipobárica, isobárica ou hiperbárica, injetada com o paciente em decúbito lateral, de tal forma que o anestésico formasse uma camada acima (hipobárica ou isobárica) ou abaixo (hiperbárica) da linha média. A injeção dirigida para um dos lados, assim como a distribuição da solução em função da baricidade, resultaria em algo mais, já que não há perda de anestésico por causa de turbulência, como ocorre quando de injeção rápida. A dose de 1,2 mL (6 mg) de bupivacaína a 0,5% hiperbárica tem produzido maior índice de resultado unilateral que a dose de 1,2 mg (6 mg) de solução isobárica, quando injetada lentamente através de agulha 27G com ponta de Whitacre e o paciente é mantido em decúbito lateral por 20 minutos 3. Quando se injetaram 3,4 mL (6,1 mg) de bupivacaína a 0,18% hipobárica nas mesmas condições, não se observou vantagem sobre o volume de 1,2 mL (6 mg) de bupivacaína isobárica 4. Também não oferece vantagem o uso de solução de bupivacaína hiperbárica a 1% quando se compara com a solução a 0,5% 5. Pacientes que receberam 8 mg de bupivacaína a 0,5% apresentaram maior incidência de bloqueio unilateral do que aqueles que receberam 8 mg da solução a 1% 5. Na opinião de vários autores, a raquianestesia unilateral é uma técnica de baixa dose e baixo fluxo, incluindo a manutenção do decúbito lateral por um período de 15 a 30 minutos, como o melhor meio de produzir o bloqueio unilateral 6-10.
O objetivo deste estudo prospectivo aleatório foi avaliar a freqüência do bloqueio unilateral quando foram usadas solução isobárica, hiperbárica e hipobárica para intervenções cirúrgicas ortopédicas. Foi avaliada a efetividade do bloqueio cirúrgico, assim como sua recuperação e as variações hemodinâmicas produzidas.
MÉTODO
O protocolo foi aprovado pela Comissão de Ética da Instituição e todos os pacientes foram esclarecidos e concordaram em participar. Os critérios de exclusão foram hipovolemia, doença neurológica preexistente, distúrbios da coagulação, administração de tromboprofilaxia há menos de oito horas, infecção no local da punção, agitação e delírio, além da presença de cateter vesical de demora. Foram estudados 150 pacientes, estado físico ASA I e II, sem medicação pré-anestésica, com idade entre 20 e 60 anos, programados para intervenção cirúrgica ortopédica unilateral sob raquianestesia. Em todos os pacientes foi empregado garrote pneumático na coxa, inflado até a pressão máxima de 350 mmHg. Os pacientes foram aleatoriamente alocados em três grupos de 50 pacientes. Os pacientes do Grupo Iso receberam 1 mL de bupivacaína a 0,5% pura, com densidade de 0,9993 g.mL-1; os pacientes do Grupo Hiper receberam 1 mL bupivacaína a 0,5% (5 mg) com 8% de glicose com densidade de 1,021 g.mL-1; e os pacientes do Grupo Hipo receberam 3,4 mL de bupivacaína a 0,15% (5 mg), densidade 0,9964 g.mL-1 (preparada a partir de 7,5 mg = 1,5 mL de bupivacaína isobárica a 0,5% com mais 3,5 mL de água destilada) (Grupo Hipo). As intervenções cirúrgicas foram videoartroscopia de joelho, correção de fraturas de tíbia, tornozelo, associada ou não à lesão ligamentar e retirada de material de síntese abaixo do joelho.
Todos os pacientes tiveram um período de jejum de seis horas. Antes da anestesia foi instalada uma via venosa para hidratação com solução fisiológica a 0,9% ou Ringer com lactato e medicação durante o procedimento. Em seguida, os pacientes foram monitorizados, com ECG, freqüência cardíaca e oxímetro de pulso contínuos, e pressão arterial por método não-invasivo. Antes do bloqueio, os pacientes receberam uma dose de 1 µg.kg-1 de fentanil por via venosa. Se a pressão arterial sistólica diminuísse mais de 30% do valor inicial, seria tratada inicialmente com aumento da velocidade de hidratação. Na ausência de resposta, seria administrada uma dose de 2 mg de etilefrina e repetida até atingir uma resposta satisfatória. A bradicardia foi definida como diminuição da freqüência cardíaca menor que 50 bpm. O tratamento seria a administração de atropina na dose de até 0,75 mg. Todos os pacientes receberam oxigênio (1 a 2 L.min-1) pela máscara de Hudson. O midazolam (1 a 2 mg) foi administrado após a segunda avaliação, aos 40 minutos. Analgesia venosa suplementar seria administrada se ocorresse queixa ou desconforto devido à analgesia insuficiente. A falha foi definida como ausência de analgesia na região perineal.
Usando uma lista de números aleatórios, um residente de Anestesiologia alocou os pacientes em um dos grupos de tratamento. Nos Grupos Iso e Hipo os pacientes foram colocados com o lado a ser operado voltado para cima. No Grupo Hiper eles foram colocados com o lado a ser operado voltado para baixo. Após preparo da pele com clorexedina alcoólica, foi realizada infiltração da pele com lidocaína a 1% no ponto de punção. A punção foi realizada pela via paramediana, no espaço, L3-L4, com agulha descartável 27G Quincke (B.Braun Melsungen S.A.) sem o uso de introdutor. Uma vez obtido o fluxo de LCR, foi injetado 1 mL (5 mg) de bupivacaína isobárica ou hiperbárica a 0,5% ou 3,4 mL (5 mg) da solução hipobárica a 0,15% na velocidade de 1 mL.seg-1. O bisel da agulha foi direcionado para o lado a ser operado em todos os grupos. Os pacientes foram mantidos na mesma posição por 20 minutos antes de serem colocados em decúbito dorsal para o procedimento cirúrgico.
As avaliações dos bloqueios sensitivo e motor foram realizadas por um anestesiologista que desconhecia a que grupo pertencia o paciente. O nível do bloqueio sensitivo, definido como a falta de reconhecimento de picada ou toque com o mandril da agulha usada para a sua raquianestesia, foi avaliado bilateralmente na linha médio clavicular, enquanto o bloqueio motor foi avaliado pela escala de Bromage modificada 11: 0 = movimento livre dos membros inferiores; 1 = incapacidade de levantar os membros estendidos; 2 = incapacidade de flexionar os joelhos; 3 = incapacidade de movimentar os tornozelos. Os bloqueios motor e sensitivo foram avaliados em ambos os membros aos 20, 40, 60 minutos, ao final do procedimento e comparados entre o membro a ser operado com o membro não operado. A duração da analgesia foi determinada pelo tempo para o retorno da sensibilidade no dermátomo correspondente ao local da punção. Os parâmetros hemodinâmicos foram avaliados com três minutos de intervalo durante os primeiros 15 minutos após a administração do anestésico. Dados relativos ao tempo de recuperação dos bloqueios sensitivo e motor, assim como tempo para a primeira micção, deambulação e condições para alta hospitalar, de acordo com critério padronizado de alta. Complicações na sala de recuperação pós-anestésica, necessidade de cateterismo vesical, dor e tratamentos administrados foram registrados por um observador. O tempo para início da deambulação foi orientado pelo cirurgião e a analgesia pós-operatória consistiu em tenoxicam (40 mg) e dipirona (3 g) por via venosa. A primeira dose de analgésico foi administrada ao final do procedimento, na sala cirúrgica.
Ao sair da sala cirúrgica, os pacientes foram solicitados a registrarem sua opinião sobre a técnica. As alternativas eram "boa", "satisfatória" e "ruim". Os pacientes foram acompanhados por três dias no pós-operatório por telefone, a fim de colher informações sobre cefaléia, sintoma neurológico temporário ou dor nas costas. Cefaléia foi classificada como pós-punção da dura-máter se apresentasse característica de piora com a posição sentada, tivesse localização occipital ou frontal e aumentasse com a tosse, esforço ou espirro. Dor nas costas foi considerada sintoma neurológico temporário (SNT) se ocorresse dor e/ou disestesia nas costas, nádegas e pernas após a recuperação, com solução dentro de 72 horas.
As médias de idade, peso, altura, IMC e duração do bloqueio foram comparadas por Análise de Variância, enquanto nível sensitivo e bloqueio motor pelo teste de Mood para medianas. O vetor de probabilidades dos níveis de satisfação do paciente do Grupo Iso foi contrastado com a média dos vetores dos dois outros grupos pelo método dos quadrados mínimos ponderados, e a unilateralidade da anestesia pelo teste Qui-quadrado para amostras independentes. O nível de significância adotado foi a = 0,05.
RESULTADOS
As características dos pacientes e a duração das intervenções cirúrgicas estão apresentadas na tabela I. Não houve diferença entre os grupos com relação à idade, índice de massa corporal (IMC), peso ou duração cirúrgica (Tabela I).
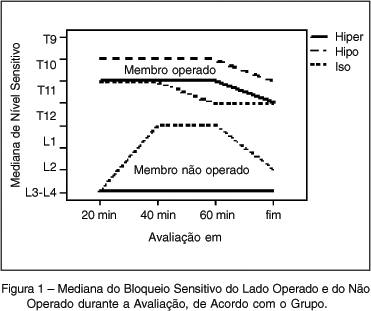
Os resultados da avaliação do bloqueio sensitivo estão na figura 1. Em todas as avaliações o bloqueio sensitivo do membro operado foi significativamente mais alto no Grupo Hipo que nos outros dois, com p < 0,05, assim como o bloqueio sensitivo no membro não operado foi, em todas as avaliações, exceto no final, mais alto no Grupo Iso que nos dois outros grupos, com p < 0,05, muito mais alto no membro operado em todos os grupos em todos os momentos, a mediana das diferenças de segmentos variando de 2 a 5 (p < 0,05), de acordo com verificação com o estilete da agulha. A duração média do bloqueio foi significativamente mais longa no Grupo Iso (2,94 ± 0,5 h) do que no Grupo Hiper (2,48 ± 0,38 h) e no Grupo Hipo (2,3 ± 0,36 h) (p < 0,05).
Durante a manutenção da posição de decúbito lateral (20 minutos) o bloqueio sensitivo foi exclusivamente unilateral em 31 pacientes do Grupo Iso (62%), 42 pacientes no Grupo Hiper (84%) e 45 pacientes no Grupo Hipo (90%). Após reposicionar o paciente em decúbito dorsal, o bloqueio sensitivo se redistribuiu para o lado não operado, e 40 minutos depois o bloqueio ainda se mantinha unilateral em 16 pacientes do Grupo Iso (32%), 42 pacientes do Grupo Hiper (84%) e 43 pacientes no Grupo Hipo (86%) (p < 0,05). O bloqueio sensitivo mais alto (aos 20 minutos) do Grupo Hipo foi significativamente mais alto que os outros dois grupos, que não diferiram entre si (p < 0,05).
A avaliação do bloqueio motor está representada na figura 2. Durante a posição lateral, o bloqueio motor foi completamente unilateral em 32 pacientes do Grupo Iso (64%), 43 pacientes no Grupo Hiper (86%) e 48 pacientes no Grupo Hipo (96%). Após recolocar os pacientes em decúbito dorsal, o bloqueio motor se redistribuiu para o lado não operado, e depois de 20 minutos nessa posição ainda se manteve unilateral em 14 pacientes no Grupo Iso (28%), 38 pacientes no Grupo Hiper (76%) e 40 pacientes no Grupo Hipo (80%) (p < 0,05).
O bloqueio unilateral aos 20 minutos foi conseguido em 62% dos pacientes do Grupo Iso, 84% no Grupo Hiper e 86% no Grupo Hipo. Aos 40 e 60 minutos, somente 28% dos pacientes do Grupo Iso, 76% dos pacientes do Grupo Hiper e 80% dos pacientes do Grupo Hipo permaneceram com bloqueio unilateral. Nenhum paciente necessitou de complementação com anestesia geral por falha da raquianestesia. A satisfação dos pacientes com a anestesia está apresentada na tabela II. As maiores satisfações foram dos Grupos Hiper e Hipo, em comparação com o Grupo Iso (p < 0,05).
Nenhum dos pacientes de todos os grupos necessitou de tratamento por hipotensão arterial ou bradicardia.
Nenhum paciente apresentou cefaléia pós-punção da dura-máter ou retenção urinária. Não houve queixa de dor nas costas, nas nádegas ou nas pernas nos três dias subseqüentes.
DISCUSSÃO
Neste estudo, 5 mg de bupivacaína hiperbárica e hipobárica proporcionaram adequada raquianestesia unilateral para intervenção cirúrgica de membro inferior. Maior número de pacientes teve bloqueio unilateral com baixa dose de bupivacaína hiperbárica (76%) e hipobárica (80%) do que com a bupivacaína isobárica (28%) durante o decúbito dorsal. Os pacientes ficaram muito satisfeitos com a técnica e não houve alterações hemodinâmicas.
O objetivo da raquianestesia unilateral foi induzir um bloqueio motor unilateral, melhorando o conforto do paciente, já que o bloqueio motor bilateral prolongado pode ser inconveniente, além de prevenir alterações hemodinâmicas. Vários fatores têm sido relacionados com resultados insatisfatórios da raquianestesia unilateral, incluindo a posição do paciente, o desenho da agulha, a velocidade da injeção, a quantidade de anestésico local injetada e a densidade da solução empregada em relação à do LCR 12. Embora se mantenha o paciente na posição lateral após a injeção, as soluções isobárica, hiperbárica e hipobárica podem influenciar a distribuição do anestésico no LCR, e o tempo de permanência na posição lateral é difícil de ser definido e é influenciado pela dose do anestésico local. Grandes doses (12 a 20 mg de bupivacaína) mostraram relevante migração do bloqueio, mesmo após uma hora em decúbito lateral 13, enquanto pequenas doses (5 a 8 mg bupivacaína) resultaram em bloqueio restrito somente após 10 a 15 minutos na posição lateral 14. O melhor resultado unilateral ocorreu quando se utilizou baixa dose de bupivacaína hiperbárica ou hipobárica e o paciente foi mantido em decúbito lateral por 15 a 20 minutos 15. Previamente usou-se baixa dose de bupivacaína hipobárica a 0,15% (5 mg) para intervenção cirúrgica ortopédica e os resultados indicaram que o melhor bloqueio unilateral se obtém quando o paciente se mantém na posição lateral por pelo menos 20 minutos 10. Neste estudo, o local de punção e a dose foram constantes e todos os pacientes permaneceram na posição lateral por 20 minutos.
A bupivacaína tem longa duração de ação. A densidade da bupivacaína isobárica 0,5% a 37°C é 0,9993 g.mL-116. Quando se optar por solução hiperbárica, a bupivacaína a 0,5% com glicose a 8% pode ser usada, e sua densidade em temperatura ambiente é de 1,0247 16. Quando a opção for por solução hipobárica, a bupivacaína a 0,15% é sugerida 10 (1,5 mL de bupivacaína isobárica a 0,5% e 3,5 mL de água destilada estéril para preparar 5 mL de bupivacaína a 0,15%) com densidade de 0,996 g.mL-1. A posição do paciente durante e imediatamente após a injeção do anestésico local influencia a distribuição do fármaco no espaço leptomeníngeo. Se for empregada uma solução mais densa ou menos densa que o LCR é, pelo menos teoricamente, possível controlar a distribuição do bloqueio espinal, porque a diferença do peso específico entre a solução hiperbárica e o LCR é maior que as diferenças entre as soluções hiperbárica e isobárica, e o uso da solução hiperbárica oferece um resultado mais previsível 15. Este estudo mostrou que os Grupos Hiper (76%) e Hipo (80%) tiveram resultado de bloqueios sensitivo e motor similar em todas as avaliações, enquanto o grupo isobárico teve apenas 62% de unilateralidade aos 20 minutos que diminuiu para 28% ao ser reposicionado em decúbito dorsal, o que está de acordo com trabalhos anteriores 15,17.
O fator mais importante que influenciou a distribuição unilateral da anestesia raquidiana parece ser a dose do anestésico local empregada. A redução da dose é crucial para restringir o bloqueio a um dos lados. Contudo, uma redução extrema pode aumentar o índice de falha da raquianestesia 18. Neste estudo foram usados 5 mg de bupivacaína em todos os grupos e foi obtido resultado satisfatório com as três soluções para bloqueio unilateral, sem uma falha sequer. O aumento da dose aumenta o tempo para recuperação do bloqueio 19.
Grandes variações em volume e concentração de anestésico local têm pequeno papel em sua dispersão no canal leptomeníngeo 20, enquanto a quantidade total de moléculas injetadas no canal espinal tem um papel mais importante. Neste estudo, com uma dose fixa de 5 mg em todos os grupos, o volume de bupivacaína isobárica e hiperbárica foi de 1 mL, enquanto o volume de bupivacaína hipobárica foi de 3,4 mL. O maior volume resultou em uma dispersão maior da anestesia.
Três tipos de agulha estão atualmente em uso: o modelo ponta de lápis (Whitacre e Sprotte), a ponta de lápis atraumática modificada (Atraucan®) e a agulha de ponta cortante (tipo Quincke). Alto nível de sucesso em raquianestesia unilateral tem sido relatado com agulhas 25G Whitacre 20 e 29G Quincke 21. O calibre da agulha parece estar mais especificamente relacionado com a incidência de efeitos colaterais, como cefaléia e dor lombar. O índice de sucesso em 61% (92/150 pacientes) submetidos a raquianestesia unilateral com agulha 27G Quincke demonstrou que pode ser boa indicação para esse tipo de bloqueio espinal, além de ter menor preço que as demais.
O bloqueio unilateral já foi relatado com baixa dose de bupivacaína hiperbárica ou hipobárica quando os pacientes foram mantidos 15 a 30 minutos na posição lateral. O nível do bloqueio com essas pequenas doses não parece se modificar após mudanças de decúbito mais tardias. Esse fato foi confirmado nessa observação com pequena dose de solução hiperbárica e hipobárica de bupivacaína mantendo-se o paciente na posição lateral por 20 minutos. Quando é empregada baixa dose de bupivacaína isobárica, o nível da unilateralidade se modifica pela movimentação, mesmo após 40 minutos da injeção. O mesmo ocorre quando doses maiores de bupivacaína hiperbárica ou isobárica são usadas 22,23. O resultado de 76% de raquianestesia unilateral com solução hiperbárica de bupivacaína é similar aos 68% 24 e 83% 15 já relatados; o resultado de 80% de raquianestesia unilateral com solução hipobárica de bupivacaína a 0,15% é maior que os 52% 4 e 24% 24 já mencionados, e o resultado de 28% de unilateralidade com a solução isobárica é menor que os 37% 15 já publicados.
Pequena dose de anestésico local injetada no espaço subaracnóideo provoca mínimas alterações hemodinâmicas, com grande estabilidade cardiovascular. A hipotensão arterial é uma complicação da raquianestesia, que ocorre em até 33% dos pacientes quando doses maiores são empregadas 25. O bloqueio unilateral, com qualquer das soluções, causa menos hipotensão arterial. Quando se comparam as alterações hemodinâmicas que ocorrem com os bloqueio unilateral e bilateral com a mesma dose de bupivacaína hiperbárica (8 mg), as freqüências de hipotensão arterial foram 22,4% e 5%, respectivamente 26. Com 7,5 mg de bupivacaína, hipotensão arterial foi observada em 1/25 pacientes no Grupo Hiper e 1/25 pacientes no Grupo Hipo, embora nenhum dos pacientes recebesse vasopressor profilático ou infusão venosa 24. Neste estudo com 5 mg de bupivacaína, nenhum dos pacientes desenvolveu hipotensão arterial.
Concluindo, 5 mg de bupivacaína isobárica, hiperbárica e hipobárica promoveram adequada anestesia para intervenção cirúrgica ortopédica com alta satisfação dos pacientes deste estudo. Embora o bloqueio unilateral tenha sido mais freqüente nos grupos que receberam solução de bupivacaína hiperbárica (76%) e hipobárica (80%), não houve diferença entre eles. Diferente das soluções hiperbárica e hipobárica, a solução isobárica de bupivacaína se move no LCR mesmo após 20 minutos, mantendo-se o bloqueio unilateral em apenas 28% dos pacientes.
Apresentado em 5 de dezembro de 2005
Aceito para publicação em 27 de fevereiro de 2007
- 01. Logan MR, McLure JH, Wildsmith JAW Plain bupivacaine with epinephrine. Anesthesia and analgesia. Br J Anaesth, 1986; 58:292-296.
- 02. Tuominen M, Kalso E, Rosenberg PH Effects of posture on the spread of spinal anaesthesia with isobaric 0.75% or 0.5% bupivacaine. Br J Anaesth, 1982;54:313-318.
- 03. Casati A, Fanelli G, Cappelleri G et al. Does speed of intrathecal injection affect the distribution of 0.5% hyperbaric bupivacaine? Br J Anaesth, 1998;81:355-357.
- 04. Kuusniemi KS, Pihlajamaki KK, Pitkanen MT et al. A low-dose hypobaric bupivacaine spinal anesthesia for knee arthroscopies. Reg Anesth, 1997;22:534-538.
- 05. Hartmann B, Junger A, Klasen J et al. The incidence and risk factors for hypotension after spinal anesthesia induction: an analysis of automated data collection. Anesth Analg, 2002; 94:1521-1529.
- 06. Pittoni G, Toffoletto F, Calcarella G et al. Spinal anesthesia in outpatient knee surgery: 22-gauge versus 25-gauge Sprotte needle. Anesth Analg, 1995;81:73-79.
- 07. Casati A, Fanelli G, Berti M et al. Cardiac performance during unilateral lumbar spinal block after crystalloid preaload. Can J Anaesth, 1997;44:623-628.
- 08. Vaghadia H Spinal anaesthesia for outpatients: controversies and new techniques. Can J Anaesth, 1998;45:R64-R75.
- 09. Enk D Unilateral spinal anaesthesia: gadget or tool? Curr Opin Anaesthesiol, 1998;11:511-515.
- 10. Imbelloni LE, Beato L, Gouveia MA Raquianestesia unilateral com bupivacaína hipobárica. Rev Bras Anestesiol, 2002; 52:542-545.
- 11. Bromage PR A comparison of the hydrochloride and carbon dioxide salts of lidocaine and prilocaine in epidural analgesia. Acta Anaesthesiol Scand, 1965;16:(Suppl):55-69.
- 12. Casati A, Fanelli G Unilateral spinal anestesia. State of the art. Minerva Anestesiol, 2001;67:855-862.
- 13. Povey HM, Jacobsen J, Westergaard-Nielsen J Subarachnoid analgesia with hyperbaric 0.5% bupivacaine: effect of 60-min period of sitting. Acta Anaesthesiol Scand, 1989;33:295-297.
- 14. Esmaoglu A, Boyaci A, Ersoy O et al. Unilateral spinal anaesthesia with hyperbaric bupivacaine. Acta Anaesthesiol Scand, 1998;42:1083-1087.
- 15. Kuusniemi KS, Pihlajamaki KK, Pitkanen MT A low dose of plain or hyperbaric bupivacaína for unilateral spinal anesthesia. Reg Anesth Pain Med, 2000;25:605-610.
- 16. Cangiani LM Determinação da densidade e da baricidade das misturas para anestesia subaracnóidea. Rev Bras Anestesiol, 2000;50:92-94.
- 17. Imbelloni LE, Beato L, Gouveia MA Baixas doses de bupivacaína a 0,5% isobárica para raquianestesia unilateral. Rev Bras Anestesiol 2004;54:423-430.
- 18. Tanasichuk MA, Schultz EA, Matthews JH et al. Spinal hemianalgesia: an evaluation of method, its applicability, and influence on the incidence of hypotension. Anesthesiology, 1961; 22:74-85.
- 19. Ben-David B, Levin H, Solomon E et al. Spinal bupivacaine in ambulatory surgery: the effect of saline dilution. Anesth Analg 1996;83:716-720.
- 20. Stienstra R, Green NM Factors affecting the subarachnoid spread of local anesthetic solution. Reg Anesth, 1991;16:1-6.
- 21. Meyer J, Enk D, Penner M Unilateral spinal anesthesia using low-flow injection through a 29-gauge Quincke needle. Anesth Analg, 1996;82:1188-1191.
- 22. Niemi L, Tuominen M, Pitkanen M et al. Effect of late posture change on the level of spinal anaesthesia with plain bupivacaine. Br J Anaesth, 1993;71:807-809.
- 23. Lotz SMN, Crosgnac M, Katayama M et al. Anestesia subaracnóidea com bupivacaína 0,5% hiperbárica: Influência do tempo de permanência em decúbito lateral sobre a dispersão cefálica. Rev Bras Anestesiol, 1992;42:257-264.
- 24. Kaya M, Oguz S, Aslan K et al. A low-dose bupivacaine: a comparison of hyperbaric and hypobaric solutions for unilateral spinal anesthesia. Reg Anesth Pain Med, 2004;29:17-22.
- 25. Carpenter RL, Caplan RA, Brown Dl et al. Incidence and risk factors for side effects of spinal anesthesia. Anesthesiology, 1992;76:906-916.
- 26. Casati A, Fanelli G, Aldegheri G et al. Frequency of hypotension during conventional or asymmetric hyperbaric spinal block. Reg Anesth Pain Med, 1999;24:214-219.
Datas de Publicação
-
Publicação nesta coleção
10 Maio 2007 -
Data do Fascículo
Jun 2007
Histórico
-
Recebido
05 Dez 2005 -
Aceito
27 Fev 2007