Resumos
JUSTIFICATIVA E OBJETIVOS: O CEROF-HC é uma instituição pública especializada em oftalmologia. A realização de bloqueios anestésicos para intervenções cirúrgicas oftálmicas é prática comum e eficiente. Como técnica não é isenta de riscos, há possibilidade de perfuração de meninges e a injeção de anestésico local (AL) na região do sistema nervoso central (SNC). O objetivo deste relato foi mostrar um caso de anestesia do tronco encefálico como complicação do bloqueio oftálmico e chamar a atenção para a profilaxia do acidente e o tratamento das complicações. RELATO DO CASO: Paciente do sexo feminino, 60 anos, ASA II, com diagnóstico de catarata grau II, indicada para facectomia com implante de lente intra-ocular no olho direito. Histórico clínico de hipertensão arterial e antecedente de vitrectomia. Exames físicos, laboratoriais e cardiológicos normais. Foi realizado bloqueio retrobulbar extraconal, com anestésico local (lidocaína e bupivacaína) e hialuronidase (volume total de 5 mL). Imediatamente após, a paciente apresentou apnéia e perda da consciência. Foi tratada com intubação traqueal (IOT) e ventilação mecânica, mantendo-se estável. Foi realizada a operação. Começou a se movimentar 30 minutos após IOT, recuperando-se totalmente, sem apresentar qualquer seqüela. CONCLUSÕES: O bloqueio oftálmico, apesar de seguro, não é isento de riscos. O principal fator de risco é a inadequada realização da técnica anestésica. O anestésico local (AL), no bloqueio oftálmico, pode atingir o SNC por punção inadvertida da artéria oftálmica ou por punção das meninges que envolvem o nervo óptico, com a dispersão para o espaço subaracnóideo. Embora rara, pode levar a complicação grave, com parada respiratória, que, se não diagnosticada e tratada prontamente, pode ser fatal. São apresentadas as possibilidades de ocorrência dessa complicação, assim como a discussão da nomenclatura dos bloqueios anestésicos realizados em oftalmologia. Ressalta-se a importância do conhecimento desta e de outras complicações pela equipe cirúrgica, com necessidade de preparo e de monitorização adequada para que se diagnostique a possível complicação e se instale prontamente o tratamento, objetivando riscos mínimos para o paciente.
CIRURGIA, Oftálmica; COMPLICAÇÕES; TÉCNICAS ANESTÉSICAS, Regional
JUSTIFICATIVA Y OBJETIVOS: El CEROF-HC es una institución pública especializada en oftalmología. La realización de bloqueos anestésicos para intervenciones quirúrgicas oftálmicas es una práctica común y eficiente. Como técnica no está exenta de riesgos, existe la posibilidad de perforación de meninges y la inyección de anestésico local (AL) en la región del sistema nervioso central (SNC). El objetivo de este relato fue mostrar un caso de anestesia del tronco encefálico como complicación del bloqueo oftálmico y destacar la profilaxis del accidente y el tratamiento de las complicaciones. RELATO DE CASO: Paciente del sexo femenino, 60 años, ASA II, con diagnóstico de catarata grado II, indicada para facectomía con implante de lente intraocular en el ojo derecho. Hoja clínica de hipertensión arterial y antecedente de vitrectomía. Exámenes físicos, laboratoriales y cardiológicos normales. Fue realizado bloqueo retrobulbar extraconal con anestésico local (lidocaína y bupivacaína) e hialuronidasis (volumen total de 5 mL). Inmediatamente después, la paciente presentó apnea y pérdida de la conciencia. Fue tratada con intubación traqueal (IOT) y ventilación mecánica, manteniéndose estable. Se realizó la operación. Empezó a moverse 30 minutos después del IOT, recuperándose totalmente sin presentar ninguna secuela. CONCLUSIONES: El bloqueo oftálmico, a pesar de seguro, no está exento de riesgos. El principal factor de riesgo es la inadecuada realización de la técnica anestésica. El anestésico local (AL), en el bloqueo oftálmico, puede alcanzar el SNC por punción inadvertida de la arteria oftálmica o por punción de las meninges que envuelven el nervio óptico, con la dispersión para el espacio subaracnoideo. Aunque sea rara, puede conllevar a complicación grave, con parada respiratoria, que, si no se diagnostica y se trata rápidamente, puede ser fatal. Se presentan las posibilidades de esta complicación, y la discusión de la nomenclatura de los bloqueos anestésicos realizados en oftalmología. Se destaca la importancia del conocimiento de esta y de otras complicaciones por el equipo quirúrgico, con necesidad de preparación y monitorización adecuada para que se diagnostique la posible complicación y se instale rápidamente el tratamiento, objetivando los riesgos mínimos para el paciente.
BACKGROUND AND OBJECTIVES: The CEROF-HC is a public hospital specialized in ophthalmology. Anesthetic blocks for ophthalmic surgeries are common and effective. But the technique is not devoid of risks, and there is the possibility of meningeal perforation and injection of the local anesthetic (LA) in the central nervous system (CNS). The objective of this study was to report a case of brainstem anesthesia as a complication of the ophthalmologic regional anesthesia, stress the importance of preventing this accident, and discuss the treatment. CASE REPORT: A female patient, 60 years old, ASA II, with a diagnosis of grade II cataract, was scheduled for a facectomy and implantation of intraocular lens in the right eye. The patient had a past medical history of hypertension and vitrectomy. Physical exam, laboratory and cardiologic exams were normal. An extraconal retrobulbar block was performed with local anesthetic (lidocaine and bupivacaine) and hyaluronidase (total volume of 5 mL). Immediately after, the patient developed apnea and loss of consciousness. She was treated with tracheal intubation and mechanical ventilation, remaining stable. The surgery was performed as planned. Thirty minutes after the intubation, the patient began to move, recovering completely, without deficits. CONCLUSIONS: Although safe, ophthalmic block is not devoid of risks. The main risk factor is improper anesthetic technique. In the ophthalmic block, the local anesthetic (LA) can reach the CNS by inadvertently puncturing the ophthalmic artery or the meninges that surround the optic nerve, with dispersion to the subarachnoid space. Although rare, it can lead to a severe complication with respiratory arrest that can be fatal if it is not diagnosed promptly. Here we present the possibilities of such a complication, and discuss the nomenclature of anesthetic blocks used in ophthalmology. The importance of the knowledge of this and other complications by the surgical team is paramount, as well as the preparation and adequate monitoring to diagnose and treat immediately this complication to minimize the risks to the patient.
ANESTHETIC TECHNIQUES, Regional; COMPLICATIONS; SURGERY, Ophthalmic
INFORMAÇÃO CLÍNICA
Anestesia do tronco encefálico após bloqueio retrobulbar extraconal. É possível evitar? Relato de caso* * Recebido do CET do Hospital das Clínicas da Universidade Federal de Goiás (HC-UFG) e Centro de Referência em Oftalmologia da UFG CEROF/HC. Goiânia, GO
Anestesia del tronco encefálico después de bloqueo retrobulbar extraconal. ¿Se puede evitar? Relato de caso
Haroldo Maciel CarneiroI; Bruno OliveiraII; Marcos P. ÁvilaIII; Onofre Alves Neto, TSAIV
ICoordenador do Serviço de Anestesiologia do CEROF-HC; Membro do CET/SBA do Hospital das Clínicas da UFG; Mestrando em Ciências da Saúde pela UFG
IIME3 do CET-SBA do Hospital das Clínicas da UFG
IIIProfessor Titular de Oftalmologia da UFG; Chefe do CEROF-HC
IVProfessor Adjunto de Anestesia da UFG; Responsável pelo CET/SBA do Hospital das Clínicas da UFG
Endereço para correspondência Endereço para Correspondência: Dr. Haroldo Maciel Carneiro Rua T-37, 3280/300 Ed. Mares do Sul Setor Bueno 74230-020 Goiânia, GO E-mail: haroldo62@hotmail.com
RESUMO
JUSTIFICATIVA E OBJETIVOS: O CEROF-HC é uma instituição pública especializada em oftalmologia. A realização de bloqueios anestésicos para intervenções cirúrgicas oftálmicas é prática comum e eficiente. Como técnica não é isenta de riscos, há possibilidade de perfuração de meninges e a injeção de anestésico local (AL) na região do sistema nervoso central (SNC). O objetivo deste relato foi mostrar um caso de anestesia do tronco encefálico como complicação do bloqueio oftálmico e chamar a atenção para a profilaxia do acidente e o tratamento das complicações.
RELATO DO CASO: Paciente do sexo feminino, 60 anos, ASA II, com diagnóstico de catarata grau II, indicada para facectomia com implante de lente intra-ocular no olho direito. Histórico clínico de hipertensão arterial e antecedente de vitrectomia. Exames físicos, laboratoriais e cardiológicos normais. Foi realizado bloqueio retrobulbar extraconal, com anestésico local (lidocaína e bupivacaína) e hialuronidase (volume total de 5 mL). Imediatamente após, a paciente apresentou apnéia e perda da consciência. Foi tratada com intubação traqueal (IOT) e ventilação mecânica, mantendo-se estável. Foi realizada a operação. Começou a se movimentar 30 minutos após IOT, recuperando-se totalmente, sem apresentar qualquer seqüela.
CONCLUSÕES: O bloqueio oftálmico, apesar de seguro, não é isento de riscos. O principal fator de risco é a inadequada realização da técnica anestésica. O anestésico local (AL), no bloqueio oftálmico, pode atingir o SNC por punção inadvertida da artéria oftálmica ou por punção das meninges que envolvem o nervo óptico, com a dispersão para o espaço subaracnóideo. Embora rara, pode levar a complicação grave, com parada respiratória, que, se não diagnosticada e tratada prontamente, pode ser fatal. São apresentadas as possibilidades de ocorrência dessa complicação, assim como a discussão da nomenclatura dos bloqueios anestésicos realizados em oftalmologia. Ressalta-se a importância do conhecimento desta e de outras complicações pela equipe cirúrgica, com necessidade de preparo e de monitorização adequada para que se diagnostique a possível complicação e se instale prontamente o tratamento, objetivando riscos mínimos para o paciente.
Unitermos: CIRURGIA, Oftálmica: catarata; COMPLICAÇÕES: parada respiratória; TÉCNICAS ANESTÉSICAS, Regional: bloqueio peribulbar, bloqueio retrobulbar extraconal.
RESUMEN
JUSTIFICATIVA Y OBJETIVOS: El CEROF-HC es una institución pública especializada en oftalmología. La realización de bloqueos anestésicos para intervenciones quirúrgicas oftálmicas es una práctica común y eficiente. Como técnica no está exenta de riesgos, existe la posibilidad de perforación de meninges y la inyección de anestésico local (AL) en la región del sistema nervioso central (SNC). El objetivo de este relato fue mostrar un caso de anestesia del tronco encefálico como complicación del bloqueo oftálmico y destacar la profilaxis del accidente y el tratamiento de las complicaciones.
RELATO DE CASO: Paciente del sexo femenino, 60 años, ASA II, con diagnóstico de catarata grado II, indicada para facectomía con implante de lente intraocular en el ojo derecho. Hoja clínica de hipertensión arterial y antecedente de vitrectomía. Exámenes físicos, laboratoriales y cardiológicos normales. Fue realizado bloqueo retrobulbar extraconal con anestésico local (lidocaína y bupivacaína) e hialuronidasis (volumen total de 5 mL). Inmediatamente después, la paciente presentó apnea y pérdida de la conciencia. Fue tratada con intubación traqueal (IOT) y ventilación mecánica, manteniéndose estable. Se realizó la operación. Empezó a moverse 30 minutos después del IOT, recuperándose totalmente sin presentar ninguna secuela.
CONCLUSIONES: El bloqueo oftálmico, a pesar de seguro, no está exento de riesgos. El principal factor de riesgo es la inadecuada realización de la técnica anestésica. El anestésico local (AL), en el bloqueo oftálmico, puede alcanzar el SNC por punción inadvertida de la arteria oftálmica o por punción de las meninges que envuelven el nervio óptico, con la dispersión para el espacio subaracnoideo. Aunque sea rara, puede conllevar a complicación grave, con parada respiratoria, que, si no se diagnostica y se trata rápidamente, puede ser fatal. Se presentan las posibilidades de esta complicación, y la discusión de la nomenclatura de los bloqueos anestésicos realizados en oftalmología. Se destaca la importancia del conocimiento de esta y de otras complicaciones por el equipo quirúrgico, con necesidad de preparación y monitorización adecuada para que se diagnostique la posible complicación y se instale rápidamente el tratamiento, objetivando los riesgos mínimos para el paciente.
INTRODUÇÃO
O Centro de Referência em Oftalmologia da Universidade Federal de Goiás (CEROF-UFG) é uma instituição pública ligada ao Hospital das Clínicas da UFG, direcionada ao atendimento exclusivo de pacientes do Sistema Único de Saúde (SUS) na área de oftalmologia. Nele são ministradas disciplinas da área de oftalmologia nos cursos de graduação e pós-graduação. É o local de treinamento dos residentes de Anestesiologia, onde são realizadas mais de 4.000 intervenções cirúrgicas oftálmicas por ano, com anestesias realizadas por anestesiologistas. O bloqueio anestésico de eleição é a anestesia retrobulbar extraconal (ARBE).
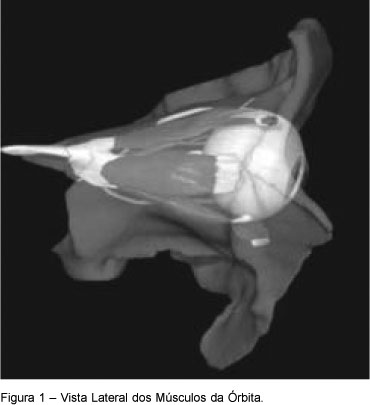
A órbita é uma cavidade em forma de pirâmide quadrangular, com o ápice na porção posterior, e a base na sua abertura anterior. É preenchida por tecido adiposo que protege o globo ocular situado na sua parte anterior. Os músculos retos do olho são quatro: inferior, superior, lateral e medial. Eles se inserem no vértice da órbita em um tendão comum, denominado tendão de Zinn, projetam-se para a parte anterior e se fundem à cápsula de Tenon, ao nível do eixo equatorial do globo ocular (Figura 1). Esses músculos formam um cone muscular, dividindo o espaço retrobulbar em intraconal (dentro do cone) e extraconal (fora do cone). No interior desse cone muscular encontra-se a maior parte das inervações sensitivas e motoras do globo ocular, bem como suas principais artérias. O nervo óptico localiza-se no centro desse cone e é envolto pelas três camadas meníngeas, caracterizando-se como uma extensão extracraniana do espaço subaracnóideo.
A anestesia retrobulbar (ARB) é caracterizada pela injeção de pequenos volumes de anestésico local (AL) no espaço retrobulbar intraconal (3 a 5 mL). Técnica de grande utilização em operações oftálmicas no passado, chama a atenção pelos riscos inerentes da presença da agulha próximo ao nervo óptico e à artéria oftálmica 1. São descritas complicações como lesão do nervo óptico, perfuração do globo ocular, hemorragia retrobulbar e injeção do AL na bainha do nervo óptico 2-7. Embora raras, essas complicações apresentam riscos tanto à visão quanto à vida do paciente.
A anestesia peribulbar (APB), descrita por Davis e Mendel 3, em 1986, surgiu como opção de um bloqueio oftálmico mais seguro, sem que houvesse perda na qualidade da anestesia. Preconiza a localização da agulha no espaço retrobulbar extraconal. Por isso, o volume anestésico injetado deve ser maior do que na ARB, com finalidade de que se difunda dentro do cone muscular e proporcione anestesia e acinesia adequadas do globo ocular. Seja na sua técnica inicial, descrita como punção dupla, ínfero-lateral e supero-medial, seja em uma de suas diversas variações, a APB ganhou a preferência da maioria de anestesiologistas e oftalmologistas, sobretudo pela vantagem teórica em termos de segurança, em relação à ARB.
Com a evolução das técnicas cirúrgicas em oftalmologia, a punção superior foi progressivamente abandonada, pelos riscos relacionados com as múltiplas punções 1, passando a ser realizada, quase sempre, como complemento das punções inferiores, quando estas proporcionam bloqueios com insuficiente acinesia e/ou anestesia do globo ocular. Com melhor conhecimento da anatomia da órbita, passou a ser sugerido o uso de agulhas menores, no máximo 30 mm de comprimento, para uma execução mais segura da APB, diminuindo a probabilidade de se atingir estruturas orbitárias 4. Vários nomes são dados à anestesia peribulbar, como anestesia peribulbar posterior, periconal e retrobulbar extraconal. Isso se deve ao fato de ser uma técnica realizada às cegas e, por isso, não se pode afirmar com certeza a posição exata da ponta da agulha. Neste artigo, utiliza-se a denominação anestesia retrobulbar extraconal (ARBE), por se considerar que a agulha sempre ultrapassa o eixo equatorial do globo ocular, posicionando-se atrás do mesmo. Ripart e col. 5 questionaram a existência de um septo membranoso intermuscular separando anatomicamente os espaços intra- e extraconal, sugerindo ser o retrobulbar um espaço único.
Apesar da sua aparente segurança, não existe confirmação de que a ARBE tenha menor risco de complicações do que a ARB 6. Casos de perfuração do globo ocular, hemorragia retrobulbar e injeção do AL na bainha do nervo óptico são descritos 7-8, quando da realização do bloqueio ARBE, utilizando-se agulhas com mais de 30 mm de comprimento.
Por isso, agulhas menores passaram a ser utilizadas. As agulhas de 25 mm de comprimento são hoje as preferidas para a realização da ARBE por grande parte dos profissionais. Agulhas mais longas oferecem um risco maior de complicações, enquanto agulhas menores têm maior necessidade de complementação dos bloqueios 9.
O presente caso descreve uma anestesia do tronco encefálico do SNC por presumida injeção do AL na bainha do nervo óptico, quando da tentativa de se realizar uma ARBE, com punção única ínfero-lateral modificada ¹º, com uma agulha 25 ´ 7 mm, ressaltando a importância do seu diagnóstico e pronto-atendimento. Este é o primeiro caso descrito na literatura desse tipo de complicação, utilizando-se agulhas menores do que 30 mm.
RELATO DO CASO
Paciente do sexo feminino, 60 anos, estado físico ASA II, com hipertensão arterial sistêmica, em uso de captopril 25 mg, ao dia, sem outras comorbidades. Apresentava como antecedente cirúrgico uma vitrectomia no olho direito (OD) há um ano, sem intercorrências anestésicas.
Com o diagnóstico de catarata grau II, foi indicada facectomia por facoemulsificação, com implante de lente intra-ocular no OD. O comprimento axial do olho da paciente, medido pela ecobiometria, foi de 22,71 mm.
Iniciou-se o procedimento anestésico com punção venosa periférica, com cateter 20G e infusão de solução glicosada a 5%. Administrou-se oxigênio sob cateter nasal, com fluxo de 2 L.min-1. A paciente foi monitorizada com cardioscopia contínua na derivação DII, oximetria de pulso (SpO2) e medida da pressão arterial (PA) não-invasiva. A PA inicial foi de 140 ´ 80 mmHg e a freqüência cardíaca (FC) era de 70 batimentos por minuto.
Após sedação com 5 mg de diazepam e 25 µg de fentanil, foi feita assepsia da região com álcool a 70%, seguida de punção orbitária única, ínfero-lateral modificada com o uso de agulha de 25 ´ 7 mm, inicialmente perpendicular à pele nos primeiros 10 mm e, após, com angulação súpero-medial, introduzindo-se toda a agulha (Figura 2). Em seguida, procedeu-se à injeção de uma solução anestésica contendo 1 mL de lidocaína a 2% e 4 mL de bupivacaína a 0,75%, contendo hialuronidase na concentração de 20 U.mL-1.
Imediatamente após a injeção da solução anestésica, a paciente apresentou apnéia e redução do nível de consciência, não respondendo a estímulos verbais. Foi iniciada a ventilação manual com máscara facial, utilizando-se oxigênio a 100%. A oximetria de pulso se manteve entre 94% e 99%, a PA em 200 ´ 120 mmHg e a FC em 150 bpm, sendo observada, neste momento, midríase fotoplégica bilateral. Foi administrado captopril 25 mg por via sublingual.
Após 5 minutos de ventilação manual, foi realizada a intubação traqueal (IOT) sob laringoscopia direta, observando-se arreflexia total da paciente. Iniciou-se ventilação mecânica com oxigênio a 100%. Após 20 minutos, a paciente apresentava-se com a PA de 130 ´ 80 mmHg, FC de 90 bpm e SpO2 de 99%. Diante desse quadro foi, então, consentida a realização do procedimento cirúrgico proposto. Trinta minutos após a IOT, a paciente apresentou movimentos da cabeça e dos membros. Foi administrado propofol (70 mg) por via venosa em bolus e adicionado isoflurano, em vaporizador universal, ao oxigênio, para manutenção do plano anestésico.
A operação teve duração total de 30 minutos, sem intercorrências. A paciente foi extubada 30 minutos após, apresentando-se consciente, sem déficit motor, com amnésia total dos fatos transcorridos após a realização do bloqueio.
Foi encaminhada à Sala de Recuperação Pós-Anestésica, onde permaneceu por duas horas, completamente lúcida e hemodinamicamente estável. Foram dadas as explicações dos fatos acontecidos e as devidas orientações para a paciente e o seu acompanhante.
Foi reavaliada no dia seguinte, não sendo observada nenhuma seqüela neurológica. O exame oftalmológico completo (biomicroscopia, tonometria de aplanação e oftalmoscopia indireta) estava normal para o primeiro dia de pósoperatório, indicando lente intra-ocular de câmara posterior bem posicionada. O exame neurooftalmológico revelou que a contração pupilar estava normal. Realizou-se ultra-sonografia do olho operado, sem nenhuma alteração (Figura 3). Realizada tomografia computadorizada da órbita, nas incidências axial e coronal, com e sem contraste. Não foi evidenciada nenhuma alteração anatômica da órbita, globo ocular ou estruturas orbitárias, que poderiam caracterizar a paciente como de maior risco do que a população em geral, para realização de bloqueio oftálmico (Figuras 4 e 5). Nesse momento, a paciente recebeu alta hospitalar.
DISCUSSÃO
Embora variações anatômicas possam caracterizar um risco aumentado para as complicações dos bloqueios oftálmicos, o principal fator de risco é a inadequada realização da técnica proposta 12. A experiência de quem executa a ARBE e a rígida observação das medidas que diminuem o risco de complicações são determinantes no sucesso dessa técnica anestésica (Quadro I).
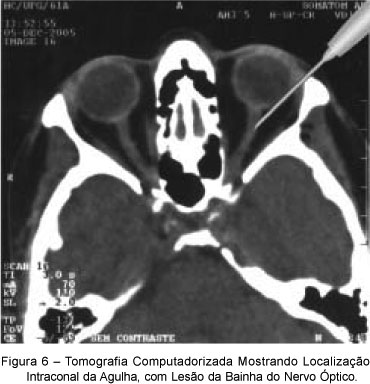
O AL pode atingir o SNC, quando da realização do bloqueio oftálmico, por dois mecanismos: pela punção inadvertida da artéria oftálmica ou pela punção não-intencional das meninges que envolvem o nervo óptico (Figura 6), com dispersão do AL para o espaço subaracnóideo 13. Nessa condição, tem-se, na dependência do volume e da concentração do AL, inicialmente, midríase fotoplégica bilateral, confusão mental e hiperatividade simpática, podendo evoluir para a anestesia do tronco encefálico (Figura 7), com parada respiratória. Mais raramente, o próprio anestésico pode atingir uma extensão variável do tronco espinhal, acrescentando-se aos sinais já descritos hipotensão arterial, bradicardia e tetraparesia.
A incidência de parada respiratória em bloqueios oftálmicos é rara. Há descrição de que na ARB ao se introduzir a agulha a mais de 40 mm de profundidade, em 11% dos casos é possível se atingir o forame óptico 4. Um outro autor descreve 16 casos de parada respiratória, num total de 6.000 ARB 13. Há um caso descrito de parada respiratória, após a realização de uma APB, com agulha de 30 mm, em que os autores recomendaram a introdução da agulha de tamanho não superior a 30 mm, visando diminuir estes riscos 9.
O tratamento da complicação deve se iniciar logo após o diagnóstico, na dependência do quadro clínico apresentado, variando desde oferta de oxigênio 100% e da manutenção dos sinais vitais até à IOT com respiração controlada. A evolução, em geral, é favorável, com a remissão completa dos sintomas em algumas horas, como nesse caso. Não há consenso quanto à necessidade de suspensão da intervenção cirúrgica diante dessa complicação, nem quanto ao período ideal de internação desses pacientes.
No presente caso, o quadro clínico foi compatível com a dispersão do AL no espaço subaracnóideo, com anestesia do tronco encefálico, inconsciência e parada respiratória. A ausência de hipotensão arterial, bradicardia e movimentação da cabeça e dos membros da paciente 35 minutos após a administração do anestésico sugerem não ter havido anestesia da medula espinhal.
A intenção inicial era realizar um bloqueio extraconal. No entanto, diante da complicação apresentada, presume-se que houve penetração inadvertida do espaço intraconal. Somente dessa forma poderia haver lesão da camada meníngea que envolve o nervo óptico, cujo trajeto se faz na porção central do cone formado pelos músculos extrínsecos do olho (Figura 4). Em bloqueio retrobulbar extraconal, com agulha de 25 mm, é improvável que se atinja o vértice da órbita, pois a distância entre este e o rebordo orbitário inferior, local de introdução da agulha, é superior a 42 mm 4.
É comum o questionamento da possibilidade de se afirmar com segurança se o bloqueio é realmente intra- ou extraconal, com técnicas realizadas às cegas 16; ou mesmo se existiria uma membrana entre os músculos do olho separando, anatomicamente, esses espaços 5-12. A afirmação de que a agulha de 25 mm seria a mais segura para a realização da ARBE 9 deve ser questionada. Novas opções devem ser avaliadas na intenção de realizar este bloqueio com mais segurança.
O anestesiologista deve estar atento às possíveis complicações relacionadas com a ARBE, inclusive à possibilidade de se atingir o nervo óptico, mesmo com agulhas de 25 mm. Devido aos riscos potenciais, reafirma-se a necessidade de uma monitorização criteriosa dos pacientes submetidos à anestesia em procedimentos cirúrgicos oftalmológicos. Assim como a obrigatoriedade da presença de um profissional apto, não só em reconhecer imediatamente a complicação, mas também de atuar com a rapidez necessária para que esta não se transforme em risco de vida para o paciente.
Como complicação rara e mesmo utilizando-se agulhas de 25 mm de tamanho para sua realização, é um risco que pode ser previsto, embora impossível de se evitar, devendo, pois, todos estarem preparados para o tratamento de suas conseqüências.
Diante do exposto e contrariando as orientações do The Royal College of Anaesthetists and the Royal College of Ophthalmologists 17, é sugerido que, independentemente de quem irá executar o bloqueio oftálmico e, mesmo na ausência de sedação, é essencial a presença do anestesiologista nesse tipo de anestesia, para proporcionar segurança adequada aos pacientes.
Apresentado em 20 de julho de 2006
Aceito para publicação em 18 de abril de 2007
- 01. Gillart T, Dualé C, Curt I Ophthalmic regional anasthesia. Curr Opin Anaesthesiol, 2002;15:503-509.
- 02. Hamilton RC A discourse on the complications of retrobulbar and peribulbar blocked. Am J Ophtalmol, 2000,35:363-372.
- 03. Davis DB 2nd, Mandel MR Posterior peribulbar anesthesia: an alternative to retrobulbar anesthesia. J Cataract Refract Surg, 1986,12:182-184.
- 04. Katsev DA, Drews RC, Rose BT An anatomic study of retrobulbar needle path length. Ophthalmology, 1989,96:1221-1224.
- 05. Ripart J, Lefrant JY, de la Coussaye JE et al. Peribulbar versus retrobulbar anesthesia for ophthalmic surgery: an anatomical comparison of extraconal and intraconal injections. Anesthesiology, 2001;94:56-62.
- 06. Freitas ACH, Espirandelli LC Parada respiratória após bloqueio peribulbar. Relato de caso. Rev Bras Anestesiol, 1997; 47:134-137.
- 07. Gunja N, Varshney K Brainstem anaesthesia after retrobulbar block: a rare cause of coma presenting to the emergency department. Emerg Med Australas, 2006;18:83-85.
- 08. Davis 2nd DB, Mandel MR Efficacy and complication rate of 16.244 consecutive peribulbar blocks. A prospective multicenter study. J Cataract Refract Surg, 1994;20:327-337.
- 09. nan den Berg AA An audit of peribulbar blockade using 15 mm, 25 mm and 37,5 mm needles, and sub-Tenons injection. Anaesthesia, 2004;59:775-780.
- 10. Habib NE, Balmer HG, Hocking G Efficacy and safety of sedation with propofol in peribulbar anaesthesia. Eye, 2002; 16:60-62.
- 11. Kallio H, Rosenberg PH Advances in ophthalmic regional anaesthesia. Best Pract Res Clin Anaesthesiol, 2005;19:215-227.
- 12. Ripart J, Nouvellon E, Chaumeron A Regional anesthesia for eye surgery. Reg Anesth Pain Med, 2005;30:72-82.
- 13. Nicoll JM, Acharya PA, Ahlen K et al. Central nervous system complications after 6.000 retrobulbar block. Anesth Analg, 1987; 66:1298-1302.
- 14. Unsöld R, Stanley JA, DeGroot J The CT-topography of retrobulbar anesthesia: anatomic-clinical correlation of complications and suggestion of a modified technique. Albrecht Von Graefes Arch Klin Exp Ophthalmol, 1981;217:125-136.
- 15. Pautler SE, Grizzard WS, Thompson LN et al. Blindness from retrobulbar injection into the optic nerve. Ophthalmic Surg, 1986;17:334-337.
- 16. Venkastesan VG, Smith A What´s new in ophthalmic anaesthesia? Curr Opin Anaesthesiol, 2002;15:615-620.
-
17Royal College of Anaesthetists and Royal College of Ophtalmologists – Local Anaesthesia for Intraocular Surgery An authoritatitive guideline on the preoperative management of these patients. London, 2001.
Datas de Publicação
-
Publicação nesta coleção
31 Jul 2007 -
Data do Fascículo
Ago 2007
Histórico
-
Recebido
20 Jul 2006 -
Aceito
18 Abr 2007