Resumos
OBJETIVO: Verificar a ocorrência e os fatores de risco associados à hospitalização de um grupo de crianças asmáticas e realizar diagnóstico da assistência à saúde desses pacientes. MÉTODOS: Foram estudados 325 pacientes (crianças e adolescentes) asmáticos, registrados em um ambulatório de referência, sendo que 202 já haviam sido hospitalizados. O diagnóstico da assistência prestada foi feito por meio de formulário que abordou características gerais das hospitalizações e fatores biológicos, demográficos, socioeconômicos e os relacionados à asma. Análises univariada e multivariada foram empregadas para verificar a associação entre variáveis independentes e a ocorrência de hospitalização. RESULTADOS: Dos pacientes estudados, 62,2% já haviam sido hospitalizados durante sua moléstia, 64,9% iniciaram crises, e 60,9% se internaram no primeiro ano de vida. A maioria (76,0%) apresentava formas clínicas moderadas e graves. Apesar disto, 94,2% não estavam em uso de drogas profiláticas, recebendo assistência apenas durante o episódio agudo. Nenhum dos pacientes se encontrava vinculado à atenção primária para controle periódico da doença e profilaxia com corticosteróides inalados. Os familiares (97,8%) não dispunham de conhecimentos básicos necessários ao manejo da asma. Os principais fatores de risco para hospitalização foram: a idade de início dos sintomas antes de 12 meses de idade (OR=3,20, IC95%, 1,55-6,61) ou entre 12 e 24 meses (OR=3,89, IC95%, 1,62-9,36), a escolaridade materna inferior a sete anos de estudos (OR=3,06, IC95%, 1,62-5,76), a gravidade da doença (OR=2,32, IC95%, 1,36-3,96), o número de consultas a serviços de urgência igual ou superior a duas vezes por mês (OR=2,19, IC95%, 1,24-3,88) e o diagnóstico de encaminhamento de pneumonia de repetição (OR=2,00; IC95%, 1,06-3,80). CONCLUSÃO: Com vistas à redução dos índices de hospitalização, os serviços de saúde devem se organizar para prestar adequada assistência a crianças e adolescentes asmáticos, especialmente para os menores de dois anos de idade.
Asma; Bem-estar da criança; Saúde infantil (saúde pública); Hospitalização; Criança hospitalizada; Fatores de risco
OBJECTIVE: To assess the prevalence rate and risk factors for hospital admissions among asthma children and to evaluate care delivered to these patients. METHODS: Three-hundred and twenty-five asthmatic children attending a public outpatient reference clinic were studied. Of them, 202 were hospitalized. Care was evaluated using a questionnaire covering general aspects of hospital stay and biological, demographics, socioeconomic and asthma-related factors. Univariate and multivariate analyses were performed to measure the association between hospital admissions and selected independent variables. RESULTS: Of the total, 62.2% had already been hospitalized due to asthma, 64.9% developed asthma episodes, and 60.9% were hospitalized in their first year of life. Most (76.0%) had moderate to severe asthma. Despite that, 94.2% were not on anti-inflammatory drugs and were treated only during isolated acute episodes. None of these were regularly seen in primary health care centers for a periodic control of their steroid inhalants. Most parents (97.8%) referred not to know how to take care of asthma children. Symptoms onset is normally seen before the age of 12 months (OR=3.20; 95%CI 1.55-6,61) or between 12 and 24 months (OR=3.89; 95%CI 1.62-9.36). Mothers have attended school for less than 7 years (OR=3.06; 95%CI 1.62-5.76). Disease severity (OR=2.32; 95%CI 1.24-3.88), 2 or more monthly visits to emergency wards (OR=2.19; 95%CI 1.24-3.88), and referred recurrent pneumonia (OR=2.00; 95%IC 1.06-3.80) were the main risk factors for hospital admissions. CONCLUSIONS: Organizing health care services is crucial to reduce hospital admissions and provide adequate care for asthma children and adolescents, especially those less than 2 years old.
Asthma; Child well-being; Child health care (public health); Hospital admission; Hospitalized children; Risk factors
Fatores de risco para hospitalização de crianças e adolescentes asmáticos
Risk factors for hospital admissions among asthmatic children and adolescents
Laura Lasmara, Eugênio Goulartb, Emília Sakuraic e Paulo Camargosb
aAmbulatório de Pneumologia Pediátrica Campos Sales, Secretaria Municipal de Saúde de Belo Horizonte. Belo Horizonte, MG, Brasil. bDepartamento de Pediatria da Faculdade de Medicina da Universidade Federal de Minas Gerais. Belo Horizonte, MG, Brasil. cDepartamento de Estatística do Instituto de Ciências Exatas da Universidade Federal de Minas Gerais. Belo Horizonte, MG, Brasil
DESCRITORES
Asma. Bem-estar da criança. Saúde infantil (saúde pública). Hospitalização. Criança hospitalizada.Fatores de risco.
RESUMO
OBJETIVO:
Verificar a ocorrência e os fatores de risco associados à hospitalização de um grupo de crianças asmáticas e realizar diagnóstico da assistência à saúde desses pacientes.
MÉTODOS:
Foram estudados 325 pacientes (crianças e adolescentes) asmáticos, registrados em um ambulatório de referência, sendo que 202 já haviam sido hospitalizados. O diagnóstico da assistência prestada foi feito por meio de formulário que abordou características gerais das hospitalizações e fatores biológicos, demográficos, socioeconômicos e os relacionados à asma. Análises univariada e multivariada foram empregadas para verificar a associação entre variáveis independentes e a ocorrência de hospitalização.
RESULTADOS:
Dos pacientes estudados, 62,2% já haviam sido hospitalizados durante sua moléstia, 64,9% iniciaram crises, e 60,9% se internaram no primeiro ano de vida. A maioria (76,0%) apresentava formas clínicas moderadas e graves. Apesar disto, 94,2% não estavam em uso de drogas profiláticas, recebendo assistência apenas durante o episódio agudo. Nenhum dos pacientes se encontrava vinculado à atenção primária para controle periódico da doença e profilaxia com corticosteróides inalados. Os familiares (97,8%) não dispunham de conhecimentos básicos necessários ao manejo da asma. Os principais fatores de risco para hospitalização foram: a idade de início dos sintomas antes de 12 meses de idade (OR=3,20, IC95%, 1,55-6,61) ou entre 12 e 24 meses (OR=3,89, IC95%, 1,62-9,36), a escolaridade materna inferior a sete anos de estudos (OR=3,06, IC95%, 1,62-5,76), a gravidade da doença (OR=2,32, IC95%, 1,36-3,96), o número de consultas a serviços de urgência igual ou superior a duas vezes por mês (OR=2,19, IC95%, 1,24-3,88) e o diagnóstico de encaminhamento de pneumonia de repetição (OR=2,00; IC95%, 1,06-3,80).
CONCLUSÃO:
Com vistas à redução dos índices de hospitalização, os serviços de saúde devem se organizar para prestar adequada assistência a crianças e adolescentes asmáticos, especialmente para os menores de dois anos de idade.
KEYWORDS:
Asthma. Child well-being. Child health care (public health). Hospital admission. Hospitalized children. Risk factors.
ABSTRACT
OBJECTIVE:
To assess the prevalence rate and risk factors for hospital admissions among asthma children and to evaluate care delivered to these patients.
METHODS:
Three-hundred and twenty-five asthmatic children attending a public outpatient reference clinic were studied. Of them, 202 were hospitalized. Care was evaluated using a questionnaire covering general aspects of hospital stay and biological, demographics, socioeconomic and asthma-related factors. Univariate and multivariate analyses were performed to measure the association between hospital admissions and selected independent variables.
RESULTS:
Of the total, 62.2% had already been hospitalized due to asthma, 64.9% developed asthma episodes, and 60.9% were hospitalized in their first year of life. Most (76.0%) had moderate to severe asthma. Despite that, 94.2% were not on anti-inflammatory drugs and were treated only during isolated acute episodes. None of these were regularly seen in primary health care centers for a periodic control of their steroid inhalants. Most parents (97.8%) referred not to know how to take care of asthma children. Symptoms onset is normally seen before the age of 12 months (OR=3.20; 95%CI 1.55-6,61) or between 12 and 24 months (OR=3.89; 95%CI 1.62-9.36). Mothers have attended school for less than 7 years (OR=3.06; 95%CI 1.62-5.76). Disease severity (OR=2.32; 95%CI 1.24-3.88), 2 or more monthly visits to emergency wards (OR=2.19; 95%CI 1.24-3.88), and referred recurrent pneumonia (OR=2.00; 95%IC 1.06-3.80) were the main risk factors for hospital admissions.
CONCLUSIONS:
Organizing health care services is crucial to reduce hospital admissions and provide adequate care for asthma children and adolescents, especially those less than 2 years old.
INTRODUÇÃO
As hospitalizações de crianças asmáticas constituem desafio para a saúde pública mundial e figuram como segunda causa de hospitalização infantil nos países desenvolvidos.14 Considera-se que muitas dessas hospitalizações poderiam ser evitadas por abordagens terapêuticas profiláticas, notadamente por meio da utilização de corticosteróides inalados, reconhecidamente efetivos.13, 18, 21 A elaboração e divulgação de consensos nacionais18 e internacionais13,21 não parece ter impacto sobre a ocorrência de agudizações clínicas que, com freqüência, levam à hospitalização. Isto porque as recomendações com as modificações e os avanços na abordagem clínica dos pacientes, ocorridas principalmente nos últimos dez anos, não estão sendo incorporadas às praticas sanitárias ofertadas a muitos pacientes.5-7,13
Em países desenvolvidos, hospitalizações ou consultas a serviços de urgência respondem por 37% dos custos diretos no tratamento de crianças asmáticas.11
As estimativas brasileiras demonstraram que em 1996 os dispêndios do sistema público de saúde com asma corresponderam à terceira maior causa de desembolso.18 As hospitalizações representaram 44% desse gasto (US$ 35 milhões), sem computar as visitas a serviços de urgência. É um elevado custo socioeconômico para um país em desenvolvimento, onde grande parte da população depende dos recursos do Sistema Único de Saúde (SUS). Em Belo Horizonte, a asma foi, em 1994, a segunda causa de admissão hospitalar entre crianças de 1 a 9 anos no SUS. As crianças menores de quatro anos responderam por 60,0% dessas hospitalizações.12
A literatura tem descrito como fatores de risco para hospitalização a faixa etária, com destaque para os menores de cinco anos,6,23 o baixo nível socioeconômico,4-6 o tratamento profilático inadequado,4,6,14 as consultas repetidas a serviços de emergência,10,14 a ausência de acompanhamento regular para tratamento da doença10,20 e o tipo de seguro social.6
O presente estudo teve como objetivo estudar a ocorrência e os fatores de risco associados à hospitalização em um grupo de crianças asmáticas e realizar um diagnóstico do tipo de assistência ofertada pelo Sistema Único de Saúde a esses pacientes, visando à implementação de um projeto para a criança asmática no município de Belo Horizonte a partir de 1996.
MÉTODOS
O estudo foi realizado entre outubro de 1994 e dezembro de 1995 em um ambulatório de pneumologia pediátrica de Belo Horizonte, MG, que atende exclusivamente pacientes do Sistema Único de Saúde (SUS). Esse ambulatório foi criado em agosto de 1994, em caráter experimental. Seu objetivo era realizar um diagnóstico da assistência prestada aos pacientes asmáticos para a implementação, em 1996, de um projeto de atenção à criança asmática na rede municipal de atenção básica de Belo Horizonte.
Foram admitidos no ambulatório 325 pacientes, menores de 15 anos, cujos prontuários foram revistos em 1997. Esse foi o total de pacientes asmáticos registrados no ambulatório no período compreendido entre outubro de 1994 e dezembro de 1995.
Critérios de inclusão e exclusão dos pacientes
Foram incluídos no estudo todos os pacientes admitidos no ambulatório, no período estudado, que, à anamnese e ao exame clínico e funcional, preencheram os seguintes critérios: episódios recorrentes (três ou mais) de sibilância ou dispnéia, responsivos à broncodilatadores e/ou corticóide sistêmico, agravados por mudança de temperatura, infecções virais, alérgenos ou exercícios; presença de história familiar de asma e/ou sinais de atopia e que, ao exame clínico, não apresentassem sinais ou sintomas de qualquer outra doença que cursasse com sibilância.8,16,20
Foram excluídos os pacientes com cardiopatias e imunodeficiências congênitas e adquiridas, nefropatias crônicas, drepanocitose, paralisia cerebral, diabetes mellitus, fibrose cística, refluxo gastroesofágico, suspeita de aspiração de corpo estranho, displasia broncopulmonar, traqueomalácia, massas mediastinais, malformações pulmonares e tuberculose.
Protocolo e conceitos operacionais
Foi elaborado um formulário padronizado para a coleta de dados contendo as características gerais das hospitalizações e quatro categorias de variáveis: fatores biológicos gerais, fatores demográficos e socioeconômicos, fatores relacionados à asma e fatores relacionados à assistência dispensada pelos serviços de saúde.
Fatores biológicos gerais
Sexo e peso ao nascimento, obtido pela informação das mães e validado pelo cartão de vacina ou da maternidade. Foi escolhido como ponto de corte o peso menor ou igual a 2.500 g.
Fatores demográficos e socioeconômicos
Faixa etária na ocasião da admissão no ambulatório de pneumologia pediátrica, expressa em meses; renda familiar em salários-mínimos no ano de 1994; escolaridade materna.
Fatores relacionados à asma
Idade de início dos sintomas (da primeira crise, em meses), obtida por meio de informação das mães e comparada à idade da primeira hospitalização, validada pela consulta ao sumário de alta hospitalar;
freqüência das crises, por mês, durante os 12 meses que antecederam à admissão no ambulatório (dado obtido por informação da mãe);
deformidade torácica (dado coletado diretamente do prontuário);
classificação da gravidade da asma, para a qual se utilizaram os critérios do documento GINA,13exceto pela ocorrência de hospitalização não ter sido considerada critério de gravidade.
De acordo com esse documento,13 a asma é classificada como persistente quando há presença de sintomas e provas de função pulmonar alteradas na intercrise. Esta é subdividida em leve, moderada (restrição de atividade física) e grave (restrição de atividade física e deformidade torácica). A asma também pode ser considera intermitente, com intercrise assintomática e provas de função pulmonar normais.
Fatores relacionados à assistência dispensada pelos serviços de saúde
Número de consultas a serviços de urgência e o de consultas por mês nos 12 meses anteriores à data da consulta de admissão no ambulatório. Essas informações foram obtidas por intermédio da mãe e/ou responsável e referidas na guia de encaminhamento;
diagnóstico de encaminhamento ao ambulatório, expresso na guia* * Essa guia é um documento do SUS assinado pelo médico responsável pelo encaminhamento . Ela invariavelmente vem no prontuário do paciente , sendo um instrumento para a marcação da consulta especializada. de encaminhamento à consulta especializada na qual constavam os diagnósticos de pneumonia de repetição, asma, bronquite, bronco-espasmo de repetição, bronquiolite e hospitalização por septicemia. Foi excluído o encaminhamento de hospitalização pós-septicemia (seis casos). Bronquite, bronco-espasmo de repetição e bronquiolite foram codificados como asma. A bronquiolite também foi considerada como asma, como constava no prontuário clínico;
vínculo existente com o sistema de saúde quando o paciente apresentou consultas em centros de saúde e em emergências (vínculo misto), e ausente, quando apenas em serviços de emergência;
origem das informações sobre a doença: obtidas somente em serviços de urgência ou em centros de saúde;
serviço de encaminhamento: expresso na guia de encaminhamento se procedente de urgências ou centros de saúde;
tipo de acompanhamento prestado pelos serviços de saúde, considerado regular quando o paciente apresentou controles periódicos para reavaliação de sua doença em centros de saúde;
tratamento profilático medicamentoso, considerado ausente quando se utilizavam somente drogas para alívio das crises, e presente, quando apresentava uso de cromoglicato dissódico, corticosteróides inalados ou prednisona oral;
conhecimentos sobre a doença ¾ indispensáveis a seu manejo ¾ por parte de pacientes e/ou familiares e considerados mínimos: identificação do início da crise, de piora clínica e de medidas a ser tomadas. Também foram levados em consideração os cuidados ambientais necessários (com relação a tabagismo materno, forração de colchões e travesseiros com material lavável, presença de animais domésticos no domicílio). A variável conhecimento sobre a doença foi coletada diretamente com a mãe e/ou responsável e categorizada conjuntamente com os fatores da assistência, por ser considerada indicador de qualidade da assistência.14 A presença de apenas dois cuidados ambientais e a ausência de dois do manejo clínico foi considerada como ausência de conhecimentos;
características da hospitalização: a hospitalização foi validada pelo sumário de alta hospitalar (documento do SUS assinado pelo médico-assistente durante a hospitalização) e pela Autorização de Internação Hospitalar (AIH), e somente considerada quando a permanência hospitalar foi superior a 24 horas;
dados contidos no sumário de alta hospitalar: data e idade da criança na hospitalização, diagnóstico principal e secundário, tempo de permanência, medicação utilizada, condições de alta e exames complementares realizados.
Análise estatística
Na primeira etapa, a associação entre as variáveis independentes e a ocorrência de hospitalização (variável dependente) foi avaliada pelo cálculo do odds ratio, com intervalo de confiança de 95%, e pelos testes do qui-quadrado de Pearson, de tendência para associação linear e exato de Fisher. Na comparação entre medianas, utilizou-se o teste de Kruskal-Wallis.
Em uma segunda etapa, os fatores de risco associados à hospitalização foram avaliados pelo cálculo do odds ratio e seu respectivo intervalo de confiança a 95%, obtido pelo ajuste de modelos de regressão logística. A modelagem iniciou com todas as variáveis que apresentassem significância estatística (p<0,05) na análise univariada .O modelo inicial completo conteve as seguintes variáveis: idade de início dos sintomas, escolaridade materna, número de consultas a serviços de urgência, gravidade da asma, diagnóstico de encaminhamento, sexo, serviço de encaminhamento, freqüência das crises, origem das informações, vínculo com o sistema de saúde. A exclusão de cada variável foi determinada pelo teste de Wald, e os modelos foram comparados utilizando-se o likelihood ratio. A adequação do ajuste do modelo final foi assegurada pelo teste de Hosmer-Lemeshow.
RESULTADOS
Dos 325 pacientes estudados, 202 (62,2%) foram hospitalizadas durante sua moléstia. No primeiro ano de vida, 60,9% das crianças já haviam sido hospitalizadas (a mediana de idade da primeira hospitalização foi de nove meses, sendo 53,0% em sua primeira crise). Ao completar o segundo ano de vida, 78,7% já haviam sido hospitalizadas. Em sua primeira hospitalização, 73,7% das crianças receberam diagnóstico de pneumonia; 19,8%, de asma e bronquite; apenas 1,5%, de bronquiolite; e 3,5%, de bronco-espasmo, insuficiência respiratória aguda e sepse (Tabela 1).
A análise das características biológicas gerais demonstrou que entre os pacientes do sexo masculino o risco de hospitalização foi de uma vez e meia (OR=1,67, IC95%, 1,02-2,71) maior que entre os do sexo feminino. O baixo peso ao nascimento não esteve associado à admissão hospitalar (Tabela 2).
A faixa etária do grupo na admissão ao ambulatório não demonstrou diferença estatisticamente significante entre admissão e hospitalização. A mediana de idade das crianças registradas no ambulatório foi de 48 meses. Apenas 15,1% das crianças tinham menos de 12 meses. No grupo estudado, a escolaridade materna foi estatisticamente associada à maior ocorrência de hospitalização. Quando o período de freqüência à escola, por parte da mãe, era de quatro a seis anos, a chance de a criança se hospitalizar foi cerca de duas vezes e meia maior (OR=2,74, IC95%, 1,40-5,37). Quando a escolaridade era inferior a três anos, o risco foi três vezes maior (OR=3,04, IC95%, 1,47-6,29). A renda familiar (mediana de dois salários-mínimos) não esteve associada à hospitalização (Tabela 3).
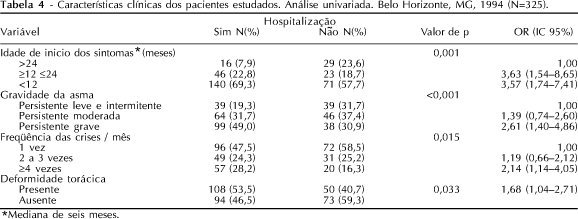
A análise das características clínicas demonstrou que as crianças iniciaram seus sintomas muito precocemente (mediana de seis meses para o grupo em geral). Quando o início das crises se deu entre 12 e 24 meses (OR=3,63, IC95%, 1,54-8,65) e em menores de 12 meses (OR=3,57, IC95%, 1,74-7,41), o risco de hospitalização elevou-se cerca de três vezes e meia quando comparados aos pacientes que iniciaram seus sintomas em idade superior a dois anos. Apenas 13,8% das crianças apresentaram início das crises após 24 meses (Tabela 4).
Apesar de a maioria das crianças (64,9%) ter iniciado sua sintomatologia antes de 12 meses de idade (Tabela 4), elas só foram admitidas (84,9%) no ambulatório de pneumologia pediátrica após 12 meses (a mediana de idade de admissão foi de 48 meses) (Tabela 3).
Dos pacientes estudados, 76,0% apresentaram formas clínicas moderadas e graves, mas apenas a forma grave esteve estatisticamente associada à hospitalização (OR=2,61, IC95%, 1,40-4,86). As crianças que apresentaram quatro ou mais crises mensais tiveram risco de hospitalização (OR=2,14, IC95% 1,14-4,05) duas vezes maior, se comparado ao daquelas que apresentaram crise asmática uma vez ao mês. A deformidade torácica esteve presente em 48,6% dos pacientes estudados. Sua presença foi associada à maior ocorrência de hospitalização (OR=1,68, IC95%, 1,04-2,71) (Tabela 4).
Consultas médicas em serviços de urgência com uma periodicidade igual ou superior a duas vezes por mês foi o mais importante fator de risco para hospitalização (OR=3,29, IC95% 1,39-7,71), sendo que 87,1% dos pacientes freqüentaram esses serviços uma, duas ou mais vezes por mês. Somente 11,4% não utilizaram os serviços de urgência (Tabela 5).
O encaminhamento ao ambulatório especializado e a obtenção de informações sobre o controle da doença exclusivamente durante os atendimentos nos serviços de urgência aumentaram o risco de hospitalização (OR=2,11, IC95%, 1,31-3,43 e OR=2,13, IC95%, 1,31-3,45, respectivamente). Nenhum dos pacientes estudados tinha vínculo com as unidades básicas de saúde para acompanhamento adequado de sua moléstia. Na maioria dos casos (58,2%), esse vínculo era misto (urgências e centros de saúde). Quando o paciente possuía somente o serviço de urgência como local para seu tratamento, houve associação com hospitalização (OR=2,11, IC95%, 1,28-3,47) (Tabela 5).
A maioria dos pacientes (74,8%) foi encaminhada ao ambulatório com diagnóstico de asma e bronquite. Contudo, aqueles que foram encaminhados com diagnóstico de "pneumonia de repetição" tiveram risco duas vezes maior de hospitalização (OR=2,10, IC95%, 1,14-3,90) (Tabela 5).
As outras variáveis não se mostraram estatisticamente associadas à hospitalização. A grande maioria (97,8%) dos pacientes e/ou responsáveis não dispunha de conhecimentos mínimos sobre o controle da doença e sobre os cuidados ambientais necessários (p=0,714). O tabagismo passivo materno não foi associado à maior ocorrência de hospitalização (p=0,635) (Tabela 5).
Da mesma forma que nenhum dos pacientes apresentava acompanhamento regular em centros de saúde, também não realizavam tratamento profilático com corticosteróides ou cromoglicato dissódico inalados.
Entre os 5,8% dos pacientes que realizavam profilaxia medicamentosa, a droga de escolha foi a prednisona oral.
O calendário vacinal básico que poderia traduzir o recebimento de atenção de saúde encontrava-se atualizado no caso de 94,2% dos pacientes. O atraso nas vacinas básicas não foi associado à maior ocorrência de hospitalização (p=0,217) (Tabela 5).
A Tabela 6 apresenta a análise univariada e o modelo final ajustado para os fatores associados à hospitalização. A adequação do modelo final foi assegurada pelo teste de Hosmer-Lemeshow (p=0,965), demonstrando um bom ajustamento dos dados no modelo final. Não houve interação entre as variáveis estudadas.
Entre as variáveis clínicas, somente a idade de início dos sintomas e a gravidade da asma foram fatores independentes para hospitalização. Após o ajustamento, a idade de início das crises foi o mais importante fator de risco para hospitalização. Uma criança que iniciou seus sintomas entre um e dois anos teve seu risco de hospitalização quase quatro vezes maior (OR=3,89, IC95%, 1,62-9,36), e, em outra cujo início dos sintomas se deu até um ano de idade, esse risco foi três vezes maior (OR=3,20, IC95%, 1,55-6,61) que naquelas crianças cujo início dos sintomas deu-se com idade superior a 24 meses. Esses resultados foram consistentes com a tendência mostrada na análise univariada (Tabela 4).
O odds ratio ajustado da gravidade da doença (OR=2,32, IC95%, 1,36-3,96) manteve a direcionalidade e a significância da analise univariada. O número de crises por mês e a deformidade de tórax, variáveis utilizadas para classificar a gravidade da doença, perderam sua significância estatística ao ser ajustadas para gravidade.
Dos fatores da assistência, mantiveram-se no modelo final apenas o número de consultas a serviços de urgência em quantidade igual ou superior a duas vezes ao mês (OR=2,19, IC95%, 1,24-3,88) e o diagnóstico de encaminhamento de pneumonia de repetição (OR=2,00, IC95%, 1,06-3,80). As outras variáveis perderam significância estatística quando foram ajustadas para número de consultas de urgência, pois a variável número de consultas de urgência era um fator de confusão.
Dos fatores demográficos, apenas a freqüência escolar por período inferior a sete anos por parte da mãe (OR=3,06, IC95%, 1,62-5,76) manteve significância estatística após o ajustamento.
DISCUSSÃO
Em primeiro lugar, deve-se ter em conta que o presente estudo foi realizado em um ambulatório de referência. Portanto, reflete basicamente as características de pacientes moderados e graves. Algumas considerações se tornam pertinentes na discussão dos fatores de risco que foram encontrados.
A idade de início dos sintomas geralmente é bem recordada pelas mães, mas para minimizar a possibilidade do viés de memória, a variável idade de início dos sintomas foi comparada à idade da primeira hospitalização, validada pelo sumário de alta hospitalar. Como 78,7% das crianças tiveram sua primeira hospitalização antes de 24 meses de idade (mediana de nove meses) (Tabela 1), e 86,2% tiveram seus primeiros sintomas também antes de 24 meses (mediana de seis meses) (Tabela 4) ¾ ambos os casos, portanto, antes dos dois anos de vida ¾, não ocorreu um distanciamento temporal importante entre essas duas variáveis.
A periodicidade do número de consultas de urgência ao mês foi limitada no máximo nos 12 meses anteriores à consulta inicial. As hospitalizações só foram consideradas quando validadas por sumários de alta hospitalar. O diagnóstico de asma foi validado pela verificação rigorosa da guia de encaminhamento para hospitalização, e, para a classificação da gravidade, considerou-se consulta ao prontuário preenchido por médico com capacitação em pneumologia pediátrica.
O outro fator de risco encontrado, o diagnóstico de encaminhamento de pneumonia de repetição, foi validado pela guia de encaminhamento que explicita os principais dados que o médico assistente considerou importante para encaminhamento à consulta especializada.
Estudos como este, provenientes de ambulatórios especializados, revelarão taxas mais elevadas de gravidade da doença do que aquelas verificadas na população geral de asmáticos. A despeito disto, têm sua importância, pois orientam na pesquisa dos fatores de risco desse grupo de pacientes e identificam estratégias de intervenção. Também fornecem contribuição para o conjunto de crianças asmáticas, pois 20% da população geral de asmáticos têm asma moderada. Entre 5% 21 e 10% têm a forma grave,18 perfazendo 25% a 30% de pacientes moderados e graves na população geral de asmáticos.
A proporção encontrada de crianças hospitalizadas foi elevada (62,2%). Essa taxa é condizente com alguns estudos1,24 nos quais as taxas variaram de 64,0% a 67%.
A análise das taxas de hospitalização de pacientes asmáticos tem sido uma preocupação universal.4,5,8,13,18,21 Países em diferentes graus de desenvolvimento convivem com esse grave problema de saúde pública e procuram estratégias para enfrentá-lo.
As taxas de hospitalizações representam o resultado da prevalência, da gravidade da doença e da qualidade da assistência prestada ao paciente asmático em uma determinada comunidade.8
Os dados de hospitalização são fortemente influenciados não apenas por uma necessidade médica mas também pelas características dos sistemas de saúde, oferta de leitos e práticas profissionais. Existe, também, grande variação entre diferentes grupos sociais, para condições clínicas semelhantes. Dessa forma, a despeito da reconhecida elevação da prevalência dessa doença, houve redução do número de internações em cidades suecas,20,22 fato creditado principalmente ao amplo uso dos corticosteróides inalados. Também houve estabilização das taxas de admissão em uma cidade americana17 devido à modificação dos critérios de hospitalização. Estudos demonstram que grupos com condição socioeconômica desfavorável5,23 têm dificuldades na aquisição de medicamentos, utilizam mais os serviços de emergência para o cuidado da asma e se hospitalizam com maior freqüência.
No presente estudo, a idade de início dos sintomas foi o maior fator de risco para hospitalização. Entre os participantes da investigação (Tabela 4), a maioria (64,9%) iniciou suas crises com idade inferior a 12 meses. Entre os internados (60,9%), a primeira hospitalização (Tabela 1) se deu no primeiro ano de vida. No Brasil, Solé D et al19 mostraram que, durante o primeiro ano de vida, 50% a 65% das crianças asmáticas manifestaram seus primeiros sintomas, e, para Pastorino CA,15 esse número é de 56%. Outros autores22 encontraram média de 5,8 meses de idade para o início dos sintomas, corroborando essa precocidade de início das crises das crianças asmáticas.
A literatura aponta os menores de quatro anos como os de maior risco de hospitalização,4,6,8,11,23 sem especificar os subgrupos etários que compõem essa ampla faixa etária, como é o caso dos menores de dois anos, o que pode mascarar e reduzir a importância epidemiológica dos lactentes jovens.
Esses dados citados indicam a vulnerabilidade dos menores de dois anos, mas não explicam a precocidade e a ocorrência de hospitalização. Eles fornecem subsídios para as estratégias de intervenção que esse grupo requer, como, por exemplo, sua captação precoce e ativa pelos serviços de saúde.
A mediana de idade do início dos sintomas (Tabela 4) foi de seis meses para o conjunto do grupo estudado, contrastando (p<0,001) com a mediana de idade de admissão no ambulatório ¾ 48 meses (Tabela 3), o que revela o grande lapso de tempo para a efetiva introdução da corticoterapia inalada. Estudos mostraram que intervenção precoce com corticosteróides inalados contribui para diminuir a morbidade em crianças asmáticas pequenas.18, 20, 22
As formas persistentes graves (Tabela 6) elevaram o risco de hospitalização (OR=2,32, IC95%, 1,36-3,96). O número de crises no último ano é considerado o fator mais importante para definir casos de asma,3 pois uma das características da doença é a presença de episódios repetidos de sibilância. Crianças com quatro ou mais crises de sibilância em um ano têm grande possibilidade de ser asmáticas.3No presente estudo (Tabela 4), 100,0% dos pacientes apresentaram uma crise mensal nos doze meses que antecederam sua admissão no ambulatório de pneumologia pediátrica. A classificação da asma13 em crianças menores de cinco anos fica limitada aos critérios clínicos, devido à sua inaptidão para realizar testes funcionais respiratórios.
A importância epidemiológica do grupo etário composto pelos menores de quatro anos, 50% da população estudada, foi reafirmada no presente estudo e vai ao encontro dos resultados obtidos por outros autores11,13 em cujas investigações o número de participantes desse grupo variou de 45,5% a 60%.
A qualidade da assistência dispensada aos pacientes estudados é uma medida que pode ser aferida pela análise dos fatores relacionados à organização dos serviços de saúde. A Tabela 5 revela que eles não recebiam controles periódicos para tratamento de sua doença e, inversamente, apresentaram elevados índices de consultas repetidas a serviços de urgência (Tabela 6), um dos fatores de risco para hospitalização (OR=2,19, IC95%, 1,24-3,88). Essa fragmentação da assistência tem alto custo social e não permite estabelecer o vínculo entre paciente e serviço de saúde que seja capaz de romper esse ciclo vicioso de atendimento de emergência e internação. É amplamente reconhecido que visitas constantes a serviços de urgência pressupõem tratamento inadequado.9
Em doenças como a asma, a qualidade dos cuidados primários é de fundamental importância para se evitar a hospitalização.7,17,20 A assistência primária a essas crianças tem se mostrado deficiente. Isto porque a maioria absoluta delas, mesmo estando com as vacinas atualizadas (Tabela 5), o que demonstra seu comparecimento a serviços de atenção primária, não teve uma correta abordagem da asma durante essas oportunidades. Por um lado, esses dados apontam as deficiências do sistema de saúde em reconhecer aspectos epidemiológicos importantes dos cuidados à criança e, por outro, expõem a indisponibilidade de recursos terapêuticos para assisti-las. A vacinação deve ser considerada um momento privilegiado para se dispensar atenção integral à saúde infantil, e a hospitalização de uma criança, um indicador de um acompanhamento mais rigoroso desta.
As crianças participantes do presente estudo tiveram amplo acesso ao sistema de saúde, a maioria freqüentou serviços de urgências uma a duas vezes por mês (Tabela 5), e houve elevadas taxas (Tabela 1) de admissão hospitalar, revelando que a elas não houve falta de assistência. Esse fato reflete assistência não-efetiva, uma vez que os serviços de urgência enfocam uma doença crônica e complexa como a asma apenas sob o ângulo do episódio agudo. Lieu et al10 demonstraram que consultar serviços de urgência mais que nove vezes ao ano foi fator de risco para hospitalização (RR=1,50, IC95%, 1,15-1,95).
O diagnóstico equivocado, também um indicador da qualidade da assistência, foi demonstrado pela associação entre o diagnóstico de "pneumonia de repetição" (Tabela 6) e a ocorrência de hospitalização (OR=2,00, IC95%, 1,06-3,80). Em sua primeira hospitalização, 73,7% (Tabela 1) das crianças receberam esse diagnóstico. Em um estudo que objetivou estudar o papel da qualidade da assistência nas taxas de hospitalização, os autores consideraram nos critérios de inclusão os menores de dois anos ¾ devido a sua importância epidemiológica ¾ e o diagnóstico de pneumonia, assumindo que muitos quadros infantis tidos como "pneumonias de repetição" são, de fato, asma.7Autores brasileiros18 destacam que, por serem freqüentemente confundidas como tendo pneumonia, as crianças asmáticas brasileiras não recebem tratamento adequado e precoce. Em outro estudo brasileiro, foi relatada broncopneumonia ao primeiro episódio de broncoespasmo15 em 63% dos pacientes.
No presente estudo, 97,8% das mães afirmaram não possuir os conhecimentos mínimos para lidar com a doença. Elas também desconheciam os cuidados ambientais necessários (Tabela 5). Como se sabe, essas variáveis são indispensáveis ao correto manejo da doença,1,7,9,20 inclusive atuando como fatores de proteção para hospitalização. A falta desses conhecimentos reflete uma vez mais as deficiências do sistema de saúde na prestação de assistência ao grupo estudado.
Ademais, apesar dos seus reconhecidos benefícios,13,18,21 os participantes não estavam sendo submetidos a tratamento profilático (Tabela 5), apesar da gravidade da moléstia. Sabe-se que o vínculo do paciente com a mesma equipe de saúde, aliado aos corticoesteróides inalados, pode reduzir os índices de hospitalização.1,9,10,14,20
No Brasil, o tratamento profilático composto pela prescrição de corticoesteróide inalado e pelo acompanhamento clínico de uma criança com seis consultas médicas por ano, no sistema público, tem custo equivalente ao de uma única hospitalização (US$ 120,00), levando-se em conta somente os custos diretos.1Mas não se trata tão somente de analisar a relação custo-benefício, mas, principalmente, os riscos e danos psicossociais para a criança das freqüentes visitas aos serviços de emergência e da hospitalização.
A baixa escolaridade materna (OR=3,06, IC95%, 1,62-5,76) também foi fator de risco (Tabela 6) para hospitalização, consistente (OR=2,77, IC95% 1,06-8,07) com outro estudo conduzido por autores brasileiros.2
Em conclusão, foi elevada a ocorrência de hospitalização (62,2%) no grupo estudado. Alguns fatores de risco, consistentes com a literatura especializada, também foram identificados neste trabalho. O presente estudo destaca a relevância epidemiológica da asma da faixa etária dos menores de dois anos, visto que a maioria das crianças teve sua primeira crise e sua primeira hospitalização no primeiro ano de vida. Ao completar o segundo ano de vida, 78,7% já haviam sido hospitalizadas. Da mesma forma, o início da sintomatologia nos primeiros 24 meses de idade foi o maior fator de risco para hospitalização. Os pacientes eram graves e não faziam tratamento preventivo. A gravidade clínica e a inexistência de acompanhamento regular nas unidades básicas de saúde deslocaram a demanda para serviços de urgência e hospitais. Todos esforços gerenciais deveriam ser feitos para que esses pacientes fiquem vinculados à atenção primária para uma assistência regular e continuada que contemple a dispensação de corticóides inalados. Por essa razão, os centros de saúde deveriam ser a porta de entrada do sistema para o paciente asmático, evitando assim que os serviços de urgência e os hospitais ocupem esse espaço.
AGRADECIMENTOS
À Secretaria Municipal de Saúde de Belo Horizonte, nas pessoas de seus gestores, e ao corpo diretivo, à equipe de enfermagem e à gerência da farmácia do Posto de Atendimento Médico Campos Sales, que acreditaram e viabilizaram a implantação do ambulatório-piloto, base para a realização deste trabalho.
Correspondência para/ Correspondence to:
Paulo Augusto Moreira Camargos
Faculdade de Medicina da UFMG
Departamento de Pediatria
Avenida Alfredo Balena, 190/Sala 4061
30130-100 Belo Horizonte, MG, Brasil
E-mail: pcamargs@medicina.ufmg.br
Recebido em 9/10/2001. Reapresentado em 4/3/2002. Aprovado em 19/3/2002.
- 1. Cabral ALB, Carvalho WAF, Chinen M, Barbiroto RM, Boueri FMV, Martins MA. Are international Asthma Guidelines effective for low-income Brazilian children with asthma? Eur Respir J 1998;12:35-40.
- 2. Chatkin M, Menezes AMB, Albernaz E, Victora CG, Barros FC. Fatores de risco para consultas em pronto-socorro por crianças asmáticas no Sul do Brasil. Rev Saúde Pública 2000;34:491-8.
- 3. Ferrari FP, Rosário Filho NA, Ribas LFO, Callefe LG. Prevalência de asma em escolares de Curitiba ž projeto ISAAC (International Study of Asthma and Allergies in Childhood). J Pediatr (Rio de Janeiro) 1998;74:299-305.
- 4. Grant EN, Wagner R, Weiss KB. Observations on emerging patterns of asthma in our society. J Allergy Clin Immunol 1999;104(2 Pt 2 Suppl):S1-S9.
- 5. Halfon N, Newacheck PW. Childhood asthma and poverty: differential impacts and utilization of health services. Pediatrics 1993;91:56-61.
- 6. Halterman JS, Aligne CA, Auinger P, McBride JT, Szilagyi PG. Inadequate therapy for asthma among children in the United States. Pediatrics 2000;105(1 Pt 2):272-6.
- 7. Homer CJ, Szilagyi P, Rodewald L, Bloom SR, Greenspan P, Yazdgerdi S et al. Does quality of care affect rates of hospitalization for childhood asthma? Pediatrics 1996;98:18-23.
- 8. Jónasson G, Carlsen KCL, Leegaard J, Carlsen KH, Mowinckel P, Halvorsen KS. Trends in hospital admissions for childhood asthma in Oslo, Norway, 1980-95. Allergy 2000;55:232-9.
- 9. Joseph CLM, Havstad SL, Ownby DR, Johnson CC, Tilley BC. Racial differences in emergency department use persist despite allergist visits and prescriptions filled for antiinflammatory medications. J Allergy Clin Immunol 1998;101:484-90.
- 10. Lieu TA, Quesenberry CP, Sorel ME, Mendoza GR, Leong AB. Computer-based models to identify high-risk children with asthma. Am J Respir Crit Care Med 1998;157:1173-80.
- 11. Lozano P, Fishman P, VonKorff M, Hecht J. Health care utilization and cost among children with asthma who were enrolled in a health maintenance organization. Pediatrics 1997;99:757-64.
- 12. Ministério da Saúde. Sistema de Informações Hospitalares do SUS (SIH/SUS) Morbidade hospitalar do SUS por local de internação. Minas Gerais, Belo Horizonte; 1994. Disponível em http://www.datasus.gov.br/
-
1313. National Institutes of Health. National Heart, Lung, and Blood Institute. Global initiative for asthma: Global strategy for asthma management and prevention: NHLBI/WHO worshop report Bethesda: National Institutes of Health; 1995. (Publication Number 95-3659).
- 14. Ordoñez GA, Phelan PD, Olinsky A, Robertson CF. Preventable factors in hospital admissions for asthma. Arch Dis Child 1998; 78: 143-7.
- 15. Pastorino CA, Accioly AP, Lanzellotti R, Camargo MCD, Jacob CMA, Grumach AS. Asma: aspectos clínicos ž epidemiológicos de 237 pacientes de um ambulatório pediátrico especializado. J Pediatr (Rio de Janeiro) 1998;74:49-58.
- 16. Reijonen TM, Korppi M. One-year follow-up of young children hospitalized for wheezing: the influence of early anti-inflammatory therapy and risk factors for subsequent wheezing and asthma. Pediatr Pulmonol 1998;26:113-9.
- 17. Russo MJ, McConnochie KM, McBride JT, Szilagyi PG, Brooks AM, Roghmann KJ. Increase in admission threshold explains stable asthma hospitalization rates. Pediatrics 1999;104:454-62.
- 18. Sociedades Brasileiras de Alergia e Imunopatologia, Pediatria e Pneumologia e Tisiologia. 2o Consenso Brasileiro no Manejo da Asma, 1998. J Pneumol 1998;24:171-276.
- 19. Solé D, Nunes ICC, Rizzo MCV, Naspitz CK. A asma na criança: classificação e tratamento. J Pediatr (Rio de Janeiro) 1998;74 Supl 1:S48-S58.
- 20. Strömberg L. Decreasing admissions for childhood asthma to a Swedish county hospital. Acta Paediatr 1996;85:173-6.
- 21. Warner JO, Naspitz CK, editors. Third International Pediatric Consensus statement on the management of childhood asthma. Pediatr Pulmonol 1998;25:1-17.
- 22. Wennergren G, Kristjánsson S, Strannegard IL. Decrease in hospitalization for treatment of childhood asthma with increased use of antiinflammatory treatment, despite an increase in the prevalence of asthma. J Allergy Clin Immunol 1996;97:742-8.
- 23. Wever-Hess J, Kouwenberg JM, Duiverman EJ, Hermans J, Wever AMJ. Risk factors for exacerbations and hospital admissions in asthma of early childhood. Pediatr Pulmonol 2000;29:250-6.
- 24. Wood PR, Hidalgo HA, Prihoda TJ, Kromer ME. Hispanic children with asthma: morbidity. Pediatrics 1993;91:62-9.
Datas de Publicação
-
Publicação nesta coleção
30 Set 2002 -
Data do Fascículo
Ago 2002
Histórico
-
Aceito
19 Mar 2002 -
Revisado
04 Mar 2002 -
Recebido
09 Out 2001