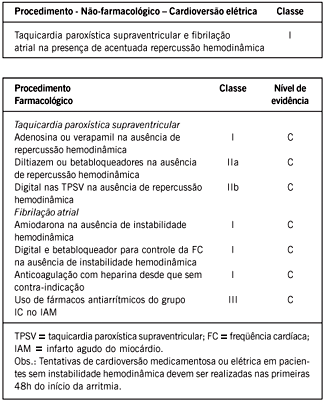
III Diretriz sobre tratamento do infarto agudo do miocárdio
Editor
Leopoldo S. Piegas
Editores Associados
Ari Timerman
José Carlos Nicolau
Luiz Alberto Mattos
João Manoel Rossi Neto
Gilson S. Feitosa
Colaboradores
Álvaro Avezum, Antonio Carlos C. Carvalho
Antonio de Pádua Mansur, Ari Timerman
Armênio Costa Guimarães, Augusto Elias Z. Bozza
Brivaldo Markman F., Carisi A. Polanczyk
Carlos Vicente Serrano, César Cardoso de Oliveira
Claudia M. Rodrigues Alves, Dalton Bertolim Précoma
Denílson Campos de Albuquerque, Edson Renato Romano
Edson Stefanini, Elias Knobel
Elisabete S. Santos, Epotamenides M. Good God
Expedito E. Ribeiro da Silva, Fábio Sandoli de Brito
Gilmar Reis, Gilson S. Feitosa
Gustavo Glotz de Lima, Jacob Atie
João Manoel Rossi Neto, José Antonio Marin Neto
José Carlos Nicolau, José Francisco Kerr Saraiva
José Geraldo de Castro Amino, Leopoldo S. Piegas
Lilia Nigro Maia, Luis Felipe Moreira
Luiz Alberto Mattos, Magaly Arraes
Mário Coutinho, Oscar Dutra
Otávio Rizzi Coelho, Paulo Ernesto Leães
Paulo Roberto Ferreira Rossi, Pedro Albuquerque
Roberto Bassan, Roberto Esporcatte
Roberto Rocha Giraldez, Romeu Sérgio Meneghelo
Rui Fernando Ramos, Valéria Bezerra de Carvalho
Wilson Mathias
Diretor de Normatização e Diretrizes
Jorge Ilha Guimarães
Nota do Editor
O infarto agudo do miocárdio é responsável por 60.080 óbitos no Brasil, sendo considerado a principal causa isolada de morte no país. Esses dados coincidem com aqueles encontrados em países desenvolvidos.
Não se conhece o número de infartos que ocorre anualmente no Brasil. Estima-se em 300 mil a 400 mil casos anuais, ou seja, a cada 5 a 7 casos ocorre um óbito, o que confere a esta doença, nos dias atuais, elevada taxa de mortalidade, apesar dos inúmeros avanços terapêuticos obtidos na última década.
Para normatizar o tratamento do infarto agudo do miocárdio para os cardiologistas brasileiros, com o intuito de obter melhores resultados quer reduzindo a mortalidade quer reduzindo o tamanho da necrose miocárdica e a conseqüente morbidade, a Sociedade Brasileira de Cardiologia (SBC) publica, desde 1995, suas diretrizes de tratamento do infarto agudo do miocárdio, constituindo-se esta sua terceira versão.
Foram convocados cardiologistas de todo o país, de diferentes Estados, cidades e serviços, buscando sempre aqueles que têm se destacado e contribuído na área. Esta tarefa hercúlea foi distribuída entre 47 cardiologistas, dos quais 6 tiveram também a tarefa de coordenar, revisar e equalizar os distintos textos, e sem a fantástica colaboração de todos não se teria finalizado um documento tão atual e tão bem fundamentado.
Face aos novos conhecimentos acumulados nos últimos anos, não só na terapêutica como também nos mecanismos fisiopatológicos e mesmo nas novas indicações de fármacos já utilizados em Cardiologia, o Editor decidiu elaborar um texto totalmente novo e não apenas atualizar a diretriz anterior, publicada em 2000.
Assim, a III Diretriz sobre Tratamento do Infarto Agudo do Miocárdio, ora publicada, representa as recomendações oficiais e atuais da SBC para o tratamento do infarto agudo do miocárdio, com base nas evidências disponíveis até o ano de 2004, referendadas pelos atuais colaboradores.
Para gerar um documento prático e de fácil consulta, decidiu-se manter, além da classe de indicação, o nível de evidência apenas nos tratamentos, abolindo-os nos procedimentos diagnósticos. Procurou-se abordar todos os períodos de evolução do infarto agudo do miocárdio, desde o atendimento pré-hospitalar, passando pelo hospitalar e finalizando nas recomendações de alta hospitalar e de controle dos fatores de risco. Decidiu-se não abordar as terapias gênica e celular por representarem ainda tratamento exploratório e limitado a poucos serviços, com escassa experiência e resultados ainda controversos.
Pela vastidão de tópicos incluídos, procurou-se resumir os achados dos trabalhos clínicos controlados nos quais se apóiam as evidências, publicando, sempre que possível, apenas suas conclusões e evitando o detalhamento excessivo. Entretanto, toda a bibliografia existente sobre o assunto abordado está citada no texto, constituído de 776 citações bibliográficas.
As recomendações desta III Diretriz sobre Tratamento do Infarto Agudo do Miocárdio respeitaram e foram equalizadas com as diretrizes já publicadas pela SBC em áreas afins.
Em alguns tópicos as recomendações foram adequadas às características socioeconômicas próprias, bem como aos recursos disponíveis no país.
Esperamos que este documento contribua para o progresso da Cardiologia brasileira, sirva como fonte de consulta e orientação para o médico e para o cardiologista, e reduza, por intermédio de sua correta aplicação, a morbidade e a mortalidade decorrentes do infarto agudo do miocárdio em nosso meio.
Leopoldo S. Piegas
Editor
1 - Atendimento pré-hospitalar
1.1 - Condutas pré-hospitalares
A mortalidade hospitalar por infarto agudo do miocárdio (IAM) situava-se ao redor de 30% na década de 50. Com o advento, na década seguinte, das Unidades de Tratamento Intensivo e, em seguida, das Unidades Coronarianas, essa mortalidade caiu quase que pela metade, fundamentalmente por conta do melhor controle das arritmias. A partir da década de 80, houve plena confirmação de evidências demonstradas experimentalmente, apontando para os benefícios da recanalização da artéria coronária relacionada ao IAM, basicamente com o uso dos fibrinolíticos e dos novos processos de intervenção percutânea. Com essa abordagem, a incidência de óbitos em pacientes com IAM atingiu os atuais 6% a 10%. Apesar disso, o IAM continua sendo causa líder de mortalidade no Mundo Ocidental, pela alta prevalência e pela mortalidade pré-hospitalar.
Conceitualmente, a proposta mais recente considera os pacientes com IAM basicamente de dois tipos: aqueles que chegam ao hospital com ou sem supradesnível do segmento ST. Esse é o grande diferencial quanto ao tratamento a ser instituído.
Pelo fato de a conduta terapêutica no IAM sem supradesnível do segmento ST, de maneira geral, se aproximar muito daquela adotada na angina instável, estas recomendações vão se ater aos infartos com supradesnível do segmento ST.
1.1.1 Fase pré-hospitalar - O período pré-hospitalar compreende dois momentos: a) do início da dor e reconhecimento do sintoma do IAM pelo paciente até a procura por socorro; b) da procura por socorro até o deslocamento ao hospital mais próximo.
O primeiro momento está vinculado à educação comunitária para o reconhecimento da dor e à procura imediata pelos serviços de emergência. O principal componente do retardo desse momento é o prolongado tempo, por parte do paciente, em procurar ajuda1. Apenas 20% dos pacientes com dor torácica aguda chegam ao setor de emergências antes de 2h do início dos sintomas2. O segundo momento está principalmente relacionado à assistência domiciliar, que deve ser acessível e rápida e com recursos tecnológicos e humanos treinados para ressuscitação cardiorrespiratória, diagnóstico e tratamento do IAM.
Desde o final dos anos 60, sabe-se que a maioria das mortes ocorre nas primeiras horas de manifestação da doença, sendo 40% a 65% na primeira hora do início dos sintomas e aproximadamente 80% nas primeiras 24 horas3-5. Assim, a maioria das mortes por IAM acontece fora do hospital, sendo muitas vezes desassistidas pelos médicos e até mesmo pelos familiares6. A modalidade mais freqüente de parada cardiorrespiratória nas primeiras horas de IAM é a fibrilação ventricular5, que só pode ser revertida pela desfibrilação elétrica; se realizada no primeiro minuto após o colapso, a desfibrilação elétrica reverte mais de 90% dos casos. A causa da elevada mortalidade pré-hospitalar reside, principalmente, no desconhecimento da dor do IAM, assim como em fatores como idade avançada, baixo nível socioeconômico, sexo feminino e automedicação6,7, levando ao retardo na procura por serviços de emergência. A redução do retardo pré-hospitalar diminui não só o número de casos de morte súbita pré-hospitalar, como também a mortalidade hospitalar8;9. O tempo decorrido entre o início da dor e a recanalização coronária, química ou mecânica, é o fator fundamental para o benefício do tratamento, tanto imediato quanto tardio, em relação à mortalidade e à morbidade, em pacientes tratados em até 12 horas do início da dor.
1.1.2 Medidas na fase pré-hospitalar - O interesse no atendimento pré-hospitalar do IAM foi desenvolvido na década de 60, pelo grande número de óbitos que ocorria antes que o paciente chegasse ao hospital. Àquela época, 60% dos pacientes faleciam na primeira hora e muitos não chegavam ao hospital nas primeiras 12h de evolução.
Como tem sido demonstrado, a maioria das mortes por IAM ocorre antes da chegada do paciente ao hospital. E esses dados sugerem que, apesar da significativa redução da mortalidade hospitalar, houve pouca mudança na mortalidade pré-hospitalar.
A importância da fibrilação ventricular como mecanismo de óbito precoce e a habilidade na ressuscitação e na desfibrilação foram os fatores que propiciaram o desenvolvimento, fundamentalmente nos Estados Unidos e na Europa, dos programas de tratamento pré-hospitalar do IAM. Estima-se que a desfibrilação salve cerca de seis vezes mais vidas que o tratamento trombolítico, mas depende do rápido acesso ao procedimento. Entretanto, inúmeros problemas logísticos dificultaram a implementação desses programas de maneira mais abrangente, ficando assim restritos a uma proporção pequena do universo de infartados. O recente reconhecimento da importância da fibrinólise, principalmente quando realizada precocemente, renovou o interesse no manuseio pré-hospitalar do IAM. Análises de custo/benefício são atualmente mais favoráveis, em decorrência do grande número de pacientes que podem potencialmente se beneficiar com tais condutas, embora muitos dos problemas logísticos continuem.
É desejável que haja um esforço por parte da comunidade em geral, e da cardiológica em especial, no sentido de serem desenvolvidos programas que permitam: a) educar a população sobre os sinais/sintomas do IAM, inclusive com a possibilidade de acesso a um telefone de emergência à menor suspeita; e b) treinar pessoal especializado, disponibilizando material adequado para tratamento das emergências médicas ainda dentro das ambulâncias. O programa Advanced Cardiac Life Support (ACLS) seguramente é um excelente instrumento nesse sentido.
Estudos recentes, embora não metodologicamente adequados, analisam o impacto da abordagem do IAM na fase pré-hospitalar com o uso ou não de fibrinolíticos, a realização de eletrocardiografia, o uso de aspirina ou na comparação com a abordagem intra-hospitalar.
Finalmente, é importante salientar que todas as propostas de tratamento incluídas neste documento devem levar em consideração as contra-indicações a cada um desses tratamentos, que constam de anexos específicos.
1.1.3 Recomendações - A hipoxemia durante episódios de isquemia miocárdica decorre de alterações da relação ventilação-perfusão, secundárias ao aumento da pressão diastólica final do ventrículo esquerdo e à formação de edema intersticial e/ou alveolar. Agrava a isquemia miocárdica, aumentando a lesão miocárdica.
Administração de oxigênio (3 l/min a 100%, por meio de cateter nasal) - é indicada por tempo indefinido para pacientes com congestão pulmonar e/ou dessaturação de oxigênio (saturação de oxigênio < que 90%), tornando-se, portanto, necessária a monitorização da saturação sanguínea de oxigênio pela oximetria de pulso. Sua administração rotineira em todos os pacientes com IAM não-complicado nas primeiras 3 a 6h é aceitável. Passadas as primeiras horas de uso, sua administração rotineira em todos os pacientes com IAM não-complicado não tem evidências de benefícios. Quando utilizada de forma desnecessária, a administração de oxigênio por tempo prolongado pode causar vasoconstrição sistêmica, aumentando a resistência vascular sistêmica e a pressão arterial e reduzindo o débito cardíaco, sendo, portanto, prejudicial6.
Tratamento da dor - diminui o consumo de oxigênio pelo miocárdio isquêmico, provocado pela ativação do sistema nervoso simpático. A analgesia deve ser feita de preferência com sulfato de morfina endovenosa, exceto para pacientes alérgicos a esse fármaco, na dose inicial de 2 mg a 8 mg (geralmente suficiente para aliviar a dor e a ansiedade). Com a monitorização da pressão arterial, essas doses podem ser repetidas a intervalos de 5 a 15min. Em caso de não-disponibilidade desse fármaco ou de hipersensibilidade ao medicamento, o sulfato de morfina pode ser substituído pelo sulfato de meperidina, em doses fracionadas de 20 mg a 50 mg.
Nitratos - devem ser utilizados na formulação sublingual (nitroglicerina, mononitrato de isossorbida ou dinitrato de isossorbida), para reversão de eventual espasmo e/ou para alívio de sintoma doloroso. Também estão recomendados para controle da hipertensão arterial ou alívio da congestão pulmonar, se presentes. Estão contra-indicados na presença de hipotensão arterial (pressão arterial sistólica < 100 mmHg) ou uso prévio de sildenafil nas últimas 24h. A dose sublingual preconizada é de: nitroglicerina, 0,4 mg; mononitrato de isossorbida, 5 mg; ou dinitrato de isossorbida, 5 mg. Devem ser administradas no máximo três doses, separadas por intervalos de 5min.
Ácido acetilsalicílico (aspirina) - indicado rotineiramente para todos os pacientes com suspeita de IAM, eventualmente como automedicação, exceto nos casos de contra-indicação (alergia ou intolerância ao medicamento, sangramento ativo, hemofilia, úlcera péptica ativa). Pacientes com maior risco de doença coronariana devem ser instruídos por seus médicos assistentes a tomar aspirina não-tamponada em situações emergenciais6. O modo de administração é o mesmo utilizado na fase intra-hospitalar. É o antiplaquetário de eleição a ser utilizado no IAM, tendo sido demonstrado, pelo estudo ISIS-2 (Second International Study of Infarct Survival), que reduz a mortalidade em 20%, isoladamente, quase tanto quanto a estreptoquinase. Além disso, tem ação sinérgica com o próprio fibrinolítico, levando a associação de ambos os medicamentos a um decréscimo de 42% na mortalidade10. A dose recomendada é de 160 mg/dia a 325 mg/dia, devendo a 1º dose ser utilizada de forma mastigável quando da chegada do paciente ao hospital, ainda antes da realização da eletrocardiografia.
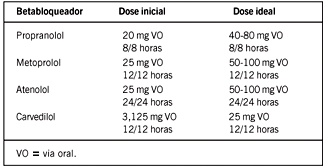
Betabloqueadores - inibem competitivamente os efeitos das catecolaminas circulantes. Diminuem a freqüência cardíaca, a pressão arterial e a contratilidade miocárdica, reduzindo, assim, o consumo de oxigênio pelo miocárdio. Na ausência de contra-indicações, essa classe de medicamentos deve ser iniciada imediatamente, de preferência por via oral, após a admissão do paciente. Não existem, até o momento, dados sobre a avaliação sistemática de seu emprego na fase pré-hospitalar. O estudo clínico TEAHAT (Thrombolysis Early in Heart Attack)11 foi o único a avaliar o uso de betabloqueadores (metoprolol) na fase pré-hospitalar do IAM, em associação com fibrinolítico ou placebo. Seus achados demonstraram menor taxa de IAM com onda Q, de insuficiência cardíaca congestiva e de fibrilação ventricular, sem aumento acentuado dos efeitos colaterais. As indicações e contra-indicações são as mesmas da utilização intra hospitalar.
Heparinas - tanto as heparinas não-fracionadas como as heparinas de baixo peso molecular, por não terem sido testadas na fase pré-hospitalar, não recebem indicação para seu uso, neste momento.
No final da década de 70 e início dos anos 80, o uso de lidocaína profilática foi comum, com o objetivo de reduzir a incidência de fibrilação ventricular. Apesar de ter diminuído a incidência desta arritmia, foi registrada elevação dos índices de mortalidade hospitalar, possivelmente decorrente de aumento da assistolia12. Sua utilização no atendimento tanto pré-hospitalar como hospitalar, portanto, não tem indicação rotineira, podendo ser prejudicial no uso profilático12.
1.2 - Fibrinólise pré-hospitalar
A utilização da terapêutica fibrinolítica pré-hospitalar baseia-se no conceito clássico experimental de que, ao se abreviar o tempo de isquemia miocárdica aguda, se reduz o tamanho do infarto do miocárdio13, resultando na redução da mortalidade não só hospitalar como pré-hospitalar e das complicações imediatas e tardias, notadamente as decorrentes da disfunção contrátil ventricular. Diversos ensaios clínicos demonstraram que quanto mais precocemente é administrada a terapêutica fibrinolítica menores são a mortalidade tanto imediata como tardia e o grau de disfunção ventricular1,8,14-17. Por outro lado, não há vantagem em se administrar fibrinolíticos após 12h do início da oclusão coronariana15.
O retardo pré-hospitalar intervalo entre o início dos sintomas isquêmicos e a chegada ao hospital é um dos determinantes do tamanho do infarto e da mortalidade pré e intra-hospitalar. Esse tempo é de, em média, 3 a 4h, e apenas 20% dos pacientes com IAM chegam à sala de emergência nas primeiras 2h15,18. A utilização pré-hospitalar da terapêutica fibrinolítica visa a reduzir esse retardo19.
Em países e cidades com sistema de atendimento emergencial móvel ambulâncias que respondem aos chamados em domicílio, existe uma razão lógica para a administração pré-hospitalar de fibrinolíticos. É importante reconhecer que em todos os estudos que utilizaram fibrinolíticos fora do ambiente hospitalar havia condições operacionais apropriadas para seu uso, para a monitorização tanto clínica como eletrocardiográfica pré-hospitalar dos pacientes e para o tratamento das taquiarritmias. Além disso, os meios facilitadores para o correto diagnóstico do IAM, para o rápido transporte e para a imediata hospitalização dos pacientes estavam programados9,20-25.
Estudos de fibrinólise hospitalar realizados em diferentes países, inclusive no Brasil, demonstraram que este procedimento é factível e capaz de reduzir o tempo para administração do fibrinolítico9,18,20,23-25.
Meta-análise dos principais estudos randomizados entre trombólise pré e intra-hospitalar apresentou resultados significativamente favoráveis ao uso da primeira estratégia, com redução da mortalidade de 17%26.
Apesar de existirem vários estudos comparando o uso de fibrinolítico intra-hospitalar com angioplastia primária, os quais favorecem esta última estratégia em relação à redução do desfecho composto de morte, reinfarto, acidente vascular cerebral e melhora da contratilidade ventricular27-30, são poucas as informações sobre sua vantagem em relação à fibrinólise pré-hospitalar. O estudo CAPTIM (Comparison of Primary Angioplasty and Prehospital Thrombolysis in the Acute Phase of Myocardial Infarction) não demonstrou desvantagem da fibrinólise pré-hospitalar sobre a angioplastia primária no desfecho composto de óbito, reinfarto e acidente vascular cerebral em 30 dias31.
Os medicamentos fibrinolíticos utilizados no cenário pré-hospitalar são os mesmos usados dentro do hospital, inclusive as doses, dando-se natural preferência àquelas de mais fácil administração endovenosa, como é o caso dos fibrinolíticos utilizados em bolo, como o TNK-tPA (tecnecteplase), único disponível em nosso meio e utilizado em dose única. Quando disponível, a reteplase (rPA), administrada na forma de duplo-bolo, também poderá ser empregada.
É importante chamar a atenção para o fato de que a implantação de um modelo de atendimento emergencial com a possibilidade de realizar fibrinólise pré-hospitalar deve levar em conta os seguintes conhecimentos: a) é baixa a taxa de IAM entre os pacientes atendidos por dor torácica pelas ambulâncias ou nas salas de emergência gerais (5% a 10%)9,32; b) é relativamente baixa a taxa de pacientes atendidos em domicílio com IAM e que são elegíveis para o tratamento fibrinolítico (»30%)20,33; e c) é elevado (US$ 70 mil) o valor monetário calculado para cada vida salva com a utilização da fibrinólise pré-hospitalar34.
Segundo a presente Diretriz, a utilização pré-hospitalar de fibrinolítico no IAM com supradesnível de ST pode ser considerada para aqueles pacientes atendidos por ambulância com pessoal treinado para esse fim e equipada para administrar o medicamento, monitorizar continuamente o eletrocardiograma e prover cardioversão elétrica, e para os quais se antecipa uma demora de pelo menos 180min até a chegada ao hospital onde lhe seria oferecida a terapêutica fibrinolítica. Quando o hospital para onde o paciente será levado dispuser de condições para realizar ou prover angioplastia primária de imediato, esta última estratégia é preferida, mesmo que as condições acima exigidas para a fibrinólise pré-hospitalar sejam atendidas.
2 - Atendimento na Unidade de Emergência: diagnóstico e estratificação de risco
2.1 - Clínico e eletrocardiográfico
2.1.1 Avaliação inicial - Embora a apresentação clínica de pacientes com isquemia miocárdica aguda possa ser muito diversa, cerca de 75% a 85% dos pacientes apresentam dor torácica como sintoma predominante. A dor, usualmente prolongada (> 20min) e desencadeada por exercício ou por estresse, pode ocorrer em repouso. A dor, em geral intensa, é aliviada parcialmente com repouso ou com nitratos, e pode ser acompanhada de irradiação para membros superiores e pescoço e por outros sintomas associados (dispnéia, náuseas e vômitos)34,35. Em pacientes com angina prévia, a mudança do caráter da dor é um indicador de instabilização. É importante ressaltar que a obtenção da história detalhada sobre as características da dor e o relato prévio de cardiopatia isquêmica auxiliam muito no diagnóstico, mas não têm acurácia clínica adequada para afastar ou confirmar um quadro de isquemia aguda do miocárdio.
O exame físico é freqüentemente pobre e inespecífico. Menos de 20% dos pacientes apresentam alterações significativas à avaliação inicial. Entretanto, a presença de estertores pulmonares, hipotensão arterial sistêmica (pressão arterial sistólica < 110 mmHg) e taquicardia sinusal coloca o paciente em maior risco de desenvolver eventos cardíacos nas próximas 72h35,36.
2.1.2 Eletrocardiografia - O exame eletrocardiográfico deve ser realizado idealmente em menos de 10min da apresentação à emergência e é o centro do processo decisório inicial em pacientes com suspeita de IAM. Em pacientes com sintomas sugestivos, a elevação do segmento ST tem especificidade de 91% e sensibilidade de 46% para diagnóstico de IAM. A mortalidade aumenta com o número de derivações no eletrocardiograma com supradesnível de ST35-37. Como o eletrocardiograma pode ser inespecífico nas primeiras horas, é importante avaliar traçados seriados. Eventualmente é necessária a obtenção de outras derivações (V7, V8 ou precordiais direitas) para confirmação diagnóstica. Embora a presença de supra de ST e/ou o desenvolvimento de onda Q sejam altamente indicativos de IAM, eles ocorrem em apenas 50% dos pacientes com IAM, devendo os mesmos ser subestratificados de acordo com a presença de outras evidências de isquemia no eletrocardiograma. Resultados com infradesnível do segmento ST > 0,05 mm em duas derivações contíguas ou inversão de onda T > 0,2 mm conferem risco moderado de síndrome isquêmica e de maior morbidade e mortalidade37. O exame eletrocardiográfico deve ser repetido após a terapêutica inicial, 12h após a internação e diariamente até alta da Unidade Coronariana.
2.1.3 Estratificação de risco - Na avaliação dos pacientes com suspeita de IAM, é importante que seja feita a estratificação de risco inicial de acordo com a probabilidade de os mesmos desenvolverem eventos e complicações cardíacas isquêmicas no futuro. Por definição, pacientes com síndrome coronariana aguda e supradesnível do segmento ST são classificados como de alto risco para eventos, embora exista ainda muita heterogeneidade nesse grupo.
Recentemente, foram desenvolvidos e validados escores de estratificação de risco provenientes de análises multivariadas. Os mais utilizados e que têm demonstrado impacto na tomada de decisão clínica são os escores TIMI (Thrombolysis in Myocardial Infarction) para pacientes com e sem supradesnível do segmento ST no eletrocardiograma. O escore de TIMI com supra-ST tem maior validade em pacientes submetidos a terapia de reperfusão. Naqueles com escore inferior a 2, a mortalidade hospitalar é inferior a 2%; escore 5, o risco é intermediário, com mortalidade de 10%; escores acima de 8 estão associados com mortalidade maior que 20%38-40. Na tabela a seguir estão apresentados os escores de risco TIMI para síndrome coronariana aguda com supradesnível do segmento ST38,40.
2.1.4 Diagnóstico - Até recentemente, o IAM era diagnosticado com base na recomendação da Organização Mundial da Saúde, segundo a qual a presença de pelo menos dois dos três critérios a seguir estabelecia o diagnóstico: a) história clínica de desconforto precordial sugestivo de isquemia; b) alterações em traçados seriados de eletrocardiograma; e c) aumento e queda das enzimas cardíacas41,42.
Com o desenvolvimento de marcadores mais específicos para detecção de lesão do miocárdio, um Comitê Internacional se reuniu, recentemente, para revisar os critérios diagnósticos de IAM43. A principal modificação foi a incorporação das troponinas como marcadores de necrose tecidual44. Conforme a redefinição de critérios para o diagnóstico de IAM, recente ou em evolução, pode-se estabelecer o diagnóstico de IAM se houver aumento característico e diminuição gradual da troponina ou aumento e diminuição mais rápidos para CK fração MB (CK-MB), com pelo menos um dos seguintes critérios: a) sintomas isquêmicos; b) desenvolvimento de ondas Q patológicas no eletrocardiograma; ou c) alterações eletrocardiográficas indicativas de isquemia (elevação ou depressão do segmento ST)43.
O impacto desta redefinição para o paciente e para o sistema de saúde será considerável. É esperado aumento da incidência de casos de IAM da ordem de 30% a 70%, dependendo do nível de marcador aceito como elevado, e incremento dos faturamentos hospitalares com a nova definição45,46.
2.2 - Marcadores bioquímicos de lesão miocárdica
A evolução do IAM é um processo dinâmico e sua progressão bem como sua extensão podem ser modificadas favoravelmente. Após lesão celular isquêmica ocorre aumento da permeabilidade da membrana e a conseqüente liberação de seus constituintes na circulação sanguínea. Quanto maior o dano celular maiores serão as moléculas liberadas.
Os marcadores de lesão miocárdica são macromoléculas intracelulares liberadas após lesão da membrana do sarcolema dos miócitos decorrente de necrose. A velocidade de aparecimento dessas macromoléculas na circulação periférica depende de vários fatores, incluindo a localização intracelular, o peso molecular, os fluxos sanguíneo e linfáticos locais, e a taxa de eliminação no sangue47.
A creatina cinase (CK-total) encontrada na forma de dímero é uma importante enzima reguladora da produção e da utilização do fosfato de alta energia nos tecidos contráteis. Embora seja um indicador sensível de lesão muscular, não é específico para o diagnóstico de lesão miocárdica. Resultados anormais da atividade e da concentração da CK-total podem ocorrer em razão de: problemas intrínsecos aos testes laboratoriais; doenças associadas, que diminuem a depuração de proteínas; liberação de tecidos necróticos contendo níveis elevados da enzima; presença de lesões musculares agudas e crônicas; e uso de medicamentos e drogas ilícitas48.
Com o desenvolvimento de novos marcadores mais sensíveis e específicos para o diagnóstico de lesão miocárdica, como a dosagem da concentração protéica da CK-MB e das troponinas, sua utilização atualmente é uma medida de exceção, na indisponibilidade de marcadores mais modernos.
A CK-MB atividade, com uma curva característica de elevação e normalização de seus níveis, foi padrão para o diagnóstico do IAM nas últimas três décadas42. Eleva-se em 4 a 6h após o início dos sintomas, com pico em torno de 18h, e normaliza-se entre 48 e 72h. Permite o diagnóstico tardio do IAM, após 12h do início dos sintomas, quando possui sensibilidade de cerca de 93%, porém é pouco sensível para o diagnóstico precoce nas primeiras 6h do início dos sintomas49.
Embora possua a mesma sensibilidade da CK para o diagnóstico de lesão miocárdica, a CK-MB atividade é mais específica. Seus níveis também se elevam em outras situações que não o IAM, como nas cardiopatias, nas cirurgias cardíacas, na presença de doenças musculares periféricas agudas e crônicas, e na presença de doença maligna.
A utilização de testes imunológicos com anticorpo anti-CK-MB, que dosam a concentração protéica da CK-MB (ng/ml), melhorou sua sensibilidade clínica, sua especificidade analítica e sua rapidez na realização do exame, superando, sem dúvida, qualquer outra técnica de dosagem da CK-MB.
A CK-MB massa eleva-se entre 3 e 6h após o início dos sintomas, com pico entre 16 e 24h, normalizando-se entre 48 e 72h. Apresenta sensibilidade diagnóstica de 50% 3h após o início dos sintomas e de 80% 6h após50.
Estudos comparando a dosagem da CK-MB massa e da mioglobina no diagnóstico precoce do IAM, entre 2 e 6h após o início dos sintomas, têm demonstrado a mesma sensibilidade. Conseqüentemente, muitos serviços vêm substituindo a medida da CK-MB atividade pela dosagem da CK-MB massa para o diagnóstico do infarto51.
A mioglobina é uma hemoproteína citoplasmática transportadora de oxigênio, de baixo peso molecular, encontrada tanto no músculo esquelético como no músculo cardíaco. Seus valores de referência variam com a idade, o sexo e a raça. Sua eliminação é por via renal, e apresenta vida média de dez minutos52. Liberada rapidamente pelo miocárdio lesado, começa a elevar-se entre 1 e 2h após o início dos sintomas, com pico entre 6 e 9h e normalização entre 12 e 24h52;53.
A mioglobina é mais sensível que a CK e a CK-MB atividade; entretanto, essas diferenças são menos pronunciadas quando é comparada a isoformas da CK-MB e à CK-MB massa51;54. Pelo seu elevado valor preditivo negativo, que varia de 83% a 98%, é considerada excelente para afastar o diagnóstico de IAM52. Seu elevado valor preditivo negativo permite afastar o diagnóstico de IAM em pacientes que apresentem alterações eletrocardiográficas que dificultem o diagnóstico de IAM. Cerca de 10% a 20% dos pacientes atendidos com supradesnível do segmento ST não apresentam IAM. Outras causas de elevação do segmento ST são: hipertrofia ventricular esquerda, bloqueio completo de ramo esquerdo, repolarização precoce, bloqueio completo de ramo direito, aneurisma do ventrículo esquerdo, pericardite aguda e ritmo de marcapasso55.
Embora sensível, não é um marcador específico, alterando-se na presença de lesões musculares, insuficiência renal crônica, exercícios extenuantes, exposição a drogas e toxinas. Cerca de 25% dos pacientes em estado crítico apresentam elevação de seus níveis sanguíneos, mesmo na ausência de lesão cardíaca. Sua utilização em pacientes com dor torácica apresenta melhores resultados nas sete primeiras horas do início dos sintomas; após esse período, sua sensibilidade começa a diminuir e os marcadores mais específicos são mais efetivos56.
As troponinas estão presentes nos filamentos finos dos músculos estriados, formando um complexo com três polipeptídeos: a troponina C (TnC), a troponina I (cTnI) e a troponina T (cTnT), envolvidas com o mecanismo de regulação do cálcio celular57;58. Elevam-se entre 4 e 8h após o início dos sintomas, com pico entre 36 e 72h e normalização entre 5 e 14 dias. Apresentam a mesma sensibilidade diagnóstica da CK-MB entre 12 e 48h após o início dos sintomas no IAM, mas na presença de portadores de doenças que diminuem a especificidade da CK-MB elas são indispensáveis57;58.
Embora consideradas específicas para o miocárdio, resultados falso positivos de troponina foram publicados por causa da presença de fibrina no soro, da presença de anticorpos heterofílicos e da reação cruzada com anticorpos humanos59.
Sua maior limitação atualmente está na falta de padronização dos testes de troponina (apresentam coeficiente de variação superior a 10%), e no diagnóstico de pequenos infartos, o que não ocorre em pacientes com supradesnível do segmento ST60.
Quando um paciente é atendido, queixando-se de dor precordial prolongada e apresentando supradesnível do segmento ST no eletrocardiograma, resistente ao uso de nitratos, geralmente dosam-se os marcadores bioquímicos de lesão miocárdica. Essa dosagem, porém, não é essencial para seu manejo. Deve-se dar início rapidamente à terapia de reperfusão coronariana, mecânica ou com fibrinolíticos, sem se aguardar seus resultados.
Os marcadores bioquímicos de lesão miocárdica atualmente disponíveis começam a se elevar na circulação sanguínea após o tempo ideal de reperfusão arterial coronariana e não são essenciais para o diagnóstico de IAM16.
Mais do que para o diagnóstico, os marcadores bioquímicos de lesão miocárdica possuem papel prognóstico nesses pacientes61-65.
Os marcadores bioquímicos de lesão miocárdica também são úteis para o diagnóstico de reperfusão coronariana à beira do leito em pacientes submetidos a terapia fibrinolítica. Sua liberação pelo miocárdio lesado depende da perfusão na área de infarto e a reperfusão coronária causa elevação precoce e pico mais elevado desses marcadores por causa do maior fluxo sanguíneo na área lesada após o restabelecimento do fluxo arterial (washout). Entretanto, após a ocorrência do pico, não há diferença em relação ao tempo de eliminação dos marcadores entre os pacientes reperfundidos com sucesso ou não.
A liberação da CK total não é um bom marcador para o diagnóstico de reperfusão arterial. Os estudos clínicos têm demonstrado especificidade de 80%, com sensibilidade que varia de 10% a 40% quando o pico é atingido com menos de 4h e mais de 16h66. A razão da concentração da CK-MB após 90min do início da terapia fibrinolítica (CK-MB 90min/CK-MB pré-terapia) apresenta sensibilidade de 92% e especificidade de 100% para diagnóstico de reperfusão quando seu valor é de 2,5 vezes.
Para a troponina I, essa razão maior que 6,0 apresenta sensibilidade de 82% e especificidade de 100%. Para a troponina T, essa razão deve ser maior que 6,8 e apresenta sensibilidade de 89% e especificidade de 83%.
A utilização da razão em 90min após terapia fibrinolítica, portanto, permite o diagnóstico de reperfusão miocárdica67.
2.3 - Monitorização eletrocardiográfica na fase aguda
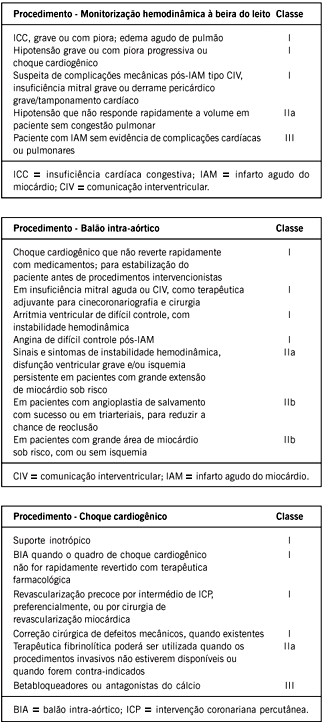
2.3.1 Detecção de arritmias cardíacas - A monitorização eletrocardiográfica para detecção de arritmias cardíacas deve ser instituída sempre que se suspeite de síndrome coronária aguda, e mantida por pelo menos 24h ou até que se conclua a avaliação com outro diagnóstico. A presença de taquicardia, bradicardia e fibrilação atrial confere pior prognóstico, assim como arritmias ventriculares, especialmente taquicardia e fibrilação ventricular68;69. A manutenção após esse período inicial deve levar em conta a apresentação clínica e parâmetros como isquemia residual e dor recorrente, disfunção ventricular, e instabilidade hemodinâmica ou elétrica.
2.3.2 Confirmação diagnóstica, avaliação e acompanhamento prognóstico - A eletrocardiografia, de baixo custo e com ampla disponibilidade, é fundamental na avaliação de pacientes com dor torácica compatível com isquemia miocárdica, tanto para embasamento diagnóstico como para estratificação e avaliação prognóstica37;70. Entretanto, a sensibilidade do exame eletrocardiográfico varia de 45% a 60% para diagnóstico de IAM quando se analisa o supradesnível de ST como critério diagnóstico. Cerca de 50% dos pacientes apresentam-se com eletrocardiograma normal ou não-diagnóstico. A natureza dinâmica do processo trombo-oclusivo coronariano, presente nas síndromes agudas, pode ser mais bem acompanhada pela monitorização contínua do segmento ST, que permite a identificação de novos episódios de isquemia, tanto sintomáticos como assintomáticos. Flutuações do segmento ST que podem não estar presentes no eletrocardiograma de admissão são fatores prognósticos de eventos adversos, como óbito, infarto do miocárdio não-fatal e necessidade de revascularização urgente71,72. Esse método também mostrou-se mais sensível e específico que o exame eletrocardiográfico de admissão de pacientes com dor torácica, tanto para detecção de IAM como de síndrome coronariana aguda73. A monitorização de ST em múltiplas derivações tem sido recomendada em várias situações clínicas e por períodos variáveis, como IAM ou angina instável (24 a 48h ou 12 a 24h após resolução dos sintomas), dor torácica no atendimento de emergência (8 a 12h), acompanhamento pós-intervenções coronárias percutâneas (6 a 12h) e revascularização miocárdica (24 a 48 h)74,75.
A monitorização do segmento ST durante a fase aguda fornece importantes informações prognósticas, auxiliando na identificação de pacientes com resolução incompleta do processo isquêmico e que podem se beneficiar de condutas adicionais como angioplastia de resgate76,77. A resolução da elevação do segmento ST pode ser analisada pela variação do somatório das elevações de ST no eletrocardiograma convencional 3 a 4h após a trombólise e considerada completa (resolução > 70%), parcial (30% a < 70%) ou ausente (< 30%). Recentemente, tem sido demonstrado que a análise mais precoce (60 a 90min) da resolução do segmento ST também permite excelente discriminação para eventos adversos78,79, embora esse tempo possa ser muito precoce para uma análise conclusiva quando o agente utilizado for a estreptoquinase80. A integração da análise de segmento ST com outros dados como marcadores de necrose e sintomas melhora a acurácia preditiva para identificação não-invasiva de candidatos para angioplastia de resgate81.
O desinteresse dos médicos parece ser a principal razão (27%) para a não-utilização de monitores de ST, método empregado em pouco mais da metade das unidades cardiológicas dos Estados Unidos82.
3 - Procedimentos especiais para estratificação de risco e avaliação
3.1 - Eletrocardiografia de alta resolução
A eletrocardiografia de alta resolução é capaz de detectar potenciais elétricos de baixa amplitude, oriundos de zonas de cicatriz de miocárdio ventricular infartado83. É realizado pela promediação de centenas de complexos QRS, captados na superfície corpórea, ampliados e filtrados. Trata-se de um método propedêutico não-invasivo que, juntamente com outras formas de avaliação da função ventricular e da isquemia, auxiliam na estratificação de risco do paciente pós-IAM. Tais potenciais, não registráveis pela eletrocardiografia convencional, ocorrem como conseqüência de um desarranjo na estrutura miocárdica após infarto. A separação e a perda de orientação das fibras miocárdicas comprometem a condução tecidual, produzindo condução lenta regional expressa pela presença de potenciais de baixa amplitude que ocorrem no final do complexo QRS84. A presença desses potenciais está relacionada a arritmias por mecanismo de reentrada. Os potenciais tardios ventriculares são sinais de baixa amplitude e alta freqüência, que se originam em regiões lesadas do miocárdio ventricular. Nesses locais, a condução do estímulo elétrico ocorre de forma lenta e fragmentada, favorecendo os mecanismos de reentrada, que constituem a base eletrofisiológica para as arritmias ventriculares.
O IAM, em decorrência do processo de remodelação ventricular que se segue à necrose miocárdica, com formação de áreas de fibrose intercaladas com áreas viáveis e isquêmicas e suas respectivas alterações metabólicas e elétricas, propicia o campo para o aparecimento do mecanismo de reentrada. Na área isquêmico-necrótica passam a coexistir os mecanismos de condução lenta e bloqueio unidirecional, que constituem a base para o fenômeno da reentrada.
Potenciais tardios anormais têm sido registrados em 39% a 93% dos pacientes que desenvolveram taquicardia ventricular sustentada no pós-infarto do miocárdio. Estudos prospectivos demonstram que menos de 5% dos pacientes com teste normal desenvolvem arritmias ventriculares malignas. Assim, o método apresenta elevado valor preditivo negativo (> 95%) quando usado para estratificação de risco nessa população85-87.
O valor preditivo positivo dos potenciais tardios, entretanto, é inferior a 15%88, o que limita seu papel, mesmo quando realizado em combinação com outros métodos de estratificação não-invasiva.
A eletrocardiografia de alta resolução é mais sensível nos infartos inferiores que nos anteriores e, quando solicitado, deverá ser realizada após a primeira semana do episódio agudo. Ainda não se dispõe de uniformidade de critérios para o reconhecimento dos potenciais tardios na presença de bloqueios de ramo.
Atualmente reconhece-se que o maior mérito da eletrocardiografia de alta resolução é seu valor prognóstico negativo (95% no paciente pós-IAM), significando que um paciente sem potenciais tardios tem bom prognóstico. Sua acurácia preditiva positiva é de cerca de 20%, significando que um paciente com resultado de eletrocardiografia de alta resolução positivo apresenta alta probabilidade de ter desencadeada uma taquicardia ventricular monomórfica sustentada à estimulação ventricular programada no laboratório de eletrofisiologia.
3.2 - Eletrocardiografia dinâmica
3.2.1 Sistema Holter - A eletrocardiografia ambulatorial, sistema Holter, graças à evolução tecnológica na última década, permite a avaliação prolongada dos padrões eletrocardiográficos de pacientes, com possibilidade de detecção, classificação e quantificação dos vários tipos de arritmias, em especial as ventriculares, e de detecção e quantificação das elevações e depressões do segmento ST, fornecendo a carga isquêmica total e, finalmente, os cálculos e a análise dos parâmetros da variabilidade da freqüência cardíaca, informando sobre o estado da modulação autonômica do coração.
Assim, o Holter, exame não-invasivo de fácil execução e de baixo custo, permite a avaliação da existência de isquemia residual e informa sobre o substrato arritmogênico, duas das condições que, associadas ao grau de disfunção ventricular esquerda, representam os pilares determinantes do prognóstico futuro para os pacientes pós-infarto89.
A monitorização eletrocardiográfica ambulatorial pelo sistema Holter, com finalidades de estratificação de risco pós-infarto do miocárdio, deve usualmente ser realizada antes da alta hospitalar, entre o sexto e o décimo dias de evolução.
3.2.2 Arritmias ventriculares - Os pacientes que sobrevivem ao infarto do miocárdio apresentam risco aumentado de morte súbita, com incidência mais alta no 1º ano após o evento90. As principais causas de morte súbita nesses pacientes são a taquicardia ventricular e a fibrilação ventricular91. A presença de arritmias ventriculares complexas, detectadas pela eletrocardiografia dinâmica, após a fase aguda do infarto do miocárdio é indicativa de mau prognóstico para a evolução a médio prazo92-101. O surgimento de arritmias ventriculares malignas depende da interação entre características do substrato arritmogênico (circuitos de reentrada), presença dos gatilhos (extra-sístoles ou taquicardia sinusal), e presença de isquemia e de fatores moduladores (representados pelas influências de catecolaminas, pH e perfusão teciduais)102. O Holter avalia até três componentes dessa complexa interação, ou seja, os gatilhos (quantidade ou características das extra-sístoles), a presença ou a ausência de isquemia, e a modulação autonômica. O risco de desenvolvimento de arritmia fatal declinou com os progressos observados em relação aos cuidados peri e pós-infarto, representados por uso de agentes trombolíticos103, revascularização coronariana, inibidores da enzima conversora da angiotensina, betabloqueadores104 e reabilitação precoce. Essa redução não está relacionada à administração de medicamentos antiarrítmicos, que, quando usados com o objetivo de abolir ou de reduzir as arritmias ventriculares para supostamente reduzir a mortalidade, provocaram o oposto, como demonstrado nos estudos CAST (Cardiac Arrhythmia Suppression Trial)105 e SWORD (Survival with Oral D-sotalol)106. Apesar dos progressos, o risco de um sobrevivente de infarto do miocárdio apresentar arritmia fatal ainda continua significativo, sendo estimado em 5% atualmente.107-109.
A presença de arritmias ventriculares complexas associadas à disfunção ventricular (fração de ejeção < 40%) identifica pacientes de maior risco para eventos arrítmicos graves ou morte súbita94,95,98,101,110,111.
Deve-se também considerar que o tratamento trombolítico mudou de forma dramática o prognóstico da fase aguda do infarto do miocárdio. A prevalência das arritmias ventriculares nesse grande número de pacientes caiu, comparativamente ao período pré-trombolítico, já que estiveram presentes em 64% dos casos no GISSI (Gruppo Italiano per lo Studio della Sopravvivenza nell'Infarto Miocardico)103 contra 85% em outros grandes estudos, como MPRG (Multicenter Postinfarction Research Group)99 ou BHAT (Beta-blocker Heart Attack Trial)100, sugerindo que o tratamento trombolítico reduziu a instabilidade elétrica, aumentando o número de pacientes livres de qualquer distúrbio do ritmo.
A taquicardia ventricular não-sustentada, que ocorre em cerca de 12% dos pacientes convalescentes de infarto do miocárdio, está relacionada a mortalidade 4,2 vezes maior, comparativamente ao subgrupo sem essa arritmia. Entretanto, embora a especificidade e o valor preditivo negativo de tais achados sejam elevados, ultrapassando 90%, a sensibilidade e o valor preditivo positivo permanecem baixos, sendo de 5% a 15% para morte súbita e entre 11% e 32% para morte total97.
Em decorrência da especial capacidade da eletrocardiografia dinâmica para avaliar pacientes com arritmias ventriculares complexas e dada a controvérsia a respeito do valor das informações fornecidas por essa técnica no que diz respeito aos resultados do tratamento baseado nos dados desse procedimento, o Holter pode ser utilizado nesses pacientes como método de investigação adicional. Caso a possível indicação do exame esteja relacionada à investigação de sintomas possíveis de serem provocados por arritmias, a realização do Holter é obrigatória. Incluem-se, nesses sintomas, a síncope no pós-infarto, quase sempre provocada por taquiarritmias ventriculares graves, os equivalentes sincopais e as palpitações. Deve-se salientar que os resultados devem sempre ser analisados e considerados num contexto mais amplo, correlacionando-os com outros métodos de investigação.
3.2.3 Alterações isquêmicas - Em pacientes pós-infarto, a ocorrência de isquemia durante a monitorização ambulatorial oscila entre 15% e 30%, sendo inferior aos números observados na angina instável e em outras síndromes isquêmicas agudas112,113. Poderiam explicar esse fato elementos técnicos, como o registro de ondas Q associadas ou não a alterações basais do segmento ST e da onda T ou complexos de baixa amplitude ou predominantemente negativos (QS ou Qr), como observado nos infartos extensos.
A presença de isquemia pós-infarto é reconhecida, há muito tempo, como fator de pior prognóstico, mesmo quando identificada apenas pela presença de sintomas de angina114-119. As alterações de ST, quando o Holter é realizado na fase precoce, identificam isquemia na região peri-infarto, isquemia dependente de recanalização parcial da artéria ocluída e também das variações do tônus coronariano120. Em estudos usando análise multivariada, a isquemia espontânea no Holter foi o segundo mais poderoso fator prognóstico de morte cardíaca, inferior apenas ao índice de Killip da fase aguda121,122.
Apesar das múltiplas publicações indicando o valor da isquemia detectada pelo Holter, nos pacientes pós-infarto esse exame não tem sido realizado rotineiramente120,123-125. A relutância da comunidade médica em incorporá-lo na estratificação pós-infarto é multifatorial. No entanto, a realização precoce do Holter no período pós-infarto, indicado, por exemplo, para avaliação do ritmo ou de um sintoma, deve incluir uma criteriosa e cuidadosa análise do segmento ST, que, certamente, fornecerá subsídios muito úteis para a tomada de condutas e o planejamento terapêutico.
3.2.4 Variabilidade da freqüência cardíaca - Os ciclos sinusais não têm todos a mesma duração, ainda que em condições de repouso. Essas variações ocorrem por causa de modificações no equilíbrio autonômico, como aquelas provocadas pelos movimentos respiratórios alterando o tônus vagal ou mudanças na atividade simpática global. São conhecidos os distúrbios autonômicos em várias áreas não relacionadas ao coração, como neuropatias, diabetes e doenças da tireóide. Em modelos experimentais, quando se provoca infarto agudo em cães, ocorre depressão da atividade parassimpática, deslocando o equilíbrio autonômico em favor do sistema simpático adrenérgico91,126,127. O coração é rico em fibras simpáticas e parassimpáticas e a estabilidade elétrica do miocárdio depende do sinergismo entre esses dois componentes. Está demonstrada a importância da atividade vagal como protetora contra a indução de arritmias ventriculares em sobreviventes de infarto do miocárdio127. O mesmo ocorre em animais em estudos de morte súbita, infarto do miocárdio e limiar de arritmias91. Os sinais de hiperatividade simpática são independentes da localização do infarto e do esquema terapêutico utilizado128. Vários mecanismos podem ser evocados para a disfunção autonômica pós-infarto. Áreas seletivas de desnervação parassimpática podem ocorrer, resultando em hipersensibilidade às catecolaminas. Os distúrbios hemodinâmicos conseqüentes ao infarto também devem participar, já que aumentam a produção reflexa de catecolaminas com o objetivo de manter a pressão sanguínea diminuída pela queda do débito cardíaco. Mais recentemente ampliaram-se os estudos da variabilidade da freqüência cardíaca dentro da cardiologia clínica, graças ao desenvolvimento de programas para a medida automática e precisa de cada intervalo RR normal de eletrocardiogramas, em períodos de curta duração ou em gravações de 24 horas pelo sistema Holter.
Aspectos técnicos - os termos variabilidade de RR e variabilidade da freqüência cardíaca vêm sendo usados na literatura como sinônimos. Sendo os índices expressos em milissegundos (ms) e não em batimentos por minuto, em nosso entender, o uso de variabilidade de RR seria mais próprio, embora o termo variabilidade da freqüência cardíaca esteja também consagrado pelo uso. Várias técnicas têm sido descritas para estudar a variabilidade de RR128,129. As mais usadas quantificam-na no domínio do tempo ou no domínio da freqüência. A maioria dos estudos nas populações pós-infarto utilizou os parâmetros no domínio do tempo. O ESC/NASPE (Task Force of the European Society of Cardiology and the North American Society of Pacing and Electrophysiology)130 publicou as diretrizes para padronização de nomenclatura e dos métodos de obtenção dos dados, recomendando os exames de longa duração (mínimo de 18h de traçados analisáveis), que demonstraram poder estratificador maior que os exames de poucos minutos.
Nos últimos anos, vários estudos clínicos e experimentais pós-infarto do miocárdio têm demonstrado que risco maior de morte súbita está associado estreitamente aos sinais de depressão parassimpática126-128, o mesmo ocorrendo nos portadores de miocardiopatia dilatada131.
Os valores de corte para os parâmetros da variabilidade de RR no domínio do tempo que resultaram em poder preditivo positivo para morte ou eventos arrítmicos graves na população pós-infarto do miocárdio foram os seguintes: SDANN (desvio padrão das médias das durações dos ciclos em cada intervalo de 5 min) < 40 ms, SDNN (média dos desvios padrão de cada intervalo de 5 min) < 50 ms, rMSSD (raiz quadrada das diferenças sucessivas elevadas ao quadrado, da duração dos ciclos normais medidos) < 15 ms e pNN>50 (porcentagem dos ciclos sucessivos que apresentam diferenças de duração acima de 50 ms) < 1%132.
A baixa variabilidade de RR tem se mostrado um índice independente para a estratificação do risco em pacientes sobreviventes de infarto do miocárdio128,133.
As diretrizes da ESC/NASPE130 recomendam a medida da variabilidade de RR em torno de uma semana após o episódio agudo, com o objetivo de estratificação de risco. Sendo inequívoco o valor preditivo dos dados referentes à variabilidade da freqüência cardíaca, pode-se afirmar ser de grande valia a complementação de um exame convencional de Holter com a medida desses índices, ainda mais se se levar em conta ser nulo o acréscimo de tempo e desprezível o aumento no custo do procedimento.
3.3 - Estudo eletrofisiológico
3.3.1 Avaliação eletrofisiológica invasiva após IAM - Estima-se que, na presença de doença cardíaca estrutural, a morte cardíaca súbita seja decorrente de doença arterial coronariana em 80% dos casos134,135.
Sua abordagem terapêutica mais agressiva resultou em redução da mortalidade cardiovascular; porém, pacientes com doença arterial coronariana, disfunção ventricular esquerda e arritmias ventriculares assintomáticas permanecem com elevado risco para morte súbita ou não-súbita135,136.
O estudo eletrofisiológico pode ser útil para estratificar o risco de morte súbita em pacientes com cardiopatia estrutural. Pacientes com IAM prévio, disfunção ventricular esquerda (fração de ejeção ventricular esquerda < 35%) e taquicardia ventricular não-sustentada assintomática, nos quais taquiarritmias ventriculares sustentadas são indutíveis durante a estimulação elétrica programada, podem ter maior risco de morte súbita ou parada cardíaca que pacientes similares sem taquiarritmias sustentadas indutíveis136.
3.4 - Ecocardiografia Doppler
A ecocardiografia constitui importante subsídio tanto para a elucidação diagnóstica como para a avaliação do prognóstico após-IAM137,138.
A ecocardiografia transtorácica é um excelente método de triagem em pacientes com dor precordial, pois as alterações da motilidade segmentar ocorrem em segundos após a oclusão coronariana139. Apesar de as alterações da motilidade segmentar poderem significar isquemia ou infarto antigo ao invés de agudo, elas nos ajudam a afastar outras causas de dor precordial, como dissecção de aorta, pericardite e embolia pulmonar maciça. Por outro lado, sua ausência praticamente exclui infartos extensos.
A ecocardiografia em repouso e durante estresse fornece uma série de informações sobre função ventricular esquerda, viabilidade miocárdica e presença de isquemia, com importantes implicações terapêuticas e prognósticas após o IAM. Um dos principais fatores prognósticos de mortalidade cardíaca após infarto é a função ventricular esquerda140, com maiores incrementos da mortalidade associados à redução progressiva da fração de ejeção ventricular, considerando-se como pacientes de alto risco aqueles com fração de ejeção ventricular esquerda < que 35%141.
3.4.1 Complicações mecânicas do IAM - Ruptura aguda de parede livre - essa complicação é caracterizada por colapso hemodinâmico e dissociação eletromecânica. A ecocardiografia é o exame de eleição, devendo ser realizada em muito pouco tempo, a fim de conduzir o paciente à cirurgia. Em geral, pelo aumento súbito da pressão intrapericárdica, não há sinais de muito líquido no pericárdio ou há sinais de fina camada de substância com ecogenicidade semelhante à dos tecidos. Sinais de tamponamento cardíaco são evidentes, como colapso de ventrículo direito e variação respiratória importante do Doppler de cavidades esquerdas.
Ruptura subaguda de parede livre - quadro clínico precedido de hipotensão progressiva, dor precordial e alterações eletrocardiográficas do segmento ST. A ecocardiografia transtorácica pode também apresentar sinais como pouco líquido denso e achados clássicos de tamponamento cardíaco. O ponto da ruptura em geral não é localizado, pois esta divulsiona o miocárdio e em geral não produz orifícios de tamanho suficiente para ser diagnosticada pela ecocardiografia. Deve-se lembrar que a presença de líquido pericárdico, sem sinais de tamponamento cardíaco, não faz o diagnóstico de ruptura de parede livre, visto que em infartos transmurais comumente se observa derrame pericárdico142,143.
Comunicação interventricular - o achado clínico de maior relevância em pacientes com suspeita de comunicação interventricular é a presença de deterioração hemodinâmica e de novo sopro cardíaco. Mais comum nas porções basal e média do septo inferior, é relacionada ao IAM extenso de parede inferior, porém pode ocorrer na porção apical do septo e é relacionada a extensos infartos de parede anterior. Indícios ecocardiográficos dessa complicação podem ser percebidos horas antes por afinamento excessivo e abaulamento do septo ventricular. Por vezes, a comunicação interventricular divulsiona o septo, formando túneis tortuosos ao longo dele. O estudo Doppler e o mapeamento de fluxo em cores demonstram a localização da comunicação interventricular e sua magnitude. A pressão sistólica do ventrículo direito pode, neste caso, ser estimada pela diferença entre a pressão arterial sistólica e o gradiente entre os ventrículos medidos pelo Doppler contínuo.144
Insuficiência mitral - a insuficiência mitral é comum após IAM e pode ser dividida em três mecanismos fisiopatológicos: dilatação do anel mitral secundária à dilatação ventricular; disfunção de musculatura papilar em pacientes com IAM inferior; e ruptura de musculatura papilar. Esta última apresenta-se por súbita deterioração hemodinâmica e está relacionada a mortalidade de 75% nas primeiras 24h caso o tratamento cirúrgico não seja instituído. Pelo fato de haver intensa dispnéia, por vezes é necessária a realização de ecocardiografia transesofágica, a fim de esclarecer o diagnóstico145,146. Nesses casos, em geral é prudente realizar esse exame somente após intubação orotraqueal, pois a sedação ou a passagem da sonda esofágica podem causar queda da PO2, bradicardia e hipotensão, deteriorando ainda mais o quadro clínico.
3.4.2 Diagnóstico de viabilidade (atordoamento e hibernação) - Até um terço dos pacientes com importante disfunção ventricular pode melhorar a função após revascularização147. A busca de viabilidade miocárdica deve ser realizada naqueles pacientes com graus consideráveis de disfunção ventricular, a fim de reduzir sua mortalidade. Após o insulto isquêmico, o atordoamento miocárdico deve desaparecer em no máximo duas semanas; caso persista, episódios repetitivos de isquemia podem causar atordoamento crônico do miocárdio ou hibernação148. Esses pacientes, portanto, podem apresentar necrose extensa ou significativas áreas de atordoamento e hibernação ou, em geral, a mistura das três condições citadas.
A ecocardiografia sob estresse pode auxiliar essa diferenciação após o 5º dia do IAM. Baixas doses de dobutamina ou de dipiridamol podem induzir melhora da motilidade nas regiões com disfunção em repouso que tenham viabilidade miocárdica. A acurácia de ambos os métodos é similar na previsão de recuperação funcional espontânea após o IAM, embora a dobutamina tenha maior sensibilidade e o dipiridamol, maior especificidade149;150.
3.4.3 Avaliação de risco após IAM - Quando a função ventricular é preservada, a presença de viabilidade miocárdica detectada pela ecocardiografia sob estresse pela dobutamina está associada a maior risco de angina instável e reinfarto, provavelmente indicando a presença de substrato miocárdico para eventos isquêmicos151.
Há grande número de estudos na literatura demonstrando a eficácia da estratificação prognóstica com a ecocardiografia sob estresse pelo dipiridamol e pela dobutamina nos vários subgrupos de pacientes após IAM151-153.
Para propósitos de análise prognóstica, a resposta ao ecocardiograma sob estresse deve ser avaliada quanto ao tempo para indução de isquemia e quanto à sua gravidade e extensão. O risco de eventos cardíacos aumenta à medida que o tempo necessário para que o estresse induza a isquemia diminui141,151,154,155.
A função ventricular em repouso é um excelente fator prognóstico de morte cardíaca, enquanto a isquemia induzida prediz efetivamente a recorrência de angina e de morte, de forma adicional à simples avaliação da função ventricular em repouso. Um teste negativo, associado à função ventricular esquerda normal ou levemente deprimida, tem excelente valor preditivo negativo para morte e IAM, porém um teste positivo em pacientes com disfunção em repouso confere risco de morte em um ano superior a 10%.
Em pacientes que podem se exercitar, a ecocardiografia sob estresse pelo esforço tem demonstrado valor semelhante ao de outras técnicas sob estresse farmacológico, porém com a desvantagem de se perder informações a respeito de viabilidade miocárdica por serem analisadas somente as imagens em repouso e durante ou imediatamente após o término do exercício154-167.
Em pacientes com janela acústica pobre o sinal Doppler em geral está comprometido, em decorrência do fenômeno de atenuação do sinal de ultra-som. Nessas situações, a utilização de contraste ecocardiográfico tem se mostrado útil na identificação e na quantificação de regurgitações e estenoses, evitando o uso de outros exames para o diagnóstico preciso168.
3.5 - Teste ergométrico
3.5.1 Estratificação de risco pós-IAM - O teste ergométrico é um exame funcional que investiga a capacidade de adaptação do sistema aeróbico frente a um esforço padronizado realizado em esteira ou bicicleta. Trata-se de método não-invasivo, com expressivos valores de sensibilidade, especificidade e reprodutibilidade169, que estuda, entre outros fenômenos, o comportamento da reserva cardíaca por meio de seus componentes cronotrópico, inotrópico, dromotrópico e coronariano, expressos por variáveis clínicas (tolerância ao esforço, sinais e sintomas), hemodinâmicas (curvas de freqüência cardíaca e pressão arterial), metabólicas (VO2, MVO2, capacidade funcional aeróbica, déficit funcional aeróbico) e eletrocardiográficas (ritmo, condução, atividade ectópica e repolarização ventricular).
Nos pacientes estáveis após IAM, o teste visa à avaliação da reserva coronariana e à quantificação de seu comprometimento, fatores determinantes do prognóstico. A principal utilização clínica do teste ergométrico imediatamente após IAM reside na determinação prognóstica, permitindo a avaliação de risco. Os resultados obtidos interferem de forma significativa no processo de decisão clínica, visto que identificam os pacientes que apresentam maior ou menor probabilidade de desenvolver novos eventos isquêmicos. A procura da isquemia residual e do comprometimento funcional torna-se obrigatória para o bom exercício da cardiologia, pois é um fator determinante na evolução dos distintos grupos de pacientes que sobrevivem ao IAM. Com essa finalidade, o teste é a principal ferramenta não-invasiva e mais utilizada, graças a sua eficácia e positiva relação custo-beneficio.
Admite-se a associação direta entre angina, reinfarto e morte súbita com a quantificação da resposta isquêmica obtida por meio das alterações do segmento ST e do comportamento hemodinâmico do teste ergométrico, variáveis que expressam a extensão e a gravidade da doença coronariana subjacente. Neste sentido, o teste é capaz de identificar os pacientes que, apesar de evoluírem de forma assintomática, não complicada e estável, podem ser portadores de isquemia residual, com envolvimento da função ventricular com pior prognóstico nos primeiros meses após o IAM170-173. Os pacientes, quando identificados, deverão ser submetidos a condutas intervencionistas, com a finalidade de reverter a história natural da doença.
Outras utilizações do teste nessa fase evolutiva da coronariopatia referem-se à avaliação da capacidade funcional para prescrição de exercícios, como estratégia para o tratamento pós-IAM e para a avaliação da adequada terapêutica clínica.
O teste ergométrico está indicado nos pacientes que apresentam completa estabilização tanto clínica como hemodinâmica, ausência de isquemia eletrocardiográfica ativa, ausência de sinais sugestivos de disfunção ventricular, e normalização dos marcadores de necrose, e que se encontram aptos a fazer o exercício. O teste deve sempre ser executado em ambiente hospitalar, podendo ser submáximo (limitado por freqüência), realizado 4 a 6 dias após IAM, ou limitado por sintomas, realizado 14 a 21 dias após o episódio agudo. Este último mostra-se superior para induzir isquemia ao parâmetro submáximo de 70% de freqüência cardíaca predita para idade, sendo por isso o de preferência.
Os protocolos variam, sendo mais utilizados os preconizados por Naughton, o de Bruce modificado (dois estágios de 1,7 mph 0% e 5% de inclinação precedendo o padrão de Bruce) ou o protocolo individualizado, adequado às condições clínicas e biomecânicas dos pacientes (protocolo de Rampa). Quando realizados em bicicleta, deve-se iniciar com 10 a 30 watts com incrementos de 10 watts/minuto.
Os maiores critérios de risco elevado são: carga máxima alcançada abaixo de 5 METs, resposta inadequada da pressão arterial sistólica (pressão arterial sistólica máxima abaixo de 110 mmHg ou aumento inferior a 30 mmHg em relação ao repouso), depressão do segmento ST em carga baixa e sinais de congestão pulmonar durante ou imediatamente após o exercício.
Para identificação prognóstica, consideram-se como variáveis principais aquelas vinculadas à isquemia (depressão de ST, graves arritmias e dor torácica) e as indicadoras de disfunção ventricular, como a resposta inadequada da pressão arterial e a incapacidade de atingir o tempo de exercício previamente estabelecido174,175. Baixa tolerância ao esforço tem-se apresentado como o maior marcador prognóstico, permitindo identificar grupos de pacientes com risco quatro vezes maior para eventos176.
Pacientes com testes negativos para isquemia e boa tolerância ao esforço (acima de 9 METs) apresentam mortalidade anual inferior a 1%177. Pacientes com testes isquêmicos em baixa carga apresentam mortalidade anual elevada (acima de 5%), permanecendo o grupo intermediário com mortalidade anual em torno de 3%.
O teste ergométrico pós-IAM, realizado em pacientes estáveis antes ou logo após a alta hospitalar, representa um método seguro, de fácil execução e de grande utilidade para estratificação prognóstica. É capaz de identificar os pacientes com risco baixo, médio e alto para o desenvolvimento de graves eventos isquêmicos, como reinfarto, morte súbita e angina severa. Essa estratificação contribui sobremaneira com adequadas decisões clínicas no que se refere a indicações de procedimentos invasivos ou opções por condutas conservadoras, sem adicionais prejuízos evolutivos.
Os testes realizados imediatamente após o infarto estratificam os pacientes com o mesmo valor prognóstico dos testes realizados mais tardiamente, com a vantagem de se identificar precocemente, logo após o episódio coronariano agudo, período de maior incidência de complicações da doença.
3.6 - Medicina nuclear - cintilografia miocárdica de perfusão
A cintilografia miocárdica de perfusão utilizando radiofármacos (tálio-201, sestamibi, tetrofosmin e outros) aplicados, no exercício, com dobutamina ou agentes vasodilatadores (dipiridamol ou adenosina) acumulou, ao longo dos últimos 30 anos, grande quantidade de estudos clínicos em milhares de pacientes, adquirindo ampla evidência científica no estudo do diagnóstico e do prognóstico da doença arterial coronariana178.
A evolução tecnológica permitiu o aprimoramento das imagens, principalmente com a análise de cortes tomográficos do coração por meio de Single-Photon Computed Tomography (SPECT). Recentemente, a sincronização das aquisições tomográficas com sinais eletrocardiográficos permitiu a análise da motilidade e do espessamento das paredes do ventrículo esquerdo pelo chamado Gated-SPECT, sendo essa análise simultânea à perfusão. Tais informações possibilitam a análise do cálculo volumétrico da fração de ejeção ventricular esquerda, e a determinação tanto do volume diastólico final como do volume sistólico final179,180.
A cintilografia miocárdica de perfusão pode ser realizada com a administração do radiofármaco em repouso, durante a dor torácica ou na fase inicial do IAM (1º horas). Após a fase aguda em pacientes de risco baixo e intermediário, é utilizado o teste farmacológico com adenosina ou dipiridamol. O teste submáximo também pode ser realizado antes da alta hospitalar. A vantagem do teste farmacológico é a possibilidade de ser aplicado numa fase mais precoce, permitindo decisão mais precoce181. Todos esses recursos fazem com que a cintilografia miocárdica de perfusão apresente sensibilidade e especificidade elevadas, assim como valores preditivos positivo e negativo179,180.
Os principais fatores prognósticos de risco pela cintilografia miocárdica de perfusão são: detecção da isquemia induzida e localização da isquemia, correlacionando-a com a coronária acometida; análise da extensão; concomitância com outras paredes comprometidas; e identificação da associação de isquemia e necrose. Outras variáveis importantes na estratificação de risco são a presença de captação pulmonar na cintilografia miocárdica de perfusão e o aumento transitório do ventrículo esquerdo182.
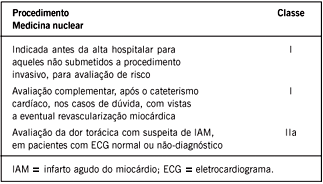
O exame eletrocardiográfico apresenta certa limitação no diagnóstico do IAM, pois muitos pacientes com dor torácica apresentam-se com padrões normais ou inconclusivos, e somente 15% a 17% têm resultados definidos a tempo de o miocárdio ser salvo. Por essa razão, a cintilografia miocárdica de perfusão é importante no diagnóstico e na estratificação de risco no IAM183.
3.6.1 Utilização nas primeiras horas do atendimento: diagnóstico e estratificação de risco avaliação do tratamento do IAM - Com o advento das técnicas de reperfusão miocárdica, a cintilografia miocárdica de perfusão com tálio-201 ficou em segundo plano, pela limitação da disponibilidade específica desse radioisótopo e por sua redistribuição, que não permite a realização de imagens tardias, em decorrência do decaimento rápido da atividade. Tal limitação foi resolvida com a utilização de radiotraçadores, que utilizam o tecnécio-99m (99mTc), sendo os mais usados o sestamibi e o tetrofosmin. A distribuição desses agentes é proporcional ao fluxo coronariano, possuindo o mínimo de redistribuição e possibilitando sua aplicação durante a dor anginosa e a obtenção tardia da imagem (entre 1 e 6h)184,185. Com essa técnica, houve grande contribuição da cintilografia miocárdica de perfusão na verificação do tamanho do infarto e no diagnóstico do IAM frente a situações específicas, como apresentação clínica atípica e eletrocardiograma normal ou inconclusivo.
Os pacientes considerados de baixo risco pela avaliação clínica podem ser interpretados numa escala superior de risco quando a cintilografia se mostrar alterada186-188.
Acredita-se que o emprego da cintilografia miocárdica de perfusão no IAM possa reduzir os custos em pacientes com dor torácica, internados em unidades de emergência189.
A cintilografia miocárdica de perfusão pode ser utilizada na avaliação da recuperação da isquemia após o tratamento clínico ou de revascularização (cirurgia ou angioplastia), com melhor avaliação caso o paciente tenha uma imagem prévia. Também nos pacientes com IAM com ou sem supradesnível do segmento ST, o radiofármaco marcado com 99mTc pode ser aplicado no momento da dor torácica, após o qual o paciente deve ser encaminhado para tratamento de revascularização (por angioplastia primária ou fibrinolíticos). Depois de 4 a 6h, deve ser realizada imagem tardia e, com isso, quantificar-se o miocárdio que foi preservado, isto é, que seria acometido caso o tratamento não fosse feito.
No manejo de pacientes agudos submetidos ao tratamento, o estudo perfusional pode ser indicado para análise funcional de lesões não-revascularizadas e na recuperação da função ventricular esquerda nos casos de miocárdio hibernado.
Em resumo, as principais indicações da cintilografia na fase das 12 horas da chegada ao hospital são: a) aplicação do radiofármaco em repouso com a realização de imagens imediatas durante a dor torácica típica com eletrocardiograma normal ou inespecífico, para a definição diagnóstica; b) aplicação do radiofármaco (sestamibi ou tetrofosmin) durante a dor torácica com a realização tardia das imagens, para a quantificação do miocárdio de risco e do miocárdio salvo após a recanalização da coronária; c) realização da cintilografia com aplicação do radiofármaco no estresse físico ou farmacológico após a estabilização clínica em pacientes com síndrome coronariana aguda de baixo risco ou de risco intermediário.
3.6.2 Ventriculografia radioisotópica - Os métodos de medicina nuclear estão solidamente estabelecidos no contexto da avaliação prognóstica de pacientes convalescendo de IAM190,191. Mesmo antes da atual era trombolítica, mostraram-se especialmente adequados para avaliar os principais determinantes do risco de complicações após o IAM: a fração de ejeção ventricular esquerda e a persistência de isquemia indutível por estresse na área do infarto e em zonas dele distantes99,192,193. Posteriormente, foram revalidados por sua eficiente resposta aos desafios inerentes à era trombolítica: a) recanalização e reperfusão mais eficaz, redundando na diminuição da incidência de complicações e na conseqüente perda relativa de acuidade de qualquer método para diagnóstico e prognóstico194; b) conveniência de estratificar-se o risco mais precocemente, para não se desperdiçar a oportunidade de eventuais procedimentos terapêuticos, uma vez que a taxa de complicações declina com a evolução temporal34; e c) necessidade de reduzir-se o período de internação hospitalar por razões logísticas e econômicas195.
Diferentemente do que ocorre com outros métodos, que precisam induzir real isquemia miocárdica (com seu risco inerente logo após o IAM), ao método nuclear basta induzir-se heterogeneidade regional de fluxo para que se perceba a presença de estenose residual na artéria relacionada ao IAM ou de lesões hemodinamicamente significativas, em outros territórios vasculares196. O método da cintilografia miocárdica de perfusão é, ainda, fundamental para, mesmo em pacientes com angiografia conhecida após o IAM, determinar-se o significado funcional de lesões coronarianas com redução intermediária (50% a 60%) do diâmetro luminal197. Além disso, permite verificar se a disfunção ventricular decorre predominantemente de necrose (desvitalização) ou de atordoamento e/ou hibernação miocárdica (presença de viabilidade em zonas dissinérgicas)198.
Os exames nucleares têm seu potencial de utilidade maximizado em pacientes clinicamente considerados de risco baixo ou intermediário, e que não têm, portanto, indicação formal de estudo angiográfico precoce após o IAM. Nesse contexto, permitem distinguir os que podem ser tratados clinicamente e aqueles nos quais a anatomia coronariana deva ser determinada para eventual aplicação de procedimentos de revascularização, com o objetivo de evitar complicações precoces e mesmo tardias. As características indicadoras de risco, provenientes dos exames nucleares, que são independentes e incrementais não somente aos aspectos clínicos e eletrocardiográficos de esforço mas também ao estudo cinecoronariográfico de contraste, são: a) redução da fração de ejeção ventricular esquerda < 40%; e b) presença de miocárdio viável mas com isquemia indutível durante o estresse (hipoperfusão reversível com o repouso) na área do IAM. O risco é proporcional à extensão dos defeitos perfusionais (englobando a zona do IAM e as áreas distantes), por denotar tanto grande área de infarto como envolvimento de vários territórios vasculares em risco isquêmico. Por exemplo, sobrevivência sem infarto não-fatal da ordem de 95% até um ano de evolução, em grupos de indivíduos com fração de ejeção ventricular esquerda > 40%, e defeitos perfusionais envolvendo < 20% da área ventricular, em contraste com apenas 20% no grupo em que essa extensão era > 20%, havia > 10% de isquemia reversível, e sem revascularização199.
De forma análoga aos comemorativos clínicos verificados durante o teste ergométrico simples, a cintilografia miocárdica de perfusão, quando efetuada durante esforço físico, agrega valor preditivo de risco quando defeitos perfusionais ocorrem com cargas baixas, observando-se dilatação transitória da cavidade ventricular, queda da fração de ejeção ventricular esquerda relativamente ao repouso, e captação aumentada do radiotraçador (tálio-201).
3.7 - Cinecoronariografia
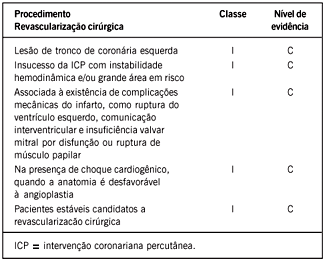
Na prevenção de reinfarto e morte, em oposição ao que está claramente estabelecido para a utilização da cinecoronariografia e da angioplastia nas horas iniciais do infarto29 ou, ainda, do evidente benefício de sua utilização nos pacientes com isquemia residual200, a cinecoronariografia para estratificação de risco em pacientes estáveis não é considerada um consenso nas diretrizes internacionais34,195. Entretanto, na prática, este exame é realizado em grande proporção de pacientes na fase intra-hospitalar201,202, evidenciando tendência que acompanha a rápida evolução do método quanto a sua segurança e aos recursos terapêuticos disponíveis.
Por outro lado, grupos de pacientes considerados de alto risco, como os idosos, freqüentemente têm a indicação de coronariografia retardada ou evitada, em evidente contradição à literatura201,203. Essa estratégia priva da possibilidade de tratamento pacientes de alto risco, os quais, também inadequados para a avaliação funcional, teriam maior benefício na revascularização precoce. Pacientes idosos são mais freqüentemente multiarteriais, recebem tratamento trombolítico em menor freqüência e têm maior mortalidade204 que os não-idosos durante infarto agudo. A possibilidade da utilização de stents nessa população aumentou a segurança e a efetividade da angioplastia205,206, podendo-se supor que estratégias voltadas para revascularização possam demonstrar benefício nas taxas de mortalidade e/ou reinfarto207-209.
Da mesma forma, diversas análises multivariadas de grandes bancos de dados demonstraram que a presença de diabetes mellitus ou de doença arterial periférica identifica subgrupo de alto risco. Nesses pacientes, a freqüente dificuldade de realização de exames não-invasivos tem favorecido a coronariografia como opção de escolha.
A utilização inadequada da coronariografia decorre da escassez de dados na literatura para demonstrar inequivocamente que o uso desse procedimento após as primeiras horas do infarto é eficaz na redução de eventos ou, ainda, é custo-efetivo quando comparado à estratificação funcional. Entretanto, não só pelo benefício possível da revascularização, mas também pelo conhecimento da função ventricular e do padrão arterial, o número de vasos e a extensão do acometimento aterosclerótico podem ajudar na classificação de risco, alocando-se recursos de forma mais adequada para esforços clínicos agressivos em pacientes de alto risco210-212. Quando analisadas as coronariografias de pacientes pós-infarto agudo, 41% apresentam indicação estabelecida de revascularização, aceita pelas diretrizes internacionais. Além disso, a freqüência de oclusão proximal da artéria relacionada ao infarto, a fração de ejeção média e o número de pacientes com fração de ejeção < 0,50 são similares entre pacientes com ou sem indicação de revascularização213.
Cerca de 40% dos pacientes pós-IAM com elevação do segmento ST são submetidos a angioplastia durante a internação inicial, embora apenas 18% o façam nas primeiras horas (angioplastia primária)202. Dentre os pacientes transferidos para hospitais terciários para realização de cateterismo, cerca de 79% o são após as primeiras 48h de evolução, portanto excluindo os casos instáveis, evidenciando clara preferência pela estratificação invasiva214. O fato de 40% dos pacientes admitidos para hospitais sem laboratório de cateterismo serem transferidos para realização de coronariografia durante a internação inicial também é significante. A decisão sobre realizar a cinecoronariografia como estratificação de risco para pacientes estáveis é diretamente dependente da comprovação de benefício do tratamento por revascularização. Ter a artéria aberta espontaneamente após IAM é preditivo de melhor sobrevida aos 30 dias e com um ano de evolução, independentemente da fração de ejeção em pacientes pós-trombólise215. Alguns registros já apontam para possível benefício da revascularização nos dias ou semanas iniciais após IAM216;217. Nos últimos anos, diferentes estudos demonstraram benefício com a revascularização tardia de pacientes estáveis pós-infarto218-220.
Por fim, em recente análise retrospectiva de mais de 20 mil pacientes que participaram de quatro diferentes estudos de tratamento trombolítico, os autores demonstraram que a revascularização miocárdica precoce, pós-trombólise, foi capaz de reduzir as elevadas taxas de mortalidade relacionadas a reinfarto221. Esses resultados eram consistentes nas diferentes faixas de risco avaliadas pelo escore de risco TIMI e em análise multivariada. A revascularização cirúrgica também foi eficaz em reduzir reinfarto e morte, mas esse efeito foi restrito aos pacientes de alto risco222-225.
4 - Tratamento
4.1 - Alívio da hipoxemia, da dor e da ansiedade
A administração de oxigênio na fase aguda do IAM com supradesnível do segmento ST ou a qualquer paciente com dor torácica suspeita de origem isquêmica tornou-se prática generalizada, a despeito de não haver evidências definitivas de que esta medida limite a extensão do dano miocárdico ou reduza a morbidade e a mortalidade associadas ao IAM.
Alguns estudos experimentais indicam que a inalação de oxigênio pode limitar a lesão isquêmica imposta ao miocárdio226. Mais ainda, há evidências de que a suplementação de oxigênio possa reduzir o supradesnível do segmento ST em pacientes com IAM227. O racional para a utilização de oxigênio na fase aguda do IAM, no entanto, baseia-se na observação de que alguns pacientes com infarto, mesmo sem complicações, se apresentam hipoxêmicos a princípio, provavelmente em razão de acúmulo de líquido nos pulmões e de desequilíbrio entre ventilação e perfusão pulmonar228. Assim, pacientes com IAM sempre devem receber suplementação de oxigênio por máscara ou cateter (2 a 4 l.min-1) por um período de 2 a 3h. Se a saturação de oxigênio no sangue for < a 90%, a oferta de oxigênio por período indeterminado é obrigatória. Dessa forma, é recomendável a monitorização da saturação do nível de oxigênio no sangue nos portadores de IAM.
Em pacientes com falência ventricular aguda acentuada e edema dos pulmões ou com doenças pulmonares associadas que produzem hipoxemia grave, a oferta de oxigênio por si só pode não ser suficiente para o controle clínico. Nessas condições, preconiza-se a utilização de pressão positiva ou intubação orotraqueal com ventilação mecânica. O suporte ventilatório precoce é essencial nessas condições229. Ao contrário, em portadores de IAM não-complicado, não há evidências de que a administração de oxigênio deva se prolongar por mais de 2 a 3h. Além do gasto desnecessário com o oxigênio, sua administração excessiva pode produzir vasoconstrição sistêmica, além de efeitos deletérios em portadores de doença pulmonar obstrutiva crônica. Por outro lado, uma vez que a administração de nitratos promove dilatação do leito vascular pulmonar, causando desequilíbrios na relação entre a ventilação e a perfusão, é recomendável a oferta adicional de oxigênio a todos os pacientes com suspeita de IAM, pelo menos durante as primeiras horas.
A analgesia constitui outro ponto essencial da terapêutica precoce do IAM. O controle da dor, no entanto, é muitas vezes menosprezado por não ter grande impacto sobre o prognóstico dos pacientes. A observação do rápido e completo alívio da dor após a reperfusão miocárdica reforça o conceito de que a dor anginosa é secundária à isquemia do músculo cardíaco. Assim, intervenções que visem ao restabelecimento do fluxo miocárdico ou medidas antiisquêmicas, como o uso de nitratos e betabloqueadores, costumam ser bastante eficientes no controle do fenômeno doloroso. A despeito disso, analgesia eficiente deve ser oferecida prontamente ao paciente com diagnóstico de IAM. O alívio da dor por medicações analgésicas não pode ser protelado sob a alegação de que isso poderia obscurecer a eficácia das terapêuticas de reperfusão e/ou antiisquêmicas.
Pacientes com IAM exibem hiperatividade do sistema nervoso simpático. Essa descarga adrenérgica incrementa a necessidade de oxigênio pelo miocárdio por três mecanismos principais: aceleração do ritmo cardíaco, elevação da pressão arterial e aumento da contratilidade miocárdica230;231. Assim, como essa resposta simpática resulta de uma ação combinada entre o desconforto torácico e a ansiedade (sensação de morte iminente), é indicado o uso de medicações analgésicas, que possam aliviar tanto a dor como a ansiedade em que o paciente se encontra. O analgésico de escolha é a morfina, que deve ser administrada por via intravenosa na dose de 2 mg a 4 mg, diluída, a cada 5 min. Alguns pacientes requerem doses totais bastante elevadas (de até 25 mg a 30 mg) para o controle da dor230;232. A prática de se infundir morfina em pequenas doses com o intuito de se prevenir depressão respiratória ou aumento paradoxal da resposta simpática resulta, na maioria dos casos, em administração de doses insuficientes do analgésico. O receio de que se possa induzir hipotensão, também leva à administração de doses inadequadas do medicamento. A queda da pressão arterial associada ao uso de morfina, no entanto, é um evento raro, que ocorre em pacientes com contração do volume intravascular, sendo raro em pacientes que se mantêm na posição supina230. Assim, o controle da infusão de medicamentos vasodilatadores associados ao uso de morfina pode ser mais eficiente no sentido de se prevenir hipotensão, em relação à administração de baixas doses do opióide. A depressão ventilatória provocada pela morfina é de origem central e muito pouco freqüente durante a fase aguda do IAM, tanto pela intensa descarga adrenérgica como pelo desconforto torácico. Ainda assim, o efeito da morfina sobre o centro respiratório pode ser antagonizado pela administração de naloxona na dose de 0,4 mg por via intravenosa a intervalos de 3 min.
O uso rotineiro de ansiolíticos não é recomendado. Alguns dados de literatura demonstram que a administração de diazepam não produz efeitos sobre a ansiedade, a pressão arterial, a freqüência cardíaca ou a dor torácica em pacientes com IAM233. Assim, o emprego de morfina é, normalmente, suficiente para o controle da dor e da ansiedade em portadores de IAM.
As recomendações e evidências persistem inalteradas em relação às últimas diretrizes.
4.2 - Antiplaquetários: aspirina e derivados tienopiridínicos
Os antiplaquetários têm benefício comprovado quanto à utilização no IAM com elevação de segmento ST. Considerando-se a eficácia e a segurança, como também a relação custo-efetividade, os antiplaquetários, particularmente o ácido acetilsalicílico, estão entre os medicamentos mais utilizados no mundo234.
4.2.1 Papel das plaquetas no IAM - As plaquetas exercem papel importante na patogênese das síndromes coronarianas agudas. A ruptura da placa aterosclerótica com exposição de componentes trombogênicos facilita a ativação e o conseqüente depósito de plaquetas no local, atuando como elemento fundamental na formação do trombo arterial responsável pela oclusão parcial ou total da coronária relacionada ao evento. O conhecimento de sua fisiologia, que permitiu a identificação dos diversos mecanismos de ativação, adesão e agregação plaquetárias, como os induzidos por difosfato de adenosina, e ativação das integralinas, como glicoproteínas IIb/IIIa, foi e tem sido determinante na geração de novos fármacos para o tratamento das síndromes coronárias agudas235.
As plaquetas são ativadas precocemente no curso da terapia fibrinolítica e a expressão dos receptores de glicoproteína IIb/IIIa, das moléculas de adesão endotélio/plaquetas, e de liberação de inibidor do plasminogênio tecidual fica aumentada nas primeiras 24h. O trombo, rico em plaquetas, é mais resistente à lise pelos fibrinolíticos, em relação aos trombos de hemácias e fibrina.
4.2.2 Classificação dos agentes antiplaquetários - Esses agentes são classificados de acordo com seu mecanismo:
Classe I (aspirina e componentes correlatos, como AINEs e sulfipirazona): bloqueiam a enzima cicloxigenase (prostaglandina H2 sintetase), que interfere na ação da prostaglandina e do tromboxano, e na biossíntese do ácido araquidônico.
Classe II (dipiridamol): inibem a fosfodiesterase mediadora da quebra de monofosfato de adenosina cíclico, que interrompe a ativação plaquetária por múltiplos mecanismos.
Classe III (tienopiridinas, como ticlopidina e clopidogrel): bloqueiam a ligação de difosfato de adenosina ao receptor específico P2Y12, que ativa a glicoproteína, inibindo assim a adenilciclase e a agregação plaquetária.
Classe IV (anticorpos, peptídeos e pequenas moléculas antagonistas de receptores da glicoproteína IIb/IIIa): inibem a via final padrão da agregação plaquetária236.
4.2.2.1 Ácido acetilsalicílico - As evidências científicas quanto à eficácia e à segurança da utilização do ácido acetilsalicílico em pacientes com IAM são relevantes, podendo ser consideradas definitivas10,237,238.
O uso da aspirina é uma estratégia bastante custo-efetiva, quando comparada com outras intervenções terapêuticas avaliadas no cenário do IAM239.
A despeito das evidências robustas para o uso de ácido acetilsalicílico, os registros GRACE (Global Registry of Acute Coronary Events)240 e Euro Heart Survey ACS (Euro Heart Survey of Acute Coronary Syndromes)241 demonstram que a incorporação na prática clínica ainda merece ser otimizada.
Existem poucas contra-indicações à utilização do ácido acetilsalicílico no cenário do IAM, não sendo recomendado seu uso na presença das seguintes condições: hipersensibilidade conhecida, úlcera péptica ativa, discrasia sanguínea ou hepatopatia grave. O ácido acetilsalicílico deve ser administrado a todos os pacientes com IAM tão rápido quanto possível após o diagnóstico ser considerado provável, na dose de 160 a 325 mg/dia, devendo a 1º dose preferencialmente ser mastigada para facilitar sua absorção. No Brasil, recomenda-se o uso da dose de 200 mg, a mais encontrada na formulação existente no país.
4.2.2.2 Clopidogrel - É um derivado da tienopiridina, antagonista seletivo e irreversível dos receptores de difosfato de adenosina de superfície de membrana, bloqueando a ligação induzida por difosfato de adenosina do fibrinogênio ao complexo IIb/IIIa. Dois estudos comprovaram o benefício e a segurança do clopidogrel em comparação ao ácido acetilsalicílico em prevenção secundária e associado ao ácido acetilsalicílico em síndrome coronariana aguda sem elevação do segmento ST e prevenção secundária: CAPRIE (Clopidogrel vs ASA in Patients at Risk of Ischaemic Events)242 e CURE (Clopidogrel in Unstable Angina to Prevent Recurrent Events Trial)243.
A eficácia e a segurança do clopidogrel em síndrome coronariana aguda com elevação de segmento ST ainda estão sendo avaliadas em estudos randomizados, como o COMMIT/CCS-2 (Second Chinese Cardiac Study), estudo chinês com mais de 45 mil pacientes, e o CLARITY (Clopidogrel as Adjunctive Reperfusion Therapy), desenvolvido também no Brasil, devendo-se aguardar seus resultados para que a recomendação dessa terapêutica seja baseada em evidências científicas confiáveis.
4.3 - Antiplaquetários: inibidores da glicoproteína IIb/IIIa
4.3.1 Papel das plaquetas na trombose - A trombose arterial participa de vários processos fisiopatológicos de enorme impacto na prática clínica da Cardiologia. Especificamente, no centro da patogênese da trombose coronariana está a ativação e a agregação plaquetárias. A interação entre as plaquetas ativadas e a trombina permite a propagação dinâmica do trombo. Ultimamente, um número extenso de estudos clínicos foi realizado para definir o papel dos antiplaquetários, especificamente os inibidores da glicoproteína IIb/IIIa plaquetária, no manejo das síndromes coronarianas agudas.
Os receptores da glicoproteína IIb/IIIa são responsáveis pela via final da agregação plaquetária, por meio de pontes de fibrinogênio. Os resultados de ensaios que envolvem a administração intravenosa dos inibidores IIb/IIIa indicam redução significativa de desfechos isquêmicos. Por outro lado, os estudos com inibidores orais obtiveram resultados desfavoráveis e, até o momento, não são recomendados na prática clínica244.
4.3.2 Inibidores da glicoproteína IIb/IIIa plaquetária - No Brasil, existem dois grupos de inibidores dos receptores IIb/IIIa disponíveis: abciximab, que age como um anticorpo monoclonal de ação prolongada e irreversível, e tirofiban, um bloqueador competitivo de efeito menos prolongado e eliminação renal.
A principal indicação da inibição da glicoproteína IIb/IIIa plaquetária é no tratamento adjuvante de portadores de síndrome coronariana aguda de alto risco sem elevação do segmento ST quando submetidos a angioplastia coronariana, principalmente se houver lesões complexas e com presença de trombo. O benefício primário dessa inibição é a redução de infartos do miocárdio não-fatais e, eventualmente, da mortalidade a longo prazo, como revela uma análise tardia do EPISTENT (Evaluation of IIb/IIIa Platelet Inhibitor for Stenting)245. O estudo TARGET (Tirofiban and ReoPro Give Similar Efficacy Outcome Trial)246 comparou o emprego de tirofiban com o de abciximab em pacientes submetidos a implante de stent, e se observou a superioridade do abciximab em reduzir, a curto prazo, a incidência de desfechos indesejáveis. Entretanto, após um ano de seguimento, demonstrou-se equivalência clínica entre os dois inibidores glicoprotéicos.
4.3.3 Racional para o emprego de inibidores IIb/IIIa plaquetários no tratamento do IAM - Os objetivos da terapia de reperfusão no IAM incluem: a) recanalização coronariana precoce; b) limitação do tamanho do infarto; c) diminuição do dano miocárdico com conseqüente melhora da disfunção ventricular; e d) melhora da sobrevida247-250. Tanto a terapia fibrinolítica como a intervenção coronariana percutânea imediata visam esses objetivos, e têm contribuído para melhorar o prognóstico pós-infarto do miocárdio251. Entretanto, essas terapias possuem limitações próprias a cada uma e, portanto, não são consideradas métodos de reperfusão ideais isoladamente. A angioplastia facilitada é uma estratégia em que a terapia fibrinolítica ou um inibidor IIb/IIIa plaquetário são utilizados como adjuvantes, ou seja, são administrados antes da intervenção coronariana percutânea emergente. Assim, espera-se otimizar a abertura, a reperfusão e os desfechos clínicos iniciais. Tem-se observado que, em relação aos estudos de angioplastia imediata pós-fibrinolítico252, a conduta de se incorporar inibidores IIb/IIIa precocemente, permite que se desenvolva um estado antitrombótico mais duradouro de tal modo que a terapia de reperfusão (farmacológica ou mecânica) obtenha resultados mais favoráveis.
Tanto a lise farmacológica como a intervenção coronariana percutânea primária isoladamente são incapazes de reverter os fatores que influenciam negativamente a evolução pós-infarto do miocárdio: a) superfície trombogênica rica em plaquetas; b) estenose arterial residual; e c) embolização distal. A lesão vascular associada à síndrome e à intervenção coronariana percutânea perpetua o processo trombogênico por conta da manutenção da ativação plaquetária, aumentando o risco de reoclusão. Ao inibir os receptores da glicoproteína IIb/IIIa, a via final da agregação plaquetária, atenuam-se a deposição de plaquetas, a geração de trombina e a embolização distal. Logo, supõe-se que o uso de inibidor IIb/IIIa plaquetário associado a fibrinolítico ou intervenção coronária percutânea levaria a uma proteção adicional contra isquemia recorrente.
4.3.4 Combinações farmacológicas - As principais limitações para o uso generalizado das estratégias de intervenção coronariana percutânea primária no IAM são atribuídas à não disponibilidade de laboratórios de hemodinâmica e à dificuldade de se iniciar esse procedimento em tempo hábil (intervalo porta-balão prolongado)253,254. Essas limitações têm levado a uma procura constante da terapia de reperfusão ideal, ou seja, que possa oferecer rapidamente fluxo TIMI grau 3.
Vários estudos foram desenvolvidos para se avaliar a estratégia de combinação farmacológica trombolítico + inibidor IIb/IIIa plaquetário no IAM com elevação do segmento ST. Os estudos GRAPE (Glycoprotein Receptor Antagonist Patency Evaluation), SPEED (Strategies for Patency Enhancement in the Emergency Department) e TIMI-14 (Thrombolysis in Myocardial Infarction-14)255-257 demonstraram que a combinação de baixas doses do ativador de plasminogênio (alteplase ou retepelase) mais abciximab oferece reperfusão miocárdica mais rápida e mais completa, levando-se em conta o grau de fluxo TIMI aos 60 e 90min.
Por outro lado, dois grandes ensaios clínicos multicêntricos e internacionais testaram a combinação de fibrinolítico, na metade de sua dose usual, com abciximab (dose plena). O estudo GUSTO V (Global Use of Strategies to Open Occluded Coronary Arteries-V)258, em que o fibrinolítico testado foi o reteplase, revelou reduções modestas das taxas de reinfarto e isquemia recorrente, sem afetar significativamente a mortalidade cardíaca. Entretanto, no estudo ASSENT-3 (Assessment of the Safety and Efficacy of a New Thrombolytic-3)259, a combinação da tenecteplase com o abciximab não foi superior ao esquema de tenecteplase mais enoxaparina. Além disso, esses dois estudos demonstraram complicações hemorrágicas importantes com o uso concomitante do fibrinolítico com o bloqueador IIb/IIIa. Assim, a inibição dos receptores IIb/IIIa plaquetários no manejo clínico do IAM é, até o momento, um assunto não definido.
4.3.5 Abciximab como adjuvante à intervenção coronária percutânea primária - A intervenção coronariana percutânea primária tem sido considerada uma alternativa eficaz no restabelecimento da perfusão coronária, sendo bem-sucedida em mais de 90% dos pacientes com IAM com elevação do segmento ST260-262. Em relação à angioplastia primária, o emprego do implante intracoronariano de stent como estratégia de reperfusão resulta em maior ganho da luz arterial, menor taxa de reoclusão da artéria culpada, e menor número de eventos isquêmicos subseqüentes263,264.
Com a intenção de avaliar o papel complementar de inibidores IIb/IIIa na intervenção coronária percutânea primária, o estudo ADMIRAL (Abciximab before Direct Angioplasty and Stenting in Myocardial Infarction Regarding Acute and Long-term Follow-up)265 testou o efeito do abciximab, administrado imediatamente antes do procedimento de implante de stent, em pacientes com IAM com elevação do segmento ST. Após 30 dias, o desfecho composto (óbito, infarto do miocárdio ou necessidade de revascularização) foi reduzido com abciximab. Esse benefício sustentou-se por seis meses. Além disso, os investigadores correlacionaram o fluxo TIMI 3 com a evolução clínica favorável nos pacientes submetidos a essa estratégia, ou seja, com o uso de abciximab antes da realização do stent primário.
Por outro lado, o estudo CADILLAC (Controlled Abciximab and Device Investigation to Lower Late Angioplasty Complications)266 revelou não haver vantagens no emprego de abciximab nos pacientes submetidos a intervenção coronária percutânea primária, especificamente com implante de stent.
Em se tratando de pacientes previamente revascularizados e que apresentam IAM com elevação do segmento ST, não existem ainda evidências claras para se indicar o uso de inibidores IIb/IIIa plaquetários como adjuvantes à intervenção coronária percutânea, quando a lesão culpada é o enxerto venoso.
4.3.6 Conclusões - As evidências clínicas atuais não revelam benefícios consistentes para o uso de inibidores IIb/IIIa plaquetários durante o tratamento do IAM com elevação do segmento ST associados a fibrinolíticos ou como adjuvantes à intervenção coronariana percutânea primária, principalmente com a utilização de stents. O racional teórico de inibir a via final da agregação plaquetária não tem sido observado na prática clínica com o emprego de inibidores IIb/IIIa plaquetários nesse cenário. Não há redução dos eventos isquêmicos recorrentes e há risco aumentado de sangramentos.
Resumo das recomendações para o uso de inibidores da glicoproteína IIb/IIIa plaquetária no tratamento do IAM.
4.4 - Heparina
Heparina e drogas similares têm sido utilizadas e estudadas há vários anos em síndrome coronariana aguda, que, quase sempre, é causada por ruptura de uma placa vulnerável seguida por oclusão aguda em decorrência de trombo intracoronariano. A obstrução coronariana que se segue é resultado da agregação plaquetária e da deposição de fibrina que estabiliza o trombo. Disponível como heparina não-fracionada e várias heparinas de baixo peso molecular, frações da heparina que possuem maior afinidade para inibição do fator Xa relativo à trombina.
Existem algumas vantagens em se utilizar uma heparina de baixo peso molecular: pode ser utilizada por via subcutânea, não é necessário controle do tempo de tromboplastina parcial ativada pelo caolim (KPTT), potencial para prevenir a geração de trombina, farmacocinética mais previsível, menor ligação a proteínas, menor ativação plaquetária e menor incidência de plaquetopenia. Sua utilização na síndrome coronariana aguda sem supradesnível do segmento ST está bem estabelecida, porém nem todas as heparinas de baixo peso molecular levam vantagem em relação à heparina não-fracionada267-270. Estudos de custo-efetividade tentam responder se existe vantagem na utilização das heparinas de baixo peso molecular. No caso do IAM com supradesnível do segmento ST, a heparina continua sendo utilizada como coadjuvante dos fibrinolíticos, com a finalidade de aumentar a patência coronariana e de evitar o reinfarto.
Quando se utiliza a estreptoquinase, a heparina é administrada por via subcutânea ou por via intravenosa, e por via endovenosa caso seja utilizado o tPA. Estudos iniciais com controle angiográfico após tPA sugerem aumento da patência coronariana com heparina endovenosa271,272. A heparina deve ser mantida por 24 a 48h e com controle do KPTT. Valores superiores a 70s estão associados a maior probabilidade de sangramento, reinfarto e óbito273. A dose da heparina deve ser ajustada pelo peso corporal e há evidências de que possa reduzir o risco de complicações hemorrágicas259,274.
Uma meta-análise publicada recentemente comparou a eficácia e a segurança da enoxaparina com a heparina não-fracionada como terapia coadjuvante ao fibrinolítico275. Os desfechos analisados foram óbito, infarto do miocárdio, isquemia recorrente, patência tanto precoce como tardia, e complicações hemorrágicas (maiores, menores e intracraniana). Foram analisados seis estudos clínicos randomizados, num total de 6.069 pacientes. Os resultados demonstraram redução de infarto do miocárdio, óbito e isquemia refratária com o uso da enoxaparina. Não se observou diferença significativa no fluxo coronariano TIMI 2 ou 3 avaliado entre 60 e 90min; entretanto, a patência tardia foi significativamente melhor com enoxaparina. Por outro lado, essa meta-análise também demonstrou aumento significativo de sangramentos menores e tendência para excesso de sangramentos maiores, sem que houvesse excesso de hemorragia intracraniana. A incidência de sangramento maior foi mais freqüente quando a enoxaparina foi administrada concomitantemente com tPA ou tenecteplase. Essa meta-análise revisou os seguintes estudos: AMI-SK (Acute Myocardial Infarction Streptokinase), ASSENT-3, ENTIRE-TIMI 23 (Enoxaparin and Tenecteplase with or without Glycoprotein IIb/IIIa Inhibitor as Reperfusion Strategy in ST Elevation MI Thrombolysis in Myocardial Infarction), HART-II (Low Molecular Weight Heparin and Unfractionated Heparin Adjunctive to tPA Thrombolysis and Aspirin), ASENOX (Accelerated Streptokinase and Enoxaparin) e o estudo de Baird e cols259,276-280.
O estudo clínico ASSENT-3 PLUS (Assessment of the Safety and Efficacy of a New Thrombolytic-3)281 incluiu 1.639 pacientes com IAM e supradesnível do segmento ST na fase pré-hospitalar. Os pacientes receberam tenecteplase e foram randomizados para receber um bolo de 30 mg de enoxaparina seguido por 1 mg/kg por via subcutânea a cada 12h por um período máximo de 7 dias ou heparina não-fracionada ajustada ao peso por 48h. O estudo demonstrou tendência para menor incidência do desfecho composto de mortalidade, reinfarto hospitalar ou isquemia refratária no grupo enoxaparina. Por outro lado, esse estudo demonstrou aumento significativo da incidência de hemorragia intracraniana em todos os pacientes, particularmente nos pacientes com mais de 75 anos de idade. Os autores sugerem que doses menores de enoxaparina devem ser estudadas em relação a sua segurança e eficácia.
O estudo clínico ExTRACT TIMI 25 (Enoxaparin and Thrombolysis Reperfusion for Acute Myocardial Infarction Treatment Thrombolysis in Myocardial Infarction Study 25), ainda em andamento, vai tentar responder à questão da dose menor da enoxaparina para pacientes com mais de 75 anos de idade.
A dalteparina foi analisada em dois estudos com pequeno número de pacientes282,283.
Apesar de os estudos clínicos demonstrarem redução de eventos clínicos combinados com heparina de baixo peso molecular (enoxaparina), foi observado aumento significativo de hemorragia intracraniana, particularmente em pacientes com mais de 75 anos de idade, no estudo ASSENT-3 PLUS281. Desta maneira, persiste a recomendação para manter heparina não-fracionada em infusão intravenosa quando se utiliza um trombolítico fibrino-específico, como tPA ou tenecteplase (TNK-tPA). A dose a ser utilizada é de um bolo de 60 U/kg, com máximo de 4.000 U, seguido de uma infusão de 12 U/kg por 24 a 48h, com dose máxima de 1.000 U/hora, mantendo um KPTT de 50 a 70s. Caso o trombolítico utilizado seja a estreptoquinase, não existe diferença aparente de patência coronariana ou de mortalidade relacionada à infusão intravenosa ou à administração subcutânea da heparina10,248,284-286.
4.5 - Anticoagulantes orais
A prevenção de eventos secundários (reinfarto e/ou morte) é uma das condutas mais importantes em pacientes pós-síndrome coronariana aguda. A anticoagulação oral é uma das estratégias mais antigas para esse fim287.
A efetividade clínica dos anticoagulantes orais tem sido estabelecida por estudos clínicos bem desenhados, para prevenção de tromboembolismo venoso, acidente vascular cerebral, reinfarto e/ou morte em pacientes pós-IAM288.
As evidências iniciais sobre o uso dos anticoagulantes orais em pacientes com IAM datam dos anos 60 e 70, quando a warfarina, administrada em doses moderadas (RNI 1,5 a 2,5), foi efetiva na prevenção de acidente vascular cerebral e embolia pulmonar288. A eficácia dos anticoagulantes orais em pacientes com IAM foi analisada inicialmente em três estudos clínicos randomizados. Em dois deles observou-se redução significativa do risco de acidente vascular cerebral, sem impacto na mortalidade; entretanto, sendo que no terceiro estudo houve demonstração de redução da mortalidade289-291.
Mais tarde, a efetividade dos anticoagulantes orais no manejo de pacientes com IAM foi sustentada pelos resultados de uma meta-análise292 envolvendo sete estudos randomizados publicados entre 1964 e 1980, que evidenciaram redução de aproximadamente 20% no desfecho composto de óbito e reinfarto, durante o período de 1 a 6 anos de tratamento291,293,294.
Em decorrência da fácil administração e do perfil de segurança favorável, o ácido acetilsalicílico tem se tornado o agente antitrombótico de escolha287. No entanto, anticoagulação oral, isolada ou em associação com ácido acetilsalicílico, foi testada em diferentes estudos288, como alternativa efetiva na prevenção secundária para pacientes no período pós-IAM.
O papel do uso rotineiro dos anticoagulantes orais precocemente vs. ácido acetilsalicílico após IAM foi avaliado no estudo AFTER (Aspirin/Anticoagulant Following Thrombolysis with Anistreplase in Recurrent Infarction)295, no qual não houve superioridade dos anticoagulantes orais em relação ao ácido acetilsalicílico utilizado de forma isolada. Possivelmente, subgrupos de pacientes poderiam se beneficiar da anticoagulação oral, como pacientes com acinesia extensa da parede anterior, fibrilação atrial ou trombo no ventrículo esquerdo comprovado pelo ecocardiograma, mas estudos randomizados para essas indicações são escassos.
A administração em longo prazo da warfarina foi avaliada em alguns estudos piloto296-298, porém os benefícios não foram comprovados por estudos maiores299-301.
A anticoagulação de intensidade baixa ou moderada com doses fixas de warfarina não é recomendada para uso de rotina após hospitalização para angina instável ou IAM sem supradesnível do segmento ST. Obviamente, warfarina deve ser prescrita para angina instável ou IAM sem supradesnível do segmento ST nos pacientes com outras indicações estabelecidas de anticoagulação oral, como fibrilação atrial e próteses valvares mecânicas36.
Em meta-análise com 33 estudos randomizados de terapia anticoagulante oral envolvendo pacientes com doença arterial coronariana tratados por três meses ou mais, observou-se redução das taxas de IAM e acidente vascular cerebral, com aumento do risco de sangramento com regimes de anticoagulação oral de intensidades alta (RNI 2,8-4,8) e moderada (RNI 2-3). A associação ácido acetilsalicílico/anticoagulação oral de baixa intensidade (RNI < 2,0) não foi superior ao uso isolado de ácido acetilsalicílico, enquanto a associação ácido acetilsalicílico/anticoagulação oral de intensidades moderada a alta vs. ácido acetilsalicílico isoladamente mostrou-se promissora e com menor risco de sangramento com esta última associação288,292.
O uso de rotina da warfarina, isoladamente ou em associação com ácido acetilsalicílico, não é sustentado pelos estudos clínicos. Contudo, a warfarina permanece como terapia antitrombótica de escolha nos pacientes com intolerância ao ácido acetilsalicílico302.
No início da era dos stents preconizava-se o uso de warfarina associada ao ácido acetilsalicílico no 1º mês após implante do stent. Posteriormente, o anticoagulante oral foi substituído pelas tienopiridinas (clopidogrel e ticlopidina), com vantagens. O estudo randomizado ISAR (The Intracoronary Stenting and Antithrombotic Regimen) comparou o desfecho tanto clínico como angiográfico da terapia antiplaquetária (ácido acetilsalicílico e ticlopidina) vs. anticoagulante oral. Observou-se que a terapia antiplaquetária combinada está associada a melhor desfecho, tanto clínico como angiográfico303.
4.6 - Nitratos
Na presença de isquemia persistente e/ou falência de bomba e/ou IAM extenso e/ou hipertensão arterial sistêmica, é indicado o emprego de nitratos por via venosa. Em pacientes com disfunção ventricular esquerda, deve-se substituir a formulação intravenosa pela oral ou tópica após 48h.
Sua indicação rotineira nas primeiras 24-48h é menos consistente. A utilização rotineira do produto foi testada nos estudos ISIS-4 (Fourth International Study of Infarct Survival)304 e GISSI-3 (Gruppo Italiano per lo Studio della Sopravvivenza nell'Infarto Miocardico III)305, sem que fosse demonstrada vantagem nessa utilização.
IAM com comprometimento clínico e/ou eletrocardiográfico de ventrículo direito, hipotensão e bradicardia constituem contra-indicações ao emprego de nitrato venoso.
Por outro lado, em pacientes com disfunção ventricular esquerda após 48h, seu emprego intravenoso é menos consistente.
A nitroglicerina deve ser utilizada diluída em 250 ml ou 500 ml de soro glicosado a 5% ou soro fisiológico a 0,9%, acondicionada necessariamente em frasco de vidro e administrada em infusão contínua, com doses progressivas a cada 5 a 10min, até a dose anterior àquela que reduziu a pressão arterial do paciente em > 20 mmHg ou para < 100 mmHg e/ou aumentou a freqüência cardíaca para > 10% do basal. No caso de se optar pelo mononitrato de isossorbida, deve ser utilizado de forma intravenosa e também diluído (não há necessidade do frasco de vidro) na dose de 2,5 mg/kg/dia em infusão contínua.
4.7 - Betabloqueadores
A estimulação tanto simpática como neuroendócrina no coração isquêmico desempenha papel importante na progressão da disfunção ventricular esquerda. Adicionalmente, o aumento da atividade simpática levando ao aumento do consumo de oxigênio, com agravamento de isquemia e o potencial desenvolvimento de arritmias ventriculares malignas, determina o risco de mortalidade no portador de cardiopatia isquêmica.
Os betabloqueadores são fármacos que reduzem a freqüência cardíaca, a pressão arterial e o inotropismo, atuando sinergicamente na diminuição do consumo de oxigênio no miocárdio. Ao lado dessas ações, melhoram a perfusão miocárdica (aumentam o fluxo subendocárdico e o fluxo das colaterais). Essas ações são responsáveis por reduzir as taxas de ruptura miocárdica, limitar o tamanho do IAM, melhorar a função cardíaca e diminuir a mortalidade tanto precoce como tardia. As ações antiarrítmicas são importantes na fase aguda do infarto do miocárdio. Os medicamentos envolvidos atuam impedindo a hiperestimulação dos receptores B1 e a diminuição da liberação de ácidos graxos, produzidos pela estimulação adrenérgica na fase aguda do IAM.
O benefício do bloqueio beta-adrenérgico em prevenir a morte súbita e em reduzir a mortalidade cardíaca total foi inicialmente observado em ensaio clínico norueguês utilizando timolol. Resultados semelhantes foram observados em dois outros grandes ensaios clínicos controlados com propranolol e metropolol: BHAT e Göteborg Trial, respectivamente. Nesses três ensaios clínicos, a morte súbita e a mortalidade cardíaca total foram reduzidas em torno da metade ou de um terço, respectivamente.
Em uma meta-análise306, demonstrou-se, com fortes evidências, que os betabloqueadores reduzem a morbidade e a mortalidade após o infarto, mesmo nos pacientes submetidos a trombólise e que usavam inibidores da enzima conversora da angiotensina em associação. No estudo CAPRICORN (Carvedilol Post-Infarct Survival Control in LV Dysfunction)307, os pacientes com disfunção ventricular em classe funcional I no pós-infarto do miocárdio tratados com carvedilol tiveram redução significativa de reinfarto e morte súbita.
Portanto, todos os estudos disponíveis sugerem que os betabloqueadores devem ser empregados em todos os pacientes com IAM, independentemente da administração concomitante de fibrinolíticos ou da realização de angioplastia primária, excetuando-se as contra-indicações34;195;308-310 . Outras indicações adicionais são persistência ou recorrência dos sintomas isquêmicos após terapia antianginosa, e presença de taquiarritmias como fibrilação atrial com alta resposta ventricular195. Seguem as principais contra-indicações ao uso de betabloqueadores, de forma resumida195.
Os betabloqueadores intravenosos vêm sendo cada vez mais utilizados na fase aguda do infarto do miocárdio, pelo seu potencial em limitar a área de infarto, reduzir a incidência de arritmias fatais, e aliviar os sintomas34;311;312. No entanto, esses estudos foram conduzidos antes da era dos fibrinolíticos e da angioplastia primária, o que não representa o universo global de pacientes que são atendidos com IAM.
Dois estudos randomizados313,314 com betabloqueadores intravenosos foram avaliados após o uso rotineiro dos fibrinolíticos, porém o número de eventos foi muito pequeno para se chegar a conclusões. Já no estudo TIMI-2 (Thrombolysis in Myocardial Infarction)315, os pacientes submetidos a trombólise e randomizados para o uso de metoprolol intravenoso tiveram menor incidência de reinfarto e isquemia recorrente.
Isso não representa uma opinião unânime, já que resultados mais recentes de uma revisão sistemática306 e do estudo GUSTO-I (Global Utilization of Streptokinase and tPA for Occluded Coronary Arteries)316 com uso do atenolol intravenoso não recomendam o uso rotineiro dos betabloquedores venosos para todos os pacientes na fase aguda do infarto do miocárdio. Segundo esses estudos, os betabloqueadores venosos deveriam ser limitados aos casos de taquicardia (na ausência de insuficiência cardíaca), hipertensão relativa e angina não-responsiva ao uso de opióides.
No IAM não submetido a terapia fibrinolítica, o medicamento deve ser utilizado inicialmente de forma venosa, seguido da formulação oral. O betabloqueador venoso mais utilizado em nosso meio é o metoprolol, que deve ser empregado na dose inicial de 5 mg por via intravenosa, de forma lenta, seguido de 5 mg adicionais após 10min, caso a freqüência cardíaca permaneça maior que 60 bpm, até uma dose total de 15 mg. O propranolol também pode ser usado na dose de 1 mg por via intravenosa a cada 5min, até o máximo de 5 mg. Caso haja dúvidas sobre a tolerância do uso do betabloqueador venoso (como, por exemplo, grave disfunção do ventrículo esquerdo, congestão pulmonar ou hipotensão), pode-se empregar uma droga de meia-vida curta, como o esmolol intravenoso.
No IAM submetido a terapia fibrinolítica, o nível de evidência é menos pronunciado, havendo dúvidas quanto à superioridade do tratamento inicial intravenoso em relação à utilização oral3. Nesses pacientes, o betabloqueador deve ser iniciado 15 a 30min após o término da infusão do trombolítico317.
Em seguida, qualquer um dos betabloqueadores orais disponíveis pode ser empregado para manter a freqüência cardíaca entre 50 bpm e 60 bpm317. Os betabloqueadores mais utilizados e suas doses habituais são:
Os betabloqueadores venosos podem causar efeitos indesejáveis, como bloqueios atrioventriculares e bradicardia e hipotensão excessivas, condições que podem ser revertidas com agonistas beta-adrenérgicos (como, por exemplo, isoproterenol) e/ou glucagon. A presença de disfunção ventricular moderada a grave na fase aguda do infarto pode contra-indicar o uso de betabloqueadores venosos, porém é uma forte indicação para o uso da droga na formulação oral antes da alta do paciente. Outros efeitos adversos como fadiga, broncoespasmo, depressão, disfunção sexual, insônia e dificuldade de reconhecer hipoglicemia em pacientes diabéticos, são, porém, relativamente incomuns e pouco limitantes. O uso venoso deve ser reservado aos casos de taquicardia não relacionada com insuficiência cardíaca, hipertensão arterial e dor precordial persistente.
4.8 - Magnésio
Estudos histoquímicos em pacientes que tiveram morte súbita durante a evolução de IAM demonstraram que havia redução do magnésio intracelular miocárdico, que levou à meta-análise de vários pequenos estudos e ao LIMIT-2 (Leicester Intravenous Magnesium Intervention II)318,319, que encontraram reduções significativas da mortalidade nos pacientes com IAM apenas com a reposição empírica de magnésio.
No estudo ISIS-4, com grande número de pacientes envolvidos, não foi observada diminuição significativa da mortalidade, havendo, entretanto, críticas ao regime de magnésio empregado304.
Um estudo patrocinado pelo Instituto Americano do Coração, Pulmão e Sangue, o MAGIC ("agnesium in Coronaries), confirmou a ausência de benefícios com essa terapia, mesmo em pacientes selecionados de alto risco320.
Não existem, no momento, evidências que justifiquem o uso rotineiro de magnésio no IAM, excetuando-se os casos de hipomagnesemia documentada. É importante recordar que, pela sua distribuição errática no corpo humano, o valor do magnésio encontrado na corrente sanguínea pode não refletir o valor intracelular miocárdico.
4.9 - Bloqueadores dos canais de cálcio
Os antagonistas dos canais de cálcio são considerados um grupo singular, pois, na verdade, constituem um grupo heterogêneo de medicamentos que possuem em comum ação vasodilatadora.
Esse grupo de fármacos com ação antiisquêmica diminui o fluxo de cálcio pela membrana celular, reduzindo a contratilidade tanto miocárdica como vascular, a velocidade de condução atrioventricular e a atividade do nó sinusal.
Existem três subgrupos de antagonistas dos canais de cálcio, quimicamente distintos e com efeitos farmacológicos diferentes. Os derivados diidropiridínicos (o protótipo é a nifedipina e, como derivado de terceira geração, a amlodipina), as fenilalquilaminas (verapamil) e os benzotiazepínicos (diltiazem) agem bloqueando os canais de cálcio tipo L.
Esses agentes diferenciam-se em relação a sua capacidade de produzir vasodilatação, reduzir a contratilidade miocárdica e retardar a condução atrioventricular. Os efeitos benéficos nas síndromes isquêmicas miocárdicas instáveis devem-se à combinação de suas ações, diminuindo o consumo de oxigênio pelo coração, a pós-carga, a contratilidade e a freqüência cardíaca, ao lado de melhora da oferta de oxigênio, pelo aumento do fluxo coronariano provocado pela dilatação das artérias coronárias. A vasodilatação coronariana originada é semelhante e independe do agente usado. A nifedipina e a amlodipina ocasionam mais vasodilatação arterial periférica, o verapamil pode induzir bloqueio atrioventricular, e o diltiazem retarda a condução atrioventricular.
No controle de sintomas anginosos, esses medicamentos são tão eficientes quanto os betabloqueadores321,322; porém, não reduzem a incidência de angina refratária, infarto ou óbito. Uma meta-análise dos efeitos dos antagonistas dos canais de cálcio na angina instável sugere que esses fármacos não previnem o aparecimento de IAM nem reduzem a mortalidade323; ao contrário, parecem acentuá-los. Até o momento, foram avaliados na angina instável apenas os representantes de primeira geração. Essas ações deletérias foram observadas com todas as classes de antagonistas do cálcio testados com essa indicação324-326.
Por outro lado, existem evidências de que em casos de infarto do miocárdio sem supradesnível do segmento ST o diltiazem e o verapamil podem ter efeito protetor327,328.
Devido àquelas não é recomendado o emprego rotineiro de antagonistas dos canais de cálcio, sendo em particular contra-indicado o uso isolado da nifedipina. Os demais têm seu uso reservado para situações especiais. Podem ser usados para tentar controlar sintomas isquêmicos refratários em pacientes que já estão recebendo nitratos e betabloqueadores em doses plenas e adequadas ou em pacientes que não toleram o uso de nitratos ou betabloqueadores (principalmente nos casos de contra-indicação) ou ainda nos casos de angina variante.
A dose padrão da nifedipina é de 10 mg três vezes por dia; de verapamil, 80-120 mg três vezes por dia; e de diltiazem, 60 mg três a quatro vezes por dia.
Na angina instável, o diltiazem tem sido o bloqueador de cálcio mais utilizado. A nifedipina não deve ser empregada, pois tem sido mais freqüentemente relacionada à ocorrência de eventos adversos graves.
Em pacientes com comprometimento significativo da função ventricular esquerda ou com alterações da condução atrioventricular, os antagonistas dos canais de cálcio devem ser evitados, mesmo quando usados isoladamente. Em portadores de disfunção ventricular esquerda, deve ser evitada sua associação a um agente betabloqueador, por sua ação comum e sinérgica na redução da contratilidade miocárdica.
4.10 - Inibidores da enzima conversora da angiotensina e inibidores dos receptores de angiotensina
A hiperatividade neuro-humoral pode estar presente durante e após o IAM, independentemente da função ventricular. Inicialmente é, em geral, benéfica, por aumentar a contratilidade e o débito cardíaco e por contribuir para a manutenção da pressão arterial. Entretanto, quando mantida por longo prazo, promove aumento do trabalho cardíaco e do consumo de oxigênio pelo miocárdio, redução do fluxo para o miocárdio isquêmico, e possível expansão do infarto. Essa cascata de eventos leva à redução da contratilidade e à estimulação ainda maior do sistema renina-angiotensina-aldosterona e do sistema nervoso simpático, e esse ciclo vicioso promove aumento progressivo das câmaras cardíacas com piora gradativa da função ventricular, processo conhecido como remodelamento ventricular esquerdo pós-IAM329-331.
4.10.1 Papel dos inibidores da enzima conversora da angiotensina no IAM - Os inibidores da enzima conversora da angiotensina, quando utilizados em pacientes com infarto do miocárdio agudo ou crônico, podem atenuar e até mesmo prevenir o remodelamento ventricular, reduzir a incidência de posterior insuficiência cardíaca, melhorar a qualidade de vida e a capacidade funcional, reduzir sintomas, prevenir o reinfarto e aumentar a sobrevida. Esses benefícios foram demonstrados em uma série de estudos clínicos controlados, randomizados, conduzidos internacionalmente, que analisaram em conjunto mais de 100 mil pacientes304,305,332-338.
4.10.2 Utilização dos inibidores da enzima conversora da angiotensina na prática clínica - Entre os estudos que analisaram o papel dos inibidores da enzima conversora da angiotensina no infarto do miocárdio, alguns selecionaram pacientes com características indicativas de alto risco, como redução da fração de ejeção ventricular esquerda e/ou sinais clínicos de insuficiência cardíaca332-335.
Com uma única exceção335, todos iniciaram o uso dos inibidores da enzima conversora da angiotensina entre 3 e 6 dias após o IAM, e mantiveram o tratamento por 2 a 4 anos. O número de vidas salvas por mil pacientes tratados variou entre 40 e 76 durante esse período.
Outros estudos incluíram pacientes com IAM, pressão arterial sistólica > 100 mmHg e ausência de outras contra-indicações para o uso dos inibidores da enzima conversora da angiotensina. Esse agente foi introduzido mais precocemente (< 24h de evolução) e mantido por um período mais curto, de 4 a 6 semanas. Ficou demonstrado que o uso precoce dos inibidores da enzima conversora da angiotensina por via oral foi seguro e efetivo304;305;337;338, resultando sua utilização em cinco vidas salvas por mil pacientes tratados.
Os inibidores da enzima conversora da angiotensina foram mais efetivos nos subgrupos de maior risco, como infarto de parede anterior, presença de taquicardia, clínica de disfunção ventricular e antecedentes de infarto prévio. Entretanto, os pacientes de menor risco também se beneficiaram com essa forma de tratamento, sendo, portanto, esses agentes indicados em todos os pacientes na fase aguda do infarto, a menos que haja contra-indicação a seu uso.
Escolha entre os diferentes agentes -existe uma série de diferenças entre os inibidores da enzima conversora da angiotensina no que se refere a duração de ação, metabolismo, excreção e capacidade de inibição da enzima conversora da angiotensina tecidual, que podem ser importantes na efetividade e na dosagem desses fármacos339.
Não se sabe se essas diferenças farmacológicas promovem a superioridade de um sobre o outro no tratamento do infarto do miocárdio, uma vez que não existem estudos comparando esses agentes entre si nessa situação340. Assim, na escolha de um inibidor da enzima conversora da angiotensina, é recomendável que se dê preferência aos que tenham demonstrado reduzir a morbidade e a mortalidade nos grandes estudos clínicos, ou seja, captopril, enalapril, ramipril, lisinopril e tandolapril304,305,332-338.
Quando iniciar o tratamento - conforme demonstrado nos estudos GISSI-3 e ISIS-4, o uso precoce de um inibidor da enzima conversora da angiotensina por via oral é seguro e eficaz. Recomenda-se que seja iniciado dentro das primeiras 24 horas de evolução, normalmente após o término da terapia de recanalização miocárdica (química ou mecânica), tão logo a pressão arterial esteja estabilizada304,305.
Dose a ser utilizada -o tratamento deve ser iniciado com uma dose pequena, ajustada a cada 24h, desde que a condição clínica do paciente assim o permita. A dose deve ser aumentada até que se atinja a dose-alvo ou a maior dose tolerada. É recomendável que se estabeleça como dose-alvo a mesma que se mostrou efetiva nos grandes estudos. A tabela, a seguir, relaciona os principais estudos que utilizaram inibidores da enzima conversora da angiotensina no infarto do miocárdio e a dose inicial e a dose-alvo desses fármacos que podem ser utilizadas no tratamento do infarto do miocárdio, aguda ou cronicamente.
Tempo de utilização - existem fortes evidências de que os inibidores da enzima conversora da angiotensina devam ser mantidos indefinidamente após IAM, nos casos em que houver disfunção ventricular esquerda, com ou sem sintomas332-334,341,342. Esta recomendação é válida inclusive para aqueles pacientes nos quais esse agente ainda não vinha sendo utilizado, devendo essa forma de terapia ser introduzida independentemente da época em que o infarto tenha ocorrido341. Atualmente, vem sendo bastante discutida a utilização de inibidores da enzima conversora da angiotensina a longo prazo após IAM em pacientes com função ventricular normal. Esta possibilidade começou a ser aventada no início da década passada342,343; mais recentemente, esta conduta foi referendada pelos resultados do estudo HOPE (Heart Outcomes Prevention Evaluation)344,345. No subgrupo de 4.775 pacientes com fração de ejeção ventricular esquerda normal, os benefícios com ramipril foram similares aos da população global346. O estudo EUROPA (European Trial on Reduction of Cardiac Events with Perindopril in Stable Coronary Artery Disease)347 demonstrou que, entre os pacientes com doença coronariana estável e de baixo risco e sem insuficiência cardíaca aparente, o perindopril reduziu de forma significativa eventos cardiovasculares maiores em um período de tratamento de quatro anos.
Cuidados na suspensão da medicação - alguns aspectos importantes devem ser considerados antes da suspensão temporária ou definitiva dos inibidores da enzima conversora da angiotensina, a saber: a) diversos estudos sugerem que alterações significativas da arquitetura ventricular podem ocorrem até seis meses pós-IAM329-331, confirmado em uma recente análise do estudo GISSI-3, que demonstrou inesperadas modificações do volume e da função ventriculares, entre elas a deterioração da função ventricular após seis meses em pacientes que apresentavam ecocardiograma normal com seis semanas de evolução. É sugerido, portanto, acompanhamento periódico da função ventricular em todo paciente pós-IAM, incluindo aqueles que não apresentam anormalidades nas avaliações iniciais348; b) os parâmetros funcionais mais indicados para a determinação da função ventricular pós-IAM são a fração de ejeção ventricular esquerda e os volumes ventriculares, obtidos de forma não-invasiva por meio de ecocardiografia bidimensional, ressonância nuclear magnética ou ventriculografia radioisotópica349; c) a decisão sobre a suspensão do uso dos inibidores da enzima conversora da angiotensina deve ser bem pesada, uma vez que os efeitos benéficos desses fármacos sobre a função cardíaca podem ser rapidamente reduzidos após a suspensão da terapia350-352. Ao se optar pela suspensão temporária ou definitiva, esta deverá ser feita de forma gradativa (se possível), uma vez que a retirada abrupta pode levar à piora clínica353.
Contra-indicações -as contra-indicações absolutas para o uso de inibidores da enzima conversora da angiotensina são estenose bilateral da artéria renal, gravidez e antecedente de angioedema durante uso prévio desse agente.
Efeitos adversos - os efeitos adversos mais importantes associados ao uso de inibidores da enzima conversora da angiotensina são: a) hipotensão arterial sintomática, incluindo hipotensão da primeira dose e hipotensão persistente. Os pacientes que apresentam maior risco são os idosos, os previamente hipotensos (pressão arterial sistólica < 90 mmHg) e os portadores de insuficiência cardíaca grave. A hipotensão de primeira dose pode ser evitada com o uso de baixas doses iniciais, aumentadas progressivamente. Se o paciente apresentar hipotensão sintomática no decorrer do tratamento, deve-se avaliar a possibilidade de outros fármacos estarem promovendo e/ou agravando o quadro. Se for concluído por relação entre a hipotensão e o inibidor da enzima conversora da angiotensina, deve-se tentar, inicialmente, a redução progressiva da dose, e, em último caso, a suspensão permanente do medicamento; b) disfunção renal: após a introdução do inibidor da enzima conversora da angiotensina, pode ocorrer discreto aumento da creatinina sérica, principalmente em pacientes idosos e/ou com insuficiência cardíaca grave, insuficiência renal prévia e hiponatremia. Esse efeito é transitório, e os níveis de creatinina tendem a estabilizar ou voltar ao valor basal após algumas semanas. A suspensão do agente só está indicada se o paciente evoluir com hiperpotassemia acentuada (potássio sérico > 5,5 mEq/l); c) a tosse relacionada ao uso de inibidores da enzima conversora da angiotensina é seca, tem caráter persistente, ocasionalmente paroxística, surge entre 1 semana e 6 meses após o início da terapia, e desaparece em até uma semana após a interrupção. Se a tosse for muito freqüente, será necessária a suspensão definitiva do inibidor da enzima conversora da angiotensina. Pode-se tentar a reintrodução desse agente após algumas semanas ou a substituição por um bloqueador seletivo dos receptores tipo I (AT1) da angiotensina II (bloqueadores AT1) ou da associação hidralazina e nitratos nos casos em que houver disfunção ventricular354; d) angioedema é raro, mas muito grave, em geral ocorrendo na primeira semana de terapia, freqüentemente poucas horas após a ingestão da primeira dose do inibidor da enzima conversora da angiotensina. O edema é de rápida evolução e localizado no nariz e/ou na orofaringe; e) outros efeitos adversos descritos com os inibidores da enzima conversora da angiotensina são "rash" cutâneo, tontura, hipercalemia, e redução ou perversão do apetite304,305,332-337,351-358.
4.10.3 Bloqueadores seletivos dos receptores AT1 da angiotensina II - Sabe-se hoje que os inibidores da enzima conversora da angiotensina não bloqueiam totalmente o sistema renina-angiotensina-aldosterona, ocorrendo considerável escape, especialmente após terapia prolongada e/ou utilização de baixas doses, em decorrência das vias alternativas como as quimases cardíacas, que podem restaurar parcialmente os níveis teciduais e circulantes de angiotensina II359,360. Do ponto de vista teórico, os bloqueadores AT1 poderiam ser superiores aos inibidores da enzima conversora da angiotensina, uma vez que esses agentes promovem bloqueio mais completo e persistente do sistema renina-angiotensina-aldosterona361.
Os bloqueadores AT1 ocupam os receptores nos quais a angina instável teria que se ligar para poder exercer sua ação, bloqueando assim toda a angina instável produzida, seja pela via clássica mediada pela enzima conversora da angiotensina seja por vias alternativas, como a via das quimases. Os bloqueadores AT1, ao contrário dos inibidores da enzima conversora da angiotensina, não causam aumento dos níveis de bradicinina. Portanto, é menos provável que ocorram, com esses agentes, os efeitos colaterais atribuídos à potencialização das cininas, tais como angioedema e tosse. Por outro lado, os bloqueadores AT1 não teriam alguns benefícios decorrentes do acúmulo da bradicinina sugeridos em estudos experimentais.
Os bloqueadores AT1 já foram avaliados no tratamento da hipertensão arterial362,363, da insuficiência cardíaca364-366 e, mais recentemente, do IAM367-369. Os resultados desses estudos indicam similaridade entre inibidores da enzima conversora da angiotensina e AT1, além de demonstrar que a associação de inibidores da enzima conversora da angiotensina com bloqueador AT1 tampouco acrescenta benefício. Todos os estudos demonstraram melhor tolerância com o uso do bloqueador AT1.
4.11 - Terapias em avaliação: novos antitrombínicos
4.11.1 Fondaparinux - O fondaparinux, um pentassacarídeo sintético, inibe indiretamente o fator Xa (dependente da antitrombina) e bloqueia a geração de trombina. Como não interage com as plaquetas e não adere ao fator 4 plaquetário, o fondaparinux tem menor probabilidade de induzir trombocitopenia. Sua vida média é mais longa que a da heparina não-fracionada e não necessita de controle de TTPa. Este fármaco foi comparado à heparina não-fracionada no estudo PENTALYSE (Pentasaccharide as an Adjunct to Fibrinolysis in ST-Elevation Acute Myocardial Infarction)370 e não se observou diferença significativa no fluxo TIMI 2 ou 3 e nem para eventos hemorrágicos graves. O estudo PENTUA (The Pentasaccharide in Unstable Angina), apresentado no Congresso da American Heart Association em 2001, avaliou quatro dosagens de fondaparinux e enoxaparina. Houve diferença estatística no desfecho primário de óbito, IAM e isquemia recorrente no 9º dia com a dose de fondaparinux de 2,5 mg. O fondaparinux está sendo testado no estudo de fase III OASIS-6 (Organization to Assess Ischemic Syndrome)/MICHELANGELO, no qual está sendo comparado à heparina não-fracionada em pacientes com IAM com supradesnível do segmento ST em até 24h de evolução, submetidos a tratamento fibrinolítico ou angioplastia primária.
4.11.2 Antitrombínicos diretos - Os inibidores diretos da trombina estudados como adjuvantes à terapia fibrinolítica, como hirudina, bivalirudina e argatroban, são úteis no tratamento da trombocitopenia induzida por heparina. Nas síndromes coronarianas agudas, os estudos iniciais demonstraram melhores índices de patência coronariana quando comparados com heparina não-fracionada, sem excesso de sangramento, nos estudos TIMI 5 (Thrombolysis in Myocardial Infarction 5), MINT (Myocardial Infarction with Novastan and tPA), HERO (Hirulog Early Reperfusion/Occlusion), GUSTO IIb (Global Use of Strategies to Open Occluded Coronary Arteries-IIb)300,371-373, porém sem evidência de superioridade em desfechos clínicos nos estudos TIMI 9B (Thrombolysis and Thrombin Inhibition in Myocardial Infarction 9B), HIT-4 (Hirudin for the Improvement of Thrombolysis) e HERO-2 (Hirulog Early Reperfusion/Occlusion-2)374-376. Anteriormente a esses estudos, o GUSTO havia definido o papel heparina, antitrombínico de ação indireta, associada a tPA ou estreptoquinase377.
O argatroban é um antitrombínico reversível, de vida média curta, e deve ser administrado por infusão contínua.
A hirudina é um anticoagulante específico antitrombina. Atua inibindo a trombina na fase fluida, e também a trombina ligada à fibrina (ao passo que a heparina atua apenas na fase fluida).
Em casos de trombocitopenia induzida pela heparina, a hirudina e a bivalirudina podem ser consideradas alternativas terapêuticas.
4.12 - Terapias em avaliação: agentes hipolipemiantes
A internação hospitalar por um evento coronariano agudo é uma importante e valiosa oportunidade para se iniciar a terapia hipolipemiante. Todos os pacientes internados por um evento coronariano agudo, assim como com IAM, devem ter seu perfil lipídico mensurado ainda na internação. As primeiras 24h após a admissão são consideradas o período ideal para obtenção do perfil lipídico, pois é esperada queda de cerca de 10% no colesterol de lipoproteína de baixa densidade (LDL-colesterol) durante o 1º dia do evento agudo (secundária a heparinização, estresse, dieta e outros fatores). A mensuração do LDL-colesterol deve ocorrer de preferência na admissão do paciente ou até 24h após a internação e deve ser usada para guiar a introdução de terapia hipolipemiante378.
Nos pacientes com LDL-colesterol > 130 mg/dl deve-se iniciar terapia hipolipemiante ainda na internação.
Nos pacientes com LDL-colesterol variando entre 100 mg/dl e 129 mg/dl, a introdução da terapia hipolipemiante deve ocorre após julgamento clínico e avaliação de cada caso. O LDL-colesterol obtido na hospitalização, normalmente, é o menor valor obtido pelo paciente.
A introdução da terapia hipolipemiante durante a internação apresenta diversas vantagens. Normalmente, nesse período, os pacientes mostram-se mais motivados e sujeitos a maior aderência ao tratamento. Estudos recentes têm apresentado dados favoráveis à terapia redutora de colesterol na fase aguda de evento coronariano agudo, particularmente no que se refere às estatinas. O estudo MIRACL (Myocardial Ischemia Reduction with Aggressive Cholesterol Lowering), com pacientes com IAM não-Q ou angina instável, com níveis médios de LDL-colesterol de 124 mg/dl durante a hospitalização, demonstrou redução do risco relativo de subseqüente evento coronariano com a introdução de estatina precoce379. Os únicos dados com relação ao uso de hipolipemiantes na fase aguda do IAM vêm do Registro Sueco, que mostrou redução de 25% na mortalidade em um ano pós-IAM nos pacientes que iniciaram terapia precocemente380.
O estudo PROVE-IT (Pravastatin or Atorvastatin Evaluation and Infection Therapy TIMI 22)381 demonstrou que em pacientes com síndrome coronária aguda a terapia intensiva de redução lipídica com estatinas promoveu maior proteção contra morte ou eventos cardiovasculares maiores que o regime padrão.
4.13 - Terapias em avaliação: glicose-insulina-potássio e outras terapias
O conceito de cardioproteção inclui todos os mecanismos e terapêuticas que, reduzindo ou mesmo prevenindo o dano miocárdico, contribuem para a preservação do coração244,382. Nesta ampla definição estão incluídos importantes mecanismos compensatórios e adaptativos, que atuam agudamente e/ou cronicamente. Como é sabido, alguns desses mecanismos ocasionam, principalmente no longo prazo, efeitos deletérios sobre o músculo cardíaco, piorando o remodelamento ventricular esquerdo e aumentando a mortalidade.
Algumas intervenções terapêuticas são comprovadamente úteis na cardioproteção tanto aguda como cronicamente, como é o caso dos fibrinolíticos15 e dos inibidores da enzima conversora da angiotensina304;332.
Outros medicamentos, porém, têm sido testados mais recentemente, como adjuvantes às terapêuticas de recanalização (fibrinolíticos e intervenção coronariana percutânea primária).
Solução glicose-insulina-potássio (GIK) - o conceito de proteção metabólica do miocárdio isquêmico baseia-se no fato de que a glicose oferece substrato energético para a produção anaeróbica de tPA, o que ocorre sempre que a célula se torna isquêmica, comprometendo a produção aeróbica de tPA pela mitocôndria/ciclo de Krebs. O tPA, por sua vez, estabiliza a membrana. Entre outras ações potencialmente benéficas demonstradas com essa solução destaca-se, ainda, a diminuição dos ácidos graxos livres circulantes383;384. Desde a publicação original de Sodi-Pallares e cols., em 1962384, diversos autores testaram a solução GIK. Em meta-análise publicada em 1997, observa-se diminuição significativa da mortalidade a favor do grupo tratado385. Em 1998, Diaz e cols.386 publicaram seus resultados com a utilização da solução GIK em pacientes com IAM em até 24h de evolução. Na população global não foi detectada diferença na mortalidade, porém a análise do subgrupo de pacientes submetidos a revascularização demonstrou menor mortalidade. Estudos estão sendo desenvolvidos atualmente no sentido de proporcionar uma resposta definitiva sobre a validade da utilização rotineira da solução GIK, como adjuvante às terapêuticas de recanalização. O estudo OASIS-6 está sendo realizado em grande número de pacientes com IAM com elevação do segmento ST.
Antagonistas dos canais de cálcio - ao final da cascata isquemia-necrose, que se inicia a partir da oclusão coronariana, o influxo de cálcio para dentro da célula isquêmica acaba por desencadear a necrose da mesma. Um aumento súbito do cálcio intracelular depleta os depósitos de fosfatos de alta energia, diminui a fosforilação oxidativa, ativa enzimas deletérias à membrana celular e proteínas citoesqueléticas, altera a capacidade funcional das proteínas celulares, e aumenta a incidência de arritmias387. Se esse influxo de cálcio puder ser, ao menos parcialmente, bloqueado com a utilização dos antagonistas dos canais de cálcio, seria de se esperar uma proteção, ainda que temporária, com aumento do tempo de viabilidade celular388. Experimentalmente o papel protetor do diltiazem, como adjuvante a terapêuticas de reperfusão, é bem demonstrado389.
Do ponto de vista clínico, o papel do diltiazem como adjuvante a fibrinolíticos foi testado em dois estudos390;391, porém não existem estudos com poder suficiente para fornecer resposta definitiva sobre o papel dos antagonistas dos canais de cálcio como adjuvantes a terapêuticas de recanalização.
Adenosina - é um nucleosídeo endógeno liberado em quantidades substanciais pelo miocárdio isquêmico. Seu espectro amplo de efeitos fisiológicos sugere papel cardioprotetor por meio da limitação da lesão de reperfusão. Existem evidências de que a adenosina reabastece de fosfatos de alta energia células endoteliais e miócitos392-395, inibe a formação de radicais livres396,397, inibe a atividade e o acúmulo de radicais livres398,399, e melhora a função microvascular400. Finalmente, foi demonstrado que a adenosina participa do precondicionamento isquêmico, o que pode ser particularmente útil, pois o infarto do miocárdio em humanos, em geral, é causado por oclusão coronariana dinâmica com períodos intermitentes de fluxo sanguíneo401-403. Até o momento os estudos não comprovaram de forma convincente sua eficácia na clínica404.
Inibidores do sistema de troca Na+/H+ (STNaH) - precocemente, por ocasião de uma isquemia, os depósitos de fosfatos de alta energia são depletados, a célula passa a utilizar o metabolismo anaeróbico, e a concentração intracelular de H+ aumenta. Discretas alterações no pH intracelular são suficientes para ativar o STNaH405. Esta ativação, em combinação com a reduzida atividade da bomba Na+/K+ dependente de tPA406, resulta em acúmulo de Na+ dentro da célula407. O aumento de Na+ intracelular, por sua vez, leva ao aumento da concentração de Ca2+ intracelular, via troca N+/Ca2+, e o acúmulo de Ca2+ intracelular acaba por levar a célula à morte. As alterações iônicas, sob isquemia prolongada, atingem um estado de equilíbrio, uma vez que a acidificação do meio extracelular limita a velocidade de troca do STNaH. Na ausência de recanalização, a necrose decorre do tipo de coagulação, com os miócitos estirados em estado de relaxamento, e pouco dano mitocondrial. Por outro lado, a recanalização diminui a acidez extracelular, reativando o STNaH, levando o Na+ a entrar da célula, com conseqüente sobrecarga de Ca2+, acoplamento actina-miosina, contração celular, ruptura do sarcolema, morte celular e célula a célula progressão para necrose, em um fenômeno de frente de onda, a partir do subendocárdio em direção ao subepicárdio. A entrada maciça de Ca2+ na célula durante a reperfusão é acompanhada de necrose com banda de contração, caracterizada por miofilamentos hipercontraídos e importante dano mitocondrial408-411. Assim, os inibidores do STNaH, ao prevenirem a sobrecarga de Ca2+ intracelular, estariam protegendo a célula dos danos da reperfusão.
Os estudos clínicos iniciais ainda não demonstraram o papel dos STNaH no tratamento do infarto com supradesnível do segmento ST412,413.
Antiinflamatórios - o IAM em humanos está associado a inflamação, que, por sua vez, é indicativa de pior prognóstico414,415. Com o objetivo de bloquear o processo e melhorar o prognóstico, diferentes antiinflamatórios foram testados, porém não foram detectadas diferenças significativas entre os grupos em relação a desfechos secundários, como fluxo TIMI 3 aos 90min, resolução do segmento ST e tamanho do infarto, ou desfechos clínicos de óbito, reinfarto ou insuficiência cardíaca416,17.
Por outro lado, a ativação do complemento tem sido cada vez mais valorizada na cascata inflamatória. Ativação que leva a uma via final comum na qual o C5 tem papel primordial, principalmente por meio do C5a e do C5b-9, formados a partir da clivagem do C5. O C5a é a mais potente toxina anafilática conhecida, apresentando importantes propriedades pró-inflamatórias, induzindo alterações nas células musculares lisas e no tônus vascular, além de aumentar a permeabilidade do vaso. Ainda, é importante ativador de células endoteliais e neutrófilos. Por outro lado, o C5b-9 causa vesiculação de neutrófilos e plaquetas, formação de micropartículas pró-trombóticas, e ativação de leucócitos e células endoteliais418. A patogênese da lesão de isquemia/reperfusão foi investigada em modelo experimental, em que foi notado que a terapêutica anti-C5 inibia significativamente apoptose, necrose e infiltração de leucócitos polimorfonucleares, independentemente da deposição de C3. Os autores desse estudo concluíram que os componentes terminais C5a e C5b-9 são mediadores-chave da lesão tissular nessa situação419.
Em seres humanos, o projeto CARDINAL (Complement and Reduction of Infarct Size after Angioplasty or Lytics) foi o primeiro a testar um anticorpo anti-C5 (pexelizumab), e seus resultados preliminares foram divulgados recentemente (Christopher Granger, Congressos da American Heart Association 2002 e do American College of Cardiology 2003). Em resumo, no estudo COMPLY (Complement Inhibition in Myocardial Infarction Treated with Thrombolytics) não houve diferenças significativas entre os grupos em relação ao tamanho do IAM ou em relação aos desfechos incluídos nas metas secundárias. Por outro lado, no estudo COMMA (Complement Inhibition in Myocardial Infarction Treated with Angioplasty), apesar da ausência de diferenças significativas em relação ao tamanho do IAM, detectou-se incidência significativamente menor, no que se refere à mortalidade global, nos grupos tratados comparativamente ao grupo placebo. Esses dados foram observados tanto aos 90 dias de evolução (mortalidade de 6,0%, 4,1% e 1,8%, respectivamente, nos grupos placebo, bolo e bolo + infusão; p = 0,014) como nos 6 meses de evolução (7,4%, 4,2% e 3,2%, respectivamente; p = 0,018). Assim, esse é o único estudo recente a demonstrar diminuição da mortalidade com terapêuticas adjuvantes à recanalização. Entretanto, esses resultados precisam ser vistos com cautela, pois o estudo não teve poder estatístico suficiente para dar resposta definitiva sobre mortalidade.
A proteção celular parece ser importante no sentido de aumentar a eficácia das terapêuticas de recanalização coronariana, porém os estudos desenvolvidos até o momento em humanos apresentam resultados conflitantes, sendo necessárias novas investigações, no sentido de se obter respostas definitivas sobre o tema.
Em resumo, não há, entre as terapêuticas aqui referidas, indicação de utilização rotineira no IAM com supradesnível do segmento ST, sendo necessárias novas evidências no sentido de se avaliar seu real papel nessa situação.
5 - Terapias de reperfusão
A oclusão coronariana por um trombo é a principal causa da maioria dos infartos do miocárdio que se acompanham de supradesnível do segmento ST no eletrocardiograma420. A recanalização precoce da artéria responsável pelo infarto limita a necrose miocárdica e reduz a mortalidade nos pacientes com IAM421.
A reperfusão pode ser realizada com a utilização de medicamentos (agentes fibrinolíticos) ou com intervenções mecânicas (angioplastia primária com balão ou implante de stents). Cada método tem vantagens e limitações.
A reperfusão, independentemente da técnica utilizada, constitui-se na mais importante terapia a ser empregada no tratamento do IAM. Sua indicação apóia-se no quadro clínico e nas alterações eletrocardiográficas.
5.1 - Fibrinolíticos
A utilização de medicamentos fibrinolíticos para a recanalização da artéria relacionada ao infarto em pacientes com IAM foi incorporada na prática clínica há mais de 25 anos, e está baseada em duas observações: a alta prevalência da presença de um trombo oclusivo nas artérias coronárias nas primeiras horas do IAM e o conhecimento de que a progressão da necrose miocárdica pode ser reduzida com a reperfusão do vaso e conseqüente redução da mortalidade.
5.1.1 Implicações clínicas - Os fibrinolíticos têm indicação clara nos pacientes com sintomas sugestivos de IAM, e presença no eletrocardiograma de elevação (supradesnível) persistente do segmento ST em pelo menos duas derivações contíguas ou de um novo bloqueio de ramo esquerdo ou presumivelmente novo, desde que não haja contra-indicação34. Deve-se lembrar que o diabetes e, particularmente, a retinopatia diabética não são contra-indicação para a terapia fibrinolítica.
5.1.2 Evidência de benefício - Mais de 150 mil pacientes foram randomizados em estudos clínicos com fibrinolíticos vs. controle ou vs. outro regime de fibrinolíticos. A análise do grupo de estudos do FTT (Fibrinolytic Therapy Trialists)15 demonstrou que entre os pacientes que tinham dor com até 6h do início dos sintomas e elevação do segmento ST ou bloqueio de ramo no eletrocardiograma, aproximadamente 30 mortes eram evitadas por mil pacientes tratados; se fosse entre 7 e 12h, esse número era de 20 mortes evitadas por mil pacientes tratados. Além de 12h não foram demonstradas evidências convincentes de benefício para o grupo tratado. Nos pacientes com mais de 75 anos de idade e tratados até 24h do início dos sintomas, o FTT demonstrou pequeno benefício na sobrevida, porém não estatisticamente significativo. Dois estudos recentes422;423 questionam o benefício da terapia fibrinolítica em idosos, e um inclusive sugere que sua utilização causaria mais malefício que benefício423. Em recente reanálise do FTT, porém, os pacientes com mais de 75 anos e com sintomas até 12h de seu início e com elevação do segmento ST ou bloqueio de ramo ao eletrocardiograma apresentaram taxas de mortalidade significantemente menores quando tratados com fibrinolíticos424.
5.1.3 Tempo de tratamento - Em relação ao tempo de tratamento, o maior benefício é visto naqueles tratados o mais precocemente possível. Comparando-se o tratamento fibrinolítico na 1º hora, em que 65 vidas são salvas por mil pacientes tratados, com os pacientes tratados entre 6 e 12h, em que apenas 10 vidas são salvas por mil pacientes tratados, verifica-se a necessidade de estratégias específicas para o início precoce do tratamento fibrinolítico16. Da mesma forma, o FTT15 demonstrou redução progressiva de aproximadamente 1,6 morte por hora de atraso por mil pacientes tratados.
5.1.4 Complicações com o uso de fibrinolíticos - Os fibrinolíticos podem causar algumas complicações, como excesso de 3,9 acidentes vasculares cerebrais por mil pacientes tratados (principalmente no 1º dia após tratamento), sendo preditores independentes: idosos, baixo peso, sexo feminino, antecedente de doença cerebrovascular, hipertensão arterial e hipertensão arterial tanto sistólica como diastólica na admissão. Sangramentos maiores não-cerebrais (complicações hemorrágicas que necessitam de transfusão), principalmente os relacionados aos procedimentos, podem ocorrer entre 4% e 13% e os preditores independentes são: idosos, baixo peso e sexo feminino, mesmo em pacientes que não realizaram intervenção percutânea15. A utilização de estreptoquinase pode estar associada a hipotensão, que deve ser tratada com interrupção de sua administração, com elevação dos membros inferiores e, se necessário, com a reposição de volume ou atropina. As reações alérgicas são raras e a administração de rotina de corticóides não é indicada. As contra-indicações relativas e absolutas ao emprego dos fibrinolíticos no IAM são:
5.1.5 Comparação entre os fibrinolíticos - Nem o estudo GISSI-2 (Gruppo Italiano per lo Studio della Sopravvivenza nell'Infarto Miocardico II)425 nem o ISIS-3 (Third International Study of Infarct Survival)286 encontraram diferenças na mortalidade entre o uso de estreptoquinase e tPA. Entretanto, o estudo GUSTO377 empregou um regime acelerado de tPA em 90min ao invés do regime anterior de 3h. Nesse estudo, o tPA acelerado associado ao uso concomitante de heparina não-fracionada ajustada pelo tempo de tromboplastina parcial ativada (TTPa) resultou na redução de 10 mortes adicionais por mil pacientes tratados, comparativamente à estreptoquinase. O risco de acidente vascular cerebral é maior com o tPA que com a estreptoquinase426. Variantes mutantes do tPA já foram estudadas, e tanto rPA, em duplo-bolo, como TNK-tPA, em bolo único, são comercializadas. A rPA não oferece vantagens sobre o tPA427. A TNK-tPA, único fibrinolítico disponível para uso em bolo único, é equivalente em termos de mortalidade ao tPA, e está associada a menor taxa de sangramentos não-cerebrais e menor necessidade de transfusão sanguínea428. Os fibrinolíticos em bolo facilitam o tratamento mais rápido tanto pré-hospitalar como hospitalar e ainda reduzem as chances de erros em sua administração, que elevam os índices de morbidade e de mortalidade.
5.1.6 Regimes de tratamento dos fibrinolíticos - A escolha do agente fibrinolítico depende da análise individual dos riscos e benefícios, da disponibilidade e do custo.
Os regimes de administração dos fibrinolíticos para o tratamento do IAM e a necessidade de terapia coadjuvante são:
5.1.7 Readministração dos fibrinolíticos - Se existir evidência de reoclusão ou de reinfarto com nova elevação do segmento ST ou bloqueio de ramo ao eletrocardiograma, nova administração de fibrinolíticos poderá ser realizada se a reperfusão mecânica não estiver disponível, porém a estreptoquinase não deve ser repetida desde que anticorpos para a estreptoquinase persistem por pelo menos dez anos429. O tPA e suas variantes não produzem anticorpos. A readministração do fibrinolítico pode aumentar as complicações hemorrágicas.
5.1.8 Terapias anticogulante e antiplaquetária - Com base nas evidências acumuladas ao longo dos anos, existe um benefício inequívoco em termos de morbidade e mortalidade com a associação de aspirina aos fibrinolíticos, sendo seus efeitos aditivos. A agregação plaquetária é parcialmente inibida pela aspirina e progressos foram feitos no desenvolvimento de inibidores plaquetários da glicoproteína IIb/IIIa, os quais bloqueiam a via final da agregação plaquetária. Estudos angiográficos demonstraram que a combinação dos inibidores da glicoproteína IIb/IIIa e meia-dose de fibrinolítico com doses reduzidas de heparina produzem fluxo TIMI 3 similar ou levemente maior que a dose total do fibrinolítico, porém com maior resolução da elevação do segmento ST256,257,430.
O benefício clínico e a segurança dessa associação foram testados em dois grandes estudos clínicos258,259. Embora não tenha havido redução da mortalidade em 30 dias ou da taxa de hemorragia cerebral, foram registradas menores taxas de reinfarto hospitalar, mas às custas do aumento das complicações hemorrágicas não-cerebrais (a maioria espontânea), principalmente nos idosos. Portanto, o uso de rotina de doses reduzidas de fibrinolíticos com inibidores da glicoproteína IIb/IIIa não é recomendado no momento, e mesmo em subgrupos específicos, aqueles considerados de alto risco ou que provavelmente precisarão de intervenção percutânea precoce.
A utilização de heparina não-fracionada após tPA deve ser interrompida após 24 a 48h, devendo ser realizada monitorização cuidadosa do TTPa. Valores acima de 70s estão associados a maior probabilidade de morte, sangramento e reinfarto273. Não existe diferença na patência em pacientes tratados com heparina não-fracionada ou heparina subcutânea associada à estreptoquinase.
Recentemente, após sua avaliação em muitos estudos de síndrome coronariana aguda sem supradesnível do segmento ST, a heparina de baixo peso molecular vem sendo testada em associação com os fibrinolíticos. Em estudos angiográficos pequenos, tanto a dalteparina como a enoxaparina foram associadas a menor taxa de reoclusão e/ou maior patência da artéria relacionada ao infarto. O primeiro grande estudo clínico, ASSENT-3259, com o uso de enoxaparina associada a TNK-tPA por um máximo de sete dias demonstrou redução do risco de reinfarto hospitalar ou isquemia refratária quando comparada a heparina não-fracionada. Houve tendência a menor mortalidade em 30 dias para o grupo da enoxaparina, sem aumento do sangramento intracraniano, porém com aumento modesto do sangramento não-cerebral. A utilização pré-hospitalar com o uso da mesma dose de enoxaparina foi testada, resultando em maior taxa significativa de sangramento intracraniano quando comparada à heparina não-fracionada, e esse excesso foi observado em pacientes com mais de 75 anos. Mais estudos devem ser realizados, principalmente nos idosos, antes de se recomendar o uso de heparina de baixo peso molecular em combinação com os fibrinolíticos.
Em termos de mortalidade, o uso concomitante de inibidores diretos da trombina (hirudina, argatroban e bivalirudina) não demonstrou superioridade quando comparado ao uso de heparina não-fracionada. Alguns estudos sugerem maior patência e menor taxa de reinfartos com a utilização de bivalirudina372,376.
5.1.9 Comparação entre as estratégias de reperfusão - A seguir estão apresentadas, de forma resumida, as principais vantagens e desvantagens entre o tratamento medicamentoso com fibrinolíticos e o tratamento mecânico com o uso de intervenção coronária percutânea431.
5.2 - Intervenção coronariana percutânea
A intervenção coronariana percutânea no IAM pode ser dividida em primária (sem o uso prévio de fibrinolíticos), facilitada (relacionada à utilização de farmacologia prévia), de salvamento ou resgate (decorrente do insucesso da fibrinólise), e aquela praticada de maneira eletiva após a fibrinólise.
5.2.1 Intervenção coronariana percutânea primária - A intervenção coronariana percutânea primária compreende o uso do cateter-balão ou do implante de stent coronariano, sem o uso prévio de fibrinolítico, com o objetivo de restabelecer o fluxo coronário anterógrado de maneira mecânica. Esta técnica, quando disponível, constitui-se na melhor opção para a obtenção da reperfusão coronariana, se iniciada até 90min após o diagnóstico do IAM34,195,254,432,433. Para os pacientes com contra-indicação para fibrinólise ou na vigência do choque, a intervenção coronária percutânea primária é a opção preferencial434-437.
Os critérios de inclusão para a realização da intervenção coronária percutânea primária são amplos, favorecendo quase todos os pacientes acometidos pelo IAM. A cinecoronariografia realizada imediatamente antes do procedimento terapêutico determina os critérios de exclusão34;433:
Impossibilidade de identificar com clareza o vaso coronário responsável pelo infarto; infarto relacionado à oclusão de ramos secundários responsáveis pela irrigação de pequenas áreas do miocárdio; estenose severa no tronco da coronária esquerda (obstrução > 60%) não protegido por anastomose cirúrgica prévia, associada a oclusão da artéria descendente anterior ou circunflexa; presença de doença coronariana multiarterial severa, em paciente assintomático, com o vaso-alvo com fluxo coronariano TIMI grau 3, evidenciando indicação para revascularização cirúrgica do miocárdio; constatação de fluxo coronariano normal (TIMI grau 3), associado a estenose coronariana < 70%, no vaso-alvo.
5.2.1.1 Comparação com fibrinolíticos - Inúmeras séries consecutivas, registros e ensaios randomizados comprovaram as vantagens deste método, comparativamente à fibrinólise. A intervenção coronariana percutânea primária é capaz de restabelecer o fluxo coronariano epicárdico normal (TIMI grau 3) em mais de 90% dos pacientes, associado a reduzidas taxas de isquemia recorrente e reinfarto, sem o risco da ocorrência de complicações hemorrágicas graves, como acidente vascular cerebral438-443.
Até o momento, 23 ensaios compararam os dois métodos agregados em uma revisão sistemática442;443. Ao final dos primeiros 30 dias, a intervenção coronariana percutânea primária reduziu a mortalidade, o reinfarto e o acidente vascular cerebral. A estreptoquinase foi utilizada em 1.837 pacientes e o gradiente favorável à redução da mortalidade foi ainda maior para a intervenção coronariana percutânea.
5.2.1.2 Intervenção coronariana percutânea primária utilizando o stent coronariano - O implante de stents coronarianos pode ser efetivado com segurança, de acordo com o perfil angiográfico de cada caso. Sua utilização reduziu significativamente as taxas de uma nova revascularização do vaso-alvo tardias, porém sem reduzir a mortalidade ou o reinfarto, comparativamente à aplicação do cateter-balão444.
Não é recomendado implantar stent coronariano na vigência do IAM quando: a lesão-alvo envolve o tronco da coronária esquerda; há evidência de provável oclusão de ramo secundário calibroso (> 3,0 mm), não passível de tratamento percutâneo; há forte possibilidade de ocorrência de fenômeno de no reflow, quando do implante do stent em vasos com grande quantidade de trombo não tratado adequadamente (defeito de enchimento globular duas vezes maior que o diâmetro de referência do vaso-alvo); há tortuosidade e/ou calcificação de grau severo, que impeçam a progressão da endoprótese até a lesão-alvo.
Mais recentemente, a aplicação de stents eluídos com medicamentos foi também estendida aos pacientes infartados. Essa nova geração de endopróteses impede ou reduz a divisão celular no local do implante (lesão-alvo), promovendo taxas ainda menores de reestenose. As séries ainda são pequenas. A maior delas (186 pacientes) evidenciou segurança no procedimento com stent com sirolimo, com ausência de trombose das endopróteses, e elevada eficácia tardia, com taxa de revascularização tardia pequena445. A única recomendação é o maior tempo na administração dos tienopiridínicos, após o implante, por período mínimo de seis meses.
5.2.1.3 Administração de inibidor da glicoproteína IIb/IIIa - A utilização de inibidores da glicoproteína IIb/IIIa, associados ao procedimento (durante ou após a intervenção coronária percutânea), não merece recomendação rotineira, de acordo com análise de desfechos adversos maiores tardios de um grande ensaio randomizado266. Uma revisão sistemática reuniu todos os estudos apresentados até o momento e demonstrou não haver redução dos desfechos adversos maiores, aos 30 dias e aos 180 dias446. Sua administração na sala de cardiologia intervencionista reduziu a isquemia recorrente hospitalar e a trombose após implante de stents coronários, levando à realização de um procedimento de revascularização para o vaso previamente tratado446. Sua utilização é recomendada para as seguintes variáveis angiográficas e técnicas: implante de múltiplos (> 2) stents em vasos de calibre reduzido (< 2,5 mm); dissecção residual nos bordos do stent; presença de trombo residual.
5.2.1.4 Suporte de equipe de cirurgia cardíaca - As diretrizes anteriores recomendavam a realização do método em um centro terciário, com equipe treinada e disponível diariamente, 24h, contando com a presença de equipe de cirurgia cardíaca447. Algumas dessas premissas passam por revisão no momento atual448.
Uma única série randomizada, norte-americana, comparou a intervenção coronária percutânea primária realizada em um centro primário com a alteplase, demonstrando bons resultados imediatos (óbito, reinfarto e acidente vascular cerebral). A intervenção coronariana percutânea primária foi efetivada sem a presença de centro cirúrgico no local do procedimento, mas os operadores foram submetidos a treinamento prévio449.
5.2.1.5 Experiência do centro e do operador - Em relação à experiência do operador, registro norte-americano evidenciou que os centros que realizam mais de 33 intervenções coronarianas percutâneas primárias por ano exibem menores taxas de mortalidade, comparativamente aos hospitais com experiência anual menor450-452. Em análise semelhante, o registro brasileiro da Central Nacional de Intervenções Cardiovasculares (CENIC) demonstrou que não houve diferença significativa em relação ao número de procedimentos realizados por um centro na vigência do IAM anualmente453.
O número de casos realizados na vigência do IAM por um centro, anualmente, não preconiza contra-indicação. Centros com maior experiência apresentaram tendência a melhores resultados. O volume de casos deverá seguir o preconizado pela Diretriz da Sociedade Brasileira de Cardiologia para realização de intervenção coronariana percutânea454, publicada em 2003, que engloba a experiência dos operadores tanto para casos eletivos como para aqueles efetivados na vigência do infarto agudo do miocárdio. É recomendação dessa Diretriz que cada centro verifique periodicamente o desempenho obtido em seu centro, em relação à ocorrência de desfechos adversos maiores.
5.2.1.6 Indicações de transferência para realização da intervenção coronariana percutânea primária - Para os pacientes admitidos em hospitais sem condições adequadas para a realização de intervenção coronariana percutânea primária, recomenda-se que sejam imediatamente tratados com fibrinolítico ou que sejam transferidos para um centro que realize intervenção coronariana percutânea primária.
Uma revisão sistemática englobando ensaios randomizados protocolados para análise da transferência ou do tratamento imediato com fibrinolíticos demonstrou benefícios favoráveis à transferência em relação a mortalidade, reinfarto e acidente vascular cerebral455. O retardo para transferência variou de 70min a 3h. Essa meta-análise incluiu o estudo francês CAPTIM (Comparison of Angioplasty and Prehospital Thrombolysis in Acute Myocardial Infarction)456, que utilizou a fibrinólise de forma pré-hospitalar, uma nova modalidade de tratamento pouco acessível a todas as comunidades. Quando esses enfermos são retirados da análise, a mortalidade decorrente da intervenção coronariana percutânea primária é significativamente menor, mesmo com o tempo gasto para a transferência, quando comparada à fibrinólise hospitalar.
Essa modalidade de tratamento, a transferência para intervenção coronariana percutânea primária, ainda apresenta controvérsias, visto o perfil heterogêneo logístico de centro para centro, e de um país para outro457,458. Além disso, subanálises temporais de dois desses estudos demonstraram que os pacientes submetidos a fibrinólise com retardos inferiores a 3h (PRAGUE II Primary Angiography in Patients Transferred from General Community Hospitals to Specialized PTCA Units with or without Emergency Thrombolysis) e 2h (CAPTIM) exibiam mortalidade igual ou até mesmo inferior quando eram transferidos para realização de intervenção coronariana percutânea primária456,459.
As recomendações atuais para transferência são: contra-indicação para fibrinólise; início dos sintomas do IAM > 3h até < 12h; expectativa da transferência, do diagnóstico até o início da intervenção coronária percutânea primária, inferior a 180min; transporte rodoviário ou aéreo em ambiente de terapia intensiva com monitoramento médico treinado.
5.2.2 Intervenção coronária percutânea de salvamento - A intervenção coronariana percutânea de salvamento ou resgate460,461 é definida como a estratégia de recanalização mecânica realizada precocemente quando a terapia fibrinolítica falha em atingir a reperfusão miocárdica. Visto que os sinais clínicos de reperfusão não são completamente seguros, a cinecoronariografia deve ser realizada, de forma urgente, idealmente 90min após a terapia fibrinolítica nos pacientes com IAM com dor precordial mantida, instabilidade hemodinâmica ou elevação persistente do segmento ST.
Não existindo recanalização adequada da artéria relacionada ao IAM, deve ser realizada a intervenção coronariana percutânea de salvamento. Recomenda-se sua realização em tempo inferior a 180min após o fibrinolítico, visto que os benefícios para os pacientes são menores após esse intervalo. É importante ressaltar que a segurança para a transferência para um hospital terciário habilitado na realização da intervenção coronariana percutânea de urgência foi verificada por alguns estudos456,458,462.
Os esquemas terapêuticos atuais com a utilização de fibrinolíticos fibrino-específicos administrados rapidamente ou de associações medicamentosas com inibidores da glicoproteína IIb/IIIa ainda não conseguiram fornecer resultados ótimos; portanto, a estratégia de intervenção coronariana percutânea de resgate continua necessária.
Embora com número menor de pacientes, existem estudos randomizados em que, após a administração de fibrinolítico, os pacientes apresentaram a artéria relacionada ao IAM com fluxo TIMI graus 0 ou 1461,463. Na evolução tardia desses estudos, notou-se evidente benefício quanto à sobrevida, favorecendo os pacientes submetidos a intervenção coronariana percutânea de resgate.
É importante lembrar que os estudos se referem a pacientes com grandes infartos e que no estudo RESCUE I (Randomized Evaluation of Salvage Angioplasty with Combined Utilization of Endpoints)461 foram randomizados apenas infartos localizados na parede anterior, e que até o momento a utilidade da intervenção coronariana percutânea de salvamento nos pacientes com infarto inferior não-complicado e infartos pequenos não está completamente definida.
É provável que a utilização mais liberal de antiplaquetários (inibidores da glicoproteína IIb/IIIa) possa auxiliar, visto sua ação benéfica na microcirculação coronariana. Seu uso ainda é pouco freqüente, principalmente quando da administração prévia de trombolítico não-fibrino-específico, como a estreptoquinase. Uma meta-análise recente, abrangendo 12 estudos que utilizaram fibrinolíticos de 2º e 3º gerações (fibrino-específicos), reuniu resultados associados ao uso mais liberal dessa classe de antiplaquetários. Em 3.418 intervenções coronarianas percutâneas de resgate, 1.032 pacientes receberam dose plena de fibrinolíticos. Esses casos apresentaram tendência à redução da mortalidade aos 30 dias, sem elevar as taxas de sangramento cerebral, comparativamente aos pacientes que não receberam inibidor da glicoproteína IIb/IIIa. Contudo, a soma total de sangramentos definidos como moderados ou graves foi maior nesses pacientes464.
Em análise recente da CENIC, a intervenção coronariana percutânea de resgate foi comparada com a intervenção coronariana percutânea primária. Ao final da fase hospitalar, a intervenção coronariana percutânea de resgate exibiu menor sucesso e maior mortalidade, comparativamente à intervenção coronariana percutânea primária. Na análise multivariada, a intervenção coronariana percutânea de resgate foi identificada como preditor independente de maior mortalidade465. Portanto, a intervenção coronariana percutânea de resgate ainda requer atenção especial, visto os resultados mais adversos observados em diversas séries.
Estudos futuros devem verificar esses resultados e seu impacto associado à intervenção coronariana percutânea de resgate466,467.
5.2.3 Intervenção coronariana percutânea eletiva - A realização de intervenção coronária percutânea eletiva após o tratamento fibrinolítico tem por objetivo o tratamento da estenose residual. Essa estratégia foi testada em estudos que datam dos anos 80, sem muito sucesso. Seu fundamento é a redução da reoclusão e, em conseqüência, do reinfarto.
Os estudos iniciais, dos anos 80,195 não apresentaram benefício ao realizar intervenção coronária percutânea sem evidência de isquemia miocárdica em pacientes com IAM submetidos a tratamento fibrinolítico, que se encontravam estáveis clinicamente.
O estudo TOPS (Treatment of Post-thrombolytic Stenoses)466 randomizou pacientes submetidos a fibrinólise que apresentavam estenose residual significativa na artéria relacionada ao infarto agudo do miocárdio, porém sem evidência de isquemia miocárdica. A estratégia invasiva e a conservadora foram comparadas e os resultados demonstraram ausência de benefício da estratégia de realizar intervenção coronária percutânea de forma sistemática.
Contudo, a realização sistemática de intervenção coronariana percutânea após fibrinólise, de maneira eletiva, apenas para os pacientes acometidos de infarto anterior, foi benéfica na redução de eventos adversos maiores, incluindo a mortalidade, ao longo de seis anos de evolução clínica. Essas foram as conclusões do ALKK (Arbeitsgemeinschaft Leitender Kardiologischer Krankenhausarzte)219, uma série comparativa e randomizada com o tratamento clínico, realizada na Alemanha.
Estudo analisando pacientes infartados, submetidos a fibrinólise prévia, que apresentavam isquemia miocárdica espontânea ou induzida, comparando a estratégia invasiva (intervenção coronariana percutânea ou cirurgia de revascularização miocárdica) com a conservadora, demonstrou que os pacientes submetidos a revascularização do miocárdio obtiveram redução das taxas de reinfarto e de recorrência da angina ao final de 2,4 anos de seguimento clínico. A mortalidade não foi reduzida significativamente, mas a análise combinada dos eventos adversos forneceu redução significativa200. Assim, a revascularização miocárdica, seja percutânea ou cirúrgica, é imperativa em pacientes submetidos a fibrinólise que manifestem sinais objetivos de isquemia do miocárdio34.
5.2.4 Intervenção coronariana percutânea facilitada - A intervenção coronariana percutânea facilitada é um novo método proposto para a reperfusão coronária na vigência de IAM. O objetivo é associar os benefícios de ambas as modalidades terapêuticas (fibrinolítico e intervencionista), suplantando as deficiências específicas de cada uma delas253,254,432,433,467,468.
A intervenção coronariana percutânea promove taxa de patência arterial maior (> 90%), comparativamente aos métodos farmacológicos. Por outro lado, a administração de fibrinolíticos, antiagregantes plaquetários ou antitrombínicos, previamente à intervenção coronariana percutânea, reduz o retardo para a reperfusão, inerente à logística necessária para aplicação do método intervencionista467,468. Contudo, a adição de agentes farmacológicos à prática da intervenção coronária percutânea no IAM pode promover o risco de complicações hemorrágicas significativas, outrora ausentes do procedimento469.
Tanto o conceito como essas evidências são atraentes; contudo, as pesquisas demonstradas até o momento não conduzem a conclusões definitivas. As séries que administraram fibrinolíticos evidenciaram paraefeitos hemorrágicos significativamente maiores que aqueles observados com a prática da intervenção coronária percutânea primária, sem promover redução da mortalidade ou marcante melhora da recuperação da função ventricular esquerda. As críticas a esses estudos são: utilização de doses não uniformes; uso de agentes não-fibrino-específicos ou de primeira geração432,433,467,470,471 ; e intervenção coronariana percutânea com balão9, associada à inclusão de procedimentos de resgate258,259,457.
Outra classe de agentes farmacológicos, os inibidores da glicoproteína IIb/IIIa, potente bloqueador da via final da adesão plaquetária, também já foi testada em estudos e séries menores. A seu favor, exibe perfil de risco menor, pois não promove a ocorrência de acidente vascular cerebral hemorrágico ou outros sangramentos maiores, mas cursa com cifra de patência arterial (fluxo TIMI grau 3) menor, de cerca de 35%, em média255,257,265,472-475.
O conceito da intervenção coronariana percutânea facilitada está ainda em pesquisa, com a realização de inúmeros ensaios randomizados que estão incorporando a seus protocolos variadas opções farmacológicas, administradas previamente à efetivação da intervenção coronária percutânea, seja apenas com fibrinolíticos (ASSENT-4 Assessment of the Safety and Efficacy of a New Thrombolytic-4) seja com a associação com inibidores da glicoproteína IIb/IIIa (FINESSE Facilitated Intervention with Enhanced Reperfusion Speed to Stop Events, ADVANCE MI Addressing the Value of Facilitated Angioplasty after Combination Therapy or Eptifibatide Monotherapy in Acute Myocardial Infarction, TIGER Tirofiban Given in the Emergency Room Before Primary Angioplasty), com ou sem heparina de baixo peso molecular. Até a apresentação desses estudos, não existe recomendação uniforme e robusta para a administração de agentes farmacológicos previamente à intervenção coronária percutânea na vigência de infarto do miocárdio.
5.3 - Revascularização cirúrgica
No tratamento do IAM, as situações que necessitam a indicação de revascularização cirúrgica do miocárdio têm sido cada vez menos freqüentes. De maneira geral, a revascularização cirúrgica de urgência é indicada em pacientes com anatomia coronariana favorável, quando houver contra-indicação ou falhas das terapêuticas trombolítica e de revascularização percutânea, na presença de complicações, como isquemia recorrente, choque cardiogênico e alterações mecânicas do infarto195. Paralelamente, a cirurgia de revascularização do miocárdio tem sido indicada eletivamente de acordo com critérios clássicos, a partir de 3 a 7 dias após o episódio do infarto, com mortalidade operatória semelhante à observada em pacientes portadores de insuficiência coronariana crônica476.
5.3.1 Revascularização cirúrgica de urgência - As indicações de revascularização cirúrgica de urgência incluem: revascularização primária na vigência de episódio de infarto; revascularização após angioplastia coronariana sem sucesso; revascularização por angina recorrente; e revascularização associada à correção das complicações mecânicas do infarto.
5.3.1.1 Revascularização primária - Durante a evolução do IAM, a opinião predominante atualmente é de que a revascularização cirúrgica deva se limitar a pacientes que tenham anatomia coronariana favoráve de necrose miocárdica, desde que seja idealmente realizada em um intervalo de 2 a 3h.
A eficácia da revascularização cirúrgica indicada em caráter de emergência no tratamento de portadores de choque cardiogênico, complicando a evolução do IAM, é controversa477-479. No entanto, os resultados do estudo SHOCK (Should We Emergently Revascularize Occluded Coronaries for Cardiogenic Shock) definiram um pouco melhor o emprego desse procedimento480, que deve ser indicado na presença de choque cardiogênico apenas quando os outros tipos de intervenção tenham falhado ou tenham sido contra-indicados. Nesse caso, o período ideal de indicação para a revascularização cirúrgica de emergência não deve passar de 4 a 6h após o início do episódio de infarto. No entanto, esse período pode se estender até 18h após a instalação do choque cardiogênico, quando a anatomia coronariana for totalmente desfavorável para a angioplastia percutânea.
5.3.1.2 Revascularização após angioplastia coronariana sem sucesso - A revascularização cirúrgica de emergência está indicada em pacientes com IAM em evolução, que apresentam angina persistente ou instabilidade hemodinâmica após angioplastia coronariana sem sucesso481. No entanto, esses casos apresentam alta mortalidade, cujo risco se eleva na presença de choque cardiogênico, tempo de isquemia superior a 4h, doença multiarterial e revascularização cirúrgica prévia482,483.
5.3.1.3 Revascularização por isquemia recorrente - A indicação de revascularização cirúrgica de urgência também deve ser considerada quando episódios de isquemia recorrente, refratários à terapêutica farmacológica, são observados após a ocorrência de IAM484. Essa indicação também é realizada apenas quando a anatomia coronariana não for passível de abordagem por angioplastia percutânea. A mortalidade nesse tipo de pacientes está intimamente relacionada à função ventricular, mas o benefício em relação à sobrevivência em longo prazo suporta o emprego da revascularização cirúrgica, mesmo em casos com grave comprometimento da fração de ejeção ventricular esquerda485,486.
5.3.1.4 Revascularização associada ao tratamento das complicações mecânicas do infarto - A revascularização cirúrgica do miocárdio deve ser sempre considerada na presença de complicações mecânicas do infarto, como ruptura de parede livre do ventrículo esquerdo, comunicação interventricular487,488, e ruptura ou disfunção de músculo papilar com grave repercussão hemodinâmica489. Nessas situações, o tratamento cirúrgico da complicação mecânica, associado ou não à revascularização do miocárdio, deve ser sempre indicado e desencadeado com urgência. O preparo pré-operatório, nesses casos, é fundamental, sendo de vital importância a melhor estabilização possível do paciente, inclusive com a colocação de balão intra-aórtico.
5.3.2 Revascularização cirúrgica eletiva - A revascularização cirúrgica eletiva do miocárdio em pacientes que apresentaram IAM é geralmente considerada naqueles que apresentam: lesão de tronco de coronária esquerda, doença triarterial, doença biarterial com estenose proximal do ramo interventricular anterior ou doença biarterial não passível de tratamento por angioplastia percutânea e comprometimento importante da função ventricular. O período de 3 a 7 dias após o episódio de infarto tem sido considerado adequado para a indicação da revascularização cirúrgica eletiva, embora não existam estudos randomizados a respeito. Esse fato baseia-se na observação de índices de mortalidade nesse período semelhantes aos encontrados com a indicação do procedimento no tratamento da insuficiência coronária crônica476,490,491. Mesmo quando a revascularização cirúrgica é indicada depois de três dias do emprego da terapêutica trombolítica, os índices de mortalidade mantêm-se em níveis aceitáveis, como observado nos principais estudos clínicos sobre o emprego da trombólise coronariana. No estudo GUSTO, a revascularização cirúrgica do miocárdio foi empregada em 8,6% dos casos submetidos a terapêutica trombolítica, em um período médio de 8,5 dias após o procedimento inicial492. Já no estudo TIMI-2, a revascularização cirúrgica foi indicada de urgência em 1,6% dos pacientes e de modo eletivo, em 10%493.
5.3.3 Considerações técnicas - Do ponto de vista técnico, a revascularização cirúrgica do miocárdio pode ser realizada de maneira isolada, com ou sem o uso da circulação extracorpórea. Não existem estudos comparativos randomizados relacionados a essas opções na presença de IAM, e os estudos observacionais publicados apresentam resultados controversos a respeito494;495. Por esse motivo, o tipo de abordagem deve seguir a preferência da equipe cirúrgica. O mesmo é observado em relação ao tipo de proteção miocárdica escolhida durante a revascularização cirúrgica realizada sob circulação extracorpórea. Nesse sentido, vários tipos de soluções cardioplégicas têm sido propostos, sendo também importante o uso rotineiro do balão intra-aórtico no pré-operatório.
6 - Tratamento das complicações
6.1 - Angina pós-infarto
A presença de isquemia miocárdica poucas semanas após IAM piora de forma significativa o prognóstico grave do paciente496-498 pelo alto risco de eventos cardiovasculares subseqüentes, incluindo morte, reinfarto e isquemia grave recorrente195. As diversas manifestações clínicas da isquemia passíveis de tratamento, como angina, reinfarto, isquemia silenciosa exteriorizada espontaneamente em exames complementares ou isquemia indutível em testes de estresse, devem ser bem caracterizadas para conduta adequada.
Na avaliação dessas manifestações clínicas, alguns aspectos merecem ser considerados. O desconforto isquêmico pode ou não estar associado a outros sintomas e sinais, como reelevação de CK-MB, depressão ou elevação do segmento ST ou pseudonormalização de ondas T invertidas195. É importante o diagnóstico diferencial com pericardite pós-infarto, pelas diferentes orientações terapêuticas e conotações prognósticas195.
Angina durante o período de hospitalização pós-infarto agudo ocorre em cerca de 20% dos casos, mas tem sido relatada depois de reperfusão com sucesso em até 58% dos pacientes195,499. Estratificação de risco precoce pode ser feita com base em sintomas anginosos, achados físicos e eletrocardiográficos, nova elevação de CK-MB, e avaliação ecocardiográfica da função ventricular.
De acordo com a classificação clínica de Braunwald498, a angina pós-infarto é uma das modalidades de angina instável. Dessa forma, os indicadores considerados de alto risco são: progressão dos sintomas isquêmicos nas últimas 48h, dor em repouso prolongada (> 20min), achados clínicos de edema pulmonar, aparecimento ou agravamento de sopro de insuficiência mitral, presença de B3, hipotensão, bradicardia, taquicardia, idade superior a 75 anos, desvios transitórios de ST > 0,05 mV durante dor em repouso, bloqueio de ramo novo ou presuntivamente novo, taquicardia ventricular sustentada e elevação dos marcadores de necrose miocárdica36. Antmann e cols.500 desenvolveram um escore de risco (TIMI) de 7 pontos para angina instável/infarto sem supradesnível do segmento ST, considerando os seguintes indicadores clínicos: idade > 65 anos, presença de 3 ou mais fatores de risco para doença coronariana, obstrução coronariana angiográfica prévia, desvio do segmento ST, mais de um episódio de angina nas últimas 24h, uso de aspirina nos últimos sete dias e elevação dos marcadores cardíacos. O risco de desfecho adverso (morte, reinfarto ou isquemia recorrente necessitando revascularização) variou de 5% a 41%, em função do escore de risco, que variou de 0 a 7 pontos. Esse escore foi definido como a simples soma das variáveis acima referidas, valendo cada uma um ponto.
O diagnóstico de reinfarto baseia-se na recorrência da dor isquêmica, embora não seja imprescindível, na elevação do segmento ST > 0,1 mV em pelo menos duas derivações contíguas do eletrocardiograma, e em nova elevação de CK-MB acima do limite superior considerado normal ou pelo menos 50% acima do valor prévio. Mais freqüentemente, ocorre na mesma área do infarto prévio. Incide em cerca de 10% dos pacientes durante os primeiros 10 dias pós-infarto, mas só em 3% a 4% dos pacientes que recebem fibrinolítico e aspirina195.
Na avaliação de risco da isquemia não-sintomática, deve-se ter em mente que a isquemia à distância é mais grave que a manifesta na área de infarto, pois implica a soma de áreas lesadas do miocárdio, embora ambas indiquem a ocorrência de estenose arterial grave e miocárdio viável distal a esse vaso499.
No manuseio do desconforto isquêmico, recomenda-se a administração intravenosa de betabloqueador, seguida da oral, e a readministração de fibrinolítico (de preferência alteplase ou tenecteplase se previamente tratado com estreptoquinase) para os pacientes com elevação de ST recorrente. Pode-se, também, associar nitroglicerina intravenosa, por 24h, seguida da administração tópica ou oral.
Qualquer que seja a expressão da isquemia, justifica-se investigação acurada, pela potencial gravidade do quadro.
A cinecoronariografia tem importante papel na investigação dos quadros isquêmicos pós-IAM, particularmente nos casos considerados de maior risco, pois permite esclarecer o substrato anatomofuncional e o conseqüente planejamento da terapêutica adequada. Esta inclui reperfusão imediata com utilização de intervenção percutânea, se possível trombólise, se apropriada (isto é, na presença de trombo), ou de cirurgia de revascularização miocárdica, em casos específicos34,195,501. Não foi demonstrado benefício da intervenção percutânea na ausência de isquemia espontânea ou indutível, mas a revascularização percutânea ou cirúrgica tem papel bem definido na presença de isquemia pós-IAM10. A revascularização miocárdica cirúrgica é recomendada para alívio dos sintomas, se não controlados por outros meios, e para aumento da sobrevida na ocorrência de lesões no tronco da coronária esquerda ou triarteriais, principalmente na presença de disfunção ventrícular esquerda501.
6.2 - Infarto de ventrículo direito
O infarto de ventrículo direito compreende um espectro de situações clínicas, que variam desde a disfunção de ventrículo direito assintomática até o choque cardiogênico. Na maioria dos pacientes, o ventrículo direito retorna à função normal em um período de semanas a meses, sugerindo atordoamento isquêmico ao invés de necrose irreversível. Dessa forma, a isquemia ventricular direita pode ser demonstrada em até 50% de todos os infartos do miocárdio de região inferior, embora em somente 10% a 15% dos pacientes possam ser observadas alterações hemodinâmicas clássicas502,503.
O infarto de ventrículo direito, quando acompanha o infarto inferior, apresenta elevada mortalidade (25% a 30%). Sua presença identifica um subgrupo de pacientes com infarto inferior de alto risco (6%), os quais deveriam ser considerados como de alta prioridade para a reperfusão precoce502. Evidências recentes sugerem mortalidade de 6% para pacientes com infarto inferior isolado e de 31% para pacientes com infarto inferior complicado com infarto de ventrículo direito502. O tratamento de pacientes com isquemia do ventrículo direito é diferente e em algumas situações diametralmente oposto ao manuseio da disfunção ventricular esquerda.
6.2.1 Considerações anatômicas e fisiopatológicas - A artéria coronária direita geralmente é responsável pelo suprimento sanguíneo de grande parte do ventrículo direito. Dessa forma, a oclusão da artéria coronária direita antes de seus ramos leva à isquemia do ventrículo direito504. O infarto do ventrículo direito hemodinamicamente significante ocorre quase exclusivamente na presença de infarto inferior505. Pelo fato de o ventrículo direito ter massa muscular muito menor que o ventrículo esquerdo (principalmente pela menor resistência vascular do circuito pulmonar), sua demanda de oxigênio miocárdica é significativamente menor que a do ventrículo esquerdo506. A perfusão coronariana do ventrículo direito ocorre tanto na sístole como na diástole506. Além do mais, o ventrículo direito apresenta relação mais favorável entre oferta/demanda de oxigênio que o ventrículo esquerdo, pelo maior fluxo colateral proveniente do sistema esquerdo507,508. Esses fatores podem explicar a ausência de isquemia do ventrículo direito hemodinamicamente significante em pacientes com oclusão proximal da artéria coronária direita, assim como a melhora da função do ventrículo direito observada na maioria dos pacientes após episódio de isquemia ventricular direita509.
A gravidade das alterações hemodinâmicas relacionadas à isquemia ventricular direita está associada a: a) extensão da isquemia e conseqüente disfunção do ventrículo direito; b) efeito de contenção do pericárdio adjacente; e c) interdependência interventricular decorrente do septo interventricular. O resultado imediato da isquemia do ventrículo direito é a dilatação ventricular, que resulta no aumento da pressão intrapericárdica ocasionada pela força de contenção que o pericárdio adjacente exerce. Como conseqüência, há redução da pressão sistólica e do débito do ventrículo direito, e redução da pré-carga, do volume de ejeção e da dimensão diastólica final do ventrículo esquerdo, ocasionando desvio do septo interventricular em direção ao ventrículo esquerdo510. Em decorrência da disfunção tanto sistólica como diastólica do ventrículo direito, o gradiente de pressão entre os átrios direito e esquerdo torna-se um fator determinante da perfusão pulmonar. Assim, fatores que reduzem a pré-carga, como depleção de volume, diuréticos e nitratos, redução da contração atrial (infarto atrial concomitante, perda da sincronia atrioventricular, fibrilação atrial), assim como fatores que aumentam a pós-carga do ventrículo direito (disfunção do ventrículo esquerdo concomitante) podem acarretar graves efeitos hemodinâmicos adversos511-513. A movimentação do septo interventricular em direção ao ventrículo direito na sístole é um efeito fisiológico que contribui significativamente para a força sistólica do ventrículo direito e conseqüentemente para a perfusão pulmonar. A perda desse mecanismo compensatório (como, por exemplo, infarto septal) pode resultar em deterioração adicional em pacientes com isquemia do ventrículo direito513.
6.2.2 Diagnóstico clínico - A avaliação sistemática da isquemia ventricular direita deve ser realizada em todo paciente com IAM em região inferior. A tríade clínica de hipotensão, campos pulmonares limpos e elevação da pressão venosa jugular na presença de infarto inferior é característica da isquemia do ventrículo direito. Embora muito específica, essa tríade apresenta sensibilidade inferior a 25%514. A distensão de veias do pescoço isolada ou a presença do sinal de Kussmaul (distensão da veia jugular durante inspiração) são sensíveis e específicas para a isquemia do ventrículo direito em pacientes com infarto inferior515. Esses achados podem estar mascarados na presença de depleção de volume e podem tornar-se evidentes somente após teste volêmico adequado. Uma pressão de átrio direito de 10 mmHg ou maior e maior que 80% da pressão encunhada de artéria pulmonar é um achado relativamente sensível e específico de isquemia do ventrículo direito516.
A demonstração de elevação do segmento ST de pelo menos 1 mm na derivação precordial direita V4R é o achado eletrocardiográfico de maior valor preditivo em pacientes com isquemia do ventrículo direito517. Este achado pode ser transitório: em 50% dos pacientes, desaparece após 10h do início dos sintomas518. É fundamental que a equipe multidisciplinar envolvida no atendimento esteja treinada para o registro desta derivação, que deve ser realizado em todos os pacientes com infarto inferior na admissão hospitalar. A ecocardiografia Doppler pode ser útil em pacientes com suspeita clínica de isquemia do ventrículo direito e achados não-diagnósticos519. Dilatação ventricular direita, assinergia da contração ventricular e movimentação anômala dos septos interventricular e interatrial são os achados mais comuns520-522.
6.2.3 Manuseio do paciente com isquemia/infarto do ventrículo direito - O tratamento do infarto do ventrículo direito inclui manutenção precoce da pré-carga, redução da pós-carga do ventrículo direito, suporte inotrópico para o ventrículo direito e reperfusão precoce523.
Pela sua influência na pré-carga, as drogas utilizadas rotineiramente no manuseio de infarto do ventrículo esquerdo, tais como nitratos e diuréticos, podem reduzir o débito cardíaco e provocar hipotensão grave se o ventrículo direito estiver isquêmico. Na verdade, a hipotensão arterial grave após o uso de nitratos sublinguais é uma manifestação comum do infarto de ventrículo direito, sendo o grau da hipotensão geralmente desproporcional à gravidade eletrocardiográfica do infarto. Nessas situações, geralmente uma carga volêmica com solução salina fisiológica normaliza a hipotensão e melhora o débito cardíaco524. Em outros casos, porém, a sobrecarga de volume pode ocasionar elevação acentuada da pressão de enchimento do ventrículo direito e o conseqüente agravamento da dilatação ventricular, com redução do débito cardíaco525. Embora a carga volêmica seja o primeiro passo no manuseio da hipotensão associada à isquemia ventricular direita, o suporte inotrópico (dobutamina) deve ser iniciado imediatamente caso o débito cardíaco não melhore após a administração de 500ml a 1.000ml de carga volêmica.
Outro fator importante para a manutenção de pré-carga adequada é a sincronia atrioventricular. Bloqueio atrioventricular é um achado comum, podendo ocorrer em até 50% desses pacientes526. Nessas situações, o marcapasso seqüencial pode levar ao aumento significativo do débito cardíaco e à reversão do choque, mesmo nas situações em que o marcapasso ventricular isolado não contribui para a melhora do quadro clínico527. Fibrilação atrial pode ocorrer em até 35% dos pacientes com isquemia de ventrículo direito528 e também pode provocar alterações hemodinâmicas graves. A cardioversão imediata da fibrilação atrial deve sempre ser considerada quando houver evidências de repercussão hemodinâmica. Quando a disfunção do ventrículo esquerdo acompanha a isquemia de ventrículo direito, o ventrículo direito fica mais comprometido pela pós-carga ventricular aumentada e pela redução do volume de ejeção529. Nestas circunstâncias, o uso de estratégias que reduzem a pós-carga (nitroprussiato de sódio, balão intra-aórtico) pode ser necessário para reduzir a pós-carga do ventrículo esquerdo e, conseqüentemente, do ventrículo direito, como pode ser observado no quadro apresentado a seguir. A terapia fibrinolítica e a angioplastia primária com reperfusão subseqüente têm demonstrado aumentar a fração de ejeção do ventrículo direito530 e reduzir a incidência de bloqueio atrioventricular completo530-532.
6.3 - Pericardite
O processo inflamatório que atinge o pericárdio no pós-IAM depende de sua transmuralidade. É uma complicação relativamente comum, porém sua freqüência tem sido reduzida com o uso de terapias de recanalização coronária533. Pode aparecer tanto na sua forma aguda como na subaguda, e seu diagnóstico freqüentemente se confunde com os achados álgicos e alterações eletrocardiográficas evolutivos do IAM534.
6.3.1 Pericardite pós-IAM precoce - Constitui-se na forma mais freqüente e costuma se manifestar em torno de 24h após o início do evento agudo. Clinicamente, a pericardite deve ser suspeitada quando for detectada dor torácica ventilatório-dependente, agravada por inspiração profunda, tosse e deglutição, e aliviada quando o paciente flete o tórax anteriormente. Pode ser acompanhada de febrícula, sem alterações hematológicas compatíveis com infecção. A ausculta de atrito pericárdico é comum, e facilita o diagnóstico definitivo534.
O exame eletrocardiográfico pode levar à suspeita de pericardite quando apresenta elevação do segmento ST em precordiais esquerdas, com concavidade superior preservada. Presença de taquicardia sinusal sem manifestações de insuficiência cardíaca pode ser outro achado, bem como concomitância com outras taquiarritmais supraventriculares, principalmente fibrilação atrial534.
A ecocardiografia é muito útil na detecção de derrame pericárdico, porém não deve ser utilizada como critério para o diagnóstico de pericardite. A necessidade da presença de atrito pericárdico pode levar à redução significativa de sua incidência534,535.
O tratamento da pericardite clássica precoce inclui:34 controle da dor com aspirina ou antiinflamatórios não-esteróides, durante aproximadamente 1 a 2 semanas; dose de aspirina (tratamento de escolha) recomendada: 500mg a cada 4h; reduzir as doses quando da melhora dos sintomas; dose de indometacina: 25mg a 50mg a cada 8h; importante resposta antiinflamatória, podendo reduzir o efeito antiplaquetário da aspirina; dose de ibuprofeno: 650mg a cada 8h; resposta antiinflamatória intermediária, acarretando menor número de paraefeitos; os corticosteróides deverão ser evitados, fundamentalmente por aumentar o risco de ruptura cardíaca e de recorrência de sintomas após sua suspensão; deve ser mantida a anticoagulação, avaliando-se a relação risco-benefício.
6.3.2 Pericardite tardia: síndrome de Dressler - Ocorre tardiamente após o evento agudo (2 a 12 semanas). Modificações dinâmicas de segmento ST poderão ser detectadas, como elevação ou depressão inespecíficas. Atualmente ocorre com muita raridade. É considerada uma polisserosite. Acompanha-se de dor pleurítica e febre. Atrito pericárdico à ausculta costuma estar presente, podendo ser detectado também derrame pleural, tipicamente hemorrágico536.
O tratamento pode ser farmacológico ou cirúrgico536:
Farmacológico -a) similar ao da pericardite precoce do pós-infarto; b) corticóides poderão ser necessários para o adequado controle dos sintomas (prednisona deve ser utilizada em doses iniciais de 20mg/dia, devendo ser reduzida de acordo com a resposta do paciente); o tempo médio de tratamento é de cerca de 1 a 4 semanas.
Cirúrgico -a) quando for detectado derrame pericárdio volumoso que comprometa a dinâmica cardiopulmonar.
Quanto ao prognóstico - processo autolimitado; baixa prevalência de complicações; tratamento sintomático e de suporte (previne complicações); derrames pericárdicos volumosos são raros, mas quando presentes necessitam intervenção precoce; bom prognóstico a longo prazo.
6.4 - Falência miocárdica e choque cardiogênico
6.4.1 Insuficiência cardíaca - Durante a fase aguda do infarto do miocárdio, pode ocorrer o desenvolvimento de insuficiência cardíaca, que é associado a pior prognóstico a curto e longo prazos.
Os sinais clínicos de insuficiência cardíaca usualmente envolvem presença de taquicardia, desconforto respiratório, pulsos finos, diminuição da perfusão periférica com extremidades frias e oligúria, podendo aparecer 3ª bulha e estertores pulmonares. Os estertores podem atingir campos médios e ápices pulmonares.
A pressão arterial pode inicialmente ser normal, com diminuição e convergência de pressão à medida que o quadro progride. Avaliações repetidas da ausculta nos campos pulmonares é necessária na fase aguda do infarto. O aparecimento de sopro transitório de insuficiência mitral (disfunção de músculo papilar) ou de comunicação interventricular deve sempre ser procurado, especialmente durante dor precordial recidivante34,195.
Atrito pericárdico pode aparecer transitoriamente nas primeiras 72h, especialmente em infartos extensos. Em pessoas idosas, o aparecimento de agitação ou confusão mental pode estar associado a desenvolvimento de insuficiência cardíaca congestiva, assim como, muitas vezes, bradiarritmias importantes, ou mesmo ritmo sinusal, podem provocar alterações confusionais. A avaliação repetida da pressão, da freqüência cardíaca e da saturação é essencial para se diagnosticar o desenvolvimento de fase precoce de insuficiência cardíaca congestiva. É importante e prático classificar o estado atual e o prognóstico do paciente usando a classificação de Killip: classe I, sem estertores pulmonares ou 3ª bulha; classe II, estertores basais ou 3ª bulha; classe III, estertores até campo médio; e classe IV, choque cardiogênico121.
A classificação do grupo TIMI utilizando parâmetros clínicos e eletrocardiográficos permite boa estimativa do grau de risco envolvido na evolução do paciente. Indivíduos com infarto prévio, diabetes, disfunção ventricular e infarto em áreas revascularizadas têm maior chance de complicações e constituem um grupo especial de risco para complicações40.
O indivíduo com graus mais avançados de disfunção ventricular esquerda, além dos sinais de congestão venosa já mencionados, pode desenvolver pressão arterial < a 90 mmHg (ou até pressão aparentemente normal 100-110 mmHg em indivíduo previamente bastante hipertenso) e que não responde às medidas tomadas. Habitualmente esse indivíduo está desenvolvendo choque cardiogênico; se esse quadro estiver associado a piora de perfusão, saturação ou congestão pulmonar, medidas mais agressivas devem ser tomadas rapidamente.
O paciente com IAM e insuficiência cardíaca congestiva grave ou choque cardiogênico necessita que o cardiologista tome decisões rápidas e corretas para aumentar sua chance de sobrevida. Situações não esclarecidas ou demora da tomada de conduta invasiva nessas situações são quase invariavelmente associadas a desenvolvimento de situações irreversíveis480,537. Vários tipos de estados hemodinâmicos podem ocorrer após o IAM, os quais encontram-se na tabela a seguir. Segundo resultados recentes do registro GRACE538 sobre a importância do desenvolvimento de insuficiência cardíaca congestiva no espectro das síndromes coronárias agudas, a ocorrência de insuficiência cardíaca congestiva está associada a mortalidade mais elevada em todas as faixas etárias, embora seja particularmente pior nos indivíduos mais idosos.
6.4.2 Medidas gerais - Entre as medidas gerais incluem-se a monitorização contínua para avaliação de variações do segmento ST, quer com supradesnível quer com infradesnível, e o controle de arritmias. A pesquisa de distúrbios eletrolíticos, acidose metabólica, disfunção renal ou anemia faz parte da avaliação de rotina nesses pacientes. Monitorização para avaliação de saturação arterial com oxímetro de pulso também é obrigatória. A presença de congestão pulmonar pode ser avaliada por meio de radiografia de tórax, podendo haver congestão importante mesmo sem ausculta, o que torna obrigatório em pacientes com insuficiência cardíaca congestiva a avaliação repetida das condições de congestão venosa pulmonar34,195,539. Em pacientes com diabetes, o controle rigoroso do nível de glicemia com bomba de infusão e a eliminação do uso de hipoglicemiantes orais contribuem para a manutenção de melhores condições hemodinâmicas; quando associadas à eliminação da acidose, contribuem de forma significativa para melhor resultado da terapêutica instituída540. A ecocardiografia com Doppler em cores é hoje elemento essencial na avaliação precoce da extensão de dano miocárdico em indivíduos com desenvolvimento de insuficiência cardíaca congestiva. Defeitos mecânicos, como insuficiência mitral e comunicação interventricular, e presença de derrame pericárdico devem ser repetidamente procurados para permitir condições de tratamento o mais precocemente possível e nas melhores condições hemodinâmicas34,195.
6.4.3 Insuficiência cardíaca congestiva leve leve/moderada - O desenvolvimento de insuficiência cardíaca congestiva, mesmo que não seja grave, implica habitualmente grande extensão de área isquêmica ou de área de perda. Atenção especial deve ser dada a indivíduos com grandes hipertrofias e infartos pregressos, que implicam disfunção ventricular prévia. Oxigênio deve ser administrado com cateter nasal ou máscara. Diuréticos são o primeiro medicamento a ser utilizado, usualmente furosemida 20mg a 40mg por via endovenosa; caso seja necessário, o medicamento deve ser repetido em intervalos precoces. A nitroglicerina endovenosa está habitualmente indicada, tomando-se cuidado para se evitar hipotensão arterial. Em situações de hipertensão arterial, a utilização precoce de nitroprussiato de sódio é imperativa. Inibidores da enzima conversora da angiotensina devem ser iniciados na dosagem de 6,25mg ou 12,5mg, a cada 12h ou a cada 8h, na ausência de hipotensão, hipovolemia ou insuficiência renal significativa. Em indivíduos com disfunção ventricular e sem congestão pulmonar, o uso de betabloqueadores é imperativo, a não ser que haja contra-indicação grave, como crise de asma recente, doença pulmonar obstrutiva crônica ou doença vascular periférica graves34,40,195.
6.4.4 Disfunção ventricular grave - Devem ser utilizados oxigênio e diuréticos de alça. A presença de graus mais acentuados de congestão venosa pulmonar ou de edema agudo de pulmão pode implicar a necessidade de utilização de medidas de apoio para melhorar a oxigenação tanto pulmonar como tecidual. Além da saturação arterial, deve ser feita a medição da gasometria e a acidose deve ser corrigida. Se necessário, máscara, medidas de apoio tipo BiPAP (Bilevel Positive Airway Pressure) ou até ventilação mecânica podem ser utilizadas. Em situações de instabilidade progressiva ou de ausência de resposta às medidas tomadas, a passagem de cateter tipo Swan-Ganz torna-se necessária195. Se não houver hipotensão, pode ser considerado o uso de nitroglicerina endovenosa na dose de de 0,25mg/kg/min, procurando-se manter a pressão arterial sistólica na faixa de 90 mmHg a 100 mmHg. Se houver monitorização hemodinâmica, deve-se tentar obter pressão de capilar pulmonar entre 15 mmHg e 20 mmHg e índice cardíaco acima de 2,0l/min/m2. A apresentação inicial de IAM com Killip III é indicação formal de angioplastia primária. Caso não haja condições a curto prazo de realização do procedimento, a utilização de trombolíticos deve ser feita sem maiores delongas, devendo ser considerada a transferência para centros terciários34,195,436,532,541.
Agentes inotrópicos podem ser utilizados no caso de hipotensão. Dobutamina na dose inicial de 2,5mcg/kg/min a 5,0mcg/kg/min deve ser administrada precocemente. Em caso de suspeita de hipofluxo renal ou de disfunção renal prévia, deve ser considerada a administração de dopamina na dose de 2,5mcg/kg/min a 5,0mcg/kg/min. Após controle da hipotensão arterial, devem ser administrados inibidores da enzima conversora da angiotensina ou inibidores AT1. No estudo VALIANT (Valsartan in Acute Myocardial Infarction)369, o inibidor AT1 valsartan apresentou resultados equivalentes aos do captopril em pacientes com infarto moderado a grave. Após os estudos EPHESUS (Eplerenone in Heart Failure Post Acute Myocardial Infarction) e COPERNICUS (Carvedilol Prospective Randomized Cumulative Survival), inibidores da aldosterona e betabloqueadores também devem ser empregados542,543. Para o uso de betabloqueadores, o indivíduo precisa inicialmente estar bem compensado.
6.4.5 Choque cardiogênico - Choque cardiogênico é um estado avançado de hipoperfusão tecidual, geralmente caracterizado por pressão arterial sistólica < a 90 mmHg, índice cardíaco abaixo de 1,8 l/min/m2 e pressões de enchimento elevadas. O diagnóstico de choque cardiogênico deve ser feito quando outras causas de hipotensão forem eliminadas, como hipovolemia, arritmias, distúrbios eletrolíticos ou efeito farmacológico indesejável de outros medicamentos. Embora esteja geralmente associado a dano ventricular extenso, pode ocorrer em outras situações, tais como na ocorrência de infarto associado de ventrículo direito, defeitos mecânicos tipo insuficiência mitral ou comunicação interventricular, derrame pericárdico ou tamponamento cardíaco, ou quando ocorrem complicações na evolução do IAM tipo tromboembolismo pulmonar ou sépsis, especialmente em diabéticos e idosos34,121,195,480,537.
O paciente em choque cardiogênico necessita monitorização mais agressiva, utilizando controle intra-arterial de pressão, sondagem vesical, usualmente ventilação mecânica, cateter de Swan-Ganz e instalação precoce do balão intra-aórtico195. Especialmente para os pacientes que já apresentam Killip IV na instalação do IAM, o estudo hemodinâmico imediato é imperativo para consideração de angioplastia de emergência ou de cirurgia de revascularização miocárdica, especialmente em situações de lesões multiarteriais, proximais, com bons vasos distais ou em casos de lesão de tronco de artéria coronária34,195,436,477,537,539. Se o paciente estiver em um centro que não dispõe dessas opções, a terapêutica fibrinolítica deve ser utilizada sem demora e a transferência para um centro de maiores recursos deve ser providenciada imediatamente.
Pacientes em choque estão com acidose metabólica e a acidose deve ser prontamente corrigida para proporcionar melhor eficiência dos agentes inotrópicos. A utilização seriada da ecocardiografia para avaliar disfunção ventricular esquerda e, eventualmente, direita e/ou presença de complicações é imprescindível, assim como reavaliações periódicas das medidas hemodinâmicas proporcionadas pelo cateter de Swan-Ganz. Gasometria tanto arterial como venosa por meio do cateter possibilita a obtenção de medidas que orientam a correção de distúrbios gasimétricos pulmonares. A utilização de medicamentos tipo dobutamina na dose de 5mcg/kg/min a 15mcg/kg/min usualmente é necessária, podendo ser utilizadas doses associadas de dopamina na faixa de 2,5mcg/kg/min a 5,0mcg/kg/min. Utilizando-se o cateter central, tenta-se manter pressão de enchimento capilar de no mínimo 15mmHg, com índice cardíaco acima de 2 l/min/m2. Caso o paciente se encontre acentuadamente hipotenso, deve ser utilizada norepinefrina endovenosa para manter a pressão sistólica arterial no mínimo em 80 mmHg a 90 mmHg. Assim que possível, para evitar complicações associadas à diminuição da perfusão renal ou da perfusão periférica, a norepinefrina deve ser eliminada. Se houver possibilidade de utilização de nitroglicerina endovenosa, na tentativa de melhorar eventuais áreas isquêmicas, sua administração deve ser considerada, embora na situação de choque cardiogênico dificilmente consiga ser implementada. A tentativa de desmame do balão intra-aórtico deve ocorrer em um período de 24 a 72h, com o intuito de minimizar danos vasculares periféricos, devendo ocorrer antes do desmame considerável das drogas vasoativas. Diurético endovenoso deve ser largamente utilizado, eventualmente até em forma de infusão contínua. Digital endovenoso pode ser utilizado em situações de freqüência cardíaca elevada ou de fibrilação atrial, relativamente freqüentes nessas situações. Medicamentos por via oral como inibidores da enzima conversora da angiotensina, inibidor de aldosterona ou AT1 e betabloqueadores devem ser utilizados quando houver estabilização adequada do quadro, já que a absorção intestinal de drogas utilizadas por via oral, em situações de choque, é muito ruim e inadequada.
Com tratamento clínico, choque cardiogênico plenamente estabelecido é associado a mortalidade na faixa de 60% a 70%. Com revascularização precoce, percutânea ou cirúrgica, a mortalidade diminui para a faixa de 20% a 40%. Para que isso ocorra, porém, é essencial a precocidade de tratamento agressivo, a identificação de pacientes com distúrbios passíveis de serem corrigidos, quer se trate de lesões coronarianas quer de distúrbios mecânicos, e a obtenção de índices de perfusão TIMI adequados195. O escore de perfusão TIMI é o alvo a ser procurado e não apenas o escore de fluxo TIMI, pois o TIMI fluxo III não necessariamente significa perfusão tecidual adequada. Mesmo com o melhor dos tratamentos, o choque cardiogênico é uma situação que evolui com mortalidade elevada34;195;477;480;537.
6.4.6 Evolução e prognóstico - Como já mencionado, o desenvolvimento de insuficiência cardíaca congestiva e de choque cardiogênico está associado a maior mortalidade não só na fase aguda, hospitalar, mas também a disfunção ventricular residual na fase tardia, crônica. É essencial que nos indivíduos complicados haja maior número de estudos hemodinâmicos e de intervenções terapêuticas, pelo fato de esses pacientes apresentarem maior risco e de se beneficiarem com a revascularização percutânea ou cirúrgica, seja na fase aguda seja na evolução posterior34,195,437,477,480. Tem causado alguma perplexidade a constatação, como nos registros OASIS544 e GRACE538, de que os indivíduos de maior risco acabam sendo submetidos a menor taxa de intervenções terapêuticas que os indivíduos mais estáveis. A pronta transferência desses pacientes com Killip III ou IV para centros terciários deve também ser continuamente incentivada, pois certamente nesses subgrupos de alto risco as intervenções precoces são fundamentais para se obter bons resultados.
6.5 - Complicações mecânicas: tratamentos clínico e cirúrgico
Complicações mecânicas podem surgir durante a evolução de um paciente com IAM, e os tipos de defeitos responsáveis por essas complicações são os seguintes: a) regurgitação da valva mitral com ou sem ruptura de músculo papilar; b) ruptura do septo ventricular; c) ruptura da parede livre do ventrículo; e d) aneurisma do ventrículo esquerdo.
Caracteristicamente, os defeitos mecânicos aparecem com maior freqüência após IAM com supradesnível do segmento ST. Considerando-se todos os tipos, seja de septo, parede livre ou músculo papilar como um grupo único, as rupturas ventriculares pós-IAM são responsáveis por aproximadamente 15% de todas as mortes ocorridas no IAM545.
Desde a segunda metade dos anos 80, uma série de grandes estudos randomizados tem demonstrado diminuição da mortalidade de pacientes com IAM tratados com terapia de reperfusão10,250,546. No entanto, a instabilidade hemodinâmica continua sendo responsável por significativa parte das complicações apresentadas por pacientes submetidos a terapia fibrinolítica547,548. A principal causa da instabilidade grave e rapidamente progressiva no IAM é a presença de defeito mecânico, e o mais dramático é a ruptura miocárdica, associada a altos índices de morbidade e mortalidade. São vários os fatores que podem estar envolvidos com o aparecimento da ruptura. E embora o mecanismo exato seja desconhecido, muitos acreditam que a ruptura esteja relacionada, fundamentalmente, a extensas áreas de necrose miocárdica com hemorragia local. Estudos foram dirigidos para avaliar as complicações mecânicas presentes no IAM pós-terapia de reperfusão, e parece que a trombólise precoce reduz a incidência de ruptura. Por outro lado, se for implementada tardiamente, com mais de 14h, ou se for ineficaz, o risco de ruptura é maior195. Constatou-se, também, que o método de reperfusão tem influência importante, pois a reperfusão por fibrinolítico leva a maior hemorragia no local do infarto, maior injúria de reperfusão e menor patência do vaso envolvido. Esses fatos poderiam explicar a maior incidência de ruptura encontrada com terapia fibrinolítica, em relação à angioplastia primária549;550
De modo geral, quando o paciente com IAM apresenta súbita ou progressiva deterioração hemodinâmica, com baixo débito cardíaco ou edema pulmonar, deve se levantar a hipótese de presença de defeito mecânico, pois o rápido diagnóstico e a correta orientação terapêutica são elementos básicos para melhor evolução e sobrevida desses pacientes.
O tratamento clínico fundamental, portanto, deverá ser orientado para se obter melhor estabilidade do quadro hemodinâmico. Nesse aspecto, a utilização do cateter de Swan-Ganz tem papel fundamental na manipulação desses pacientes, permitindo a otimização da volemia e o uso criterioso de diuréticos, inotrópicos e vasodilatadores, que devem ser orientados segundo avaliação dos dados de pressão da artéria pulmonar, pressão arterial sistêmica, pressão de capilar pulmonar (ou de encravamento), índice cardíaco e resistências pulmonar e sistêmica. A utilização de suporte circulatório mecânico pela introdução do balão intra-aórtico pode ajudar a estabilização clínica, fazendo parte do arsenal terapêutico a ser utilizado.
6.5.1 Regurgitação da valva mitral com ou sem ruptura do músculo papilar - A regurgitação mitral é uma complicação relativamente comum do IAM e, quando presente, pode exibir diferentes graus de importância, partindo de estados clínicos evidentes e hemodinâmicos claros até se apresentar clinicamente silenciosa e detectada apenas acidentalmente em achados durante cateterismo cardíaco ou por exame ecocardiográfico com Doppler.
A regurgitação mitral é mais encontrada nos pacientes acometidos de IAM inferior, e o grau máximo de gravidade é encontrado nos portadores de ruptura parcial ou total do músculo papilar. O músculo papilar que mais freqüentemente se rompe é o póstero-medial, que tem suplência única feita pela artéria coronária direita ou pela artéria circunflexa.551 Paradoxalmente, apesar de ser uma complicação grave do IAM, as rupturas do músculo papilar geralmente estão associadas a infartos não-extensos e a doença coronariana moderada.
O surgimento de sopro sistólico em região mitral sugere a presença de regurgitação mitral. À beira do leito, o diagnóstico pode ser feito com o auxilio de cateter de Swan-Ganz, que, ao demonstrar a ausência de salto oximétrico no ventrículo direito e presença de onda "V" significativa da pressão capilar pulmonar, confirma a insuficiência mitral e exclui a presença de comunicação interventricular. O ecocardiograma com Doppler colorido transtorácico ou transesofágico permite o diagnóstico de certeza, com quantificação do grau de insuficiência valvar e identificação ou não de ruptura do músculo papilar.
A eletrocardiografia não é característica nessa complicação e a cineangiocoronariografia e o estudo hemodinâmico têm por objetivo auxiliar a elucidação diagnóstica das lesões coronarianas e do defeito valvar para programação cirúrgica completa.
Após feito o diagnóstico, o tratamento está diretamente relacionado ao grau de comprometimento hemodinâmico presente. Nas insuficiências mitrais discretas, geralmente a conduta é clínica convencional, por meio de medicações orais. Nos casos mais avançados, está indicado o uso de cateter de Swan-Ganz para manipulação de inotrópicos e vasodilatadores periféricos, com o objetivo de diminuir a pós-carga do ventrículo esquerdo e reduzir a regurgitação mitral. Quando existe maior instabilidade e gravidade, a utilização de balão intra-aórtico se faz necessária, na tentativa da melhora clínica ou como preparação pré-operatória.
Na ruptura total do músculo papilar, o tratamento clínico isolado está associado a 75% de mortalidade nas primeiras 24h. A cirurgia de troca da valva mitral de urgência tem mortalidade que varia de 22% a 55%195.
A elevada mortalidade hospitalar no tratamento cirúrgico da ruptura do músculo papilar no IAM está relacionada ao significativo comprometimento hemodinâmico com choque cardiogênico no pré-operatório. Nos casos de substituição valvar, está relacionada à ressecção do músculo papilar552;553, sendo relatados os benefícios da preservação do músculo papilar nesses casos554-557. Se houver possibilidade de preservação valvar, o reforço do músculo papilar deve ser feito com tiras de teflon ou pericárdio suturadas visando a sua reconstrução558. Geralmente, nos casos de ruptura do músculo papilar com insuficiência mitral aguda, o átrio esquerdo é pequeno e não há dilatação do anel mitral559. A utilização da ecocardiografia transesofágica transoperatória melhorou os resultados cirúrgicos, evitando defeitos residuais560.
6.5.2 Ruptura do septo ventricular - Antes da era da reperfusão, a incidência de ruptura do septo ventricular era de 1% a 3%, baixando para 0,2% a 0,3% na era da recanalização coronariana487. Ocorre com maior freqüência entre o 3º e o 7º dias pós-infarto sem terapia de reperfusão, sendo seu aparecimento mais precoce nos casos reperfundidos.
A ruptura do septo interventricular pode ser anunciada pelo aparecimento de sopro alto, pansistólico, audível com mais nitidez em região do bordo esternal esquerdo baixo, geralmente associado a abrupto declínio do estado clínico do paciente, com sinais de insuficiência cardíaca congestiva e choque cardiogênico. A eletrocardiografia não é específica e o diagnóstico pode ser feito pelo ecocardiograma transesofágico ou transtorácico à beira do leito. Está indicada a passagem do cateter de Swan-Ganz para orientação terapêutica e comprovação do salto oximétrico, por meio da análise da saturação de oxigênio de amostras colhidas no átrio direito e na artéria pulmonar, o que caracteriza a presença de "shunt" ventricular561.
A cineangiocoronariografia e o estudo hemodinâmico confirmam o defeito septal e as lesões coronarianas, possibilitando a programação cirúrgica.
Anteriormente, a cirurgia era indicada apenas para pacientes com edema agudo de pulmão e choque cardiogênico. Hoje é reconhecida a importância da cirurgia mesmo em pacientes hemodinamicamente estáveis e com função ventricular esquerda preservada, pela possibilidade de expansão abrupta da ruptura local, resultando em colapso hemodinâmico súbito. Por esta razão, o tratamento atual está baseado no controle clínico inicial com inotrópicos, vasodilatadores e antiarrítmicos, quando necessário, utilização de balão intra-aórtico para os casos instáveis, e realização de cirurgia o mais precocemente possível, para todos os pacientes com ruptura septal aguda195.
As técnicas para o tratamento cirúrgico dessa complicação incluem: a) uso de tecido biológico preservado562-564, associado ou não à infartectomia e à aneurismectomia; b) técnica de amputação apical para correção do defeito nessa porção do ventrículo565; c) plicatura para correção da ruptura na região ântero-septal566; d) sutura não-transfixante distante da área de ruptura, fixando placa de tecido protético sem ressecção do tecido necrótico e corrigindo o defeito em região posterior do septo por via transatrial com utilização de tecido protético para ancorar as linhas de sutura567,568; e) utilização de dácron ou pericárdio bovino endocárdico e epicárdico para suportar a linha de sutura569-571; f) utilização de extenso tecido de pericárdio de forma sacular implantado no endocárdio para excluir a ruptura ântero-septal572; g) correção da ruptura septal posterior utilizando pericárdio em forma de "sanduíche", incluindo o defeito septal e a ventriculotomia573; e h) utilização de cola biológica, que aparentemente melhora os resultados cirúrgicos574.
A mortalidade hospitalar dos pacientes submetidos a tratamento cirúrgico é estimada entre 25% e 60%144,575 e a evolução tardia costuma ser favorável, principalmente nos pacientes que receberam tratamento cirúrgico precoce576-578.
6.5.3 Ruptura da parede livre do ventrículo - A ruptura da parede livre do ventrículo tem incidência de 0,8% a 6,2% dos infartos, e está presente em cerca de 10% dos pacientes que morrem de IAM na fase hospitalar. É 7 vezes mais freqüente no ventrículo esquerdo que no ventrículo direito, e na maioria dos casos está associada a infarto transmural extenso, com envolvimento da parede anterior ou da lateral, cuja área de irrigação vem da artéria coronária descendente anterior545. A ruptura pode ser total, completa, levando geralmente a hemopericárdio acentuado e suas conseqüências, podendo culminar na morte por tamponamento cardíaco. De outra forma, pode ser incompleta quando um trombo ou hematoma, juntamente com o pericárdio, selam a laceração da parede livre do ventrículo, evitando o hemopericárdio, progredindo para um pseudo-aneurisma.
A evolução clínica da ruptura da parede livre é variável. Pode ser aguda, grave e inesperada, levando à morte súbita ou subaguda, com manifestações clínicas inespecíficas. Alguns achados clínicos, tais como jugulares túrgidas, pulso paradoxal, dissociação eletromecânica e choque cardiogênico, podem estar presentes.
Alguns sinais eletrocardiográficos, como manutenção ou aumento da elevação do segmento ST em mais de uma derivação, variações súbitas da onda T ou presença de elevação do segmento ST em aVL, podem preceder a ruptura579,580. Mais recentemente, foi descrito que o aparecimento de taquicardia sinusal, de elevação do segmento ST em V5 ou de ambos pode ser preditor de ruptura após infarto de parede inferior581. A ecocardiografia realizada à beira do leito pode identificar o local da ruptura ou a presença de derrame pericárdico, com ou sem tamponamento.
O tratamento é cirúrgico de emergência, quando indicado. Drenagem pericárdica pode ser realizada para alívio do tamponamento cardíaco, antes da correção cirúrgica582.
As técnicas que podem ser utilizadas para o tratamento cirúrgico dessa complicação incluem: a) infartectomia e sutura dos bordos ancorados em barras de teflon583; b) sutura contínua de um amplo "patch" recobrindo a área infartada para correção da ruptura com sobrevida de 57%584; e c) uso de patch de teflon recobrindo a área infartada com utilização de cola biológica585, sendo demonstrados até 100% de sobrevida na fase hospitalar e tardia com cinco anos de evolução586.
6.5.4 Aneurisma do ventrículo esquerdo - Vários fatores estão envolvidos na formação do aneurisma do ventrículo esquerdo pós-IAM, como extensão da área necrótica, ausência de circulação colateral, e mecanismos fisiopatológicos de remodelamento ventricular.
O aneurisma do ventrículo esquerdo é encontrado em 10% a 15% dos sobreviventes de IAM, sendo quatro vezes mais freqüente em infartos de parede anterior que de inferior, relacionado geralmente à oclusão de artéria descendente anterior, com pobreza de circulação colateral. A mortalidade é seis vezes mais freqüente nos pacientes com aneurisma do ventrículo esquerdo que naqueles sem aneurisma, e a causa de óbito está relacionada a insuficiência cardíaca congestiva progressiva, sendo a morte súbita por arritmia ventricular grave a causa mais freqüente.
O diagnóstico clínico é feito pela presença de sinais de insuficiência cardíaca e de arritmia ventricular acentuada, e com o auxílio de exames complementares. O eletrocardiograma costuma apresentar persistência do supradesnível do segmento ST. A ecocardiografia é um ótimo exame para identificar a presença do aneurisma e detectar ou não trombo cavitário. A cineangiocoronariografia e o estudo hemodinâmico têm indicação para o diagnóstico, e auxiliam a programação cirúrgica, quando indicada.
Inicialmente, o tratamento é clínico, com o uso de medicações inotrópicas, vasodilatadoras e utilização de balão intra-aórtico, com o objetivo de se conseguir estabilização do quadro.
O tratamento cirúrgico do aneurisma de ventrículo esquerdo, que deve ser realizado apenas após a fase de cicatrização do IAM, inclui técnicas como: a) ressecção da área aneurismática do ventrículo esquerdo, com sutura linear dos bordos587; b) substituição de parte da parede ventricular por material protético (dácron), com a finalidade de evitar a deformidade da cavidade ventricular em pacientes submetidos a infartectomia da parede inferior588; c) reconstrução da geometria ventricular esquerda, inicialmente utilizando tecido de dácron ou pericárdio bovino e posteriormente plicaturas das paredes enfraquecidas (o uso da circulação extracorpórea sem clampeamento aórtico, ou seja, com o coração batendo, reduziu a mortalidade operatória dessa técnica de 12,6% para 3,5%)589; d) endoaneurismorrafia com utilização de material sintético inelástico suturado no interior da cavidade ventricular, na transição entre o miocárdio sadio e o fibrosado, demonstrando-se, com essa técnica, sobrevida de 87% em 20 meses590; e) endoaneurismorrafia com utilização de prótese semi-rígida de pericárdio bovino591; f) técnica do T invertido para o reparo da parede ventricular após a ressecção da área aneurismática568; e g) ablação de focos de arritmia ventricular, geralmente em áreas fibrosadas do miocárdio, identificadas por meio de mapeamento eletrofisiológico intra-operatório, o que diminui o risco operatório592.
O tratamento cirúrgico do aneurisma do ventrículo esquerdo dentro do 1º mês do infarto do miocárdio só é indicado nos pacientes que se apresentam em choque cardiogênico refratário à terapêutica clínica, com progressivo comprometimento da função ventricular, pois a área infartada apresenta-se friável e o risco cirúrgico é elevado. São também de indicação cirúrgica aqueles pacientes que evoluem com taquicardia ventricular refratária ao tratamento clínico.
6.6 - Taquiarritmias supraventriculares
As taquiarritmias supraventriculares associadas ao IAM incluem fibrilação atrial, mais freqüente, "flutter" atrial e taquicardia paroxística supraventricular, menos freqüentes. Podem ocorrer não só como complicação da própria necrose miocárdica como também por liberação excessiva de catecolaminas, hipocalemia, hipomagnesemia, hipoxia, doença pulmonar obstrutiva crônica, isquemia atrial ou pericardite.
6.6.1 Taquicardia paroxística supraventricular - Embora seja uma arritmia pouco freqüente no IAM (menos de 10% dos casos), a taquicardia paroxística supraventricular, quando presente e não autolimitada, pode levar a grave comprometimento hemodinâmico.
O tratamento inicial deve sempre ser a manobra vagal: massagem do seio carotídeo593;594. Caso haja acentuada repercussão hemodinâmica, está indicada a cardioversão elétrica.
Em pacientes que não apresentam instabilidade hemodinâmica, hipotensão ou disfunção do ventrículo esquerdo, pode ser realizado tratamento farmacológico.
O digital é considerado droga alternativa no tratamento da taquicardia paroxística supraventricular, principalmente no paciente com fração de ejeção < 40% e insuficiência cardíaca congestiva.
É importante ressaltar que os efeitos do digital para debelar a taquicardia paroxística supraventricular podem ser muito demorados.
6.6.2 Fibrilação atrial - Esse tipo de arritmia tem incidência que varia de 10% a 22% entre os pacientes na evolução do IAM, sendo muito mais comum entre os idosos595 e entre aqueles com disfunção ventricular596.
Ocorre mais freqüentemente nos grandes infartos, quando a localização é na parede anterior e quando o IAM é complicado por insuficiência cardíaca congestiva, arritmia ventricular, bloqueios atrioventriculares avançados, infarto atrial ou pericardite. No IAM inferior está associada à oclusão proximal da coronária direita, prejudicando o fluxo da artéria do nó sinusal que irriga o átrio direito. Na era fibrinolítica, a incidência da fibrilação atrial tem sido reduzida e, segundo o estudo GUSTO, o uso de tPA e heparina reduziu a ocorrência dessa arritmia em relação aos outros fibrinolíticos68.
A presença de fibrilação atrial é considerada um fator de risco independente para mortalidade hospitalar, na evolução aos 30 dias e ao final de um ano597. Pacientes que desenvolvem fibrilação atrial durante a hospitalização têm pior prognóstico que aqueles que a apresentam na admissão.
A embolização sistêmica é quase 3 vezes maior entre os pacientes com fibrilação atrial, com metade dos eventos embólicos ocorrendo nas primeiras 24h, e 90% deles até o quarto dia de hospitalização597.
Em muitos casos a freqüência ventricular não é muito rápida, a arritmia é bem tolerada, pode ser autolimitada e não há necessidade de tratamento específico7. No entanto, quando há repercussão hemodinâmica acentuada por freqüência ventricular alta ou perda da contração atrial, o tratamento deve ser imediato.
A cardioversão elétrica deve ser realizada imediatamente em todos os pacientes com instabilidade hemodinâmica ou manifestações de isquemia miocárdica intratável. Deve ser iniciada com 100 J ou 200 J a 300 J se necessário, até 360 J. No "flutter" atrial, pode-se iniciar com 25 J a 50 J. Quando necessário, o paciente deve receber sedação prévia.
Digital ou amiodarona são medicamentos recomendados para reduzir a freqüência ventricular alta em pacientes que apresentam disfunção ventricular esquerda. A digoxina é administrada conforme já referido. Betabloqueadores são administrados por via endovenosa nas doses já citadas anteriormente, com o objetivo de reduzir a freqüência ventricular em pacientes que não apresentam disfunção do ventrículo esquerdo, doença pulmonar broncoespástica ou bloqueios atrioventriculares. O paciente com fibrilação atrial e IAM deve ser anticoagulado com heparina, a não ser que haja contra-indicação para essa terapêutica.
Deve ser introduzida anticoagulação, independentemente do método de cardioversão, elétrico ou farmacológico; anticoagulação oral por quatro semanas, com INR entre 2 e 3, pré-cardioversão de fibrilação atrial com duração superior a 48h ou desconhecida. Anticoagulação oral prévia pode ser dispensada em casos de cardioversão elétrica por fibrilação atrial de início recente, associada a IAM e angina ou com instabilidade hemodinâmica (choque ou edema agudo de pulmão), com introdução imediata de heparina endovenosa em bolo, seguida da infusão contínua com ajuste de dose até atingir valor de duas vezes o TTPa basal. Heparina de baixo peso molecular tem valor incerto. Maiores detalhes sobre a anticoagulação encontram-se descritos nas Diretrizes de Fibrilação Atrial da Sociedade Brasileira de Cardiologia598.
6.7 - Taquicardia ventricular
As arritmias ventriculares, eventos de ocorrência comum, são, muitas vezes, ameaçadoras da vida no transcorrer de uma síndrome isquêmica aguda ou na fase tardia do infarto do miocárdio. A correta identificação e o correto manejo desses eventos têm importância vital e são responsáveis por grande parte dos benefícios obtidos com o tratamento intensivo dos portadores de isquemia miocárdica aguda599.
As arritmias ventriculares são comuns na fase aguda do IAM, e o mecanismo predominante são as micro-reentradas; porém, aumento de automaticidade e pós-potenciais são outros mecanismos responsáveis por algumas arritmias600. Diversas alterações sistêmicas e hidroeletrolíticas podem contribuir de forma significativa para a ocorrência de arritmias ventriculares malignas, como aumento do tônus adrenérgico, hipopotassemia, acidose, hipomagnesemia e hipercalcemia intracelular, entre outros601.
As arritmias ventriculares podem se manifestar desde extra-sístoles isoladas até a ocorrência de fibrilação ventricular. A ocorrência de extra-sístoles ventriculares na vigência de IAM foi proposta por alguns autores como premonitório de eventos arrítmicos mais graves, porém várias tentativas de utilizar-se um critério objetivo de estratificação baseado nesses eventos falharam, sendo o tratamento dessas arritmias, atualmente, contra-indicado602. A taquicardia ventricular não-sustentada em geral é bem tolerada e não requer tratamento. Episódios mais prolongados podem causar hipotensão arterial e descompensação cardíaca e eventualmente podem degenerar para fibrilação ventricular34. Os betabloqueadores são a primeira linha de tratamento, caso não haja contra-indicações para seu uso. A lidocaína e a amiodarona também podem ser usadas, embora essas drogas, em geral, sejam utilizadas para arritmias sustentadas34.
6.7.1 Taquicardia ventricular monomórfica sustentada - A taquicardia ventricular monomórfica sustentada, quando ocorre nas primeiras 48h do IAM, em geral denota a presença de um substrato arritmogênico prévio (por exemplo, cicatriz de IAM antigo ou associação com miocardiopatia prévia)195. A ocorrência de taquicardia ventricular monomórfica sustentada é geralmente associada a pior prognóstico, necessitando de avaliação cuidadosa com procedimento eletrofisiológico e tratamento com drogas antiarrítmicas e/ou com implante de cardioversor-desfibrilador. A taquicardia ventricular polimórfica, quando sustentada, deverá ser tratada como a fibrilação ventricular195.
O cardioversor-desfibrilador implantável é a terapêutica mais efetiva para evitar morte súbita em pacientes com taquicardia ventricular na fase crônica do infarto do miocárdio84. Várias séries clínicas e diversos ensaios prospectivos randomizados demonstraram, de forma convincente, que em casos selecionados o cardioversor-desfibrilador implantável é superior às drogas antiarrítmicas na redução da morte súbita cardíaca e na melhora da sobrevida603-608.
Seguem as recomendações para o tratamento da taquicardia ventricular monomórfica sustentada no IAM.
A seguir estão apresentadas as condições em que se deve considerar prevenção secundária ou profilaxia da recorrência da parada cardíaca com cardioversor-desfibrilador implantável.
6.8 - Bradiarritmias, bloqueio atrioventricular total e indicações para marcapassos provisório e permanente
A bradicardia sinusal ocorre em 30% a 40% dos pacientes com IAM, principalmente dentro da 1º hora do infarto de parede inferior e como resultado do aumento da atividade parassimpática (tônus vagal) por conta da reperfusão da artéria coronária direita (reflexo de Bezold-Jarish).
Por outro lado, o bloqueio atrioventricular total ocorre em 6% a 14% dos pacientes com IAM, e é preditor de maior risco de óbito intra-hospitalar; entretanto, não é um bom preditor de mortalidade a longo prazo nos pacientes sobreviventes à fase hospitalar. Em publicações prévias à era fibrinolítica, distúrbios na condução intraventricular foram relatados em 10% a 20% dos pacientes com IAM. Já em pacientes submetidos a tratamento fibrinolítico, os bloqueios de ramo estiveram presentes em apenas 4%, mas foram preditores de aumento importante da mortalidade intra-hospitalar.
O aumento da mortalidade, associado a distúrbio na condução intraventricular e com bloqueio atrioventricular total, é relacionado mais ao extenso dano provocado ao miocárdio que ao bloqueio de condução propriamente dito. Por isso, o marcapasso não tem mostrado clara redução da mortalidade associada a bloqueio atrioventricular total ou distúrbios da condução intraventricular. A dificuldade em demonstrar o benefício na influência sobre a mortalidade é o reflexo do extenso dano miocárdico que esses pacientes apresentam, ofuscando o benefício desse recurso em uma fração desses pacientes. Portanto, o uso do marcapasso para proteger contra hipotensão, isquemia e precipitação de arritmias causadas pelo bloqueio atrioventricular é ainda recomendado em pacientes selecionados, de alto risco.
O prognóstico no bloqueio atrioventricular é relacionado com a localização do infarto (anterior vs. inferior), o local do bloqueio (intranodal [proximal], acima do feixe de Hiss vs. infranodal [distal], abaixo do feixe de Hiss), a natureza do ritmo de escape e as conseqüências hemodinâmicas.
O risco de desenvolver bloqueio atrioventricular total nos pacientes com IAM é maior quando uma ou mais das seguintes situações estão presentes: bloqueio atrioventricular de 1º grau, bloqueio atrioventricular tipo Mobitz I, bloqueio atrioventricular tipo Mobitz II, bloqueio divisional ântero-superior, bloqueio divisional póstero-inferior, bloqueio do ramo direito e bloqueio do ramo esquerdo.
A seguir estão apresentadas as recomendações para o uso de atropina.
A atropina atua na freqüência cardíaca, na resistência vascular sistêmica e na pressão arterial mediada por atividade parassimpática (colinérgica). É útil para o tratamento da bradicardia sinusal sintomática, e pode ser benéfica na presença de bloqueio atrioventricular no nó atrioventricular ou na assistolia ventricular. A atropina é mais eficaz para a bradicardia sinusal que ocorre nas primeiras 6h do início dos sintomas do IAM. A bradicardia sinusal nesse período pode ser relacionada a isquemia, reperfusão (reflexo de Bezold-Jarish), dor torácica de características isquêmicas ou tratamento com nitroglicerina ou morfina. A atropina é também eficaz para bradicardia sinusal acentuada associada com hipotensão durante a terapia fibrinolítica (especialmente de artéria coronária direita). A atropina deve ser utilizada com cautela no manuseio do paciente infartado, por causa do efeito protetor do tônus parassimpático contra fibrilação ventricular e extensão da área de necrose.
6.8.1 Marcapasso - O marcapasso transcutâneo é um sistema que pode ser utilizado para suporte, especialmente nos pacientes que não necessitam de marcapasso de urgência e estão em risco moderado de progressão para bloqueio atrioventricular total, e em pacientes que apresentam risco aumentado e possibilidade de complicação com o marcapasso transvenoso. A técnica transcutânea é também bem tolerada em pacientes que estão sob terapia fibrinolítica, reduzindo a necessidade de intervenções vasculares.
Seguem as recomendações para instalação de placas transcutâneas e estimulação (demanda) transcutânea.
O sistema transcutâneo é composto por um par de placas de tamanho adequado, com eletrodos multifuncionais conectados a um cardioversor, que, além de monitorar o eletrocardiograma, faz estimulação transcutânea e, se necessário, desfibrilação.
Este sistema pode ser utilizado em modo de espera em pacientes potencialmente instáveis. Por ser desconfortável, especialmente quando prolongada, a estimulação transcutânea tende a ser profilática e temporária. O marcapasso transvenoso deve ser colocado nos pacientes que necessitarão de estímulo prolongado ou naqueles cuja probabilidade de precisar de marcapasso é muito elevada. O sistema de marcapasso transcutâneo, portanto, tem sido utilizado tanto como suporte em modo de espera como para aguardar a passagem do marcapasso transvenoso.
As recomendações para a utilização de marcapasso transvenoso temporário e de marcapasso definitivo após IAM estão descritas.
6.8.2 Prognóstico - O prognóstico desfavorável a longo prazo dos pacientes com IAM que desenvolvem distúrbios de condução é primariamente relacionado à extensão da lesão miocárdica. Conseqüentemente, esses pacientes têm maior risco de óbito decorrente de insuficiência cardíaca e de taquiarritmias ventriculares que por bloqueios progressivos.
6.9 - Parada cardiorrespiratória
Metade dos óbitos resultantes de IAM ocorre precocemente, antes da chegada ao hospital, e 25% de mortes adicionais ocorrem nas 48h seguintes. Na maior parte desses óbitos, o ritmo que se apresenta é o de fibrilação/taquicardia ventricular. O maior risco de fibrilação ventricular ocorre durante as primeiras 4h após o início dos sintomas599,609. A fibrilação ventricular observada na fase aguda (geralmente nas primeiras horas) do infarto, chamada de "fibrilação ventricular primária", ocorre em 4% a 18% dos pacientes com infarto610-612.
Depois da internação, a incidência de fibrilação ventricular intra-hospitalar é de aproximadamente 5%613. A incidência de fibrilação ventricular parece estar declinando mesmo após a moderna era da reperfusão. Investigadores do estudo GISSI relataram incidência de 3,6% de fibrilação ventricular precoce e de 0,6% de fibrilação ventricular tardia. A terapia fibrinolítica reduziu a ocorrência de fibrilação ventricular primariamente dentro das três primeiras horas; a ocorrência de fibrilação ventricular não era fator indicativo de reperfusão140,614. A presença de fibrilação ventricular primária aumenta a mortalidade e as complicações intra-hospitalares614,615, mas não parece aumentar a mortalidade a longo prazo602.
Todos os serviços médicos de emergência deveriam ter pessoal bem treinado para o atendimento de emergências cardíacas. Como a incidência de fibrilação ventricular é maior fora do hospital, todo veículo de atendimento de emergências cardíacas deveria carregar um desfibrilador com pessoal treinado em seu uso616.
Os desfibriladores externos automáticos têm sido usados de forma segura e eficiente por pessoal mesmo com treinamento mínimo. A política norte-americana de acesso público à desfibrilação tem sido implementada, com a disponibilidade de desfibriladores externos automáticos na comunidade, tornando-os acessíveis a um grande número de membros treinados617. No Brasil, esta estratégia está começando a ser elaborada.
Existem relatos de recuperação e alta hospitalar de até 40% dos ressuscitados antes do atendimento em hospital, nos casos em que as manobras de socorro básico tiveram início em até 4min e as do socorro especializado, especialmente a desfibrilação elétrica, em até 8min após a parada cardiorrespiratória618-622.
Nos casos atendidos em Unidades Coronarianas especializadas, a aplicação dos socorros básico e especializado é mais fácil e mais rápida.
A parada cardíaca compreende a interrupção súbita e inesperada da atividade mecânica ventricular útil e suficiente. Quando ocorre em indivíduos com doença incurável, irreversível, a parada cardíaca nada mais é que a conseqüência final da evolução natural da doença623.
A parada cardíaca é seguida de parada respiratória após alguns segundos. Outras vezes, a parada respiratória ocorre primeiro; nesses pacientes, os batimentos cardíacos podem ser detectáveis até 30min após. Por isso, é mais correto denominar esse evento de parada cardiorrespiratória.
A parada cardiorrespiratória, como entidade clínica, compreende as situações nas quais o paciente é passível de recuperação, incluindo arritmias, afogamento, eletrocuções e acidentes anestésicos.
Aproximadamente 4min após a parada cardiorrespiratória, os neurônios do córtex cerebral, no adulto em normotermia, já sofrem alterações irreversíveis. Os centros que controlam os reflexos corneanos e pupilares podem resistir cerca de 10min e os neurônios da medula, por 20min ou um pouco mais. A vida do homem depende da viabilidade de seu cérebro. Os diferentes órgãos e tecidos humanos têm um tempo variável de destruição tissular irreversível. A "morte cerebral" constitui o indicador mais significativo de morte, ao contrário da "morte clínica", considerada como imediata à parada cardiorrespiratória, na qual a ressuscitação pode recuperar a vida com preservação das funções do sistema nervoso central.
6.9.1 Modalidades - A parada cardíaca pode se apresentar sob a forma de fibrilação ventricular, taquicardia ventricular sem pulso periférico palpável, assistolia ventricular e dissociação eletromecânica (atividade elétrica sem pulso).
6.9.2 Métodos de ressuscitação cardiopulmonar - Fundamentalmente, as técnicas de ressuscitação são constituídas pelo socorro básico e pelo socorro especializado.
O socorro básico pode ser aplicado também por pessoal paramédico e até por leigos treinados, enquanto o especializado é uma conduta essencialmente médica593.
6.9.2.1 Socorro básico - O socorro básico consiste no reconhecimento da obstrução das vias aéreas, da parada respiratória e da parada cardíaca, bem como de seu tratamento por meio de abertura das vias aéreas, respiração artificial e circulação artificial por meio de compressão torácica externa.
6.9.2.2 Socorro especializado - O socorro especializado compreende um conjunto de medidas médicas propriamente ditas, com o emprego de medicamentos e aparelhos com a finalidade de recuperar o paciente que sofreu uma parada cardiorrespiratória. Consiste nas seguintes providências: socorro básico associado às medidas que se seguem; emprego de equipamentos, acessórios e técnicas especiais, como intubação endotraqueal e massagem cardíaca direta; monitorização pela eletrocardiografia e reconhecimento das arritmias; colocação de marcapasso temporário; cardioversão e desfibrilação elétricas; estabelecimento e manutenção de uma via para infusão de medicamentos; administração de medicamentos específicos; medidas acessórias após estabilização do paciente; transporte do paciente em condições adequadas para um centro de terapia especializada.
6.9.3 Finalidades da ressuscitação cardiopulmonar - A ressuscitação cardiopulmonar tem por finalidade: restabelecer imediatamente a irrigação com sangue oxigenado dos órgãos vitais (cérebro e coração) com ajuda das técnicas de ventilação pulmonar e circulação artificial; restabelecer os batimentos cardíacos.
6.9.3.1 Socorro básico - Inclui as etapas A-B-C (fig. 1): A. abertura das vias aéreas (desobstrução); B. respiração boca-a-boca (A e B constituem a ventilação artificial); C. circulação artificial (compressão torácica externa).
Parada respiratória - a falência da função ventilatória é reconhecível pela ausência de ruídos e movimentos respiratórios abdominais ou torácicos. Deve-se providenciar a abertura das vias aéreas, dorsofletindo sua cabeça (fig. 1A).
Mesmo que o paciente volte a respirar e o pulso reapareça, deve-se manter as vias aéreas permeáveis. O socorrista deve colocar o paciente na "posição de recuperação" (fig. 2) quando não houver suspeita de trauma cervical. Essa posição consiste em virar o paciente de lado, como um todo, evitando torções para ajudar a proteger as vias aéreas.
Depois da abertura das vias aéreas, se a respiração espontânea não se manifestar por movimentos torácicos, ruídos respiratórios característicos ou pela percepção do ar exalado de encontro ao rosto do socorrista, deve-se recorrer à etapa seguinte, que é a de respiração boca-a-boca ou boca-a-nariz.
Mantendo a dorsoflexão da cabeça, o socorrista deve aplicar sua boca à do paciente, ocluindo as narinas com os dedos e insuflando seus pulmões com o ar por ele exalado (fig. 1B).
A manobra ventilatória inicial deve ser constituída de duas ventilações amplas, com duração de 2s cada uma, no adulto. A seguir, a insuflação pulmonar deve ser feita, em média, 12 vezes por minuto.
Resistência à insuflação indica obstrução das vias aéreas, seja por abertura imprópria seja por corpo estranho. Quando este último mecanismo for o responsável, pode-se tentar a desobstrução com a manobra de Heimlich, que consiste em comprimir o abdome do paciente acima do umbigo, abraçando-o por trás, no caso de vítima consciente, ou pela frente, com o paciente inconsciente deitado (fig. 3).
Em caso de falha dessas manobras, devem ser realizadas punção de emergência cricotireóidea ou intubação para ventilação apropriada do paciente.
No ambiente hospitalar, principalmente dentro de uma Unidade Coronariana, a ventilação boca-a-boca ou boca-a-nariz raramente é efetuada, uma vez que se tem à disposição material para o socorro especializado. Entretanto, é vital seu conhecimento. A ventilação boca-a-máscara, AMBU-a-máscara (AMBU = Automatic Manual Breathing Unit), intubação endotraqueal e subseqüente ventilação AMBU-cânula endotraqueal, condutas que pertencem ao socorro especializado, devem ser realizadas por pessoal previamente treinado nessas técnicas.
Parada cardíaca - a ausência de pulso em artéria calibrosa, como a carótida ou a femoral, associada à perda da consciência e a outros sinais periféricos, como palidez, cianose e pele marmórea, firmam o diagnóstico da parada cardíaca.
A compressão torácica externa deve então ser realizada sobre a metade inferior do esterno do paciente em decúbito dorsal, apoiado em superfície dura, não-elástica, como a tábua de parada de tamanho apropriado interposta entre o doente e o leito (fig. 4)593.
A pressão aplicada deve deprimir o esterno de 3,5 cm a 5 cm. A compressão deve ser regular e rítmica, seguindo-se um relaxamento de igual duração, aliviando totalmente a pressão sem retirar as mãos da posição. A freqüência das compressões deve ser de 100 por minuto. A presença de dois socorristas facilitará a alternância de 15 compressões para duas insuflações pulmonares; esta técnica também deve ser aplicada quando houver somente um socorrista. As ventilações devem ser amplas e intercaladas entre duas compressões. Quando a via aérea estiver assegurada com um tubo traqueal, a proporção torna-se de cinco compressões para uma ventilação.
A compressão abdominal intercalada à compressão torácica é uma técnica promissora, uma vez que promove aumento da pressão intratorácica pelo incremento do retorno venoso e fluxo retrógrado pela aorta, mantendo perfusão coronariana adequada na diástole. Com esta técnica são necessários pelo menos três socorristas: um atua na ventilação; outro, na compressão torácica; e o terceiro, na compressão abdominal. Este último posiciona as mãos no abdome do paciente, próximo ao umbigo, e realiza a compressão durante a fase de relaxamento da compressão torácica. A relação compressão torácica/compressão abdominal é de um para um. A freqüência das compressões abdominais, portanto, é de 100 vezes por minuto624-628.
A eficiência das medidas de ressuscitação pode ser verificada observando-se as pupilas e a movimentação do tórax (indicativa da respiração) e pela presença de pulso na artéria carótida ou femoral. A pupila midriática e não-fotorreagente indica perfusão cerebral insuficiente.
Com o paciente internado em Unidade Coronariana e monitorado pelo eletrocardiograma, a seqüência A-B-C pode ser dispensada. Se a modalidade da parada for fibrilação ventricular, deve-se tentar restabelecer imediatamente os batimentos cardíacos por desfibrilação elétrica. Até que se apronte o desfibrilador, pode-se aplicar uma pancada seca na região médio-esternal do paciente. A energia mecânica do golpe pode reverter essa arritmia. Se o paciente ainda estiver consciente, pode-se pedir a ele que tussa vigorosamente, com o intuito de aumentar a pressão intratorácica, promovendo certo fluxo sanguíneo cerebral.
Se a parada cardíaca for em assistolia, principalmente por distúrbios na condução atrioventricular, o golpe no precórdio pode ser dado de forma seriada, com sua energia mecânica transformando-se em energia elétrica, que estimula o coração até que se providencie a instalação do marcapasso transcutâneo ou o material para introdução de fio-eletrodo de marcapasso endocavitário.
Se as tentativas iniciais para restabelecer os batimentos cardíacos não tiverem sucesso, volta-se à seqüência A-B-C, a fim de manter fluxos cerebral e miocárdico adequados, até que se decida realizar novas tentativas.
6.9.3.2 Socorro especializado - Nas situações de emergência fora do hospital, o socorro especializado é, na maioria das vezes, precedido pelo socorro básico. Entretanto, no caso de pacientes internados em Unidade Coronariana, a aplicação do socorro especializado, por meio de equipamentos acessórios e técnicas especiais, pode preceder o básico.
Entre os itens do socorro especializado, destacam-se:
a) ventilação eficiente deve ser mantida por meio de equipamentos especiais. As máscaras acopladas aos balões auto-infláveis de compressão manual (AMBU) podem ser eficientes em mãos habilitadas.Volumes correntes menores têm a vantagem de evitar a distensão gástrica e suas conseqüências; para evitar hipoxia, deve-se tentar suplementar sua aplicação com oxigênio. Se houver oxigênio suplementar, o socorrista deve tentar fornecer volumes correntes menores (6ml/kg a 7ml/kg ou aproximadamente 400ml a 600ml) em 1 ou 2s629-631. Cumpre ressaltar que o ruído de sua válvula pode ser interpretado erroneamente como traduzindo ventilação satisfatória, além de poder estar insuflando o estômago e distendendo-o, o que pode causar refluxo e aspiração de seu conteúdo.
b) a intubação endotraqueal deve ser feita por médico experiente na técnica, e o tempo gasto na manobra não deve exceder 30s, reiniciando-se imediatamente as medidas do socorro básico em caso de insucesso. A intubação endotraqueal mantém a permeabilidade das vias aéreas, permite aspiração de secreções da traquéia, assegura o fornecimento de altas concentrações de oxigênio e de volume corrente adequado para manter a insuflação pulmonar quando se acopla a cânula ao AMBU, previne aspiração do conteúdo gástrico e pode ser uma via de administração de medicamentos (epinefrina, lidocaína e atropina).
c) Os aparelhos de respiração mecânica ativados por oxigênio e ciclados a pressão, como, por exemplo, o BIRD, não são apropriados para uso durante a compressão torácica externa, pois a compressão do osso esterno cria condições para ciclar falsamente o respirador, e o fluxo (flow-rate) instantâneo é inadequado e insuficiente para as ventilações intercaladas às compressões.
d) Os ventiladores automáticos ciclados a tempo e acionados manualmente e os ciclados a volume principalmente acoplados aos massageadores automáticos podem ser empregados para ressuscitação, mas raramente são utilizados em nosso meio.
e) A compressão cardíaca interna é uma técnica eminentemente cirúrgica e tem sua indicação limitada à parada cardíaca associada a ferimentos penetrantes do coração, tamponamento cardíaco, pneumotórax hipertensivo, hipotermia grave, em sala cirúrgica com o tórax já aberto e deformidades acentuadas do tórax. Quando indicada, o paciente tem que estar com a traquéia intubada. A incisão é feita no 4º ou no 5º espaços intercostais esquerdos da margem do esterno até a linha axilar média632-634.
f) Terapia elétrica: a desfibrilação rápida é o principal determinante de sobrevivência em pacientes em parada cardiorrespiratória por fibrilação ventricular. Atualmente existem desfibriladores acoplados a monitores de eletrocardiografia, cujas pás servem como eletrodos do monitor e que, ao simples contato com o tórax do paciente, mostram na tela o eletrocardiograma. A energia recomendada para o 1º choque com desfibrilador com onda monofásica é de 200 J; para o 2º, de 200 J a 300 J. Se os dois primeiros choques não reverterem a fibrilação ventricular, um 3º choque, de 300 J, deve ser aplicado imediatamente, sem intervalo para administração de medicamentos. Na fibrilação ou taquicardia ventricular persistentes, o socorrista administra epinefrina e aplica um choque de 360 J, 30 a 60 segundos após593. Quando a fibrilação ventricular é revertida por um choque, mas retorna durante as manobras ressuscitatórias, os choques devem ser reiniciados com a última carga que resultou na desfibrilação com sucesso. Cada vez mais têm sido utilizados os desfibriladores de ondas bifásicas, que têm se mostrado eficientes e seguros com a administração de cargas não escalonadas menores (150J a 200J)635,636. As pás devem ser aplicadas com compressão equivalente ao peso de 10kg. Durante o choque, o oxigênio deve ser desligado e o suor do tórax, enxugado. O socorrista que fará a desfibrilação/cardioversão e outros membros da equipe devem proteger-se contra acidentes de eletrocussão. Não se deve utilizar essa aparelhagem em ambientes suscetíveis a explosões de gases anestésicos inflamáveis. A aplicação da geléia condutora nas pás é importante. Uma das pás deve ser aplicada na região infraclavicular direita e a outra, na área da ponta do coração. Após as desfibrilações, na falta de reversão a um ritmo eficiente, o socorro básico deve ser continuado.
g) Marcapasso de emergência: atualmente dá-se preferência, nas situações de emergência, à utilização do marcapasso transcutâneo em detrimento do transvenoso. O marcapasso temporário tem indicação na bradicardia sintomática e na assistolia, cujo distúrbio principal seja a formação ou a condução do estímulo, devendo então ser usado precocemente em conjunto com medicamentos. Não se justifica sua utilização de rotina na parada cardíaca em assistolia593.
Se o paciente já dispuser de uma via de infusão, como a veia subclávia, ela deve ser usada para administração de líquidos e medicamentos. Se o paciente não tiver uma veia já canulada previamente, deve-se dar preferência, no adulto, à veia antecubital ou jugular externa. Os medicamentos devem ser aplicados rapidamente, seguidos da injeção rápida de 20ml de soro fisiológico e elevação do membro, para facilitar sua chegada à circulação central.
A via endotraqueal pode ser utilizada para administração de medicamentos (epinefrina, lidocaína e atropina), com dose duas a duas e meia vezes a dose endovenosa, diluída em 10ml de soro fisiológico. Através de um cateter introduzido profundamente na cânula traqueal, injeta-se rapidamente o medicamento, realizando-se várias insuflações pulmonares rápidas para facilitar o efeito aerossol e sua absorção. As compressões torácicas devem cessar durante esse procedimento593.
A injeção intracardíaca de epinefrina deve ser evitada pelos riscos de laceração da artéria coronária, tamponamento cardíaco e injeção intramiocárdica.
6.9.4 Oxigenoterapia - O oxigênio deve ser administrado o mais rapidamente possível nas emergências cardiovasculares, de preferência a 100%, para aumentar a tensão arterial de oxigênio, a saturação de hemoglobina e a oxigenação tissular.
Em pacientes com IAM, o oxigênio suplementar reduz a magnitude e a extensão das alterações do segmento ST. Deve ser administrado por cateter nasal na dose de 4 l/min, nas primeiras 2 a 3h do evento agudo593.
6.9.5 Medicamentos - Administração endovenosa de líquidos - como a hiperglicemia, em pacientes que sobrevivem à parada cardiorrespiratória, é associada a pior prognóstico do ponto de vista neurológico, deve-se preferir o soro fisiológico ou o Ringer lactato ao soro glicosado.
Epinefrina - aumenta a contratilidade miocárdica e a pressão de perfusão e reduz o limiar de desfibrilação. Em caso de fibrilação ventricular do tipo de ondas finas, convém transformá-la em fibrilação de ondas grosseiras, mais suscetível a reversão637,638.
A epinefrina (adrenalina) é apresentada em ampolas de 1ml com 1mg da substância. A ampola de 1ml de solução aquosa de 1:1.000 deve ser diluída em 9ml de soro fisiológico. Não deve ser diluída em solução alcalina, pois pode ser inativada. A dose recomendada de epinefrina no adulto é de 1mg a cada 3 a 5min.
Os resultados de quatro grandes estudos, envolvendo mais de 2.400 pacientes em parada cardiorrespiratória, nos quais foram comparados os efeitos da dose padrão de epinefrina (1mg) com doses maiores (0,07mg/kg a 0,20mg/kg)639-642, demonstraram que, apesar do maior índice de retorno à circulação espontânea com as doses maiores, não houve melhora significativa da sobrevivência com a alta hospitalar, comparativamente com a dose padrão. Assim, doses maiores de epinefrina (5mg ou aproximadamente 0,1mg/kg) devem ser aplicadas somente após o insucesso da dose de 1mg.
Vasopressina - é um vasoconstritor periférico não-adrenérgico, que age nos receptores V1 da musculatura lisa. A vasopressina, em trabalhos experimentais em parada cardíaca e ressuscitação, mostrou-se mais efetiva que a epinefrina na elevação da pressão de perfusão coronariana643-646. Pode ser usada como alternativa à epinefrina no tratamento de fibrilação ventricular refratária à desfibrilação no adulto. A dose é de 40 U por via endovenosa em dose única593,647,648.
Bicarbonato de sódio - particular ênfase tem sido dada à adequada ventilação pulmonar e à rápida restauração da circulação para o controle da acidose na parada cardiorrespiratória, restringindo-se o uso de bicarbonato de sódio. Esse medicamento, utilizado até então de maneira rotineira, deve ser considerado somente após outros procedimentos, como desfibrilação, compressão torácica e suporte ventilatório, incluindo intubação traqueal e administração de epinefrina. O bicarbonato de sódio, na dose de 1mEq/kg, tem indicação precisa na hipercalemia. Pode ser útil em situações como acidose preexistente responsiva ao bicarbonato e superdosagem com antidepressivos tricíclicos, e para alcalinizar a urina em "overdose" de drogas. Não está indicado na acidose láctica hipóxica.
Pode ser encontrado em ampolas de 10ml de solução a 8,4%, que contém 10mEq/ml, e frascos de 250ml de solução a 10%, que contém 297,5mEq (1,19mEq/ml).
A repetição do bicarbonato fica condicionada ao insucesso das manobras ressuscitatórias ou por indicação de dosagens gasométricas. Uma fórmula útil pode ser construída com o excesso de base ou Base Excess (BE): BE x peso do paciente x 0,3 = número de mEq de bicarbonato a ser administrado.
Na impossibilidade de realizar gasometria, a metade da dose inicial pode ser repetida em intervalos de dez minutos, até a estabilização do paciente.
A administração excessiva de bicarbonato de sódio pode ter as seguintes conseqüências: a) alterar a curva de dissociação da oxiemoglobina, inibindo a liberação do oxigênio; b) provocar hiperosmolaridade, hipernatremia e alcalose metabólica; e c) produzir acidose paradoxal pela liberação de dióxido de carbono593.
Sulfato de atropina (atropina) - é um medicamento parassimpatolítico, que reduz o tônus vagal, melhora a condução atrioventricular e aumenta a freqüência cardíaca. Pode ser encontrado em ampolas de 1ml com 0,25mg.
O sulfato de atropina é útil no tratamento da bradicardia sinusal sintomática, na dose de 0,5mg a 1,0mg por via endovenosa, a cada 3 a 5min. A dose total não deve ultrapassar 3mg, porque provoca bloqueio vagal pleno.
Como a atropina aumenta o consumo de oxigênio e pode desencadear taquiarritmias, a administração de uma dose vagolítica total deve ser reservada para a parada cardíaca em assistolia. A atropina deve ser usada com cautela em pacientes com angina e IAM, pois o excessivo aumento da freqüência cardíaca pode piorar a isquemia e aumentar a área de infarto, além de poder precipitar taquicardia e fibrilação ventricular.
A atropina pode ser benéfica no bloqueio atrioventricular, por sua ação no nó atrioventricular ou na assistolia, na dose de 1mg por via endovenosa, a cada 3 a 5min, se a assistolia persistir.
No bloqueio atrioventricular localizado no sistema His-Purkinje (bloqueio atrioventricular tipo II e bloqueio atrioventricular total com complexo QRS largo), a atropina é considerada possivelmente deletéria593.
Sais de cálcio (gluconato e cloreto) - eram empregados com freqüência na parada cardiorrespiratória. Têm hoje sua indicação restrita aos casos de hipercalemia, hipermagnesemia e hipocalcemia e na intoxicação por bloqueadores dos canais de cálcio. Fora dessas situações, os sais de cálcio podem ser prejudiciais à ressuscitação cardiopulmonar593,649.
São disponíveis em ampolas a 10% com 5ml, 10ml ou 20ml. A aplicação é endovenosa, na dose de 2,5ml e 5ml para o cloreto e de 5ml a 10ml para o gluconato, em injeção direta, lentamente.
Amiodarona - é um medicamento com efeito nos canais de sódio, potássio e cálcio, além de apresentar propriedades bloqueadoras alfa e beta-adrenérgicas. É útil no tratamento de arritmias tanto atriais como ventriculares. Na parada cardíaca em fibrilação ventricular ou em taquicardia ventricular sem pulso, é o medicamento de escolha quando esses ritmos persistem após a desfibrilação e a administração de epinefrina. É administrada inicialmente na dose de 300mg rapidamente, diluídos em 20ml a 30ml de solução glicosada ou salina. Pode ser administrada dose adicional de 150mg de forma rápida em arritmia recorrente ou persistente, seguida pela infusão de 1mg/min por seis horas e daí 0,5mg/min, para uma dose total máxima diária de 2g. Sua administração pode causar hipotensão ou bradicardia593.
Lidocaína - a lidocaína eleva o limiar de fibrilação e de estimulação elétrica dos ventrículos. Em doses terapêuticas, não influencia a contratilidade miocárdica, a pressão arterial sistêmica e o período refratário absoluto.
É apresentada na forma de cloridrato de lidocaína em ampolas de 5ml a 2%, contendo 100mg por ampola.
A lidocaína é um antiarrítmico utilizado para o tratamento de extra-sístoles ventriculares, taquicardia e fibrilação ventricular. Atualmente, em situação de parada cardíaca, considera-se a lidocaína como segunda opção após outros antiarrítmicos, como a amiodarona e a procainamida593. Não é mais recomendada a administração profilática de rotina no infarto não-complicado ou na isquemia miocárdica sem extra-sístoles ventriculares. Não deve também ser utilizada nas arritmias de reperfusão após terapia trombolítica.
Indica-se a lidocaína nas arritmias que persistem após a desfibrilação e a administração de epinefrina.
Na parada cardíaca é usada, em bolo, na dose inicial de 1,0mg/kg a 1,5mg/kg.
A superdosagem (doses maiores que 200mg/hora) pode determinar tromboflebite no local na infusão, distúrbios neurológicos (vertigem, visão turva, convulsão, perda de consciência e parada respiratória), bem como distúrbios circulatórios (hipotensão, choque, bradicardia, bloqueio atrioventricular total e parada cardíaca).
Sulfato de magnésio - a hipomagnesemia associa-se a arritmias cardíacas, podendo precipitar fibrilação ventricular refratária e dificultar a reposição do potássio intracelular.
A administração de sulfato de magnésio é indicada quando houver suspeita de hipomagnesemia. Mas, nos casos de fibrilação e taquicardia ventricular refratárias, o sulfato de magnésio pode ser eficaz, diluindo-se a dose de 1g a 2g em 100ml de soro glicosado a 5% administrada em 1 a 2min.
O sulfato de magnésio é o tratamento de escolha na torsades de pointes.593
Adenosina -a adenosina é uma substância endógena que deprime o nó atrioventricular e a atividade do nó sinusal. Como as formas mais comuns de taquicardia paroxística supraventricular envolvem uma via de reentrada que inclui o nó atrioventricular, a adenosina é capaz de fazer cessar essas arritmias. Se a arritmia não for decorrente de reentrada, comprometendo o nó sinusal (fibrilação e "flutter" atriais e taquicardia ventricular), a adenosina não suprime a arritmia, mas pode produzir bloqueio atrioventricular transitório que auxilia no diagnóstico.
A meia-vida da adenosina é de menos de 5s. A dose inicial é de 6mg em bolo, injetada em 1 a 3s. Se não se obtiver boa resposta em 1 a 2min, uma dose de 12mg deve ser administrada da mesma maneira.
Em virtude da breve duração de sua ação, a adenosina produz pouco ou nenhum efeito hemodinâmico, com pouca probabilidade de hipotensão, caso a arritmia não cesse, sendo por isso mais segura que o verapamil.
A adenosina é o medicamento de primeira escolha na taquicardia paroxística supraventricular hemodinamicamente estável.
Como a aminofilina bloqueia os receptores da adenosina, os pacientes em uso deste medicamento são menos sensíveis à adenosina. Existem até mesmo estudos que recomendam a utilização da aminofilina na assistolia anóxica, quando se presume que uma excessiva produção endógena de adenosina seja o mecanismo responsável pela refratariedade da parada cardíaca593.
Procainamida - a procainamida é efetiva no tratamento das extra-sístoles ventriculares e da taquicardia ventricular recorrente. Tem indicação nas taquicardias de complexo largo quando não se consegue distinguir sua origem, se ventricular ou supraventricular. Seu uso na fibrilação ventricular/taquicardia ventricular sem pulso recorrente é uma alternativa quando outros medicamentos falham650.
É encontrada em ampolas de 5ml com 500mg. Dilui-se uma ampola em 500ml de soro glicosado a 5%, administrando-se a dose de 50mg/min por via endovenosa, até que: 1) a arritmia tenha sido debelada; 2) ocorram indícios de hipotensão arterial; 3) o complexo QRS se alargue em mais de 50%; 4) já tenha sido injetado o total de 1,7mg/kg (1,2g em paciente de 70kg) do medicamento. A administração em bolo pode resultar em concentrações tóxicas e acentuada hipotensão arterial. A recomendação de infusão lenta constitui a maior barreira para sua utilização em situações de alto risco.
A dose de manutenção é de 1mg/min a 4mg/min, com monitorização contínua do eletrocardiograma e da pressão arterial.
Norepinefrina - a norepinefrina é um potente vasoconstritor natural (agente estimulante do receptor alfa) e com efeito inotrópico (estimulante do receptor beta). Geralmente induz vasoconstrição renal e mesentérica. É indicada em pacientes com hipotensão grave, cuja resistência periférica permanece baixa no período pós-ressuscitação.
É encontrada em ampolas de 4ml (bitartarato de norepinefrina), contendo 2mg/ml, ou seja, 8mg por ampola. Deve ser aplicada por via endovenosa, em infusão gota a gota, dissolvida em soro glicosado, na concentração de 16mg/ml, ou seja, 1 ampola para 500ml de soro. A dose é titulada conforme o efeito desejado.
Não deve ser adicionada a soluções alcalinas, pois pode ser inativada. A monitorização da pressão intra-arterial é recomendável. É contra-indicada em pacientes com hipovolemia. Seu extravasamento no tecido subcutâneo pode ocasionar necrose isquêmica.
Dopamina - a dopamina é indicada na hipotensão arterial. É um precursor químico da norepinefrina, capaz de estimular os receptores alfa e beta. Além disso, existem receptores específicos (dopaminérgicos) nos quais pode exercer seu efeito.
Em doses de 1mg/kg/min a 2mg/kg/min, a dopamina dilata os vasos renais e mesentéricos, sem aumentar a freqüência cardíaca. Em doses de 2mg/kg/min a 10mg/kg/min, estimula os receptores beta-adrenérgicos, com aumento do débito cardíaco, mas sem elevação da pressão capilar pulmonar. Doses maiores que 10mg/kg/min têm propriedades alfa-estimulantes, que resultam em vasoconstrição periférica e aumento da pressão capilar pulmonar651,652. Quando usada isoladamente em altas doses, pode causar efeitos adversos na perfusão esplâncnica de alguns pacientes. Sua associação com outros agentes inotrópicos, como a dobutamina, permanece como opção no manuseio do choque pós-ressuscitação648;653 .
É encontrada em ampolas de 10ml, contendo 50mg de dopamina. Utilizam-se 1 a 5 ampolas diluídas em 250ml de soro glicosado, devendo-se iniciar a infusão com 2mg/kg/min a 5mg/kg/min. Depois a dose é titulada conforme o efeito desejado.
Não deve ser misturada ao bicarbonato de sódio, pois sofre inativação.
Dobutamina - é uma catecolamina sintética. Potente agente inotrópico, com efeito predominante de estimulação dos receptores beta-adrenérgicos (beta 1), aumentando a contratilidade miocárdica. Difere da norepinefrina e da dopamina, pois produz mínima constrição arterial sistêmica nas doses usuais, podendo induzir até vasodilatação periférica. Pode ser útil no tratamento de insuficiência cardíaca grave.
É apresentada em ampolas de 20ml, contendo 250mg. A dosagem habitual varia de 2,5mg/kg/min a 10mg/kg/min por infusão endovenosa gota a gota. Doses superiores a 20mg/kg/min levam a taquicardia e a outras arritmias, podendo induzir ou exacerbar isquemia do miocárdio.
6.9.6 Terapia trombolítica na parada cardiorrespiratória - Tanto a terapia trombolítica tem reduzido a mortalidade no IAM como a ressuscitação cardiopulmonar tem salvado vidas de vítimas de parada cardiorrespiratória. Entretanto, a administração de trombolíticos em pacientes com infarto e que sofrem ou sofreram parada cardiorrespiratória tem sido alvo de discussões. O consenso até o momento é de que se a ressuscitação cardiopulmonar foi de curta duração e aparentemente atraumática, o medicamento pode ser administrado. Alguns relatos de administração de trombolíticos na parada cardiorrespiratória após infarto do miocárdio ou embolia pulmonar maciça têm evidenciado resultados animadores, mesmo quando essa terapêutica é utilizada como recurso extremo após falha nas medidas habituais e com ressuscitação prolongada654-661. A possível explicação para os efeitos benéficos é que, ao lado de sua ação no processo causal, dissolução do trombo coronariano e/ou de êmbolo arterial pulmonar, haveria incremento da reperfusão na microcirculação, principalmente em território cerebral662, como demonstram estudos experimentais663, o que permitiria a recuperação com menor dano cerebral.
Entretanto, existem relatos de complicações hemorrágicas com essa conduta (embora os pacientes tenham sobrevivido)664. No único estudo prospectivo randomizado utilizando tPA vs. placebo em 233 pacientes com parada cardiorrespiratória em atividade elétrica sem pulso fora do hospital, não houve diferença estatisticamente significativa na sobrevivência para alta hospitalar665. Deve-se recordar que, na maior parte das vezes, inclusive nesse estudo randomizado, foi utilizado tPA em bolo ou em tempo bem mais curto que o utilizado normalmente (nesse estudo randomizado foram administrados 100mg em 15min). Esse fato associado à modalidade de parada cardiorrespiratória de atividade elétrica sem pulso, com prognóstico acentuadamente desfavorável, podem ter influenciado os resultados. O advento de novos trombolíticos, eficientes e habitualmente administrados em bolo, pode dar novo impulso a essa forma de tratamento. Entretanto, novos estudos randomizados e de magnitude adequada são necessários, para que se possa recomendar essa modalidade terapêutica na parada cardíaca em conseqüência de infarto agudo do miocárdio.
6.9.7 Medidas acessórias após a estabilização do paciente - É preciso revisar cuidadosamente os dados clínicos do paciente para identificação da doença de base, fazer um registro eletrocardiográfico, fazer gasometria tanto arterial como venosa, e dosar os eletrólitos, corrigindo seus desvios. Eventualmente pode ser necessária canulação de uma artéria periférica para monitorização da pressão arterial. O controle do volume urinário por meio de sondagem vesical é importante.
6.9.8 Quando interromper as manobras de ressuscitação? - O abandono das manobras de ressuscitação é uma decisão médica delicada, muitas vezes difícil. Ela depende de avaliação rigorosa dos estados cerebral e cardiovascular do paciente. Da mesma maneira que é injustificável o início de medidas de ressuscitação em paciente na fase terminal de sua doença, a interrupção prematura, seja qual for o motivo, compromete ética e legalmente o responsável pelo paciente.
7 - Prevenção secundária
7.1 - Tabagismo
O consumo de tabaco é o maior fator de risco cardiovascular isolado na população mundial e constitui um fator de risco independente para o IAM. Conseqüentemente, seu abandono também tem o maior potencial de benefícios na prevenção da doença cardíaca666. O abandono do fumo reduz a mortalidade e a morbidade secundárias a causas cardiovasculares em mais de 35% em todas as populações667.
Indivíduos fumantes apresentam alterações em marcadores inflamatórios e hematológicos e nos componentes da coagulação. A atividade fibrinolítica endógena diminui em decorrência da inibição da liberação de fatores derivados do endotélio, como o tPA, precipitando disfunção endotelial e predispondo à formação de trombos que ocluem áreas quase sempre já parcialmente obstruídas por placas ateromatosas. Dessa forma, o risco de desenvolver infarto do miocárdio é três vezes maior em pacientes que continuam a fumar após um evento coronariano, comparativamente a pacientes que abandonam o fumo668.
O IAM ocorre com mais de 10 anos de antecedência nos fumantes669 em relação aos não-fumantes, o que proporciona menor acúmulo de outros fatores de risco e maior tendência à obstrução coronariana trombogênica e menos aterosclerótica. Após o infarto, os fumantes inicialmente apresentam um prognóstico melhor, fenômeno chamado de "paradoxo do fumo". Em análises multivariadas, as variáveis choque cardiogênico, idade, sexo e hipertensão foram as mais relacionadas ao fator prognóstico, e o fumo não desempenhou efeito protetor. Em pacientes internados com IAM, incidências semelhantes de reperfusão foram obtidas entre fumantes e não-fumantes. A mortalidade hospitalar, porém, foi maior no grupo não-fumante, em decorrência das características clínicas mais graves na internação669.
O aconselhamento antitabagismo, realizado durante a internação por IAM, apresenta melhores resultados dentro de um ano, comparado ao aconselhamento ambulatorial669. Pacientes que recebem aconselhamento de seus médicos têm maiores chances de abandonar o hábito. Todas as diretrizes recomendam aconselhar o abandono do tabagismo durante a internação por IAM. Entretanto, em populações idosas o hábito raramente é abandonado. Os não-fumantes vivem, em média, 7 anos a mais que os fumantes. Com a abstinência, a taxa de reinfarto e morte diminui cerca de um terço em um ano.
O fumo reduz o efeito de vários medicamentos cardioprotetores usados após o infarto, principalmente os que reduzem a freqüência, como os betabloqueadores.
O tratamento de reposição de nicotina visa a minimizar os sintomas associados à retirada do cigarro. Existem no mercado várias apresentações, que incluem goma de mascar, adesivos transdérmicos, spray nasal, inaladores e tabletes. Melhores resultados são obtidos com spray nasal, inaladores e tabletes. Em fumantes altamente dependentes, as gomas de mascar com maior dosagem apresentam benefício maior. Novas evidências sugerem o maior benefício da ação combinada das várias formas670.
Outra alternativa a ser usada junto à reposição de nicotina é o emprego da bupropiona. Estudos clínicos têm apontado efeitos aditivos com essa associação com elevação da taxa de abandono.
7.2 - Hipertensão arterial
A prevalência de hipertensão arterial em pacientes infartados, estimada por história prévia de hipertensão arterial ou pela constatação de cifras pressóricas elevadas durante a internação, é reconhecidamente expressiva (em torno de 40% a 50%)671;672.
Essa estimativa no pós-IAM é sujeita a algumas dificuldades de aferição, tendo em vista que algumas medicações utilizadas em prevenção secundária exercem efeito anti-hipertensivo, afora mudanças ocasionais de estilo de vida, que cumprem o mesmo papel. Além da possível "normalização" das cifras pressóricas decorrentes da disfunção de ventrículo esquerdo conseqüente ao IAM. Ainda assim continua sendo muito freqüente.
A hipertensão arterial desempenha importante papel na progressão da doença no paciente pós-IAM. Contribui para remodelação ventricular, insuficiência cardíaca congestiva e aceleração da aterosclerose, sendo seu rigoroso controle, conseqüentemente, alvo de interesse.
A meta de controle estabelecida é de cifras < 140/90 mmHg, reservando-se as metas < 130/80 mmHg quando da coexistência de diabetes mellitus ou insuficiência renal673.
As preocupações levantadas no passado quanto ao risco de fenômeno da curva J quando do tratamento anti-hipertensivo desses pacientes não parecem ter maior fundamento, devendo-se atingir as cifras adequadas desde que toleradas pelo paciente674,675. Impõe-se a cautela de fazê-lo evitando-se indução de hipotensões basais ou posturais.
É de entendimento geral que, nessa condição de hipertensão arterial pós-infarto, se deva fazer uso obrigatório de recursos farmacológicos.
Embora não existam estudos que procurem investigar qual o melhor agente anti-hipertensivo, as evidências acumuladas entre os pacientes hipertensos incluídos nos estudos de pós-infarto, geralmente portadores de disfunção de ventrículo esquerdo, são consistentes em demonstrar claro benefício para os betabloqueadores306,307,676,677,os inibidores da enzima conversora da angiotensina678 e, mais recentemente, o antagonista específico da aldosterona, eplerenona542. Os inibidores da enzima conversora da angiotensina têm o benefício adicional de reduzir também a recorrência de infarto679.
Dois estudos com antagonistas da angiotensina II foram testados no contexto de disfunção ventricular pós-infarto. No estudo OPTIMAAL (Optimal Trial in Myocardial Infarction with the Angiotensin II Antagonist Losartan), o resultado do emprego pós-infarto do losartan, um antagonista de angiotensina II, foi semelhante ao obtido com captopril, um inibidor da enzima conversora da angiotensina, para os desfechos primários, sendo ligeiramente inferior em relação a alguns desfechos secundários368. Outro estudo semelhante foi realizado com valsartan e demonstrou resultados com esse fármaco exatamente superponíveis aos obtidos com o inibidor da enzima conversora da angiotensina, no caso, o captopril.
Convém registrar o atual entendimento de que a meta de controle anti-hipertensivo deva ser alcançada com o empenho devido, freqüentemente necessitando-se para tanto do emprego de combinação de medicamentos anti-hipertensivos, sendo aqui considerado o uso de diuréticos e antagonistas de cálcio.
7.3 - Diabetes mellitus
O diabetes mellitus é definido como achado de glicemia > 126mg% em jejum em duas medidas à parte, ou > 200mg% 2h após ingestão de 75g de glicose.
O tipo 2 é o mais comum e habitualmente observado em adultos.
Em todo o mundo a prevalência de diabetes mellitus tipo 2, nas últimas duas décadas, tem aumentado consideravelmente680,681. Fatores ambientais e comportamentais, como redução da atividade física, aumento da prevalência de obesidade e mudança do hábito alimentar, estão implicados nesse cenário682.
Pacientes com diabetes melito tipo 2 têm maior morbidade e mortalidade por doença microvascular (retinopatia, nefropatia e neuropatia) e por doença macrovascular (acidente vascular encefálico, doença arterial periférica e doença cardiovascular), particularmente a doença arterial coronariana. Estudos epidemiológicos têm demonstrado que portadores de diabetes mellitus tipo 2 têm risco de mortalidade cardiovascular 2 a 3 vezes maior em homens e 3 a 4 vezes maior em mulheres quando comparados com indivíduos não-diabéticos683;684. Vale ressaltar que a doença cardiovascular é responsável por 70% dessa mortalidade. Além disso, a presença de diabetes mellitus influencia desfavoravelmente o curso evolutivo de portadores de doença arterial coronariana, em todos os seus aspectos.
Por exemplo, a mortalidade é maior no diabético em relação ao IAM e a procedimentos cirúrgicos de revascularização.
Também a evolução pós-intervenção coronariana percutânea tem desfecho maior de reestenose entre os diabéticos685.
O diabetes mellitus tipo 2 faz parte ainda de uma desordem metabólica complexa, em que diversas condições de risco se agregam, propiciando o desenvolvimento da doença aterosclerótica e suas principais complicações. Neste cenário, a resistência à insulina parece desempenhar papel central, assim como na síndrome metabólica681,684.
O perfil lipídico do portador de diabetes mellitus tipo 2 revela, geralmente, distribuição de colesterol total semelhante à encontrada na população em geral e maior detecção de elevação de triglicérides e redução de lipoproteínas de alta densidade (HDL). Estudos têm apontado para os níveis de LDL do diabético, por ter maior participação de LDLs pequenas e densas em sua constituição.
Além do mais, pacientes diabéticos apresentam doença coronariana mais difusa e menor formação de colaterais; portanto, sofrem mais intensamente as repercussões da isquemia, evoluindo com maior facilidade para o desenvolvimento de cardiopatia isquêmica.
Em conclusão, sabe-se que a presença de diabetes mellitus tipo 2 aumenta consideravelmente o risco individual para doença arterial coronariana, equivalente à ocorrência de infarto do miocárdio prévio, e que a associação deste com o diabetes aumenta a chance de um novo infarto para 45% em 7 anos. O controle rigoroso da pressão arterial e do peso corporal, além dos níveis séricos de lipídeos e glicemia, é capaz de diminuir significativamente os eventos cardiovasculares. Entretanto, atingir as metas propostas para que esses benefícios sejam alcançados ainda é um dos maiores desafios no manuseio desse grupo de pacientes.
Em relação aos recursos terapêuticos para o tratamento do diabetes mellitus no sobrevivente de infarto, recomendam-se medidas higieno-dietéticas e medicamentosas, com metas preestabelecidas.
Restrição do consumo de carboidratos, para todos, e de calorias, para aqueles que necessitem redução de peso, e estímulo à prática regular de exercícios são integrantes das medidas higieno-dietéticas.
As medicações orais, geralmente usadas para tratamento do diabetes mellitus tipo 2, oferecem mecanismos de ação distintos e eficácias parecidas, conforme tabela apresentada a seguir.
A escolha preferencial do fármaco para controle inicial do diabetes mellitus tipo 2 segue a orientação expressa na tabela seguinte, levando em conta índice de massa corpórea e idade. Observe-se que no paciente idoso há tendência à utilização mais precoce de insulina. Restrições são feitas em relação ao uso de metformina e glitazonas nos pacientes mais idosos ou com insuficiência cardíaca.
Essas medidas devem ser empregadas tendo por meta a obtenção de taxa glicêmica ou de hemoglobina glicosilada conforme tabela a seguir.
7.4 - Dislipidemias
O estudo 4S (The Scandinavian Simvastatin Survival Study)686 demonstrou claramente os benefícios da terapia com redutores do colesterol em uma população de 4.444 pacientes com angina ou pós-IAM, com níveis de colesterol total sérico entre 212mg/dl e 308mg/dl. Os pacientes não eram incluídos com menos de seis meses após o evento agudo e tiveram seguimento médico de 5,4 anos. A análise dos resultados demonstra redução da mortalidade de cerca de 30%, representando 33 vidas salvas por mil pacientes tratados. Houve também redução significativa de morte relacionada a eventos coronarianos e necessidade de cirurgia de revascularização. Pacientes com mais de 60 anos também apresentaram benefício com a terapia e entre as mulheres apenas a redução de eventos foi estaticamente insignificante, talvez devido ao número total de mulheres recrutadas ter sido insuficiente. No estudo CARE (Cholesterol and Recurrent Events)687, 4.159 pacientes pós-IAM, com níveis de colesterol pouco alterados (colesterol total médio de 209mg/dl), foram recrutados para receber 40mg de pravastatina ou placebo 3 a 20 meses após o evento. O grupo tratado com pravastatina teve redução do risco relativo para evento coronariano fatal e reinfarto da ordem de 24%688. O estudo LIPID (Long-term Intervention with Pravastatin in Ischemic Disease)689 randomizou 9.014 pacientes pós-IAM ou com angina instável com níveis de colesterol discretamente elevados (42% < 213mg/dl, 44% entre 213mg/dl e 250mg/dl, e 13% > 251mg/dl) para receber 40 mg/dia de pravastatina ou placebo, com seguimento de seis anos. Os resultados demonstraram redução de 24% das mortes por evento coronariano e redução de 29% do risco de reinfarto.
Um estudo utilizando genfibrozil690 em pacientes com HDL-colesterol < 40 mg/dl, mas LDL-colesterol < 140mg/dl e triglicérides < 300mg/dl, mostrou benefício para os pacientes com antecedente de IAM tratados com o genfibrozil, com redução de 24% da mortalidade. Outro estudo com fibratos, o BIP (Bezafibrate Infarction Prevention) recrutou 3.090 pacientes com antecedente de IAM ou angina instável com HDL baixo (< 45mg/dl), demonstrando redução não-significativa dos eventos cardíacos fatais e não-fatais, e o maior benefício foi visto nos pacientes com triglicérides elevados691.
Os agentes redutores do colesterol devem ser prescritos para os pacientes que se enquadram nos recrutados nos estudos citados. Esses pacientes devem receber terapia redutora do colesterol com uma estatina, caso apresentem colesterol total > 200 mg/dl ou LDL-colesterol > 100 mg/dl, apesar da dieta adequada. Recentemente os estudos HPS (Heart Protection Study)692 e PROVE-IT381 forneceram dados que sugerem benefício com extensão do tratamento com estatina para pacientes com níveis de colesterol mais baixos e idosos. Nos pacientes com HDL-colesterol baixo e triglicérides altos, os fibratos devem ser considerados.
7.5 - Obesidade
O controle efetivo dos fatores de risco cardiovascular constitui a base do sucesso da prevenção secundária do IAM, condição com elevada chance de recorrência, principalmente no primeiro ano pós-IAM.
Atualmente, a obesidade situa-se entre os fatores maiores de risco de doença arterial coronariana, ao lado de hipercolesterolemia, hipertensão, tabagismo e diabetes, com prevalência e incidência crescentes693-695. Na população americana, 27,5% dos homens e 34% das mulheres são obesos e 67% e 62% têm sobrepeso, respectivamente694,695. No Brasil, as prevalências correspondentes são 7,0% e 12,0% para obesidade e 31,5% e 26,6% para sobrepeso696.
7.5.1 Obesidade como fator maior de risco cardiovascular - Existem evidências epidemiológicas, provenientes de estudos de coorte, prospectivos, observacionais, como Estudo de Framingham697, Nurse's Health Study698, Health Professionals Follow-up Study699, Buffallo Health Study700, Cancer Prevention Study II701 e PROCAM (The Munster Heart Study)702, de que sobrepeso/obesidade constitui importante fator de risco cardiovascular. Todos esses estudos identificaram uma relação quase linear entre índice de massa corpórea e risco de doença arterial coronariana, a partir de um valor de índice de massa corpórea > 25. Esse risco, porém, não parece se distribuir de modo homogêneo em relação a idade e gênero, podendo declinar com a idade e ser maior nas mulheres. Esse fato ficou evidente nos estudos de Framingham e no Buffalo Heart Study. No 1º, o risco de doença cardiovascular e de doença arterial coronariana foi mais elevado, em ambos os sexos, nos indivíduos com idade inferior a 50 anos, enquanto no 2º, a mortalidade por doença cardiovascular e doença arterial coronariana foi maior nos homens abaixo dos 65 anos e nas mulheres, independentemente da idade.
As evidências indicam que sobrepeso/obesidade pode atuar direta e indiretamente como fator de risco cardiovascular: no 1º caso, de modo independente, diretamente sobre o processo de aterosclerose703; e no 2º caso, por facilitar o aparecimento de fatores de risco causais clássicos, tais como hipertensão, hipercolesterolemia e diabetes, mais prevalentes nesses pacientes698,704. Uma ação como fator de risco independente aparece no estudo de Framingham, principalmente nos mais obesos, decorrente da própria fisiopatologia da obesidade, nos seus aspectos plurimetabólicos695,703. Assim, a resistência à insulina, distúrbio nuclear dessa síndrome, tem como desdobramento o aparecimento de hiperinsulinemia, intolerância à glicose ou diabetes, dislipidemia aterogênica e estado pró-inflamatório e pró-trombótico; todas essas alterações metabólicas são denominadas fatores de risco emergentes703,705. O estado pró-inflamatório seria caracterizado por elevação da proteína C-reativa de alta sensibilidade, refletindo níveis elevados de citocinas, que podem ser produzidas pelo tecido adiposo e facilitar a ruptura de placas vulneráveis. O estado pró-trombótico pode ocorrer em conseqüência da produção elevada, pelo tecido adiposo, do inibidor do ativador do plasminogênio tecidual (PAI-1), reduzindo a capacidade fibrinolítica do endotélio703,705.
Assim, existem indícios de que, com graus variáveis de participação, a obesidade pode atuar como fator de risco causal (ação direta dos fatores de risco emergentes) e fator de risco predisponente de doença arterial coronariana (por meio dos fatores de risco causais, como hipertensão, dislipidemia, tabagismo e diabetes), influindo na evolução da aterogênese e na geração de síndromes isquêmicas agudas, o que amplia sua importância como fator de risco de doença cardiovascular703,705,706.
7.5.2 Diagnóstico - O diagnóstico atual de sobrepeso e obesidade baseia-se na medida do índice de Quetelet, calculado pelo quociente do peso pelo quadrado da altura (kg/m2), o qual se correlaciona com o porcentual de gordura corporal, podendo, contudo, ser influenciado pelo sexo, idade e raça706. O diagnóstico de sobrepeso corresponde a um índice de massa corpórea > 25 e < 30 e de obesidade, índice de massa corpórea > 30. A obesidade é ainda subclassificada em obesidade grave e muito grave ou mórbida707, observada na tabela a seguir. Como o maior risco cardiovascular está relacionado à distribuição de gordura na região abdominal (obesidade central), o cálculo do índice de massa corpórea deve ser complementado com a medição da circunferência abdominal, que deve ser feita no ponto de intersecção da linha horizontal que passa sobre a borda da crista ilíaca ântero-superior com a linha médio-axilar706. Valores de maior risco são os > de 102cm para os homens e de 88cm para as mulheres705,706; porém, alterações metabólicas de risco podem ocorrer em homens com circunferência abdominal entre 94cm e 102cm, nos quais parece existir forte contribuição genética para o aparecimento de resistência à insulina705. Evidência nesse sentido é dada por estudo recente, que demonstrou, numa amostra de 185 homens sadios, não-fumantes, onde 80% daqueles com circunferência abdominal > 90cm e com triglicérides > 177mg/dl apresentavam a tríade metabólica aterogênica, caracterizada por hiperinsulinemia e concentrações elevadas de apoproteína B e partículas de LDL pequenas e densas (tipo B)708. Nesse estudo, também foram estudados 287 homens submetidos a angiografia coronariana para avaliação de dor retroesternal. Aqueles com circunferência abdominal e triglicérides nos limites acima tinham razão de probabilidade (OR) 3,6 vezes maior de apresentar lesões coronarianas com > 50% de obstrução708. Na tabela abaixo estão representados a classificação do índice de massa corpórea e o risco de co-morbidades, de acordo com a medida da circunferência abdominal707.
7.5.3 Avaliação do risco do obeso no pós-IAM - Dentro do contexto da avaliação de risco do paciente no pós-IAM, a contribuição da obesidade deve enfocar seu grau, as alterações relacionadas à síndrome plurimetabólica e a presença de co-morbidades correlatas.
A classificação do grau de obesidade é feita pelo cálculo do índice de massa corpórea e da medida da circunferência abdominal, como já mencionado. Vale salientar que risco elevado de doença cardiovascular existe mesmo naqueles com índice de massa corpórea normal e aumento da circunferência abdominal705,706. Outras variáveis de influência, componentes da síndrome plurimetabólica, incluem pré-hipertensão, dislipidemia, hiperinsulinemia e intolerância à glicose, com hipertensão arterial e diabetes mellitus tipo 2, como principais co-morbidades correlatas703,705,706.
Dois componentes da síndrome plurimetabólica devem ser destados na avaliação clínica desses pacientes: dislipidemia e intolerância à glicose. A dislipidemia é caracterizada por colesterol total e LDL-colesterol com valores normais a levemente aumentados (200mg/dl a 240mg/dl e 130mg/dl a 160mg/dl, respectivamente), HDL-colesterol diminuído (< 40mg/dl) e triglicérides elevados (> 150mg/dl)703,705,706,709. Esse perfil lipídico é denominado dislipidemia aterogênica, a qual se associa a partículas de LDL pequenas e densas (tipo B), com maior poder aterogênico7,15. Nas fases iniciais da resistência à insulina, a glicemia em jejum ainda é normal, mas a resposta a uma sobrecarga de glicose já pode ser anormal, sendo necessário, por isso, incluir na avaliação um teste de tolerância à glicose simplificado (glicemia em jejum e 2h após sobrecarga de 75g de glicose)694.
7.5.4 Tratamento - O tratamento da obesidade é um desafio, em virtude da complexidade de sua etiopatogenia ainda não totalmente esclarecida e que envolve aspectos genéticos, ambientais e comportamentais694,695. As bases do tratamento e da prevenção incluem dieta e exercício694,705,706.
Dieta - a dieta recomendada para a prevenção pós-IAM é a da American Heart Association705,709, com restrição calórica variável, de acordo com o índice de massa corpórea, ajustada para uma perda de 10% do peso em seis meses. Para índice de massa corpórea entre 25 e 27, a redução de 500 a 1.000 calorias por dia pode levar a uma perda de peso semanal de 454g a 908,4g706; para índice de massa corpórea mais elevado, uma redução de 1.000 a 1.500 calorias por dia pode acarretar perda de 908,4g a 1.806,8g por semana. Geralmente, após seis meses, o peso tende a se estabilizar, com tendência a se elevar caso não sejam tomadas medidas para manter o equilíbrio calórico. É nessa fase que o exercício regular e diário torna-se mais importante. Perda de peso adicional implica maior diminuição do valor energético total da dieta, aumento do exercício físico e maior ajuste comportamental706.
Para pacientes com síndrome metabólica, o controle da dislipidemia aterogênica requer redução dos carboidratos para 50% do valor energético total e aumento do consumo de gorduras para 35%705. O aumento da cota de gordura deve ser feito à base de gordura monoinsaturada, devendo o consumo de gordura saturada ser mantido em < 7% do valor energético total705.
Medicamentos - em pacientes mais resistentes à perda de peso, pode ser tentado o uso de orlistat694,695. Esse medicamento inibe a ação da lipase no intestino, dificultando a absorção das gorduras. Deve ser usado simultaneamente com dieta para otimizar seus efeitos e diminuir a possibilidade de diarréia ou perda de gordura intestinal sem controle esfincteriano. Outros medicamentos de ação central, como a fentermina e a sibutramina, estão, em princípio, contra-indicados em coronarianos, pelo seu potencial para o desenvolvimento de arritmias e hipertensão694.
Terapêutica invasiva - procedimentos cirúrgicos (cirurgia bariátrica) geralmente têm sido utilizados em pacientes com obesidade mórbida (índice de massa corpórea > 40), com mortalidade perioperatória de 0,2% a 1,3% e com complicações que oscilam entre 13% e 36%694,706. Assim, esses procedimentos estariam indicados em pacientes com obesidade grave (índice de massa corpórea > 40) ou pacientes com índice de massa corpórea > 35 e co-morbidade, nos quais foram esgotadas as tentativas de tratamento não-invasivo706.
7.6 - Sedentarismo
Fator de risco significativo para evento coronariano ou para novos eventos pós-IAM, é responsável direto pelo baixo condicionamento físico, pela redução do consumo de oxigênio e pela diminuição do tônus muscular, pelo aumento do peso corporal, pela elevação dos níveis de triglicérides e pela redução do HDL-colesterol, além de comprometer a auto-estima710.
A maioria dos fatores de risco é favoravelmente modificada pelo exercício físico. A hipertrigliceridemia e a hiperglicemia são reduzidas e se a ingestão calórica for mantida haverá redução de peso nos obesos. A resistência arterial periférica diminui com a conseqüente redução da pressão nos hipertensos. Há diminuição do tônus simpático e da tensão emocional, a atividade fibrinolítica aumenta, e a agregação plaquetária diminui, com melhoras na função endotelial. A atividade física aumenta a sensibilidade à insulina e reduz o risco de desenvolver diabetes mellitus não-dependente de insulina. A prática de exercícios promove ainda a elevação do HDL-colesterol711.
O combate ao sedentarismo deve contemplar programas individuais ou coletivos de incentivo à atividade física no cotidiano das pessoas, como caminhar para o trabalho, subir ou descer escadas, utilizar bicicleta como transporte para a escola ou o trabalho, saltar da condução dois pontos antes de casa, fazer trabalhos manuais, jardinagem, pinturas, consertos, etc. Sessões de exercícios regulares de, no mínimo, 40min, 5 a 6 vezes por semana, são recomendadas em academias ou substituídas por caminhadas no plano, procurando alcançar a marca de 100m/min, sempre sob recomendação médica. A prescrição de exercícios mais vigorosos, como natação, ginástica aeróbica ou prática de esportes individuais ou coletivos, prevê sempre a realização de um teste ergométrico prévio712.
7.6.1 Evidências - A prática regular de exercícios físicos vigorosos em pacientes após infarto do miocárdio demonstrou redução significativa do risco de morte cardiovascular e da mortalidade global35. Meta-análise de dez estudos clínicos randomizados em pacientes pós-IAM em programas de reabilitação demonstrou redução de 24% na mortalidade global e de 25% na cardiovascular. A recorrência de IAM não-fatal não foi afetada.
O treinamento físico produz melhora modesta do perfil lipídico. Uma meta-análise de 95 estudos, em sua maioria não-randomizados, concluiu que o exercício levou à redução de 6,3% do colesterol total, de 10,1% do LDL e de 13,3% da relação colesterol total/HDL. O HDL aumentou em 5%. Foi registrada, no entanto, redução da prevalência de fenótipo B de LDL pequenas e densas, talvez resultando daí seu maior benefício no que tange ao perfil lipídico.
7.7 - Fatores de risco indefinidos: reposição estrogênica, homocisteína e outros
7.7.1 Terapia de reposição hormonal - A terapia de reposição hormonal já foi recomendada como medida preventiva para doença cardiovascular, com base em estudos mecanísticos (benefícios sobre a disfunção endotelial e o perfil lipídico) e em estudos observacionais. Entretanto, resultados de ensaios randomizados recentes indicam que a terapia de reposição hormonal não é uma medida eficaz na prevenção secundária das doenças cardiovasculares, incluindo o IAM. O estudo HERS (Heart and Estrogen/Progestin Replacement Study)713 randomizou cerca de 2.700 mulheres pós-menopausa com antecedentes de doença coronariana para placebo ou associação de estrógeno-progestógeno. O objetivo primário era testar se a terapia de reposição hormonal reduziria a incidência de novos eventos coronarianos. Após seguimento de 4,1 anos, não houve benefício demonstrado, o mesmo acontecendo após a reanálise dos dados no HERS II (Heart and Estrogen/Progestin Replacement Study Follow-up)714, com 6,8 anos de seguimento. Dados do estudo de prevenção primária WHI (Women's Health Initiative)715, patrocinado pelo National Institutes of Health, demonstraram que a combinação estrógeno eqüino conjugado e progestógeno comparado com placebo, em mais de 16 mil mulheres pós-menopausa, aumentou o risco de novos eventos cardiovasculares. Após 5 anos de seguimento, houve aumento de 29% do risco de eventos coronarianos e de 41% do risco de eventos cerebrovasculares, além de aumento de 111% do risco de tromboembolismo pulmonar. O braço do estudo WHI que compara estrógeno com placebo foi recentemente suspenso em decorrência de efeitos adversos716.
Com base nesses estudos, não se recomenda o uso de terapia de reposição hormonal para mulheres pós-menopausa com o objetivo de reduzir eventos cardiovasculares, seja primária ou secundariamente
7.7.2 Antioxidantes - Os antioxidantes como intervenção na prevenção secundária da doença coronariana estiveram em voga há alguns anos e ainda têm seus adeptos. Os dados da pesquisa básica de que o LDL-oxidado é o principal agente da aterosclerose foram usados como argumento para a utilização de substâncias antioxidantes com vitamina E, vitamina C e betacaroteno. Na imprensa leiga, a propaganda ainda é muito forte na defesa dessas substâncias. Entretanto, dados de ensaios clínicos randomizados recentes demonstram que o efeito dos antioxidantes é neutro quando comparado ao do placebo. O estudo HPS717 randomizou 20.536 indivíduos com antecedentes de doença aterosclerótica ou diabetes em um desenho fatorial comparando o efeito da sinvastatina e de um "coquetel" de antioxidantes (betacaroteno e vitaminas E e C) ao placebo sobre a incidência de eventos cardiovasculares e morte total. Após cinco anos de seguimento, não houve diferença entre o grupo que usou os antioxidantes e o grupo placebo. Esses dados confirmam os achados de outros estudos randomizados GISSI-Prevenzione (Gruppo Italiano per lo Studio della Sopravvivenza nell'Infarto Miocardico)718, PPP (Primary Prevention Project)719 e HOPE720 , que demonstraram ausência de efeito dos antioxidantes sobre a incidência de eventos cardiovasculares.
Portanto, com base em ensaios randomizados recentes e metodologicamente sólidos, não se recomenda o uso de antioxidantes (vitaminas C, E e betacaroteno) para prevenção primária ou secundária de doença cardiovascular.
7.7.3 Homocisteína - A elevação sérica do aminoácido homocisteína está associada a risco de infarto do miocárdio, infarto cerebral, trombose venosa profunda e tromboembolismo pulmonar720-724. Causas raras de hiper-homocisteinemia (homocistinúrias) têm origem genética e padrão de herança recessiva, levando à doença cardiovascular em 50% dos indivíduos antes da idade de 30 anos. Entretanto, uma mutação (C ? T na posição na posição 677) do gene da enzima responsável pelo metabolismo da homocisteína (metilenotetraidrofolato reductase) diminui sua atividade e resulta em elevações moderadas (da ordem de 20%) de homocisteína. Essa mutação é relativamente comum, e pode afetar cerca de 10% da população). Meta-análise recente725;726 de estudos prospectivos, retrospectivos e genéticos, que analisaram a associação homocisteína e doença cardiovascular, concluiu que o incremento da concentração sérica de homocisteína da ordem de 25% está associado a aumento da incidência de doença coronariana e infarto cerebral entre 11% e 19%. Recentemente, um estudo randomizado727 com 3.600 pacientes não mostrou superioridade de alta dose de ácido fólico (2,5 mg) comparada com baixa dose (25 mg) na prevenção secundária de infarto cerebral, infarto do miocárdio e óbito. Embora essa associação esteja determinada, estudos randomizados nessa área ainda são escassos e com amostras pequenas.
7.7.4 Marcadores inflamatórios - A aterosclerose é uma doença inflamatória. Pesquisas recentes têm demonstrado que marcadores inflamatórios, como proteína C-reativa726,728,729, amilóide A, fibrinogênio, interleucina-6 e molécula de adesão intercelular tipo 1 (ICAM-1)729,estão elevados nas síndromes isquêmicas agudas. A proteína C-reativa é um reagente de fase aguda produzido no fígado em resposta a um estímulo inflamatório. Embora inespecífico, esse marcador é altamente sensível para detectar estados inflamatórios, além da maior simplicidade em ser medido, comparativamente a outros marcadores. Dados consistentes de estudos prospectivos demonstram que a proteína C-reativa é um marcador de risco independente e até superior ao LDL-colesterol na predição de eventos cardiovasculares. Substâncias que podem influir sobre o estado inflamatório e os níveis de proteína C-reativa incluem estatinas, aspirina e clopidogrel; entretanto, não existem estudos clínicos testando a hipótese de que o uso dessas substâncias em pessoas com proteína C-reativa elevada modificaria a incidência de eventos cardiovasculares.
O papel dos marcadores inflamatórios, em especial da proteína C-reativa, na prevenção secundária é limitado, uma vez que as medidas preventivas tradicionais após um primeiro evento cardiovascular se baseiam em evidências robustas e não diferem das eventuais recomendações para a redução da inflamação arterial hoje disponíveis, entre elas as estatinas e os antiplaquetários.
7.8 - Prescrição pós-hospitalar
A utilização de fármacos em pacientes sobreviventes de IAM envolve estratégias inerentes à própria existência do evento, mas dependerá também da extensão do dano miocárdio ou da realização ou não de angioplastia coronária com uso de stents, na fase aguda do evento.
7.8.1 Antiplaquetários Aspirina - estudos clínicos randomizados na fase pós-IAM demonstraram que a aspirina promove a redução da mortalidade vascular, do reinfarto não-fatal e do acidente vascular não-fatal, respectivamente, de 13%, 31% e 42%730. Uma meta-análise recente confirma esses fatos, com queda de 25% nas taxas de reinfarto e morte nesses pacientes731.
A dose recomendada é de 80 mg a 325 mg. É contra-indicada em pacientes com hipersensibilidade (reações alérgicas) a salicilatos, hemorragia digestiva e diátese hemorrágica, e é relativamente contra-indicada em pacientes com gastrite ou úlcera gastroduodenal prévia, devendo seu uso ser cauteloso e associado a ranitidina, omeprazol ou similar.
Outros antiplaquetários - os principais antiplaquetários utilizados, além da aspirina, são os derivados tienopiridínicos (ticlopidina e clopidogrel). Até o momento sua indicação clínica é alternativa, estando reservada à impossibilidade absoluta da utilização da aspirina, já que não existe nenhum estudo clínico na fase pós-IAM com supradesnível do segmento S-T a dar suporte a esse tipo de prática. Uma importante exceção a essa regra é a recomendação do uso do clopidogrel associado à aspirina nos pacientes submetidos a angioplastia coronariana primária com stents, por um período mínimo de 30 dias.
Outros antiplaquetários disponíveis em nosso meio são o triflusal e o trapidil, que poderiam ser alternativa à aspirina ou aos tienopiridínicos, embora não existam estudos importantes sobre seu emprego no contexto da fase pós-IAM.
7.8.2 Anticoagulantes orais - Estudos iniciais não demonstraram, de forma global, que os derivados cumarínicos associados à aspirina fossem superiores à aspirina isolada em relação à redução de eventos pós-IAM295. Mais recentemente, no entanto, essa associação demonstrou ser capaz de reduzir o desfecho composto de morte, reinfarto e acidente vascular encefálico732,733, entretanto às custas de aumentos significativos das taxas de complicações hemorrágicas não-fatais.
Por isso, não deve ser feita, atualmente, nenhuma recomendação rotineira sobre o uso de anticoagulantes orais no contexto pós-IAM. A utilização desses fármacos ficaria reservada para os casos em que a anticoagulação mais intensa é recomendada (extensos infartos de parede anterior, disfunção ventricular esquerda grave, trombo mural e fibrilação atrial) ou como alternativa a todos os tipos de antiplaquetários. Nesses casos, recomenda-se que seja alcançado valor de International Normalized Ratio (INR) entre 2 e 3.
Novos medicamentos anticoagulantes encontram-se em estudo. Entre eles destaca-se o ximelagatran, que é o primeiro de uma nova classe de inibidores diretos da trombina, administrado por via oral. Entre outras indicações, foi testado no estudo fase 2 ESTEEM (Oral Ximelagatran for Secondary Prophylaxis after Myocardial Infarction)734, e demonstrou ser mais eficaz que o placebo na redução de óbito, reinfarto não-fatal e isquemia recorrente quando associado à aspirina. São aguardados novos estudos, visto que parece não ser isento de complicações, principalmente na elevação das enzimas hepáticas.
7.8.3 Bloqueadores beta-adrenérgicos - Vários estudos clínicos e meta-análises realizadas em mais de 30 mil pacientes demonstraram, de forma inequívoca, a ação dos bloqueadores beta-adrenérgicos na redução dos eventos isquêmicos cardiovasculares, como a morte e o reinfarto após IAM. Esses estudos envolveram tanto drogas tradicionais, como propranolol, timolol e metoprolol735-737, como outras mais recentes, como carvedilol e bisoprolol307,738, com efeito predominante sobre os pacientes de médio e alto riscos em termos de isquemia residual e falência ventricular esquerda, com ou sem terapêuticas de reperfusão miocárdica.
Os betabloqueadores devem ser usados de forma indefinida em todos os pacientes com IAM, ressalvadas as contra-indicações absolutas ou relativas (na dependência de uma análise individual), como: freqüência cardíaca < 60 bpm, intervalo PR > 0,24 s, pressão sistólica < 100 mmHg, insuficiência cardíaca grave, bloqueio atrioventricular de 2º ou 3º graus, doença pulmonar obstrutiva crônica e doença arterial periférica.
7.8.4 Inibidores da enzima conversora da angiotensina e bloqueadores dos receptores AT1 - Existem fortes evidências, baseadas em estudos clínicos, de que os inibidores da enzima conversora da angiotensina são benéficos nos pacientes que sofreram IAM, desde que tenham apresentado disfunção ventricular esquerda atestada por falência clínica manifesta ou apenas por fração de ejeção ventricular esquerda < 40%332-334 ou infartos extensos, especialmente de parede anterior338. Esses fatos baseiam-se em seus efeitos de atenuação do remodelamento ventricular e as conseqüentes reduções da dilatação cardíaca reduzindo a mortalidade como um todo.
Há argumentos também para seu uso em todos os pacientes após IAM, em função de sua atuação antiisquêmica e antiaterosclerótica e da conseqüente diminuição da recorrência de eventos isquêmicos, já evidenciadas no estudo SAVE (Survival and Ventricular Enlargement)332 e, mais recentemente, de forma mais clara, no estudo HOPE, especialmente na população diabética344,347,739.
O uso rotineiro e por tempo indeterminado nos pacientes de maior risco, como portadores de IAM com disfunção do ventrículo esquerdo (fração de ejeção < 40%) ou localização na parede anterior, e na população diabética tem aceitação unânime. Ou, ressalvadas as contra-indicações, o uso em todos os pacientes, reavaliando-se em revisões periódicas sua relação custo-benefício, de acordo com recentes estudos347.
Em relação aos bloqueadores dos receptores AT1 da angiotensina II, o estudo VALIANT demonstrou claramente que podem ser alternativa ao emprego de inibidores da enzima conversora da angiotensina quando estes não puderem ser empregados, já que, nesse estudo, o valsartan mostrou-se capaz de reproduzir os benefícios alcançados com captopril em pacientes com disfunção ventricular pós-IAM369.
7.8.5 Hipolipemiantes - Estudos clínicos iniciados a partir de 3 a 20 meses após IAM689,740 em portadores de hipercolesterolemia evidenciaram, de forma inequívoca, reduções de eventos isquêmicos como morte e reinfarto não-fatal causadas pelo uso da pravastatina. Mais recentemente, um registro sueco utilizando estatinas logo após o IAM confirmou esses dados, sugerindo que o tratamento agressivo e precoce com agentes hipolipemiantes seria preferível nesses pacientes380.
Estudos clínicos com menor número de pacientes demonstram que a utilização de estatinas pode corrigir, em poucas semanas, a disfunção endotelial741, e que a retirada desses fármacos logo após um evento isquêmico agudo pode ser deletéria742.
A interpretação conjunta desses dados sugere mudança recente de paradigma, que aponta na direção do uso rotineiro e prolongado das estatinas, iniciando-se ainda na fase hospitalar, em portadores de IAM, baseando-se nas diretrizes de utilização desses medicamentos nas síndromes coronarianas isquêmicas agudas, ou seja, sempre quando o LDL-colesterol for > que 130mg/dl ou a critério do médico, quando o LDL-colesterol estiver entre 100mg/dl e 130 mg/dl. O estudo PROVE-IT381 demonstrou que, nos pacientes que sofreram síndrome coronária aguda recente (incluindo IAM), a terapia intensiva de redução lipídica com estatinas (LDL < 100mg) promoveu maior proteção contra morte ou eventos cardiovasculares maiores que o regime padrão.
Para que esses valores sejam analisados de forma correta, recomenda-se a verificação do perfil lipídico nas primeiras 24h da internação.
As evidências relacionadas com a redução dos níveis de triglicérides e do aumento dos valores de HDL-colesterol com fibratos são menos numerosas e expressivas. No entanto, dados recentes com a utilização do genfibrosil em pacientes portadores de hipertrigliceridemia no pós-IAM demonstraram redução da taxa de mortalidade de 24%690. O estudo BIP, que incluiu pacientes com níveis baixos de HDL-colesterol com ou sem aumentos de triglicérides, revelou redução das taxas de morte e IAM não-fatal de 7,3%, com o benefício predominando na população com níveis elevados de triglicérides.
Recentemente, nos Estados Unidos, o III Programa Nacional de Educação sobre o Colesterol passou a dar mais ênfase aos aspectos relacionados a triglicérides, HDL-colesterol, diabetes mellitus e síndrome metabólica, fenômenos freqüentemente interligados, ressaltando indiretamente o efeito dos fibratos na correção das dislipidemias não relacionadas com elevações de LDL-colesterol.
Passa-se, assim, a valorizar também as possibilidades de utilização de fibratos em situações especiais de dislipidemias nos pós-IAM, ou seja, quando os níveis de LDL-colesterol não estiverem > de 130 mg/dl e os triglicérides estiverem > de 200 mg/dl ou > de 150 mg/dl nos diabéticos, após dieta adequada. No caso, valores abaixo desses níveis deverão ser mantidos durante todo o tratamento.
7.8.6 Nitratos - Não existe evidência científica de que os nitratos interfiram no prognóstico dos pacientes após a fase aguda de um IAM, apesar de atuarem favoravelmente no trabalho cardíaco e na relação oferta/consumo de oxigênio, graças a suas ações na pré-carga, na pós-carga e no aumento do fluxo coronariano, principalmente nas áreas isquêmicas.
As principais indicações para sua utilização seriam a presença de angina ou isquemia miocárdica persistentes e a insuficiência cardíaca.
7.8.7 Antagonistas dos canais de cálcio - A evidência em relação a um possível benefício dos antagonistas de cálcio é muito menos consistente que a dos betabloqueadores. Estudos mais antigos com verapamil e diltiazem743;744 demonstraram que, além de promover vasodilatação coronária e periférica, atuam diminuindo o consumo de oxigênio miocárdico, sugerindo que esses fármacos poderiam reduzir as taxas de morte, angina recorrente e reinfarto, respectivamente, em pacientes com IAM com supradesnível e sem supradesnível do segmento ST, desde que usados em pacientes na ausência de insuficiência ventricular esquerda.
Em relação aos diidropiridínicos, também não existem estudos que comprovem claro benefício para os pacientes após infarto do miocárdio.
Assim, os antagonistas do cálcio não devem ser usados de rotina após IAM. Essas drogas devem ser utilizadas apenas em algumas situações. Por exemplo, como alternativa aos betabloqueadores quando os pacientes não puderem utilizá-los em decorrência de doença pulmonar obstrutiva crônica, broncoespasmo ou doença arterial periférica. Nesses casos, verapamil e diltiazem são os preferidos, até por terem ações parcialmente similares aos betabloqueadores.
Outras indicações seriam hipertensão arterial e angina não controladas com outras drogas, podendo ser utilizados em associação a outros fármacos antiisquêmicos.
7.8.8 Tratamento antiarrítmico - O benefício do uso rotineiro dos fármacos antiarrítmicos no pós-IAM ainda está para ser demonstrado.
A única droga com efeito promissor, e em determinadas situações, é a amiodarona107,745. Por exemplo, em pacientes com disfunção ventricular esquerda associada com arritmias ventriculares freqüentes e repetitivas, a droga pode promover a redução da morte provocada por arritmia cardíaca e a redução dos episódios de fibrilação ventricular108,109.
A amiodarona, portanto, pode ser usada com boa relação custo-benefício em pacientes com arritmias ventriculares complexas, como extra-sistolias freqüentes (> 10/hora), polimórficas, pareadas ou taquicardia ventricular sustentada e não-sustentada, especialmente quando associadas a disfunção ventricular. Deve-se ressaltar, no entanto, o cuidado na monitorização das doses e dos paraefeitos da medicação.
O sotalol seria uma alternativa menos eficaz ao uso da amiodarona.
Os pacientes de alto risco (fração de ejeção < 40%, taquicardia ventricular sustentada ou não-sustentada) deverão ser encaminhados ao estudo eletrofisiológico, já que estudos recentes comparando drogas, incluindo a amiodarona, com cardioversor-desfibrilador implantável, são favoráveis à utilização desses dispositivos746.
7.9 - Retorno às atividades profissionais e sexuais
A atividade sexual é um importante componente da qualidade de vida, tornando-se assunto extremamente relevante na discussão entre o paciente e o especialista. Pacientes cardiopatas tornam-se temerosos de, durante o ato sexual, desencadear evento isquêmico agudo, e, como conseqüência, praticam sexo com menor freqüência. Outro componente desse problema refere-se ao fato de que pacientes que procuram atendimento especializado em decorrência de disfunção erétil apresentam, com freqüência, fatores que levam à disfunção endotelial, tais como diabetes, hipertensão arterial, dislipidemia, doença aterosclerótica arterial e tabagismo, todos fatores de risco para a cardiopatia isquêmica747.
Estudos realizados com voluntários sadios, que tiveram atividade sexual monitorizada em laboratório, encontraram as seguintes alterações hemodinâmicas748: freqüência cardíaca máxima entre 140 bpm e 180 bpm; aumento médio da pressão arterial de 80/50 mmHg; aumento significativo da freqüência respiratória e do volume corrente, aproximando-se de valores compatíveis com exercício físico de grau moderado a intenso.
A percepção de um trabalho cardíaco aumentado e o risco associado com a relação sexual foram reafirmados pela observação de pacientes com angina estável, que, não raramente, se queixavam de dor anginosa durante ou imediatamente após o ato sexual.
A medida clínica do exercício físico é o MET (equivalente metabólico do consumo de oxigênio). A atividade sexual equivale a 2-3 METs durante a fase pré-orgásmica e a 3-4 METs durante o orgasmo, ou seja, corresponde a caminhar no plano a uma velocidade de 3 km/h a 6 km/h749.
O estudo Determinants of Myocardial Infarction Onset Study entrevistou 1.774 pacientes no período de uma semana após IAM, dos quais 858 eram sexualmente ativos750. Os seguintes achados foram observados: o risco relativo de IAM 2h após a relação sexual foi de 2,5. Não houve aumento do risco após esse intervalo. O risco foi reduzido em pacientes que faziam atividade física regular; o risco relativo de IAM após relação sexual foi similar em pacientes com história prévia de angina ou IAM e naqueles sem antecedentes cardiovasculares; somente 9% dos pacientes fizeram sexo nas 24h prévias ao IAM e apenas 3% no período de 2h anteriores ao evento. Como resultado, o aumento absoluto do risco foi pequeno, com a atividade sexual contribuindo para o surgimento do IAM em apenas 0,9% dos casos750.
Após IAM, aproximadamente 25% dos pacientes interrompem sua atividade sexual e outros 50% reduzem sua freqüência751. O nível de satisfação após o ato sexual é diminuído, independentemente de o paciente ser homem ou mulher752.
Estudo conduzido em Israel por Drory e cols., com 88 pacientes, avaliou a ocorrência de isquemia durante a relação sexual de homens após IAM. Todos os pacientes com isquemia durante o ato sexual (30% sob a forma de isquemia silenciosa) apresentaram isquemia ao teste ergométrico convencional. Pacientes sem isquemia ao teste ergométrico também não a apresentaram durante o coito753.
A literatura apresenta dados limitados e as recomendações são conflitantes no que tange ao reinício das atividades sexuais após IAM recente. Em 2000, o Princeton Consensus Panel sobre atividade sexual e risco cardíaco publicou recomendações sobre o retorno às atividades sexuais e o manejo da disfunção sexual em portadores de doença cardiovascular. Pacientes que apresentaram IAM não-complicado foram considerados de baixo risco. Tais pacientes devem ser encorajados a reassumir ou iniciar suas atividades sexuais em curto espaço de tempo. IAM recente (inferior a seis semanas) é classificado como de risco intermediário e necessita de avaliação cardiológica suplementar, com teste ergométrico e ecocardiografia para melhor definição do risco. Ainda nesse mesmo painel, foi definido alto risco para os pacientes com IAM há menos de duas semanas. Esses pacientes devem ser estabilizados com terapêutica apropriada inicialmente, antes da reavaliação adequada de seu risco real754.
Em pacientes estáveis, sem complicações, a atividade sexual com o(a) parceiro(a) habitual pode ser reiniciada em aproximadamente 7 a 10 dias195.
Aspecto de suma importância refere-se ao tratamento da disfunção sexual usando inibidores da fosfodiesterase-5, como sildenafil e seus derivados. Este medicamento possui duas importantes ações sobre o sistema cardiovascular: diminuir a pressão arterial e interagir com nitratos755. O sildenafil é uma droga vasodilatadora, que, portanto, reduz a resistência vascular sistêmica. Pode diminuir a pressão arterial sistólica ao redor de 8 mmHg756, efeito que não é potencializado pelo uso de anti-hipertensivos com propriedades vasodilatadoras, como a amlodipina757. Sildenafil dilata as artérias coronárias epicárdicas e, em portadores de doença coronariana, melhora a disfunção endotelial e inibe a ativação plaquetária758. Entre pacientes com isquemia induzida pelo exercício, sildenafil tem efeito benéfico intermediário entre o efeito do nitrato e o do placebo. Homens tratados com sildenafil e nitrato assumem risco significativo de hipotensão acentuada e síncope. É absolutamente contra-indicado o uso de nitrato, sob qualquer forma de apresentação, num período de 24h antes ou após o uso de sildenafil, mesmo que o paciente apresente dor precordial759. Esse intervalo pode ser ainda maior nos portadores de insuficiência hepática ou renal ou nos ususários de nitratos de longa duração.
Pacientes que estejam assintomáticos após IAM não-complicado podem, com razoável dose de certeza, retornar a suas atividades ao final da 2º semana pós-evento, embora os dados sejam limitados para guiar tal orientação195. O teste ergométrico deve ser sempre utilizado, desde que o paciente tenha condições para realizá-lo, com o objetivo de oferecer segurança ao paciente e ao cardiologista para a execução de atividades que requeiram algum esforço físico. Os impossibilitados de exercer esforço físico podem utilizar o estresse farmacológico associado a método com imagem (cintilografia ou ecocardiografia). Na pesquisa de isquemia silenciosa e distúrbios do ritmo cardíaco, a monitorização do ritmo pelo sistema Holter pode complementar as informações obtidas com o teste ergométrico.
8 - Reabilitação pós-hospitalar
8.1 - Prescrição de exercícios
Até os anos 60-70, recomendava-se repouso de três semanas aos pacientes que se recuperavam de IAM, baseando-se no pressuposto de que o repouso facilitaria o processo de cicatrização do miocárdio. Entretanto, observou-se que o repouso prolongado no leito resultava em alguns efeitos deletérios e que a atividade física promovia vantagens. Os principais efeitos nocivos do repouso prolongado no leito após IAM estão apresentados na tabela a seguir.
O exercício físico pode aumentar a capacidade da função cardiovascular e diminuir a demanda de oxigênio miocárdico para um determinado nível de atividade física.
A reabilitação na fase aguda do infarto objetiva reduzir os efeitos deletérios de prolongado repouso no leito, controlar as alterações psicológicas e reduzir a permanência hospitalar760.
Além disso, a longo prazo, o exercício pode ajudar a controlar o hábito de fumar, a hipertensão arterial, as dislipidemias, o diabetes mellitus, a obesidade e a tensão emocional. Há evidências de que o exercício regular, realizado por longos períodos, associado a uma abordagem multidisciplinar envolvendo intervenções psicológicas, dietéticas e farmacológicas, pode influenciar a prevenção da aterosclerose e a redução de eventos coronarianos761. Avaliação médica adequada, educação e orientação reduzem o risco potencial da atividade física mais intensa.
8.2 - Objetivos
O principal objetivo dos programas de reabilitação cardíaca é permitir aos cardiopatas retornar, o quanto antes, à vida produtiva e ativa, a despeito de possíveis limitações impostas pelo seu processo patológico, pelo maior período de tempo possível.
Poderiam ainda ser apresentados outros objetivos específicos: a) restaurar, em pacientes com doença cardiovascular, sua melhor condição fisiológica, social e laborativa; b) prevenir a progressão ou reverter o processo aterosclerótico nos pacientes coronariopatas; e c) reduzir a morbidade e a mortalidade cardiovasculares e melhorar os sintomas da angina do peito. Ou seja, aumentar a quantidade e a qualidade de vida com relação custo/efetividade conveniente.
8.3 - Fisiopatologia do exercício na cardiopatia isquêmica
As respostas e adaptações fisiológicas ao exercício físico estão contempladas no Consenso de Reabilitação Cardíaca da Sociedade Brasileira de Cardiologia762. Após IAM, a capacidade funcional dos pacientes pode ser limitada por angina ou disfunção ventricular esquerda. Nesses pacientes, programas de condicionamento físico resultam em melhora da capacidade funcional, além de redução da freqüência cardíaca, da pressão arterial sistólica e da concentração plasmática de catecolaminas em intensidades submáximas de exercício.
Após programas de treinamento, o consumo de oxigênio do miocárdio é menor a uma mesma intensidade de exercício e os pacientes podem tolerar intensidades maiores de esforço sem apresentar evidências de isquemia miocárdica.
Para muitos pacientes com isquemia induzida pelo esforço, o principal efeito do treinamento físico é a redução da demanda de oxigênio pelo miocárdio a uma determinada intensidade de esforço, não havendo evidência de que possa haver formação de circulação colateral. Entretanto, programas de longa duração, incluindo treinamento em intensidade elevada e intervenção dietética, podem melhorar o fluxo sanguíneo coronarino, efeito que pode estar associado à regressão da aterosclerose ou à melhora da função endotelial763.
8.4 - Indicações e contra-indicações, riscos e benefícios da reabilitação cardiovascular
O nível de limitação dos pacientes após infarto do miocárdio depende das complicações da fase aguda. A reabilitação cardíaca é indicada em todas as situações clínicas que caracterizam evolução estável. Seguem as contra-indicações para a reabilitação cardíaca na tabela seguinte.
As clássicas fases da reabilitação pós-infarto divididas em 1, 2 e 3 atualmente, por novos conceitos de estratificação de risco e manejo, vêm sendo denominadas fase hospitalar e fase ambulatorial764.
A reabilitação fase hospitalar são as atitudes de reabilitação tomadas durante o período compreendido entre o início do evento coronariano até a alta hospitalar. A reabilitação ambulatorial corresponde à reabilitação após a alta hospitalar.
8.5 - Teste ergométrico precoce pós-IAM
O teste ergométrico precoce, atenuado, está indicado como avaliação funcional pré-alta hospitalar no pós-IAM entre o 4º e o 10º dias do evento agudo em pacientes sem complicações graves. Suas principais finalidades encontram-se na tabela a seguir.765
Seguem as principais contra-indicações ao teste ergométrico precoce.
Os protocolos mais utilizados para esteira rolante são os de Naughton e Bruce modificado ou Sheffield, de baixas cargas iniciais, podendo progredir até cargas elevadas, sempre limitados pelos sintomas. O protocolo de rampa tem sido aplicado em nosso país em muitos centros e adapta-se muito bem ao objetivo da avaliação762. Utilizando-se o cicloergômetro, devem-se observar os mesmos princípios e cuidados referidos para o exame em tapete rolante. O teste cardiopulmonar também pode ser realizado na fase precoce pós-IAM, proporcionando dados de consumo direto de oxigênio, classificando a capacidade funcional com maior fidelidade e possibilitando, assim, a prescrição de exercícios com mais eficiência766.
Com base na evolução clínica da fase aguda no ecocardiograma, nos exames laboratoriais e nos resultados do teste ergométrico precoce, pode-se estratificar o risco desses pacientes para reabilitação cardíaca. A seguir está apresentada a estratificação do risco para a reabilitação cardíaca.
8.6 - Reabilitação ambulatorial
As atividades recomendadas e os exercícios preconizados são determinados com base na capacidade funcional, isto é, o consumo de oxigênio ou seu equivalente em METs atingido antes de surgirem sintomas, alterações hemodinâmicas e/ou alterações eletrocardiográficas no teste ergométrico.
Para pacientes de moderado a alto risco, recomenda-se que essa fase seja realizada dentro de um programa formal de reabilitação cardíaca supervisionado. Para pacientes de baixo risco, recomenda-se a caminhada com velocidade compatível com a capacidade funcional e com duração gradativamente crescente, começando com 10 a 15min e podendo chegar a 1h, de forma que a intensidade do esforço não exceda 70% a 80% da capacidade funcional determinada pelo teste ergométrico.
8.7 - Prescrição do exercício ambulatorial
A prescrição de exercício deve ser individualizada, com base nos princípios gerais já descritos.
Pacientes de baixo risco podem ser adaptados a níveis mais elevados de intensidade de atividade física em menor período de tempo.
Algum tipo de monitorização eletrocardiográfica pode ser necessário para pacientes que apresentem arritmias desencadeadas ou agravadas pelo esforço e limiar baixo de isquemia silenciosa. Na presença de isquemia, recomenda-se monitorização por 6 a 12 sessões, até que se estabeleça o nível de tolerância ao exercício.
Nesses casos, o nível de supervisão é normalmente diferenciado, em função da estratificação de risco, sendo considerada necessária para os pacientes de risco médio e de risco elevado. Pacientes de baixo risco, aptos a controlar adequadamente a quantidade e a intensidade do exercício, podem dar continuidade ao programa de reabilitação sem supervisão767.
8.8 - Intensidade da reabilitação na fase ambulatorial
A segurança de um programa de exercícios para pacientes pós-IAM depende, em grande parte, da intensidade prescrita.
A prescrição do exercício em detalhes encontra-se disponível no I Consenso Nacional de Reabilitação Cardiovascular (Fase Crônica)762.
8.9 - Situações especiais
Alguns subgrupos de coronariopatas (revascularizados e pós-angioplastia) vêm sendo progressivamente incorporados aos programas formais de reabilitação cardíaca, apresentando os mesmos benefícios fisiológicos e bases para prescrição do exercício físico discutidos anteriormente. Do ponto de vista prático, existem, contudo, algumas particularidades, que devem ser consideradas nessas situações específicas. Nos pacientes revascularizados, deve-se adequar os exercícios, em uma fase inicial, às condições da cicatrização cirúrgica do tórax e dos membros inferiores. Modificações significativas do comportamento tanto fisiológico como clínico ao exercício físico, como, por exemplo, sinais eletrocardiográficos de isquemia ou precordialgia em nível de esforço previamente tolerado, sinalizam possível oclusão de ponte e devem ser prontamente reavaliadas768.
A aderência a programa de atividade física por parte do paciente pós-angioplastia não parece alterar a taxa de reestenose, e a possibilidade de ser freqüentemente avaliado por um médico e de ter respostas fisiológicas e clínicas monitorizadas durante o exercício físico podem permitir rápida e objetiva identificação da presença de reestenose. Esses dois subgrupos, quando bem-sucedidos em seus procedimentos e se possuidores de teste ergométrico sem evidências de isquemia miocárdica, habitualmente demandam menor necessidade de programa de exercício supervisionado sob monitorização eletrocardiográfica.
Aceita-se que os pacientes com infarto de parede anterior não são mais sujeitos a efeitos deletérios do exercício que os pacientes com infarto em outras áreas do miocárdio769. Embora, no passado, tenha sido contra-indicado o exercício físico para pacientes com infarto prévio com disfunção ventricular esquerda, existem evidências de que esses pacientes não somente podem ingressar em programas de reabilitação cardíaca, como são os que mais auferem benefícios fisiológicos, notadamente da musculatura esquelética770.
A prescrição do exercício físico para o paciente após infarto com insuficiência cardíaca é basicamente semelhante àquela feita para os pacientes com boa função ventricular771.
Idealmente, a prescrição do exercício nesses pacientes pode ser mais bem quantificada a partir da determinação do limiar anaeróbio obtido por meio da ergoespirometria.
Em condições habituais, a observação clínica da presença de dispnéia induzida pelo esforço é útil para ajustes na prescrição de exercício físico nesses pacientes.
8.10 - Reabilitação em populações especiais
Pacientes idosos - embora a reabilitação cardíaca com prescrição de exercícios tenha seu valor comprovado no pós-IAM, pacientes idosos freqüentemente não têm sido incentivados a participar dos programas. Estudo sueco do Hospital Karolinska772, de Estocolmo, em pacientes com idade entre 65 e 84 anos, recuperados de infarto agudo, randomizados em dois grupos, demonstrou aumento da tolerância ao esforço após um período de 3 a 12 meses de exercícios, bem como melhora da qualidade de vida, da forma física, da auto-estima, e da sensação de bem-estar nos pacientes do grupo reabilitado em relação ao grupo controle. Pacientes idosos também devem ser submetidos a exercícios de força, além dos habituais aeróbios, que fortalecerão a musculatura e o tônus com conseqüente melhora do equilíbrio e do risco de quedas.
Diabetes mellitus - nesta doença com alta prevalência de isquemia silenciosa do miocárdio, mormente no pós-infarto, o treinamento regular tem sido também indicado como método não-farmacológico para diminuição da glicose sanguínea e melhora da tolerância à glicose. Como resultado, torna-se evidente a menor resistência à insulina, além da maior capacidade funcional773.
A prescrição do exercício para programas de condicionamento usualmente não difere daquela de pacientes não-diabéticos, a não ser que sejam classificados como grupos de risco, requerendo, então, programas supervisionados.
Deve-se ter cuidados especiais em portador de retinopatia progressiva (hemorragias e descolamento de retina), neuropatia periférica (traumatismo de extremidades insensíveis) e neuropatia autonômica (maior risco de arritmias), evitando-se a prescrição de exercícios de alta intensidade e recomendando-se o uso de calçados e proteção especiais. Levar em consideração também o uso de fármacos hipoglicemiantes orais e insulina em relação ao tempo de início do exercício e ao local de aplicação dos medicamentos (distante dos membros em exercício), no caso de diabetes tipo I.
Normalmente é mais prático ajustar metabolicamente esses pacientes quando o exercício é feito no período da manhã. Ainda nos portadores de diabetes insulino-dependente, recomenda-se a realização diária de exercícios, o que facilita o ajuste da dose.
Insuficiência cardíaca - pacientes com insuficiência cardíaca por disfunção sistólica podem apresentar acentuada redução da capacidade funcional. Alterações hemodinâmicas acompanham essa redução da capacidade funcional, com incompetência tanto cronotrópica como inotrópica, assim como a redução do fluxo sanguíneo para os músculos. As respostas ventilatórias também estão alteradas, resultando em aumento custo-energético para a ventilação.
A prescrição de exercícios deve ser baseada em testes preferencialmente cardiorrespiratórios, com medida direta do consumo de oxigênio. O teste dos 6min ou teste ergométrico clássico, com baixas cargas, pode ser utilizado onde não se dispõe de ergoespirometria.
Alterações da musculatura esquelética incluem acúmulo de lactato em cargas baixas, redução do tamanho mitocondrial e capacidade oxidativa, atrofia de fibras tipo I, apoptose e respostas metabólicas inapropriadas774. Nesses pacientes, o treinamento físico aumenta a capacidade funcional máxima e submáxima, e a magnitude desse aumento é similar e adicional àquela obtida com terapia farmacológica. O condicionamento físico também induz reversão parcial de alterações autonômicas e musculares esqueléticas. Finalmente, dados recentes indicam que programas de reabilitação de pacientes com miocardiopatia isquêmica resultam em importante aumento da sobrevida.
8.11 - Tipos de exercício
O exercício físico pode ser classificado quanto à mecânica muscular em dinâmico e estático. Exercícios dinâmicos envolvem contrações musculares repetidas contra baixa resistência e são bem representados por atividades rítmicas, como caminhar, correr, pedalar e nadar. Por outro lado, exercícios estáticos envolvem contrações musculares com poucas repetições contra resistência elevada. Atividades de força, como levantamento de peso, exemplificam as atividades estáticas.
Na prática, a maioria das formas de exercício inclui componentes estáticos e dinâmicos, habitualmente havendo predomínio de um sobre o outro.
Também é importante salientar que as respostas hemodinâmicas são diferentes em exercícios que utilizam predominantemente os membros superiores quando comparados àqueles que utilizam predominantemente os membros inferiores775. A tabela a seguir resume os valores de atividades físicas mais freqüentes e suas equivalências de gasto energético em METs.
Outra forma de classificação de exercício físico envolve o tipo de metabolismo energético predominantemente utilizado: aeróbio ou anaeróbio. Exercícios predominantemente aeróbios envolvem atividades de baixa intensidade e longa duração, enquanto exercícios predominantemente anaeróbios envolvem atividades de alta intensidade e curta duração. Grande parte da literatura que dá suporte ao uso do exercício físico na reabilitação de pacientes pós-infarto do miocárdio está baseada em estudos que utilizaram como forma de condicionamento físico exercícios dinâmicos, aeróbios, que utilizavam predominantemente os membros inferiores. Entretanto, a experiência atual indica que exercícios de componente estático com os membros superiores também devem ser incorporados aos programas de reabilitação, desde que utilizando intensidade baixa e número elevado de repetições.
8.12 - Atividade esportiva após o infarto
A decisão sobre a liberação para a atividade desportiva após IAM é baseada na avaliação clínica e nos resultados dos exames complementares, com destaque para a interpretação do resultado do teste ergométrico e para a estratificação do risco.
Pacientes de baixo risco poderão praticar alguns esportes competitivos leves de baixa demanda física tanto anaeróbia como aeróbia. Podem ser permitidos alguns esportes de maior demanda aeróbia após reavaliação individualizada, como marcha atlética, corridas de média distância e tênis em dupla. Os pacientes considerados de moderado e alto risco devem evitar os esportes competitivos. Esportes coletivos como voleibol modificado é recomendado apenas como recreação. Futebol e basquete não são recomendados. Esportes individuais como tênis e squash não são recomendados inicialmente776.
A prática de natação e hidroginástica merece alguns cuidados. Apesar de ideal para os obesos, pode gerar alguns problemas para o coronariano, como bradicardia reflexa vagal e arritmias complexas. O choque térmico causa espasmos arteriais e risco de hipotermia, que, para sua correção, provoca grande aumento do fluxo sanguíneo para a periferia. A temperatura da água deve estar entre 25ºC e 27ºC, ocorrendo diminuições da freqüência cardíaca de até um nas temperaturas entre 18ºC e 22ºC. A zona-alvo da freqüência cardíaca de treinamento deve ser reduzida em 10 batimentos, em decorrência de reflexo vagal de imersão da face. Pacientes infartados que não possuam prévio domínio da técnica natatória devem ser desaconselhados à prática da natação, sendo-lhes permitida hidroginástica.
Deve-se prestar atenção para as mínimas modificações nos sintomas e sinais ou alterações nos exames de reavaliação indicativas da progressão da doença aterosclerótica coronariana.
A reestratificação pode modificar o nível de risco, quantificando a outras possíveis atividades esportivas. Os pacientes com infarto prévio e submetidos a procedimentos de revascularização devem ser considerados de moderado e alto risco para fins de atividades esportivas, sendo-lhes indicadas reavaliações periódicas entre 6 e 12 meses.
Os pacientes, mesmo de baixo risco, devem ser desaconselhados a praticar atividades competitivas, notadamente até seis meses após o evento. Após esse período, não há evidências que apóiem a contra-indicação.
8.13 - Adesão aos programas de reabilitação
O sucesso de qualquer intervenção preventiva secundária está diretamente relacionado à aderência ao tratamento. Os índices de aderência aos programas de reabilitação cardíaca após IAM excedem a 80% nos três primeiros meses, caindo para 60% a 71% no 6º mês, para 60% aos 12 meses e para 30% a 40% entre o 2º e o 4º anos. A insistência do médico assistente e a integração da equipe multidisciplinar ao atendimento aos pacientes por meio de esclarecimento e controle dos vários fatores de risco têm demonstrado maior efetividade na adesão ao tratamento. Freqüentes dosagens do colesterol sanguíneo, levantamento de hábitos alimentares por meio de entrevistas e questionários, controle dietético e terapêutico da dislipidemia, e controle do tabagismo, da pressão arterial e do peso corporal ajudam a adesão ao tratamento.
8.14 - Conclusões
Aumento da capacidade funcional, redução de sintomas, benefício psicológico, auxílio no controle de fatores de risco, retorno mais precoce ao trabalho e aumento da sobrevivência justificam o emprego sistemático da reabilitação no tratamento do IAM, em todas as fases, considerando sua excelente relação custo/efetividade.
A orientação fundamental a ser dada pelo cardiologista a seu paciente é de que a reabilitação após o infarto não se limita a programas formais e sofisticados, mas à mudança do estilo de vida, abrangente em relação aos fatores de risco controláveis, e à marcada convivência com movimentos de qualquer espécie em relação às atividades cotidianas.
Referências
1. Kereiakes DJ, Weaver WD, Anderson JL, Feldman T, Gibler B, Aufderheide T, Williams DO, Martin LH, Anderson LC, Martin JS. Time delays in the diagnosis and treatment of acute myocardial infarction: a tale of eight cities. Report from the Pre-hospital Study Group and the Cincinnati Heart Project. Am Heart J 1990 Oct;120(4):773-80.
2. Lee TH, Weisberg MC, Brand DA, Rouan GW, Goldman L. Candidates for thrombolysis among emergency room patients with acute chest pain. Potential true- and false-positive rates. Ann Intern Med 1989 Jun 15;110(12):957-62.
3. Kannel WB, Cupples LA, D'Agostino RB. Sudden death risk in overt coronary heart disease: the Framingham Study. Am Heart J 1987 Mar;113(3):799-804.
4. Tunstall-Pedoe H, Kuulasmaa K, Amouyel P, Arveiler D, Rajakangas AM, Pajak A. Myocardial infarction and coronary deaths in the World Health Organization MONICA Project. Registration procedures, event rates, and case-fatality rates in 38 populations from 21 countries in four continents. Circulation 1994 Jul;90(1): 583-612.
5. Myerburg RJ, Castellanos A. Cardiac arrest and sudden death. In: Braunwald E, editor. Textbook of cardiovascular medicine. 6th ed. Philadelphia: W.B.Saunders; 2001. p. 890-923.
6. Timerman A, Feitosa GA. Síndromes coronárias agudas. Rio de Janeiro: Atheneu; 2003.
7. Educational strategies to prevent prehospital delay in patients at high risk for acute myocardial infarction: National Heart Attack Alert Program. Report of the National Institute of Health Publication. Bethesda: National Institute of Health Publication. 1997; Report No.: 97.
8. Kereiakes DJ, Gibler WB, Martin LH, Pieper KS, Anderson LC. Relative importance of emergency medical system transport and the prehospital electrocardiogram on reducing hospital time delay to therapy for acute myocardial infarction: a preliminary report from the Cincinnati Heart Project. Am Heart J 1992 Apr;123(4 Pt 1):835-40.
9. Prehospital thrombolytic therapy in patients with suspected acute myocardial infarction. The European Myocardial Infarction Project Group. N Engl J Med 1993 Aug 5;329(6):383-9.
10. Randomised trial of intravenous streptokinase, oral aspirin, both, or neither among 17,187 cases of suspected acute myocardial infarction: ISIS-2. ISIS-2 (Second International Study of Infarct Survival) Collaborative Group. Lancet 1988 Aug 13;2(8607):349-60.
11. Risenfors M, Herlitz J, Berg CH, Dellborg M, Gustavsson G, Gottfridsson C, Lomsky M, Swedberg K, Hjalmarsson A. Early treatment with thrombolysis and beta-blockade in suspected acute myocardial infarction: results from the TEAHAT Study. J Intern Med Suppl 1991;734:35-42.
12. MacMahon S, Collins R, Peto R, Koster RW, Yusuf S. Effects of prophylactic lidocaine in suspected acute myocardial infarction. An overview of results from the randomized, controlled trials. JAMA 1988 Oct 7;260(13):1910-6.
13. Reimer KA, Lowe JE, Rasmussen MM, Jennings RB. The wavefront phenomenon of ischemic cell death. 1. Myocardial infarct size vs duration of coronary occlusion in dogs. Circulation 1977 Nov;56(5):786-94.
14. Gurwitz JH, McLaughlin TJ, Willison DJ, Guadagnoli E, Hauptman PJ, Gao X, Soumerai SB. Delayed hospital presentation in patients who have had acute myocardial infarction. Ann Intern Med 1997 Apr 15;126(8):593-9.
15. Indications for fibrinolytic therapy in suspected acute myocardial infarction: collaborative overview of early mortality and major morbidity results from all randomised trials of more than 1000 patients. Fibrinolytic Therapy Trialists' (FTT) Collaborative Group. Lancet 1994 Feb 5;343(8893):311-22.
16. Boersma E, Maas AC, Deckers JW, Simoons ML. Early thrombolytic treatment in acute myocardial infarction: reappraisal of the golden hour. Lancet 1996 Sep 21; 348(9030):771-5.
17. Gibson CM. Time is myocardium and time is outcomes. Circulation 2001 Nov 27; 104(22):2632-4.
18. Pimenta L, Bassan R, Potsch A. Perfil das primeiras horas da fase pré-hospitalar no IAM: é possível reduzir o ? Arq Bras Cardiol 1992;59(Supl. II):111.
19. Bassan R. Atacando o dragão numa nova frente: o que podemos fazer para reduzir o tempo de atendimento do infarto agudo do miocárdio? Rev SOCERJ 1994; 7:102-5.
20. Weaver WD, Cerqueira M, Hallstrom AP, Litwin PE, Martin JS, Kudenchuk PJ, Eisenberg M. Prehospital-initiated vs hospital-initiated thrombolytic therapy. The Myocardial Infarction Triage and Intervention Trial. JAMA 1993 Sep 8; 270(10):1211-6.
21. Castaigne AD, Herve C, Duval-Moulin AM, Gaillard M, Dubois-Rande JL, Boesch C, Wolf M, Lellouche D, Jan F, Vernant P. Prehospital use of APSAC: results of a placebo-controlled study. Am J Cardiol 1989 Jul 5;64(2):30A-3A.
22. Schofer J, Buttner J, Geng G, Gutschmidt K, Herden HN, Mathey DG, Moecke HP, Polster P, Raftopoulo A, Sheehan FH. Prehospital thrombolysis in acute myocardial infarction. Am J Cardiol 1990 Dec 15;66(20):1429-33.
23. Roth A, Barbash GI, Hod H, Miller HI, Rath S, Modan M, Har-Zahav Y, Keren G, Bassan S, Kaplinsky E. Should thrombolytic therapy be administered in the mobile intensive care unit in patients with evolving myocardial infarction? A pilot study. J Am Coll Cardiol 1990 Apr;15(5):932-6.
24. Feasibility, safety, and efficacy of domiciliary thrombolysis by general practitioners: Grampian region early anistreplase trial. GREAT Group. BMJ 1992 Sep 5; 305(6853):548-53.
25. Morrow DA, Antman EM, Sayah A, Schuhwerk KC, Giugliano RP, deLemos JA, Waller M, Cohen SA, Rosenberg DG, Cutler SS, McCabe CH, Walls RM, Braunwald E. Evaluation of the time saved by prehospital initiation of reteplase for ST-elevation myocardial infarction: results of The Early Retavase-Thrombolysis in Myocardial Infarction (ER-TIMI) 19 trial. J Am Coll Cardiol 2002 Jul 3;40(1):71-7.
26. Morrison LJ, Verbeek PR, McDonald AC, Sawadsky BV, Cook DJ. Mortality and prehospital thrombolysis for acute myocardial infarction: A meta-analysis. JAMA 2000 May 24;283(20):2686-92.
27. Weaver WD, Simes RJ, Betriu A, Grines CL, Zijlstra F, Garcia E, Grinfeld L, Gibbons RJ, Ribeiro EE, DeWood MA, Ribichini F. Comparison of primary coronary angioplasty and intravenous thrombolytic therapy for acute myocardial infarction: a quantitative review. JAMA 1997 Dec 17;278(23):2093-8.
28. A clinical trial comparing primary coronary angioplasty with tissue plasminogen activator for acute myocardial infarction. The Global Use of Strategies to Open Occluded Coronary Arteries in Acute Coronary Syndromes (GUSTO IIb) Angioplasty Substudy Investigators. N Engl J Med 1997 Jun 5;336(23):1621-8.
29. Zijlstra F, Hoorntje JC, de Boer MJ, Reiffers S, Miedema K, Ottervanger JP, van'T Hof AW, Suryapranata H. Long-term benefit of primary angioplasty as compared with thrombolytic therapy for acute myocardial infarction. N Engl J Med 1999 Nov 4;341(19):1413-9.
30. Schomig A, Kastrati A, Dirschinger J, Mehilli J, Schricke U, Pache J, Martinoff S, Neumann FJ, Schwaiger M. Coronary stenting plus platelet glycoprotein IIb/IIIa blockade compared with tissue plasminogen activator in acute myocardial infarction. Stent versus Thrombolysis for Occluded Coronary Arteries in Patients with Acute Myocardial Infarction Study Investigators. N Engl J Med 2000 Aug 10;343(6):385-91.
31. Bonnefoy E, Lapostolle F, Leizorovicz A, Steg G, McFadden EP, Dubien PY, Cattan S, Boullenger E, Machecourt J, Lacroute JM, Cassagnes J, Dissait F, Touboul P. Primary angioplasty versus prehospital fibrinolysis in acute myocardial infarction: a randomised study. Lancet 2002 Sep 14;360(9336):825-9.
32. Zalenski RJ, Rydman RJ, McCarren M, Roberts RR, Jovanovic B, Das K, Mensah EK, Kampe LM. Feasibility of a rapid diagnostic protocol for an emergency department chest pain unit. Ann Emerg Med 1997 Jan;29(1):99-108.
33. Gibler WB, Kereiakes DJ, Dean EN, Martin L, Anderson L, Abbottsmith CW, Blanton J, Blanton D, Morris JA, Jr., Gibler CD. Prehospital diagnosis and treatment of acute myocardial infarction: a north-south perspective. The Cincinnati Heart Project and the Nashville Prehospital TPA Trial. Am Heart J 1991 Jan;121(1 Pt 1):1-11.
34. Van de WF, Ardissino D, Betriu A, Cokkinos DV, Falk E, Fox KA, Julian D, Lengyel M, Neumann FJ, Ruzyllo W, Thygesen C, Underwood SR, Vahanian A, Verheugt FW, Wijns W. Management of acute myocardial infarction in patients presenting with ST-segment elevation. The Task Force on the Management of Acute Myocardial Infarction of the European Society of Cardiology. Eur Heart J 2003 Jan;24(1):28-66.
35. Bertrand ME, Simoons ML, Fox KA, Wallentin LC, Hamm CW, McFadden E, De Feyter PJ, Specchia G, Ruzyllo W. Management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. Eur Heart J 2002 Dec;23(23):1809-40.
36. Braunwald E, Antman EM, Beasley JW, Califf RM, Cheitlin MD, Hochman JS, Jones RH, Kereiakes D, Kupersmith J, Levin TN, Pepine CJ, Schaeffer JW, Smith EE, III, Steward DE, Theroux P, et al. ACC/AHA 2002 guideline update for the management of patients with unstable angina and non-ST-segment elevation myocardial infarctionsummary article: a report of the American College of Cardiology/American Heart Association task force on practice guidelines (Committee on the Management of Patients With Unstable Angina). J Am Coll Cardiol 2002 Oct 2;40(7):1366-74.
37. Savonitto S, Ardissino D, Granger CB, Morando G, Prando MD, Mafrici A, Cavallini C, Melandri G, Thompson TD, Vahanian A, Ohman EM, Califf RM, Van de WF, Topol EJ. Prognostic value of the admission electrocardiogram in acute coronary syndromes. JAMA 1999 Feb 24;281(8):707-13.
38. Hillis LD, Forman S, Braunwald E. Risk stratification before thrombolytic therapy in patients with acute myocardial infarction. The Thrombolysis in Myocardial Infarction (TIMI) Phase II Co-Investigators. J Am Coll Cardiol 1990 Aug;16(2):313-5.
39. Morrow DA, Antman EM, Charlesworth A, Cairns R, Murphy SA, de Lemos JA, Giugliano RP, McCabe CH, Braunwald E. TIMI risk score for ST-elevation myocardial infarction: A convenient, bedside, clinical score for risk assessment at presentation: An intravenous nPA for treatment of infarcting myocardium early II trial substudy. Circulation 2000 Oct 24;102(17):2031-7.
40. Morrow DA, Antman EM, Parsons L, de Lemos JA, Cannon CP, Giugliano RP, McCabe CH, Barron HV, Braunwald E. Application of the TIMI risk score for ST-elevation MI in the National Registry of Myocardial Infarction 3. JAMA 2001 Sep 19;286(11):1356-9.
41. Nomenclature and criteria for diagnosis of ischemic heart disease. Report of the Joint International Society and Federation of Cardiology/World Health Organization task force on standardization of clinical nomenclature. Circulation 1979 Mar; 59(3):607-9.
42. Gillum RF, Fortmann SP, Prineas RJ, Kottke TE. International diagnostic criteria for acute myocardial infarction and acute stroke. Am Heart J 1984 Jul; 108(1):150-8.
43. Myocardial infarction redefineda consensus document of The Joint European Society of Cardiology/American College of Cardiology Committee for the redefinition of myocardial infarction. Eur Heart J 2000 Sep;21(18):1502-13.
44. Newby LK, Alpert JS, Ohman EM, Thygesen K, Califf RM. Changing the diagnosis of acute myocardial infarction: implications for practice and clinical investigations. Am Heart J 2002 Dec;144(6):957-80.
45. Koukkunen H, Penttila K, Kemppainen A, Penttila I, Halinen MO, Rantanen T, Pyorala K. Differences in the diagnosis of myocardial infarction by troponin T compared with clinical and epidemiologic criteria. Am J Cardiol 2001 Oct 1; 88(7):727-31.
46. Ferguson JL, Beckett GJ, Stoddart M, Walker SW, Fox KA. Myocardial infarction redefined: the new ACC/ESC definition, based on cardiac troponin, increases the apparent incidence of infarction. Heart 2002 Oct;88(4):343-7.
47. Adams JE, III, Abendschein DR, Jaffe AS. Biochemical markers of myocardial injury. Is MB creatine kinase the choice for the 1990s? Circulation 1993 Aug;88(2):750-63.
48. Wu AH. Creatine kinase, isoenzymes, and variants. In: Wu AH, editor. Cardiac markers.New Jersey: Human Press; 1998. p. 113-25.
49. Adams JE, III, Abendschein DR, Jaffe AS. Biochemical markers of myocardial injury. Is MB creatine kinase the choice for the 1990s? Circulation 1993 Aug; 88(2):750-63.
50. Panteghini M. Diagnostic application of CK-MB mass determination. Clin Chim Acta 1998 Apr 6;272(1):23-31.
51. Penttila K, Koukkunen H, Halinen M, Rantanen T, Pyorala K, Punnonen K, Penttila I. Myoglobin, creatine kinase MB isoforms and creatine kinase MB mass in early diagnosis of myocardial infarction in patients with acute chest pain. Clin Biochem 2002 Nov;35(8):647-53.
52. Plebani M, Zaninotto M. Diagnostic strategies in myocardial infarction using myoglobin measurement. Eur Heart J 1998 Nov;19 Suppl N:N12-N15.
53. de Winter RJ, Lijmer JG, Koster RW, Hoek FJ, Sanders GT. Diagnostic accuracy of myoglobin concentration for the early diagnosis of acute myocardial infarction. Ann Emerg Med 2000 Feb;35(2):113-20.
54. Mair J, Morandell D, Genser N, Lechleitner P, Dienstl F, Puschendorf B. Equivalent early sensitivities of myoglobin, creatine kinase MB mass, creatine kinase isoform ratios, and cardiac troponins I and T for acute myocardial infarction. Clin Chem 1995 Sep;41(9):1266-72.
55. Brady WJ, Perron AD, Martin ML, Beagle C, Aufderheide TP. Cause of ST segment abnormality in ED chest pain patients. Am J Emerg Med 2001 Jan;19(1):25-8.
56. Plebani M, Zaninotto M. Diagnostic strategies using myoglobin measurement in myocardial infarction. Clin Chim Acta 1998 Apr 6;272(1):69-77.
57. Bluestein B, Parsons G, Foster K. Increased concentrations of cardiac troponin I are equivalent to increased cardiac troponin T in identifying chest pain patients at short-term risk of myocardial infarction. Clin Chem 1998 Aug;44(8 Pt 1):1785-6.
58. Apple FS. Acute myocardial infarction and coronary reperfusion. Serum cardiac markers for the 1990s. Am J Clin Pathol 1992 Feb;97(2):217-26.
59. Jaffe AS, Ravkilde J, Roberts R, Naslund U, Apple FS, Galvani M, Katus H. It's time for a change to a troponin standard. Circulation 2000 Sep 12;102(11):1216-20.
60. Apple FS, Wu AH, Jaffe AS. European Society of Cardiology and American College of Cardiology guidelines for redefinition of myocardial infarction: how to use existing assays clinically and for clinical trials. Am Heart J 2002 Dec;144(6):981-6.
61. Stubbs P, Collinson P, Moseley D, Greenwood T, Noble M. Prognostic significance of admission troponin T concentrations in patients with myocardial infarction. Circulation 1996 Sep 15;94(6):1291-7.
62. Ohman EM, Armstrong PW, Christenson RH, Granger CB, Katus HA, Hamm CW, O'Hanesian MA, Wagner GS, Kleiman NS, Harrell FE, Jr., Califf RM, Topol EJ. Cardiac troponin T levels for risk stratification in acute myocardial ischemia. GUSTO IIA Investigators. N Engl J Med 1996 Oct 31;335(18):1333-41.
63. Giannitsis E, Lehrke S, Wiegand UK, Kurowski V, Muller-Bardorff M, Weidtmann B, Richardt G, Katus HA. Risk stratification in patients with inferior acute myocardial infarction treated by percutaneous coronary interventions: the role of admission troponin T. Circulation 2000 Oct 24;102(17):2038-44.
64. Matetzky S, Sharir T, Domingo M, Noc M, Chyu KY, Kaul S, Eigler N, Shah PK, Cercek B. Elevated troponin I level on admission is associated with adverse outcome of primary angioplasty in acute myocardial infarction. Circulation 2000 Oct 3; 102(14):1611-6.
65. Savonitto S, Granger CB, Ardissino D, Gardner L, Cavallini C, Galvani M, Ottani F, White HD, Armstrong PW, Ohman EM, Pieper KS, Califf RM, Topol EJ. The prognostic value of creatine kinase elevations extends across the whole spectrum of acute coronary syndromes. J Am Coll Cardiol 2002 Jan 2;39(1):22-9.
66. Gore JM, Roberts R, Ball SP, Montero A, Goldberg RJ, Dalen JE. Peak creatine kinase as a measure of effectiveness of thrombolytic therapy in acute myocardial infarction. Am J Cardiol 1987 Jun 1;59(15):1234-8.
67. Apple FS. Biochemical markers of thrombolytic success. IFCC Committee on Standardization of Markers of Cardiac Damage. Scand J Clin Lab Invest Suppl 1999; 230:60-6.
68. Crenshaw BS, Ward SR, Granger CB, Stebbins AL, Topol EJ, Califf RM. Atrial fibrillation in the setting of acute myocardial infarction: the GUSTO-I experience. Global Utilization of Streptokinase and TPA for Occluded Coronary Arteries. J Am Coll Cardiol 1997 Aug;30(2):406-13.
69. Newby KH, Thompson T, Stebbins A, Topol EJ, Califf RM, Natale A. Sustained ventricular arrhythmias in patients receiving thrombolytic therapy: incidence and outcomes. The GUSTO Investigators. Circulation 1998 Dec 8;98(23):2567-73.
70. Selker HP, Zalenski RJ, Antman EM, Aufderheide TP, Bernard SA, Bonow RO, Gibler WB, Hagen MD, Johnson P, Lau J, McNutt RA, Ornato J, Schwartz JS, Scott JD, Tunick PA, et al. An evaluation of technologies for identifying acute cardiac ischemia in the emergency department: a report from a National Heart Attack Alert Program Working Group. Ann Emerg Med 1997 Jan;29(1):13-87.
71. Jernberg T, Lindahl B, Wallentin L. ST-segment monitoring with continuous 12-lead ECG improves early risk stratification in patients with chest pain and ECG nondiagnostic of acute myocardial infarction. J Am Coll Cardiol 1999 Nov 1;34(5):1413-9.
72. Akkerhuis KM, Klootwijk PA, Lindeboom W, Umans VA, Meij S, Kint PP, Simoons ML. Recurrent ischaemia during continuous multilead ST-segment monitoring identifies patients with acute coronary syndromes at high risk of adverse cardiac events; meta-analysis of three studies involving 995 patients. Eur Heart J 2001 Nov;22(21):1997-2006.
73. Fesmire FM, Percy RF, Bardoner JB, Wharton DR, Calhoun FB. Usefulness of automated serial 12-lead ECG monitoring during the initial emergency department evaluation of patients with chest pain. Ann Emerg Med 1998 Jan;31(1):3-11.
74. Bassan R, Pimenta L, Timerman A. I Diretriz da Sociedade Brasileira sobre Dor Torácica na Sala de Emergência. Arq Bras Cardiol 2004;79(Supl II):1.
75. Drew BJ, Krucoff MW. Multilead ST-segment monitoring in patients with acute coronary syndromes: a consensus statement for healthcare professionals. ST- Segment Monitoring Practice Guideline International Working Group. Am J Crit Care 1999 Nov;8(6):372-86.
76. Langer A, Krucoff MW, Klootwijk P, Simoons ML, Granger CB, Barr A, Califf RM, Armstrong PW. Prognostic significance of ST segment shift early after resolution of ST elevation in patients with myocardial infarction treated with thrombolytic therapy: the GUSTO-I ST Segment Monitoring Substudy. J Am Coll Cardiol 1998 Mar 15;31(4):783-9.
77. de Lemos JA, Braunwald E. ST segment resolution as a tool for assessing the efficacy of reperfusion therapy. J Am Coll Cardiol 2001 Nov 1;38(5):1283-94.
78. de Lemos JA, Antman EM, Giugliano RP, Morrow DA, McCabe CH, Cutler SS, Charlesworth A, Schroder R, Braunwald E. Comparison of a 60- versus 90-minute determination of ST-segment resolution after thrombolytic therapy for acute myocardial infarction. In TIME-II Investigators. Intravenous nPA for Treatment of Infarcting Myocardium Early-II. Am J Cardiol 2000 Dec 1;86(11):1235-7, A5.
79. Johanson P, Jernberg T, Gunnarsson G, Lindahl B, Wallentin L, Dellborg M. Prognostic value of ST-segment resolution-when and what to measure. Eur Heart J 2003 Feb;24(4):337-45.
80. Schroder R, Zeymer U, Wegscheider K, Neuhaus KL. Comparison of the predictive value of ST segment elevation resolution at 90 and 180 min after start of streptokinase in acute myocardial infarction. A substudy of the hirudin for improvement of thrombolysis (HIT)-4 study. Eur Heart J 1999 Nov;20(21):1563-71.
81. de Lemos JA, Morrow DA, Gibson CM, Murphy SA, Rifai N, Tanasijevic M, Giugliano RP, Schuhwerk KC, McCabe CH, Cannon CP, Antman EM, Braunwald E. Early noninvasive detection of failed epicardial reperfusion after fibrinolytic therapy. Am J Cardiol 2001 Aug 15;88(4):353-8.
82. Patton JA, Funk M. Survey of use of ST-segment monitoring in patients with acute coronary syndromes. Am J Crit Care 2001 Jan;10(1):23-32.
83. El-Sherif NI, Turrito G. High -resolution eletrocardiography. Armonk: Futura; 1992.
84. Feitosa GA, Scavanacca MI, Brito FS, Maia Ieal. Diretrizes para Avaliação e Tratamento de Pacientes com Arritmias Cardíacas. Arq Bras Cardiol 2002; 79(suppl.5):1-50.
85. A Pratical Guide to the Use of the High-Resolution Eletrocardiogram. Armonk: Futura; 2002.
86. Breithardt G, Cain ME, el Sherif N, Flowers NC, Hombach V, Janse M, Simson MB, Steinbeck G. Standards for analysis of ventricular late potentials using high-resolution or signal-averaged electrocardiography: a statement by a task force committee of the European Society of Cardiology, the American Heart Association, and the American College of Cardiology. J Am Coll Cardiol 1991 Apr;17(5):999-1006.
87. Signal-averaged electrocardiography. J Am Coll Cardiol 1996 Jan;27(1):238-49.
88. Huikuri HV, Tapanainen JM, Lindgren K, Raatikainen P, Makikallio TH, Juhani Airaksinen KE, Myerburg RJ. Prediction of sudden cardiac death after myocardial infarction in the beta-blocking era. J Am Coll Cardiol 2003 Aug 20;42(4):652-8.
89. Coronary artery surgery study (CASS): a randomized trial of coronary artery bypass surgery. Survival data. Circulation 1983 Nov;68(5):939-50.
90. Crawford MH, Bernstein SJ, Deedwania PC, DiMarco JP, Ferrick KJ, Garson A, Jr., Green LA, Greene HL, Silka MJ, Stone PH, Tracy CM, Gibbons RJ, Alpert JS, Eagle KA, Gardner TJ, et al. ACC/AHA Guidelines for Ambulatory Electrocardiography. A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Committee to Revise the Guidelines for Ambulatory Electrocardiography). Developed in collaboration with the North American Society for Pacing and Electrophysiology. J Am Coll Cardiol 1999 Sep;34(3):912-48.
91. Schwartz PJ, Billman GE, Stone HL. Autonomic mechanisms in ventricular fibrillation induced by myocardial ischemia during exercise in dogs with healed myocardial infarction. An experimental preparation for sudden cardiac death. Circulation 1984 Apr;69(4):790-800.
92. Chiang BN, Perlman LV, Ostrander LD Jr., Epstein FH. Relationship of premature systoles to coronary heart disease and sudden death in the Tecumseh epidemiologic study. Ann Intern Med 1969 Jun;70(6):1159-66.
93. Prognostic importance of premature beats following myocardial infarction. Experience in the coronary drug project. JAMA 1973 Mar 5;223(10):1116-24.
94. Ruberman W, Weinblatt E, Goldberg JD, Frank CW, Shapiro S. Ventricular premature beats and mortality after myocardial infarction. N Engl J Med 1977 Oct 6; 297(14):750-7.
95. Bigger JT Jr., Fleiss JL, Kleiger R, Miller JP, Rolnitzky LM. The relationships among ventricular arrhythmias, left ventricular dysfunction, and mortality in the 2 years after myocardial infarction. Circulation 1984 Feb;69(2):250-8.
96. Hallstrom AP, Bigger JT Jr., Roden D, Friedman L, Akiyama T, Richardson DW, Rogers WJ, Waldo AL, Pratt CM, Capone RJ,. Prognostic significance of ventricular premature depolarizations measured 1 year after myocardial infarction in patients with early postinfarction asymptomatic ventricular arrhythmia. J Am Coll Cardiol 1992 Aug;20(2):259-64.
97. Gomes JA, Winters SL, Ip J, Tepper D, Kjellgren O. Identification of patients with high risk of arrhythmic mortality. Role of ambulatory monitoring, signal-averaged ECG, and heart rate variability. Cardiol Clin 1993 Feb;11(1):55-63.
98. Schulze RA Jr., Strauss HW, Pitt B. Sudden death in the year following myocardial infarction. Relation to ventricular premature contractions in the late hospitals phase and left ventricular ejection fraction. Am J Med 1977 Feb;62(2):192-9.
99. Risk stratification and survival after myocardial infarction. N Engl J Med 1983 Aug 11;309(6):331-6.
100. Kostis JB, Byington R, Friedman LM, Goldstein S, Furberg C. Prognostic significance of ventricular ectopic activity in survivors of acute myocardial infarction. J Am Coll Cardiol 1987 Aug;10(2):231-42.
101. Moss AJ, Davis HT, DeCamilla J, Bayer LW. Ventricular ectopic beats and their relation to sudden and nonsudden cardiac death after myocardial infarction. Circulation 1979 Nov;60(5):998-1003.
102. Myerburg RJ, Kessler KM. Ventricular fibrillation. In: Kastor JA, editor. Arrhythmias.Phyladelphia: WB Saunders; 1994. p. 395-420.
103. Maggioni AP, Zuanetti G, Franzosi MG, Rovelli F, Santoro E, Staszewsky L, Tavazzi L, Tognoni G. Prevalence and prognostic significance of ventricular arrhythmias after acute myocardial infarction in the fibrinolytic era. GISSI-2 results. Circulation 1993 Feb;87(2):312-22.
104. Sandrone G, Mortara A, Torzillo D, La Rovere MT, Malliani A, Lombardi F. Effects of beta blockers (atenolol or metoprolol) on heart rate variability after acute myocardial infarction. Am J Cardiol 1994 Aug 15;74(4):340-5.
105. Preliminary report: effect of encainide and flecainide on mortality in a randomized trial of arrhythmia suppression after myocardial infarction. The Cardiac Arrhythmia Suppression Trial (CAST) Investigators. N Engl J Med 1989 Aug 10;321(6): 406-12.
106. Waldo AL, Camm AJ, deRuyter H, Friedman PL, MacNeil DJ, Pauls JF, Pitt B, Pratt CM, Schwartz PJ, Veltri EP. Effect of d-sotalol on mortality in patients with left ventricular dysfunction after recent and remote myocardial infarction. The SWORD Investigators. Survival With Oral d-Sotalol. Lancet 1996 Jul 6;348(9019):7-12.
107. Ceremuzynski L, Kleczar E, Krzeminska-Pakula M, Kuch J, Nartowicz E, Smielak-Korombel J, Dyduszynski A, Maciejewicz J, Zaleska T, Lazarczyk-Kedzia E. Effect of amiodarone on mortality after myocardial infarction: a double-blind, placebo-controlled, pilot study. J Am Coll Cardiol 1992 Nov 1;20(5):1056-62.
108. Julian DG, Camm AJ, Frangin G, Janse MJ, Munoz A, Schwartz PJ, Simon P. Randomised trial of effect of amiodarone on mortality in patients with left-ventricular dysfunction after recent myocardial infarction: EMIAT. European Myocardial Infarct Amiodarone Trial Investigators. Lancet 1997 Mar 8;349(9053):667-74.
109. Cairns JA, Connolly SJ, Roberts R, Gent M. Randomised trial of outcome after myocardial infarction in patients with frequent or repetitive ventricular premature depolarisations: CAMIAT. Canadian Amiodarone Myocardial Infarction Arrhythmia Trial Investigators. Lancet 1997 Mar 8;349(9053):675-82.
110. Moss AJ, DeCamilla J, Mietlowski W, Greene WA, Goldstein S, Locksley R. Prognostic grading and significance of ventricular premature beats after recovery from myocardial infarction. Circulation 1975 Dec;52(6 Suppl):III204-III210.
111. Bigger JT Jr, Fleiss JL, Rolnitzky LM, Steinman RC. Frequency domain measures of heart period variability to assess risk late after myocardial infarction. J Am Coll Cardiol 1993 Mar 1;21(3):729-36.
112. Gottlieb SO, Weisfeldt ML, Ouyang P, Mellits ED, Gerstenblith G. Silent ischemia as a marker for early unfavorable outcomes in patients with unstable angina. N Engl J Med 1986 May 8;314(19):1214-9.
113. Gottlieb SO, Weisfeldt ML, Ouyang P, Mellits ED, Gerstenblith G. Silent ischemia predicts infarction and death during 2 year follow-up of unstable angina. J Am Coll Cardiol 1987 Oct;10(4):756-60.
114. Quyyumi AA, Panza JA, Diodati JG, Callahan TS, Bonow RO, Epstein SE. Prognostic implications of myocardial ischemia during daily life in low risk patients with coronary artery disease. J Am Coll Cardiol 1993 Mar 1;21(3):700-8.
115. Tzivoni D, Weisz G, Gavish A, Zin D, Keren A, Stern S. Comparison of mortality and myocardial infarction rates in stable angina pectoris with and without ischemic episodes during daily activities. Am J Cardiol 1989 Feb 1;63(5):273-6.
116. Yeung AC, Barry J, Orav J, Bonassin E, Raby KE, Selwyn AP. Effects of asymptomatic ischemia on long-term prognosis in chronic stable coronary disease. Circulation 1991 May;83(5):1598-604.
117. Deedwania PC, Carbajal EV. Silent ischemia during daily life is an independent predictor of mortality in stable angina. Circulation 1990 Mar;81(3):748-56.
118. Deedwania PC, Carbajal EV. Usefulness of ambulatory silent myocardial ischemia added to the prognostic value of exercise test parameters in predicting risk of cardiac death in patients with stable angina pectoris and exercise-induced myocardial ischemia. Am J Cardiol 1991 Nov 15;68(13):1279-86.
119. Rocco MB, Nabel EG, Campbell S, Goldman L, Barry J, Mead K, Selwyn AP. Prognostic importance of myocardial ischemia detected by ambulatory monitoring in patients with stable coronary artery disease. Circulation 1988 Oct;78(4):877-84.
120. Gottlieb SO, Gottlieb SH, Achuff SC, Baumgardner R, Mellits ED, Weisfeldt ML, Gerstenblith G. Silent ischemia on Holter monitoring predicts mortality in high-risk postinfarction patients. JAMA 1988 Feb 19;259(7):1030-5.
121. Killip T, III, Kimball JT. Treatment of myocardial infarction in a coronary care unit. A two year experience with 250 patients. Am J Cardiol 1967 Oct;20(4):457-64.
122. Stevenson R, Ranjadayalan K, Wilkinson P, Marchant B, Timmis AD. Assessment of Holter ST monitoring for risk stratification in patients with acute myocardial infarction treated by thrombolysis. Br Heart J 1993 Sep;70(3):233-40.
123. Bonaduce D, Petretta M, Lanzillo T, Vitagliano G, Bianchi V, Conforti G, Morgano G, Arrichiello P. Prevalence and prognostic significance of silent myocardial ischaemia detected by exercise test and continuous ECG monitoring after acute myocardial infarction. Eur Heart J 1991 Feb;12(2):186-93.
124. Chandra NC, Ouyang P, Abell RT, Gottlieb SO. Assessment of early post-infarction ischemia: correlation between ambulatory electrocardiographic monitoring and exercise treadmill testing. Am J Med 1993 Oct;95(4):371-6.
125. Gill JB, Cairns JA, Roberts RS, Costantini L, Sealey BJ, Fallen EF, Tomlinson CW, Gent M. Prognostic importance of myocardial ischemia detected by ambulatory monitoring early after acute myocardial infarction. N Engl J Med 1996 Jan 11;334(2):65-70.
126. Farrell TG, Paul V, Cripps TR, Malik M, Bennett ED, Ward D, Camm AJ. Baroreflex sensitivity and electrophysiological correlates in patients after acute myocardial infarction. Circulation 1991 Mar;83(3):945-52.
127. Schwartz PJ, Vanoli E, Stramba-Badiale M, De Ferrari GM, Billman GE, Foreman RD. Autonomic mechanisms and sudden death. New insights from analysis of baroreceptor reflexes in conscious dogs with and without a myocardial infarction. Circulation 1988 Oct;78(4):969-79.
128. Kleiger RE, Miller JP, Bigger JT Jr., Moss AJ. Decreased heart rate variability and its association with increased mortality after acute myocardial infarction. Am J Cardiol 1987 Feb 1;59(4):256-62.
129. Pagani M, Lombardi F, Guzzetti S, Sandrone G, Rimoldi O, Malfatto G, Cerutti S, Malliani A. Power spectral density of heart rate variability as an index of sympatho-vagal interaction in normal and hypertensive subjects. J Hypertens Suppl 1984 Dec;2(3):S383-S385.
130. Heart rate variability: standards of measurement, physiological interpretation and clinical use. Task Force of the European Society of Cardiology and the North American Society of Pacing and Electrophysiology. Circulation 1996 Mar 1; 93(5):1043-65.
131. Casolo G, Balli E, Taddei T, Amuhasi J, Gori C. Decreased spontaneous heart rate variability in congestive heart failure. Am J Cardiol 1989 Nov 15;64(18):1162-7.
132. Bigger JT Jr., Fleiss JL, Steinman RC, Rolnitzky LM, Kleiger RE, Rottman JN. Correlations among time and frequency domain measures of heart period variability two weeks after acute myocardial infarction. Am J Cardiol 1992 Apr 1;69(9):891-8.
133. Farrell TG, Bashir Y, Cripps T, Malik M, Poloniecki J, Bennett ED, Ward DE, Camm AJ. Risk stratification for arrhythmic events in postinfarction patients based on heart rate variability, ambulatory electrocardiographic variables and the signal-averaged electrocardiogram. J Am Coll Cardiol 1991 Sep;18(3):687-97.
134. Tavazzi L, Volpi A. Remarks about postinfarction prognosis in light of the experience with the Gruppo Italiano per lo Studio della Sopravvivenza nell' Infarto Miocardico (GISSI) trials. Circulation 1997 Mar 4;95(5):1341-5.
135. Buxton AE, Lee KL, DiCarlo L, Gold MR, Greer GS, Prystowsky EN, O'Toole MF, Tang A, Fisher JD, Coromilas J, Talajic M, Hafley G. Electrophysiologic testing to identify patients with coronary artery disease who are at risk for sudden death. Multicenter Unsustained Tachycardia Trial Investigators. N Engl J Med 2000 Jun 29;342(26):1937-45.
136. Brugada P, Wellens F, Andries E. A prophylactic implantable cardioverter-defibrillator? Am J Cardiol 1996 Sep 12;78(5A):128-33.
137. Berthe C, Pierard LA, Hiernaux M, Trotteur G, Lempereur P, Carlier J, Kulbertus HE. Predicting the extent and location of coronary artery disease in acute myocardial infarction by echocardiography during dobutamine infusion. Am J Cardiol 1986 Dec 1;58(13):1167-72.
138. Horowitz RS, Morganroth J, Parrotto C, Chen CC, Soffer J, Pauletto FJ. Immediate diagnosis of acute myocardial infarction by two-dimensional echocardiography. Circulation 1982 Feb;65(2):323-9.
139. Hauser AM, Gangadharan V, Ramos RG, Gordon S, Timmis GC. Sequence of mechanical, electrocardiographic and clinical effects of repeated coronary artery occlusion in human beings: echocardiographic observations during coronary angioplasty. J Am Coll Cardiol 1985 Feb;5(2 Pt 1):193-7.
140. Volpi A, De Vita C, Franzosi MG, Geraci E, Maggioni AP, Mauri F, Negri E, Santoro E, Tavazzi L, Tognoni G. Determinants of 6-month mortality in survivors of myocardial infarction after thrombolysis. Results of the GISSI-2 data base. The Ad hoc Working Group of the Gruppo Italiano per lo Studio della Sopravvivenza nell'Infarto Miocardico (GISSI)-2 Data Base. Circulation 1993 Aug;88(2):416-29.
141. Picano E. Stress Echocardiography. 2 ed. Springer-Verlag; 1994.
142. Lopez-Sendon J, Gonzalez A, Lopez dS, Coma-Canella I, Roldan I, Dominguez F, Maqueda I, Martin JL. Diagnosis of subacute ventricular wall rupture after acute myocardial infarction: sensitivity and specificity of clinical, hemodynamic and echocardiographic criteria. J Am Coll Cardiol 1992 May;19(6):1145-53.
143. Pollak H, Diez W, Spiel R, Enenkel W, Mlczoch J. Early diagnosis of subacute free wall rupture complicating acute myocardial infarction. Eur Heart J 1993 May; 14(5):640-8.
144. Topaz O, Taylor AL. Interventricular septal rupture complicating acute myocardial infarction: from pathophysiologic features to the role of invasive and noninvasive diagnostic modalities in current management. Am J Med 1992 Dec;93(6):683-8.
145. Coma-Canella I, Gamallo C, Onsurbe PM, Jadraque LM. Anatomic findings in acute papillary muscle necrosis. Am Heart J 1989 Dec;118(6):1188-92.
146. Nishimura RA, Schaff HV, Shub C, Gersh BJ, Edwards WD, Tajik AJ. Papillary muscle rupture complicating acute myocardial infarction: analysis of 17 patients. Am J Cardiol 1983 Feb;51(3):373-7.
147. Rahimtoola SH. A perspective on the three large multicenter randomized clinical trials of coronary bypass surgery for chronic stable angina. Circulation 1985 Dec; 72(6 Pt 2):V123-V135.
148. Pierard LA, De Landsheere CM, Berthe C, Rigo P, Kulbertus HE. Identification of viable myocardium by echocardiography during dobutamine infusion in patients with myocardial infarction after thrombolytic therapy: comparison with positron emission tomography. J Am Coll Cardiol 1990 Apr;15(5):1021-31.
149. Poli A, Previtali M, Lanzarini L, Fetiveau R, Diotallevi P, Ferrario M, Mussini A, Specchia G, Montemartini C. Comparison of dobutamine stress echocardiography with dipyridamole stress echocardiography for detection of viable myocardium after myocardial infarction treated with thrombolysis. Heart 1996 Mar;75(3): 240-6.
150. Picano E, Marzullo P, Gigli G, Reisenhofer B, Parodi O, Distante A, L'Abbate A. Identification of viable myocardium by dipyridamole-induced improvement in regional left ventricular function assessed by echocardiography in myocardial infarction and comparison with thallium scintigraphy at rest. Am J Cardiol 1992 Sep 15;70(7):703-10.
151. Sicari R, Picano E, Landi P, Pingitore A, Bigi R, Coletta C, Heyman J, Casazza F, Previtali M, Mathias W Jr., Dodi C, Minardi G, Lowenstein J, Garyfallidis X, Cortigiani L, et al. Prognostic value of dobutamine-atropine stress echocardiography early after acute myocardial infarction. Echo Dobutamine International Cooperative (EDIC) Study. J Am Coll Cardiol 1997 Feb;29(2):254-60.
152. Picano E, Landi P, Bolognese L, Chiaranda G, Chiarella F, Seveso G, Sclavo MG, Gandolfo N, Previtali M, Orlandini A. Prognostic value of dipyridamole echocardiography early after uncomplicated myocardial infarction: a large-scale, multicenter trial. The EPIC Study Group. Am J Med 1993 Dec;95(6):608-18.
153. Picano E, Mathias W, Jr., Pingitore A, Bigi R, Previtali M. Safety and tolerability of dobutamine-atropine stress echocardiography: a prospective, multicentre study. Echo Dobutamine International Cooperative Study Group. Lancet 1994 Oct 29;344(8931):1190-2.
154. McCully RB, Roger VL, Mahoney DW, Karon BL, Oh JK, Miller FA Jr., Seward JB, Pellikka PA. Outcome after normal exercise echocardiography and predictors of subsequent cardiac events: follow-up of 1,325 patients. J Am Coll Cardiol 1998 Jan;31(1):144-9.
155. Gibbons RJ, Balady GJ, Beasley JW, Bricker JT, Duvernoy WF, Froelicher VF, Mark DB, Marwick TH, McCallister BD, Thompson PD Jr., Winters WL, Yanowitz FG, Ritchie JL, Gibbons RJ, Cheitlin MD, et al. ACC/AHA Guidelines for Exercise Testing. A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Committee on Exercise Testing). J Am Coll Cardiol 1997 Jul;30(1):260-311.
156. Crouse LJ, Cheirif J, Hanly DE, Kisslo JA, Labovitz AJ, Raichlen JS, Schutz RW, Shah PM, Smith MD. Opacification and border delineation improvement in patients with suboptimal endocardial border definition in routine echocardiography: results of the Phase III Albunex Multicenter Trial. J Am Coll Cardiol 1993 Nov 1;22(5):1494-500.
157. Porter TR, Xie F, Kricsfeld A, Chiou A, Dabestani A. Improved endocardial border resolution during dobutamine stress echocardiography with intravenous sonicated dextrose albumin. J Am Coll Cardiol 1994 May;23(6):1440-3.
158. Mathias W, Jr., Arruda AL, Andrade JL, Filho OC, Porter TR. Endocardial border delineation during dobutamine infusion using contrast echocardiography. Echocardiography 2002 Feb;19(2):109-14.
159. Choi KM, Kim RJ, Gubernikoff G, Vargas JD, Parker M, Judd RM. Transmural extent of acute myocardial infarction predicts long-term improvement in contractile function. Circulation 2001 Sep 4;104(10):1101-7.
160. Ito H, Iwakura K, Oh H, Masuyama T, Hori M, Higashino Y, Fujii K, Minamino T. Temporal changes in myocardial perfusion patterns in patients with reperfused anterior wall myocardial infarction. Their relation to myocardial viability. Circulation 1995 Feb 1;91(3):656-62.
161. Ito H, Okamura A, Iwakura K, Masuyama T, Hori M, Takiuchi S, Negoro S, Nakatsuchi Y, Taniyama Y, Higashino Y, Fujii K, Minamino T. Myocardial perfusion patterns related to thrombolysis in myocardial infarction perfusion grades after coronary angioplasty in patients with acute anterior wall myocardial infarction. Circulation 1996 Jun 1;93(11):1993-9.
162. Balcells E, Powers ER, Lepper W, Belcik T, Wei K, Ragosta M, Samady H, Lindner JR. Detection of myocardial viability by contrast echocardiography in acute infarction predicts recovery of resting function and contractile reserve. J Am Coll Cardiol 2003 Mar 5;41(5):827-33.
163. Ito H, Maruyama A, Iwakura K, Takiuchi S, Masuyama T, Hori M, Higashino Y, Fujii K, Minamino T. Clinical implications of the 'no reflow' phenomenon. A predictor of complications and left ventricular remodeling in reperfused anterior wall myocardial infarction. Circulation 1996 Jan 15;93(2):223-8.
164. Ito H, Tomooka T, Sakai N, Yu H, Higashino Y, Fujii K, Masuyama T, Kitabatake A, Minamino T. Lack of myocardial perfusion immediately after successful thrombolysis. A predictor of poor recovery of left ventricular function in anterior myocardial infarction. Circulation 1992 May;85(5):1699-705.
165. Ito H, Yu H, Tomooka T, Masuyama T, Aburaya M, Sakai N, Watada H, Hori M, Higashino Y, Fujii K,. Incidence and time course of left ventricular dilation in the early convalescent stage of reperfused anterior wall acute myocardial infarction. Am J Cardiol 1994 Mar 15;73(8):539-43.
166. Sbano. Avaliação de recuperação da função ventricular pela ecocardiografia contrastada por microbolhas Faculdade de Medicina da Universidade de São Paulo; 2002.
167. Caldas MA. Valor da ecocardiografia com perfusão na previsão de remodelamento ventricular esquerdo e função regional em repouso e sob estresse em pacientes com infarto agudo do miocárdio de parede anterior Faculdade de Medicina da Universidade de São Paulo; 2002.
168. Feigenbaum H. Echocardiography. 5th ed. Philadelphia: Lea & Febiger; 1994.
169. Alfieri RG, Duarte GM. Exercício e o coração. 2 ed. Rio de Janeiro: Cultura Médica; 1993.
170. Starling MR, Crawford MH, Kennedy GT, O'Rourke RA. Exercise testing early after myocardial infarction: predictive value for subsequent unstable angina and death. Am J Cardiol 1980 Dec 1;46(6):909-14.
171. Theroux P, Waters DD, Halphen C, Debaisieux JC, Mizgala HF. Prognostic value of exercise testing soon after myocardial infarction. N Engl J Med 1979 Aug 16;301(7):341-5.
172. Granath A, Sodermark T, Winge T, Volpe U, Zetterquist S. Early work load tests for evaluation of long-term prognosis of acute myocardial infarction. Br Heart J 1977 Jul;39(7):758-65.
173. Lindvall K, Erhardt LR, Lundman T, Rehnqvist N, Sjogren A. Early mobilization and discharge of patients with acute myocardial infarction. A prospective study using risk indicators and early exercise tests. Acta Med Scand 1979;206(3):169-75.
174. Morris SN, Phillips JF, Jordan JW, McHenry PL. Incidence and significance of decreases in systolic blood pressure during graded treadmill exercise testing. Am J Cardiol 1978 Feb;41(2):221-6.
175. Bruce RA, DeRouen T, Peterson DR, Irving JB, Chinn N, Blake B, Hofer V. Noninvasive predictors of sudden cardiac death in men with coronary heart disease. Predictive value of maximal stress testing. Am J Cardiol 1977 May 26;39(6):833-40.
176. Shaw LJ, Peterson ED, Kesler K, Hasselblad V, Califf RM. A metaanalysis of predischarge risk stratification after acute myocardial infarction with stress electrocardiographic, myocardial perfusion, and ventricular function imaging. Am J Cardiol 1996 Dec 15;78(12):1327-37.
177. Mark DB, Hlatky MA, Harrell FE, Jr., Lee KL, Califf RM, Pryor DB. Exercise treadmill score for predicting prognosis in coronary artery disease. Ann Intern Med 1987 Jun;106(6):793-800.
178. Iskandrian AS, Verani MS. Nuclear cardiac imaging: principles and applications. 2nd ed. Philadelphia: F.A.Davis Company; 1996.
179. Christian TF, Gibbons RJ. Myocardial perfusion imaging in myocardial infarction and unstable angina. Cardiol Clin 1994 May;12(2):247-60.
180. Imaging guidelines for nuclear cardiology procedures. American Society of Nuclear Cardiology. Instrumentation quality assurance and performance. J Nucl Cardiol 1996 May;3(3):G5-10.
181. Verani MS. Exercise and pharmacologic stress testing for prognosis after acute myocardial infarction. J Nucl Med 1994 Apr;35(4):716-20.
182. Beller GA. Radionuclide assessment of prognosis. In: Beller GA, editor. Clinical Nuclear Cardiology.Philadelphia: W.B.Saunders; 1995. p. 142-68.
183. Brush JE Jr., Brand DA, Acampora D, Chalmer B, Wackers FJ. Use of the initial electrocardiogram to predict in-hospital complications of acute myocardial infarction. N Engl J Med 1985 May 2;312(18):1137-41.
184. Bilodeau L, Theroux P, Gregoire J, Gagnon D, Arsenault A. Technetium-99m sestamibi tomography in patients with spontaneous chest pain: correlations with clinical, electrocardiographic and angiographic findings. J Am Coll Cardiol 1991 Dec;18(7):1684-91.
185. Varetto T, Cantalupi D, Altieri A, Orlandi C. Emergency room technetium-99m sestamibi imaging to rule out acute myocardial ischemic events in patients with nondiagnostic electrocardiograms. J Am Coll Cardiol 1993 Dec;22(7):1804-8.
186. Kontos MC, Jesse RL, Schmidt KL, Ornato JP, Tatum JL. Value of acute rest sestamibi perfusion imaging for evaluation of patients admitted to the emergency department with chest pain. J Am Coll Cardiol 1997 Oct;30(4):976-82.
187. Hilton TC, Thompson RC, Williams HJ, Saylors R, Fulmer H, Stowers SA. Technetium-99m sestamibi myocardial perfusion imaging in the emergency room evaluation of chest pain. J Am Coll Cardiol 1994 Apr;23(5):1016-22.
188. Madsen JK, Thomsen BL, Mellemgaard K, Hansen JF. Independent prognostic risk factors for patients referred because of suspected acute myocardial infarction without confirmed diagnosis. Prognosis after discharge in relation to medical history and non-invasive investigations. Eur Heart J 1988 Jun;9(6):610-8.
189. Stowers SA, Eisenstein EL, Th Wackers FJ, Berman DS, Blackshear JL, Jones AD Jr., Szymanski TJ Jr., Lam LC, Simons TA, Natale D, Paige KA, Wagner GS. An economic analysis of an aggressive diagnostic strategy with single photon emission computed tomography myocardial perfusion imaging and early exercise stress testing in emergency department patients who present with chest pain but nondiagnostic electrocardiograms: results from a randomized trial. Ann Emerg Med 2000 Jan;35(1):17-25.
190. Brown KA. Prognostic value of myocardial perfusion imaging: state of the art and new developments. J Nucl Cardiol 1996 Nov;3(6 Pt 1):516-37.
191. Mahmarian JJ. Risk assessment in acute coronary syndromes. In: Iskandrian AS, Verani MS, editors. Nuclear cardiac imaging: principles and applications. 3rd ed. Philadelphia: F.A.Davis Companhy; 2003. p. 207-43.
192. Gibson RS, Watson DD, Craddock GB, Crampton RS, Kaiser DL, Denny MJ, Beller GA. Prediction of cardiac events after uncomplicated myocardial infarction: a prospective study comparing predischarge exercise thallium-201 scintigraphy and coronary angiography. Circulation 1983 Aug;68(2):321-36.
193. Leppo JA, O'Brien J, Rothendler JA, Getchell JD, Lee VW. Dipyridamole-thallium-201 scintigraphy in the prediction of future cardiac events after acute myocardial infarction. N Engl J Med 1984 Apr 19;310(16):1014-8.
194. Zaret BL, Wackers FJ, Terrin ML, Forman SA, Williams DO, Knatterud GL, Braunwald E. Value of radionuclide rest and exercise left ventricular ejection fraction in assessing survival of patients after thrombolytic therapy for acute myocardial infarction: results of Thrombolysis in Myocardial Infarction (TIMI) phase II study. The TIMI Study Group. J Am Coll Cardiol 1995 Jul;26(1):73-9.
195. Ryan TJ, Antman EM, Brooks NH, Califf RM, Hillis LD, Hiratzka LF, Rapaport E, Riegel B, Russell RO, Smith EE, III, Weaver WD, Gibbons RJ, Alpert JS, Eagle KA, Gardner TJ, et al. 1999 update: ACC/AHA guidelines for the management of patients with acute myocardial infarction. A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Committee on Management of Acute Myocardial Infarction). J Am Coll Cardiol 1999 Sep;34(3):890-911.
196. L'Abbate A, Sambuceti G, Neglia D. Myocardial perfusion and coronary microcirculation: from pathophysiology to clinical application. J Nucl Cardiol 2002 May;9(3):328-37.
197. Dakik HA, Kleiman NS, Farmer JA, He ZX, Wendt JA, Pratt CM, Verani MS, Mahmarian JJ. Intensive medical therapy versus coronary angioplasty for suppression of myocardial ischemia in survivors of acute myocardial infarction: a prospective, randomized pilot study. Circulation 1998 Nov 10;98(19):2017-23.
198. Iskander SS, Pratt CM, Filipchuk NGea. Therapies for suppression of post-infarction myocardial ischemia. Preliminary results from the Adenosine Sestamibi Post-Infarction Evaluation Trial. Circulation 104[Suppl II], 455. 2001.
199. Chiamvimonvat V, Goodman SG, Langer A, Barr A, Freeman MR. Prognostic value of dipyridamole SPECT imaging in low-risk patients after myocardial infarction. J Nucl Cardiol 2001 Mar;8(2):136-43.
200. Madsen JK, Grande P, Saunamaki K, Thayssen P, Kassis E, Eriksen U, Rasmussen K, Haunso S, Nielsen TT, Haghfelt T, Fritz-Hansen P, Hjelms E, Paulsen PK, Alstrup P, Arendrup H, et al. Danish multicenter randomized study of invasive versus conservative treatment in patients with inducible ischemia after thrombolysis in acute myocardial infarction (DANAMI). DANish trial in Acute Myocardial Infarction. Circulation 1997 Aug 5;96(3):748-55.
201. Spencer FA, Goldberg RJ, Frederick PD, Malmgren J, Becker RC, Gore JM. Age and the utilization of cardiac catheterization following uncomplicated first acute myocardial infarction treated with thrombolytic therapy (The Second National Registry of Myocardial Infarction [NRMI-2]). Am J Cardiol 2001 Jul 15;88(2):107-11.
202. Fox KA, Goodman SG, Klein W, Brieger D, Steg PG, Dabbous O, Avezum A. Management of acute coronary syndromes. Variations in practice and outcome; findings from the Global Registry of Acute Coronary Events (GRACE). Eur Heart J 2002 Aug;23(15):1177-89.
203. Pilote L, Miller DP, Califf RM, Rao JS, Weaver WD, Topol EJ. Determinants of the use of coronary angiography and revascularization after thrombolysis for acute myocardial infarction. N Engl J Med 1996 Oct 17;335(16):1198-205.
204. Aguirre FV, McMahon RP, Mueller H, Kleiman NS, Kern MJ, Desvigne-Nickens P, Hamilton WP, Chaitman BR. Impact of age on clinical outcome and postlytic management strategies in patients treated with intravenous thrombolytic therapy. Results from the TIMI II Study. TIMI II Investigators. Circulation 1994 Jul;90(1):78-86.
205. Lefevre T, Morice MC, Eltchaninoff H, Chabrillat Y, Amor M, Juliard JM, Gommeaux A, Cattan S, Dumas P, Benveniste E. One-month results of coronary stenting in patients > or = 75 years of age. Am J Cardiol 1998 Jul 1;82(1):17-21.
206. Maynard C, Wright SM, Every NR, Ritchie JL. Comparison of outcomes of coronary stenting versus conventional coronary angioplasty in the department of veterans affairs medical centers. Am J Cardiol 2001 Jun 1;87(11):1240-5.
207. Stone GW, Grines CL, Browne KF, Marco J, Rothbaum D, O'Keefe J, Hartzler GO, Overlie P, Donohue B, Chelliah N,. Predictors of in-hospital and 6-month outcome after acute myocardial infarction in the reperfusion era: the Primary Angioplasty in Myocardial Infarction (PAMI) trail. J Am Coll Cardiol 1995 Feb; 25(2):370-7.
208. Devlin W, Cragg D, Jacks M, Friedman H, O'Neill W, Grines C. Comparison of outcome in patients with acute myocardial infarction aged > 75 years with that in younger patients. Am J Cardiol 1995 Mar 15;75(8):573-6.
209. Dzavik V, Sleeper LA, Cocke TP, Moscucci M, Saucedo J, Hosat S, Jiang X, Slater J, LeJemtel T, Hochman JS. Early revascularization is associated with improved survival in elderly patients with acute myocardial infarction complicated by cardiogenic shock: a report from the SHOCK Trial Registry. Eur Heart J 2003 May;24(9):828-37.
210. Bigi R, Cortigiani L, Colombo P, Desideri A, Bax JJ, Parodi O. Prognostic and clinical correlates of angiographically diffuse non-obstructive coronary lesions. Heart 2003 Sep;89(9):1009-13.
211. Awad-Elkarim AA, Bagger JP, Albers CJ, Skinner JS, Adams PC, Hall RJ. A prospective study of long term prognosis in young myocardial infarction survivors: the prognostic value of angiography and exercise testing. Heart 2003 Aug;89(8):843-7.
212. Karha J, Murphy SA, Kirtane AJ, de Lemos JA, Aroesty JM, Cannon CP, Antman EM, Braunwald E, Gibson CM. Evaluation of the association of proximal coronary culprit artery lesion location with clinical outcomes in acute myocardial infarction. Am J Cardiol 2003 Oct 15;92(8):913-8.
213. Sadanandan S, Lamas G, Buller C. Angiographic characteristics and management of occluded infarct related artery following acute myocardial infarction: findings from registry of open artery trial. J Am.Coll.Cardiol 33[Suppl A], 379. 1999.
214. Mehta RH, Criger DA, Granger CB, Pieper KK, Califf RM, Topol EJ, Bates ER. Patient outcomes after fibrinolytic therapy for acute myocardial infarction at hospitals with and without coronary revascularization capability. J Am Coll Cardiol 2002 Sep 18;40(6):1034-40.
215. Puma JA, Sketch MH Jr., Thompson TD, Simes RJ, Morris DC, White HD, Topol EJ, Califf RM. Support for the open-artery hypothesis in survivors of acute myocardial infarction: analysis of 11,228 patients treated with thrombolytic therapy. Am J Cardiol 1999 Feb 15;83(4):482-7.
216. Stenestrand U, Wallentin L. Early revascularisation and 1-year survival in 14-day survivors of acute myocardial infarction: a prospective cohort study. Lancet 2002 May 25;359(9320):1805-11.
217. Alter DA, Tu JV, Austin PC, Naylor CD. Waiting times, revascularization modality, and outcomes after acute myocardial infarction at hospitals with and without on-site revascularization facilities in Canada. J Am Coll Cardiol 2003 Aug 6; 42(3):410-9.
218. Schweiger MJ, Cannon CP, Murphy SA, Gibson CM, Cook JR, Giugliano RP, Changezi HU, Antman EM, Braunwald E. Early coronary intervention following pharmacologic therapy for acute myocardial infarction (the combined TIMI 10B-TIMI 14 experience). Am J Cardiol 2001 Oct 15;88(8):831-6.
219. Zeymer U, Uebis R, Vogt A, Glunz HG, Vohringer HF, Harmjanz D, Neuhaus KL. Randomized comparison of percutaneous transluminal coronary angioplasty and medical therapy in stable survivors of acute myocardial infarction with single vessel disease: a study of the Arbeitsgemeinschaft Leitende Kardiologische Krankenhausarzte. Circulation 2003 Sep 16;108(11):1324-8.
220. Sadiq I, Dauerman HL, Goldberg RJeal. Approach after thrombolytic therapy: invasive versus conservative management: Global Registry of acute coronary events. J Am.Coll.Cardiol 39[Suppl A], 303. 2002.
221. Gibson CM, Karha J, Murphy SA, James D, Morrow DA, Cannon CP, Giugliano RP, Antman EM, Braunwald E. Early and long-term clinical outcomes associated with reinfarction following fibrinolytic administration in the Thrombolysis in Myocardial Infarction trials. J Am Coll Cardiol 2003 Jul 2;42(1):7-16.
222. Sadanandan S, Buller C, Menon V, Dzavik V, Terrin M, Thompson B, Lamas G, Hochman JS. The late open artery hypothesisa decade later. Am Heart J 2001 Sep;142(3):411-21.
223. Dauerman HL. The early days after ST-segment elevation acute myocardial infarction: reconsidering the delayed invasive approach. J Am Coll Cardiol 2003 Aug 6;42(3):420-3.
224. Weintraub WS, Sadanandan S. Percutaneous coronary intervention in stable patients after acute myocardial infarction. Circulation 2003 Sep 16;108(11): 1292-4.
225. O'Neill WW. "Watchful waiting" after thrombolysis: it's time for a re-evaluation. J Am Coll Cardiol 2003 Jul 2;42(1):17-9.
226. Maroko PR, Radvany P, Braunwald E, Hale SL. Reduction of infarct size by oxygen inhalation following acute coronary occlusion. Circulation 1975 Sep;52(3): 360-8.
227. Madias JE, Hood WB, Jr. Reduction of precordial ST-segment elevation in patients with anterior myocardial infarction by oxygen breathing. Circulation 1976 Mar;53(3 Suppl):I198-I200.
228. Fillmore SJ, Shapiro M, Killip T. Arterial oxygen tension in acute myocardial infarction. Serial analysis of clinical state and blood gas changes. Am Heart J 1970 May;79(5):620-9.
229. Aubier M, Trippenbach T, Roussos C. Respiratory muscle fatigue during cardiogenic shock. J Appl Physiol 1981 Aug;51(2):499-508.
230. Antman EM. General hospital management. In: Julian DG, Braunwald E, editors. Management of acute myocardial infarction.London: WB Saunders; 1994. p. 42-4.
231. Pasqualucci V. Advances in the management of cardiac pain. In: Benedett C, editor. Advances in pain research and therapy.New York: Raven Press; 1984. p. 501-19.
232. Herlitz J. Analgesia in myocardial infarction. Drugs 1989 Jun;37(6):939-44.
233. Dixon RA, Edwards IR, Pilcher J. Diazepam in immediate post-myocardial infarct period. A double blind trial. Br Heart J 1980 May;43(5):535-40.
234. Mann CC, Plummer ML. The aspirin wars: money, medicine and 100 years fo rampant competition. New York: Alfred A Knopp; 1991.
235. Gurbel PA, Serebruany VL, Shustov AR, Bahr RD, Carpo C, Ohman EM, Topol EJ. Effects of reteplase and alteplase on platelet aggregation and major receptor expression during the first 24 hours of acute myocardial infarction treatment. GUSTO-III Investigators. Global Use of Strategies to Open Occluded Coronary Arteries. J Am Coll Cardiol 1998 Jun;31(7):1466-73.
236. Foster CJ, Prosser DM, Agans JM, Zhai Y, Smith MD, Lachowicz JE, Zhang FL, Gustafson E, Monsma FJ Jr., Wiekowski MT, Abbondanzo SJ, Cook DN, Bayne ML, Lira SA, Chintala MS. Molecular identification and characterization of the platelet ADP receptor targeted by thienopyridine antithrombotic drugs. J Clin Invest 2001 Jun;107(12):1591-8.
237. Collaborative overview of randomised trials of antiplatelet therapyI: Prevention of death, myocardial infarction, and stroke by prolonged antiplatelet therapy in various categories of patients. Antiplatelet Trialists' Collaboration. BMJ 1994 Jan 8;308(6921):81-106.
238. Randomised double-blind trial of fixed low-dose warfarin with aspirin after myocardial infarction. Coumadin Aspirin Reinfarction Study (CARS) Investigators. Lancet 1997 Aug 9;350(9075):389-96.
239. Hennekens CH, Jonas MA, Buring JE. The benefits of aspirin in acute myocardial infarction. Still a well-kept secret in the United States. Arch Intern Med 1994 Jan 10;154(1):37-9.
240. Steg PG, Goldberg RJ, Gore JM, Fox KA, Eagle KA, Flather MD, Sadiq I, Kasper R, Rushton-Mellor SK, Anderson FA. Baseline characteristics, management practices, and in-hospital outcomes of patients hospitalized with acute coronary syndromes in the Global Registry of Acute Coronary Events (GRACE). Am J Cardiol 2002 Aug 15;90(4):358-63.
241. Hasdai D, Behar S, Wallentin L, Danchin N, Gitt AK, Boersma E, Fioretti PM, Simoons ML, Battler A. A prospective survey of the characteristics, treatments and outcomes of patients with acute coronary syndromes in Europe and the Mediterranean basin; the Euro Heart Survey of Acute Coronary Syndromes (Euro Heart Survey ACS). Eur Heart J 2002 Aug;23(15):1190-201.
242. A randomised, blinded, trial of clopidogrel versus aspirin in patients at risk of ischaemic events (CAPRIE). CAPRIE Steering Committee. Lancet 1996 Nov 16; 348(9038):1329-39.
243. Yusuf S, Zhao F, Mehta SR, Chrolavicius S, Tognoni G, Fox KK. Effects of clopidogrel in addition to aspirin in patients with acute coronary syndromes without ST-segment elevation. N Engl J Med 2001 Aug 16;345(7):494-502.
244. Cannon CP, McCabe CH, Wilcox RG, Langer A, Caspi A, Berink P, Lopez-Sendon J, Toman J, Charlesworth A, Anders RJ, Alexander JC, Skene A, Braunwald E. Oral glycoprotein IIb/IIIa inhibition with orbofiban in patients with unstable coronary syndromes (OPUS-TIMI 16) trial. Circulation 2000 Jul 11;102(2):149-56.
245. Randomised placebo-controlled and balloon-angioplasty-controlled trial to assess safety of coronary stenting with use of platelet glycoprotein-IIb/IIIa blockade. The EPISTENT Investigators. Evaluation of Platelet IIb/IIIa Inhibitor for Stenting. Lancet 1998 Jul 11;352(9122):87-92.
246. Topol EJ, Moliterno DJ, Herrmann HC, Powers ER, Grines CL, Cohen DJ, Cohen EA, Bertrand M, Neumann FJ, Stone GW, DiBattiste PM, Demopoulos L. Comparison of two platelet glycoprotein IIb/IIIa inhibitors, tirofiban and abciximab, for the prevention of ischemic events with percutaneous coronary revascularization. N Engl J Med 2001 Jun 21;344(25):1888-94.
247. Cannon CP. Advances in the medical management of acute coronary syndromes. J Thromb Thrombolysis 1999 Apr;7(2):171-89.
248. The effects of tissue plasminogen activator, streptokinase, or both on coronary-artery patency, ventricular function, and survival after acute myocardial infarction. The GUSTO Angiographic Investigators. N Engl J Med 1993 Nov 25; 329(22):1615-22.
249. Simes RJ, Topol EJ, Holmes DR Jr., White HD, Rutsch WR, Vahanian A, Simoons ML, Morris D, Betriu A, Califf RM,. Link between the angiographic substudy and mortality outcomes in a large randomized trial of myocardial reperfusion. Importance of early and complete infarct artery reperfusion. GUSTO-I Investigators. Circulation 1995 Apr 1;91(7):1923-8.
250. Effectiveness of intravenous thrombolytic treatment in acute myocardial infarction. Gruppo Italiano per lo Studio della Streptochinasi nell'Infarto Miocardico (GISSI). Lancet 1986 Feb 22;1(8478):397-402.
251. Rosamond WD, Chambless LE, Folsom AR, Cooper LS, Conwill DE, Clegg L, Wang CH, Heiss G. Trends in the incidence of myocardial infarction and in mortality due to coronary heart disease, 1987 to 1994. N Engl J Med 1998 Sep 24;339(13): 861-7.
252. Barbash GI, Roth A, Hod H, Modan M, Miller HI, Rath S, Zahav YH, Keren G, Motro M, Shachar A. Randomized controlled trial of late in-hospital angiography and angioplasty versus conservative management after treatment with recombinant tissue-type plasminogen activator in acute myocardial infarction. Am J Cardiol 1990 Sep 1;66(5):538-45.
253. Berger PB, Ellis SG, Holmes DR Jr., Granger CB, Criger DA, Betriu A, Topol EJ, Califf RM. Relationship between delay in performing direct coronary angioplasty and early clinical outcome in patients with acute myocardial infarction: results from the global use of strategies to open occluded arteries in Acute Coronary Syndromes (GUSTO-IIb) trial. Circulation 1999 Jul 6;100(1):14-20.
254. Cannon CP, Gibson CM, Lambrew CT, Shoultz DA, Levy D, French WJ, Gore JM, Weaver WD, Rogers WJ, Tiefenbrunn AJ. Relationship of symptom-onset-to-balloon time and door-to-balloon time with mortality in patients undergoing angioplasty for acute myocardial infarction. JAMA 2000 Jun 14;283(22):2941-7.
255. van den Merkhof LF, Zijlstra F, Olsson H, Grip L, Veen G, Bar FW, van den Brand MJ, Simoons ML, Verheugt FW. Abciximab in the treatment of acute myocardial infarction eligible for primary percutaneous transluminal coronary angioplasty. Results of the Glycoprotein Receptor Antagonist Patency Evaluation (GRAPE) pilot study. J Am Coll Cardiol 1999 May;33(6):1528-32.
256. Trial of abciximab with and without low-dose reteplase for acute myocardial infarction. Strategies for Patency Enhancement in the Emergency Department (SPEED) Group. Circulation 2000 Jun 20;101(24):2788-94.
257. Antman EM, Giugliano RP, Gibson CM, McCabe CH, Coussement P, Kleiman NS, Vahanian A, Adgey AA, Menown I, Rupprecht HJ, Van der WR, Ducas J, Scherer J, Anderson K, Van de WF, et al. Abciximab facilitates the rate and extent of thrombolysis: results of the thrombolysis in myocardial infarction (TIMI) 14 trial. The TIMI 14 Investigators. Circulation 1999 Jun 1;99(21):2720-32.
258. Topol EJ. Reperfusion therapy for acute myocardial infarction with fibrinolytic therapy or combination reduced fibrinolytic therapy and platelet glycoprotein IIb/IIIa inhibition: the GUSTO V randomised trial. Lancet 2001 Jun 16;357(9272): 1905-14.
259. Efficacy and safety of tenecteplase in combination with enoxaparin, abciximab, or unfractionated heparin: the ASSENT-3 randomised trial in acute myocardial infarction. Lancet 2001 Aug 25;358(9282):605-13.
260. Grines CL, Browne KF, Marco J, Rothbaum D, Stone GW, O'Keefe J, Overlie P, Donohue B, Chelliah N, Timmis GC,. A comparison of immediate angioplasty with thrombolytic therapy for acute myocardial infarction. The Primary Angioplasty in Myocardial Infarction Study Group. N Engl J Med 1993 Mar 11;328(10):673-9.
261. Zijlstra F, de Boer MJ, Hoorntje JC, Reiffers S, Reiber JH, Suryapranata H. A comparison of immediate coronary angioplasty with intravenous streptokinase in acute myocardial infarction. N Engl J Med 1993 Mar 11;328(10):680-4.
262. Gibbons RJ, Holmes DR, Reeder GS, Bailey KR, Hopfenspirger MR, Gersh BJ. Immediate angioplasty compared with the administration of a thrombolytic agent followed by conservative treatment for myocardial infarction. The Mayo Coronary Care Unit and Catheterization Laboratory Groups. N Engl J Med 1993 Mar 11; 328(10):685-91.
263. Saito S, Hosokawa G, Tanaka S, Nakamura S. Primary stent implantation is superior to balloon angioplasty in acute myocardial infarction: final results of the primary angioplasty versus stent implantation in acute myocardial infarction (PASTA) trial. PASTA Trial Investigators. Catheter Cardiovasc Interv 1999 Nov; 48(3):262-8.
264. Stone GW, Brodie BR, Griffin JJ, Costantini C, Morice MC, St Goar FG, Overlie PA, Popma JJ, McDonnell J, Jones D, O'Neill WW, Grines CL. Clinical and angiographic follow-Up after primary stenting in acute myocardial infarction: the Primary Angioplasty in Myocardial Infarction (PAMI) stent pilot trial. Circulation 1999 Mar 30;99(12):1548-54.
265. Montalescot G, Barragan P, Wittenberg O, Ecollan P, Elhadad S, Villain P, Boulenc JM, Morice MC, Maillard L, Pansieri M, Choussat R, Pinton P. Platelet glycoprotein IIb/IIIa inhibition with coronary stenting for acute myocardial infarction. N Engl J Med 2001 Jun 21;344(25):1895-903.
266. Stone GW, Grines CL, Cox DA, Garcia E, Tcheng JE, Griffin JJ, Guagliumi G, Stuckey T, Turco M, Carroll JD, Rutherford BD, Lansky AJ. Comparison of angioplasty with stenting, with or without abciximab, in acute myocardial infarction. N Engl J Med 2002 Mar 28;346(13):957-66.
267. Antman EM, McCabe CH, Gurfinkel EP, Turpie AG, Bernink PJ, Salein D, Bayes DL, Fox K, Lablanche JM, Radley D, Premmereur J, Braunwald E. Enoxaparin prevents death and cardiac ischemic events in unstable angina/non-Q-wave myocardial infarction. Results of the thrombolysis in myocardial infarction (TIMI) 11B trial. Circulation 1999 Oct 12;100(15):1593-601.
268. Dose-ranging trial of enoxaparin for unstable angina: results of TIMI 11A. The Thrombolysis in Myocardial Infarction (TIMI) 11A Trial Investigators. J Am Coll Cardiol 1997 Jun;29(7):1474-82.
269. Gurfinkel EP, Manos EJ, Mejail RI, Cerda MA, Duronto EA, Garcia CN, Daroca AM, Mautner B. Low molecular weight heparin versus regular heparin or aspirin in the treatment of unstable angina and silent ischemia. J Am Coll Cardiol 1995 Aug;26(2):313-8.
270. Klein W, Buchwald A, Hillis SE, Monrad S, Sanz G, Turpie AG, van der MJ, Olaisson E, Undeland S, Ludwig K. Comparison of low-molecular-weight heparin with unfractionated heparin acutely and with placebo for 6 weeks in the management of unstable coronary artery disease. Fragmin in unstable coronary artery disease study (FRIC). Circulation 1997 Jul 1;96(1):61-8.
271. Hsia J, Hamilton WP, Kleiman N, Roberts R, Chaitman BR, Ross AM. A comparison between heparin and low-dose aspirin as adjunctive therapy with tissue plasminogen activator for acute myocardial infarction. Heparin-Aspirin Reperfusion Trial (HART) Investigators. N Engl J Med 1990 Nov 22;323(21):1433-7.
272. de Bono DP, Simoons ML, Tijssen J, Arnold AE, Betriu A, Burgersdijk C, Lopez BL, Mueller E, Pfisterer M, Van de WF,. Effect of early intravenous heparin on coronary patency, infarct size, and bleeding complications after alteplase thrombolysis: results of a randomised double blind European Cooperative Study Group trial. Br Heart J 1992 Feb;67(2):122-8.
273. Granger CB, Hirsch J, Califf RM, Col J, White HD, Betriu A, Woodlief LH, Lee KL, Bovill EG, Simes RJ, Topol EJ. Activated partial thromboplastin time and outcome after thrombolytic therapy for acute myocardial infarction: results from the GUSTO-I trial. Circulation 1996 Mar 1;93(5):870-8.
274. Giugliano RP, McCabe CH, Antman EM, Cannon CP, Van de WF, Wilcox RG, Braunwald E. Lower-dose heparin with fibrinolysis is associated with lower rates of intracranial hemorrhage. Am Heart J 2001 May;141(5):742-50.
275. Theroux P, Welsh RC. Meta-analysis of randomized trials comparing enoxaparin versus unfractionated heparin as adjunctive therapy to fibrinolysis in ST-elevation acute myocardial infarction. Am J Cardiol 2003 Apr 1;91(7):860-4.
276. Simoons M, Krzeminska-Pakula M, Alonso A, Goodman S, Kali A, Loos U, Gosset F, Louer V, Bigonzi F. Improved reperfusion and clinical outcome with enoxaparin as an adjunct to streptokinase thrombolysis in acute myocardial infarction. The AMI-SK study. Eur Heart J 2002 Aug;23(16):1282-90.
277. Baird SH, Menown IB, Mcbride SJ, Trouton TG, Wilson C. Randomized comparison of enoxaparin with unfractionated heparin following fibrinolytic therapy for acute myocardial infarction. Eur Heart J 2002 Apr;23(8):627-32.
278. Tatu-Chitoiu G, Teodorescu C, Fluerasu A, Capraru P, Guran M, Dan M, Chioncel V, Bumbu A, Cornaciu S. Accelerated streptokinasea new thrombolytic regimen in acute myocardial infarction. Rom J Intern Med 1998 Jul;36(3-4):183-96.
279. Antman EM, Louwerenburg HW, Baars HF, Wesdorp JC, Hamer B, Bassand JP, Bigonzi F, Pisapia G, Gibson CM, Heidbuchel H, Braunwald E, Van de WF. Enoxaparin as adjunctive antithrombin therapy for ST-elevation myocardial infarction: results of the ENTIRE-Thrombolysis in Myocardial Infarction (TIMI) 23 Trial. Circulation 2002 Apr 9;105(14):1642-9.
280. Ross AM, Molhoek P, Lundergan C, Knudtson M, Draoui Y, Regalado L, Le L, V, Bigonzi F, Schwartz W, de Jong E, Coyne K. Randomized comparison of enoxaparin, a low-molecular-weight heparin, with unfractionated heparin adjunctive to recombinant tissue plasminogen activator thrombolysis and aspirin: second trial of Heparin and Aspirin Reperfusion Therapy (HART II). Circulation 2001 Aug 7;104(6):648-52.
281. Wallentin L, Goldstein P, Armstrong PW, Granger CB, Adgey AA, Arntz HR, Bogaerts K, Danays T, Lindahl B, Makijarvi M, Verheugt F, Van de WF. Efficacy and safety of tenecteplase in combination with the low-molecular-weight heparin enoxaparin or unfractionated heparin in the prehospital setting: the Assessment of the Safety and Efficacy of a New Thrombolytic Regimen (ASSENT)-3 PLUS randomized trial in acute myocardial infarction. Circulation 2003 Jul 15;108(2):135-42.
282. Kontny F, Dale J, Abildgaard U, Pedersen TR. Randomized trial of low molecular weight heparin (dalteparin) in prevention of left ventricular thrombus formation and arterial embolism after acute anterior myocardial infarction: the Fragmin in Acute Myocardial Infarction (FRAMI) Study. J Am Coll Cardiol 1997 Oct;30(4): 962-9.
283. Frostfeldt G, Ahlberg G, Gustafsson G, Helmius G, Lindahl B, Nygren A, Siegbahn A, Swahn E, Venge P, Wallentin L. Low molecular weight heparin (dalteparin) as adjuvant treatment of thrombolysis in acute myocardial infarctiona pilot study: biochemical markers in acute coronary syndromes (BIOMACS II). J Am Coll Cardiol 1999 Mar;33(3):627-33.
284. Collins R, MacMahon S, Flather M, Baigent C, Remvig L, Mortensen S, Appleby P, Godwin J, Yusuf S, Peto R. Clinical effects of anticoagulant therapy in suspected acute myocardial infarction: systematic overview of randomised trials. BMJ 1996 Sep 14;313(7058):652-9.
285. GISSI-2: a factorial randomised trial of alteplase versus streptokinase and heparin versus no heparin among 12,490 patients with acute myocardial infarction. Gruppo Italiano per lo Studio della Sopravvivenza nell'Infarto Miocardico. Lancet 1990 Jul 14;336(8707):65-71.
286. ISIS-3: a randomised comparison of streptokinase vs tissue plasminogen activator vs anistreplase and of aspirin plus heparin vs aspirin alone among 41,299 cases of suspected acute myocardial infarction. ISIS-3 (Third International Study of Infarct Survival) Collaborative Group. Lancet 1992 Mar 28;339(8796):753-70.
287. Brouwer MA, Verheugt FW. Oral anticoagulation for acute coronary syndromes. Circulation 2002 Mar 19;105(11):1270-4.
288. Hirsh J, Fuster V, Ansell J, Halperin JL. American Heart Association/American College of Cardiology Foundation guide to warfarin therapy. Circulation 2003 Apr 1;107(12):1692-711.
289. Drapkin A, Merskey C. Anticoagulant therapy after acute myocardial infarction. Relation of therapeutic benefit to patient's age, sex, and severity of infarction. JAMA 1972 Oct 30;222(5):541-8.
290. Assessment of short-anticoagulant administration after cardiac infarction. Report of the Working Party on Anticoagulant Therapy in Coronary Thrombosis to the Medical Research Council. Br Med J 1969 Feb 8;1(640):335-42.
291. Cairns JA, Theroux P, Lewis HD, Jr., Ezekowitz M, Meade TW. Antithrombotic agents in coronary artery disease. Chest 2001 Jan;119(1 Suppl):228S-52S.
292. Anand SS, Yusuf S. Oral anticoagulant therapy in patients with coronary artery disease: a meta-analysis. JAMA 1999 Dec 1;282(21):2058-67.
293. Goldberg RJ, Gore JM, Dalen JE, Alpert JS. Long-term anticoagulant therapy after acute myocardial infarction. Am Heart J 1985 Mar;109(3 Pt 1):616-22.
294. Leizorovicz A, Boissel JP. Oral anticoagulant in patients surviving myocardial infarction. A new approach to old data. Eur J Clin Pharmacol 1983;24(3):333-6.
295. Julian DG, Chamberlain DA, Pocock SJ. A comparison of aspirin and anticoagulation following thrombolysis for myocardial infarction (the AFTER study): a multicentre unblinded randomised clinical trial. BMJ 1996 Dec 7;313(7070):1429-31.
296. Cohen M, Adams PC, Parry G, Xiong J, Chamberlain D, Wieczorek I, Fox KA, Chesebro JH, Strain J, Keller C,. Combination antithrombotic therapy in unstable rest angina and non-Q-wave infarction in nonprior aspirin users. Primary end points analysis from the ATACS trial. Antithrombotic Therapy in Acute Coronary Syndromes Research Group. Circulation 1994 Jan;89(1):81-8.
297. Williams MJ, Morison IM, Parker JH, Stewart RA. Progression of the culprit lesion in unstable coronary artery disease with warfarin and aspirin versus aspirin alone: preliminary study. J Am Coll Cardiol 1997 Aug;30(2):364-9.
298. Anand SS, Yusuf S, Pogue J, Weitz JI, Flather M. Long-term oral anticoagulant therapy in patients with unstable angina or suspected non-Q-wave myocardial infarction: organization to assess strategies for ischemic syndromes (OASIS) pilot study results. Circulation 1998 Sep 15;98(11):1064-70.
299. Effects of long-term, moderate-intensity oral anticoagulation in addition to aspirin in unstable angina. The Organization to Assess Strategies for Ischemic Syndromes (OASIS) Investigators. J Am Coll Cardiol 2001 Feb;37(2):475-84.
300. White HD, Aylward PE, Frey MJ, Adgey AA, Nair R, Hillis WS, Shalev Y, Brown MA, French JK, Collins R, Maraganore J, Adelman B. Randomized, double-blind comparison of hirulog versus heparin in patients receiving streptokinase and aspirin for acute myocardial infarction (HERO). Hirulog Early Reperfusion/Occlusion (HERO) Trial Investigators. Circulation 1997 Oct 7;96(7):2155-61.
301. Fiore LD, Ezekowitz MD, Brophy MT, Lu D, Sacco J, Peduzzi P. Department of Veterans Affairs Cooperative Studies Program Clinical Trial comparing combined warfarin and aspirin with aspirin alone in survivors of acute myocardial infarction: primary results of the CHAMP study. Circulation 2002 Feb 5;105(5):557-63.
302. Spinler SA, Hilleman DE, Cheng JW, Howard PA, Mauro VF, Lopez LM, Munger MA, Gardner SF, Nappi JM. New recommendations from the 1999 American College of Cardiology/American Heart Association acute myocardial infarction guidelines. Ann Pharmacother 2001 May;35(5):589-617.
303. Schomig A, Neumann FJ, Walter H, Schuhlen H, Hadamitzky M, Zitzmann-Roth EM, Dirschinger J, Hausleiter J, Blasini R, Schmitt C, Alt E, Kastrati A. Coronary stent placement in patients with acute myocardial infarction: comparison of clinical and angiographic outcome after randomization to antiplatelet or anticoagulant therapy. J Am Coll Cardiol 1997 Jan;29(1):28-34.
304. ISIS-4: a randomised factorial trial assessing early oral captopril, oral mononitrate, and intravenous magnesium sulphate in 58,050 patients with suspected acute myocardial infarction. ISIS-4 (Fourth International Study of Infarct Survival) Collaborative Group. Lancet 1995 Mar 18;345(8951):669-85.
305. GISSI-3: effects of lisinopril and transdermal glyceryl trinitrate singly and together on 6-week mortality and ventricular function after acute myocardial infarction. Gruppo Italiano per lo Studio della Sopravvivenza nell'infarto Miocardico. Lancet 1994 May 7;343(8906):1115-22.
306. Freemantle N, Cleland J, Young P, Mason J, Harrison J. beta Blockade after myocardial infarction: systematic review and meta regression analysis. BMJ 1999 Jun 26;318(7200):1730-7.
307. Dargie HJ. Effect of carvedilol on outcome after myocardial infarction in patients with left-ventricular dysfunction: the CAPRICORN randomised trial. Lancet 2001 May 5;357(9266):1385-90.
308. Feitosa GC, Albuquerque D, Nicolau JC. II Diretriz da Sociedade Brasileira de Cardiologia para o tratamento do infarto agudo do miocárdio. Arq Bras Cardiol 2000;74(Supl II):1-46.
309. Yusuf S, Lessem J, Jha P, Lonn E. Primary and secondary prevention of myocardial infarction and strokes: an update of randomly allocated, controlled trials. J Hypertens Suppl 1993 Jun;11(4):S61-S73.
310. Olsson G, Oden A, Johansson L, Sjogren A, Rehnqvist N. Prognosis after withdrawal of chronic postinfarction metoprolol treatment: a 2-7 year follow-up. Eur Heart J 1988 Apr;9(4):365-72.
311. Metoprolol in acute myocardial infarction. Patient population. The MIAMI Trial Research Group. Am J Cardiol 1985 Nov 22;56(14):10G-4G.
312. Randomised trial of intravenous atenolol among 16 027 cases of suspected acute myocardial infarction: ISIS-1. First International Study of Infarct Survival Collaborative Group. Lancet 1986 Jul 12;2(8498):57-66.
313. Roberts R, Rogers WJ, Mueller HS, Lambrew CT, Diver DJ, Smith HC, Willerson JT, Knatterud GL, Forman S, Passamani E,. Immediate versus deferred beta-blockade following thrombolytic therapy in patients with acute myocardial infarction. Results of the Thrombolysis in Myocardial Infarction (TIMI) II-B Study. Circulation 1991 Feb;83(2):422-37.
314. Van de WF, Janssens L, Brzostek T, Mortelmans L, Wackers FJ, Willems GM, Heidbuchel H, Lesaffre E, Scheys I, Collen D. Short-term effects of early intravenous treatment with a beta-adrenergic blocking agent or a specific bradycardiac agent in patients with acute myocardial infarction receiving thrombolytic therapy. J Am Coll Cardiol 1993 Aug;22(2):407-16.
315. Comparison of invasive and conservative strategies after treatment with intravenous tissue plasminogen activator in acute myocardial infarction. Results of the thrombolysis in myocardial infarction (TIMI) phase II trial. The TIMI Study Group. N Engl J Med 1989 Mar 9;320(10):618-27.
316. Pfisterer M, Cox JL, Granger CB, Brener SJ, Naylor CD, Califf RM, Van de WF, Stebbins AL, Lee KL, Topol EJ, Armstrong PW. Atenolol use and clinical outcomes after thrombolysis for acute myocardial infarction: the GUSTO-I experience. Global Utilization of Streptokinase and TPA (alteplase) for Occluded Coronary Arteries. J Am Coll Cardiol 1998 Sep;32(3):634-40.
317. Diretriz da Sociedade Brasileira de Cardiologia para o Tratamento do Infarto Agudo do Miocárdio II. Arq Bras Cardiol 1999;74(Supl II):1-46.
318. Teo KK, Yusuf S, Collins R, Held PH, Peto R. Effects of intravenous magnesium in suspected acute myocardial infarction: overview of randomised trials. BMJ 1991 Dec 14;303(6816):1499-503.
319. Woods KL, Fletcher S, Roffe C, Haider Y. Intravenous magnesium sulphate in suspected acute myocardial infarction: results of the second Leicester Intravenous Magnesium Intervention Trial (LIMIT-2). Lancet 1992 Jun 27;339(8809): 1553-8.
320. Early administration of intravenous magnesium to high-risk patients with acute myocardial infarction in the Magnesium in Coronaries (MAGIC) Trial: a randomised controlled trial. Lancet 2002 Oct 19;360(9341):1189-96.
321. Theroux P, Taeymans Y, Morissette D, Bosch X, Pelletier GB, Waters DD. A randomized study comparing propranolol and diltiazem in the treatment of unstable angina. J Am Coll Cardiol 1985 Mar;5(3):717-22.
322. Parodi O, Simonetti I, Michelassi C, Carpeggiani C, Biagini A, L'Abbate A, Maseri A. Comparison of verapamil and propranolol therapy for angina pectoris at rest: a randomized, multiple-crossover, controlled trial in the coronary care unit. Am J Cardiol 1986 Apr 15;57(11):899-906.
323. Held PH, Yusuf S, Furberg CD. Calcium channel blockers in acute myocardial infarction and unstable angina: an overview. BMJ 1989 Nov 11;299(6709):1187-92.
324. Lubsen J, Tijssen JG. Efficacy of nifedipine and metoprolol in the early treatment of unstable angina in the coronary care unit: findings from the Holland Interuniversity Nifedipine/metoprolol Trial (HINT). Am J Cardiol 1987 Jul 15;60(2):18A-25A.
325. Smith NL, Reiber GE, Psaty BM, Heckbert SR, Siscovick DS, Ritchie JL, Every NR, Koepsell TD. Health outcomes associated with beta-blocker and diltiazem treatment of unstable angina. J Am Coll Cardiol 1998 Nov;32(5):1305-11.
326. Yusuf S, Wittes J, Friedman L. Overview of results of randomized clinical trials in heart disease. II. Unstable angina, heart failure, primary prevention with aspirin, and risk factor modification. JAMA 1988 Oct 21;260(15):2259-63.
327. Yusuf S, Held P, Furberg C. Update of effects of calcium antagonists in myocardial infarction or angina in light of the second Danish Verapamil Infarction Trial (DAVIT-II) and other recent studies. Am J Cardiol 1991 Jun 1;67(15):1295-7.
328. Boden WE, van Gilst WH, Scheldewaert RG, Starkey IR, Carlier MF, Julian DG, Whitehead A, Bertrand ME, Col JJ, Pedersen OL, Lie KI, Santoni JP, Fox KM. Diltiazem in acute myocardial infarction treated with thrombolytic agents: a randomised placebo-controlled trial. Incomplete Infarction Trial of European Research Collaborators Evaluating Prognosis post-Thrombolysis (INTERCEPT). Lancet 2000 May 20;355(9217):1751-6.
329. Braunwald E. Myocardial reperfusion, limitation of infarct size, reduction of left ventricular dysfunction, and improved survival. Should the paradigm be expanded? Circulation 1989 Feb;79(2):441-4.
330. McKay RG, Pfeffer MA, Pasternak RC, Markis JE, Come PC, Nakao S, Alderman JD, Ferguson JJ, Safian RD, Grossman W. Left ventricular remodeling after myocardial infarction: a corollary to infarct expansion. Circulation 1986 Oct;74(4): 693-702.
331. Gaudron P, Eilles C, Ertl G, Kochsiek K. Early remodelling of the left ventricle in patients with myocardial infarction. Eur Heart J 1990 Apr;11 Suppl B:139-46.
332. Pfeffer MA, Braunwald E, Moye LA, Basta L, Brown EJ Jr., Cuddy TE, Davis BR, Geltman EM, Goldman S, Flaker GC. Effect of captopril on mortality and morbidity in patients with left ventricular dysfunction after myocardial infarction. Results of the survival and ventricular enlargement trial. The SAVE Investigators. N Engl J Med 1992 Sep 3;327(10):669-77.
333. Effect of ramipril on mortality and morbidity of survivors of acute myocardial infarction with clinical evidence of heart failure. The Acute Infarction Ramipril Efficacy (AIRE) Study Investigators. Lancet 1993 Oct 2;342(8875):821-8.
334. Kober L, Torp-Pedersen C, Carlsen JE, Bagger H, Eliasen P, Lyngborg K, Videbaek J, Cole DS, Auclert L, Pauly NC. A clinical trial of the angiotensin-converting-enzyme inhibitor trandolapril in patients with left ventricular dysfunction after myocardial infarction. Trandolapril Cardiac Evaluation (TRACE) Study Group. N Engl J Med 1995 Dec 21;333(25):1670-6.
335. Ambrosioni E, Borghi C, Magnani B. The effect of the angiotensin-converting-enzyme inhibitor zofenopril on mortality and morbidity after anterior myocardial infarction. The Survival of Myocardial Infarction Long-Term Evaluation (SMILE) Study Investigators. N Engl J Med 1995 Jan 12;332(2):80-5.
336. Swedberg K, Held P, Kjekshus J, Rasmussen K, Ryden L, Wedel H. Effects of the early administration of enalapril on mortality in patients with acute myocardial infarction. Results of the Cooperative New Scandinavian Enalapril Survival Study II (CONSENSUS II). N Engl J Med 1992 Sep 3;327(10):678-84.
337. Oral captopril versus placebo among 13,634 patients with suspected acute myocardial infarction: interim report from the Chinese Cardiac Study (CCS-1). Lancet 1995 Mar 18;345(8951):686-7.
338. Indications for ACE inhibitors in the early treatment of acute myocardial infarction: systematic overview of individual data from 100,000 patients in randomized trials. ACE Inhibitor Myocardial Infarction Collaborative Group. Circulation 1998 Jun 9;97(22):2202-12.
339. Batlouni M, Ramires JAF. Farmacologia e terapêutica cardiovascular. São Paulo: Atheneu; 1999.
340. Furberg CD, Herrington DM, Psaty BM. Are drugs within a class interchangeable? Lancet 1999 Oct 2;354(9185):1202-4.
341. Torp-Pedersen C, Kober L. Effect of ACE inhibitor trandolapril on life expectancy of patients with reduced left-ventricular function after acute myocardial infarction. TRACE Study Group. Trandolapril Cardiac Evaluation. Lancet 1999 Jul 3; 354(9172):9-12.
342. Lonn EM, Yusuf S, Jha P, Montague TJ, Teo KK, Benedict CR, Pitt B. Emerging role of angiotensin-converting enzyme inhibitors in cardiac and vascular protection. Circulation 1994 Oct;90(4):2056-69.
343. Yusuf S, Pepine CJ, Garces C, Pouleur H, Salem D, Kostis J, Benedict C, Rousseau M, Bourassa M, Pitt B. Effect of enalapril on myocardial infarction and unstable angina in patients with low ejection fractions. Lancet 1992 Nov 14; 340(8829):1173-8.
344. Yusuf S, Sleight P, Pogue J, Bosch J, Davies R, Dagenais G. Effects of an angiotensin-converting-enzyme inhibitor, ramipril, on cardiovascular events in high-risk patients. The Heart Outcomes Prevention Evaluation Study Investigators. N Engl J Med 2000 Jan 20;342(3):145-53.
345. The HOPE (Heart Outcomes Prevention Evaluation) Study: the design of a large, simple randomized trial of an angiotensin-converting enzyme inhibitor (ramipril) and vitamin E in patients at high risk of cardiovascular events. The HOPE study investigators. Can J Cardiol 1996 Feb;12(2):127-37.
346. Arnold JM, Yusuf S, Young J, Mathew J, Johnstone D, Avezum A, Lonn E, Pogue J, Bosch J. Prevention of Heart Failure in Patients in the Heart Outcomes Prevention Evaluation (HOPE) Study. Circulation 2003 Mar 11;107(9):1284-90.
347. Fox KM. Efficacy of perindopril in reduction of cardiovascular events among patients with stable coronary artery disease: randomised, double-blind, placebo-controlled, multicentre trial (the EUROPA study). Lancet 2003 Sep 6;362(9386): 782-8.
348. Roberts CS, Maclean D, Maroko P, Kloner RA. Early and late remodeling of the left ventricle after acute myocardial infarction. Am J Cardiol 1984 Aug 1;54(3): 407-10.
349. Giannuzzi P, Temporelli PL, Bosimini E, Gentile F, Lucci D, Maggioni AP, Tavazzi L, Badano L, Stoian I, Piazza R, Heyman I, Levantesi G, Cervesato E, Geraci E, Nicolosi GL. Heterogeneity of left ventricular remodeling after acute myocardial infarction: results of the Gruppo Italiano per lo Studio della Sopravvivenza nell'Infarto Miocardico-3 Echo Substudy. Am Heart J 2001 Jan;141(1):131-8.
350. Cohn JN, Ferrari R, Sharpe N. Cardiac remodelingconcepts and clinical implications: a consensus paper from an international forum on cardiac remodeling. Behalf of an International Forum on Cardiac Remodeling. J Am Coll Cardiol 2000 Mar 1;35(3):569-82.
351. Konstam MA, Rousseau MF, Kronenberg MW, Udelson JE, Melin J, Stewart D, Dolan N, Edens TR, Ahn S, Kinan D. Effects of the angiotensin converting enzyme inhibitor enalapril on the long-term progression of left ventricular dysfunction in patients with heart failure. SOLVD Investigators. Circulation 1992 Aug;86(2): 431-8.
352. Greenberg B, Quinones MA, Koilpillai C, Limacher M, Shindler D, Benedict C, Shelton B. Effects of long-term enalapril therapy on cardiac structure and function in patients with left ventricular dysfunction. Results of the SOLVD echocardiography substudy. Circulation 1995 May 15;91(10):2573-81.
353. Konstam MA, Patten RD, Thomas I, Ramahi T, La Bresh K, Goldman S, Lewis W, Gradman A, Self KS, Bittner V, Rand W, Kinan D, Smith JJ, Ford T, Segal R, et al. Effects of losartan and captopril on left ventricular volumes in elderly patients with heart failure: results of the ELITE ventricular function substudy. Am Heart J 2000 Jun;139(6):1081-7.
354. Cohn JN, Johnson G, Ziesche S, Cobb F, Francis G, Tristani F, Smith R, Dunkman WB, Loeb H, Wong M,. A comparison of enalapril with hydralazine-isosorbide dinitrate in the treatment of chronic congestive heart failure. N Engl J Med 1991 Aug 1;325(5):303-10.
355. Pflugfelder PW, Baird MG, Tonkon MJ, DiBianco R, Pitt B. Clinical consequences of angiotensin-converting enzyme inhibitor withdrawal in chronic heart failure: a double-blind, placebo-controlled study of quinapril. The Quinapril Heart Failure Trial Investigators. J Am Coll Cardiol 1993 Nov 15;22(6):1557-63.
356. Effects of enalapril on mortality in severe congestive heart failure. Results of the Cooperative North Scandinavian Enalapril Survival Study (CONSENSUS). The CONSENSUS Trial Study Group. N Engl J Med 1987 Jun 4;316(23):1429-35.
357. Effect of enalapril on survival in patients with reduced left ventricular ejection fractions and congestive heart failure. The SOLVD Investigators. N Engl J Med 1991 Aug 1;325(5):293-302.
358. Effect of enalapril on mortality and the development of heart failure in asymptomatic patients with reduced left ventricular ejection fractions. The SOLVD Investigattors. N Engl J Med 1992 Sep 3;327(10):685-91.
359. Urata H, Healy B, Stewart RW, Bumpus FM, Husain A. Angiotensin II-forming pathways in normal and failing human hearts. Circ Res 1990 Apr;66(4):883-90.
360. Jorde UP, Ennezat PV, Lisker J, Suryadevara V, Infeld J, Cukon S, Hammer A, Sonnenblick EH, Le Jemtel TH. Maximally recommended doses of angiotensin-converting enzyme (ACE) inhibitors do not completely prevent ACE-mediated formation of angiotensin II in chronic heart failure. Circulation 2000 Feb 29;101(8):844-6.
361. Rump LC, Oberhauser V, Schwertfeger E, Schollmeyer P. Experimental evidence to support ELITE. Lancet 1998 Feb 28;351(9103):644-5.
362. Randomised trial of a perindopril-based blood-pressure-lowering regimen among 6,105 individuals with previous stroke or transient ischaemic attack. Lancet 2001 Sep 29;358(9287):1033-41.
363. Dahlof B, Devereux RB, Kjeldsen SE, Julius S, Beevers G, de Faire U, Fyhrquist F, Ibsen H, Kristiansson K, Lederballe-Pedersen O, Lindholm LH, Nieminen MS, Omvik P, Oparil S, Wedel H. Cardiovascular morbidity and mortality in the Losartan Intervention For Endpoint reduction in hypertension study (LIFE): a randomised trial against atenolol. Lancet 2002 Mar 23;359(9311):995-1003.
364. Pitt B, Segal R, Martinez FA, Meurers G, Cowley AJ, Thomas I, Deedwania PC, Ney DE, Snavely DB, Chang PI. Randomised trial of losartan versus captopril in patients over 65 with heart failure (Evaluation of Losartan in the Elderly Study, ELITE). Lancet 1997 Mar 15;349(9054):747-52.
365. Pitt B, Poole-Wilson PA, Segal R, Martinez FA, Dickstein K, Camm AJ, Konstam MA, Riegger G, Klinger GH, Neaton J, Sharma D, Thiyagarajan B. Effect of losartan compared with captopril on mortality in patients with symptomatic heart failure: randomised trialthe Losartan Heart Failure Survival Study ELITE II. Lancet 2000 May 6;355(9215):1582-7.
366. Cohn JN, Tognoni G. A randomized trial of the angiotensin-receptor blocker valsartan in chronic heart failure. N Engl J Med 2001 Dec 6;345(23):1667-75.
367. Maia LN, Nicolau JC, Vitola JV, Santos M, Brandi JM, Joaquim MR, Baggi JM, Jr., Cordeiro JA, de Godoy MF. Prospective evaluation comparing the effects of enalapril and losartan in left ventricular remodeling after acute myocardial infarction. Am Heart J 2003 Jun;145(6):E21.
368. Dickstein K, Kjekshus J. Effects of losartan and captopril on mortality and morbidity in high-risk patients after acute myocardial infarction: the OPTIMAAL randomised trial. Optimal Trial in Myocardial Infarction with Angiotensin II Antagonist Losartan. Lancet 2002 Sep 7;360(9335):752-60.
369. Pfeffer MA, McMurray JJ, Velazquez EJ, Rouleau JL, Kober L, Maggioni AP, Solomon SD, Swedberg K, Van de WF, White H, Leimberger JD, Henis M, Edwards S, Zelenkofske S, Sellers MA, et al. Valsartan, captopril, or both in myocardial infarction complicated by heart failure, left ventricular dysfunction, or both. N Engl J Med 2003 Nov 13;349(20):1893-906.
370. Coussement PK, Bassand JP, Convens C, Vrolix M, Boland J, Grollier G, Michels R, Vahanian A, Vanderheyden M, Rupprecht HJ, Van de WF. A synthetic factor-Xa inhibitor (ORG31540/SR9017A) as an adjunct to fibrinolysis in acute myocardial infarction. The PENTALYSE study. Eur Heart J 2001 Sep;22(18):1716-24.
371. Cannon CP, McCabe CH, Henry TD, Schweiger MJ, Gibson RS, Mueller HS, Becker RC, Kleiman NS, Haugland JM, Anderson JL. A pilot trial of recombinant desulfatohirudin compared with heparin in conjunction with tissue-type plasminogen activator and aspirin for acute myocardial infarction: results of the Thrombolysis in Myocardial Infarction (TIMI) 5 trial. J Am Coll Cardiol 1994 Apr;23(5):993-1003.
372. Jang IK, Brown DF, Giugliano RP, Anderson HV, Losordo D, Nicolau JC, Dutra OP, Bazzino O, Viamonte VM, Norbady R, Liprandi AS, Massey TJ, Dinsmore R, Schwarz RP, Jr. A multicenter, randomized study of argatroban versus heparin as adjunct to tissue plasminogen activator (TPA) in acute myocardial infarction: myocardial infarction with novastan and TPA (MINT) study. J Am Coll Cardiol 1999 Jun;33(7):1879-85.
373. A comparison of recombinant hirudin with heparin for the treatment of acute coronary syndromes. The Global Use of Strategies to Open Occluded Coronary Arteries (GUSTO) IIb investigators. N Engl J Med 1996 Sep 12;335(11):775-82.
374. Neuhaus KL, Molhoek GP, Zeymer U, Tebbe U, Wegscheider K, Schroder R, Camez A, Laarman GJ, Grollier GM, Lok DJ, Kuckuck H, Lazarus P. Recombinant hirudin (lepirudin) for the improvement of thrombolysis with streptokinase in patients with acute myocardial infarction: results of the HIT-4 trial. J Am Coll Cardiol 1999 Oct;34(4):966-73.
375. Antman EM. Hirudin in acute myocardial infarction. Thrombolysis and Thrombin Inhibition in Myocardial Infarction (TIMI) 9B trial. Circulation 1996 Sep 1;94(5): 911-21.
376. White H. Thrombin-specific anticoagulation with bivalirudin versus heparin in patients receiving fibrinolytic therapy for acute myocardial infarction: the HERO-2 randomised trial. Lancet 2001 Dec 1;358(9296):1855-63.
377. An international randomized trial comparing four thrombolytic strategies for acute myocardial infarction. The GUSTO investigators. N Engl J Med 1993 Sep 2; 329(10):673-82.
378. Ryder RE, Hayes TM, Mulligan IP, Kingswood JC, Williams S, Owens DR. How soon after myocardial infarction should plasma lipid values be assessed? Br Med J (Clin Res Ed) 1984 Dec 15;289(6459):1651-3.
379. Brown BG, Bardsley J, Poulin D, Hillger LA, Dowdy A, Maher VM, Zhao XQ, Albers JJ, Knopp RH. Moderate dose, three-drug therapy with niacin, lovastatin, and colestipol to reduce low-density lipoprotein cholesterol <100 mg/dl in patients with hyperlipidemia and coronary artery disease. Am J Cardiol 1997 Jul 15; 80(2):111-5.
380. Stenestrand U, Wallentin L. Early statin treatment following acute myocardial infarction and 1-year survival. JAMA 2001 Jan 24;285(4):430-6.
381. Cannon CP, Braunwald E, McCabe CH, Rader DJ, Rouleau JL, Belder R, Joyal SV, Hill KA, Pfeffer MA, Skene AM. Intensive versus moderate lipid lowering with statins after acute coronary syndromes. N Engl J Med 2004 Apr 8;350(15):1495-504.
382. Kubler W, Haass M. Cardioprotection: definition, classification, and fundamental principles. Heart 1996 Apr;75(4):330-3.
383. Opie LH. Glucose and the metabolism of ischaemic myocardium. Lancet 1995 Jun 17;345(8964):1520-1.
384. Sodi-Pallares D., Testelli M.R., Fischleder B.L. Effects of an intravenous infusion of a potassium-glucose-insulin solution on the electrocardiographic signs of myocardial infarction. Am J Cardiol 9, 166-181. 1962.
385. Fath-Ordoubadi F, Beatt KJ. Glucose-insulin-potassium therapy for treatment of acute myocardial infarction: an overview of randomized placebo-controlled trials. Circulation 1997 Aug 19;96(4):1152-6.
386. Diaz R, Paolasso EA, Piegas LS, Tajer CD, Moreno MG, Corvalan R, Isea JE, Romero G. Metabolic modulation of acute myocardial infarction. The ECLA (Estudios Cardiologicos Latinoamerica) Collaborative Group. Circulation 1998 Nov 24;98(21):2227-34.
387. Becker RC, Gore JM. Adjunctive use of beta-adrenergic blockers, calcium antagonists and other therapies in coronary thrombolysis. Am J Cardiol 1991 Jan 25; 67(3):25A-31A.
388. Reimer KA, Jennings RB. Effects of calcium-channel blockers on myocardial preservation during experimental acute myocardial infarction. Am J Cardiol 1985 Jan 25;55(3):107B-15B.
389. Knabb RM, Rosamond TL, Fox KA, Sobel BE, Bergmann SR. Enhancement of salvage of reperfused ischemic myocardium by diltiazem. J Am Coll Cardiol 1986 Oct;8(4):861-71.
390. Nicolau JC, Ramires JA, Maggioni AP, Garzon SA, Pinto MA, Silva DG, Nogueira PR, Maia LF, Vendramini P, Bassi I. Diltiazem improves left ventricular systolic function following acute myocardial infarction treated with streptokinase. The Calcium Antagonist in Reperfusion Study (CARES) Group. Am J Cardiol 1996 Nov 1;78(9):1049-52.
391. Theroux P, Gregoire J, Chin C, Pelletier G, de Guise P, Juneau M. Intravenous diltiazem in acute myocardial infarction. Diltiazem as adjunctive therapy to activase (DATA) trial. J Am Coll Cardiol 1998 Sep;32(3):620-8.
392. Forman MB, Velasco CE, Jackson EK. Adenosine attenuates reperfusion injury following regional myocardial ischaemia. Cardiovasc Res 1993 Jan;27(1):9-17.
393. Mentzer RM, Jr., Bunger R, Lasley RD. Adenosine enhanced preservation of myocardial function and energetics. Possible involvement of the adenosine A1 receptor system. Cardiovasc Res 1993 Jan;27(1):28-35.
394. Mauser M, Hoffmeister HM, Nienaber C, Schaper W. Influence of ribose, adenosine, and "AICAR" on the rate of myocardial adenosine triphosphate synthesis during reperfusion after coronary artery occlusion in the dog. Circ Res 1985 Feb; 56(2):220-30.
395. Yao Z, Gross GJ. A comparison of adenosine-induced cardioprotection and ischemic preconditioning in dogs. Efficacy, time course, and role of KATP channels. Circulation 1994 Mar;89(3):1229-36.
396. Ely SW, Berne RM. Protective effects of adenosine in myocardial ischemia. Circulation 1992 Mar;85(3):893-904.
397. Richardt G, Waas W, Kranzhofer R, Mayer E, Schomig A. Adenosine inhibits exocytotic release of endogenous noradrenaline in rat heart: a protective mechanism in early myocardial ischemia. Circ Res 1987 Jul;61(1):117-23.
398. Cronstein BN, Levin RI, Belanoff J, Weissmann G, Hirschhorn R. Adenosine: an endogenous inhibitor of neutrophil-mediated injury to endothelial cells. J Clin Invest 1986 Sep;78(3):760-70.
399. Cronstein BN, Kramer SB, Weissmann G, Hirschhorn R. Adenosine: a physiological modulator of superoxide anion generation by human neutrophils. J Exp Med 1983 Oct 1;158(4):1160-77.
400. Pitarys CJ, Virmani R, Vildibill HD, Jr., Jackson EK, Forman MB. Reduction of myocardial reperfusion injury by intravenous adenosine administered during the early reperfusion period. Circulation 1991 Jan;83(1):237-47.
401. Liu GS, Thornton J, Van Winkle DM, Stanley AW, Olsson RA, Downey JM. Protection against infarction afforded by preconditioning is mediated by A1 adenosine receptors in rabbit heart. Circulation 1991 Jul;84(1):350-6.
402. Thornton JD, Liu GS, Olsson RA, Downey JM. Intravenous pretreatment with A1-selective adenosine analogues protects the heart against infarction. Circulation 1992 Feb;85(2):659-65.
403. Auchampach JA, Gross GJ. Adenosine A1 receptors, KATP channels, and ischemic preconditioning in dogs. Am J Physiol 1993 May;264(5 Pt 2):H1327-H1336.
404. Mahaffey KW, Puma JA, Barbagelata NA, DiCarli MF, Leesar MA, Browne KF, Eisenberg PR, Bolli R, Casas AC, Molina-Viamonte V, Orlandi C, Blevins R, Gibbons RJ, Califf RM, Granger CB. Adenosine as an adjunct to thrombolytic therapy for acute myocardial infarction: results of a multicenter, randomized, placebo-controlled trial: the Acute Myocardial Infarction STudy of ADenosine (AMISTAD) trial. J Am Coll Cardiol 1999 Nov 15;34(6):1711-20.
405. Scholz W, Albus U. Potential of selective sodium-hydrogen exchange inhibitors in cardiovascular therapy. Cardiovasc Res 1995 Feb;29(2):184-8.
406. Scholz W, Albus U. Na+/H+ exchange and its inhibition in cardiac ischemia and reperfusion. Basic Res Cardiol 1993 Sep;88(5):443-55.
407. Schaper W, Binz K, Sass S, Winkler B. Influence of collateral blood flow and of variations in MVO2 on tissue-ATP content in ischemic and infarcted myocardium. J Mol Cell Cardiol 1987 Jan;19(1):19-37.
408. Shen AC, Jennings RB. Kinetics of calcium accumulation in acute myocardial ischemic injury. Am J Pathol 1972 Jun;67(3):441-52.
409. Daly MJ, Elz JS, Nayler WG. Contracture and the calcium paradox in the rat heart. Circ Res 1987 Oct;61(4):560-9.
410. Garcia-Dorado D, Theroux P, Desco M, Solares J, Elizaga J, Fernandez-Aviles F, Alonso J, Soriano J. Cell-to-cell interaction: a mechanism to explain wave-front progression of myocardial necrosis. Am J Physiol 1989 May;256(5 Pt 2):H1266-H1273.
411. Reimer KA, Jennings RB. The "wavefront phenomenon" of myocardial ischemic cell death. II. Transmural progression of necrosis within the framework of ischemic bed size (myocardium at risk) and collateral flow. Lab Invest 1979 Jun;40(6): 633-44.
412. Rupprecht HJ, vom DJ, Terres W, Seyfarth KM, Richardt G, Schultheibeta HP, Buerke M, Sheehan FH, Drexler H. Cardioprotective effects of the Na(+)/H(+) exchange inhibitor cariporide in patients with acute anterior myocardial infarction undergoing direct PTCA. Circulation 2000 Jun 27;101(25):2902-8.
413. Zeymer U, Suryapranata H, Monassier JP, Opolski G, Davies J, Rasmanis G, Linssen G, Tebbe U, Schroder R, Tiemann R, Machnig T, Neuhaus KL. The Na(+)/H(+) exchange inhibitor eniporide as an adjunct to early reperfusion therapy for acute myocardial infarction. Results of the evaluation of the safety and cardioprotective effects of eniporide in acute myocardial infarction (ESCAMI) trial. J Am Coll Cardiol 2001 Nov 15;38(6):1644-50.
414. Anzai T, Yoshikawa T, Shiraki H, Asakura Y, Akaishi M, Mitamura H, Ogawa S. C-reactive protein as a predictor of infarct expansion and cardiac rupture after a first Q-wave acute myocardial infarction. Circulation 1997 Aug 5;96(3):778-84.
415. Pietila K, Hermens WT, Harmoinen A, Baardman T, Pasternack A, Topol EJ, Simoons ML. Comparison of peak serum C-reactive protein and hydroxybutyrate dehydrogenase levels in patients with acute myocardial infarction treated with alteplase and streptokinase. Am J Cardiol 1997 Oct 15;80(8):1075-7.
416. Baran KW, Nguyen M, McKendall GR, Lambrew CT, Dykstra G, Palmeri ST, Gibbons RJ, Borzak S, Sobel BE, Gourlay SG, Rundle AC, Gibson CM, Barron HV. Double-blind, randomized trial of an anti-CD18 antibody in conjunction with recombinant tissue plasminogen activator for acute myocardial infarction: limitation of myocardial infarction following thrombolysis in acute myocardial infarction (LIMIT AMI) study. Circulation 2001 Dec 4;104(23):2778-83.
417. Faxon DP, Gibbons RJ, Chronos NA, Gurbel PA, Sheehan F. The effect of blockade of the CD11/CD18 integrin receptor on infarct size in patients with acute myocardial infarction treated with direct angioplasty: the results of the HALT-MI study. J Am Coll Cardiol 2002 Oct 2;40(7):1199-204.
418. Rinder CS, Rinder HM, Smith BR, Fitch JC, Smith MJ, Tracey JB, Matis LA, Squinto SP, Rollins SA. Blockade of C5a and C5b-9 generation inhibits leukocyte and platelet activation during extracorporeal circulation. J Clin Invest 1995 Sep; 96(3):1564-72.
419. Vakeva AP, Agah A, Rollins SA, Matis LA, Li L, Stahl GL. Myocardial infarction and apoptosis after myocardial ischemia and reperfusion: role of the terminal complement components and inhibition by anti-C5 therapy. Circulation 1998 Jun 9;97(22):2259-67.
420. DeWood MA, Spores J, Notske R, Mouser LT, Burroughs R, Golden MS, Lang HT. Prevalence of total coronary occlusion during the early hours of transmural myocardial infarction. N Engl J Med 1980 Oct 16;303(16):897-902.
421. Braunwald E. The open-artery theory is alive and wellagain. N Engl J Med 1993 Nov 25;329(22):1650-2.
422. Berger AK, Radford MJ, Wang Y, Krumholz HM. Thrombolytic therapy in older patients. J Am Coll Cardiol 2000 Aug;36(2):366-74.
423. Thiemann DR, Coresh J, Schulman SP, Gerstenblith G, Oetgen WJ, Powe NR. Lack of benefit for intravenous thrombolysis in patients with myocardial infarction who are older than 75 years. Circulation 2000 May 16;101(19):2239-46.
424. White HD. Thrombolytic therapy in the elderly. Lancet 2000 Dec 16;356(9247): 2028-30.
425. In-hospital mortality and clinical course of 20,891 patients with suspected acute myocardial infarction randomised between alteplase and streptokinase with or without heparin. The International Study Group. Lancet 1990 Jul 14;336(8707): 71-5.
426. Maggioni AP, Franzosi MG, Santoro E, White H, Van de WF, Tognoni G. The risk of stroke in patients with acute myocardial infarction after thrombolytic and antithrombotic treatment. Gruppo Italiano per lo Studio della Sopravvivenza nell'Infarto Miocardico II (GISSI-2), and The International Study Group. N Engl J Med 1992 Jul 2;327(1):1-6.
427. A comparison of reteplase with alteplase for acute myocardial infarction. The Global Use of Strategies to Open Occluded Coronary Arteries (GUSTO III) Investigators. N Engl J Med 1997 Oct 16;337(16):1118-23.
428. Single-bolus tenecteplase compared with front-loaded alteplase in acute myocardial infarction: the ASSENT-2 double-blind randomised trial. Assessment of the Safety and Efficacy of a New Thrombolytic Investigators. Lancet 1999 Aug 28; 354(9180):716-22.
429. Squire IB, Lawley W, Fletcher S, Holme E, Hillis WS, Hewitt C, Woods KL. Humoral and cellular immune responses up to 7.5 years after administration of streptokinase for acute myocardial infarction. Eur Heart J 1999 Sep;20(17): 1245-52.
430. Brener SJ, Zeymer U, Adgey AA, Vrobel TR, Ellis SG, Neuhaus KL, Juran N, Ivanc TB, Ohman EM, Strony J, Kitt M, Topol EJ. Eptifibatide and low-dose tissue plasminogen activator in acute myocardial infarction: the integrilin and low-dose thrombolysis in acute myocardial infarction (INTRO AMI) trial. J Am Coll Cardiol 2002 Feb 6;39(3):377-86.
431. Grech ED, Ramsdale DR. Acute coronary syndrome: ST segment elevation myocardial infarction. BMJ 2003 Jun 21;326(7403):1379-81.
432. Boersma E, Mercado N, Poldermans D, Gardien M, Vos J, Simoons ML. Acute myocardial infarction. Lancet 2003 Mar 8;361(9360):847-58.
433. Grines CL, Serruys P, O'Neill WW. Fibrinolytic therapy: is it a treatment of the past? Circulation 2003 May 27;107(20):2538-42.
434. Brodie BR, Weintraub RA, Stuckey TD, LeBauer EJ, Katz JD, Kelly TA, Hansen CJ. Outcomes of direct coronary angioplasty for acute myocardial infarction in candidates and non-candidates for thrombolytic therapy. Am J Cardiol 1991 Jan 1;67(1):7-12.
435. Holmes DR, Jr., Bates ER, Kleiman NS, Sadowski Z, Horgan JH, Morris DC, Califf RM, Berger PB, Topol EJ. Contemporary reperfusion therapy for cardiogenic shock: the GUSTO-I trial experience. The GUSTO-I Investigators. Global Utilization of Streptokinase and Tissue Plasminogen Activator for Occluded Coronary Arteries. J Am Coll Cardiol 1995 Sep;26(3):668-74.
436. Hochman JS, Sleeper LA, Webb JG, Sanborn TA, White HD, Talley JD, Buller CE, Jacobs AK, Slater JN, Col J, McKinlay SM, LeJemtel TH. Early revascularization in acute myocardial infarction complicated by cardiogenic shock. SHOCK Investigators. Should We Emergently Revascularize Occluded Coronaries for Cardiogenic Shock. N Engl J Med 1999 Aug 26;341(9):625-34.
437. Hochman JS, Sleeper LA, White HD, Dzavik V, Wong SC, Menon V, Webb JG, Steingart R, Picard MH, Menegus MA, Boland J, Sanborn T, Buller CE, Modur S, Forman R, et al. One-year survival following early revascularization for cardiogenic shock. JAMA 2001 Jan 10;285(2):190-2.
438. O'Keefe JH, Jr., Bailey WL, Rutherford BD, Hartzler GO. Primary angioplasty for acute myocardial infarction in 1,000 consecutive patients. Results in an unselected population and high-risk subgroups. Am J Cardiol 1993 Dec 16;72(19):107G-15G.
439. Mattos LA, Cano MN, Maldonado G, Feres F, Pinto IM, Tanajura LF, Piegas LS, Barbosa M, Timerman A, Paulista PP,. Emprego da angioplastia coronária no infarto agudo do miocárdio sem o uso prévio de agentes trombolíticos. Análise de 201 pacientes. Arq Bras Cardiol 1990 Nov;55(5):279-86.
440. Zahn R, Schiele R, Schneider S, Gitt AK, Wienbergen H, Seidl K, Bossaller C, Buttner HJ, Gottwik M, Altmann E, Rosahl W, Senges J. Decreasing hospital mortality between 1994 and 1998 in patients with acute myocardial infarction treated with primary angioplasty but not in patients treated with intravenous thrombolysis. Results from the pooled data of the Maximal Individual Therapy in Acute Myocardial Infarction (MITRA) Registry and the Myocardial Infarction Registry (MIR). J Am Coll Cardiol 2000 Dec;36(7):2064-71.
441. Zahn R, Schiele R, Schneider S, Gitt AK, Wienbergen H, Seidl K, Voigtlander T, Gottwik M, Berg G, Altmann E, Rosahl W, Senges J. Primary angioplasty versus intravenous thrombolysis in acute myocardial infarction: can we define subgroups of patients benefiting most from primary angioplasty? Results from the pooled data of the Maximal Individual Therapy in Acute Myocardial Infarction Registry and the Myocardial Infarction Registry. J Am Coll Cardiol 2001 Jun 1;37(7):1827-35.
442. Keeley EC, Boura JA, Grines CL. Primary angioplasty versus intravenous thrombolytic therapy for acute myocardial infarction: a quantitative review of 23 randomised trials. Lancet 2003 Jan 4;361(9351):13-20.
443. Grines C, Patel A, Zijlstra F, Weaver WD, Granger C, Simes RJ. Primary coronary angioplasty compared with intravenous thrombolytic therapy for acute myocardial infarction: six-month follow up and analysis of individual patient data from randomized trials. Am Heart J 2003 Jan;145(1):47-57.
444. Zhu MM, Feit A, Chadow H, Alam M, Kwan T, Clark LT. Primary stent implantation compared with primary balloon angioplasty for acute myocardial infarction: a meta-analysis of randomized clinical trials. Am J Cardiol 2001 Aug 1;88(3):297-301.
445. Lemos PA, Saia F, Hofma SH, Daemen J, Ong AT, Arampatzis CA, Hoye A, McFadden E, Sianos G, Smits PC, van der Giessen WJ, de FP, van Domburg RT, Serruys PW. Short- and long-term clinical benefit of sirolimus-eluting stents compared to conventional bare stents for patients with acute myocardial infarction. J Am Coll Cardiol 2004 Feb 18;43(4):704-8.
446. Eisenberg MJ, Jamal S. Glycoprotein IIb/IIIa inhibition in the setting of acute ST-segment elevation myocardial infarction. J Am Coll Cardiol 2003 Jul 2;42(1):1-6.
447. [II Guidelines of the Brazilian Cardiology Society for acute myocardial infarct treatment. July 22 to 25 of 1999. Teresopolis-RJ]. Arq Bras Cardiol 2000 Jun;74 Suppl 2:1-46.
448. Singh M, Ting HH, Berger PB, Garratt KN, Holmes DR, Jr., Gersh BJ. Rationale for on-site cardiac surgery for primary angioplasty: a time for reappraisal. J Am Coll Cardiol 2002 Jun 19;39(12):1881-9.
449. Aversano T, Aversano LT, Passamani E, Knatterud GL, Terrin ML, Williams DO, Forman SA. Thrombolytic therapy vs primary percutaneous coronary intervention for myocardial infarction in patients presenting to hospitals without on-site cardiac surgery: a randomized controlled trial. JAMA 2002 Apr 17;287(15):1943-51.
450. Canto JG, Every NR, Magid DJ, Rogers WJ, Malmgren JA, Frederick PD, French WJ, Tiefenbrunn AJ, Misra VK, Kiefe CI, Barron HV. The volume of primary angioplasty procedures and survival after acute myocardial infarction. National Registry of Myocardial Infarction 2 Investigators. N Engl J Med 2000 May 25; 342(21):1573-80.
451. Magid DJ, Calonge BN, Rumsfeld JS, Canto JG, Frederick PD, Every NR, Barron HV. Relation between hospital primary angioplasty volume and mortality for patients with acute MI treated with primary angioplasty vs thrombolytic therapy. JAMA 2000 Dec 27;284(24):3131-8.
452. Vakili BA, Kaplan R, Brown DL. Volume-outcome relation for physicians and hospitals performing angioplasty for acute myocardial infarction in New York state. Circulation 2001 Oct 30;104(18):2171-6.
453. Mattos LA, Sousa AG, Labrunie A, Lima V, Bueno R, Mangione JA. O número de procedimentos anuais influencia os resultados da intervenção coronária percutânea no infarto agudo do miocárdio ? Análise multicêntrica de 9.653 pacientes (abstr). Rev Soc Cardiol Estado de São Paulo 2003;13(suppl B):34.
454. Guimaraes JI, Sousa JE, Ribeiro E, Mattos LA, Sousa AG, Nunes GL, Leite RG, Moura AV, Gottschall CA, Costa EA, Falcao FC, Prudente ML, Furtado RJ. Diretriz de Indicações e Utilizações das Intervenções Percutâneas e Stent Intracoronariano na Prática Clínica. Arq Bras Cardiol 2003 Jan;80 Suppl 1:1-14.
455. Dalby M, Bouzamondo A, Lechat P, Montalescot G. Transfer for primary angioplasty versus immediate thrombolysis in acute myocardial infarction: a meta-analysis. Circulation 2003 Oct 14;108(15):1809-14.
456. Steg PG, Bonnefoy E, Chabaud S, Lapostolle F, Dubien PY, Cristofini P, Leizorovicz A, Touboul P. Impact of time to treatment on mortality after prehospital fibrinolysis or primary angioplasty: data from the CAPTIM randomized clinical trial. Circulation 2003 Dec 9;108(23):2851-6.
457. Widimsky P, Groch L, Zelizko M, Aschermann M, Bednar F, Suryapranata H. Multicentre randomized trial comparing transport to primary angioplasty vs immediate thrombolysis vs combined strategy for patients with acute myocardial infarction presenting to a community hospital without a catheterization laboratory. The PRAGUE study. Eur Heart J 2000 May;21(10):823-31.
458. Andersen HR, Nielsen TT, Rasmussen K, Thuesen L, Kelbaek H, Thayssen P, Abildgaard U, Pedersen F, Madsen JK, Grande P, Villadsen AB, Krusell LR, Haghfelt T, Lomholt P, Husted SE, et al. A comparison of coronary angioplasty with fibrinolytic therapy in acute myocardial infarction. N Engl J Med 2003 Aug 21;349(8):733-42.
459. Widimsky P, Budesinsky T, Vorac D, Groch L, Zelizko M, Aschermann M, Branny M, St'asek J, Formanek P. Long distance transport for primary angioplasty vs immediate thrombolysis in acute myocardial infarction. Final results of the randomized national multicentre trialPRAGUE-2. Eur Heart J 2003 Jan;24(1):94-104.
460. Ellis SG, Van de WF, Ribeiro-daSilva E, Topol EJ. Present status of rescue coronary angioplasty: current polarization of opinion and randomized trials. J Am Coll Cardiol 1992 Mar 1;19(3):681-6.
461. Ellis SG, da Silva ER, Heyndrickx G, Talley JD, Cernigliaro C, Steg G, Spaulding C, Nobuyoshi M, Erbel R, Vassanelli C. Randomized comparison of rescue angioplasty with conservative management of patients with early failure of thrombolysis for acute anterior myocardial infarction. Circulation 1994 Nov;90(5):2280-4.
462. Vermeer F, Oude Ophuis AJ, vd Berg EJ, Brunninkhuis LG, Werter CJ, Boehmer AG, Lousberg AH, Dassen WR, Bar FW. Prospective randomised comparison between thrombolysis, rescue PTCA, and primary PTCA in patients with extensive myocardial infarction admitted to a hospital without PTCA facilities: a safety and feasibility study. Heart 1999 Oct;82(4):426-31.
463. Ellis SG, da Silva ER, Spaulding CM, Nobuyoshi M, Weiner B, Talley JD. Review of immediate angioplasty after fibrinolytic therapy for acute myocardial infarction: insights from the RESCUE I, RESCUE II, and other contemporary clinical experiences. Am Heart J 2000 Jun;139(6):1046-53.
464. Roe MT, Giugliano RP, Tuttle Real. Safety of adjunctive glycoprotein IIb/IIIa blockade during rescue:early percutaneous coronary intervention following full-dose fibrinolytic therapy for acute myocardial infarction. J Am.Coll.Cardiol 41[Suppl. A], 332. 2003.
465. Mattos L, Sousa A, Pinto I. Uma comparação entre a intervenção coronária percutânea de resgate e primária realizadas no infarto agudo do miocárdio: um relato multicêntrico de 9,371 pacientes. Arq Bras Cardiol 2004.
466. Ellis SG, Mooney MR, George BS, da Silva EE, Talley JD, Flanagan WH, Topol EJ. Randomized trial of late elective angioplasty versus conservative management for patients with residual stenoses after thrombolytic treatment of myocardial infarction. Treatment of Post-Thrombolytic Stenoses (TOPS) Study Group. Circulation 1992 Nov;86(5):1400-6.
467. Gibson CM. A union in reperfusion: the concept of facilitated percutaneous coronary intervention. J Am Coll Cardiol 2000 Nov 1;36(5):1497-9.
468. Stone GW, Cox D, Garcia E, Brodie BR, Morice MC, Griffin J, Mattos L, Lansky AJ, O'Neill WW, Grines CL. Normal flow (TIMI-3) before mechanical reperfusion therapy is an independent determinant of survival in acute myocardial infarction: analysis from the primary angioplasty in myocardial infarction trials. Circulation 2001 Aug 7;104(6):636-41.
469. Mehta SR, Eikelboom JW, Yusuf S. Risk of intracranial haemorrhage with bolus versus infusion thrombolytic therapy: a meta-analysis. Lancet 2000 Aug 5; 356(9228):449-54.
470. Simoons ML, Arnold AE, Betriu A, de Bono DP, Col J, Dougherty FC, von Essen R, Lambertz H, Lubsen J, Meier B,. Thrombolysis with tissue plasminogen activator in acute myocardial infarction: no additional benefit from immediate percutaneous coronary angioplasty. Lancet 1988 Jan 30;1(8579):197-203.
471. Ross AM, Coyne KS, Reiner JS, Greenhouse SW, Fink C, Frey A, Moreyra E, Traboulsi M, Racine N, Riba AL, Thompson MA, Rohrbeck S, Lundergan CF. A randomized trial comparing primary angioplasty with a strategy of short-acting thrombolysis and immediate planned rescue angioplasty in acute myocardial infarction: the PACT trial. PACT investigators. Plasminogen-activator Angioplasty Compatibility Trial. J Am Coll Cardiol 1999 Dec;34(7):1954-62.
472. Neumann FJ, Blasini R, Schmitt C, Alt E, Dirschinger J, Gawaz M, Kastrati A, Schomig A. Effect of glycoprotein IIb/IIIa receptor blockade on recovery of coronary flow and left ventricular function after the placement of coronary-artery stents in acute myocardial infarction. Circulation 1998 Dec 15;98(24):2695-701.
473. Herrmann HC, Moliterno DJ, Ohman EM, Stebbins AL, Bode C, Betriu A, Forycki F, Miklin JS, Bachinsky WB, Lincoff AM, Califf RM, Topol EJ. Facilitation of early percutaneous coronary intervention after reteplase with or without abciximab in acute myocardial infarction: results from the SPEED (GUSTO-4 Pilot) Trial. J Am Coll Cardiol 2000 Nov 1;36(5):1489-96.
474. Neumann FJ, Kastrati A, Schmitt C, Blasini R, Hadamitzky M, Mehilli J, Gawaz M, Schleef M, Seyfarth M, Dirschinger J, Schomig A. Effect of glycoprotein IIb/IIIa receptor blockade with abciximab on clinical and angiographic restenosis rate after the placement of coronary stents following acute myocardial infarction. J Am Coll Cardiol 2000 Mar 15;35(4):915-21.
475. Lee DP, Herity NA, Hiatt BL, Fearon WF, Rezaee M, Carter AJ, Huston M, Schreiber D, DiBattiste PM, Yeung AC. Adjunctive platelet glycoprotein IIb/IIIa receptor inhibition with tirofiban before primary angioplasty improves angiographic outcomes: results of the TIrofiban Given in the Emergency Room before Primary Angioplasty (TIGER-PA) pilot trial. Circulation 2003 Mar 25;107(11):1497-501.
476. Lee DC, Oz MC, Weinberg AD, Ting W. Appropriate timing of surgical intervention after transmural acute myocardial infarction. J Thorac Cardiovasc Surg 2003 Jan;125(1):115-9.
477. Allen BS, Buckberg GD, Fontan FM, Kirsh MM, Popoff G, Beyersdorf F, Fabiani JN, Acar C. Superiority of controlled surgical reperfusion versus percutaneous transluminal coronary angioplasty in acute coronary occlusion. J Thorac Cardiovasc Surg 1993 May;105(5):864-79.
478. Dauerman HL, Goldberg RJ, White K, Gore JM, Sadiq I, Gurfinkel E, Budaj A, Lopez dS, Lopez-Sendon J. Revascularization, stenting, and outcomes of patients with acute myocardial infarction complicated by cardiogenic shock. Am J Cardiol 2002 Oct 15;90(8):838-42.
479. O'Connor GT, Plume SK, Olmstead EM, Coffin LH, Morton JR, Maloney CT, Nowicki ER, Levy DG, Tryzelaar JF, Hernandez F. Multivariate prediction of in-hospital mortality associated with coronary artery bypass graft surgery. Northern New England Cardiovascular Disease Study Group. Circulation 1992 Jun; 85(6):2110-8.
480. Hochman JS, Boland J, Sleeper LA, Porway M, Brinker J, Col J, Jacobs A, Slater J, Miller D, Wasserman H,. Current spectrum of cardiogenic shock and effect of early revascularization on mortality. Results of an International Registry. SHOCK Registry Investigators. Circulation 1995 Feb 1;91(3):873-81.
481. Barakate MS, Bannon PG, Hughes CF, Horton MD, Callaway A, Hurst T. Emergency surgery after unsuccessful coronary angioplasty: a review of 15 years' experience. Ann Thorac Surg 2003 May;75(5):1400-5.
482. Pragliola C, Kootstra GJ, Lanzillo G, Rose PA, Quafford M, Uitdenhaag G. Current results of coronary bypass surgery after failed angioplasty. J Cardiovasc Surg (Torino) 1994 Oct;35(5):365-9.
483. Borkon AM, Failing TL, Piehler JM, Killen DA, Hoskins ML, Reed WA. Risk analysis of operative intervention for failed coronary angioplasty. Ann Thorac Surg 1992 Nov;54(5):884-90.
484. Betriu A, Califf RM, Bosch X, Guerci A, Stebbins AL, Barbagelata NA, Aylward PE, Vahanian A, Van de WF, Topol EJ. Recurrent ischemia after thrombolysis: importance of associated clinical findings. GUSTO-I Investigators. Global Utilization of Streptokinase and t-PA [tissue-plasminogen activator] for Occluded Coronary Arteries. J Am Coll Cardiol 1998 Jan;31(1):94-102.
485. Fremes SE, Goldman BS, Weisel RD, Ivanov J, Christakis GT, Salerno TA, David TE. Recent preoperative myocardial infarction increases the risk of surgery for unstable angina. J Card Surg 1991 Mar;6(1):2-12.
486. Kereiakes DJ, Topol EJ, George BS, Abbottsmith CW, Stack RS, Candela RJ, O'Neill WW, Anderson LC, Califf RM. Favorable early and long-term prognosis following coronary bypass surgery therapy for myocardial infarction: results of a multicenter trial. TAMI Study Group. Am Heart J 1989 Aug;118(2):199-207.
487. Birnbaum Y, Fishbein MC, Blanche C, Siegel RJ. Ventricular septal rupture after acute myocardial infarction. N Engl J Med 2002 Oct 31;347(18):1426-32.
488. Muehrcke DD, Daggett WM, Jr., Buckley MJ, Akins CW, Hilgenberg AD, Austen WG. Postinfarct ventricular septal defect repair: effect of coronary artery bypass grafting. Ann Thorac Surg 1992 Nov;54(5):876-82.
489. Kishon Y, Oh JK, Schaff HV, Mullany CJ, Tajik AJ, Gersh BJ. Mitral valve operation in postinfarction rupture of a papillary muscle: immediate results and long-term follow-up of 22 patients. Mayo Clin Proc 1992 Nov;67(11):1023-30.
490. Jatene FB, Nicolau JC, Hueb ACeal. Fatores prognósticos da revascularização na fase aguda do infarto agudo do miocárdio. Rev Bras Cir Cardiovasc 2001;16:195-202.
491. Sintek CF, Pfeffer TA, Khonsari S. Surgical revascularization after acute myocardial infarction. Does timing make a difference? J Thorac Cardiovasc Surg 1994 May;107(5):1317-21.
492. Holmes DR, Jr., Califf RM, Topol EJ. Lessons we have learned from the GUSTO trial. Global Utilization of Streptokinase and Tissue Plasminogen Activator for Occluded Arteries. J Am Coll Cardiol 1995 Jun;25(7 Suppl):10S-7S.
493. Gersh BJ, Chesebro JH, Braunwald E, Lambrew C, Passamani E, Solomon RE, Ross AM, Ross R, Terrin ML, Knatterud GL. Coronary artery bypass graft surgery after thrombolytic therapy in the Thrombolysis in Myocardial Infarction Trial, Phase II (TIMI II). J Am Coll Cardiol 1995 Feb;25(2):395-402.
494. Al Ruzzeh S, Nakamura K, Athanasiou T, Modine T, George S, Yacoub M, Ilsley C, Amrani M. Does off-pump coronary artery bypass (OPCAB) surgery improve the outcome in high-risk patients?: a comparative study of 1398 high-risk patients. Eur J Cardiothorac Surg 2003 Jan;23(1):50-5.
495. Vlassov GP, Deyneka CS, Travine NO, Timerbaev VH, Ermolov AS. Acute myocardial infarction: OPCAB is an alternative approach for treatment. Heart Surg Forum 2001;4(2):147-50.
496. Bosch X, Theroux P, Waters DD, Pelletier GB, Roy D. Early postinfarction ischemia: clinical, angiographic, and prognostic significance. Circulation 1987 May;75(5): 988-95.
497. Schuster EH, Bulkley BH. Early post-infarction angina. Ischemia at a distance and ischemia in the infarct zone. N Engl J Med 1981 Nov 5;305(19):1101-5.
498. Braunwald E. Unstable angina. A classification. Circulation 1989 Aug;80(2):410-4.
499. Waters D, Jamil G. Complications after myocardial infarction. In: Yusuf S, Carins JA, Camm AJ, Fallen EF, editors. Evidence based cardiology.London: BMJ Books; 1999. p. 505.
500. Antman EM, Cohen M, Bernink PJ, McCabe CH, Horacek T, Papuchis G, Mautner B, Corbalan R, Radley D, Braunwald E. The TIMI risk score for unstable angina/non-ST elevation MI: A method for prognostication and therapeutic decision making. JAMA 2000 Aug 16;284(7):835-42.
501. Yusuf S, Zucker D, Peduzzi P, Fisher LD, Takaro T, Kennedy JW, Davis K, Killip T, Passamani E, Norris R,. Effect of coronary artery bypass graft surgery on survival: overview of 10-year results from randomised trials by the Coronary Artery Bypass Graft Surgery Trialists Collaboration. Lancet 1994 Aug 27;344(8922):563-70.
502. Zehender M, Kasper W, Kauder E, Schonthaler M, Geibel A, Olschewski M, Just H. Right ventricular infarction as an independent predictor of prognosis after acute inferior myocardial infarction. N Engl J Med 1993 Apr 8;328(14):981-8.
503. Berger PB, Ryan TJ. Inferior myocardial infarction. High-risk subgroups. Circulation 1990 Feb;81(2):401-11.
504. Weinshel AJ, Isner JM, Salem D, Konstam MS. The coronary anatomy of right ventricular infarction: relationship between the site of right coronary artery occlusion and origin of the right ventricular free wall branches. Circulation 68[Suppl.III], 351. 1983.
505. Andersen HR, Falk E, Nielsen D. Right ventricular infarction: frequency, size and topography in coronary heart disease: a prospective study comprising 107 consecutive autopsies from a coronary care unit. J Am Coll Cardiol 1987 Dec;10(6):1223-32.
506. Lee FA. Hemodynamics of the right ventricle in normal and disease states. Cardiol Clin 1992 Feb;10(1):59-67.
507. CROSS CE. Right ventricular pressure and coronary flow. Am J Physiol 1962 Jan; 202:12-6.
508. Haupt HM, Hutchins GM, Moore GW. Right ventricular infarction: role of the moderator band artery in determining infarct size. Circulation 1983 Jun;67(6):1268-72.
509. Setaro JF, Cabin HS. Right ventricular infarction. Cardiol Clin 1992 Feb;10(1):69-90.
510. Goldstein JA, Vlahakes GJ, Verrier ED, Schiller NB, Tyberg JV, Ports TA, Parmley WW, Chatterjee K. The role of right ventricular systolic dysfunction and elevated intrapericardial pressure in the genesis of low output in experimental right ventricular infarction. Circulation 1982 Mar;65(3):513-22.
511. Goldstein JA, Tweddell JS, Barzilai B, Yagi Y, Jaffe AS, Cox JL. Importance of left ventricular function and systolic ventricular interaction to right ventricular performance during acute right heart ischemia. J Am Coll Cardiol 1992 Mar 1;19(3):704-11.
512. Ferguson JJ, Diver DJ, Boldt M, Pasternak RC. Significance of nitroglycerin-induced hypotension with inferior wall acute myocardial infarction. Am J Cardiol 1989 Aug 1;64(5):311-4.
513. Goldstein JA, Barzilai B, Rosamond TL, Eisenberg PR, Jaffe AS. Determinants of hemodynamic compromise with severe right ventricular infarction. Circulation 1990 Aug;82(2):359-68.
514. Dell'Italia LJ, Starling MR, O'Rourke RA. Physical examination for exclusion of hemodynamically important right ventricular infarction. Ann Intern Med 1983 Nov;99(5):608-11.
515. Dell'Italia LJ, Starling MR, Crawford MH, Boros BL, Chaudhuri TK, O'Rourke RA. Right ventricular infarction: identification by hemodynamic measurements before and after volume loading and correlation with noninvasive techniques. J Am Coll Cardiol 1984 Nov;4(5):931-9.
516. Cohn JN, Guiha NH, Broder MI, Limas CJ. Right ventricular infarction. Clinical and hemodynamic features. Am J Cardiol 1974 Feb;33(2):209-14.
517. Robalino BD, Whitlow PL, Underwood DA, Salcedo EE. Electrocardiographic manifestations of right ventricular infarction. Am Heart J 1989 Jul;118(1):138-44.
518. Braat SH, Brugada P, de Zwaan C, Coenegracht JM, Wellens HJ. Value of electrocardiogram in diagnosing right ventricular involvement in patients with an acute inferior wall myocardial infarction. Br Heart J 1983 Apr;49(4):368-72.
519. Cheitlin MD, Alpert JS, Armstrong WF, Aurigemma GP, Beller GA, Bierman FZ, Davidson TW, Davis JL, Douglas PS, Gillam LD. ACC/AHA Guidelines for the Clinical Application of Echocardiography. A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Committee on Clinical Application of Echocardiography). Developed in colloboration with the American Society of Echocardiography. Circulation 1997 Mar 18;95(6):1686-744.
520. Sharkey SW, Shelley W, Carlyle PF, Rysavy J, Cohn JN. M-mode and two-dimensional echocardiographic analysis of the septum in experimental right ventricular infarction: correlation with hemodynamic alterations. Am Heart J 1985 Dec; 110(6):1210-8.
521. Lopez-Sendon J, Lopez dS, Roldan I, Fernandez dS, Ramos F, Martin JL. Inversion of the normal interatrial septum convexity in acute myocardial infarction: incidence, clinical relevance and prognostic significance. J Am Coll Cardiol 1990 Mar 15;15(4):801-5.
522. Manno BV, Bemis CE, Carver J, Mintz GS. Right ventricular infarction complicated by right to left shunt. J Am Coll Cardiol 1983 Feb;1(2 Pt 1):554-7.
523. Kinch JW, Ryan TJ. Right ventricular infarction. N Engl J Med 1994 Apr 28; 330(17):1211-7.
524. Goldstein JA, Vlahakes GJ, Verrier ED, Schiller NB, Botvinick E, Tyberg JV, Parmley WW, Chatterjee K. Volume loading improves low cardiac output in experimental right ventricular infarction. J Am Coll Cardiol 1983 Aug;2(2):270-8.
525. Dell'Italia LJ, Starling MR, Blumhardt R, Lasher JC, O'Rourke RA. Comparative effects of volume loading, dobutamine, and nitroprusside in patients with predominant right ventricular infarction. Circulation 1985 Dec;72(6):1327-35.
526. Braat SH, de Zwaan C, Brugada P, Coenegracht JM, Wellens HJ. Right ventricular involvement with acute inferior wall myocardial infarction identifies high risk of developing atrioventricular nodal conduction disturbances. Am Heart J 1984 Jun; 107(6):1183-7.
527. Love JC, Haffajee CI, Gore JM, Alpert JS. Reversibility of hypotension and shock by atrial or atrioventricular sequential pacing in patients with right ventricular infarction. Am Heart J 1984 Jul;108(1):5-13.
528. Sugiura T, Iwasaka T, Takahashi N, Nakamura S, Taniguchi H, Nagahama Y, Matsutani M, Inada M. Atrial fibrillation in inferior wall Q-wave acute myocardial infarction. Am J Cardiol 1991 May 15;67(13):1135-6.
529. Fantidis P, Castejon R, Fernandez RA, Madero-Jarabo R, Cordovilla G, Sanz GE. Does a critical hemodynamic situation develop from right ventriculotomy and free wall infarct or from small changes in dysfunctional right ventricle afterload? J Cardiovasc Surg (Torino) 1992 Mar;33(2):229-34.
530. Braat SH, Ramentol M, Halders S, Wellens HJ. Reperfusion with streptokinase of an occluded right coronary artery: effects on early and late right and left ventricular ejection fraction. Am Heart J 1987 Feb;113(2 Pt 1):257-60.
531. Schuler G, Hofmann M, Schwarz F, Mehmel H, Manthey J, Tillmanns H, Hartmann S, Kubler W. Effect of successful thrombolytic therapy on right ventricular function in acute inferior wall myocardial infarction. Am J Cardiol 1984 Nov 1;54(8):951-7.
532. Moreyra AE, Suh C, Porway MN, Kostis JB. Rapid hemodynamic improvement in right ventricular infarction after coronary angioplasty. Chest 1988 Jul;94(1):197-9.
533. Aydinalp A, Wishniak A, Akker-Berman L, Or T, Roguin N. Pericarditis and pericardial effusion in acute ST-elevation myocardial infarction in the thrombolytic era. Isr Med Assoc J 2002 Mar;4(3):181-3.
534. Oliva PB, Hammill SC, Talano JV. Effect of definition on incidence of postinfarction pericarditis. It is time to redefine postinfarction pericarditis? Circulation 1994 Sep;90(3):1537-41.
535. Galve E, Garcia-Del-Castillo H, Evangelista A, Batlle J, Permanyer-Miralda G, Soler-Soler J. Pericardial effusion in the course of myocardial infarction: incidence, natural history, and clinical relevance. Circulation 1986 Feb;73(2):294-9.
536. Maisch B, Ristic AD. Practical aspects of the management of pericardial disease. Heart 2003 Sep;89(9):1096-103.
537. Allen BS, Rosenkranz E, Buckberg GD, Davtyan H, Laks H, Tillisch J, Drinkwater DC. Studies on prolonged acute regional ischemia. VI. Myocardial infarction with left ventricular power failure: a medical/surgical emergency requiring urgent revascularization with maximal protection of remote muscle. J Thorac Cardiovasc Surg 1989 Nov;98(5 Pt 1):691-702.
538. Fox KA. Grace Registry: Congestive Heart Failure Determinants in Acute Coronary Syndrome. AHA Meeting, Chicago 2002.
539. Nicod P, Gilpin E, Dittrich H, Chappuis F, Ahnve S, Engler R, Henning H, Ross J Jr. Influence on prognosis and morbidity of left ventricular ejection fraction with and without signs of left ventricular failure after acute myocardial infarction. Am J Cardiol 1988 Jun 1;61(15):1165-71.
540. Malmberg K. Prospective randomised study of intensive insulin treatment on long term survival after acute myocardial infarction in patients with diabetes mellitus. DIGAMI (Diabetes Mellitus, Insulin Glucose Infusion in Acute Myocardial Infarction) Study Group. BMJ 1997 May 24;314(7093):1512-5.
541. Zeymer U, Neuhaus KL, Wegscheider K, Tebbe U, Molhoek P, Schroder R. Effects of thrombolytic therapy in acute inferior myocardial infarction with or without right ventricular involvement. HIT-4 Trial Group. Hirudin for Improvement of Thrombolysis. J Am Coll Cardiol 1998 Oct;32(4):876-81.
542. Pitt B, Remme W, Zannad F, Neaton J, Martinez F, Roniker B, Bittman R, Hurley S, Kleiman J, Gatlin M. Eplerenone, a selective aldosterone blocker, in patients with left ventricular dysfunction after myocardial infarction. N Engl J Med 2003 Apr 3;348(14):1309-21.
543. Packer M, Coats AJ, Fowler MB, Katus HA, Krum H, Mohacsi P, Rouleau JL, Tendera M, Castaigne A, Roecker EB, Schultz MK, DeMets DL. Effect of carvedilol on survival in severe chronic heart failure. N Engl J Med 2001 May 31;344(22):1651-8.
544. Yusuf S, Flather M, Pogue J, Hunt D, Varigos J, Piegas L, Avezum A, Anderson J, Keltai M, Budaj A, Fox K, Ceremuzynski L. Variations between countries in invasive cardiac procedures and outcomes in patients with suspected unstable angina or myocardial infarction without initial ST elevation. OASIS (Organisation to Assess Strategies for Ischaemic Syndromes) Registry Investigators. Lancet 1998 Aug 15;352(9127):507-14.
545. Braunwald E. Heart disease a textbook of cardiovascular medicine. 5th ed. Philadelphia: WB Saunders; 1997.
546. Van de WF, Arnold AE. Intravenous tissue plasminogen activator and size of infarct, left ventricular function, and survival in acute myocardial infarction. BMJ 1988 Nov 26;297(6660):1374-9.
547. Kleiman NS, Terrin M, Mueller H, Chaitman B, Roberts R, Knatterud GL, Solomon R, McMahon RP, Braunwald E. Mechanisms of early death despite thrombolytic therapy: experience from the Thrombolysis in Myocardial Infarction Phase II (TIMI II) study. J Am Coll Cardiol 1992 May;19(6):1129-35.
548. Ohman EM, Topol EJ, Califf RM, Bates ER, Ellis SG, Kereiakes DJ, George BS, Samaha JK, Kline E, Sigmon KN,. An analysis of the cause of early mortality after administration of thrombolytic therapy. The Thrombolysis Angioplasty in Myocardial Infarction Study Group. Coron Artery Dis 1993 Nov;4(11):957-64.
549. Brodie BR, Stuckey TD, Hansen CJ, Muncy DB, Weintraub RA, Kelly TA, Berry JJ. Timing and mechanism of death determined clinically after primary angioplasty for acute myocardial infarction. Am J Cardiol 1997 Jun 15;79(12):1586-91.
550. Kinn JW, O'Neill WW, Benzuly KH, Jones DE, Grines CL. Primary angioplasty reduces risk of myocardial rupture compared to thrombolysis for acute myocardial infarction. Cathet Cardiovasc Diagn 1997 Oct;42(2):151-7.
551. Erbel R, Schweizer P, Bardos P, Meyer J. Two-dimensional echocardiographic diagnosis of papillary muscle rupture. Chest 1981 May;79(5):595-8.
552. Gerbode FL, Hetzer R, Krebber HJ. Surgical management of papillary muscle rupture due to myocardial infarction. World J Surg 1978 Nov;2(6):791-6.
553. Tepe NA, Edmunds LH, Jr. Operation for acute postinfarction mitral insufficiency and cardiogenic shock. J Thorac Cardiovasc Surg 1985 Apr;89(4):525-30.
554. Goor DA, Mohr R, Lavee J, Serraf A, Smolinsky A. Preservation of the posterior leaflet during mechanical valve replacement for ischemic mitral regurgitation and complete myocardial revascularization. J Thorac Cardiovasc Surg 1988 Aug; 96(2):253-60.
555. David TE, Ho WC. The effect of preservation of chordae tendineae on mitral valve replacement for postinfarction mitral regurgitation. Circulation 1986 Sep;74(3 Pt 2):I116-I120.
556. Angell WW, Oury JH, Shah P. A comparison of replacement and reconstruction in patients with mitral regurgitation. J Thorac Cardiovasc Surg 1987 May;93(5):665-74.
557. David TE, Uden DE, Strauss HD. The importance of the mitral apparatus in left ventricular function after correction of mitral regurgitation. Circulation 1983 Sep; 68(3 Pt 2):II76-II82.
558. Chitwood WR. Mitral valve repair: ischaemic. In: Kaiser LR, Kron IL, Spray TL, editors. Mastery of cardiothoracic surgery.Philadelphia: Lippincott-Raven; 1988. p. 308-21.
559. Bulkley BH, Roberts WC. Dilatation of the mitral anulus. A rare cause of mitral regurgitation. Am J Med 1975 Oct;59(4):457-63.
560. Thompson CR, Buller CE, Sleeper LA, Antonelli TA, Webb JG, Jaber WA, Abel JG, Hochman JS. Cardiogenic shock due to acute severe mitral regurgitation complicating acute myocardial infarction: a report from the SHOCK Trial Registry. SHould we use emergently revascularize Occluded Coronaries in cardiogenic shocK? J Am Coll Cardiol 2000 Sep;36(3 Suppl A):1104-9.
561. Kirklin JW, Barratt-Boyes BG. Cardiac surgery. 2nd ed. New York: Churchil Livingstone; 1993.
562. Allen P, Woodwark G. Surgical management of postinfarction ventricular septal defects. J Thorac Cardiovasc Surg 1966 Mar;51(3):346-52.
563. Heimbecker RO, Lemire G, Chen C. Surgery for massive myocardial infarction. An experimental study of emergency infarctectomy with a preliminary report on the clinical application. Circulation 1968 Apr;37(4 Suppl):II3-11.
564. Iben AB, Pupello DF, Stinson EB, Shumway NE. Surgical treatment of postinfarction ventricular septal defects. Ann Thorac Surg 1969 Sep;8(3):252-62.
565. Daggett WM, Burwell LR, Lawson DW, Austen WG. Resection of acute ventricular aneurysm amd ri and ruptured interventricular septum after myocardial infarction. N Engl J Med 1970 Dec 31;283(27):1507-8.
566. Shumacker HB, Jr. Suggestions concerning operative management of postinfarction septal defects. J Thorac Cardiovasc Surg 1972 Sep;64(3):452-9.
567. da Silva JP, Cascudo MM, Baumgratz JF, Vila JH, Macruz R. Postinfarction ventricular septal defect. An efficacious technique for early surgical repair. J Thorac Cardiovasc Surg 1989 Jan;97(1):86-9.
568. Rousou JA, Engelman RM, Breyer RH, Whittredge P, Schnider R. Transatrial repair of postinfarction posterior ventricular septal defect. Ann Thorac Surg 1987 Jun; 43(6):665-6.
569. Komeda M, Fremes SE, David TE. Surgical repair of postinfarction ventricular septal defect. Circulation 1990 Nov;82(5 Suppl):IV243-IV247.
570. Cooley DA. Repair of postinfarction ventricular septal defect. J Card Surg 1994 Jul;9(4):427-9.
571. Alvarez JM, Brady PW, Ross DE. Technical improvements in the repair of acute postinfarction ventricular septal rupture. J Card Surg 1992 Sep;7(3):198-202.
572. Tashiro T, Todo K, Haruta Y, Yasunaga H, Shibano R, Kawara T. Extended endocardial repair of postinfarction ventricular septal rupture: new operative techniquemodification of the Komeda-David operation. J Card Surg 1994 Mar; 9(2):97-102.
573. Usui A, Murase M, Maeda M, Tomita Y, Murakami F, Teranishi K, Koyama T, Ito T, Abe T. Sandwich repair with two sheets of equine pericardial patch for acute posterior post-infarction ventricular septal defect. Eur J Cardiothorac Surg 1993; 7(1):47-9.
574. Seguin JR, Frapier JM, Colson P, Chaptal PA. Fibrin sealant for early repair of acquired ventricular septal defect. J Thorac Cardiovasc Surg 1992 Sep;104(3):748-51.
575. Piwnica A. Update in surgical treatment of acute post infarction VSDs and MIs. Eur J Cardiothorac Surg 1995;9(3):117-9.
576. Gaudiani VA, Miller DG, Stinson EB, Oyer PE, Reitz BA, Moreno-Cabral RJ, Shumway NE. Postinfarction ventricular septal defect: an argument for early operation. Surgery 1981 Jan;89(1):48-55.
577. Piwnica A, Menasche P, Beaufils P, Julliard JM. Long-term results of emergency surgery for postinfarction ventricular septal defect. Ann Thorac Surg 1987 Sep;44(3):274-6.
578. Menon V, Webb JG, Hillis LD, Sleeper LA, Abboud R, Dzavik V, Slater JN, Forman R, Monrad ES, Talley JD, Hochman JS. Outcome and profile of ventricular septal rupture with cardiogenic shock after myocardial infarction: a report from the SHOCK Trial Registry. SHould we emergently revascularize Occluded Coronaries in cardiogenic shocK? J Am Coll Cardiol 2000 Sep;36(3 Suppl A):1110-6.
579. Yoshino H, Yotsukura M, Yano K, Taniuchi M, Kachi E, Shimizu H, Udagawa H, Kajiwara T, Ishikawa K. Cardiac rupture and admission electrocardiography in acute anterior myocardial infarction: implication of ST elevation in aVL. J Electrocardiol 2000 Jan;33(1):49-54.
580. Oliva PB, Hammill SC, Edwards WD. Cardiac rupture, a clinically predictable complication of acute myocardial infarction: report of 70 cases with clinicopathologic correlations. J Am Coll Cardiol 1993 Sep;22(3):720-6.
581. Redfern A, Smart J. Images in clinical medicine. Cardiac rupture. N Engl J Med 2003 Feb 13;348(7):609.
582. Lengyel M, Pal M. Long-term survival of post-infarction free wall rupture without operation. Eur Heart J 1996 Nov;17(11):1769-70.
583. Pifarre R, Sullivan HJ, Grieco J, Montoya A, Bakhos M, Scanlon PJ, Gunnar RM. Management of left ventricular rupture complicating myocardial infarction. J Thorac Cardiovasc Surg 1983 Sep;86(3):441-3.
584. Nunez L, de la LR, Lopez SJ, Coma I, Gil AM, Larrea JL. Diagnosis and treatment of subacute free wall ventricular rupture after infarction. Ann Thorac Surg 1983 May;35(5):525-9.
585. Padro JM, Caralps JM, Montoya JD, Camara ML, Garcia PJ, Aris A. Sutureless repair of postinfarction cardiac rupture. J Card Surg 1988 Dec;3(4):491-3.
586. Padro JM, Mesa JM, Silvestre J, Larrea JL, Caralps JM, Cerron F, Aris A. Subacute cardiac rupture: repair with a sutureless technique. Ann Thorac Surg 1993 Jan;55(1):20-3.
587. Cooley DA, Collins D, Morris JA, Jr. Ventricular aneurysm after myocardial infarction: surgical excision with use of temporary cardiopulmonary bypass. JAMA 1958;167:557.
588. Daggett WM, Guyton RA, Mundth ED, Buckley MJ, McEnany MT, Gold HK, Leinbach RC, Austen WG. Surgery for post-myocardial infarct ventricular septal defect. Ann Surg 1977 Sep;186(3):260-71.
589. Jatene AD. Left ventricular aneurysmectomy. Resection or reconstruction. J Thorac Cardiovasc Surg 1985 Mar;89(3):321-31.
590. Dor V, Saab M, Coste P, Kornaszewska M, Montiglio F. Left ventricular aneurysm: a new surgical approach. Thorac Cardiovasc Surg 1989 Feb;37(1):11-9.
591. Braille DM, Mustafa RM, Santos JLVeal. Correção da geometria do ventrículo esquerdo com prótese semi-rígida de pericárdio bovino. Rev Bras Cir Cardiovasc 1991;6:109-15.
592. Stephenson LW, Hargrove WC, III, Ratcliffe MB, Edmunds LH, Jr. Surgery for left ventricular aneurysm. Early survival with and without endocardial resection. Circulation 1989 Jun;79(6 Pt 2):I108-I111.
593. Guidelines 2000 for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Part 6: advanced cardiovascular life support: 7D: the tachycardia algorithms. The American Heart Association in collaboration with the International Liaison Committee on Resuscitation. Circulation 2000 Aug 22;102(8 Suppl):I158-I165.
594. Moretti MA. Arritmias no infarto agudo do miocárdio. In: Timerman A, Cesar LAM, editors. Manual de Cardiologia da SOCESP.São Paulo: Atheneu; 2000. p. 154.
595. Rathore SS, Berger AK, Weinfurt KP, Schulman KA, Oetgen WJ, Gersh BJ, Solomon AJ. Acute myocardial infarction complicated by atrial fibrillation in the elderly: prevalence and outcomes. Circulation 2000 Mar 7;101(9):969-74.
596. Pedersen OD, Bagger H, Kober L, Torp-Pedersen C. The occurrence and prognostic significance of atrial fibrillation/-flutter following acute myocardial infarction. TRACE Study group. TRAndolapril Cardiac Evalution. Eur Heart J 1999 May;20(10):748-54.
597. Behar S, Zahavi Z, Goldbourt U, Reicher-Reiss H. Long-term prognosis of patients with paroxysmal atrial fibrillation complicating acute myocardial infarction. SPRINT Study Group. Eur Heart J 1992 Jan;13(1):45-50.
598. Martinelli Filho M, Moreira D, Lorga A, Sosa E, Atie J, Pimenta J, Andrade J, Fagundes M, Kuniyoshi R. Diretriz de Fibrilação Atrial. Arq Bras Cardiol 2003; 81(suppl VI):1-24.
599. Campbell RW, Murray A, Julian DG. Ventricular arrhythmias in first 12 hours of acute myocardial infarction. Natural history study. Br Heart J 1981 Oct;46(4): 351-7.
600. Campbell R. Arrhythmias. In: Julian DG, Braunwald E, editors. Management of Acute Myocardial Infarction.London: WB Saunders Co Ltd; 1994. p. 223-40.
601. Nordrehaug JE, von der LG. Hypokalaemia and ventricular fibrillation in acute myocardial infarction. Br Heart J 1983 Dec;50(6):525-9.
602. Behar S, Goldbourt U, Reicher-Reiss H, Kaplinsky E. Prognosis of acute myocardial infarction complicated by primary ventricular fibrillation. Principal Investigators of the SPRINT Study. Am J Cardiol 1990 Nov 15;66(17):1208-11.
603. Buxton AE, Lee KL, Fisher JD, Josephson ME, Prystowsky EN, Hafley G. A randomized study of the prevention of sudden death in patients with coronary artery disease. Multicenter Unsustained Tachycardia Trial Investigators. N Engl J Med 1999 Dec 16;341(25):1882-90.
604. Moss AJ, Hall WJ, Cannom DS, Daubert JP, Higgins SL, Klein H, Levine JH, Saksena S, Waldo AL, Wilber D, Brown MW, Heo M. Improved survival with an implanted defibrillator in patients with coronary disease at high risk for ventricular arrhythmia. Multicenter Automatic Defibrillator Implantation Trial Investigators. N Engl J Med 1996 Dec 26;335(26):1933-40.
605. Klein HU, Reek S. The MUSTT study: evaluating testing and treatment. J Interv Card Electrophysiol 2000 Jan;4 Suppl 1:45-50.
606. A comparison of antiarrhythmic-drug therapy with implantable defibrillators in patients resuscitated from near-fatal ventricular arrhythmias. The Antiarrhythmics versus Implantable Defibrillators (AVID) Investigators. N Engl J Med 1997 Nov 27;337(22):1576-83.
607. Kuck KH, Cappato R, Siebels J, Ruppel R. Randomized comparison of antiarrhythmic drug therapy with implantable defibrillators in patients resuscitated from cardiac arrest: the Cardiac Arrest Study Hamburg (CASH). Circulation 2000 Aug 15;102(7):748-54.
608. Connolly SJ, Gent M, Roberts RS, Dorian P, Roy D, Sheldon RS, Mitchell LB, Green MS, Klein GJ, O'Brien B. Canadian implantable defibrillator study (CIDS): a randomized trial of the implantable cardioverter defibrillator against amiodarone. Circulation 2000 Mar 21;101(11):1297-302.
609. Pantridge JF, Geddes JS. A mobile intensive-care unit in the management of myocardial infarction. Lancet 1967 Aug 5;2(7510):271-3.
610. O'Doherty M, Tayler DI, Quinn E, Vincent R, Chamberlain DA. Five hundred patients with myocardial infarction monitored within one hour of symptoms. Br Med J (Clin Res Ed) 1983 Apr 30;286(6375):1405-8.
611. Lie KI, Wellens HJ, Downar E, Durrer D. Observations on patients with primary ventricular fibrillation complicating acute myocardial infarction. Circulation 1975 Nov;52(5):755-9.
612. el Sherif N, Myerburg RJ, Scherlag BJ, Befeler B, Aranda JM, Castellanos A, Lazzara R. Electrocardiographic antecedents of primary ventricular fibrillation. Value of the R-on-T phenomenon in myocardial infarction. Br Heart J 1976 Apr; 38(4):415-22.
613. Chiriboga D, Yarzebski J, Goldberg RJ, Gore JM, Alpert JS. Temporal trends (1975 through 1990) in the incidence and case-fatality rates of primary ventricular fibrillation complicating acute myocardial infarction. A communitywide perspective. Circulation 1994 Mar;89(3):998-1003.
614. Volpi A, Cavalli A, Franzosi MG, Maggioni A, Mauri F, Santoro E, Tognoni G. One-year prognosis of primary ventricular fibrillation complicating acute myocardial infarction. The GISSI (Gruppo Italiano per lo Studio della Streptochinasi nell' Infarto miocardico) investigators. Am J Cardiol 1989 May 15;63(17):1174-8.
615. Nicod P, Gilpin E, Dittrich H, Wright M, Engler R, Rittlemeyer J, Henning H, Ross J Jr. Late clinical outcome in patients with early ventricular fibrillation after myocardial infarction. J Am Coll Cardiol 1988 Mar;11(3):464-70.
616. Kloeck W, Cummins RO, Chamberlain D, Bossaert L, Callanan V, Carli P, Christenson J, Connolly B, Ornato JP, Sanders A, Steen P. Early defibrillation: an advisory statement from the Advanced Life Support Working Group of the International Liaison Committee on Resuscitation. Circulation 1997 Apr 15;95(8):2183-4.
617. Weisfeldt ML, Kerber RE, McGoldrick RP, Moss AJ, Nichol G, Ornato JP, Palmer DG, Riegel B, Smith SC, Jr. Public access defibrillation. A statement for healthcare professionals from the American Heart Association Task Force on Automatic External Defibrillation. Circulation 1995 Nov 1;92(9):2763.
618. Cummins RO, Ornato JP, Thies WH, Pepe PE. Improving survival from sudden cardiac arrest: the "chain of survival" concept. A statement for health professionals from the Advanced Cardiac Life Support Subcommittee and the Emergency Cardiac Care Committee, American Heart Association. Circulation 1991 May;83(5):1832-47.
619. Eisenberg MS, Bergner L, Hallstrom A. Cardiac resuscitation in the community. Importance of rapid provision and implications for program planning. JAMA 1979 May 4;241(18):1905-7.
620. Stiell IG, Wells GA, DeMaio VJ, Spaite DW, Field BJ, III, Munkley DP, Lyver MB, Luinstra LG, Ward R. Modifiable factors associated with improved cardiac arrest survival in a multicenter basic life support/defibrillation system: OPALS Study Phase I results. Ontario Prehospital Advanced Life Support. Ann Emerg Med 1999 Jan;33(1):44-50.
621. Eisenberg MS, Hallstrom A, Bergner L. Long-term survival after out-of-hospital cardiac arrest. N Engl J Med 1982 Jun 3;306(22):1340-3.
622. Myerburg RJ, Conde CA, Sung RJ, Mayorga-Cortes A, Mallon SM, Sheps DS, Appel RA, Castellanos A. Clinical, electrophysiologic and hemodynamic profile of patients resuscitated from prehospital cardiac arrest. Am J Med 1980 Apr; 68(4):568-76.
623. Timerman A, Piegas LS, Sousa JE. Results of cardiopulmonary resuscitation in a cardiology hospital. Resuscitation 1989 Oct;18(1):75-84.
624. Sack JB, Kesselbrenner MB, Bregman D. Survival from in-hospital cardiac arrest with interposed abdominal counterpulsation during cardiopulmonary resuscitation. JAMA 1992 Jan 15;267(3):379-85.
625. Ralston SH, Babbs CF, Niebauer MJ. Cardiopulmonary resuscitation with interposed abdominal compression in dogs. Anesth Analg 1982 Aug;61(8):645-51.
626. Berryman CR, Phillips GM. Interposed abdominal compression-CPR in human subjects. Ann Emerg Med 1984 Apr;13(4):226-9.
627. Babbs CF. CPR techniques that combine chest and abdominal compression and decompression: hemodynamic insights from a spreadsheet model. Circulation 1999 Nov 23;100(21):2146-52.
628. Sack JB, Kesselbrenner MB. Hemodynamics, survival benefits, and complications of interposed abdominal compression during cardiopulmonary resuscitation. Acad Emerg Med 1994 Sep;1(5):490-7.
629. Wenzel V, Idris AH, Banner MJ, Kubilis PS, Williams JL, Jr. Influence of tidal volume on the distribution of gas between the lungs and stomach in the nonintubated patient receiving positive-pressure ventilation. Crit Care Med 1998 Feb; 26(2):364-8.
630. Wenzel V, Keller C, Idris AH, Dorges V, Lindner KH, Brimacombe JR. Effects of smaller tidal volumes during basic life support ventilation in patients with respiratory arrest: good ventilation, less risk? Resuscitation 1999 Dec;43(1):25-9.
631. Doerges V, Sauer C, Ocker H, Wenzel V, Schmucker P. Airway management during cardiopulmonary resuscitationa comparative study of bag-valve-mask, laryngeal mask airway and combitube in a bench model. Resuscitation 1999 Jun; 41(1):63-9.
632. Robertson C. The value of open chest CPR for non-traumatic cardiac arrest. Resuscitation 1991 Oct;22(2):203-8.
633. Babbs CF. Hemodynamic mechanisms in CPR: a theoretical rationale for resuscitative thoracotomy in non-traumatic cardiac arrest. Resuscitation 1987 Mar; 15(1):37-50.
634. Shocket E, Rosenblum R. Successful open cardiac massage after 75 minutes of closed massage. JAMA 1967 Apr 24;200(4):333-5.
635. Cummins RO, Hazinski MF, Kerber RE, Kudenchuk P, Becker L, Nichol G, Malanga B, Aufderheide TP, Stapleton EM, Kern K, Ornato JP, Sanders A, Valenzuela T, Eisenberg M. Low-energy biphasic waveform defibrillation: evidence-based review applied to emergency cardiovascular care guidelines: a statement for healthcare professionals from the American Heart Association Committee on Emergency Cardiovascular Care and the Subcommittees on Basic Life Support, Advanced Cardiac Life Support, and Pediatric Resuscitation. Circulation 1998 Apr 28;97(16): 1654-67.
636. Bardy GH, Marchlinski FE, Sharma AD, Worley SJ, Luceri RM, Yee R, Halperin BD, Fellows CL, Ahern TS, Chilson DA, Packer DL, Wilber DJ, Mattioni TA, Reddy R, Kronmal RA, et al. Multicenter comparison of truncated biphasic shocks and standard damped sine wave monophasic shocks for transthoracic ventricular defibrillation. Transthoracic Investigators. Circulation 1996 Nov 15;94(10):2507-14.
637. Michael JR, Guerci AD, Koehler RC, Shi AY, Tsitlik J, Chandra N, Niedermeyer E, Rogers MC, Traystman RJ, Weisfeldt ML. Mechanisms by which epinephrine augments cerebral and myocardial perfusion during cardiopulmonary resuscitation in dogs. Circulation 1984 Apr;69(4):822-35.
638. Ditchey RV, Lindenfeld J. Failure of epinephrine to improve the balance between myocardial oxygen supply and demand during closed-chest resuscitation in dogs. Circulation 1988 Aug;78(2):382-9.
639. Brown CG, Taylor RB, Werman HA, Luu T, Spittler G, Hamlin RL. Effect of standard doses of epinephrine on myocardial oxygen delivery and utilization during cardiopulmonary resuscitation. Crit Care Med 1988 May;16(5):536-9.
640. Brown CG, Martin DR, Pepe PE, Stueven H, Cummins RO, Gonzalez E, Jastremski M. A comparison of standard-dose and high-dose epinephrine in cardiac arrest outside the hospital. The Multicenter High-Dose Epinephrine Study Group. N Engl J Med 1992 Oct 8;327(15):1051-5.
641. Stiell IG, Hebert PC, Weitzman BN, Wells GA, Raman S, Stark RM, Higginson LA, Ahuja J, Dickinson GE. High-dose epinephrine in adult cardiac arrest. N Engl J Med 1992 Oct 8;327(15):1045-50.
642. Callaham M, Madsen CD, Barton CW, Saunders CE, Pointer J. A randomized clinical trial of high-dose epinephrine and norepinephrine vs standard-dose epinephrine in prehospital cardiac arrest. JAMA 1992 Nov 18;268(19):2667-72.
643. Lindner KH, Strohmenger HU, Ensinger H, Hetzel WD, Ahnefeld FW, Georgieff M. Stress hormone response during and after cardiopulmonary resuscitation. Anesthesiology 1992 Oct;77(4):662-8.
644. Lindner KH, Haak T, Keller A, Bothner U, Lurie KG. Release of endogenous vasopressors during and after cardiopulmonary resuscitation. Heart 1996 Feb;75(2): 145-50.
645. Babar SI, Berg RA, Hilwig RW, Kern KB, Ewy GA. Vasopressin versus epinephrine during cardiopulmonary resuscitation: a randomized swine outcome study. Resuscitation 1999 Jul;41(2):185-92.
646. Wenzel V, Lindner KH, Prengel AW, Maier C, Voelckel W, Lurie KG, Strohmenger HU. Vasopressin improves vital organ blood flow after prolonged cardiac arrest with postcountershock pulseless electrical activity in pigs. Crit Care Med 1999 Mar;27(3):486-92.
647. Morris DC, Dereczyk BE, Grzybowski M, Martin GB, Rivers EP, Wortsman J, Amico JA. Vasopressin can increase coronary perfusion pressure during human cardiopulmonary resuscitation. Acad Emerg Med 1997 Sep;4(9):878-83.
648. Babbs CF, Berg RA, Kette F, Kloeck WG, Lindner KH, Lurie KG, Morley PT, Nadkarni VM, Otto CW, Paradis NA, Perlman J, Stiell I, Timerman A, Van Reempts P, Wenzel V. Use of pressors in the treatment of cardiac arrest. Ann Emerg Med 2001 Apr;37(4 Suppl):S152-S162.
649. Thompson BM, Steuven HS, Tonsfeldt DJ, Aprahamian C, Troiano PF, Kastenson GH, Hendley GE, Mateer JR, Tucker JF. Calcium: limited indications, some danger. Circulation 1986 Dec;74(6 Pt 2):IV90-IV93.
650. Stiell IG, Wells GA, Hebert PC, Laupacis A, Weitzman BN. Association of drug therapy with survival in cardiac arrest: limited role of advanced cardiac life support drugs. Acad Emerg Med 1995 Apr;2(4):264-73.
651. Gonzalez ER, Ornato JP, Levine RL. Vasopressor effect of epinephrine with and without dopamine during cardiopulmonary resuscitation. Drug Intell Clin Pharm 1988 Nov;22(11):868-72.
652. Leier CV, Heban PT, Huss P, Bush CA, Lewis RP. Comparative systemic and regional hemodynamic effects of dopamine and dobutamine in patients with cardiomyopathic heart failure. Circulation 1978 Sep;58(3):466-75.
653. Marik PE. Low-dose dopamine in critically ill oliguric patients: the influence of the renin-angiotensin system. Heart Lung 1993 Mar;22(2):171-5.
654. Snyder-Ramos SA, Motsch J, Martin E, Bottiger BW. Thrombolytic therapy during cardiopulmonary resuscitation. Minerva Anestesiol 2002 Apr;68(4):186-91.
655. Ruiz-Bailen M, Aguayo dH, Diaz-Castellanos MA. Role of thrombolysis in cardiac arrest. Intensive Care Med 2001 Feb;27(2):438-41.
656. Ruiz-Bailen M, Aguayo dH, Serrano-Corcoles MC, Diaz-Castellanos MA, Ramos-Cuadra JA, Reina-Toral A. Efficacy of thrombolysis in patients with acute myocardial infarction requiring cardiopulmonary resuscitation. Intensive Care Med 2001 Jun;27(6):1050-7.
657. Bottiger BW, Bode C, Kern S, Gries A, Gust R, Glatzer R, Bauer H, Motsch J, Martin E. Efficacy and safety of thrombolytic therapy after initially unsuccessful cardiopulmonary resuscitation: a prospective clinical trial. Lancet 2001 May 19; 357(9268):1583-5.
658. Tenaglia AN, Califf RM, Candela RJ, Kereiakes DJ, Berrios E, Young SY, Stack RS, Topol EJ. Thrombolytic therapy in patients requiring cardiopulmonary resuscitation. Am J Cardiol 1991 Oct 15;68(10):1015-9.
659. van Campen LC, van Leeuwen GR, Verheugt FW. Safety and efficacy of thrombolysis for acute myocardial infarction in patients with prolonged out-of-hospital cardiopulmonary resuscitation. Am J Cardiol 1994 May 15;73(13):953-5.
660. Lederer W, Lichtenberger C, Pechlaner C, Kroesen G, Baubin M. Recombinant tissue plasminogen activator during cardiopulmonary resuscitation in 108 patients with out-of-hospital cardiac arrest. Resuscitation 2001 Jul;50(1):71-6.
661. Voipio V, Kuisma M, Alaspaa A, Manttari M, Rosenberg P. Thrombolytic treatment of acute myocardial infarction after out-of-hospital cardiac arrest. Resuscitation 2001 Jun;49(3):251-8.
662. Schreiber W, Gabriel D, Sterz F, Muellner M, Kuerkciyan I, Holzer M, Laggner AN. Thrombolytic therapy after cardiac arrest and its effect on neurological outcome. Resuscitation 2002 Jan;52(1):63-9.
663. Fischer M, Bottiger BW, Popov-Cenic S, Hossmann KA. Thrombolysis using plasminogen activator and heparin reduces cerebral no-reflow after resuscitation from cardiac arrest: an experimental study in the cat. Intensive Care Med 1996 Nov;22(11):1214-23.
664. Cafri C, Gilutz H, Ilia R, Abu-ful A, Battler A. Unusual bleeding complications of thrombolytic therapy after cardiopulmonary resuscitation. Three case reports. Angiology 1997 Oct;48(10):925-8.
665. Abu-Laban RB, Christenson JM, Innes GD, van Beek CA, Wanger KP, McKnight RD, MacPhail IA, Puskaric J, Sadowski RP, Singer J, Schechter MT, Wood VM. Tissue plasminogen activator in cardiac arrest with pulseless electrical activity. N Engl J Med 2002 May 16;346(20):1522-8.
666. Naidoo B, Stevens W, McPherson K. Modelling the short term consequences of smoking cessation in England on the hospitalisation rates for acute myocardial infarction and stroke. Tob Control 2000 Dec;9(4):397-400.
667. Critchley JA, Capewell S. Mortality risk reduction associated with smoking cessation in patients with coronary heart disease: a systematic review. JAMA 2003 Jul 2;290(1):86-97.
668. Serrano M, Madoz E, San Julian Bea. Abandono del tabaco y riesgo de nuevo infarto en pacientes coronarios: estudio de casos y controles anidado. Rev Esp Cardiol 2003;56(5):445-51.
669. Weiner P, Waizman J, Weiner M, Rabner M, Magadle R, Zamir D. Smoking and first acute myocardial infarction: age, mortality and smoking cessation rate. Isr Med Assoc J 2000 Jun;2(6):446-9.
670. Silagy C, Lancaster T, Stead L, Mant D, Fowler G. Nicotine replacement therapy for smoking cessation. Cochrane Database Syst Rev 2002;(4):CD000146.
671. Fang J, Alderman MH. Dissociation of hospitalization and mortality trends for myocardial infarction in the United States from 1988 to 1997. Am J Med 2002 Aug 15;113(3):208-14.
672. de Velasco JA, Llargues E, Fito R, Sala J, del Rio A, de Los AE, Llamas A. [Risk factor prevalence and drug treatment in coronary patients at hospital discharge. Results of a national multicenter registry (3C Program)]. Rev Esp Cardiol 2001 Feb;54(2):159-68.
673. Lenfant C, Chobanian AV, Jones DW, Roccella EJ. Seventh Report of the Joint National Committee on the Prevention, Detection, Evaluation, and Treatment of High Blood Pressure (JNC 7): Resetting the Hypertension Sails. Hypertension 2003 Jun;41(6):1178-9.
674. Hansson L. Treatment of Hypertension and the J Curve. J Clin Hypertens (Greenwich) 1999 Oct;1(2):136-40.
675. Hansson L, Zanchetti A, Carruthers SG, Dahlof B, Elmfeldt D, Julius S, Menard J, Rahn KH, Wedel H, Westerling S. Effects of intensive blood-pressure lowering and low-dose aspirin in patients with hypertension: principal results of the Hypertension Optimal Treatment (HOT) randomised trial. HOT Study Group. Lancet 1998 Jun 13;351(9118):1755-62.
676. Lampert R, Ickovics JR, Viscoli CJ, Horwitz RI, Lee FA. Effects of propranolol on recovery of heart rate variability following acute myocardial infarction and relation to outcome in the Beta-Blocker Heart Attack Trial. Am J Cardiol 2003 Jan 15; 91(2):137-42.
677. Herlitz J, Dellborg M, Karlson BW, Lindqvist J, Wedel H. Long-term mortality after acute myocardial infarction in relation to prescribed dosages of a beta-blocker at hospital discharge. Cardiovasc Drugs Ther 2000 Dec;14(6):589-95.
678. Latini R, Tognoni G, Maggioni AP, Baigent C, Braunwald E, Chen ZM, Collins R, Flather M, Franzosi MG, Kjekshus J, Kober L, Liu LS, Peto R, Pfeffer M, Pizzetti F, et al. Clinical effects of early angiotensin-converting enzyme inhibitor treatment for acute myocardial infarction are similar in the presence and absence of aspirin: systematic overview of individual data from 96,712 randomized patients. Angiotensin-converting Enzyme Inhibitor Myocardial Infarction Collaborative Group. J Am Coll Cardiol 2000 Jun;35(7):1801-7.
679. Pfeffer MA. Mechanistic lessons from the SAVE Study. Survival and Ventricular Enlargement. Am J Hypertens 1994 Sep;7(9 Pt 2):106S-11S.
680. Harris MI, Flegal KM, Cowie CC, Eberhardt MS, Goldstein DE, Little RR, Wiedmeyer HM, Byrd-Holt DD. Prevalence of diabetes, impaired fasting glucose, and impaired glucose tolerance in U.S. adults. The Third National Health and Nutrition Examination Survey, 1988-1994. Diabetes Care 1998 Apr;21(4):518-24.
681. Bonadonna RC, Del Prato S, Bonora E, Saccomani MP, Gulli G, Natali A, Frascerra S, Pecori N, Ferrannini E, Bier D, Cobelli C, DeFronzo RA. Roles of glucose transport and glucose phosphorylation in muscle insulin resistance of NIDDM. Diabetes 1996 Jul;45(7):915-25.
682. Stamler J, Vaccaro O, Neaton JD, Wentworth D. Diabetes, other risk factors, and 12-yr cardiovascular mortality for men screened in the Multiple Risk Factor Intervention Trial. Diabetes Care 1993 Feb;16(2):434-44.
683. Kannel WB, McGee DL. Diabetes and cardiovascular disease. The Framingham study. JAMA 1979 May 11;241(19):2035-8.
684. Stern MP, Gonzalez C, Mitchell BD, Villalpando E, Haffner SM, Hazuda HP. Genetic and environmental determinants of type II diabetes in Mexico City and San Antonio. Diabetes 1992 Apr;41(4):484-92.
685. Report of the Expert Committee on the Diagnosis and Classification of Diabetes Mellitus. Diabetes Care 1997 Jul;20(7):1183-97.
686. Randomised trial of cholesterol lowering in 4444 patients with coronary heart disease: the Scandinavian Simvastatin Survival Study (4S). Lancet 1994 Nov 19; 344(8934):1383-9.
687. Sacks FM, Pfeffer MA, Moye LA, Rouleau JL, Rutherford JD, Cole TG, Brown L, Warnica JW, Arnold JM, Wun CC, Davis BR, Braunwald E. The effect of pravastatin on coronary events after myocardial infarction in patients with average cholesterol levels. Cholesterol and Recurrent Events Trial investigators. N Engl J Med 1996 Oct 3;335(14):1001-9.
688. Flaker GC, Warnica JW, Sacks FM, Moye LA, Davis BR, Rouleau JL, Webel RR, Pfeffer MA, Braunwald E. Pravastatin prevents clinical events in revascularized patients with average cholesterol concentrations. Cholesterol and Recurrent Events CARE Investigators. J Am Coll Cardiol 1999 Jul;34(1):106-12.
689. Prevention of cardiovascular events and death with pravastatin in patients with coronary heart disease and a broad range of initial cholesterol levels. The Long-Term Intervention with Pravastatin in Ischaemic Disease (LIPID) Study Group. N Engl J Med 1998 Nov 5;339(19):1349-57.
690. Rubins HB, Robins SJ, Collins D, Fye CL, Anderson JW, Elam MB, Faas FH, Linares E, Schaefer EJ, Schectman G, Wilt TJ, Wittes J. Gemfibrozil for the secondary prevention of coronary heart disease in men with low levels of high-density lipoprotein cholesterol. Veterans Affairs High-Density Lipoprotein Cholesterol Intervention Trial Study Group. N Engl J Med 1999 Aug 5;341(6):410-8.
691. Secondary prevention by raising HDL cholesterol and reducing triglycerides in patients with coronary artery disease: the Bezafibrate Infarction Prevention (BIP) study. Circulation 2000 Jul 4;102(1):21-7.
692. MRC/BHF Heart Protection Study of cholesterol lowering with simvastatin in 20,536 high-risk individuals: a randomised placebo-controlled trial. Lancet 2002 Jul 6;360(9326):7-22.
693. Eckel RH, Krauss RM. American Heart Association call to action: obesity as a major risk factor for coronary heart disease. AHA Nutrition Committee. Circulation 1998 Jun 2;97(21):2099-100.
694. Purnell JQ, Knopp RH, Brunzell JD. Dietary fat and obesity. Am J Clin Nutr 1999 Jul;70(1):108-10.
695. Rashid MN, Fuentes F, Touchon RC, Wehner PS. Obesity and the risk for cardiovascular disease. Prev Cardiol 2003;6(1):42-7.
696. Guimarães AC. Sobrepeso e obesidade: fatores de risco cardiovascular. Aspectos clínicos e epidemiológicos. Hipertensão 2001;3:94-7.
697. Hubert HB, Feinleib M, McNamara PM, Castelli WP. Obesity as an independent risk factor for cardiovascular disease: a 26-year follow-up of participants in the Framingham Heart Study. Circulation 1983 May;67(5):968-77.
698. Manson JE, Colditz GA, Stampfer MJ, Willett WC, Rosner B, Monson RR, Speizer FE, Hennekens CH. A prospective study of obesity and risk of coronary heart disease in women. N Engl J Med 1990 Mar 29;322(13):882-9.
699. Rimm EB, Stampfer MJ, Giovannucci E, Ascherio A, Spiegelman D, Colditz GA, Willett WC. Body size and fat distribution as predictors of coronary heart disease among middle-aged and older US men. Am J Epidemiol 1995 Jun 15;141(12): 1117-27.
700. Dorn JM, Schisterman EF, Winkelstein W, Jr., Trevisan M. Body mass index and mortality in a general population sample of men and women. The Buffalo Health Study. Am J Epidemiol 1997 Dec 1;146(11):919-31.
701. Keil JE, Sutherland SE, Knapp RG, Lackland DT, Gazes PC, Tyroler HA. Mortality rates and risk factors for coronary disease in black as compared with white men and women. N Engl J Med 1993 Jul 8;329(2):73-8.
702. Schulte H, Cullen P, Assmann G. Obesity, mortality and cardiovascular disease in the Munster Heart Study (PROCAM). Atherosclerosis 1999 May;144(1):199-209.
703. Willett WC, Dietz WH, Colditz GA. Guidelines for healthy weight. N Engl J Med 1999 Aug 5;341(6):427-34.
704. Grundy SM. Obesity, metabolic syndrome, and coronary atherosclerosis. Circulation 2002 Jun 11;105(23):2696-8.
705. Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III) final report. Circulation 2002 Dec 17;106(25):3143-421.
706. Clinical Guidelines on the Identification, Evaluation, and Treatment of Overweight and Obesity in AdultsThe Evidence Report. National Institutes of Health. Obes Res 1998 Sep;6 Suppl 2:51S-209S.
707. Preventing and managing the global epidemic of obesity. Report of the,World Health Organization. Consultation of Obesity. Geneve: WHO; 1997.
708. Lemieux I, Pascot A, Couillard C, Lamarche B, Tchernof A, Almeras N, Bergeron J, Gaudet D, Tremblay G, Prud'homme D, Nadeau A, Despres JP. Hypertriglyceridemic waist: A marker of the atherogenic metabolic triad (hyperinsulinemia; hyperapolipoprotein B; small, dense LDL) in men? Circulation 2000 Jul 11;102(2): 179-84.
709. Santos RDC, Maranhão RC, Luz PL. Diretrizes Brasileiras sobre Dislipidemias, III. Arq Bras Cardiol 2001;77(Supl III):1-48.
710. Blair SN, Kohl HW, III, Barlow CE, Paffenbarger RS, Jr., Gibbons LW, Macera CA. Changes in physical fitness and all-cause mortality. A prospective study of healthy and unhealthy men. JAMA 1995 Apr 12;273(14):1093-8.
711. Fletcher G. Cardiac Vascular Response to Exercise. Futura Publishing Company, INC.; 1994.
712. Hambrecht R, Niebauer J, Marburger C, Grunze M, Kalberer B, Hauer K, Schlierf G, Kubler W, Schuler G. Various intensities of leisure time physical activity in patients with coronary artery disease: effects on cardiorespiratory fitness and progression of coronary atherosclerotic lesions. J Am Coll Cardiol 1993 Aug;22(2): 468-77.
713. Hulley S, Grady D, Bush T, Furberg C, Herrington D, Riggs B, Vittinghoff E. Randomized trial of estrogen plus progestin for secondary prevention of coronary heart disease in postmenopausal women. Heart and Estrogen/progestin Replacement Study (HERS) Research Group. JAMA 1998 Aug 19;280(7):605-13.
714. Grady D, Herrington D, Bittner V, Blumenthal R, Davidson M, Hlatky M, Hsia J, Hulley S, Herd A, Khan S, Newby LK, Waters D, Vittinghoff E, Wenger N. Cardiovascular disease outcomes during 6.8 years of hormone therapy: Heart and Estrogen/progestin Replacement Study follow-up (HERS II). JAMA 2002 Jul 3; 288(1):49-57.
715. Rossouw JE, Anderson GL, Prentice RL, LaCroix AZ, Kooperberg C, Stefanick ML, Jackson RD, Beresford SA, Howard BV, Johnson KC, Kotchen JM, Ockene J. Risks and benefits of estrogen plus progestin in healthy postmenopausal women: principal results From the Women's Health Initiative randomized controlled trial. JAMA 2002 Jul 17;288(3):321-33.
716. Barbara Alving MD. NIH asks participants in Women's Health Initiative Estrogen-Alone Study to Stop Study Pills, Begin Follow-up. 2004.
717. MRC/BHF Heart Protection Study of antioxidant vitamin supplementation in 20,536 high-risk individuals: a randomised placebo-controlled trial. Lancet 2002 Jul 6;360(9326):23-33.
718. Dietary supplementation with n-3 polyunsaturated fatty acids and vitamin E after myocardial infarction: results of the GISSI-Prevenzione trial. Gruppo Italiano per lo Studio della Sopravvivenza nell'Infarto miocardico. Lancet 1999 Aug 7; 354(9177):447-55.
719. de Gaetano G. Low-dose aspirin and vitamin E in people at cardiovascular risk: a randomised trial in general practice. Collaborative Group of the Primary Prevention Project. Lancet 2001 Jan 13;357(9250):89-95.
720. Yusuf S, Dagenais G, Pogue J, Bosch J, Sleight P. Vitamin E supplementation and cardiovascular events in high-risk patients. The Heart Outcomes Prevention Evaluation Study Investigators. N Engl J Med 2000 Jan 20;342(3):154-60.
721. Loria CM, Ingram DD, Feldman JJ, Wright JD, Madans JH. Serum folate and cardiovascular disease mortality among US men and women. Arch Intern Med 2000 Nov 27;160(21):3258-62.
722. Verhoef P, Stampfer MJ, Buring JE, Gaziano JM, Allen RH, Stabler SP, Reynolds RD, Kok FJ, Hennekens CH, Willett WC. Homocysteine metabolism and risk of myocardial infarction: relation with vitamins B6, B12, and folate. Am J Epidemiol 1996 May 1;143(9):845-59.
723. Title LM, Cummings PM, Giddens K, Genest JJ, Jr., Nassar BA. Effect of folic acid and antioxidant vitamins on endothelial dysfunction in patients with coronary artery disease. J Am Coll Cardiol 2000 Sep;36(3):758-65.
724. Stampfer MJ, Malinow MR. Can lowering homocysteine levels reduce cardiovascular risk? N Engl J Med 1995 Feb 2;332(5):328-9.
725. Vermeulen EG, Stehouwer CD, Twisk JW, van den BM, de Jong SC, Mackaay AJ, van Campen CM, Visser FC, Jakobs CA, Bulterjis EJ, Rauwerda JA. Effect of homocysteine-lowering treatment with folic acid plus vitamin B6 on progression of subclinical atherosclerosis: a randomised, placebo-controlled trial. Lancet 2000 Feb 12;355(9203):517-22.
726. Homocysteine and risk of ischemic heart disease and stroke: a meta-analysis. JAMA 2002 Oct 23;288(16):2015-22.
727. Toole JF, Malinow MR, Chambless LE, Spence JD, Pettigrew LC, Howard VJ, Sides EG, Wang CH, Stampfer M. Lowering homocysteine in patients with ischemic stroke to prevent recurrent stroke, myocardial infarction, and death: the Vitamin Intervention for Stroke Prevention (VISP) randomized controlled trial. JAMA 2004 Feb 4;291(5):565-75.
728. Ridker PM, Rifai N, Rose L, Buring JE, Cook NR. Comparison of C-reactive protein and low-density lipoprotein cholesterol levels in the prediction of first cardiovascular events. N Engl J Med 2002 Nov 14;347(20):1557-65.
729. Pearson TA, Mensah GA, Alexander RW, Anderson JL, Cannon RO, III, Criqui M, Fadl YY, Fortmann SP, Hong Y, Myers GL, Rifai N, Smith SC Jr., Taubert K, Tracy RP, Vinicor F. Markers of inflammation and cardiovascular disease: application to clinical and public health practice: A statement for healthcare professionals from the Centers for Disease Control and Prevention and the American Heart Association. Circulation 2003 Jan 28;107(3):499-511.
730. Becker RC. Antiplatelet therapy in coronary heart disease. Emerging strategies for the treatment and prevention of acute myocardial infarction. Arch Pathol Lab Med 1993 Jan;117(1):89-96.
731. Cleland JG. Preventing atherosclerotic events with aspirin. BMJ 2002 Jan 12; 324(7329):103-5.
732. van Es RF, Jonker JJ, Verheugt FW, Deckers JW, Grobbee DE. Aspirin and coumadin after acute coronary syndromes (the ASPECT-2 study): a randomised controlled trial. Lancet 2002 Jul 13;360(9327):109-13.
733. Hurlen M, Abdelnoor M, Smith P, Erikssen J, Arnesen H. Warfarin, aspirin, or both after myocardial infarction. N Engl J Med 2002 Sep 26;347(13):969-74.
734. Wallentin L, Wilcox RG, Weaver WD, Emanuelsson H, Goodvin A, Nystrom P, Bylock A. Oral ximelagatran for secondary prophylaxis after myocardial infarction: the ESTEEM randomised controlled trial. Lancet 2003 Sep 6;362(9386):789-97.
735. The beta-blocker heart attack trial. beta-Blocker Heart Attack Study Group. JAMA 1981 Nov 6;246(18):2073-4.
736. Timolol-induced reduction in mortality and reinfarction in patients surviving acute myocardial infarction. N Engl J Med 1981 Apr 2;304(14):801-7.[
737. Hjalmarson A, Elmfeldt D, Herlitz J, Holmberg S, Malek I, Nyberg G, Ryden L, Swedberg K, Vedin A, Waagstein F, Waldenstrom A, Waldenstrom J, Wedel H, Wilhelmsen L, Wilhelmsson C. Effect on mortality of metoprolol in acute myocardial infarction. A double-blind randomised trial. Lancet 1981 Oct 17;2(8251): 823-7.
738. The Cardiac Insufficiency Bisoprolol Study II (CIBIS-II): a randomised trial. Lancet 1999 Jan 2;353(9146):9-13.
739. Effects of ramipril on cardiovascular and microvascular outcomes in people with diabetes mellitus: results of the HOPE study and MICRO-HOPE substudy. Heart Outcomes Prevention Evaluation Study Investigators. Lancet 2000 Jan 22; 355(9200):253-9.
740. Sacks FM, Pfeffer MA, Moye' L, Brown LE, Hamm P, Cole TG, Hawkins CM, Braunwald E. Rationale and design of a secondary prevention trial of lowering normal plasma cholesterol levels after acute myocardial infarction: the Cholesterol and Recurrent Events trial (CARE). Am J Cardiol 1991 Dec 1;68(15):1436-46.
741. Dupuis J, Tardif JC, Cernacek P, Theroux P. Cholesterol reduction rapidly improves endothelial function after acute coronary syndromes. The RECIFE (reduction of cholesterol in ischemia and function of the endothelium) trial. Circulation 1999 Jun 29;99(25):3227-33.
742. Heeschen C, Hamm CW, Laufs U, Snapinn S, Bohm M, White HD. Withdrawal of statins increases event rates in patients with acute coronary syndromes. Circulation 2002 Mar 26;105(12):1446-52.
743. Effect of verapamil on mortality and major events after acute myocardial infarction (the Danish Verapamil Infarction Trial IIDAVIT II). Am J Cardiol 1990 Oct 1;66(10):779-85.
744. The effect of diltiazem on mortality and reinfarction after myocardial infarction. The Multicenter Diltiazem Postinfarction Trial Research Group. N Engl J Med 1988 Aug 18;319(7):385-92.
745. Burkart F, Pfisterer M, Kiowski W, Follath F, Burckhardt D. Effect of antiarrhythmic therapy on mortality in survivors of myocardial infarction with asymptomatic complex ventricular arrhythmias: Basel Antiarrhythmic Study of Infarct Survival (BASIS). J Am Coll Cardiol 1990 Dec;16(7):1711-8.
746. Moss AJ, Zareba W, Hall WJ, Klein H, Wilber DJ, Cannom DS, Daubert JP, Higgins SL, Brown MW, Andrews ML. Prophylactic implantation of a defibrillator in patients with myocardial infarction and reduced ejection fraction. N Engl J Med 2002 Mar 21;346(12):877-83.
747. Feldman HA, Goldstein I, Hatzichristou DG, Krane RJ, McKinlay JB. Impotence and its medical and psychosocial correlates: results of the Massachusetts Male Aging Study. J Urol 1994 Jan;151(1):54-61.
748. Bartlett JR. Physiologic response during coitus. J Appl Physiol 1956;9:472.
749. Bohlen JG, Held JP, Sanderson MO, Patterson RP. Heart rate, rate-pressure product, and oxygen uptake during four sexual activities. Arch Intern Med 1984 Sep; 144(9):1745-8.
750. Muller JE, Mittleman A, Maclure M, Sherwood JB, Tofler GH. Triggering myocardial infarction by sexual activity. Low absolute risk and prevention by regular physical exertion. Determinants of Myocardial Infarction Onset Study Investigators. JAMA 1996 May 8;275(18):1405-9.
751. Taylor HA, Jr. Sexual activity and the cardiovascular patient: guidelines. Am J Cardiol 1999 Sep 9;84(5B):6N-10N.
752. Papadopoulos C, Beaumont C, Shelley SI, Larrimore P. Myocardial infarction and sexual activity of the female patient. Arch Intern Med 1983 Aug;143(8):1528-30.
753. Drory Y, Kravetz S, Weingarten M. Comparison of sexual activity of women and men after a first acute myocardial infarction. Am J Cardiol 2000 Jun 1;85(11): 1283-7.
754. DeBusk R, Drory Y, Goldstein I, Jackson G, Kaul S, Kimmel SE, Kostis JB, Kloner RA, Lakin M, Meston CM, Mittleman M, Muller JE, Padma-Nathan H, Rosen RC, Stein RA, et al. Management of sexual dysfunction in patients with cardiovascular disease: recommendations of the Princeton Consensus Panel. Am J Cardiol 2000 Jul 20;86(2A):62F-8F.
755. Goldstein I, Lue TF, Padma-Nathan H, Rosen RC, Steers WD, Wicker PA. Oral sildenafil in the treatment of erectile dysfunction. Sildenafil Study Group. N Engl J Med 1998 May 14;338(20):1397-404.
756. Herrmann HC, Chang G, Klugherz BD, Mahoney PD. Hemodynamic effects of sildenafil in men with severe coronary artery disease. N Engl J Med 2000 Jun 1; 342(22):1622-6.
757. Webb DJ, Freestone S, Allen MJ, Muirhead GJ. Sildenafil citrate and blood-pressure-lowering drugs: results of drug interaction studies with an organic nitrate and a calcium antagonist. Am J Cardiol 1999 Mar 4;83(5A):21C-8C.
758. Halcox JP, Nour KR, Zalos G, Mincemoyer RA, Waclawiw M, Rivera CE, Willie G, Ellahham S, Quyyumi AA. The effect of sildenafil on human vascular function, platelet activation, and myocardial ischemia. J Am Coll Cardiol 2002 Oct 2; 40(7):1232-40.
759. Cheitlin MD, Hutter AM Jr., Brindis RG, Ganz P, Kaul S, Russell RO Jr., Zusman RM. ACC/AHA expert consensus document. Use of sildenafil (Viagra) in patients with cardiovascular disease. American College of Cardiology/American Heart Association. J Am Coll Cardiol 1999 Jan;33(1):273-82.
760. Bloch A, Maeder JP, Haissly JC, Felix J, Blackburn H. Early mobilization after myocardial infarction. A controlled study. Am J Cardiol 1974 Aug;34(2):152-7.
761. Franklin BA, Kahn JK. Delayed progression or regression of coronary atherosclerosis with intensive risk factor modification. Effects of diet, drugs, and exercise. Sports Med 1996 Nov;22(5):306-20.
762. Primeiro Consenso Nacional de Reabilitação Cardiovascular (Fase Crônica). Arq Bras Cardiol 1997 Oct;69(4):267-91.
763. Charo S, Gokce N, Vita JA. Endothelial dysfunction and coronary risk reduction. J Cardiopulm Rehabil 1998 Jan;18(1):60-7.
764. Broustet J. La Réadaptation des Coronariens. Paris: Sandoz Editions; 1973.
765. DeBusk RF, Haskell W. Symptom-limited vs heart-rate-limited exercise testing soon after myocardial infarction. Circulation 1980 Apr;61(4):738-43.
766. Hamalainen H, Luurila OJ, Kallio V, Knuts LR, Arstila M, Hakkila J. Long-term reduction in sudden deaths after a multifactorial intervention programme in patients with myocardial infarction: 10-year results of a controlled investigation. Eur Heart J 1989 Jan;10(1):55-62.
767. Fletcher BJ, Lloyd A, Fletcher GF. Outpatient rehabilitative training in patients with cardiovascular disease: emphasis on training method. Heart Lung 1988 Mar; 17(2):199-205.
768. Campeau L, Enjalbert M, Lesperance J, Bourassa MG, Kwiterovich P Jr., Wacholder S, Sniderman A. The relation of risk factors to the development of atherosclerosis in saphenous-vein bypass grafts and the progression of disease in the native circulation. A study 10 years after aortocoronary bypass surgery. N Engl J Med 1984 Nov 22;311(21):1329-32.
769. Giannuzzi P, Tavazzi L, Temporelli PL, Corra U, Imparato A, Gattone M, Giordano A, Sala L, Schweiger C, Malinverni C. Long-term physical training and left ventricular remodeling after anterior myocardial infarction: results of the Exercise in Anterior Myocardial Infarction (EAMI) trial. EAMI Study Group. J Am Coll Cardiol 1993 Dec;22(7):1821-9.
770. Cobb FR, Williams RS, McEwan P, Jones RH, Coleman RE, Wallace AG. Effects of exercise training on ventricular function in patients with recent myocardial infarction. Circulation 1982 Jul;66(1):100-8.
771. Belardinelli R, Georgiou D, Cianci G, Purcaro A. Randomized, controlled trial of long-term moderate exercise training in chronic heart failure: effects on functional capacity, quality of life, and clinical outcome. Circulation 1999 Mar 9;99(9): 1173-82.
772. Stahle A, Mattsson E, Ryden L, Unden A, Nordlander R. Improved physical fitness and quality of life following training of elderly patients after acute coronary events. A 1 year follow-up randomized controlled study. Eur Heart J 1999 Oct; 20(20):1475-84.
773. Trovati M, Carta Q, Cavalot F, Vitali S, Banaudi C, Lucchina PG, Fiocchi F, Emanuelli G, Lenti G. Influence of physical training on blood glucose control, glucose tolerance, insulin secretion, and insulin action in non-insulin-dependent diabetic patients. Diabetes Care 1984 Sep;7(5):416-20.
774. Borg G, Hassmen P, Lagerstrom M. Perceived exertion related to heart rate and blood lactate during arm and leg exercise. Eur J Appl Physiol Occup Physiol 1987; 56(6):679-85.
775. Balady GJ, Schick EC, Jr., Weiner DA, Ryan TJ. Comparison of determinants of myocardial oxygen consumption during arm and leg exercise in normal persons. Am J Cardiol 1986 Jun 1;57(15):1385-7.
776. Yazbek Jr P, Mastrocolla L, Negrão C. O Exercício Preparação Fisiológica, Avaliação Médica, Aspectos Especiais e Preventivos: Retorno à Atividade Física Pós Tratamento Cardiológico. Ghorayeb N, Barros T, editors. 305. 2000. Rio de Janeiro, Ed. Atheneu.
Datas de Publicação
-
Publicação nesta coleção
22 Set 2004 -
Data do Fascículo
Set 2004