Resúmenes
FUNDAMENTO: Desde el surgimiento del SIDA, la terapia antiretroviral se desarrolló significantemente. Al incluir la terapia antiretroviral altamente activa (HAART), la enfermedad adquirió una característica crónica. Sin embargo, tras la introducción de HAART, diversas alteraciones metabólicas se observaron, principalmente relacionadas al perfil lipídico. OBJETIVO: Evaluar y comparar los perfiles lipídicos, analizar el riesgo cardiovascular, y describir la prevalencia del síndrome metabólico en pacientes con SIDA tratados o no con HAART. MÉTODOS: Durante un período de 18 meses, se seleccionaron a 319 pacientes tratados en ambulatorios en la ciudad de São Paulo, Brasil. RESULTADOS: La muestra final incluyó a 215 pacientes tratados con HAART y a 69 pacientes vírgenes de tratamiento con HAART. La edad promedio era de 39,5 años, y el 60,9% eran del sexo masculino. Los principales factores de riesgo cardiovascular eran el fumo (27%), hipertensión (18%) e histórico familiar de aterosclerosis (40%). Los valores promedios de colesterol total, HDL-colesterol, triglicéridos y glucosa fueron más altos en el Grupo HAART que en el Grupo no-HAART (205 vs. 180 mg/dL, 51 vs. 43 mg/dL, 219 vs. 164 mg/dL, 101 vs. 93 mg/dL respectivamente; p < 0,001 para todos). De conformidad con el score de riesgo de Framingham, el riesgo cardiovascular era moderado y alto en el 11% de los pacientes tratados con HAART y el 4% de los pacientes no-HAART. Según la definición del Adult Treatment Panel III, el síndrome metabólico se observó en el 13% y el 12% de los pacientes, respectivamente, con y sin HAART. CONCLUSIÓN: Aunque los valores promedios del colesterol total, HDL-c y triglicéridos fueron más altos en el Grupo HAART, un mayor riesgo cardiovascular no se identificó en el primer grupo. La prevalencia de síndrome metabólico fue comparable en ambos grupos.
Síndrome metabólico; desórdenes del metabolismo lipídico; enfermedad cardiovascular; terapia antiretroviral de alta potencia
FUNDAMENTO: Desde o advento da AIDS, a terapia antiretroviral desenvolveu-se significantemente, incluindo a terapia antiretroviral altamente ativa (HAART) e a doença adquiriu uma característica crônica. Entretanto, após a introdução da HAART, várias alterações metabólicas foram observadas, principalmente relacionadas ao perfil lipídico. OBJETIVO: Avaliar e comparar os perfis lipídicos, analisar o risco cardiovascular, e descrever a prevalência da síndrome metabólica em pacientes com AIDS tratados ou não com HAART. MÉTODOS: Durante um período de 18 meses, 319 pacientes tratados em ambulatórios na cidade de São Paulo, Brasil, foram selecionados. RESULTADOS: A amostra final incluiu 215 pacientes tratados com HAART e 69 pacientes virgens de tratamento com HAART. A idade média era 39,5 anos, e 60,9% eram do sexo masculino. Os principais fatores de risco cardiovascular eram o fumo (27%), hipertensão (18%) e histórico familiar de aterosclerose (40%). Os valores médios de colesterol total, HDL-colesterol, triglicérides e glicose foram mais altos no grupo HAART do que no grupo não-HAART (205 vs 180 mg/dl, 51 vs 43 mg/dl, 219 vs 164 mg/dl e 101 vs 93 mg/dl respectivamente; p < 0,001 para todos). De acordo com o escore de risco de Framingham, o risco cardiovascular era moderado a alto em 11% dos pacientes tratados com HAART e 4% dos pacientes não-HAART. De acordo com a definição do Adult Treatment Panel III, a síndrome metabólica foi observada em 13% e 12% dos pacientes, respectivamente, com e sem HAART. CONCLUSÃO: Embora os valores médios do colesterol total, HDL-c e triglicérides tenham sido mais altos no grupo HAART, um maior risco cardiovascular não foi identificado no primeiro grupo. A prevalência de síndrome metabólica foi comparável em ambos os grupos.
síndrome metabólica; desordens do metabolismo lipídico; doença cardiovascular; terapia antiretroviral de alta potência
BACKGROUND: Since the advent of AIDS, the anti-HIV therapy has developed significantly, including the highly active antiretroviral therapy (HAART) and the disease acquired a chronic characteristic. However, after the introduction of HAART, several metabolic alterations were observed, mainly related to the lipid profile. OBJECTIVES: to evaluate and compare lipid profiles, analyze cardiovascular risk, describe the prevalence of metabolic syndrome in AIDS patients with or without HAART. METHODS: Over an 18-month period, 319 patients treated at outpatient clinics in the city of São Paulo, Brazil were selected. RESULTS: The final sample included 215 patients receiving HAART and 69 HAART-naive patients. The mean age was 39.5 years, and 60.9% were males. The main cardiovascular risk factors were smoking (27%), hypertension (18%) and family history of atherosclerosis (40%). Mean total cholesterol, HDL-cholesterol, triglycerides and glucose were higher in the HAART group than in the non-HAART group (205 vs 180 mg/dl, 51 vs 43 mg/dl, 219 vs 164 mg/dl and 101 vs 93 mg/dl respectively; p < 0.001 for all). According to the Framingham risk score, the cardiovascular risk was moderate to high in 11% of the patients receiving HAART and 4% of the HAART-naïve patients. According to the Adult Treatment Panel III definition, the metabolic syndrome was observed in 13% and 12% of the patients with or without HAART, respectively. CONCLUSIONS: Although the mean values for total cholesterol, HDL-c and triglycerides were higher in the HAART group, a higher cardiovascular risk was not identified in the former. The prevalence of metabolic syndrome was comparable in both groups.
metabolic syndrome X; lipid metabolism disorders; cardiovascular disease; highly active antiretroviral therapy
ARTÍCULO ORIGINAL
Perfil lipídico, factores de riesgo cardiovascular y síndrome metabólico en un grupo de pacientes con SID
Érika Ferrari Rafael da SilvaI; Katia Cristina BassichettoII; David Salomão LewiI
IUniversidade Federal de São Paulo, São Paulo, SP - Brasil
IISecretaria Municipal de Saúde de São Paulo, São Paulo, SP - Brasil
Correspondencia
RESUMEN
FUNDAMENTO: Desde el surgimiento del SIDA, la terapia antiretroviral se desarrolló significantemente. Al incluir la terapia antiretroviral altamente activa (HAART), la enfermedad adquirió una característica crónica. Sin embargo, tras la introducción de HAART, diversas alteraciones metabólicas se observaron, principalmente relacionadas al perfil lipídico.
Objetivos: Evaluar y comparar los perfiles lipídicos, analizar el riesgo cardiovascular, y describir la prevalencia del síndrome metabólico en pacientes con SIDA tratados o no con HAART.
MÉTODOS: Durante un período de 18 meses, se seleccionaron a 319 pacientes tratados en ambulatorios en la ciudad de São Paulo, Brasil.
RESULTADOS: La muestra final incluyó a 215 pacientes tratados con HAART y a 69 pacientes vírgenes de tratamiento con HAART. La edad promedio era de 39,5 años, y el 60,9% eran del sexo masculino. Los principales factores de riesgo cardiovascular eran el fumo (27%), hipertensión (18%) e histórico familiar de aterosclerosis (40%). Los valores promedios de colesterol total, HDL-colesterol, triglicéridos y glucosa fueron más altos en el Grupo HAART que en el Grupo no-HAART (205 vs. 180 mg/dL, 51 vs. 43 mg/dL, 219 vs. 164 mg/dL, 101 vs. 93 mg/dL respectivamente; p < 0,001 para todos). De conformidad con el score de riesgo de Framingham, el riesgo cardiovascular era moderado y alto en el 11% de los pacientes tratados con HAART y el 4% de los pacientes no-HAART. Según la definición del Adult Treatment Panel III, el síndrome metabólico se observó en el 13% y el 12% de los pacientes, respectivamente, con y sin HAART.
CONCLUSIÓN: Aunque los valores promedios del colesterol total, HDL-c y triglicéridos fueron más altos en el Grupo HAART, un mayor riesgo cardiovascular no se identificó en el primer grupo. La prevalencia de síndrome metabólico fue comparable en ambos grupos.
Palabras clave: Síndrome metabólico, desórdenes del metabolismo lipídico, enfermedad cardiovascular, terapia antiretroviral de alta potencia.
Introducción
El surgimiento de la terapia antiretroviral altamente activa (highly active antiretroviral therapy) - HAART - ha cambiado el curso de la infección por el VIH, aumentando la sobrevida y mejorando la calidad de vida de los individuos infectados por el VIH1. Sin embargo, se ha evidenciado que una gran proporción de pacientes tratados con regimenes HAART, especialmente aquellos que incluyen inhibidores de proteasas (IP), presentan disturbios metabólicos (dislipidemia, resistencia a la insulina) y alteraciones fisiológicas (lipodistrofia y lipoatrofia), así como aumento del riesgo de enfermedad cardiovascular (enfermedad arterial coronaria y accidente cerebrovascular - ACV)2-10. Esas descubiertas cambiaron el escenario de la infección por el VIH y su tratamiento.
En 1998, Carr et al.11 describieron la lipodistrofia asociada al VIH, caracterizada por hipertrofia del tejido adiposo dorsocervical (también conocida como buffalo hump o "giba de búfalo"), aumento de la medida de la cintura abdominal, aumento del tamaño de las mamas, así como lipoatrofia del rostro, nalgas y miembros, junto con prominencia de las venas superficiales de las extremidades. Se sabe que la prevalencia general de, como mínimo, una anormalidad física en pacientes con SIDA tratados con HAART sea de aproximadamente un 50%, aunque las tasas relatadas varían de un 18% a un 83%10. Diferencias en las tasas de prevalencia se pueden atribuir a la edad, al género o al tipo/duración de la terapia antiretroviral, así como a la falta de una definición de caso validada y objetiva10.
Datos en la literatura muestran que la prevalencia de hiperlipidemía varía de un 28% a un 80% en pacientes que reciben HAART, incluyendo hipertrigliceridemia (40%-80%) y colesterol total elevado (10%-50%)4-7,12-14. Esas alteraciones lipídicas están especialmente relacionadas al uso de IP2,4-9.
Hay datos contradictorios con respecto al HAART y a la incidencia de enfermedad coronaria (angina o infarto de miocardio) en pacientes con SIDA12-17. Aunque diferencias en el dibujo del estudio, selección de pacientes y análisis estadístico puedan explicar esa disparidad, una exposición más larga al HAART, principalmente a los IP, parecen aumentar el riesgo de infarto del miocardio. El estudio Data Collection on Adverse Events of Anti-HIV Drugs mostró que el aumento relativo en el riesgo de infarto de miocardio fue del 26% por año de exposición al HAART14.
Diversos estudios han demostrado que la prevalencia del síndrome metabólico es más alta en pacientes con SIDA tratados con HAART que en individuos VIH-negativos18-20.
Hasta hoy, ninguno estudio evaluó las alteraciones metabólicas en pacientes con SIDA tratados con HAART en Brasil, que tiene una población estimada de 600 mil individuos infectados por el VIH, de los que 180 mil se tratan con HAART, la mayoría en clínicas ambulatorias del sistema público de salud.
Este estudio tuvo por objeto evaluar y comparar los perfiles lipídicos, analizar el riesgo cardiovascular, y describir la prevalencia del síndrome metabólico en pacientes con SIDA tratados y no tratados con HAART.
Métodos
El presente estudio es descriptivo, transversal, conducido en siete clínicas ambulatorias en la ciudad de São Paulo, Brasil: la Universidad de São Paulo y seis clínicas ambulatorias de la Secretaría Municipal de Salud de la ciudad de São Paulo.
Los pacientes se reclutaron durante visitas ambulatorias programadas regularmente, entre diciembre de 2004 y mayo de 2006. Los pacientes se consideraron elegibles para inclusión en el estudio si, a la época de la recolección de datos, hubieran recibido HAART por dos meses como mínimo y no hubieran tomado cualquier medicamento que pudiera afectar el perfil lipídico (diuréticos, estatinas, fibratos, hormonas, etc.) o no estuvieran recibido terapia antiretroviral.
Un total de 319 pacientes atendieron a los criterios de inclusión y fueron evaluados mediante un cuestionario de preguntas relacionadas al uso de HAART, histórico familiar de enfermedad cardiaca coronaria, diabetes mellitus, fumo y el uso de medicamentos que podrían afectar el perfil lipídico. También se calcularon niveles de colesterol total, lipoproteína de baja densidad (LDL-c), lipoproteína de alta densidad (HDL-c) y triglicéridos, así como conteo de células CD4+ y carga viral del VIH. Cuando el nivel de triglicéridos era > 400 mg/dL, se empleaba la ecuación de Friedwald para determinar los niveles de LDL-c. El riesgo cardiovascular se calculó usando el escore de riesgo de Framingham21 y la presencia de síndrome metabólico se evaluaba según los criterios del Adult Treatment Panel III (APT III)22. Esas reglas son: triglicéridos > 150 mg /dL, circunferencia abdominal para varón > 102 cm y para mujer > 88 cm, glucosa > 110 mg/dL, HDL-c < 40 mg/dL para varón y < 50 mg/dL para mujer y presión arterial (PA) > 130 x 85 mmHg22.
El tamaño de la muestra se calculó a partir de un análisis preliminar de las variables de interés. Se consideraron promedios y desviación estándar. Se estandarizaron los datos que se incluyeron en un banco de datos. El nivel de significancia estadística se definió como 0,05 (α = 5%), y el software estadístico para Ciencias Sociales, versión 12.0 para Windows, se utilizó en todos los análisis. Todos los participantes firmaron el formulario de consentimiento libre e informado, previamente aprobado por el Comité de Ética de la Universidad Federal de São Paulo y de la Secretaría Municipal de Salud de la Ciudad de São Paulo.
Resultados
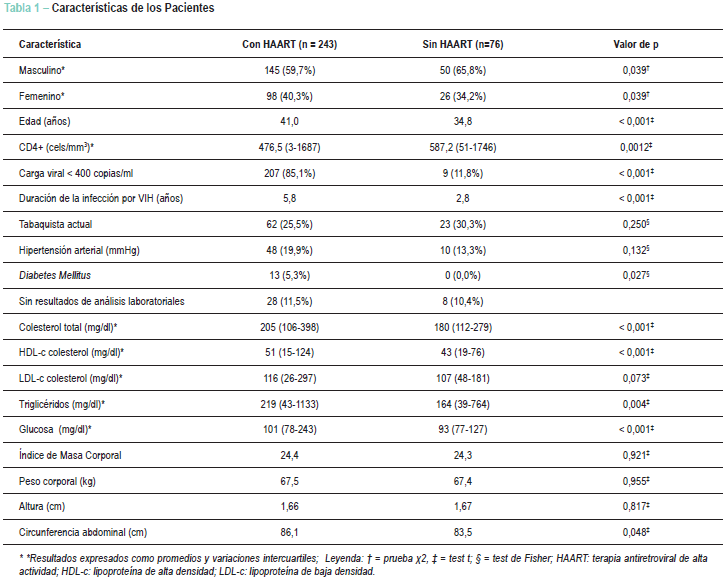
De los 319 pacientes con SIDA evaluados, 243 estaban bajo tratamiento con HAART (Grupo 1), y 76 eran vírgenes de tratamiento con HAART (Grupo 2). El promedio de edad era de 39,5 años y el 60,9% de los pacientes eran del sexo masculino. Los principales factores de riesgo cardiovascular de los pacientes eran el fumo (27%), la hipertensión (18%), histórico familiar de aterosclerosis (40%) y diabetes mellitus (4%). Las características basales de los pacientes están detalladas en la Tabla 1. En comparación con el Grupo 2, el Grupo 1 presentaba valores promedios más altos de colesterol total (205 vs. 180 mg/dL [p < 0,001], HDL-c (51 vs. 43 mg/dL [p < 0,001]), triglicéridos (219 vs. 164 mg/dL [p = 0,004]) y glucosa (101 vs. 93 mg/dL [ p < 0,001) respectivamente. Ninguna diferencia significante se observó entre los grupos con relación a los niveles de LDL-c (p = 0,073).
Algunos pacientes se excluyeron de la estimativa de riesgo de enfermedad arterial coronaria por el score de riesgo de Framingham: 41 por tener menos de 30 años; 31 porque el perfil lipídico estaba incompleto; y 5, porque los datos sobre la PA no estaban disponibles. De esa forma, 242 pacientes se evaluaron (193 pacientes en el Grupo 1 y 49 en el Grupo 2). Según el score de riesgo de Framingham, el riesgo cardiovascular era de moderado a alto en el 11% (22) de los os pacientes tratados con HAART y en el 4% (2) de los pacientes vírgenes de tratamiento con HAART. Como mostrado en la Tabla 2, ninguna diferencia estadísticamente significante se observó entre los dos grupos. El síndrome metabólico, de acuerdo con los criterios del ATP III22, se identificó en el 13% (27) pacientes del Grupo 1 y en el 12% (8) pacientes del Grupo 2 (p=0,832). Las características del síndrome metabólico están descritas en la Tabla 3.
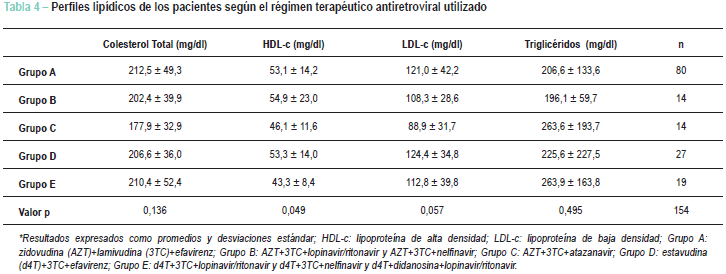
Como detallado en la Tabla 4, los pacientes del Grupo 1 se agruparon en 5 grupos de acuerdo con el régimen de HAART utilizado, a fin de evaluar el mejor régimen en términos de efecto sobre el perfil metabólico: el Grupo A recibía zidovudina (AZT)+lamivudina (3TC)+efavirenz; el Grupo B, recibía AZT+3TC+lopinavir/ritonavir y AZT+3TC+nelfinavir; el Grupo C recibía AZT+3TC+atazanavir; el Grupo D recibía estavudina (d4T)+3TC+efavirenz y el Grupo E recibía d4T+3TC+lopinavir/ritonavir y d4T+3TC+nelfinavir y d4T+didanosina+lopinavir/ritonavir. El total de 61 pacientes se excluyeron porque no fue posible incluirlos en ninguno de los 5 regimenes más predominantemente utilizados en el tratamiento y, así, se evaluaron a 154 pacientes. Las concentraciones promedios de HDL-c resultaron más bajas en el Grupo E (p = 0,049) cuando comparado al Grupo A (p = 0,011), al Grupo B (p = 0,026) o al Grupo D (p = 0,026). Las concentraciones más bajas de LDL-c y colesterol total se observaron en el Grupo C. Aunque los niveles más altos de triglicéridos se observaron en el Grupo E, no hubo diferencias significantes entre los 5 grupos (p = 0,495).
Discusión
Las concentraciones promedios de colesterol total, HDL-c, triglicéridos y glucosa eran estadísticamente más altas entre los pacientes tratados con HAART cuando comparados a los no tratados, a excepción del LDL-c (p = 0,073). Esos datos están de acuerdo con los encontrados en la literatura, que muestran que pacientes con SIDA tratados con HAART presentan más alteraciones metabólicas, principalmente altos niveles de triglicéridos y colesterol, cuando comparados con los pacientes vírgenes de tratamiento con HAART2. De los pacientes tratados con HAART en el presente estudio, el 41,4% (89) y el 20,5% (44) presentaban altos niveles de triglicéridos y colesterol total, respectivamente. Los datos de la literatura evidenciaron que la prevalencia de hiperlipidemia varía del 28% al 80%, incluyendo hipertrigliceridemia (40%-80%) y altos niveles de colesterol total (10%-50%) 4-7,13,14. En el estudio brasileño de Caramelli et al.23, la hipercolesterolemia estaba presente en el 43% y la hipertrigliceridemia en el 53% de los pacientes tratados con IP23.
En nuestra casuística como un todo, los principales factores de riesgo cardiovascular observados fueron el fumo (27%), la hipertensión (18%) y un histórico familiar de aterosclerosis (40%). Sin embargo, el 88% de los pacientes presentaban un factor de riesgo cardiovascular como mínimo. En el estudio Swiss HIV Cohort Study, el 57% de los pacientes eran fumadores, el 35,7% presentaba altos niveles de triglicéridos y el 26,1% tenía presión arterial alta24. Nuestra muestra era joven para el desarrollo de enfermedad cardiovascular. No obstante, nuestros hallazgos relacionados a otros factores de riesgo cardiovascular (tabaquista actual, hipertensión e hipertrigliceridemia) están de conformidad con los de la literatura. Currier et al.6 y Carr et al.25 evidenciaron que el 60% de los pacientes con SIDA tiene hiperglucemia, dislipidemia y obesidad central, una combinación observada en el 88,3% de los individuos evaluados en el presente estudio.
De acuerdo con el score de riesgo de Framingham, el riesgo cardiovascular era moderado y alto en el 11% de los pacientes tratados con HAART y el 4% de los pacientes no tratados con HAART. Los promedios de colesterol total (199 mg/dL) y HDL-c (49 mg/dL), la baja frecuencia de diabetes (4%) y el grupo de edad más joven de los pacientes (39 años) en la muestra como un todo podría explicar el score de riesgo de Framingham levemente más alto en el grupo tratado con HAART. Esas características son similares a las relatadas en un estudio conducido en Noruega, en el que los pacientes tratados con HAART presentaban un riesgo casi dos veces mayor que aquellos en el grupo control (11,9% vs. 6,3%)26. El score de riesgo de Framingham ha sido ampliamente utilizado con ese propósito por el hecho de haber sido validado en la literatura.
Según los criterios del APT III 22, el síndrome metabólico estaba presente en el 13% de los pacientes del Grupo 1 y en el 12% de los pacientes del Grupo 2. Esos hallazgos difieren de aquellos de Estrada et al.20, que observaron que el 15,8% de los pacientes tratados con HAART presentaban síndrome metabólico, cuando comparados con solamente el 3,2% de los pacientes-control.
Todos los regimenes HAART provocaron alteraciones en el perfil lipídico cuando comparados al perfil de los pacientes no tratados con HAART. Las diferencias observadas entre los grupos evaluados no fueron estadísticamente significantes en cuanto al perfil lipídico. Consecuentemente, no fue posible determinar cuál régimen es mejor en cuanto al perfil metabólico. El Grupo C, tratado con atazanavir, presentó los niveles más bajos de colesterol total y LDL-c, aunque ningún beneficio se observó en cuanto a niveles de triglicéridos. Inesperadamente, niveles más altos de HDL-c se observaron en el grupo tratado con HAART. No hay una explicación razonable para dicho hecho, sin embargo, aunque sea una hipótesis, una justificación para ello sería: el VIH estaba bajo control (el 85% de los pacientes en ese grupo alcanzaron una carga viral indetectable), lo que redujo la respuesta inflamatoria.
Conclusiones
Aunque observó que los valores promedios para colesterol total, HDL-c y triglicéridos eran más altos en el grupo tratado con HAART que en el grupo no tratado con HAART, no identificamos un mayor riesgo cardiovascular en el primer grupo. La prevalencia del síndrome metabólico fue comparable en los dos grupos, pese a las alteraciones metabólicas inducidas por HAART.
Agradecimientos
Nos gustaría agradecer al Ministerio de Salud de Brasil, UNESCO, al Ayuntamiento de la ciudad de São Paulo y al Instituto de Enfermedades Infecciosas y Parasitarias, por haber dado apoyo a este trabajo. Asimismo, nos gustaría agradecer al PGS Medical Statistics y a todos aquellos que nos ayudaron en esta investigación: Denise S. M. Oskata, Edina Aparecida T. Trovões, Elenice M Morales Campos, Gabriela M. Vedovato, Helga Fuchs Piloto, Janice Chencinski, Iara Lobo Macedo, Marisia Nagamini, Marta C. Pereira, Nivania F. Zauith, Vânia Regina S. Garcia y Simone Tenore.
Potencial Conflicto de Intereses
Declaro no haber conflicto de intereses pertinentes.
Fuentes de Financiación
El Ministerio de Salud en conjunto con UNESCO financiaron el presente estudio bajo el proceso de protocolo CSV 067/06, contrato número: SA - 2223/2006 y control UNESCO: 16270.
Vinculación Académica
Este artículo forma parte de Disertación de Maestría de Érika Ferrari Rafael da Silva, por la Universidad Federal de São Paulo.
Referencias
- 1. Palella FJ, Delaney KM, Moorman AC, Loveless MO, Fuhrer J, Satten GA, et al. Declining morbidity and mortality among patients with advanced human immunodeficiency virus infection. N Engl J Med. 1998; 338: 853-60.
- 2. Mulligan K, Grunfeld C, Tai VW, Algren H, Pang M, Chernoff DN, et al. Hyperlipidemia and insulin resistance are induced by protease inhibitors independent of changes in body composition in patients with HIV infection. J Acquir Immune Defic Syndr. 2000; 23: 35-43.
- 3. Carr A. HIV protease inhibitor-related lipodystrophy syndrome. Clin Infect Dis. 2000; 30 (Suppl 2): 135-42.
- 4. Dube M, Sattler F. Metabolic complications of antiretroviral therapies. AIDS Clin Care. 1998; 10: 41-4.
- 5. Sweet DE. Metabolic complications of antiretroviral therapy. Top HIV Med. 2005; 13 (2): 70-74.
- 6. Currier JS, Havlir DV. Complications of HIV disease and antiretroviral therapy. Top HIV Med. 2005; 13 (1): 16-23.
- 7. Stein J. Dyslipidemia in the era of HIV protease inhibitors. Prog Cardiovasc Dis. 2003; 45: 293-304.
- 8. Barbaro G. Metabolic and cardiovascular complications of highly active antiretroviral therapy for HIV infection. Curr HIV Res. 2006, 4: 79-85.
- 9. Barbaro G. Highly active antiretroviral therapy-associated metabolic syndrome: pathogenesis and cardiovascular risk. Am J Therapeutics. 2006; 13: 248-60.
- 10. Grinspoon S, Carr A. Cardiovascular risk and body fat abnormalities in HIV-infected adults. N Engl J Med. 2005; 352: 48-62.
- 11. Carr A, Samaras K, Burton S, Law M, Freund J, Chisholm DJ, et al. A syndrome of peripheral lipodystrophy, hyperlipidaemia and insulin resistance in patients receiving HIV protease inhibitors. AIDS. 1998; 12, F51-F58.
- 12. Hajjar LA, Calderaro D, Yu PC, Giuliano I, Lima EMO, Barbaro G, et al. Cardiovascular manifestations in patients with the human immunodeficiency virus. Arq Bras Cardiol. 2005; 85 (5): 365-77.
- 13. Bozzette SA, Ake CF, Tam HK, Chang SW, Louis TA. Cardiovascular and cerebrovascular events in patients treated for human immunodeficiency virus infection. N Engl J Med. 2003; 348: 702-10.
- 14. Friis-Moller N, Weber R, Reiss P, Thiebaut R, Kirk O, D'Arminio Monforte A, et al. For the D.A.D Study Group. Cardiovascular disease risk factors in HIV patients - associations with antiretroviral therapy: results from the DAD Study. AIDS. 2003; 17: 1179-93.
- 15. Holmberg SD, Moorman AC, Willianson JM, Tong TC, Ward DJ, Wood KC, et al and the HIV Outpatient Study (HOPS) Investigators. Protease inhibitors and cardiovascular outcomes in patients with HIV-1. Lancet. 2002; 360: 1747-8.
- 16. Mary-Krause M, Cotte L, Simon A, Partisani M, Costagliola D and the Clinical Epidemiology Group from the French Hospital Database. Increased risk for myocardial infarction with duration of protease inhibitor therapy in HIV-infected men. AIDS. 2003; 17: 2479-86.
- 17. Currier J, Taylor A, Boyd F, Dezii CM, Kawabata H, Burtcel B, et al. Coronary heart disease in HIV-infected individuals. J Acquir Immune Defic Syndr. 2003; 33: 506-12.
- 18. Gazzaruso C, Bruno C, Garzaniti A, Giordanetti S, Fratino P, Sacchi P, et al. Hypertension among HIV patients: prevalence and relationships to insulin resistance and metabolic syndrome. J Hypertens. 2003; 21: 1377-82.
- 19. Bruno R, Gazzaruso C, Sacchi P, Zocchetti C, Giordanetti C, Garzaniti A, et al. High prevalence of metabolic syndrome among HIV-infected patients: link with the cardiovascular risk. J Acquir Immune Defic Syndr. 2002; 31: 363-5.
- 20. Estrada V, Martinez-Larrad T, Gonzalez-Sanchez JL, de Villar NGP, Zabena C, Fernandez C, et al. Lipodystrophy and metabolic syndrome in HIV-infected patients treated with antiretroviral therapy. Metabolism. 2006; 55 (7): 940-5.
- 21. Dawber TR, Meadors GF, Moore FE Jr. Epidemiolofical approaches to heart disease: the Framingham Study. Am J Public Health. 1951; 41 (3): 279-81.
- 22. Third Report of the National Cholesterol Education Program (NCEP). Expert Panel on Detection, Evaluation and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III) final report. National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). Circulation. 2002; 106: 3143-421.
- 23. Caramelli B, de Bernoche CYSM, Sartori AMC, Sposito AC, Santos RD, Monachini TS, et al. Hyperlipidaemia related to the use of HIV protease inhibitors: natural history and results of treatment with Fenofibrate. Braz J Infect Dis. 2001; 5 (6): 332-8.
- 24. Glass TR, Ungsedhapand C, Wolbers M, Weber R, Vernazza PL. Bucher HC, et al. Prevalence of risk factors for cardiovascular disease in HIV-infected patients over time: the Swiss HIV Cohort Study. HIV Med. 2006; 7 (6): 404-10.
- 25. Carr A, Samaras K, Chisholm DJ, Cooper DA. Pathogenesis of HIV-1 protease inhibitor-associated peripheral lipodystrophy, hyperlipidaemia and insulin resistance. Lancet. 1998; 351: 1881-3.
- 26. Bergensen BM, Sandvik L, Brunn JN, Tonstad S. Elevated Framingham risk score in HIV-positive patients on highly active antiretroviral therapy: results from a Norwegian study of 721 subjects. Eur J Clin Microbiol Infect Dis. 2004; 23: 625-30.
Fechas de Publicación
-
Publicación en esta colección
13 Oct 2009 -
Fecha del número
Ago 2009
Histórico
-
Recibido
03 Mar 2008 -
Revisado
24 Abr 2008 -
Acepto
08 Mayo 2008