Resumos
Relatamos um caso incomum de associação de bronquite plástica (BP) com enteropatia perdedora de proteínas (EPP) em menina de 4 anos e 9 meses de idade. com dupla via de entrada de ventrículo único tipo esquerdo e concordância ventrículo-arterial submetida à cirurgia cavopulmonar total. com túnel lateral intracardíaco aos três anos. Tornaram-se chamativas a eliminação de molde brônquico de fibrina de 10 cm (BP) e a elevação de alfa-1-antitripsina de 52 mg/g de fezes. Em uso de sildenafila. programou-se. em caso de continuidade do processo. a ligadura do ducto torácico e transplante cardíaco.
Técnica de Fontan; bronquite; enteropatias perdedoras de proteínas
We report an unusual case of association of plastic bronchitis (PB) to protein-losing enteropathy (PLE) in a girl of 4 years and 9 months of age with double inlet single left ventricle and ventriculoarterial concordance. submitted to total cavopulmonary surgery. with an intracardiac lateral tunnel at the age of three. The elimination of the 10 cm fibrin bronchial mold (PB) and the alpha-1-antitrypsin elevation of 52 mg/g in feces had both become outstanding. Using sildenafil. the thoracic duct ligature and the cardiac transplant were programmed in case of continuity of the process.
Fontan procedure; bronchitis; protein-losing enteropathies
Referimos el caso atípico de asociación de bronquitis plástica (BP) con enteropatía perdedora de proteínas (EPP) en una menina de 4 años y 9 meses de edad, con doble vía de entrada de ventrículo único tipo izquierdo y concordancia ventrículo-arterial sometida a la cirugía cavopulmonar total, con túnel lateral intracardiaco a los 3 años. Se consideraron como llamativas la eliminación de molde bronquial de 10 cm formado por fibrina (BP) y la elevación de alfa-1-antitripsina de 52 mg/g de heces. En uso de sildenafila, se programó, en caso de continuidad del proceso, la ligadura del conducto torácico y trasplante cardíaco.
Técnica de Fontan; bronquitis; enteropatías perdedoras de proteínas
RELATO DE CASO
Associação de bronquite plástica com enteropatia perdedora de proteínas após operação de Fontan
Vanessa Alves Guimarães; Edmar Atik; Jussara Bianchi Castelli; Nana Miura Ikari; Ana Maria Thomaz; Antonio Augusto Barbosa Lopes
Instituto do Coração (InCor). Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo. São Paulo. SP - Brasil
Correspondência Correspondência: Edmar Atik Rua Dona Adma Jafet. 74 conj.73 - Bela Vista 01308-050 - São Paulo. SP - Brasil E-mail: eatik@cardiol.br. conatik@incor.usp.br
RESUMO
Relatamos um caso incomum de associação de bronquite plástica (BP) com enteropatia perdedora de proteínas (EPP) em menina de 4 anos e 9 meses de idade. com dupla via de entrada de ventrículo único tipo esquerdo e concordância ventrículo-arterial submetida à cirurgia cavopulmonar total. com túnel lateral intracardíaco aos três anos. Tornaram-se chamativas a eliminação de molde brônquico de fibrina de 10 cm (BP) e a elevação de alfa-1-antitripsina de 52 mg/g de fezes. Em uso de sildenafila. programou-se. em caso de continuidade do processo. a ligadura do ducto torácico e transplante cardíaco.
Palavras-chave: Técnica de Fontan. bronquite. enteropatias perdedoras de proteínas.
Introdução
A operação de Fontan. embora seja a melhor paliação para corações univentriculares. acompanha-se na evolução de graves complicações. como a bronquite plástica (BP) e a enteropatia perdedora de proteínas (EPP). além de outras comorbidades1. Estima-se que a EPP incida em uma percentagem variável de cerca de 1%-13.4%2.3. A ocorrência de BP é relatada4-6 muito raramente. assim como a associação dessas duas entidades5. Por isso. é nosso propósito relatar essa rara associação.
Relato do caso
Uma paciente do sexo feminino. com 4 anos e 9 meses de idade. natural e procedente de São Paulo-SP. nascida de parto normal. a termo. sendo filha de mãe diabética. apresentou desconforto respiratório precoce e sopro cardíaco auscultado na primeira semana de vida. Na época. estabeleceu-se o diagnóstico de dupla via de entrada de ventrículo único tipo esquerdo com concordância ventrículo-arterial. comunicação interatrial (CIA). comunicação interventricular e persistência de canal arterial (CA). com hipertensão pulmonar importante. Com um mês de vida. foi submetida. em nosso serviço e com sucesso. à ampliação da CIA pelo método de Rashkind e. após 4 dias. à bandagem do tronco pulmonar e fechamento do CA. Aos três anos e 4 meses. houve acentuação da cianose e da dispneia.
O estudo hemodinâmico demonstrou pressão média de 13 mmHg na artéria pulmonar. pressão média de 10 mmHg no capilar pulmonar. com Qp/Qs = 0.9 e resistência vascular pulmonar de 1.7 UW. A seguir. foi submetida à operação cavopulmonar total com túnel lateral intracardíaco. Após três meses da intervenção. apresentou-se com anasarca. ascite e derrame pleural. A albumina sérica era de 1.7 mg/dl. Por estudo hemodinâmico. descartou-se obstrução ao fluxo venoso sanguíneo. A pressão média da artéria pulmonar. da veia cava superior e da veia cava inferior era de 15 mmHg. a pressão capilar pulmonar era de 7 mmHg e o Qp/Qs era de 0.8.
O resultado da pesquisa de alfa-1-antitripsina nas fezes foi de 52 mg/g. confirmando o diagnóstico de EPP. Com as medidas usuais. dieta hiperproteica. hipogordurosa e com triglicérides de cadeia média ao lado de anticongestivos. como furosemida. espironolactona e captopril. houve melhora do quadro. conseguindo-se até a normalidade de alfa-1-antitripsina (menor do que 3 mg/g). Após 14 meses da operação. houve nova piora do quadro de anasarca. além de tosse incessante. aparecimento de cianose e pico febril. A albumina sérica era de 2.1 mg/dl e a alfa-1-antitripsina de 13.2 mg/g. O quadro clínico melhorou com medidas anticongestivas usuais em poucos dias.
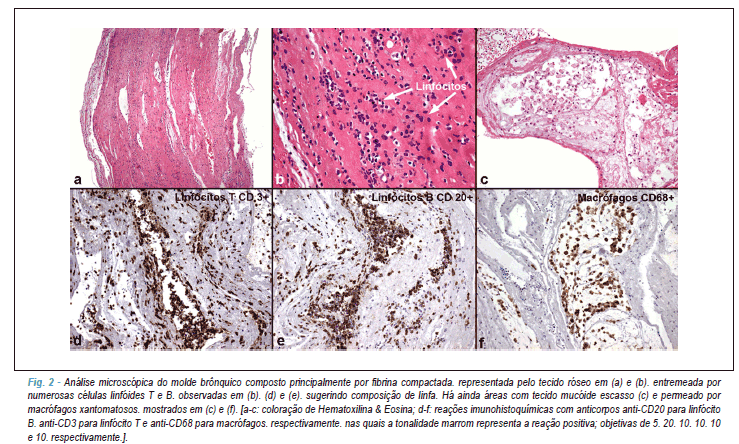
Incidentalmente. durante os exercícios de fisioterapia respiratória. a paciente expeliu molde brônquico de fibrina. com cerca de 10 cm de comprimento (Figura 1). Na radiografia de tórax. havia infiltrado peri-hilar. e na tomografia computadorizada de tórax de alta resolução. imagem hipoatenuante na luz brônquica (Figura 1). O laudo anatomopatológico do material brônquico era compatível com o diagnóstico de BP. já que se constituía de fibrina compactada e entremeada por numerosas células linfoides. com áreas ainda de tecido mucoide escasso e permeado por macrófagos xantomatosos. além de área focal com acúmulo de eosinófilos (Figura 2).
Microscopia e imuno-histoquímica excluíram causas infecciosas (bactérias. bacilos álcool-ácido resistentes. vírus e fungos). A partir do diagnóstico estabelecido da associação da BP à EPP. foram instituídas medidas clínicas de fluidificação de vias aéreas com inalações e broncodilatadores. além da furosemida. do captopril. da espironolactona e do sildenafil. Programou-se. em caso de continuidade do processo. a ligadura do ducto torácico. culminando até com possível transplante cardíaco.
Discussão
Atualmente. os fatores envolvidos no prognóstico evolutivo após a operação de Fontan consistem na feitura de comunicação adequada entre as veias sistêmicas e a artéria pulmonar. sem obstruções e com mínima perda de energia. além da coexistência de baixa resistência vascular pulmonar. bom desempenho ventricular. funcionamento normal das valvas atrioventriculares e tamanho normal da árvore arterial pulmonar. A operação tem sofrido grandes modificações técnicas e. nos dias atuais. consiste predominantemente na conexão venosa sistêmico-pulmonar realizada por tubo extracardíaco. mais do que por túnel lateral intracardíaco. com ou sem fenestração. O resultado final deixa o paciente com duas circulações em série. sendo que o retorno venoso sistêmico é orientado diretamente para a artéria pulmonar sem a presença da bomba pulsátil ventricular. Essa "fisiologia Fontan" submete os pacientes a um fluxo venoso mais lento. suscetível assim ao desenvolvimento de efusão pleural crônica. quilotórax. arritmias atriais. EPP e BP4.
Quanto à BP. constitui-se em rara entidade. É caracterizada por expectoração recorrente de peculiares moldes da própria árvore traqueobrônquica. Embora sua etiopatogenia permaneça desconhecida. a elevação da pressão venosa central e desordens do sistema linfático pulmonar e sistêmico são prováveis mecanismos patogênicos5. Esses mesmos elementos correlacionam-se com a EPP. acrescido ao fato de que. cronicamente. o baixo débito cardíaco contribuiria para o aumento da resistência vascular mesentérica. Assim. a associação de hipoperfusão mesentérica com congestão venosa afetaria a integridade da mucosa intestinal. No caso apresentado. a paciente se mostrava com pressão pulmonar normal. excluindo assim parte desse mecanismo patogênico.
Usualmente. pacientes com BP apresentam dispneia com aumento do trabalho ventilatório. episódios de tosse repetitivos e eliminação dos moldes. com predisposição a fenômenos respiratórios. como infecção e atelectasias. Radiografias de tórax geralmente revelam um infiltrado peribrônquico. além das atelectasias. Os moldes de secreção brônquica podem causar asfixia. parada cardíaca e morte. que tem sido relatada em até 29% dos pacientes com essa condição latente6.
Na EPP. em decorrência da perda entérica de proteínas séricas. há edema e má absorção na parede intestinal. ocasionando diarreia. Em alguns pacientes. esse processo é mais insidioso e a hipoproteinemia pode ocorrer na ausência de sintomas diarreicos. A doença tipicamente se inicia com edema corporal. evoluindo com ascite. efusão pleural e pericárdica. Os testes de laboratório revelam baixos níveis de proteína sérica total e albumina. O gold standart para o diagnóstico é um clearance intestinal aumentado de alfa-1-antitripsina. proteína produzida exclusivamente no fígado e excretada em pequenas quantidades pelo intestino. A diminuição dos níveis séricos de albumina reduz o transporte de cálcio. acarretando tetania e osteopenia. Outro distúrbio possível é a hipogamaglobulinemia. acarretando imunodeficiência. O início dessa enteropatia pode ter sérias consequências. resultando no aumento de morbimortalidade. Dois estudos descrevem sobrevida em 5 anos. após o diagnóstico de somente 50% dos pacientes3.
Muitas vezes. o tratamento de ambas as condições é somente sintomático. Na BP. pode ser de dois tipos: o tipo inflamatório. secundário a processos alérgicos expressivos. que pode ser manuseado com medicações inalatórias (corticosteroides. azitromicina. uroquinase); e o tipo acelular. prevalente após a operação de Fontan. que tem se beneficiado da fenestração do circuito. do uso de medicações hipotensoras pulmonares. da ligadura do ducto torácico ou então do transplante cardíaco4.7-10. No tratamento da EPP. existe ainda o recurso de exclusão cirúrgica das veias supra-hepáticas. O uso de heparina de baixo peso molecular tem sido descrito como curativo de ambas as entidades. sugerindo tratar-se da mesma fisiopatologia2.
Potencial Conflito de Interesses
Declaro não haver conflito de interesses pertinentes.
Fontes de Financiamento
O presente estudo não teve fontes de financiamento externas.
Vinculação Acadêmica
Não há vinculação deste estudo a programas de pós-graduação.
Artigo recebido em 02/12/08; revisado recebido em 23/03/09; aceito em 01/09/09.
- 1. Camposilvan S. Milanesi O. Stellin G. Pettenazzo A. Zancan L. DâAntiga L. Liver and cardiac function in the long term after Fontan operation. Ann Thorac Surg. 2008; 86 (1): 177-82.
- 2. Bhagirath KM. Tam JW. Resolution of protein-losing enteropathy with low-molecular weight heparin in an adult patient with Fontan palliation. Ann Thorac Surg. 2007; 84 (6): 2110-2.
- 3. Rychik J. Protein-losing enteropathy after Fontan operation. Congenit Heart Dis. 2007; 2: 288-300.
- 4. Salman S. Shah A. Drinkwater DC. Christian KG. Plastic bronchitis: is thoracic duct ligation a real surgical option? Ann Thorac Surg. 2006; 81 (6): 2281-3.
- 5. Stiller B. Riedel F. Paul K. Van Landeghem FK. Plastic bronchitis in children with Fontan palliation: analogue to protein losing enteropathy? Pediatr Cardiol. 2002; 23: 90-4.
- 6. Brogan TV. Finn LS. Pyskaty DJ Jr. Redding GJ. Ricker D. Inglis A. et al. Plastic bronchitis in children: a case series and review of the medical literature. Pediatr Pulmonol. 2002; 34 (6): 482-7.
- 7. Wilson J. Russell J. Williams W. Benson L. Fenestration of the Fontan circuit as treatment for plastic bronchitis. Pediatr Cardiol. 2005; 26 (5): 717-9.
- 8. Apostolopoulou SC. Papagiannis J. Rammos S. Bosentan induces clinical. exercise and hemodynamic improvement in a pre-transplant patient with plastic bronchitis after Fontan operation. J Heart Lung Transplant. 2005; 24 (8): 1174-6.
- 9. Haseyama K. Satomi G. Yasukochi S. Matsui H. Harada Y. Uchita S. Pulmonary vasodilation therapy with sildenafil citrate in a patient with plastic bronchitis after the Fontan procedure for hypoplastic left heart syndrome. J Thorac Cardiovasc Surg. 2006; 132 (5): 1232-3.
- 10. Nayar S. Treatment of plastic bronchitis. Ann Thorac Surg. 2007; 83 (5): 1884-6.
Correspondência:
Datas de Publicação
-
Publicação nesta coleção
22 Set 2010 -
Data do Fascículo
Abr 2010
Histórico
-
Aceito
01 Set 2009 -
Revisado
23 Mar 2009 -
Recebido
02 Dez 2008