Resumos
OBJETIVO: Avaliar sobrevida, impacto da comorbidade, complicações e fatores de falha da laringectomia como tratamento de tumores malignos glóticos. MÉTODOS: Foram analisadas 38 pacientes com tumor glótico sob estadiamento clínico T1b/T2N0M0 submetidos à laringectomia fronto-lateral com reconstrução, de janeiro de 1995 a dezembro de 2006. Foram avaliados os resultados oncológicos, comorbidades (através da escala Adult Comorbidity Evaluation - 27 ACE-27) e complicações, sendo correlacionados com dados demográficos e características do tumor. RESULTADOS: Oito pacientes apresentaram recidiva local e foram resgatados cirurgicamente. Complicações não foram verificadas em 33 pacientes. Não houve diferença significativa das sobrevidas global em cinco anos e livre de doença ao considerarem-se as diferentes categorias de comorbidades. Somente o envolvimento patológico das margens mostrou diferenças significativas na sobrevida global (p=0,0033) e sobrevida livre de doença (p<0,0001). CONCLUSÃO: A sobrevida global em cinco anos foi de 67,6% e a sobrevida livre de doença de 73,7%; a comorbidade não representou fator prognóstico independente; o índice de complicações pós-operatórias foi de 13,2% e somente o envolvimento patológico das margens mostrou diferenças significativas na sobrevida global e livre de doença.
Laringe; Neoplasia laríngeas; Laringectomia; Comorbidade
OBJECTIVE: To evaluate the survival rates, comorbidity impact, complications, and treatment failure facts. METHODS: 38 patients clinically staged as T1b / T2N0M0 glottic tumors were analyzed. They underwent frontolateral laryngectomy with reconstruction, from January, 1995 to December, 2006. The oncological outcome, comobidity (through the Adult Comorbidity Evaluation -27 ACE-27 scale) and complications were studied and correlated to the demographic data and tumor characteristics. RESULTS: Eight patients presented local recurrence being surgically salvaged. Complications were not observed in 33 patients. There was no significant difference on the global and free of disease 5-year survival regarding the diverse comorbidity categories. Only the pathological margins spread of the tumor presented significant difference on the global (p=0.0033) and free 0f disease survival (p<0.0001). CONCLUSION: The 5-year global survival was 67.6% whereas the free of disease survival was 73.7%; the comorbidity did not represent independent prognostic factor; the postoperative complications rate was 13.2%; and only the pathological margin spread showed significant difference on the global and free of disease survival rates.
Larynx; Laryngeal Neoplasms; Laryngectomy; Comorbidity
ARTIGO ORIGINAL
Fatores prognósticos e impacto da comorbidade na laringectomia fronto-lateral
Prognostic factors and comorbidity impact upon the frontolateral laryngectomy
Rogério Aparecido Dedivitis, TCBC-SPI; Jozías de Andrade-Sobrinho, ECBC-SPII; Mario Augusto Ferrari de CastroIII
ILivre Docente pela Fundação Lusíada, Santos, SP-BR
IIDoutor em Medicina pela Universidade Federal de São Paulo - Escola Paulista de Medicina, São Paulo, SP-BR
IIIResidente de Cirurgia de Cabeça e Pescoço do Hospital Ana Costa, Santos-SP-BR.
Endereço para correspondência Endereço para correspondência: Rogério Aparecido Dedivitis E-mail: dedivitis.hns@uol.com.br
RESUMO
OBJETIVO: Avaliar sobrevida, impacto da comorbidade, complicações e fatores de falha da laringectomia como tratamento de tumores malignos glóticos.
MÉTODOS: Foram analisadas 38 pacientes com tumor glótico sob estadiamento clínico T1b/T2N0M0 submetidos à laringectomia fronto-lateral com reconstrução, de janeiro de 1995 a dezembro de 2006. Foram avaliados os resultados oncológicos, comorbidades (através da escala Adult Comorbidity Evaluation - 27 ACE-27) e complicações, sendo correlacionados com dados demográficos e características do tumor.
RESULTADOS: Oito pacientes apresentaram recidiva local e foram resgatados cirurgicamente. Complicações não foram verificadas em 33 pacientes. Não houve diferença significativa das sobrevidas global em cinco anos e livre de doença ao considerarem-se as diferentes categorias de comorbidades. Somente o envolvimento patológico das margens mostrou diferenças significativas na sobrevida global (p=0,0033) e sobrevida livre de doença (p<0,0001).
CONCLUSÃO: A sobrevida global em cinco anos foi de 67,6% e a sobrevida livre de doença de 73,7%; a comorbidade não representou fator prognóstico independente; o índice de complicações pós-operatórias foi de 13,2% e somente o envolvimento patológico das margens mostrou diferenças significativas na sobrevida global e livre de doença.
Descritores: Laringe. Neoplasia laríngeas. Laringectomia. Comorbidade.
ABSTRACT
OBJECTIVE: To evaluate the survival rates, comorbidity impact, complications, and treatment failure facts.
METHODS: 38 patients clinically staged as T1b / T2N0M0 glottic tumors were analyzed. They underwent frontolateral laryngectomy with reconstruction, from January, 1995 to December, 2006. The oncological outcome, comobidity (through the Adult Comorbidity Evaluation -27 ACE-27 scale) and complications were studied and correlated to the demographic data and tumor characteristics.
RESULTS: Eight patients presented local recurrence being surgically salvaged. Complications were not observed in 33 patients. There was no significant difference on the global and free of disease 5-year survival regarding the diverse comorbidity categories. Only the pathological margins spread of the tumor presented significant difference on the global (p=0.0033) and free 0f disease survival (p<0.0001).
CONCLUSION: The 5-year global survival was 67.6% whereas the free of disease survival was 73.7%; the comorbidity did not represent independent prognostic factor; the postoperative complications rate was 13.2%; and only the pathological margin spread showed significant difference on the global and free of disease survival rates.
Key words: Larynx. Laryngeal Neoplasms. Laryngectomy. Comorbidity.
INTRODUÇÃO
O tratamento conservador para pacientes portadores de carcinoma de células escamosas originário da prega vocal é a radioterapia ou o amplo espectro das laringectomias parciais, também referidas como operações de preservação da laringe. Trata-se de um grupo de procedimentos que remove uma porção da laringe enquanto mantêm função satisfatória de respiração, deglutição e fala sem, no entanto, comprometer os índices de cura e sem a necessidade do traqueostoma definitivo1,2.
No protocolo deste estudo, lesões glóticas no estádio clínico T1b, ou seja, com invasão de comissura anterior (e, eventualmente, de um segmento da prega vocal contra-lateral) não são tratadas por via endoscópica3. Apesar de o tendão da comissura anterior - onde ocorre a confluência dos ligamentos vocais, pericôndrio interno da cartilagem tireóide e ligamento tíreo-epiglótico - ser considerado região de resistência à disseminação do tumor, os sítios cranial e caudal a esse tendão são áreas de fraqueza e, portanto, propensas a recidiva tumoral4.
A abordagem cirúrgica ideal para o tratamento do tumor glótico precoce envolve a extirpação da lesão sob a menor ressecção possível de mucosa, músculos e arcabouço laríngeos. Neel III et al. descreveram, em 182 pacientes selecionados, sobrevida atuarial em cinco anos de 95%5. Em uma série de 72 casos submetidos à laringectomia fronto-lateral com seguimento de cinco a 15 anos, Schwerdtfeger e Gosepath (1990) verificaram sobrevida a três anos de 94,3% e a cinco anos de 79%6. Em uma série, estudada por Fiorella et al., de 150 pacientes submetidos à laringectomia fronto-lateral, 66% estavam sem evidência de doença após cinco anos7. Na experiência de Calzada Uriondo et al., a sobrevida em cinco anos foi de 87,5%8.
A evolução dos pacientes com câncer de laringe pode ser afetada por vários fatores e há vários meios de avaliar o prognóstico. Esses pacientes frequentemente apresentam outras doenças e condições médicas em adição ao câncer, denominadas comorbidades. Elas podem influenciar a opção de tratamento, o índice de complicações e podem ainda confundir a análise da sobrevida. Informação precisa sobre comorbidade juntamente com características demográficas e comportamentais do paciente, sítio e estadiamento do tumor são essenciais para um completo ajuste do risco em câncer9. Os procedimentos cirúrgicos de cabeça e pescoço mostram substanciais índices de complicações, pouco se sabendo sobre o impacto de tais fatores sobre os índices de complicações e mortalidade10.
Os objetivos deste trabalho são avaliar, em um grupo de pacientes submetidos à laringectomia fronto-lateral com reconstrução, os seguintes aspectos: sobrevida; impacto da comorbidade; complicações e fatores de falha no tratamento.
MÉTODOS
Para compor o presente estudo foram analisadas 38 pacientes submetidos à laringectomia parcial vertical fronto-lateral com reconstrução pelo retalho bipediculado do músculo esterno-hióideo com pericôndrio externo da cartilagem tireóidea, no período de janeiro de 1995 a dezembro de 2006. O trabalho foi aprovado pelo Comitê de Ética em Pesquisa da Universidade Metropolitana de Santos sob o número 018/2008. O projeto de pesquisa foi registrado no UMIN Clinical Trials Registry, do Japão, sob o número R000002002.
Foram estudados pacientes portadores de carcinoma de células escamosas de andar glótico da laringe, documentado por exame histopatológico do tumor primário, sob estadiamento clínico T1b / T2N0M0. Todos os pacientes tinham, no mínimo, 12 meses de intervalo pós-operatório. Foram excluídos pacientes que submetidos a qualquer modalidade prévia de tratamento.
A amostra de 38 pacientes incluídos constituiu-se de 33 do gênero masculino e cinco do feminino. Todos eram caucasianos. A idade variou de 42 a 85 anos, com média de 62,2 anos. Trinta e um eram tabagistas crônicos importantes, enquanto 26 etilistas crônicos importantes. O tempo de história clínica variou de três a 12 meses, sendo a disfonia o sintoma comum a todos. O estadiamento clínico dos pacientes foi o seguinte: 33 T1bN0M0 e cinco T2N0M0. Quanto à ressecção de cartilagem aritenóide, não foi realizada em 30 pacientes (78,9%), sendo feita aritenoidectomia parcial em três (7,9%) e total em cinco (13,2%).
O período de internação variou de dois a seis dias, com mediana de três. Um dreno laminar fino foi inserido no tecido subcutâneo, acima dos músculos pré-tireoidianos e mantido até a manhã seguinte. Nenhum paciente necessitou de alimentação por sonda nasogástrica. A alimentação por via oral iniciou-se no primeiro dia de pós-operatório em 35 pacientes e no segundo dia em três. Dois pacientes evoluíram com estenose glótica, não tendo sido possível a decanulização. Todos os demais puderam ser decanulizados, sendo a retirada da cânula de traqueostomia realizada de sete a 16 dias, com mediana de 10 dias.
Os pacientes foram estudados até a data de sua última consulta ou do óbito. Foram considerados os seguintes desfechos: paciente vivo sem evidência de doença; paciente vivo com doença; óbito pelo câncer; e óbito assintomático (por outras causas que não o câncer). As seguintes causas de óbito foram consideradas: recidiva local; recidiva regional; metástase à distância e comorbidade (outras causas).
As seguintes complicações foram avaliadas: 1) no período perioperatório: hemorragia; infecção de parede; pneumotórax - diagnosticado clinicamente e confirmado por exame radiológico; seroma - baseado na palpação clínica; e enfisema de subcutâneo além da região cervical anterior; 2) dentro do período de um mês de pós-operatório: edema de aritenóide - através do exame de laringoscopia; fístula faringo-cutânea ou laringo-cutânea e pneumonia - com diagnóstico clínico e radiológico; 3) dentro do período de três meses de pós-operatório: disfagia; estenose laríngea - impossibilitando a decanulação do paciente; insuficiência glótica - manifestando-se clínica e laringoscopicamente por aspiração e quelóide.
Para a avaliação da comorbidade, o "tempo zero" foi definido como a data da laringectomia fronto-lateral, que foi a primeira terapia antineoplásica dirigida contra o câncer da laringe. Informação de cada paciente foi extraída dos prontuários retrospectivamente e, no "tempo zero", foram inseridos os dados demográficos básicos, tabagismo, etilismo, antecedentes médicos, sintomas e tempo de duração, presença de tumores múltiplos, resultados dos métodos de imagem, achados histopatológicos, descrição do exame locoregional e a classificação TNM. Os dados coletados posteriormente incluíram detalhes da terapia inicial, recidiva tumoral, tempo acompanhamento e status na última avaliação ou até notificação do óbito11. Empregou-se a escala Adult Comorbidity Evaluation - 27 (ACE-27) 12, que inclui 27 diferentes elementos de comorbidade compostos por vários sistemas de órgãos (como cardiovascular, respiratório, gastrintestinal, renal, endócrino, neurológico e imunológico, distúrbios em nível psiquiátrico e reumatológico, malignidade prévia ou coexistente, abuso de álcool e peso corporal). A comorbidade é dividida em um sistema de severidade com três categorias, definidas como grave, moderada ou leve. Um escore global de comorbidade é determinado de acordo com o mais elevado escore isolado, exceto quando dois ou mais componentes com Grau 2 estão presentes. Nessa situação, o escore global de comorbidade é designado Grau 3.
Os seguintes aspectos foram avaliados no sentido de encontrar-se correlação com a recidiva local: idade; gênero; índice de comorbidade; tabagismo; etilismo; estadiamento clínico; ressecção de aritenóide; envolvimento patológico das margens e complicações pós-operatórias. Foi considerada falha no tratamento a recidiva tumoral.
A análise estatística deu-se pela distribuição de freqüências e foi utilizada para descrever as variáveis categóricas e as medidas de tendência central e de variabilidade para as numéricas ou contínuas. As probabilidades de sobrevida global e livre de doença foram estimadas pelo método de Kaplan-Meier e a comparação entre as curvas de sobrevida foi verificada através do teste de log rank considerando-se nível de significância de 5%. O tempo de seguimento considerado foi o intervalo entre a data de realização da operação e a do óbito ou última informação quando sob censura. As sobrevidas para comorbidades foram calculadas agrupando-se de duas maneiras e mostradas nas tabelas de sobrevida.
RESULTADOS
Dos 38 pacientes, oito apresentaram recidiva local e foram resgatados cirurgicamente por laringectomia total a campo alargado e radioterapia adjuvante. Após o referido resgate, seis permanecem vivos e sem evidência de doença durante seguimento médio de 40 meses. Os demais 29 pacientes, no momento do estudo, estavam vivos e sem evidência de doença, com acompanhamento que variou de 12 a 75 meses, mediana de 40 meses - Tabela 1 e Figuras 1 e 2.
Com relação a complicações, não foram verificadas em 33 pacientes. Quanto às complicações perioperatórias, houve dois casos de infecção de parede (5,3%), tratados por antibioticoterapia, não ocorrendo hemorragia, pneumotórax, seroma e enfisema de subcutâneo além da região cervical anterior. Houve um caso de pneumonia dentro de um mês de pós-operatório, tratado por antibioticoterapia, não sendo observadas outras complicações (edema de aritenóide; fístula faringo-cutânea ou laringo-cutânea e pneumonia). Dois pacientes apresentaram, como complicação tardia, estenose laríngea, impossibilitando sua decanulação. Disfagia, insuficiência e quelóide não ocorreram.
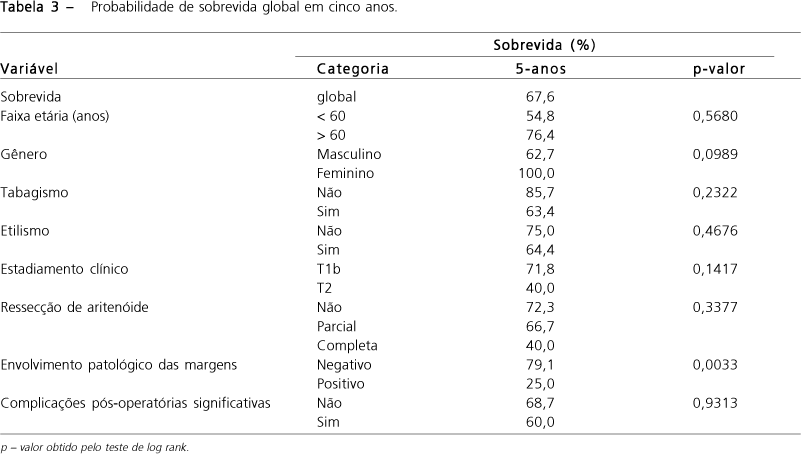
A tabela 2 mostra que não houve diferença estatisticamente significativa das sobrevidas global em cinco anos e livre de doença ao considerarem-se as diferentes categorias de comorbidades, baseando-se na escala ACE-27.
Quanto à avaliação dos fatores de falha do tratamento, somente o envolvimento patológico das margens mostrou diferenças significativas na sobrevida global (p=0,0033) e sobrevida livre de doença (p<0,0001), com menor sobrevida para as margens positivas. Faixa etária mostrou-se marginalmente significativa para sobrevida livre de doença, sendo menor a sobrevida para os de faixa etária inferior a 60 anos (p=0,0515) (Tabelas 3 e 4).
DISCUSSÃO
Lesões limitadas à prega vocal envolvendo a comissura anterior podem ser abordadas pela laringectomia fronto-lateral. Infiltração do ventrículo, da metade caudal da prega vestibular ou do processo vocal da cartilagem aritenóide são também consideradas indicações13. Pequeno grau de extensão infraglótica podem ser efetivamente tratados por meio desse procedimento. O tendão do músculo vocal insere-se anteriormente diretamente na cartilagem tireóide, área onde não existe pericôndrio interno. Assim, não há barreira de resistência à infiltração tumoral junto à comissura anterior14.
Numerosos relatos descrevem técnicas de reconstrução. As vantagens da reabilitação em uma operação em estágio único, associada à laringectomia parcial, são evidentes15. O retalho substitui o tecido ressecado, evitando insuficiência glótica, tendo resultados superiores ao não emprego de reconstrução. O retalho bipediculado do músculo esterno-hióideo proporciona resultados fonatórios e função esfincteriana aceitáveis, especialmente em procedimentos unilaterais.
Nesta casuística, houve oito recidivas locais, que puderam ser resgatadas cirurgicamente. Ao avaliarem-se fatores de falha, somente o envolvimento patológico das margens mostrou diferenças significativas nas sobrevidas global e livre de doença, com menor sobrevida para as margens positivas. Margens histológicas negativas não garantem a prevenção da recorrência do tumor. Seguimento pós-operatório rigoroso é a melhor conduta para a detecção precoce de recidiva16. Mantilla-Morales et al. (2005) consideram que o controle neoplásico da laringectomia fronto-lateral é similar ao da laringectomia total sempre que as margens cirúrgicas sejam negativas. Advogam a conversão do procedimento para laringectomia total, caso, no trans-operatório, encontre-se invasão tumoral de estruturas extra-glóticas, como sáculo, infraglote e pecíolo da epiglote17. A rotina cirúrgica destes autores, após remoção do espécime, é colher fragmentos das margens da ferida do paciente (e não do espécime) e realizar exame histopatológico intra-operatório (congelação), visando a radicalidade da extirpação do tumor. Em todos os casos, o resultado histopatológico final (espécime incluído em parafina) confirmou os achados de margens livres reportados à congelação. Entretanto, em oito casos, foram verificadas margens exíguas no espécime cirúrgico e isso acabou tendo significado estatístico no surgimento de recidiva local.
A razão para melhor evolução em pacientes mais jovens não está clara. Fatores nutricionais podem influenciar a habilidade de resposta do hospedeiro ao tumor. Uma resposta imunológica superior pode ser importante para a reabilitação após o tratamento18. O aumento da população idosa e, como consequência, da incidência de doença oncológica permite compreender a interação da idade com as condições de comorbidade e a expectativa de vida. Neste estudo, curiosamente, a faixa etária mostrou-se marginalmente significativa para sobrevida livre de doença, sendo menor a faixa etária inferior a 60 anos.
Doenças coexistentes além do câncer podem afetar fortemente a sobrevida do paciente e também a opção terapêutica. A severidade das condições de comorbidade podem ser graduadas conforme seu impacto na terapêutica adotada e na expectativa de vida. Ao lado dos efeitos diretos na sobrevida, a comorbidade severa pode também ter impacto prognóstico ao alterar a escolha pela modalidade de tratamento. Consequentemente, a presença de comorbidade, além do estádio TNM, pode por vezes determinar a seleção do tratamento e, por conseguinte, a evolução do paciente19. Os índices de comorbidade inicialmente identificam as condições e, em seguida, atribuem-lhes pesos ou graus de gravidade. Tais pesos baseiam-se no risco relativo de o paciente evoluir a óbito e indicam que as diferentes condições de comorbidade não têm o mesmo impacto20. Aplicou-se a escala ACE-27, sem obter significado estatístico, talvez pela casuística não ser grande ou ainda pelo fato de não se tratar de opeação oncológica tão longa e agressiva, em pacientes com estadiamento clínico ainda precoce, o que pode sinalizar menor sinergismo entre a doença de base e as comorbidades. Analogamente, o índice de complicações perioperatórias foi baixo e de menor gravidade para os pacientes.
Em conclusão, a sobrevida global em cinco anos foi de 67,6% e a livre de doença de 73,7%; a comorbidade não representou fator prognóstico independente; o índice de complicações pós-operatórias foi de 13,2% e somente o envolvimento patológico das margens mostrou diferenças significativas na sobrevida global e livre de doença.
Recebido em 03/12/2008
Aceito para publicação em 03/02/2009
Conflito de interesse: nenhum
Fonte de financiamento: nenhuma
Trabalho realizado no Programa de Pós-Graduação em Ciências da Saúde do Hospital Heliópolis - Hosphel, São Paulo, SP, Brasil e Serviços de Cirurgia de Cabeça e Pescoço do Hospital Ana Costa, Santos e da Irmandade da Santa Casa de Misericórdia de Santos, SP, Brasil.
- 1. Brumund KT, Gutierrez-Fonseca R, Garcia D, Babin E, Hans S, Laccourreye O. Frontolateral vertical partial laryngectomy without tracheotomy for invasive squamous cell carcinoma of the true vocal cord: a 25-year experience. Ann Otol Rhinol Laryngol. 2005; 114(4):314-22.
- 2. Dedivitis RA. Resultados na cirurgia conservadora do carcinoma espinocelular de laringe. Rev Bras Cir Cabeça Pescoço. 2008; 37(1):49-50.
- 3. Dedivitis RA, Guimarães AV, Guirado CR. Outcome after partial frontolateral laryngectomy. Int Surg. 2005; 90(2):113-8.
- 4. Desloge RB, Zeitels SM. Endolaryngeal microsurgery at the anterior glottal commissure: Controversies and observations. Ann Otol Rhinol Laryngol. 2000; 109(4):385-92.
- 5. Neel III HB, Devine KD, Desanto LW. Laryngofissure and cordectomy for early cordal carcinoma: outcome in 182 patients. Otolaryngol Head Neck Surg. 1980; 88(1):79-84.
- 6. Schwerdtfeger FP, Gosepath J. Langzeitstudie nach Frontolateralen Kehlkopfteilresektionen. Laryngorhinootologie. 1990; 69:347-51.
- 7. Fiorella R, Di Nicola V, Margiatordi F, Fiorella ML. Indications for frontolateral laryngectomy and prognostic factors of failure. Eur Arch Otorhinolaryngol. 1999; 256(8):423-5.
- 8. Calzada Uriondo G, Sanchez Del Hoyo A, Preciado López JA, Mollá Rudiez FJ, Lacosta Nicolás JL. Laringectomia frontolateral. Nuestra experiencia en La Rioja. Acta Otorrinolaring Esp. 2000; 51(7):613-7.
- 9. Piccirillo JF, Tierney RM, Costas I, Grove L, Spitznagel EL. Prognostic importance of comorbidity in a hospital-based cancer registry. JAMA. 2004; 291(20):2441-7.
- 10. Ferrier MB, Spuesens EB, Le Cessie S, Baatenburg de Jong RJ. Comorbidity as a major risk factor for mortality and complications in head and neck surgery. Arch Otolaryngol Head Neck Surg. 2005; 131(1):27-32.
- 11. Castro MAF, Dedivitis RA, Ribeiro KCB. Comorbidity measurement in patients with laryngeal squamous cell carcinoma. ORL J Otorhinolaryngol Relat Spec. 2007; 69(3):146-52. Epub 2007 Jan 30.
- 12. Paleri V, Wight RG. Applicability of the adult comorbidity evaluation - 27 and the Charlson indexes to assess comorbidity by notes extraction in a cohort of United Kingdom patients with head and neck cancer: A retrospective study. J Laryngol Otol. 2002; 116(3):200-5.
- 13. Bailey BJ. Partial laryngectomy and laryngoplasty: a technique and review. Trans Am Acad Ophtalmol Otolaryngol. 1966; 70(4):559-74.
- 14. Broyles EN. The anterior commossure tendon. Ann Otol. 1943; 52(3):342-5.
- 15. Conley JJ. Glottic reconstruction and wound rehabilitation. Arch Otolaryngol. 1961 ;74:239-42.
- 16. Sheen TS, Ko JY, Chang YL. Parcial vertical laryngectomy in the treatment of early glotic cancer. Ann Otol Rhinol Laryngol. 1998; 107(7):593-7.
- 17. Mantilla-Morales A, Gallegos-Hernández JF, Posada-Sibaja A. Estudio histopatológico de la pieza de laringectomía frontolateral. Puntos de interés clínico. Cir Cir. 2005; 73(4):315-8.
- 18. Lacy PD, Piccirillo JF, Merritt MG, Zequeira MR. Head and neck squamous cell carcinoma: better to be young. Otolaryngol Head Neck Surg. 2000; 122(2):253-8.
- 19. Piccirillo JF, Feinstein AR. Clinical symptoms and comorbidity: significance for the prognostic classification of cancer. Cancer. 1996; 77(5):834-42.
- 20. de Groot V, Beckerman H, Lankhorst GJ, Bouter LM. How to measure comorbidity. a critical review of available methods. J Clin Epidemiol. 2003; 56(3):221-9.
Datas de Publicação
-
Publicação nesta coleção
04 Jan 2010 -
Data do Fascículo
Out 2009
Histórico
-
Aceito
02 Mar 2009 -
Recebido
03 Dez 2008