Resumos
OBJETIVO: Verificar o valor da ultrassonografia abdominal no diagnóstico da apendicite aguda e a influência do gênero, constituição física, experiência do radiologista e o tempo evolutivo da doença nos resultados dos índices diagnósticos. MÉTODOS: Avaliou-se prospectivamente 156 pacientes com diagnóstico clínico de apendicite aguda, submetidos à ultrassonografia abdominal e apendicectomia laparoscópica, acompanhado de estudo anatomopatológico dos apêndices extirpados. Os pacientes foram alocados quanto ao IMC em dois grupos (abaixo ou acima de 25kg/m²) e os radiologistas, em três grupos conforme a experiência profissional (menos de cinco anos, entre cinco e 10 anos e mais de 10 anos). A pesquisa avaliou também a interferência do gênero e do tempo de evolução da doença utilizando-se a mediana de 36 horas. RESULTADOS: A sensibilidade e especificidade da ultrassonografia abdominal para o diagnóstico da apendicite aguda foram 64,9 e 72%, respectivamente. O gênero, o índice de massa corpórea, o tempo de experiência dos radiologistas nos três grupos estudados e o tempo de início de sintomas da doença, não demonstraram diferenças significativas no estabelecimento do diagnóstico ecográfico da apendicite aguda. CONCLUSÃO: A ultrassonografia abdominal apresentou baixa sensibilidade e especificidade e pouco contribuiu para diagnóstico da apendicite aguda. O gênero, a constituição física, a experiência do radiologista e tempo de início de sintomas da doença não interferiram no resultado do exame ecográfico.
Apendicite; Ultrassonografia; Diagnóstico
OBJECTIVE: To assess the value of abdominal ultrasonography in the diagnosis of acute appendicitis and the influence of gender, physical constitution, experience of the radiologist and the time evolution of the disease on the results of diagnostic indices. METHODS: We prospectively evaluated 156 patients with clinical diagnosis of acute appendicitis who underwent laparoscopic appendectomy and abdominal ultrasonography, together with pathology of the excised appendices. Patients were allocated in relation to BMI in both groups (below or above 25 kg/m²) and radiologists, in three groups according to their professional experience (less than five years, between five and 10 years and more than 10 years). The survey also assessed the influence of gender and time of disease progression using the median of 36 hours. RESULTS: The sensitivity and specificity of abdominal ultrasonography for diagnosing appendicitis were 64.9 and 72% respectively. Gender, body mass index, length of experience of the radiologists in the three groups and time of onset of symptoms showed no significant differences in the establishment of sonographic diagnosis of acute appendicitis. CONCLUSION: The abdominal ultrasonography showed low sensitivity and specificity and little contribution to the diagnosis of acute appendicitis. Gender, physical constitution, the experience of the radiologist and time of onset of symptoms did not affect the outcome of the sonography.
Appendicitis; Ultrasonography; Diagnosis
ARTIGO ORIGINAL
Índices diagnósticos da ultrassonografia abdominal na apendicite aguda. Influência do gênero e constituição física, tempo evolutivo da doença e experiência do radiologista
Rodrigo de Oliveira PeixotoI; Tarcizo Afonso NunesII; Carlos Augusto Gomes, TCBC-MGIII
IProfessor Assistente Mestre do Departamento de Cirurgia da Universidade Federal de Juiz de Fora (UFJF) -MG-BR
IIProfessor Associado Doutor do Departamento de Cirurgia da Universidade Federal de Minas Gerais (UFMG)- MG-BR
IIIProfessor Adjunto Doutor do Departamento de Cirurgia da Universidade Federal de Juiz de Fora (UFJF)-MG-BR
Endereço para correspondência Endereço para correspondência: Rodrigo de Oliveira Peixoto E-mail: rod.cir@terra.com.br
RESUMO
OBJETIVO: Verificar o valor da ultrassonografia abdominal no diagnóstico da apendicite aguda e a influência do gênero, constituição física, experiência do radiologista e o tempo evolutivo da doença nos resultados dos índices diagnósticos.
MÉTODOS: Avaliou-se prospectivamente 156 pacientes com diagnóstico clínico de apendicite aguda, submetidos à ultrassonografia abdominal e apendicectomia laparoscópica, acompanhado de estudo anatomopatológico dos apêndices extirpados. Os pacientes foram alocados quanto ao IMC em dois grupos (abaixo ou acima de 25kg/m2) e os radiologistas, em três grupos conforme a experiência profissional (menos de cinco anos, entre cinco e 10 anos e mais de 10 anos). A pesquisa avaliou também a interferência do gênero e do tempo de evolução da doença utilizando-se a mediana de 36 horas.
RESULTADOS: A sensibilidade e especificidade da ultrassonografia abdominal para o diagnóstico da apendicite aguda foram 64,9 e 72%, respectivamente. O gênero, o índice de massa corpórea, o tempo de experiência dos radiologistas nos três grupos estudados e o tempo de início de sintomas da doença, não demonstraram diferenças significativas no estabelecimento do diagnóstico ecográfico da apendicite aguda.
CONCLUSÃO: A ultrassonografia abdominal apresentou baixa sensibilidade e especificidade e pouco contribuiu para diagnóstico da apendicite aguda. O gênero, a constituição física, a experiência do radiologista e tempo de início de sintomas da doença não interferiram no resultado do exame ecográfico.
Descritores: Apendicite. Ultrassonografia. Diagnóstico.
INTRODUÇÃO
O diagnóstico da apendicite aguda baseia-se na obtenção da história clínica e exame físico. A clássica evolução da dor, descrita por Murphy em 19051, é forte preditor do diagnóstico clínico de apendicite aguda, com acurácia de 95%2,3,no entanto, está presente somente em 50 a 60% dos pacientes3. Em decorrência deste dado, o número de apendicectomias não terapêuticas e de casos operados já com complicação permanece estável, apesar da mortalidade da apendicite aguda, nas últimas décadas, ter decrescido de 26 para 1%4.
A presença de quadro clínico atípico dificulta o diagnóstico clínico e é característica de determinados subgrupos de pacientes entre eles: pacientes em extremos de idade; obesos; pacientes do gênero feminino em idade procriativa ou em período gestacional; pacientes em uso de fármacos como anti-inflamatórios e imunossupressores; pacientes com apêndices vermiformes retrocecais ou pélvicos. Nestes pacientes o uso de métodos complementares ao diagnóstico clínico pode ser importante5.
Desde a primeira visibilização ecográfica do apêndice vermiforme por Deutsch e Leopold em 19816 e da descrição da técnica de compressão graduada para o exame abdominal por Puylaert em 19867, a ultrassonografia passou a ser referida como recurso diagnóstico complementar para a apendicite aguda.
Ela apresenta inúmeras vantagens tais como: ser método disponível e de custo relativamente baixo; não emite radiações ionizantes, podendo ser utilizada repetidas vezes e em gestantes; permite exame em tempo real e interação com o paciente, que identifica o ponto de maior sensibilidade dolorosa no abdome; tem maior mobilidade, possibilitando o exame do paciente no setor de emergência, terapia intensiva e até mesmo no centro cirúrgico.
Com a difusão do método, identificaram-se fatores que influenciariam a acurácia da ultrassonografia para o diagnóstico da apendicite aguda, entre eles o gênero e a constituição corporal do paciente, o tempo evolutivo da doença e a experiência do radiologista.
O objetivo do presente estudo foi verificar o valor e a influência destas variáveis no diagnóstico ecográfico da apendicite aguda.
MÉTODOS
Foram estudados prospectivamente 156 pacientes com o diagnóstico de suspeição clínica de apendicite aguda, admitidos no setor de emergência do Hospital e Maternidade Monte Sinai, Juiz de Fora/MG, Brasil. Todos os pacientes foram submetidos a consentimento informado por meio de leitura e assinatura de formulário. Este projeto foi apreciado e aprovado pela Comissão de Ética em Pesquisa da referida instituição.
Incluíram-se neste estudo pacientes de ambos os gêneros, com idade superior a 12 anos, submetidos à ultrassonografia abdominal, apendicectomia laparoscópica e estudo anatomopatológico do apêndice vermiforme.
Foram excluídos pacientes com instabilidade hemodinâmica, distúrbios de coagulação, gestantes e aqueles que não concordaram em participar desta pesquisa.
Os pacientes foram avaliados clinicamente, valorizando a dor abdominal e seu caráter migratório, típica da apendicite aguda, a queixa de anorexia e o tempo do início dos sintomas em horas. A presença de descompressão brusca dolorosa positiva em fossa ilíaca direita ou difusa no abdome foi determinada, além da pesquisa de hipertermia, considerada como temperatura axilar igual ou superior a 38ºC, medida com termômetro eletrônico. Foi solicitado como exame laboratorial o hemograma completo e considerou-se leucocitose acima de 12.000 leucócitos/ mm2.
Os pacientes tiveram seu peso, em quilogramas, e sua altura, em metros, aferidos quando da internação. Calculou-se a partir destes dados o índice de massa corpórea (IMC) em kg/m2, agrupando-se os pacientes em dois níveis: normal com IMC inferior a 25kg/m2 e sobrepeso e obesidade com IMC acima de 25kg/m2.
Realizou-se exame ecográfico abdominal de princípio, utilizando-se a técnica de compressão graduada por meio de aparelho de ultrassom Philips HDI-4000 com transdutores de baixa e alta frequência. Foram descritos os seguintes diagnósticos: exame compatível com o diagnóstico de apendicite aguda e exame não indicativo de apendicite aguda.
Os exames ecográficos foram realizados por 11 radiologistas, todos com formação em Radiologia Geral, tendo seu tempo de atividade profissional estratificado em três níveis: menos que cinco anos (três radiologistas); entre cinco e 10 anos (quatro radiologistas) e mais que 10 anos (quatro radiologistas).
Todos os pacientes foram apendicectomizados por meio da laparoscopia com estudo anatomopatológico da peça operatória. O diagnóstico de apendicite aguda foi confirmado pela presença de neutrófilos polimorfonucleares na camada muscular (infiltração transmural) da parede apendicular.
Foi comparado o resultado dos exames ecográficos com o resultado dos exames anatomopatológicos das peças operatórias para cálculo dos índices diagnósticos. Considerou-se diagnóstico ecográfico correto verdadeiro-positivo, quando o laudo da ultrassonografia abdominal foi conclusivo para apendicite aguda e a doença confirmada pelo exame anatomopatológico do apêndice. Verdadeiro-negativo quando tanto a ultrassonografia abdominal quanto o estudo anatomopatológico do apêndice não indicava apendicite aguda.
A partir de um banco de dados, desenvolveu-se o cruzamento das variáveis no processo de estatística descritiva. Foram observados os índices diagnósticos sensibilidade, especificidade, valor de predição positivo e negativo. Utilizou-se para validação estatística os testes do quiquadrado e Kruskal-Wallis, com nível de significância quando p<0,05.
RESULTADOS
Dos 156 pacientes com suspeita clínica de apendicite aguda, o diagnóstico foi confirmado pela anatomopatologia em 131 (83,9%), dentre estes 106 (80,9%) apresentavam quadro clínico típico e 80 (61%) apresentavam leucocitose.
O exame ecográfico afirmou o diagnóstico de apendicite aguda em 85 dentre 131 pacientes, configurando sensibilidade de 64,9%. A ultrassonografia não afirmou o diagnóstico de apendicite aguda em 18 dentre 25 pacientes que não tiveram este diagnóstico afirmado pela anatomopatologia, configurando especificidade de 72%. Houve sete resultados falso-positivos e 46 resultados falso-negativos, resultando em valor de predição positiva de 92,4% e valor de predição negativa de 28,1% (Tabela 1).
A comparação do índice de acerto de diagnóstico na avaliação do apêndice vermiforme pelo exame ecográfico entre os dois grupos de pacientes, quanto ao índice de massa corpórea, não revelou diferença significante pelo teste do qui-quadrado (p=0,62) (Tabela 2)
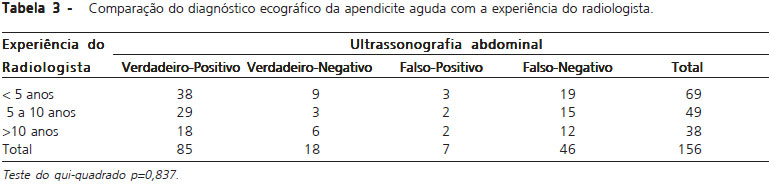
A comparação entre os três grupos de radiologista, com base no tempo de experiência, revelou que não houve diferença significante entre eles pelo teste do quiquadrado, quanto ao acerto do diagnóstico na avaliação do apêndice vermiforme (p=0,837) (Tabela 3).
Não houve diferença significativa pelo teste de Kruskal-Wallis para as medianas calculadas da variável "tempo do início dos sintomas" para cada possível resultado do exame ecográfico, ou seja: 43,6 ± 35,0 horas, verdadeiro-positivo; 55,3 ± 44,7 horas, verdadeiro-negativo; 52,3 ± 40,8 horas, falso-positivo e 42,3 ± 38,1 horas, falso-negativo, com p=0,0748 (Tabela 4).
Finalmente foi feita comparação do resultado da ultrassonografia entre os gêneros. Entre os 82 homens, o exame ecográfico acertou o diagnóstico de apendicite aguda em 55 (67,1%) e errou em 27 (32,9%). Nas 74 mulheres, houve acerto no diagnóstico em 48 (64,9%) e erro em 26 (35,1%). Não houve diferença significativa com teste do qui-quadrado, com p=0,156 (Tabela 5).
DISCUSSÃO
O diagnóstico da apendicite aguda tem como base a história clínica e o exame físico dos pacientes, afirmação esta que persiste verdadeira nos dias atuais, como demonstrado por Bergeron em 20048. Neste estudo, a avaliação do cirurgião teve valor de predição positiva de 83,9%. Este dado, comparável ao encontrado na literatura, reforça a importância dos sintomas e sinais clínicos para o diagnóstico da apendicite aguda, configurando índice de intervenções não terapêuticas em 16,0% dos pacientes, muito semelhante aos dados citados na literatura9,10.
Nesta pesquisa, o quadro clínico apresentou-se de maneira típica, com a clássica evolução da dor em 80,9% dos pacientes, entre aqueles com o diagnóstico confirmado de apendicite aguda. Estudos2,3 afirmam que a acurácia do exame clínico nesses pacientes encontra-se próxima de 95%, não sendo aprimorado pelo uso de métodos de imagem e, por consequência, esses pacientes deverão ser operados sem a realização de exames complementares.
O uso do exame clínico seriado é opção diagnóstica muito utilizada em pacientes com quadro clínico atípico, podendo ser empregada com segurança naqueles com tempo de evolução abaixo de 24 horas que, segundo Bickell et al.11, apresentam baixo risco de perfuração, de 0 a 2% a cada 12 horas. A observação clínica deve ser exercida com prudência nos pacientes com evolução mais arrastada, pois o risco de perfuração nos que têm mais de 36 horas de evolução é de 5% a cada 12 horas, principalmente nos idosos. Birnbaum e Wilson3 preconizam que a observação clínica intra-hospitalar pode aumentar a acurácia do diagnóstico clínico, sem aumentar a incidência de perfurações.
A sensibilidade da ecografia abdominal foi de 64,9%, representando 85 pacientes com resultado conclusivo de apendicite aguda. Este índice é superior ao obtido em série anterior pelos mesmos radiologistas12, com precisão diagnóstica de 55,8% dos casos, e ainda ao publicado por Franke et al.13, em estudo multicêntrico realizado na Alemanha e Áustria, com sensibilidade de 55%. Entretanto, é inferior ao de outros trabalhos anteriores, como de Zielke et al.14, com índice de 83,1%, o de Birnbaum e Wilson3, que citam valores entre 75 e 90%, o de Vidmar et al.15, com sensibilidade de 91%, e o de Douglas et al.16, com sensibilidade de 94,7%.
A especificidade da ecografia no presente trabalho foi de 72%, dado inferior ao descrito por Franke et al.13, de 95%, por Vidmar et al.15, de 95,9%, e por Birnbaum e Wilson3, de 86 a 100%.
O valor de predição positiva foi de 92,4%, compatível com o descrito por Vidmar et al.15, de 95,9%, por Birnbaum e Wilson3, entre 91 e 94%, mas superior ao de Franke et al.13, de 81%. É neste dado que reside a principal contribuição do exame ecográfico para o diagnóstico da apendicite aguda nesta pesquisa.
Foram sete os casos de falso-positivos; a literatura justifica esses achados pela confusão de alça ileal com o apêndice vermiforme, pelo julgamento errôneo de apêndice normal por inflamado e pela ocorrência da apendicite com resolução espontânea3,17.
Houve ainda 46 falso-negativos, resultando em valor de predição negativa de 28,1%, muito abaixo dos descritos habitualmente pela literatura3,13,15,18,19. Este dado pode ser decorrente da dicotomização do laudo do exame ecográfico em conclusivo e não indicativo do diagnóstico da apendicite aguda, dificultando o posicionamento do radiologista frente a casos de mais complexa identificação. Esse baixo valor de predição negativa impõe prudência em descartar o diagnóstico de apendicite aguda, devendo este paciente ser observado clinicamente, verificando-se a resolução de seus sintomas antes da alta hospitalar. A persistência do quadro deve implicar a utilização de outros métodos diagnósticos, entre eles a tomografia e a laparoscopia.
Não se verificou neste trabalho influência do índice de massa corpórea na acurácia da ecografia para o diagnóstico da apendicite aguda. Esta afirmação vai ao encontro da de Puylaert20, que atesta ser possível a utilização da técnica de compressão graduada com transdutores de alta frequência, mesmo em pacientes obesos, devendo esta ser primariamente o método de escolha entre as técnicas de imagem. Outra afirmação nesse sentido encontra-se no trabalho de Tsai et al.21, de que mesmo com a estratificação para o uso da ecografia como opção diagnóstica, para pacientes com IMC inferior a 30kg/m2 não se registraram melhores resultados.
De modo oposto, Blebea et al.22 sugerem que a técnica ecográfica é mais adequada em pacientes pediátricos e adultos magros, sendo o hábito corporal do obeso um fator limitante. Esses autores afirmam, ainda, que a sensibilidade e a acurácia são inferiores para pacientes com IMC acima de 26 kg/m2, para os quais advogam que a tomografia seria melhor arma diagnóstica.
Observou-se, nesta pesquisa, que não houve influência da experiência do radiologista na acurácia do diagnóstico ecográfico da apendicite aguda.
Fato muito interessante é que o grupo mais experimentado teve menor acerto diagnóstico, mesmo que sem diferença estatística. Isto pode ser justificado pelo fato de os radiologistas mais jovens, por atenderem maior número de pacientes em regime de urgência e emergência, adquirirem mais vivência no diagnóstico da apendicite aguda. Este dado foi examinado de maneira muito precisa por Vidmar et al.15, que determinaram a experiência do radiologista com base no número de ecografias realizadas no período de um ano, evidenciando diferença estatística entre os examinadores.
O tempo de evolução dos sintomas é importante para a precisão diagnóstica tanto clínica quanto ecográfica. Pacientes com sintomas de início muito recente podem ainda não caracterizar sinais e sintomas clínicos ou achados imaginológicos que permitam o diagnóstico preciso23. Na avaliação da variável "tempo de início dos sintomas" identificou-se grande amplitude (238 horas), optando-se pelo uso da mediana, cujo valor foi de 36 horas, tempo de evolução em que habitualmente os sintomas e os achados radiológicos já estão configurados24. Demonstrou-se que esta variável não influenciou o diagnóstico ecográfico da apendicite nesta pesquisa.
Dado interessante surgiu quando se analisou o tempo do início dos sintomas relacionado com a experiência do radiologista, partindo-se da premissa de que a maior parte dos pacientes atendidos em caráter de urgência ou emergência seria atendida por radiologistas menos experientes, que cumprem escala de plantão mais frequentemente em nosso meio. Os pacientes atendidos por esse grupo de radiologistas eram avaliados em período mais precoce do seu quadro clínico, fato que teoricamente dificultaria o diagnóstico da apendicite aguda.
Em relação ao possível benefício do uso da ecografia para o diagnóstico nas pacientes do gênero feminino, não houve, nesta casuística, diferença entre a sensibilidade do método, entre os gêneros. A ocorrência da maioria dos resultados falso-positivos entre as mulheres (cinco entre sete, 71,4%), associada ao baixo valor de predição negativa (28,1%) reforça esta idéia. Este achado diverge da opinião de Paulson et al.2, que definem a ecografia abdominal como o método de eleição entre as grávidas e as mulheres com alto grau de suspeita de doenças ginecológicas como diagnóstico diferencial. O uso da laparoscopia parece ser especialmente oportuno para pacientes do gênero feminino, permitindo o correto diagnóstico e o tratamento25.
A utilização de métodos complementares aos dados clínicos visa a reduzir a incidência de ressecções apendiculares não terapêuticas, que ocasiona desnecessário consumo de recursos do sistema de saúde e do próprio paciente26,27,. O custo do diagnóstico radiológico é menor em relação à abordagem cirúrgica improdutiva, além desta não ser desprovida de complicações imediatas e tardias, como a formação de aderências, que podem levar à obstrução e infertilidade5,27. Semelhantemente, o correto e precoce diagnóstico visa à redução de casos mais graves, acompanhados de perfuração e peritonite que aumenta a incidência de complicações de 3 para 47% 4.
O emprego de métodos de imagem para auxiliar o diagnóstico da apendicite está ainda longe do consenso, pois trabalhos como o de Flum et al.9,28 mostram que mesmo com a utilização da ecografia e da tomografia computadorizada, a taxa de ressecção não terapêutica persiste em percentuais expressivos (15%), notadamente em mulheres em idade reprodutiva e em pacientes em extremos de idade.
Outro aspecto muito importante é se o uso rotineiro do diagnóstico por ecografia resultará em benefício clínico, possibilitando abordagem cirúrgica em fases não complicadas. O resultado desta pesquisa sugere que os pacientes com quadro clínico típico devem ser encaminhados ao tratamento cirúrgico sem o uso da ecografia abdominal.
A decisão entre o uso da ecografia e a tomografia deverá ser baseada na disponibilidade e preferência da instituição, na experiência dos radiologistas, embora idade, sexo e hábito corpóreo sejam fatores importantes.
A sensibilidade e a especificidade da tomografia e do exame ecográfico no diagnóstico da apendicite aguda encontram-se próximas ou até acima de 95% em ambiente de pesquisa, dados estes que podem não ser extrapoláveis para a prática diária de todos os hospitais e serviços29-36. Este fato foi demonstrado por Franke et al.13, em estudo multicêntrico prospectivo, no qual a sensibilidade do exame ecográfico foi de apenas 55%, percentual que pode ser motivado por variados fatores, entre eles a indicação do diagnóstico ecográfico, de maneira rotineira ou seletiva, e a diferente experiência com o método entre os centros avaliados.
No presente estudo, a sensibilidade de 64,9% para o diagnóstico ecográfico da apendicite aguda con-firma a dificuldade de se extrapolarem resultados de outros centros para a realidade clínica de um hospital geral, sem vínculos universitários. O fato de esta pesquisa envolver radiologistas gerais, não especializados em ecografia, reforça essa ideia e demonstra que, nessas circunstâncias, a impressão clínica ainda é preponderante e deverá servir como orientação para a realização de exames complementares no diagnóstico da apendicite aguda.
Outro dado importante é que a ecografia não indicativa do diagnóstico de apendicite aguda só deverá ser valorizada em associação com a evolução clínica favorável do paciente, em face da alta incidência de resultados falso-negativos. Esse dado é corroborado por Paulson et al.2, segundo os quais a falha em identificar o apêndice limita a utilidade do exame ecográfico na apendicite aguda.
A adoção da laparoscopia com intenção diagnóstica e, caso necessário, terapêutica, pode ser muito oportuna nos pacientes em que persiste a dúvida diagnóstica. Estudos posteriores serão importantes para definir seu papel na condução da apendicite aguda.
A interação mais próxima entre radiologista e cirurgião sem dúvida resulta no atendimento mais acertado e seguro para o paciente com suspeita de apendicite aguda, evitando-se atraso diagnóstico e suas consequências e minimizando-se a realização de intervenções não terapêuticas.
Recebido em 28/01/2010
Aceito para publicação em 30/03/2010
Conflito de interesse: nenhum
Fonte de financiamento: nenhuma
Trabalho realizado no Setor de Emergência do Hospital e Maternidade Monte Sinai, Juiz de Fora/MG-BR.
- 1. Murphy JB. Appendicitis with original report, histories, and analysis of 141 laparotomies for that disease. JAMA 1894; 22:302-8.
- 2. Paulson EK, Kalady MF, Pappas TN. Clinical practice. Suspect appendicitis. N Engl J Med 2003; 348(3):236-42.
- 3. Birnbaum BA, Wilson SR. Appendicitis at the millennium. Radiology 2000; 215(2):337-48.
- 4. Garcia-Aguayo FJ, Gil P. Sonography in acute appendicitis: diagnostic utility and influence upon management and outcome. Eur Radiol 2000; 10(12):1886-93.
- 5. Simonovsky V. Sonography detection of normal and abnormal appendix. Clin Radiol 1999; 54(8):533-9.
- 6. Deutsch A, Leopold GR. Ultrasonic demonstration of the inflamed appendix: case report. Radiology 1981; 140(1):163-4.
- 7. Puylasert JB. Acute appendicitis: US evaluation using graded compression. Radiology 1986; 158(2):355-60.
- 8. Bergeron E. Clinical judgment remains great value in the diagnosis of acute appendicitis. Can J Surg 2004; 49(2):96-100.
- 9. Flum DR, McClure TD, Morris A, Koepsell T. Misdiagnosis of appendicitis and use of diagnostic imaging. J Am Coll Surg 2005; 201(6):933-9.
- 10. Lee SL, Walsh AJ, Ho HS. Computed tomography and ultrasonography do not improve and may delay the diagnosis and treatment of acute appendicitis. Arch Surg 2001; 136(5):556-62.
- 11. Bickell NA, Aufses AH Jr, Rojas M, Bodian C. How times affects the risk of rupture in appendicitis. J Am Coll Surg 2006; 202(3):401-6.
- 12. Gomes CA. Classificação macroscópica, anatomopatológica da apendicite aguda tratada por videolaroscopia. Correlações, eficácia e segurança do procedimento [Dissertação]. Belo Horizonte: Universidade Federal de Minas Gerais, Faculdade de Medicina, 2003.
- 13. Franke C, Böhner H, Yang Q, Ohmann C, Röher HD. Ultrasonography for diagnosis of acute appendicitis: results of a prospective multicenter trial. Acute Abdominal Pain Study Group. World J Surg 1999; 23(2):141-6.
- 14. Zielke A, Hasse C, Sitter H, Kisker O, Rothmund M. "Surgical" ultrasound in suspect acute appendicitis. Surg Endosc 1997; 11(4):362-5.
- 15. Vidmar D, Omejc M, Cerar A, Mekicar J, Repse S. Influence of ultrasonography on clinical decision making in suspect acute appendicitis in adults. Eur Surg 2006; 38(6):445-50, DOI: 10.1007/s10533-006-0286-0.
- 16. Douglas CD, Macpherson NE, Davidson PM, Gani JS. Randomised controlled trial of ultrasonography in diagnosis of acute appendicitis, incorporating the Alvarado score. BMJ 2000; 321(7266):919-22.
- 17. Cobben LP, de Van Otterloo AM, Puylaert JB. Spontaneously resolving appendicitis: frequency and natural history in 60 patients. Radiology 2000; 215(2):349-52.
- 18. Costa JIF, Coelho Filho JM, Lima JMC, Mota RMS, Sousa Filho VJ. Valor da ultrassonografia abdominal com transdutor multifrequencial de 5 a 10mhz no diagnóstico da apendicite. Radiol bras 2002; 35(2):85-8.
- 19. Zielke A, Sitter H, Rampp T, Bohrer T, Rothmund M. Clinical decision-making, ultrasonography, and scores for evaluation of suspect acute appendicitis. World J Surg 2001; 25(5):578-84.
- 20. Puylaert JB. Ultrasound of acute GI tract conditions. Eur Radiol 2001; 11(10):1867-77.
- 21. Tsai SS, Coughlin BF, Hampf FE, Munshi IA, Wolfe JM. Diagnosing appendicitis with CT and ultrasound using prospective patient stratification by body mass index. Emerg Radiol 2001; 8(5):267-71, DOI: 10.1007/PL00011918.
- 22. Blebea JS, Meilstrup JW, Wise SW. Appendiceal imaging: which test is best ? Semin Ultrasound CT MR 2003; 24(2):91-5.
- 23. Chen SC, Wang HP, Hsu HY, Huang PM, Lin FY. Accuracy of ED sonography in the diagnosis of acute appendicitis. Am J Emerg Med 2000; 18(4):449-52.
- 24. Dominguez EP, Sweeney JF, Choi YU. Diagnosis and management of diverticulitis and appendicitis. Gastroenterol Clin North Am 2006; 35(2):367-91.
- 25. Attwood S Ultrasonography in diagnosis of acute appendicitis. Diagnostic laparoscopy is often more useful than ultrasonography. BMJ 2001; 322(7286):615.
- 26. Flum DR, Koepsell T. The clinical and economics correlates of misdiagnosed appendicitis: nationwide analysis. Arch Surg 2002; 137(7):799-804.
- 27. Bbijnen CL, Van Den Broek WT, Bijnen AB, De Ruiter, Gouma DJ. Implications of removing a normal appendix. Dig Surg 2003; 20(2):115-21.
- 28. Flum DR, Morris A, Koepsell T, Dellinger EP. Has misdiagnosis of appendicitis decrease over time ? A population-based analysis. JAMA 2001; 286(14):1748-53.
- 29. Balthazar EJ, Megibow AJ, Siegel SE, Birnbaum BA. Appendicitis: prospective evaluation with high-resolution CT. Radiology 1991; 180(1):21-4.
- 30. Balthazar EJ, Birnbaum BA, Yee J, Megibow AJ, Roshkow J, Gray C. Acute appendicitis: CT and US correlation in 100 patients. Radiology 1994; 190(1):31-5.
- 31. Dilley A, Wesson D. Munden M, Hicks J, Brandt M, Minifee P, Nuchtern J. The impact of ultrasound examinations on the management of children with suspect appendicitis: a 3-year analysis. J Pediatr Surg 2001; 36(2):303-8.
- 32. Horton MD, Counter SF, Florence MG, Hart MJ. A prospective trial of computed tomography and ultrasonography for diagnosing appendicitis in the atypical patient. Am J Surg 2000; 179(5):379-81.
- 33. Malone AJ Jr, Wolf CR, Malmed AS, Melliere BF. Diagnosis of acute appendicitis: value of unenhanced CT. AJR Am J Roentgenol 1993; 160(4):763-6.
- 34. Rao PM, Rhea JT, Novelline RA, McCabe CJ, Lawrason JN, Berger DL, Sacknoff R. Helical CT technique for the diagnosis of appendicitis: prospective evaluation of a focused appendix CT examination. Radiology 1997; 202(1):139-44.
- 35. Rao PM, Rhea JT, Rao JA, Conn AK. Plain abdominal radiography in clinically suspected appendicitis: diagnostic yield, resource use, and comparison with CT. Am J Emerg Med 1999; 17(4):325-8.
- 36. Rao PM, Feltmate CM, Rhea JT, Schulick AH, Novelline RA. Helical computed tomography in differentiating appendicitis and acute gynecologic conditions. Obstet Gynecol 1999; 93(3):417-21.
Endereço para correspondência:
Datas de Publicação
-
Publicação nesta coleção
16 Jun 2011 -
Data do Fascículo
Abr 2011
Histórico
-
Aceito
30 Mar 2010 -
Recebido
28 Jan 2010