RESUMO
Objetivo:
avaliar diferenças clínicas e patológicas entre os adenocarcinomas colônicos localmente avançados com aderências entre órgãos ou estruturas adjacentes (LACA) e adenocarcinomas colônicos com outras apresentações clínicas.
Métodos:
estudo retrospectivo a partir de amostra de conveniência de pacientes com adenocarcinoma colônico, estádio patológico pT3, distribuídos de acordo com características clínicas e patológicas em três grupos: tumores localmente avançados (LACA), tumores pT3 sem aderências ou metástases à distância (SF), e tumores com doença metastática (M1). Foram avaliadas as características clínicas e patológicas, e a expressão de sete marcadores imuno-histoquímicos relacionados à proliferação/apoptose, invasão celular/migração e metástase.
Resultados:
foram avaliados 101 pacientes: 30 LACA, 44 SF e 27 M1. Tumores localmente avançados apresentaram dimensões maiores e estiveram associados a aumento das taxas de infiltração linfocitária, menores níveis de expressão de bax e de CD 44v6 quando comparados aos grupos SF e M1. Diferenças significantes foram observadas em relação aos LACA e M1 em relação à localização colônica, histologia, estado linfonodal e expressão bax e CD44v6. Diferenças foram observadas em relação aos três grupos frente ao tamanho do tumor e infiltrado linfocítico. A sobrevida foi similar entre os grupos LACA e SF (p=0,66) e foi inferior no grupo M1 (p<0,001).
Conclusão:
os dados sugerem que os adenocarcinomas colônicos localmente avançados com aderências entre órgãos ou estruturas adjacentes representam uma entidade distinta.
Descritores:
Cirurgia Oncológica; Biologia Celular; Imuno-Histoquímica; Neoplasias Colorretais.
ABSTRACT
Objective:
to evaluate the clinical and pathological differences between locally advanced colonic adenocarcinomas (LACA) with adhesions between adjacent organs or structures, and colonic adenocarcinomas with other clinical presentations.
Methods:
we conducted a retrospective study from a convenience sample of patients with colonic adenocarcinoma, pathological stage pT3, distributed according to clinical and pathological characteristics in three groups: locally advanced tumors (LACA), pT3 tumors without adhesions or distant metastases (SF) and tumors with metastatic disease (M1). We evaluated clinical and pathological characteristics and the expression of seven immunohistochemical markers related to proliferation/apoptosis, cell invasion/migration and metastasis.
Results:
we studied 101 patients: 30 LACA, 44 SF and 27 M1. Locally advanced tumors presented larger dimensions and were associated with increased lymphocyte infiltration rates, lower levels of bax expression, and CD 44v6 when compared with SF and M1 groups. We observed significant differences between LACA and M1 in relation to colonic location, histology, lymph node status and bax and CD44v6 expression. We found differences were observed between the three groups for tumor size and lymphocytic infiltrate. Survival was similar in the LACA and SF groups (p=0.66) and was lower in the M1 group (p<0.001).
Conclusion:
the data suggest that locally advanced colonic adenocarcinomas with adhesions between adjacent organs or structures represent a distinct entity.
Keywords:
Surgical Oncology; Cell Biology; Immunohistochemistry; Colorectal Neoplasms.
INTRODUÇÃO
O adenocarcinoma colorretal representa 98,6% dos cânceres primários do cólon e do reto. Um total de 61,9% das lesões de adenocarcinoma colorretal são tumores sem adesão a órgãos e/ou estruturas e sem doença metastática, adequados para cirurgia tradicional; 9,1% das lesões são tumores sem adesão a órgãos e/ou estruturas, mas com doença metastática; e 29% das lesões são tumores localmente avançados (LA), isto é, aderidos a ou infiltrados em órgãos e estruturas adjacentes11 Vieira RA, Lopes A, Almeida PA, Rossi BM, Nakagawa WT, Ferreira FO, et al. Prognostic factors in locally advanced colon cancer treated by extended resection. Rev Hosp Clin Fac Med Sao Paulo. 2004;59(9):361-8., 18,2% dos quais não têm metástases e são adequados para ressecção, 5,4% são irressecáveis e 5,4% são LA e têm metástases22 Pittam MR, Thornton H, Ellis H. Survival after extended resection for locally advanced carcinomas of the colon and rectum. Ann R Coll Surg Engl. 1984;66(2):81-4..
Os tumores colorretais LA são encontrados em pacientes com lesões muito grandes, com formação de aderências em órgãos e/ou estruturas adjacentes. A avaliação histopatológica mostra que as células neoplásicas podem invadir órgãos e estruturas adjacentes ou a membrana peritoneal do cólon (tumores pT4) ou aderirem e se fundirem à membrana peritoneal, resultando em tecido fibroso espessado interposto entre as estruturas, delimitado pelas respectivas lâminas elásticas (tumores pT3)33 Chen JH. Histopathology of locally advanced colorectal carcinoma, with emphasis on tumor invasion of adherent peritoneal membranes. Pathol Res Pract. 2018;214(6):902-6.. Quando esses tumores são ressecados por meio de cirurgias prolongadas ou ressecção multivisceral, contrariamente às expectativas, os pacientes apresentam sobrevida razoável44 Lopez MJ. Extended ressections. In: Wanebo HJ, editor. Colorectal cancer. St. Louis: Mosby; 1993. p. 318-34., chegando a 80,7% em cinco anos para pacientes com ressecção R0 (sem tumor residual)55 McGlone TP, Bernie WA, Elliott DW. Survival following extended operations for extracolonic invasion by colon cancer. Arch Surg. 1982;117(5):595-9.,66 Croner RS, Merkel S, Papadopoulos T, Schellerer V, Hohenberger W, Goehl J. Multivisceral resection for colon carcinoma. Dis Colon Rectum. 2009; 52(8):1381-6.. Assim, a recomendação atual para tumores que aderem a estruturas adjacentes é a ressecção ampliada de órgãos ou estruturas, mas esse tratamento ocorre apenas em 33,3% dos pacientes devido à localização do tumor, sexo e idade do paciente77 Govindarajan A, Coburn NG, Kiss A, Rabeneck L, Smith AJ, Law CH. Population-based assessment of the surgical management of locally advanced colorectal cancer. J Natl Cancer Inst. 2006;98(20):1474-81., planejamento pré-operatório e treinamento do cirurgião. Esses tumores estão associados à alta mortalidade perioperatória88 Mohan HM, Evans MD, Larkin JO, Beynon J, Winter DC. Multivisceral resection in colorectal cancer: a systematic review. Ann Surg Oncol. 2013;20(9):2929-36., mas uma alta taxa de sobrevida foi obtida na presença de ressecções R011 Vieira RA, Lopes A, Almeida PA, Rossi BM, Nakagawa WT, Ferreira FO, et al. Prognostic factors in locally advanced colon cancer treated by extended resection. Rev Hosp Clin Fac Med Sao Paulo. 2004;59(9):361-8.,66 Croner RS, Merkel S, Papadopoulos T, Schellerer V, Hohenberger W, Goehl J. Multivisceral resection for colon carcinoma. Dis Colon Rectum. 2009; 52(8):1381-6.,88 Mohan HM, Evans MD, Larkin JO, Beynon J, Winter DC. Multivisceral resection in colorectal cancer: a systematic review. Ann Surg Oncol. 2013;20(9):2929-36.,99 López-Cano M, Mañas MJ, Hermosilla E, Espín E. Multivisceral resection for colon cancer: analysis of prognostic factors. Dig Surg. 2010;27(3):238-45., explicada pela teoria da biologia tumoral 44 Lopez MJ. Extended ressections. In: Wanebo HJ, editor. Colorectal cancer. St. Louis: Mosby; 1993. p. 318-34.,1010 Spratt JS Jr, Watson FR, Pratt JL. Characteristics of variants of colorectal carcinoma that do not metastasize to lymph nodes. Dis Colon Rectum. 1970;13(3):243-6.,1111 Gardner B. Five-year survival after extended resection of colon cancer. J Surg Oncol. 1987;34(4):258-61..
As características do câncer compreendem seis capacidades biológicas, duas das quais são invasão e metástase. O progresso conceitual acrescentou a reprogramação do maquinário do metabolismo energético e a evasão da destruição imunológica, criando um "microambiente tumoral"1212 Hanahan D, Weinberg RA. Hallmarks of cancer: the next generation. Cell. 2011;144(5):646-74.. Apesar dos avanços na avaliação da biologia do tumor por estudos de imuno-histoquímica e microarray, pouco progresso foi feito na compreensão da biologia dos tumores colorretais LA. Possuem características distintas relacionadas ao microambiente tumoral, pois estão associadas à reações inflamatórias locais, formação de tecido fibroso espessado interposto entre estruturas e baixa capacidade de metástase linfonodal ou à distância. Sob microscopia ótica, a maioria das aderências é inflamatória, o comprometimento linfonodal é baixo e a infiltração linfocitária é extensa22 Pittam MR, Thornton H, Ellis H. Survival after extended resection for locally advanced carcinomas of the colon and rectum. Ann R Coll Surg Engl. 1984;66(2):81-4.,55 McGlone TP, Bernie WA, Elliott DW. Survival following extended operations for extracolonic invasion by colon cancer. Arch Surg. 1982;117(5):595-9.,1313 Gall FP, Tonak J, Altendorf A. Multivisceral resections in colorectal cancer. Dis Colon Rectum. 1987;30(5):337-41.
14 Heslov SF, Frost DB. Extended resection for primary colorectal carcinoma involving adjacent organs or structures. Cancer. 1988;62(8):1637-40.-1515 Eisenberg SB, Kraybill WG, Lopez MJ. Long-term results of surgical resection of locally advanced colorectal carcinoma. Surgery. 1990;108(4):779-85; discussion 785-6.. TNM individualiza essa condição e é clinicamente considerado estádio pT41616 Chen YG, Liu YL, Jiang SX, Wang XS. Adhesion pattern and prognosis studies of T4N0M0 colorectal cancer following en bloc multivisceral resection: evaluation of T4 subclassification. Cell Biochem Biophys. 2011;59(1):1-6.,1717 Gezen C, Kement M, Altuntas YE, Okkabaz N, Seker M, Vural S, et al. Results after multivisceral resections of locally advanced colorectal cancers: an analysis on clinical and pathological t4 tumors. World J Surg Oncol. 2012;10:39..
Assim, faltam estudos bem delineados para avaliar se esses tumores realmente possuem características biológicas diferentes. A avaliação dos tumores retais é geralmente difícil porque os pacientes muitas vezes recebem radioterapia pré-operatória, o que modifica os perfis de expressão biológica desses tumores. A avaliação exclusiva de tumores do cólon que não foram submetidos a tratamento prévio, com comparações entre diferentes formas clínicas e patológicas, é um bom modelo para a avaliação das características anatomopatológicas desses tumores, o que motivou este estudo.
MÉTODOS
Este estudo retrospectivo, longitudinal, de amostragem de conveniência foi realizado entre pacientes com adenocarcinomas colônicos previamente não tratados que foram internados no A.C. Camargo Cancer Center. Este estudo foi aprovado pelo Comitê de Ética local (parecer nº 242/2000). Os pacientes foram selecionados de acordo com as características clínicas observadas durante a cirurgia combinadas com os achados patológicos das amostras de tumor ressecadas. Neste estudo, todos os pacientes estavam em estádio patológico pT3-TNM, separados em três grupos diferentes com base no status macroscópico dos tumores na laparotomia: tumores pT3 não metastáticos sem invasão de órgãos adjacentes (forma padrão, FP); tumores pT3 com doença metastática (M1); e tumores não metastáticos localmente avançados (LA) que foram submetidos à ressecção em bloco em um estádio.
A ressecção alargada foi definida como ressecção em bloco de qualquer órgão ou estrutura a que o tumor primário estivesse aderido. Órgãos que não foram removidos em bloco, como colecistectomia por litíase ou remoção do baço devido à lesão iatrogênica, não foram incluídos1818 Lehnert T, Methner M, Pollok A, Schaible A, Hinz U, Herfarth C. Multivisceral resection for locally advanced primary colon and rectal cancer: an analysis of prognostic factors in 201 patients. Ann Surg. 2002;235(2):217-25.. Os casos do estudo foram selecionados a partir de um banco de dados de publicações anteriores11 Vieira RA, Lopes A, Almeida PA, Rossi BM, Nakagawa WT, Ferreira FO, et al. Prognostic factors in locally advanced colon cancer treated by extended resection. Rev Hosp Clin Fac Med Sao Paulo. 2004;59(9):361-8..
Inicialmente, todos os tumores colorretais tratados na Instituição (1960-2000) foram avaliados, sendo posteriormente separados em grupos, dependendo das características clínicas e patológicas (adenocarcinoma, pT3-TNM) e da disponibilidade de peças em blocos de parafina para análise. Pacientes com polipose do cólon familiar ou não familiar, tumores síncronos e tumores primários de segundo grau ou aqueles sem material patológico para avaliação foram excluídos da análise. Levantamento dos dados clínicos, revisão do material patológico e avaliação imuno-histoquímica dos blocos de parafina selecionados foram realizados.
Avaliação patológica
Dois patologistas revisaram os casos. As seguintes variáveis histopatológicas foram analisadas: subtipo histológico; o grau de diferenciação celular; estádio clínico patológico (pTNM 7a edição); invasão tumoral (pT-TNM); estado linfonodal (pN-TNM); sangue, linfonodo e invasão perineural; e a presença de infiltrados linfocíticos, eosinofílicos e neutrofílicos.
Na presença de mucina, os tumores foram considerados como tendo diferenciação mucinosa. Os adenocarcinomas foram divididos de acordo com o grau de diferenciação: bem, moderadamente ou pouco diferenciados, ou indiferenciados. Nos tumores indiferenciados, os marcadores foram investigados por imuno-histoquímica para excluir outros tipos de câncer, como os carcinomas neuroendócrinos (NSE, cromogranina e sinaptofisina), linfomas e melanomas (S-100 e HMB45). Para confirmar o diagnóstico de adenocarcinoma, um estudo imuno-histoquímico com citoqueratina (AE1/AE3, CK20) foi realizado, juntamente com coloração para mucina, para distinguir adenocarcinomas pouco diferenciados de carcinomas indiferenciados.
Infiltração linfocítica, neutrofílica e eosinofílica foi categorizada como ausente, leve, moderada e grave. A infiltração grave foi caracterizada por um grande acúmulo focal ou difuso de células ao redor do tumor. Na forma leve, havia poucas e esparsas células ao redor do tumor. Infiltração moderada representou uma apresentação intermediária entre grave e leve.
Imuno-histoquímica
Os marcadores imuno-histoquímicos foram selecionados por estarem associados à proliferação (p53, PCNA), apoptose (bax, bcl-2)1919 Zeestraten EC, Benard A, Reimers MS, Schouten PC, Liefers GJ, van de Velde CJ, et al. The prognostic value of the apoptosis pathway in colorectal cancer: a review of the literature on biomarkers identified by immunohistochemistry. Biomark Cancer. 2013;5:13-29. e invasão/migração celular (catepsina B, galectina-3 e CD44 isoforma v6 [CD44v6])2020 Bolocan A, Ion D, Ciocan DN, Paduraru DN. Prognostic and predictive factors in colorectal cancer. Chirurgia (Bucur). 2012;107(5):555-63..
A recuperação antigênica foi realizada em um vaso pressurizado em todos os casos. As amostras histológicas processadas foram então submetidas ao bloqueio da atividade da peroxidase endógena, seguida de reações noturnas a 4ºC com os anticorpos primários indicados. Os anticorpos e diluições primários e secundários são mostrados na tabela 1. As reações foram desenvolvidas com cromogênio substrato diaminobenzidina (DAB, Sigmaâ) e água oxigenada e foram contracoradas com hematoxilina de Harris. Controles positivos e negativos correspondentes foram incluídos para todas as reações. Controles negativos foram realizados excluindo o anticorpo primário. A análise imuno-histoquímica da expressão de marcadores utilizou o método quantitativo: foram realizadas contagens de células de 1.000 células em vários campos, que foram considerados os mais representativos para determinar a percentagem de células coradas. Foram avaliados os níveis de expressão nuclear da proteína p53 e do antígeno nuclear de proliferação celular (PCNA); para os outros antígenos, a expressão citoplasmática foi utilizada para avaliação. O limiar para expressão de p53, catepsina B, CD44v6 e galectina-3 foi =10%. O limiar para bax e bcl-2 foi =25%.
Análise estatística
Para comparar as variáveis categóricas, utilizou-se o teste do qui-quadrado (X2) e, na presença de variáveis com valor esperado igual ou inferior a 5, utilizou-se o teste exato de Fisher. Quando a associação foi estatisticamente significativa, procedeu-se à regressão logística e calculou-se uma razão de risco entre o LACA e outros grupos para verificar onde ocorreram as diferenças.
Para o cálculo dos indicadores de sobrevivência, utilizou-se o método de Kaplan-Meier. As comparações entre as curvas de probabilidade de sobrevivência foram realizadas usando o teste log-rank. O nível de significância escolhido para as diferenças estatísticas foi de 5% para todas as análises. A análise dos dados foi realizada utilizando-se o software SPSS®, versão 12 (SPPS Inc., Chicago, IL, EUA).
RESULTADOS
Os adenocarcinomas colônicos pT3 foram separados em: 30 pacientes com adenocarcinomas colônicos de LA (LACA) submetidos à ressecção estendida, 44 sem aderências a órgãos e/ou estruturas adjacentes, submetidos à colectomia clássica (FP), e 27 sem aderência a órgãos e/ou estruturas adjacentes e apenas metástases hepáticas (M1).
As características clínicas e patológicas e a expressão de marcadores por imuno-histoquímica estão apresentadas nas tabelas 2 a 4. Nos pacientes com LACA, observamos taxas semelhantes entre os sexos, 56,7% tinham mais de 60 anos de idade, 62,1% tinham sintomas acima de seis meses, perda de peso (79,3%) e sangramento retal (60,7%). Ao exame físico, a condição geral deteriorada era significativa (53,3% com índice de Karnofsky abaixo de 70), e um tumor palpável estava presente (70,0%). A presença de massas palpáveis durante o exame físico foi relacionada ao tamanho do tumor, com mediana de 9cm (intervalo de confiança de 95%: 8,7-14,1cm) e consumpção, com baixos níveis de albumina (75,9%) e contagem de eritrócitos. (40%).
Comparação entre as variáveis dos grupos histológicos diferenciais com CD44 isoforma v6 e bax.
Quando os grupos foram comparados macroscopicamente, os tumores LA foram maiores em tamanho e, do ponto de vista histológico, apresentaram diferentes subtipos histológicos de adenocarcinomas puros, menores taxas de metástases linfáticas, maiores taxas de infiltrados linfocíticos e moderados e graves infiltrados neutrofílicos (Tabela 2). Análises imuno-histoquímicas revelaram que os tumores tinham níveis mais baixos de expressão de bax e isoforma CD44 v6 (Tabela 2); Figura 1). Quando as características da razão de risco entre os grupos foram avaliadas, relações lineares entre os grupos (Tabela 3) foram observadas para a maioria das variáveis. Apesar da relação linear entre as variáveis, as únicas diferenças significativas foram entre os tumores LA e M1 em relação à localização do tumor no cólon esquerdo, adenocarcinoma puro, comprometimento linfonodal e expressão da CD44 isoforma v6 e bax; adicionalmente, foram observados riscos diminuídos com relação à contagem de hemácias e infiltrados neutrofílicos. Diferenças significativas entre os três grupos foram observadas apenas para as variáveis relacionadas a queixas de perda de peso, presença de tumor palpável durante exame físico, tamanho do tumor e presença de infiltrado linfocitário (em ordem decrescente de ocorrência). O índice de Karnofsky foi menor em pacientes LA, seguido por pacientes M1 e FP.
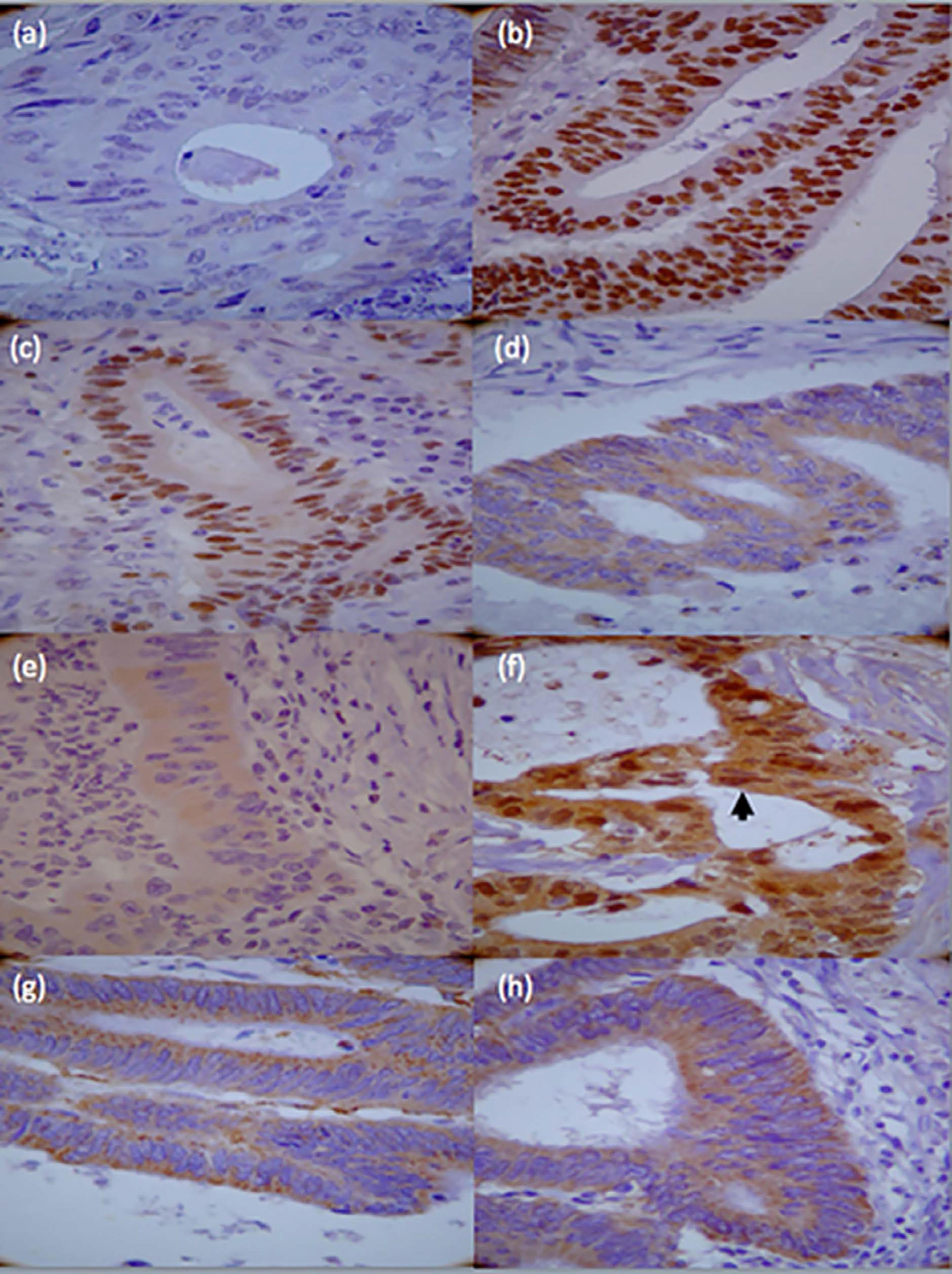
Fotomicrografias imuno-histoquímicas (400x) de adenocarcinoma colônico mostrando perfis de expressão de marcadores: (a) sem expressão; (b) expressão de p53 em virtualmente 100% dos núcleos; (c) alta atividade proliferativa mostrada pelo PCNA; (d) expressão da proteína bax; (e) expressão da proteína bcl-2; (f) expressão citoplasmática e nuclear de galectina-3; (g) expressão significativa da proteína CD44 v6 na borda luminal; e (h) expressão citoplasmática significativa de catepsina B.
Avaliando a associação entre as principais variáveis patológicas diferenciais observadas entre os grupos e a expressão da isoforma v44 CD44, evidenciamos que, embora não significativa, a menor expressão da isoforma v6 CD44 teve uma associação próxima com a histologia do adenocarcinoma não puro (p=0,06), infiltrado linfocitário moderado/alto (p=0,06), mas uma associação significativa com infiltrado neutrofílico moderado/alto (p=0,04) e leve desmoplasia (p=0,01) (Tabela 4). A expressão de bax foi associada com histologia pura de adenocarcinoma (p=0,002) e infiltração neutrofílica ausente/discreta (p=0,03) (Tabela 4).
Sobrevida específica do câncer
O seguimento médio foi de 61,1 meses [amplitude 0 (mortalidade pós-operatória) a 290 meses], e a taxa de perda de seguimento foi de 7,9%. Quando avaliada a evolução dos grupos, as taxas de mortalidade pós-operatória nos grupos pT3 LA, pT3 FP e pT3 M1 foram 10%, 15,9% e 14,8% (p=0,30), respectivamente. A duração do acompanhamento foi maior para pacientes com pT3 LA (média de 89,1 meses) quando comparados aos pacientes com pT3 FP (75,4 meses) e pT3 M1 (média de 13,1 meses) (p<0,001).
As taxas de sobrevida específicas para câncer aos 60 e 120 meses foram de 79,9% e 67%, respectivamente, em pacientes com tumores pT3 LA; no grupo padrão, as taxas respectivas foram de 75,6 e 75,6%. Nenhum paciente com doença metastática ainda estava vivo aos 60 meses (p<0,001) (Figura 2). Quando a sobrevida em pacientes com tumores pT3 LA foi comparada exclusivamente com pacientes-padrão pT3 (FP), não houve diferença significativa com (Figura 2a; p=0,66) e sem (Figura 2b) a avaliação do óbito no pós-operatório.
DISCUSSÃO
Os tumores colorretais do LA compreendem 5,5% a 22% de todos os casos11 Vieira RA, Lopes A, Almeida PA, Rossi BM, Nakagawa WT, Ferreira FO, et al. Prognostic factors in locally advanced colon cancer treated by extended resection. Rev Hosp Clin Fac Med Sao Paulo. 2004;59(9):361-8.. Apesar do progresso na quimioterapia e radioterapia, a cirurgia ainda é o melhor tratamento para os tumores colorretais LA11 Vieira RA, Lopes A, Almeida PA, Rossi BM, Nakagawa WT, Ferreira FO, et al. Prognostic factors in locally advanced colon cancer treated by extended resection. Rev Hosp Clin Fac Med Sao Paulo. 2004;59(9):361-8.,77 Govindarajan A, Coburn NG, Kiss A, Rabeneck L, Smith AJ, Law CH. Population-based assessment of the surgical management of locally advanced colorectal cancer. J Natl Cancer Inst. 2006;98(20):1474-81.,88 Mohan HM, Evans MD, Larkin JO, Beynon J, Winter DC. Multivisceral resection in colorectal cancer: a systematic review. Ann Surg Oncol. 2013;20(9):2929-36.. Ressecções incluindo estruturas e/ou órgãos que possuem aderências macroscópicas são consideradas ampliadas ou ressecções em bloco em um estádio, que é um tratamento curativo para este tipo de tumor, com taxas de sobrevida de 39,2% a 80,7% em cinco anos11 Vieira RA, Lopes A, Almeida PA, Rossi BM, Nakagawa WT, Ferreira FO, et al. Prognostic factors in locally advanced colon cancer treated by extended resection. Rev Hosp Clin Fac Med Sao Paulo. 2004;59(9):361-8.,22 Pittam MR, Thornton H, Ellis H. Survival after extended resection for locally advanced carcinomas of the colon and rectum. Ann R Coll Surg Engl. 1984;66(2):81-4.,55 McGlone TP, Bernie WA, Elliott DW. Survival following extended operations for extracolonic invasion by colon cancer. Arch Surg. 1982;117(5):595-9.,66 Croner RS, Merkel S, Papadopoulos T, Schellerer V, Hohenberger W, Goehl J. Multivisceral resection for colon carcinoma. Dis Colon Rectum. 2009; 52(8):1381-6.,88 Mohan HM, Evans MD, Larkin JO, Beynon J, Winter DC. Multivisceral resection in colorectal cancer: a systematic review. Ann Surg Oncol. 2013;20(9):2929-36.,1313 Gall FP, Tonak J, Altendorf A. Multivisceral resections in colorectal cancer. Dis Colon Rectum. 1987;30(5):337-41.
14 Heslov SF, Frost DB. Extended resection for primary colorectal carcinoma involving adjacent organs or structures. Cancer. 1988;62(8):1637-40.-1515 Eisenberg SB, Kraybill WG, Lopez MJ. Long-term results of surgical resection of locally advanced colorectal carcinoma. Surgery. 1990;108(4):779-85; discussion 785-6.,2121 Rowe VL, Frost DB, Huang S. Extended resection for locally advanced colorectal carcinoma. Ann Surg Oncol. 1997;4(2):131-6., em contraste com a previsão de sobrevivência de meses na presença de doença irressecável22 Pittam MR, Thornton H, Ellis H. Survival after extended resection for locally advanced carcinomas of the colon and rectum. Ann R Coll Surg Engl. 1984;66(2):81-4.. A ressecção multivisceral oferece a melhor possibilidade de sobrevida no longo prazo na ressecção R088 Mohan HM, Evans MD, Larkin JO, Beynon J, Winter DC. Multivisceral resection in colorectal cancer: a systematic review. Ann Surg Oncol. 2013;20(9):2929-36., mas pacientes com ressecção incompleta (ressecção R1 e R2) ou doença metastática têm sobrevida limitada22 Pittam MR, Thornton H, Ellis H. Survival after extended resection for locally advanced carcinomas of the colon and rectum. Ann R Coll Surg Engl. 1984;66(2):81-4.,66 Croner RS, Merkel S, Papadopoulos T, Schellerer V, Hohenberger W, Goehl J. Multivisceral resection for colon carcinoma. Dis Colon Rectum. 2009; 52(8):1381-6.,99 López-Cano M, Mañas MJ, Hermosilla E, Espín E. Multivisceral resection for colon cancer: analysis of prognostic factors. Dig Surg. 2010;27(3):238-45.,1818 Lehnert T, Methner M, Pollok A, Schaible A, Hinz U, Herfarth C. Multivisceral resection for locally advanced primary colon and rectal cancer: an analysis of prognostic factors in 201 patients. Ann Surg. 2002;235(2):217-25.,2222 Izbicki JR, Hosch SB, Knoefel WT, Passlick B, Bloechle C, Broelsch CE. Extended resections are beneficial for patients with locally advanced colorectal cancer. Dis Colon Rectum. 1995;38(12):1251-6.
23 Gebhardt C, Meyer W, Ruckriegel S, Meier U. Multivisceral resection of advanced colorectal carcinoma. Langenbecks Arch Surg. 1999;384(2):194-9.-2424 Kumamoto T, Toda S, Matoba S, Moriyama J, Hanaoka Y, Tomizawa K, et al. Short- and long-term outcomes of laparoscopic multivisceral resection for clinically suspected T4 colon cancer. World J Surg. 2017;41(8):2153-9.. A cirurgia laparoscópica não altera a sobrevida2424 Kumamoto T, Toda S, Matoba S, Moriyama J, Hanaoka Y, Tomizawa K, et al. Short- and long-term outcomes of laparoscopic multivisceral resection for clinically suspected T4 colon cancer. World J Surg. 2017;41(8):2153-9.,2525 Nishikawa T, Nozawa H, Kawai K, Sasaki K, Otani K, Tanaka T, Hata K, Watanabe T. Short- and long-term outcomes of minimally invasive versus open multivisceral resection for locally advanced colorectal cancer. Dis Colon Rectum. 2019;62(1):40-6..
As características que determinam massa palpável, doença limitada e baixo comprometimento dos linfonodos1010 Spratt JS Jr, Watson FR, Pratt JL. Characteristics of variants of colorectal carcinoma that do not metastasize to lymph nodes. Dis Colon Rectum. 1970;13(3):243-6. são consideradas causadas pelos diferentes perfis biológicos desses tumores44 Lopez MJ. Extended ressections. In: Wanebo HJ, editor. Colorectal cancer. St. Louis: Mosby; 1993. p. 318-34.. A maioria dos estudos de caso-controle que avaliam a importância da cirurgia estendida é limitada à características relacionadas à sobrevida77 Govindarajan A, Coburn NG, Kiss A, Rabeneck L, Smith AJ, Law CH. Population-based assessment of the surgical management of locally advanced colorectal cancer. J Natl Cancer Inst. 2006;98(20):1474-81.,1818 Lehnert T, Methner M, Pollok A, Schaible A, Hinz U, Herfarth C. Multivisceral resection for locally advanced primary colon and rectal cancer: an analysis of prognostic factors in 201 patients. Ann Surg. 2002;235(2):217-25.,2222 Izbicki JR, Hosch SB, Knoefel WT, Passlick B, Bloechle C, Broelsch CE. Extended resections are beneficial for patients with locally advanced colorectal cancer. Dis Colon Rectum. 1995;38(12):1251-6.,2323 Gebhardt C, Meyer W, Ruckriegel S, Meier U. Multivisceral resection of advanced colorectal carcinoma. Langenbecks Arch Surg. 1999;384(2):194-9.. Quando as características patológicas dos pacientes submetidos à ressecção clássica e multiorgânica foram avaliadas, os tumores LA foram maiores e associados a um aumento significativo da infiltração perineural1717 Gezen C, Kement M, Altuntas YE, Okkabaz N, Seker M, Vural S, et al. Results after multivisceral resections of locally advanced colorectal cancers: an analysis on clinical and pathological t4 tumors. World J Surg Oncol. 2012;10:39.; entretanto, foi observado viés de seleção nesses estudos.
O estadiamento TNM classifica os tumores pT4 como aqueles que são macroscopicamente aderidos a outros órgãos ou estruturas, mas nenhum tumor está presente na aderência. Microscopicamente, a classificação deve ser pT3 na 6a edição e baseia-se na profundidade da invasão da parede na 7a edição. Portanto, excluímos pacientes com tumores pT2 e, com base nessa condição, tentamos associar condições clínicas e patológicas para entender melhor os tumores LA, comparando formas clínicas e patológicas distintas de pT3. Considerando que os tumores pT3 e pT4 LA possuem características semelhantes, com exceção da invasão de órgãos ou estruturas e possíveis lesões relacionadas a tumores pT4 não submetidos à ressecções estendidas, excluímos os tumores colônicos pT4. Carcinomas pT4 do reto submetidos a tratamento neoadjuvante podem impor um viés na avaliação patológica associada à alterações nas características imuno-histoquímicas primárias, fato que nos levou a excluir os adenocarcinomas retais. Por outro lado, até 4,5% dos tumores LA são lesões pT211 Vieira RA, Lopes A, Almeida PA, Rossi BM, Nakagawa WT, Ferreira FO, et al. Prognostic factors in locally advanced colon cancer treated by extended resection. Rev Hosp Clin Fac Med Sao Paulo. 2004;59(9):361-8.,66 Croner RS, Merkel S, Papadopoulos T, Schellerer V, Hohenberger W, Goehl J. Multivisceral resection for colon carcinoma. Dis Colon Rectum. 2009; 52(8):1381-6.,1818 Lehnert T, Methner M, Pollok A, Schaible A, Hinz U, Herfarth C. Multivisceral resection for locally advanced primary colon and rectal cancer: an analysis of prognostic factors in 201 patients. Ann Surg. 2002;235(2):217-25.,2323 Gebhardt C, Meyer W, Ruckriegel S, Meier U. Multivisceral resection of advanced colorectal carcinoma. Langenbecks Arch Surg. 1999;384(2):194-9.,2424 Kumamoto T, Toda S, Matoba S, Moriyama J, Hanaoka Y, Tomizawa K, et al. Short- and long-term outcomes of laparoscopic multivisceral resection for clinically suspected T4 colon cancer. World J Surg. 2017;41(8):2153-9., o que confirma a presença de características clínicas e morfológicas distintas. Alguns tumores nunca aderem a estruturas adjacentes, mas estão associados à metástases à distância, fato que reforça as diferentes características do tumor LA e nos fez avaliar três formas clínicas distintas de tumores pT3.
Quando características clínicas e microscópicas foram avaliadas em tumores LA, foram identificadas várias características descritas na literatura (Tabela 2)22 Pittam MR, Thornton H, Ellis H. Survival after extended resection for locally advanced carcinomas of the colon and rectum. Ann R Coll Surg Engl. 1984;66(2):81-4.,44 Lopez MJ. Extended ressections. In: Wanebo HJ, editor. Colorectal cancer. St. Louis: Mosby; 1993. p. 318-34.,55 McGlone TP, Bernie WA, Elliott DW. Survival following extended operations for extracolonic invasion by colon cancer. Arch Surg. 1982;117(5):595-9.,1313 Gall FP, Tonak J, Altendorf A. Multivisceral resections in colorectal cancer. Dis Colon Rectum. 1987;30(5):337-41.
14 Heslov SF, Frost DB. Extended resection for primary colorectal carcinoma involving adjacent organs or structures. Cancer. 1988;62(8):1637-40.-1515 Eisenberg SB, Kraybill WG, Lopez MJ. Long-term results of surgical resection of locally advanced colorectal carcinoma. Surgery. 1990;108(4):779-85; discussion 785-6.. Os tumores colônicos LA têm uma leve tendência a ocorrer no sexo masculino, o que não foi observado nos tumores do reto, onde as condições pélvicas tornam as ressecções estendidas mais fáceis nas mulheres44 Lopez MJ. Extended ressections. In: Wanebo HJ, editor. Colorectal cancer. St. Louis: Mosby; 1993. p. 318-34.. O tempo entre o início dos sintomas e o início do tratamento foi maior no grupo LA, o que indica crescimento lento e baixo índice de metástase. Está clinicamente associado à queixas de perda de peso, presença de tumores palpáveis, baixos índices de Karnofsky e baixos níveis de albumina e hemácias. Todos esses achados são resultados de grandes tamanhos tumorais11 Vieira RA, Lopes A, Almeida PA, Rossi BM, Nakagawa WT, Ferreira FO, et al. Prognostic factors in locally advanced colon cancer treated by extended resection. Rev Hosp Clin Fac Med Sao Paulo. 2004;59(9):361-8. e altos graus de consumpção.
A maioria dos tumores LA era adenocarcinoma moderado e bem diferenciado (76,7%), caracterizada pela ausência de metástase linfonodal (63,3%), ausência de invasão de vasos sanguíneos (96,7%), ausência de invasão perineural (93,3%) e ausência de invasão linfática (73,3%), com boa taxa de tumores mucinosos (20%). Esses achados estão de acordo com vários autores, que observaram poucas metástases linfonodais11 Vieira RA, Lopes A, Almeida PA, Rossi BM, Nakagawa WT, Ferreira FO, et al. Prognostic factors in locally advanced colon cancer treated by extended resection. Rev Hosp Clin Fac Med Sao Paulo. 2004;59(9):361-8.,22 Pittam MR, Thornton H, Ellis H. Survival after extended resection for locally advanced carcinomas of the colon and rectum. Ann R Coll Surg Engl. 1984;66(2):81-4.,44 Lopez MJ. Extended ressections. In: Wanebo HJ, editor. Colorectal cancer. St. Louis: Mosby; 1993. p. 318-34.,55 McGlone TP, Bernie WA, Elliott DW. Survival following extended operations for extracolonic invasion by colon cancer. Arch Surg. 1982;117(5):595-9.,1010 Spratt JS Jr, Watson FR, Pratt JL. Characteristics of variants of colorectal carcinoma that do not metastasize to lymph nodes. Dis Colon Rectum. 1970;13(3):243-6.,1111 Gardner B. Five-year survival after extended resection of colon cancer. J Surg Oncol. 1987;34(4):258-61.,1313 Gall FP, Tonak J, Altendorf A. Multivisceral resections in colorectal cancer. Dis Colon Rectum. 1987;30(5):337-41.
14 Heslov SF, Frost DB. Extended resection for primary colorectal carcinoma involving adjacent organs or structures. Cancer. 1988;62(8):1637-40.-1515 Eisenberg SB, Kraybill WG, Lopez MJ. Long-term results of surgical resection of locally advanced colorectal carcinoma. Surgery. 1990;108(4):779-85; discussion 785-6.,2323 Gebhardt C, Meyer W, Ruckriegel S, Meier U. Multivisceral resection of advanced colorectal carcinoma. Langenbecks Arch Surg. 1999;384(2):194-9., reações inflamatórias peritumorais e ausência de invasão perineural, linfática ou vascular11 Vieira RA, Lopes A, Almeida PA, Rossi BM, Nakagawa WT, Ferreira FO, et al. Prognostic factors in locally advanced colon cancer treated by extended resection. Rev Hosp Clin Fac Med Sao Paulo. 2004;59(9):361-8.,1010 Spratt JS Jr, Watson FR, Pratt JL. Characteristics of variants of colorectal carcinoma that do not metastasize to lymph nodes. Dis Colon Rectum. 1970;13(3):243-6. em tais lesões. Outro achado importante é a presença de infiltrados linfocíticos moderados e graves (46,7%), principalmente difusos (72,5%). O papel dos infiltrados linfocíticos e neutrofílicos no controle local de tumores ainda não está claro, embora alguns estudos sugiram que essas características levem a um melhor controle imunológico, resultando em melhor prognóstico11 Vieira RA, Lopes A, Almeida PA, Rossi BM, Nakagawa WT, Ferreira FO, et al. Prognostic factors in locally advanced colon cancer treated by extended resection. Rev Hosp Clin Fac Med Sao Paulo. 2004;59(9):361-8.,1010 Spratt JS Jr, Watson FR, Pratt JL. Characteristics of variants of colorectal carcinoma that do not metastasize to lymph nodes. Dis Colon Rectum. 1970;13(3):243-6.,2626 Svennevig JL, Lunde OC, Holter J, Bjørgsvik D. Lymphoid infiltration and prognosis in colorectal carcinoma. Br J Cancer. 1984;49(3):375-7..
Quando se comparam grupos estatisticamente, se a diferença é muito pequena, geralmente é necessário um grande número de pacientes. Grandes diferenças podem ser observadas com um pequeno número de pacientes, como observado no presente estudo. Pacientes com doença metastática, cujo prognóstico é conhecido como desfavorável, e os pacientes em diferentes estádios clínicos, têm um bom prognóstico, então usamos um modelo similar para comparar as diferenças morfológicas entre os grupos, observando, com um número limitado de pacientes, grandes diferenças morfológicas. Um conjunto de características diferentes foi observado em tumores LA em comparação com tumores M1, e o grupo FP é um grupo intermediário entre os tumores LA e M1. Lesões M1 são geralmente adenocarcinomas puros e apresentam maiores taxas de invasão sanguínea e perineural, metástase linfonodal e invasão linfática, e menores taxas de infiltração linfocitária. A tabela 3 mostra a relação entre essas variáveis na forma de razões de risco.
Não existem estudos prévios que avaliem a expressão de marcadores por imuno-histoquímica em tumores LA. No presente estudo, objetivamos avaliar potenciais marcadores relacionados à proliferação/apoptose (p53, PCNA, bax, bcl-2)1919 Zeestraten EC, Benard A, Reimers MS, Schouten PC, Liefers GJ, van de Velde CJ, et al. The prognostic value of the apoptosis pathway in colorectal cancer: a review of the literature on biomarkers identified by immunohistochemistry. Biomark Cancer. 2013;5:13-29. e invasão/migração celular (catepsina B, galectina-3 e CD44v6)2020 Bolocan A, Ion D, Ciocan DN, Paduraru DN. Prognostic and predictive factors in colorectal cancer. Chirurgia (Bucur). 2012;107(5):555-63.. No primeiro grupo, o PCNA é um marcador de proliferação celular, o p53 está relacionado à divisão celular e está associado a mau prognóstico, o bcl-2 tem atividade antiapoptótica e o bax possui características pró-apoptóticas1919 Zeestraten EC, Benard A, Reimers MS, Schouten PC, Liefers GJ, van de Velde CJ, et al. The prognostic value of the apoptosis pathway in colorectal cancer: a review of the literature on biomarkers identified by immunohistochemistry. Biomark Cancer. 2013;5:13-29.. Não houve correlação prévia de p53 ou PCNA com a forma clínica ou morfológica do tumor2727 Tanimoto T, Tanaka S, Haruma K, Yoshihara M, Sumii K, Kajiyama G, et al. Growth patterns in various macroscopic types of noninvasive intramucosal colorectal carcinoma with special reference to apoptosis and cell proliferation. Dis Colon Rectum.1998;41(11):1376-84., o que foi confirmado no presente estudo. Neste estudo, o pT3 LA apresentou maior expressão de PCNA, mas a diferença entre os grupos não foi significativa. pT3 LA teve menor expressão de bax (p=0,05) em contraste com os tumores pT3 M1, em que a expressão alta de bax pode ser correlacionada com menor tamanho do tumor (Tabela 3) e histologia pura (Tabela 4). A expressão de bcl-2 não esteve associada às formas clínicas e morfológicas dos adenocarcinomas colorretais. Este achado está de acordo com os de outros autores, que consideram o tamanho do tumor uma consequência direta do equilíbrio entre a proliferação e a apoptose, enquanto a inibição da apoptose pode contribuir para o crescimento do tumor2828 Langlois NE, Eremin O, Heys SD. Apoptosis and prognosis in cancer: rationale and relevance. J R Coll Surg Edinb. 2000;45(4):211-9.,2929 Shanmugathasan M, Jothy S. Apoptosis, anoikis and their relevance to the pathobiology of colon cancer. Pathology Int. 2000;50(4):273-9..
Durante o processo de invasão/migração, as células malignas interagem com a matriz extracelular, movimentam-se, destroem a membrana extracelular, entram na circulação e aderem a leitos capilares distantes, onde invadem o endotélio e proliferam como metástases. Neste contexto, a catepsina B, galectina-3 e CD44v6 têm papéis importantes. A galectina-3 é uma proteína transmembrana associada à adesão celular e regulação da apoptose. A catepsina B é uma protease lisossomal que atua na degradação da membrana basal. No câncer colorretal, a expressão da catepsina B está relacionada a mau prognóstico3030 Chan AT, Baba Y, Shima K, Nosho K, Chung DC, Hung KE, et al. Cathepsin B expression and survival in colon cancer: implications for molecular detection of neoplasia. Cancer Epidemiol Biomarkers Prev. 2010;19(11):2777-85., e nenhuma associação com o estadiamento foi observada3030 Chan AT, Baba Y, Shima K, Nosho K, Chung DC, Hung KE, et al. Cathepsin B expression and survival in colon cancer: implications for molecular detection of neoplasia. Cancer Epidemiol Biomarkers Prev. 2010;19(11):2777-85., embora sua expressão tenha sido associada à presença de metástase hepática3131 Hirai K, Yokoyama M, Asano G, Tanaka S. Expression of cathepsin B and cystatin C in human colorectal cancer. Hum Pathol. 1999;30(6):680-6.. Esses achados estão de acordo com os resultados do presente estudo, mas sem diferença estatisticamente significativa. Níveis de expressão maiores3232 Nakamura M, Inufusa H, Adachi T, Aga M, Kurimoto M, Nakatani Y, et al. Involvement of galectin-3 expression in colorectal cancer progression and metastasis. Int J Oncol. 1999;15(1):143-8. e menores3333 Tsuboi K, Shimura T, Masuda N, Ide M, Tsutsumi S, Yamaguchi S, et al. Galectin-3 expression in colorectal cancer: relation to invasion and metastasis. Anticancer Res. 2007;27(4B):2289-96. foram observados, o que pode ser atribuído ao número limitado de casos no estudo ou aos critérios de seleção utilizados. A baixa expressão de CD44 está associada à ativação de linfócitos, e a alta expressão está associada a um potencial metastático3434 Rudzki Z, Jothy S. CD44 and the adhesion of neoplastic cells. Mol Pathol. 1997;50(2):57-71.. O CD44v6 é uma glicoproteína da membrana celular envolvida nas interações célula-célula e célula-matriz, que afeta os processos de ativação e metástase de linfócitos. Menor expressão de CD44v6 foi associada a tumores maiores3535 Ishida T. Immunohistochemical expression of the CD44 variant 6 in colorectal adenocarcinoma. Surg Today. 2000;30(1):28-32., menor metástase linfonodal e melhor sobrevida3636 Yamane N, Tsujitani S, Makino M, Maeta M, Kaibara N. Soluble CD44 variant 6 as a prognostic indicator in patients with colorectal cancer. Oncology.1999;56(3):232-8.. A relação entre a expressão de CD44v6 e a presença de metástases hepáticas mostrou resultados conflitantes: uma associação3737 Ropponen KM, Eskelinen MJ, Lipponen PK, Alhava E, Kosma VM. Expression of CD44 and variant proteins in human colorectal cancer and its relevance for prognosis. Scand J Gastroenterol. 1998;33(3):301-9., uma relação inversa3838 Finke LH, Terpe HJ, Zörb C, Haensch W, Schlag PM. Colorectal cancer prognosis and expression of exon-v6-containing CD44 proteins. Lancet. 1995; 345(8949):583. e uma falta de associação3535 Ishida T. Immunohistochemical expression of the CD44 variant 6 in colorectal adenocarcinoma. Surg Today. 2000;30(1):28-32.,3636 Yamane N, Tsujitani S, Makino M, Maeta M, Kaibara N. Soluble CD44 variant 6 as a prognostic indicator in patients with colorectal cancer. Oncology.1999;56(3):232-8.. As diferenças relatadas na literatura podem ser explicadas pelo fato de que sua presença afeta apenas alguns clones3939 Bánky B, Rásó-Barnett L, Barbai T, Tímár J, Becságh P, Rásó E. Characteristics of CD44 alternative splice pattern in the course of human colorectal adenocarcinoma progression. Mol Cancer. 2012;11:83., porém são necessários mais estudos para melhor avaliar essa condição. Menor expressão de CD44v6 foi associada a tumores LA, e maior expressão foi associada com a forma M1 (p=0,02). Avaliando nossos casos, a menor expressão de CD44v6 foi associada a muitas características presentes nos tumores LA (Tabela 4), fato que reforça características biológicas distintas das lesões LA.
Vários autores que compararam tumores colorretais LA submetidos à ressecção completa (R0) com tumores sem adesão a órgãos e/ou estruturas que foram submetidos à ressecção clássica no mesmo estágio observaram taxas de sobrevida semelhantes entre os dois grupos1818 Lehnert T, Methner M, Pollok A, Schaible A, Hinz U, Herfarth C. Multivisceral resection for locally advanced primary colon and rectal cancer: an analysis of prognostic factors in 201 patients. Ann Surg. 2002;235(2):217-25.,2323 Gebhardt C, Meyer W, Ruckriegel S, Meier U. Multivisceral resection of advanced colorectal carcinoma. Langenbecks Arch Surg. 1999;384(2):194-9.. A alta mortalidade pós-operatória observada por meio de séries históricas influenciou negativamente os resultados das ressecções ampliadas11 Vieira RA, Lopes A, Almeida PA, Rossi BM, Nakagawa WT, Ferreira FO, et al. Prognostic factors in locally advanced colon cancer treated by extended resection. Rev Hosp Clin Fac Med Sao Paulo. 2004;59(9):361-8.,1818 Lehnert T, Methner M, Pollok A, Schaible A, Hinz U, Herfarth C. Multivisceral resection for locally advanced primary colon and rectal cancer: an analysis of prognostic factors in 201 patients. Ann Surg. 2002;235(2):217-25., mas esse achado foi homogêneo entre os grupos. No presente estudo, as taxas de sobrevida em pacientes com pT3 LA e FP foram semelhantes, e a menor taxa de sobrevida foi esperada no grupo M1.
A ressecção multivisceral está associada ao aumento da mortalidade pós-operatória, mas a sobrevida é semelhante à de uma ressecção padrão2323 Gebhardt C, Meyer W, Ruckriegel S, Meier U. Multivisceral resection of advanced colorectal carcinoma. Langenbecks Arch Surg. 1999;384(2):194-9.,4040 Park S, Lee YS. Analysis of the prognostic effectiveness of a multivisceral resection for locally advanced colorectal cancer. J Korean Soc Coloproctol. 2011;27(1):21-6.. Considerando-se a ressecção multivisceral como grupo caso e a cirurgia convencional como grupo controle, não encontramos estudo de caso-controle pareado e, em geral, os grupos não são homogêneos1717 Gezen C, Kement M, Altuntas YE, Okkabaz N, Seker M, Vural S, et al. Results after multivisceral resections of locally advanced colorectal cancers: an analysis on clinical and pathological t4 tumors. World J Surg Oncol. 2012;10:39.,4040 Park S, Lee YS. Analysis of the prognostic effectiveness of a multivisceral resection for locally advanced colorectal cancer. J Korean Soc Coloproctol. 2011;27(1):21-6.. Gezen et al. compararam a sobrevivência de câncer colorretal em pacientes submetidos a uma ressecção de um único órgão (n=264) com ressecção multivisceral (n=90), observando nenhuma diferença na sobrevida mas houve diferenças relacionadas com estágios T, N e M clínicos, e ressecções R1 foram incluídas na análise1717 Gezen C, Kement M, Altuntas YE, Okkabaz N, Seker M, Vural S, et al. Results after multivisceral resections of locally advanced colorectal cancers: an analysis on clinical and pathological t4 tumors. World J Surg Oncol. 2012;10:39.. Leijssen et al. compararam pacientes pT3/pT4 (n=725) submetidos à ressecção não multivisceral e ressecção multivisceral. Pacientes com pT4 submetidos à ressecção multivisceral tiveram a mesma sobrevida que os pacientes com pT3 com e sem ressecção multivisceral4141 Leijssen LGJ, Dinaux AM, Amri R, Kunitake H, Bordeianou LG, Berger DL. The impact of a multivisceral resection and adjuvant therapy in locally advanced colon cancer. J Gastrointest Surg. 2019;23(2):357-66.. Nakafusa et al. compararam pacientes pT3 (n=270) com pacientes pT3/pT4 (n=53) submetidos à ressecção multivisceral e a sobrevida foi semelhante entre os grupos4242 Nakafusa Y, Tanaka T, Tanaka M, Kitajima Y, Sato S, Miyazaki K. Comparison of multivisceral resection and standard operation for locally advanced colorectal cancer: analysis of prognostic factors for short-term and long-term outcome. Dis Colon Rectum. 2004;47(12):2055-63.. Gebhartdt et al. compararam ressecção multivisceral (n=140) com ressecção não multivisceral (n=828), observando sobrevida semelhante relacionada aos estádios clínicos II e III2323 Gebhardt C, Meyer W, Ruckriegel S, Meier U. Multivisceral resection of advanced colorectal carcinoma. Langenbecks Arch Surg. 1999;384(2):194-9.. Lehnert et al. apresentaram o melhor modelo, comparando pacientes submetidos à ressecção R0, ressecção convencional e multivisceral para tumores pT3 e pT4, incluindo pacientes com estádios clínicos II, III e IV, mas não observaram diferenças na sobrevida relacionada ao tipo de cirurgia1818 Lehnert T, Methner M, Pollok A, Schaible A, Hinz U, Herfarth C. Multivisceral resection for locally advanced primary colon and rectal cancer: an analysis of prognostic factors in 201 patients. Ann Surg. 2002;235(2):217-25.. Como os estudos anteriores não condiziam com os grupos, avaliamos apenas os pacientes com pT3, na tentativa de comparar características patológicas. Nosso estudo avaliou os tumores pT3 R0, e quando comparados FP e LA, a sobrevida não foi diferente entre esses grupos, mas foi menor em pacientes com tumores pT3 M1. Incluímos e avaliamos pacientes com pT3 M1 com uma expectativa de sobrevida menor, mas esse grupo nos deu condições para comparar diferenças biológicas entre as três formas, considerando as características do pT3 M1 associadas ao pior prognóstico.
Uma limitação do estudo é o recrutamento de pacientes no longo prazo, mas tentamos minimizar essas diferenças por meio da revisão sistemática de amostras por dois patologistas. Reações imuno-histoquímicas foram realizadas em um estádio, o método quantitativo foi utilizado, e cada patologista realizou as contagens para marcadores específicos para minimizar qualquer possível viés no estudo.
A hipoexpressão das isoformas bax e CD44v6 pode contribuir para o controle local e ocorrência de grandes tumores sem metástases e para infiltração linfocítica e neutrofílica, o que influencia o controle imunológico local. Mais estudos com mais pacientes são necessários para avaliar o tipo de resposta imune local em tumores LA. Atualmente, faltam estudos que investiguem essas possibilidades. Da mesma forma, estudos utilizando tecnologia matricial baseada em aspectos macroscópicos também ajudarão a esclarecer as características desses tumores.
Com base na expressão clínica, patológica e imuno-histoquímica, os tumores LA apresentam muitas "características biológicas" diferentes dos tumores M1, e os adenocarcinomas FP apresentam características intermediárias. As três principais apresentações clínicas e morfológicas do adenocarcinoma do cólon representam, assim, diferentes entidades. Esses achados destacam a importância de cirurgias estendidas para tumores LA.
-
Fundação de Amparo à Pesquisa do Estado de São Paulo (FAPESP) - processo 00/08458-6.
REFERÊNCIAS
-
1Vieira RA, Lopes A, Almeida PA, Rossi BM, Nakagawa WT, Ferreira FO, et al. Prognostic factors in locally advanced colon cancer treated by extended resection. Rev Hosp Clin Fac Med Sao Paulo. 2004;59(9):361-8.
-
2Pittam MR, Thornton H, Ellis H. Survival after extended resection for locally advanced carcinomas of the colon and rectum. Ann R Coll Surg Engl. 1984;66(2):81-4.
-
3Chen JH. Histopathology of locally advanced colorectal carcinoma, with emphasis on tumor invasion of adherent peritoneal membranes. Pathol Res Pract. 2018;214(6):902-6.
-
4Lopez MJ. Extended ressections. In: Wanebo HJ, editor. Colorectal cancer. St. Louis: Mosby; 1993. p. 318-34.
-
5McGlone TP, Bernie WA, Elliott DW. Survival following extended operations for extracolonic invasion by colon cancer. Arch Surg. 1982;117(5):595-9.
-
6Croner RS, Merkel S, Papadopoulos T, Schellerer V, Hohenberger W, Goehl J. Multivisceral resection for colon carcinoma. Dis Colon Rectum. 2009; 52(8):1381-6.
-
7Govindarajan A, Coburn NG, Kiss A, Rabeneck L, Smith AJ, Law CH. Population-based assessment of the surgical management of locally advanced colorectal cancer. J Natl Cancer Inst. 2006;98(20):1474-81.
-
8Mohan HM, Evans MD, Larkin JO, Beynon J, Winter DC. Multivisceral resection in colorectal cancer: a systematic review. Ann Surg Oncol. 2013;20(9):2929-36.
-
9López-Cano M, Mañas MJ, Hermosilla E, Espín E. Multivisceral resection for colon cancer: analysis of prognostic factors. Dig Surg. 2010;27(3):238-45.
-
10Spratt JS Jr, Watson FR, Pratt JL. Characteristics of variants of colorectal carcinoma that do not metastasize to lymph nodes. Dis Colon Rectum. 1970;13(3):243-6.
-
11Gardner B. Five-year survival after extended resection of colon cancer. J Surg Oncol. 1987;34(4):258-61.
-
12Hanahan D, Weinberg RA. Hallmarks of cancer: the next generation. Cell. 2011;144(5):646-74.
-
13Gall FP, Tonak J, Altendorf A. Multivisceral resections in colorectal cancer. Dis Colon Rectum. 1987;30(5):337-41.
-
14Heslov SF, Frost DB. Extended resection for primary colorectal carcinoma involving adjacent organs or structures. Cancer. 1988;62(8):1637-40.
-
15Eisenberg SB, Kraybill WG, Lopez MJ. Long-term results of surgical resection of locally advanced colorectal carcinoma. Surgery. 1990;108(4):779-85; discussion 785-6.
-
16Chen YG, Liu YL, Jiang SX, Wang XS. Adhesion pattern and prognosis studies of T4N0M0 colorectal cancer following en bloc multivisceral resection: evaluation of T4 subclassification. Cell Biochem Biophys. 2011;59(1):1-6.
-
17Gezen C, Kement M, Altuntas YE, Okkabaz N, Seker M, Vural S, et al. Results after multivisceral resections of locally advanced colorectal cancers: an analysis on clinical and pathological t4 tumors. World J Surg Oncol. 2012;10:39.
-
18Lehnert T, Methner M, Pollok A, Schaible A, Hinz U, Herfarth C. Multivisceral resection for locally advanced primary colon and rectal cancer: an analysis of prognostic factors in 201 patients. Ann Surg. 2002;235(2):217-25.
-
19Zeestraten EC, Benard A, Reimers MS, Schouten PC, Liefers GJ, van de Velde CJ, et al. The prognostic value of the apoptosis pathway in colorectal cancer: a review of the literature on biomarkers identified by immunohistochemistry. Biomark Cancer. 2013;5:13-29.
-
20Bolocan A, Ion D, Ciocan DN, Paduraru DN. Prognostic and predictive factors in colorectal cancer. Chirurgia (Bucur). 2012;107(5):555-63.
-
21Rowe VL, Frost DB, Huang S. Extended resection for locally advanced colorectal carcinoma. Ann Surg Oncol. 1997;4(2):131-6.
-
22Izbicki JR, Hosch SB, Knoefel WT, Passlick B, Bloechle C, Broelsch CE. Extended resections are beneficial for patients with locally advanced colorectal cancer. Dis Colon Rectum. 1995;38(12):1251-6.
-
23Gebhardt C, Meyer W, Ruckriegel S, Meier U. Multivisceral resection of advanced colorectal carcinoma. Langenbecks Arch Surg. 1999;384(2):194-9.
-
24Kumamoto T, Toda S, Matoba S, Moriyama J, Hanaoka Y, Tomizawa K, et al. Short- and long-term outcomes of laparoscopic multivisceral resection for clinically suspected T4 colon cancer. World J Surg. 2017;41(8):2153-9.
-
25Nishikawa T, Nozawa H, Kawai K, Sasaki K, Otani K, Tanaka T, Hata K, Watanabe T. Short- and long-term outcomes of minimally invasive versus open multivisceral resection for locally advanced colorectal cancer. Dis Colon Rectum. 2019;62(1):40-6.
-
26Svennevig JL, Lunde OC, Holter J, Bjørgsvik D. Lymphoid infiltration and prognosis in colorectal carcinoma. Br J Cancer. 1984;49(3):375-7.
-
27Tanimoto T, Tanaka S, Haruma K, Yoshihara M, Sumii K, Kajiyama G, et al. Growth patterns in various macroscopic types of noninvasive intramucosal colorectal carcinoma with special reference to apoptosis and cell proliferation. Dis Colon Rectum.1998;41(11):1376-84.
-
28Langlois NE, Eremin O, Heys SD. Apoptosis and prognosis in cancer: rationale and relevance. J R Coll Surg Edinb. 2000;45(4):211-9.
-
29Shanmugathasan M, Jothy S. Apoptosis, anoikis and their relevance to the pathobiology of colon cancer. Pathology Int. 2000;50(4):273-9.
-
30Chan AT, Baba Y, Shima K, Nosho K, Chung DC, Hung KE, et al. Cathepsin B expression and survival in colon cancer: implications for molecular detection of neoplasia. Cancer Epidemiol Biomarkers Prev. 2010;19(11):2777-85.
-
31Hirai K, Yokoyama M, Asano G, Tanaka S. Expression of cathepsin B and cystatin C in human colorectal cancer. Hum Pathol. 1999;30(6):680-6.
-
32Nakamura M, Inufusa H, Adachi T, Aga M, Kurimoto M, Nakatani Y, et al. Involvement of galectin-3 expression in colorectal cancer progression and metastasis. Int J Oncol. 1999;15(1):143-8.
-
33Tsuboi K, Shimura T, Masuda N, Ide M, Tsutsumi S, Yamaguchi S, et al. Galectin-3 expression in colorectal cancer: relation to invasion and metastasis. Anticancer Res. 2007;27(4B):2289-96.
-
34Rudzki Z, Jothy S. CD44 and the adhesion of neoplastic cells. Mol Pathol. 1997;50(2):57-71.
-
35Ishida T. Immunohistochemical expression of the CD44 variant 6 in colorectal adenocarcinoma. Surg Today. 2000;30(1):28-32.
-
36Yamane N, Tsujitani S, Makino M, Maeta M, Kaibara N. Soluble CD44 variant 6 as a prognostic indicator in patients with colorectal cancer. Oncology.1999;56(3):232-8.
-
37Ropponen KM, Eskelinen MJ, Lipponen PK, Alhava E, Kosma VM. Expression of CD44 and variant proteins in human colorectal cancer and its relevance for prognosis. Scand J Gastroenterol. 1998;33(3):301-9.
-
38Finke LH, Terpe HJ, Zörb C, Haensch W, Schlag PM. Colorectal cancer prognosis and expression of exon-v6-containing CD44 proteins. Lancet. 1995; 345(8949):583.
-
39Bánky B, Rásó-Barnett L, Barbai T, Tímár J, Becságh P, Rásó E. Characteristics of CD44 alternative splice pattern in the course of human colorectal adenocarcinoma progression. Mol Cancer. 2012;11:83.
-
40Park S, Lee YS. Analysis of the prognostic effectiveness of a multivisceral resection for locally advanced colorectal cancer. J Korean Soc Coloproctol. 2011;27(1):21-6.
-
41Leijssen LGJ, Dinaux AM, Amri R, Kunitake H, Bordeianou LG, Berger DL. The impact of a multivisceral resection and adjuvant therapy in locally advanced colon cancer. J Gastrointest Surg. 2019;23(2):357-66.
-
42Nakafusa Y, Tanaka T, Tanaka M, Kitajima Y, Sato S, Miyazaki K. Comparison of multivisceral resection and standard operation for locally advanced colorectal cancer: analysis of prognostic factors for short-term and long-term outcome. Dis Colon Rectum. 2004;47(12):2055-63.
Datas de Publicação
-
Publicação nesta coleção
15 Ago 2019 -
Data do Fascículo
2019
Histórico
-
Recebido
30 Dez 2018 -
Aceito
15 Abr 2019