RESUMO
Objetivo:
avaliar os resultados de longo prazo da correção de fissuras anais crônicas em pacientes sem hipertonia anal usando a técnica de anoplastia com o plicoma sentinela.
Métodos:
estudo prospectivo de pacientes com fissura anal crônica refratários ao tratamento conservador e sem hipertonia anal, submetidos à operação de anoplastia com utilização do plicoma anal para cobrir a área cruenta. Foi confirmada a ausência de hipertonia anal através do toque retal e da eletromanometria. Foi aplicado um questionário de dor visual e o escore de incontinência fecal da Cleveland Clinic, antes e após a cirurgia.
Resultados:
quinze pacientes com fissura anal crônica foram acompanhados por um período médio de 29 meses (12 a 56). A média de idade foi 41 anos (29 a 69) e a duração dos sintomas variou entre seis meses e cinco anos. A cicatrização ocorreu entre três e seis semanas para 13 pacientes (86,7%). Os outros dois pacientes foram submetidos a desbridamento e nova anoplastia, com sucesso. Em nenhum paciente ocorreu necrose do plicoma ou estenose anal. O escore de incontinência anal não se alterou após o procedimento e todos os pacientes referiram melhora da dor. Após 12 meses de seguimento, nenhum paciente apresentou recorrência ou incontinência anal e 93,3% (14/15) dos pacientes responderam estar muito satisfeitos.
Conclusão:
fissurectomia e anoplastia com o uso do plicoma sentinela é uma técnica segura que resulta em melhora da dor sem alterações da continência fecal e com altas taxas de satisfação.
Descritores:
Fissura Anal/terapia; Doenças Retais; Qualidade de Vida; Canal Anal; Retalhos Cirúrgicos
ABSTRACT
Objective:
to evaluate the long-term results of the correction of chronic anal fissures (CAF) in patients without anal hypertonia using the technique of anoplasty with skin tag flap.
Methods:
we conducted a prospective study of CAF patients refractory to conservative treatment without anal hypertonia, subjected to anoplasty with the use of anal plicoma to cover the bloody area. We confirmed the absence of anal hypertonia through rectal exam and electromanometry. We applied a visual pain questionnaire and the Cleveland Clinic fecal incontinence score before and after surgery.
Results:
we followed 15 patients with chronic anal fissure for a mean period of 29 months (12-56). The mean age was 41 years (29-69) and the duration of symptoms ranged from six months to five years. Healing occurred between three and six weeks for 13 patients (86.7%). The other two patients underwent debridement and new anoplasty successfully. No plicoma necrosis or anal stenosis occurred in any patient. The anal incontinence score did not change after the procedure, and all patients reported reduced pain. After 12 months of follow-up, none of the patients presented recurrence or anal incontinence, and 93.3% (14/15) of the patients were very satisfied.
Conclusion:
fissurectomy and anoplasty with the use of sentinel plie is a safe technique that results in improvement in pain without change of fecal continence and with high satisfaction rates.
Keywords:
Fissure in Ano/therapy; Rectal Diseases; Quality of Life; Anal Canal; Surgical Flaps
INTRODUÇÃO
Fissura anal é uma afecção extremamente dolorosa que tem como primeira linha de tratamento agentes farmacológicos que causam relaxamento muscular e melhora na microcirculação local11 Brugman T, Bruyninx L, Jaquet NJ. Fissure-in-ano, to divide or not to divide? Acta Chir Belg. 1999;99(5):215-20.. O tratamento pela esfincterotomia química é método simples, com índices de cicatrização da ordem de 30% a 96%22 Utzig MJ, Kroesen AJ, Buhr HJ. Concepts in pathogenesis and treatment of chronic anal fissure--a review of the literature. Am J Gastroenterol. 2003;98(5):968-74.. Nos casos de insucesso, técnica cirúrgica "padrão ouro" é a esfincterotomia anal interna lateral (EIL), que resulta em cicatrização em 90% a 100% dos casos. Apesar destes altos índices de sucesso, distúrbios de continência têm sido reportados em até 43% dos casos33 Nyam DC, Pemberton JH. Long-term results of lateral internal sphincterotomy in patients with chronic anal fissure with particular reference to incidence of fecal incontinence. Dis Colon Rectum. 1999;42(10):1306-10.
4 Lindsey I, Jones OM, Cunningham C, Mortensen NJ. Chronic anal fissure. Br J Surg. 2004;91(3):270-9.
5 Ortiz H, Marzo J, Armendariz P, De Miguel M. Quality of life assessment in patients with chronic anal fissure after lateral internal sphincterotomy. Br J Surg. 2005;92(7):881-5.-66 Casillas S, Hull TL, Zutshi M, Trzcinski R, Bast JF, Xu M. Incontinence after a lateral internal sphincterotomy: are we underestimating it? Dis Colon Rectum. 2005;48(6):1193-9.. Revisão sistemática elaborada pela Cochrane e publicada por Nelson, em 2005, de estudos randomizados que avaliaram a incontinência fecal após a esfincterotomia, revelou risco médio de 10%77 Nelson R. Operative procedure for Fissure in Ano. Cochrane Database Syst Rev 2005; Apr 18:CD002199..
A presença de incontinência fecal pós-esfincterotomia pode ser permanente ou persistir por longos períodos, produzindo piora da qualidade de vida, independente da idade ou sexo; por este motivo, uma série de procedimentos com preservação dos esfíncteres anais tem sido tentada em portadores de fissura anal refratária.
As principais técnicas de preservação da continência incluem a fissurectomia isolada ou associada à drogas que relaxam o esfíncter anal (dinitrato de isossorbida tópico ou diltiazen) ou às plásticas anais (anoplastias) que consistem em levar uma pele normal e bem vascularizada para cobrir o leito cruento da fissura. Nas anoplastias, não se manipulam os esfíncteres anais, sendo o risco de incontinência fecal muito baixo ou inexistente88 Hancke E, Rikas E, Suchan K, Völke K. Dermal flap coverage for chronic anal fissure: lower incidence of anal incontinence compared to lateral internal sphincterotomy after long-term follow-up. Dis Colon Rectum. 2010;53(11):1563-8.. São indicadas nos casos de fissura anal não associadas à hipertonia do esfíncter anal interno (EIA) e resistentes ao tratamento medicamentoso. A ausência de hipertonia em portadores de fissura anal crônica (FAC) é mais frequente em idosos, mulheres, nas fissuras de localização anterior, no pós-parto ou após cirurgias anorretais99 Lunniss PJ, Gladman MA, Hetzer FH, Williams NS, Scott SM. Risk factors in acquired faecal incontinence. J R Soc Med. 2004;97(3):111-6.
10 Ryhammer AM, Laurberg S, Sørensen FH. Effects of age on anal function in normal women. Int J Colorectal Dis. 1997;12(4):225-9.
11 Corby H, Donnelly VS, O’Herlihy C, O’Connell PR. Anal canal pressures are low in women with postpartum anal fissure. Br J Surg. 1997;84(1):86-8.-1212 Farouk R. Sphincter-preserving therapy for treating a chronic anal fissure: long-term outcomes. Ann Coloproctol. 2014;30(3):132-4..
No presente estudo, descrevemos uma técnica de anoplastia com utilização do plicoma anal para o tratamento da fissura anal crônica e avaliamos o resultado de 15 pacientes submetidos a tratamento cirúrgico.
MÉTODOS
Estudo prospectivo de pacientes com FAC e sinais de cronicidade (plicoma sentinela, úlcera anal e papila hipertrófica), refratários ao tratamento conservador e sem hipertonia anal, submetidos à operação de anoplastia com utilização do plicoma anal para cobrir a área cruenta, no período de março de 2008 a julho de 2014, no Hospital de Clínicas da Faculdade de Medicina da Universidade de São Paulo (HC/FM-USP). Termo de consentimento livre e esclarecido foi obtido antes da cirurgia de todos pacientes.
Avaliação manométrica foi realizada no pré-operatório utilizando aparelho ALACER biomédica® e um cateter de oito canais radiais preenchidos por água. O manômetro é hidrostático de pressão, transformando a pressão da água em valores milimétricos de mercúrio (mmHg). Os pacientes eram posicionados em decúbito lateral esquerdo, com os membros inferiores semifletidos e com a cabeça apoiada em travesseiro. Realizada a introdução do cateter até 6cm da borda anal e, a seguir, o cateter foi gradualmente tracionado em direção caudal a cada 1cm, de maneira estacionária (técnica estacionária), para a demonstração das pressões de repouso e de contração voluntária.
Treze pacientes apresentavam fissura anal com localização posterior e foram submetidos à cirurgia em posição de litotomia, e os dois portadores de fissura anterior na posição de canivete (jackknife position), sempre sob anestesia geral.
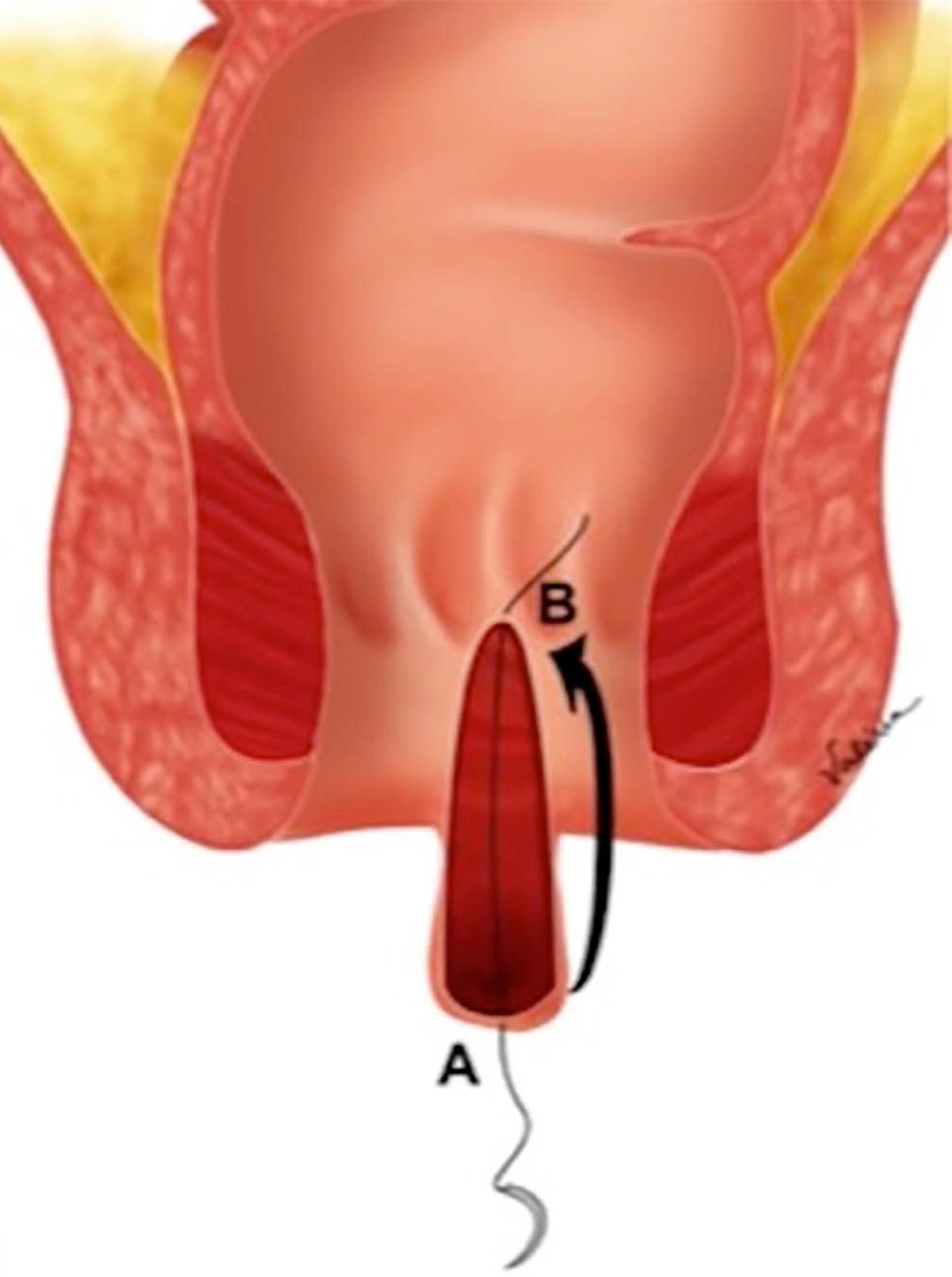
Os pacientes realizaram lavagem retal com 500ml de solução glicerinada, antes da operação. Na indução anestésica, receberam metronidazol na dose 500mg por via intravenosa. Após o posicionamento do paciente, era realizado toque digital e anuscopia para confirmação da FAC e afastar lesões associadas. Em seguida, o afastador de Faensler era introduzido no canal anal, expondo a lesão fissuroide e a papila hipertrófica. Com um bisturi lâmina 11 era realizada uma incisão na face interna do plicoma e, em seguida, completava-se a fissurectomia e retirada da papila hipertrófica (Figuras 1 e 2). O tecido de granulação na base da fissura era curetado até ocorrer pequeno sangramento e expor, de modo claro, as fibras do músculo esfíncter interno. O triângulo de pele, remanescente do plicoma anal residual com boa vascularização era colocado sobre a área cruenta, para cobrir o defeito (Figura 3). O flap cutâneo sem tensão é então suturado no vértice do triângulo com fio vycril 3-0 para fixação do retalho e, em seguida, as bordas laterais eram fechadas com suturas contínuas, com o mesmo fio (Figura 4). Ao término da operação, era realizada aplicação, no esfíncter anal, de 8ml de ropivacaína, 2ml em cada quadrante. Todos os procedimentos foram realizados pelo mesmo cirurgião.
Colocação do afastador de Faensler, ligadura do pedículo vascular e incisão de forma triangular envolvendo o lado interno do plicoma sentinela, a fissura anal e a papila hipertrófica.
Sutura do vértice do triângulo usando a pele remanescente do plicoma sentinela, usando fio absorvível (poliglactina 3-0, Ethicon).
No pós-operatório, realizava-se suplementação de fibras, orientava-se a ingestão de líquidos e, os pacientes que não apresentassem evacuação em 48 horas, faziam uso oral de laxante osmótico (lactulose ou Macrogol 3350). Analgesia era feita com cetoprofeno 200mg por dia, dividido em duas tomadas e paracetamol 750mg três vezes ao dia. O metronidazol 400mg em três tomadas diárias era mantido por sete dias, assim como, boa higienização anal com água.
Retornos ambulatoriais eram realizados com sete dias, com três semanas, seis semanas, três e 12 meses, e, a partir desta data, sempre que necessário. Os pacientes receberam alta hospitalar em 24 a 48 horas, geralmente após apresentar exoneração intestinal. A avaliação do grau de incontinência foi realizada antes da operação e três meses após, utilizando o escore da Cleveland Clinic Florida (CCF-FI)1313 Jorge JM, Wexner SD. Etiology and management of fecal incontinence. Dis Colon Rectum. 1993;36(1):77-97..
A intensidade da dor foi avaliada antes da operação e no momento da alta hospitalar utilizando a escala visual analógica (VAS)1414 Gift AG. Visual analogue scales: measurement of subjective phenomena. Nurs Res. 1989;38(5):286-8.. O grau de satisfação com o procedimento foi realizado após três meses de pós-operatório, sendo classificado em quatro graus (satisfeito, inalterado, pouco satisfeito ou insatisfeito).
Todas as análises estatísticas foram realizadas utilizando o software Program R versão 3.2.1 para Windows. Os dados e as variáveis analisadas, tais como incontinência fecal e a presença de dor no pré e no pós-operatório, foram calculadas com o teste Mann-Whitney pareado (ou Wilcoxon signed-rank). As diferenças entre as variáveis numéricas foram consideradas significantes quando valor de p era menor do que 0,05 (p<0,05).
O trabalho foi aprovado previamente pelo Comitê de Ética da Instituição, tendo o parecer nº 3.159.201.
RESULTADOS
Quinze pacientes (10 mulheres e 5 homens) portadores de fissura anal crônica e não responsivos ao tratamento medicamentoso foram submetidos à anoplastia, no período de março de 2008 a julho de 2014. Características clínicas e demográficas estão apresentadas na tabela 1. Duas fissuras estavam localizadas na parede e 13, na posterior. Todos os pacientes apresentavam sintomas de dor anal e sangramento relacionados as evacuações, e não se queixavam de incontinência fecal. A média de idade foi de 41 anos (29 a 69) e a duração dos sintomas variou de seis meses a cinco anos. O tempo cirúrgico variou de 19 a 35 minutos, sendo a média de 25 minutos. A escala visual analógica de dor no pré-operatório foi de 5,2 (3 a 8) e no pós-operatório, de 2,3 (1 a 4) (p=0,001). O tempo de hospitalização foi de um dia em sete pacientes e de dois dias em oito pacientes. O tempo médio de seguimento foi de 29 meses, variando de 12 a 56 meses.
Com relação à escala visual analógica de dor (VAS), houve diferença estatística entre o pré e o pós-operatório (p=0,001) e, com relação à incontinência fecal, não foi observado diferença entre o pré e o pós-operatório (p=0,174).
A cicatrização completa da fissura ocorreu no Primeiro, aumentar os espaços. E, o texto correto é: período de três a seis semanas e foi observado em 86,7% (13/15) dos pacientes. Os dois pacientes em que não ocorreu cicatrização foram submetidos a nova intervenção: um à anoplastia pela técnica de Musiari e o outro ao desbridamento cirúrgico e utilização pomada de diltiazen 2% por 12 semanas, com sucesso. Não ocorreram casos de estenose ou necrose do flap. O escore de incontinência no pré-operatório, de acordo com a classificação da CCF-FI, era 2,2 e, três meses de pós-operatório. foi 2,0, sem diferença estatística (p=0,174). Após 12 meses de seguimento, 93% (14/15) dos pacientes estavam satisfeitos com o procedimento.
DISCUSSÃO
A fissura anal incide igualmente em ambos os sexos, e é responsável por aproximadamente 10% dos atendimentos em consultórios médicos especializados1515 Lund JN, Scholefield JH. Aetiology and treatment of anal fissure. Br J Surg. 1996;83(10):1335-44.,1616 McCallion K, Gardiner KR. Progress in the understanding and treatment of chronic anal fissure. Postgrad Med J. 2001;77(914):753-8.. A fissura anal crônica pode ser definida como a presença de sintomas (dor, sangramento, prurido, etc) por mais de oito semanas (classificação cronológica), ou pela presença da tríade característica representada por plicoma sentinela, fissura anal e papila hipertrófica, que é sinal inequívoco de cronicidade (classificação anatômica/morfológica).
O tratamento clássico da fissura anal crônica é a esfincterotomia anal, que foi descrita em 1835 por Brodie e persiste até os dias de hoje como o "padrão ouro", apesar de ter sofrido algumas modificações técnicas. A EIL foi advogada por Eisenhamer, em 1951, e tem sido a técnica mais utilizada, sendo indicada nos casos de fissura anal não responsiva aos tratamentos médicos conservadores, nos casos recidivantes e para os portadores da tríade clássica da fissura, com a presença de grandes plicomas1717 Eisenhammer S. The surgical correction of chronic internal anal (sphincteric) contracture. S Afr Med J. 1951;25(28):486-8.,1818 Sobrado CW, Sokol S. Esfincterotomia interna lateral subcutânea em unidade ambulatorial para o tratamento da fissura anal. Análise de 265 doentes. Rev Bras Colo-Proct. 1994;14(4):235-9.. A EIL resulta em sucesso de 90% a 100%, com alto grau de satisfação do paciente, porém, como inconvenientes apresenta recorrência em 3% a 8% dos casos, incontinência para fezes da ordem de 2% a 23% e para flatos, podendo atingir 46%1515 Lund JN, Scholefield JH. Aetiology and treatment of anal fissure. Br J Surg. 1996;83(10):1335-44.,1919 Brown SR, Taylor A, Adam IJ, Shorthouse AJ. The management of persistent and recurrent chronic anal fissures. Colorectal Dis. 2002;4(4):226-32.
20 Argov S, Levandovsky O. Open lateral sphincterotomy is still best treatment for chronic anal fissure. Am J Surg. 2000;179(3):201-2.-2121 Garcia-Aguilar J, Belmonte C, Wong WD, Lowry AC, Madoff RD. Open vs closed sphincterotomy for chronic anal fissure: long-term results. Dis Colon Rectum. 1996;39(4):440-3..
A alteração da continência fecal no pós-operatório causa um forte impacto negativo na qualidade de vida, uma vez que o paciente aceita melhor a recorrência do que a incontinência fecal. Corroborando com esta informação, Garcia-Aguilar et al. relataram que, após cirurgia para correção de fistula anal, a recidiva era bem melhor tolerada do que a perda fecal involuntária2222 Garcia-Aguilar J, Davey CS, Le CT, Lowry AC, Rothenberger DA. Patient satisfaction after surgical treatment for fistula-in-ano. Dis Colon Rectum. 2000;43(9):1206-12..
A técnica de sliding skin graft ganhou grande divulgação com trabalho publicado em 1970, por Samson & Stewart, que relataram experiência em 2.072 portadores de fissura anal, com excelentes resultados, sendo que apenas dez pacientes necessitaram de nova internação para tratamento complementar2323 Samson RB, Stewart WR. Sliding skin grafts in the treatment of anal fissures. Dis Colon Rectum. 1970;13(5):372-5.. Em seguida, inúmeras técnicas de avanço de retalhos cutâneos e mucosos associados ou não à esfinterotomia foram descritos para o tratamento da fissura anal crônica e da estenose anal2424 Hudson AT. S-plasty repair of Whitehead deformity of the anus. Dis Colon Rectum. 1967;10(1):57-60.
25 Gingold BS, Arvanitis M. Y-V anoplasty for treatment of anal stricture. Surg Gynecol Obstet. 1986;162(3):241-2.-2626 Christensen MA, Pitsch RM Jr, Cali RL, Blatchford GJ, Thorson AG. “House” advancement pedicle flap for anal stenosis. Dis Colon Rectum. 1992;35(2):201-3..
A utilização das anoplastias após a ressecção da fissura anal tem como racional a utilização de um tecido presente na região anal, bem vascularizado, que é deslizado para cobrir uma área isquêmica (fissura anal). Estes retalhos de avanço têm como inconvenientes a presença de infecções locais, dor no pós-operatório, deiscência da linha de sutura devido à excessiva tensão, grandes cicatrizes com aspecto cosmético pobre, entre outros2727 Habr-Gama A, Sobrado CW, de Araujo SE, Nahas CS, Birbojm I, Nahas CS, et al. Surgical treatment of anal stenosis: assessment of 77 anoplasties. Clinics (Sao Paulo). 2005;60(1):17-20.. As anoplastias têm sido indicadas principalmente nos pacientes portadores de pressão de repouso normal ou baixa, mas quando observa-se hipertonia do EIA, geralmente associam-se outros procedimentos terapêuticos, tais como infiltração de toxina botulínica ou esfincterotomia interna. Nenhum dos pacientes incluídos em nosso estudo apresentava hipertonia ao exame digital e a pressão de repouso na manometria era inferior a 70mmHg. Bove et al. observaram que 52,1% de 73 pacientes com fissura anal crônica, apresentavam pressão anal de repouso normal2828 Bove A, Balzano A, Perrotti P, Antropoli C, Lombardi G, Pucciani F. Different anal pressure profiles in patients with anal fissure. Tech Coloproctol. 2004;8(3):151-6.. Tal fato tem estimulado alguns cirurgiões a realizarem de rotina fissurectomia e anoplastia, sem a divisão do esfíncter anal, especialmente nos casos de maior risco para incontinência fecal. Giordano et al., em estudo prospectivo com 51 pacientes portadores de fissura anal crônica, relataram bons resultados com flap cutâneo e concluíram que este método deve ser considerado como primeira opção terapêutica2929 Giordano P, Gravante G, Grondona P, Ruggiero B, Porrett T, Lunniss PJ. Simple cutaneous advancement flap anoplasty for resistant chronic anal fissure: a prospective study. World J Surg. 2009;33(5):1058-63.. Mais recentemente, foi publicado um artigo de revisão sistemática e meta-análise comparando o avanço de retalho versus esfincterotomia interna lateral em portadores de FAC que revelou que o grupo submetido à anoplastia apresentou menos incontinência anal (p=0,002)3030 Sahebally SM, Walsh SR, Mahmood W, Aherne TM, Joyce MR. Anal advancement flap versus lateral internal sphincterotomy for chronic anal fissure- a systematic review and meta-analysis. Int J Surg. 2018;49:16-21..
Nossa experiência com a utilização de plicoma sentinela para cobrir áreas cruentas na região anal começou há três décadas e, em 1997, publicamos a experiência com 322 pacientes submetidos à hemorroidectomia, em que foi utilizada a face externa do plicoma para cobrir as áreas cruentas com o objetivo de diminuir a tensão sobre as suturas e reduzir o risco de estenose3131 Borba MR, Sobrado CW, Sokol S. Hemorroidectomia pela técnica fechada (Técnica de Sokol): análise de 322 doentes. Rev Bras Colo-Proct. 1997;17(2):98-100.. Devido aos bons resultados observados com esta simples técnica, começamos a utilizar a parte externa do plicoma para preencher a área cruenta pós-fissurectomia, nos portadores de fissura anal com sua tríade e sem hipertonia anal. A utilização do plicoma com bom suprimento sanguíneo para cobrir a área isquêmica da fissurectomia tem como vantagem um pós-operatório pouco doloroso, pois não está associado à incisões no anoderma, reduz o tempo de cicatrização, melhora o aspecto estético, e evita estenose anal.
Em 13 (86,7%) dos nossos 15 pacientes, a cicatrização ocorreu no período de três a seis semanas, não tendo sido observado distúrbios da continência ou necrose do flap. Importante ressaltar que a melhora sintomática já pode ser observada após sete a dez dias de pós-operatório, antes da completa cicatrização da ferida. O procedimento é rápido, tem excelente resultado estético e é pouco doloroso. No seguimento pós-operatório, a dieta rica em fibras, ingestão hídrica adequada e higienização anal cuidadosa são aspectos importantes. Após seguimento médio de 29 meses, não foram observadas recorrência da fissura anal que necessitassem intervenção cirúrgica, assim como, relatos de deterioração da continência anal.
Com base na análise do resultado nestes 15 pacientes, podemos concluir que os portadores de fissura anal crônica com tríade fissurária que não respondem ao tratamento conservador e que não possuam hipertonia anal, podem ser tratados com retalho de avanço composto pelo plicoma anal, com bons resultados. A realização de anoplastia utilizando o plicoma anal é técnica simples, pouco dolorosa, não ocasiona distúrbio da continência fecal, e apresenta altos índices de cicatrização e satisfação em longo prazo.
-
Fonte de financiamento: nenhuma.
REFERÊNCIAS
-
1Brugman T, Bruyninx L, Jaquet NJ. Fissure-in-ano, to divide or not to divide? Acta Chir Belg. 1999;99(5):215-20.
-
2Utzig MJ, Kroesen AJ, Buhr HJ. Concepts in pathogenesis and treatment of chronic anal fissure--a review of the literature. Am J Gastroenterol. 2003;98(5):968-74.
-
3Nyam DC, Pemberton JH. Long-term results of lateral internal sphincterotomy in patients with chronic anal fissure with particular reference to incidence of fecal incontinence. Dis Colon Rectum. 1999;42(10):1306-10.
-
4Lindsey I, Jones OM, Cunningham C, Mortensen NJ. Chronic anal fissure. Br J Surg. 2004;91(3):270-9.
-
5Ortiz H, Marzo J, Armendariz P, De Miguel M. Quality of life assessment in patients with chronic anal fissure after lateral internal sphincterotomy. Br J Surg. 2005;92(7):881-5.
-
6Casillas S, Hull TL, Zutshi M, Trzcinski R, Bast JF, Xu M. Incontinence after a lateral internal sphincterotomy: are we underestimating it? Dis Colon Rectum. 2005;48(6):1193-9.
-
7Nelson R. Operative procedure for Fissure in Ano. Cochrane Database Syst Rev 2005; Apr 18:CD002199.
-
8Hancke E, Rikas E, Suchan K, Völke K. Dermal flap coverage for chronic anal fissure: lower incidence of anal incontinence compared to lateral internal sphincterotomy after long-term follow-up. Dis Colon Rectum. 2010;53(11):1563-8.
-
9Lunniss PJ, Gladman MA, Hetzer FH, Williams NS, Scott SM. Risk factors in acquired faecal incontinence. J R Soc Med. 2004;97(3):111-6.
-
10Ryhammer AM, Laurberg S, Sørensen FH. Effects of age on anal function in normal women. Int J Colorectal Dis. 1997;12(4):225-9.
-
11Corby H, Donnelly VS, O’Herlihy C, O’Connell PR. Anal canal pressures are low in women with postpartum anal fissure. Br J Surg. 1997;84(1):86-8.
-
12Farouk R. Sphincter-preserving therapy for treating a chronic anal fissure: long-term outcomes. Ann Coloproctol. 2014;30(3):132-4.
-
13Jorge JM, Wexner SD. Etiology and management of fecal incontinence. Dis Colon Rectum. 1993;36(1):77-97.
-
14Gift AG. Visual analogue scales: measurement of subjective phenomena. Nurs Res. 1989;38(5):286-8.
-
15Lund JN, Scholefield JH. Aetiology and treatment of anal fissure. Br J Surg. 1996;83(10):1335-44.
-
16McCallion K, Gardiner KR. Progress in the understanding and treatment of chronic anal fissure. Postgrad Med J. 2001;77(914):753-8.
-
17Eisenhammer S. The surgical correction of chronic internal anal (sphincteric) contracture. S Afr Med J. 1951;25(28):486-8.
-
18Sobrado CW, Sokol S. Esfincterotomia interna lateral subcutânea em unidade ambulatorial para o tratamento da fissura anal. Análise de 265 doentes. Rev Bras Colo-Proct. 1994;14(4):235-9.
-
19Brown SR, Taylor A, Adam IJ, Shorthouse AJ. The management of persistent and recurrent chronic anal fissures. Colorectal Dis. 2002;4(4):226-32.
-
20Argov S, Levandovsky O. Open lateral sphincterotomy is still best treatment for chronic anal fissure. Am J Surg. 2000;179(3):201-2.
-
21Garcia-Aguilar J, Belmonte C, Wong WD, Lowry AC, Madoff RD. Open vs closed sphincterotomy for chronic anal fissure: long-term results. Dis Colon Rectum. 1996;39(4):440-3.
-
22Garcia-Aguilar J, Davey CS, Le CT, Lowry AC, Rothenberger DA. Patient satisfaction after surgical treatment for fistula-in-ano. Dis Colon Rectum. 2000;43(9):1206-12.
-
23Samson RB, Stewart WR. Sliding skin grafts in the treatment of anal fissures. Dis Colon Rectum. 1970;13(5):372-5.
-
24Hudson AT. S-plasty repair of Whitehead deformity of the anus. Dis Colon Rectum. 1967;10(1):57-60.
-
25Gingold BS, Arvanitis M. Y-V anoplasty for treatment of anal stricture. Surg Gynecol Obstet. 1986;162(3):241-2.
-
26Christensen MA, Pitsch RM Jr, Cali RL, Blatchford GJ, Thorson AG. “House” advancement pedicle flap for anal stenosis. Dis Colon Rectum. 1992;35(2):201-3.
-
27Habr-Gama A, Sobrado CW, de Araujo SE, Nahas CS, Birbojm I, Nahas CS, et al. Surgical treatment of anal stenosis: assessment of 77 anoplasties. Clinics (Sao Paulo). 2005;60(1):17-20.
-
28Bove A, Balzano A, Perrotti P, Antropoli C, Lombardi G, Pucciani F. Different anal pressure profiles in patients with anal fissure. Tech Coloproctol. 2004;8(3):151-6.
-
29Giordano P, Gravante G, Grondona P, Ruggiero B, Porrett T, Lunniss PJ. Simple cutaneous advancement flap anoplasty for resistant chronic anal fissure: a prospective study. World J Surg. 2009;33(5):1058-63.
-
30Sahebally SM, Walsh SR, Mahmood W, Aherne TM, Joyce MR. Anal advancement flap versus lateral internal sphincterotomy for chronic anal fissure- a systematic review and meta-analysis. Int J Surg. 2018;49:16-21.
-
31Borba MR, Sobrado CW, Sokol S. Hemorroidectomia pela técnica fechada (Técnica de Sokol): análise de 322 doentes. Rev Bras Colo-Proct. 1997;17(2):98-100.
Datas de Publicação
-
Publicação nesta coleção
15 Ago 2019 -
Data do Fascículo
2019
Histórico
-
Recebido
17 Mar 2019 -
Aceito
07 Maio 2019