III CONSENSO BRASILEIRO NO MANEJO DA ASMA
Capítulo II Diagnóstico e classificação da gravidade
O diagnóstico da asma deve ser baseado em condições clínicas e funcionais e na avaliação da alergia(1-4).
1. DIAGNÓSTICO CLÍNICO
São indicativos de asma:
um ou mais dos seguintes sintomas: dispnéia, tosse crônica, sibilância, aperto no peito ou desconforto torácico, particularmente à noite ou nas primeiras horas da manhã
sintomas episódicos
melhora espontânea ou pelo uso de medicações específicas para asma (broncodilatadores, antiinflamatórios esteróides)
diagnósticos alternativos excluídos
Perguntas que devem ser formuladas aos pacientes (ou pais) para se estabelecer o diagnóstico clínico de asma:
tem ou teve episódios recorrentes de falta de ar (dispnéia)?
tem ou teve crises ou episódios recorrentes de chiado no peito (sibilância)?
tem tosse persistente, particularmente à noite ou ao acordar?
acorda por tosse ou falta de ar?
tem tosse, sibilância ou aperto no peito após atividade física?
apresenta tosse, sibilância ou aperto no peito após exposição a alérgenos como mofo, poeira domiciliar e animais ou a irritantes como fumaça de cigarro e perfumes ou após resfriados ou alterações emocionais como riso ou choro?
usa alguma medicação quando os sintomas ocorrem? com que freqüência?
há alívio dos sintomas após o uso de medicação?
2. DIAGNÓSTICO FUNCIONAL
2.1. EPIROSMETRIA
São indicativos de asma(1,2,5,6):
obstrução das vias aéreas caracterizada por redução do VEF1 (inferior a 80% do previsto) e da relação VEF1/CVF (inferior a 75 em adultos e a 86 em crianças)
obstrução ao fluxo aéreo que desaparece ou melhora significativamente após uso de broncodilatador (aumento do VEF1 de 7% em relação ao valor previsto e 200ml em valor absoluto, após inalação de b2 de curta duração); limitação ao fluxo aéreo sem resposta ao broncodilatador em teste isolado não deve ser interpretado como obstrução irreversível das vias aéreas
aumentos espontâneos do VEF1 no decorrer do tempo ou após uso de corticosteróides (30 a 40mg/dia VO, por duas semanas) de 20%, excedendo 250ml
2.2. PICO DE FLUXO EXPIRATÓRIO (PFE)
A variação diurna exagerada do PFE pode ser utilizada para documentar a obstrução variável do fluxo aéreo.
São indicativos de asma(4,7):
diferença percentual média entre a maior de três medidas de PEF efetuadas pela manhã e à noite com amplitude superior a 20% em um período de duas a três semanas
aumento de 20% nos adultos e de 30% nas crianças no PFE, 15 minutos após uso de b2 de curta duração(8)
2.3. TESTES ADICIONAIS
Em indivíduos sintomáticos com espirometria normal e ausência de reversibilidade demonstrável ao uso de broncodilatador, o diagnóstico pode ser confirmado pela demonstração de hiper-responsividade das vias aéreas:
teste de broncoprovocação com agentes broncoconstritores (metacolina, histamina, carbacol) com alta sensibilidade e alto valor preditivo negativo(9,10)
teste de broncoprovocação por exercício demonstrando queda do VEF1 acima de 10% a 15%(10,11).
3. DIAGNÓSTICO DA ALERGIA
A anamnese cuidadosa é importante para a identificação de prováveis alérgenos, podendo ser confirmados por provas in vivo (provas cutâneas) ou in vitro (determinação de concentração sanguínea de IgE específica):
testes cutâneos devem ser realizados utilizando-se extratos biologicamente padronizados; a técnica mais utilizada é a de puntura. Em nosso meio predominam os antígenos inaláveis, sendo os mais freqüentes os ácaros das espécies Dermatophagoides pteronyssinus e Blomia tropicalis.
outros alérgenos inaláveis (pólen, baratas, epitélio de gatos e cães) têm menos importância. Alimentos raramente induzem asma.
a determinação de IgE sérica específica confirma e complementa os resultados dos testes cutâneos, fornecendo dados quantitativos, mas, por ser mais onerosa, não tem sido recomendada rotineiramente(12).
4. DIAGNÓSTICO DIFERENCIAL
Algumas condições são específicas das diferentes faixas etárias. O Quadro 1 resume as que mais freqüentemente podem ser confundidas com asma e que devem ser consideradas no diagnóstico diferencial.
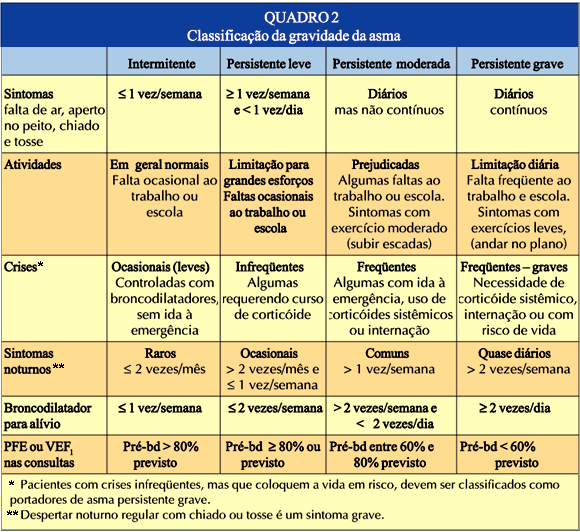
5. CLASSIFICAÇÃO DA GRAVIDADE
A asma pode ser classificada quanto à gravidade em intermitente e persistente leve, moderada e grave.
Estima-se que 60% dos casos de asma sejam intermitentes ou persistentes leves, 25% a 30% moderados e 5% a 10% graves. Os asmáticos graves são a minoria, mas representam a parcela maior em utilização de recursos.
A avaliação usual da gravidade da asma pode ser feita pela análise da freqüência e intensidade dos sintomas e pela função pulmonar. A tolerância ao exercício, a medicação necessária para estabilização dos sintomas, o número de visitas ao consultório e ao pronto-socorro, o número anual de cursos de corticosteróide sistêmico, o número de hospitalizações por asma e a necessidade de ventilação mecânica são aspectos também utilizados para classificar a gravidade de cada caso(13).
No Quadro 2 são apresentados os principais parâmetros para classificação da gravidade da asma.
5. REFERÊNCIAS
1. NAEP Expert Panel Report II. Guidelines for the diagnosis and management of asthma. NHLBI Info Center, Bethesda, Maryland, 1997.
2. Siersted HC, Mostgaard G, Hyldebrandt N, Hansen HS, Boldsen J, Oxhoj H. Interrelationship between diagnosed asthma, asthma like symptoms, and abnormal airway behavior in adolescence: the Odense Schoolchild Study. Thorax 1996; 51:503-9.
3. Sociedade Brasileira de Pneumologia e Tisiologia. II Consenso brasileiro no manejo da asma. J Pneumol 1998;4:173-276.
4. The Canadian Asthma Consensus Group (eds). Canadian asthma consensus report. CMAJ 1999;161:S1-62.
5. American Thoracic Society. Lung function testing: selection of reference values and interpretative strategies. Am Rev Respir Dis 1991; 144:1202-18.
6. Sociedade Brasileira de Pneumologia e Tisiologia. I Consenso brasileiro sobre espirometria. J Pneumol 1996;22:105-64.
7. Quanjer PH, Lebowitz MD, Gregg I, Miller MR, Pedersen OF. Peak expiratory flow: conclusions and recommendations of a Working Party of the European Respiratory Society. Eur Respir J 1997;10(Suppl 24):2-8.
8. Gibson PG, Wlodarczyk J, Hensley MJ, Murree-Allen K, Olson LG, Saltos N. Using quality-control analysis of peak expiratory flow recordings to guide therapy for asthma. Ann Intern Med 1995;123:488-92.
9. Cockcroft DW, Killian DN, Mellon JJA, Hargreave FE. Bronchial reactivity to inhaled histamine: a method and clinical survey. Clin Allergy 1997;7:235-43.
10. Sterk PJ, Fabbri LM, Quanjer PH, Cockcroft DW, O'Byrne PM, Anderson SD, et al. Airway responsiveness. Standardized challenge testing with pharmacological, physical and sensitizing stimuli in adults. Eur Respir J 1993;6(Suppl 16):53-83.
11. Kumar A, Busse WW. Recognizing and controlling exercise-induced asthma. J Respir Dis 1995;16:1087-96.
12. Busse WW, Lemanske RF. Asthma. N Engl J Med 2001;344:350-62.
13. Cockcroft DW, Swystum VA. Asthma control versus asthma severity. J Allergy Clin Immunol 1996;98:1016-8.
Datas de Publicação
-
Publicação nesta coleção
03 Abr 2003 -
Data do Fascículo
Jun 2002