Resumos
Introdução:
A doença do refluxo gastroesofágico é condição altamente prevalente no mundo ocidental, porém, em menos da metade dos pacientes há alguma alteração endoscópica, indicando que a endoscopia convencional não é o procedimento ideal para o diagnóstico da doença do refluxo gastroesofágico. A endoscopia com aparelhos de alta definição associado ao dispositivo "narrow band imaging" tem demonstrado aplicação na diferenciação de lesões benignas das malignas e a possibilidade de direcionar as biópsias, permitindo diagnóstico e tratamento especialmente nos casos de câncer precoce.
Método:
Esta revisão descreve os princípios ópticos e sua influência na obtenção de imagens de vasos na mucosa, através da "narrow band imaging". Foram utilizados os descritores para pesquisa no PubMed e as publicações analisadas em diversos aspectos com destaque para o "narrow band imaging", seus fundamentos, aplicações e limitações.
Conclusão:
O significado do "narrow band imaging" no diagnóstico endoscópico da doença do refluxo gastroesofágico será definido por estudos em larga escala, com categorias diferentes de pacientes, incluindo avaliação de sintomas e resposta ao tratamento.
Doença do refluxo gastroesofágico; Esôfago de Barrett; Narrow band imaging; Endoscopia de alta definição
Introduction:
The gastroesophageal reflux disease is a common condition in the western world but less than half of patients present endoscopic abnormalities, making a standard procedure unsuitable for diagnosis. High definition endoscopy coupled with narrow band imaging has shown potential for differentiation of lesions and possible biopsy, allowing early diagnosis and treatment.
Methods:
This review describes the principles of biotic and their influence in obtaining images with better definition of the vessels in the mucosa, through the narrow band imaging. Selected papers using it in patients with reflux disease and Barrett's esophagus are analyzed in several ways, highlighting the findings and limitations.
Conclusion:
The meaning of the narrow band imaging in the endoscopic diagnosis of reflux disease will be defined by large scale studies, with different categories of patients, including assessment of symptoms and response to treatment.
Gastroesophageal reflux disease; Barrett's esophagus; Narrow band imaging; High definition endoscopy
INTRODUÇÃO
A endoscopia digestiva alta teve evolução tecnológica importante nas últimas décadas causando grande impacto na precisão diagnóstica. Iniciou-se na década de 60 com endoscópio de fibra ótica, marco importante no manejo de várias afecções gastroenterológicas sendo que, 20 anos depois a videoendoscopia convencional tornou-se disponível com melhora na nitidez e maior resolução das imagens havendo acréscimo dos pixels de 100.000 para 300.000.
No entanto, a identificação de enfermidades esofágicas através da videoendoscopia convencional fica restrita à presença de lesões da mucosa como placas, erosões, úlceras ou nódulos. Por conseguinte, a doença do refluxo gastroesofágico (DRGE) condição altamente prevalente no mundo ocidental apresenta alterações endoscópicas em menos da metade dos pacientes com sintomas típicos, sendo pouco sensível para o diagnóstico dessa enfermidade1919. Navarro-Rodriguez T, de Moraes-Filho JP, Arakaki E, Chinzon D, Zaterka S, Iriya K, Laudanna AA. The screening sensitivity of endoscopy, acid perfusion test and 24-hour pH-monitoring to evaluate esophagitis in patients with heratburn and histological esophagitis. Arq Gastroenterol 1997; 34(3):148-56..
Perante essa necessidade, de maior precisão diagnóstica, foi desenvolvida a endoscopia de alta definição acoplada ao dispositivo de "narrow band imaging" (NBI) que permite resolução da imagem da ordem de um milhão de pixels, possibilitando aumento na acurácia diagnóstica e melhor precisão das biópsias em várias enfermidades esofágicas.
Narrow band imaging
Seu desenvolvimento foi proporcionado pela Olympus Medical Systems do Japão, relatado inicialmente por Sano et al..2222. Sano Y, Kobayashi M, Hamamoto Y. New diagnostic method based on color imaging using narrow- band imaging (NBI) system for gastrointestinal tract. [abstract]. Gastrointest Endosc. 2001;53:AB 125. em 1999 e introduzido em escala comercial em 2005. O NBI é importante avanço na tecnologia da endoscopia com base no princípio físico de que a profundidade de penetração da onda de luz nos tecidos é diretamente proporcional ao seu tamanho. Deste modo, quanto maior o comprimento da onda, maior a penetração nos tecidos77. Gono K, Obi T, Yamaguchi M. Appearance of enhanced tissue features in narrow band endoscopic imaging. J Biomed Opt 2004; 9: 568-77.. O uso nela de filtros espectrais (faixas vermelho, verde e azul) destaca as características da mucosa e padrões vasculares do esôfago, estômago e cólon com maior nitidez quando em comparação ao exame de endoscopia convencional. Atualmente dois sistemas são disponíveis na utilização da endoscopia com NBI: magnificação sequencial com endoscópio de alta resolução (GIF Z160) - magnificação de até 80 vezes -, e o sistema "charged copled device" do aparelho de alta definição (high-definition television) - GIF H 180 - com zoom digital e magnificação de 1,2 até 1,5 vezes. Essa magnificação de imagens associada ao NBI incrementa acurácia diagnóstica decorrente da avaliação pormenorizada do padrão dos vasos capilares intrapapilares da mucosa.
Contudo, ela apresenta a desvantagem da imagem ficar escura e impossibilitar a identificação de alterações de cor e morfologia das lesões quando localizadas à distância do endoscópio.
Princípios de luz e biótica
Ao contrário do processamento da imagem convencional, o NBI realça a imagem obtida através de filtros de luz. A luz visível ao olho humano é composta por gama restrita de comprimentos de onda de radiação electromagnética, entre a radiação infravermelha e ultravioleta.
Quando a luz incide no tecido parte é refletida na superfície e parte se dispersa nele. A dispersão múltipla ocorre entre luz e pequenas partículas como núcleos, organelas celulares e nucléolos nos tecidos resultando na propagação da luz difusamente pelo tecido dependente do seu comprimento de onda. A luz vermelha se dispersa ampla e profundamente por apresentar comprimento de onda longo, enquanto a azul, por apresentar comprimento de onda curto, se dispersa em menor profundidade.
Parte da luz dispersa é absorvida pelo sangue sendo a coloração da mucosa determinada principalmente pela hemoglobina, visto que a maioria dos componentes da mucosa gastrointestinal - células e tecido conjuntivo - não apresentam cor. A interação entre luz e tecido é caracterizada pela hemoglobina que absorve intensamente luz azul e verde.
O NBI baseia-se nesta ideia e foi desenvolvido com propósito de destacar os vasos sanguíneos, não reproduzindo suas cores naturais.
A melhor qualidade de imagem está relacionada à maior resolução e contraste. Ela é definida como sendo a capacidade de revelar detalhes da imagem (determinado pelo número de pixels), processamento do sinal e características da lente, enquanto o contraste é a razão de densidade ou brilho entre um padrão e seu fundo, ou seja, a clareza com que o objeto se destaca77. Gono K, Obi T, Yamaguchi M. Appearance of enhanced tissue features in narrow band endoscopic imaging. J Biomed Opt 2004; 9: 568-77.. O NBI é capaz de melhorar seletivamente o contraste dos vasos sanguíneos. A melhor resolução é obtida através da televisão de alta definição enquanto a aplicação do NBI melhora o contraste. Como resultado, a combinação da televisão de alta definição e NBI pode oferecer imagem de alta qualidade dos vasos sanguíneos77. Gono K, Obi T, Yamaguchi M. Appearance of enhanced tissue features in narrow band endoscopic imaging. J Biomed Opt 2004; 9: 568-77.. De acordo com princípio do NBI a seleção de ondas de 415 nanômetros destacam vasos capilares da camada subepitelial da mucosa e as ondas de 540 nanômetros visualizam melhor vasos de maior calibre da camada submucosa. Por outro lado, vasos nas localizações mais profundas são reproduzidos nas imagens de 600 nanômetros. O uso de ondas de 600 nanômetros apresenta com pouca aplicabilidade diagnóstica em virtude das neoplasias iniciais se desenvolvem nas camadas mais superficiais da mucosa, alterando estrutura de seus vasos sanguíneos, sendo este o principal motivo do NBI utilizar geralmente duas bandas de comprimento de onda (415 e 540 nanômetros).
Sistema narrow band imaging
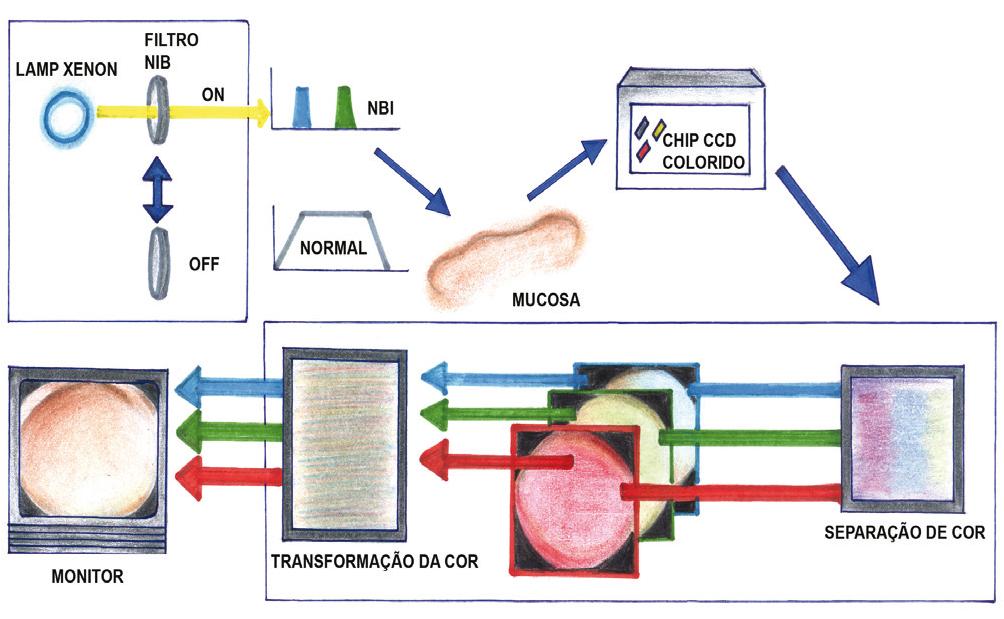
Existe um filtro óptico e uma lâmpada de xênon na frente do sistema NBI e, no momento de sua ativação, a luz branca que passa por esse filtro e lâmpada divide a luz, permitindo a passagem de apenas duas bandas de comprimento de onda (415 e 540 nanômetros) que irão incidir sobre a mucosa e, quando da sua desativação, o filtro ótico é removido da frente da luz. Essa luz refletida é capturada pelo dispositivo "charged copled device" na porção distal do endoscópio, que converte em valor digital sendo posteriormente reconstruída imagem em processadora específica.
Esse "charged copled device" ou Dispositivo de Carga Acoplada consiste de sensor formado por circuito integrado que contém matriz de capacitores acoplados para captação de imagens. Os "charged copled devices" também são aplicados em fotografia digital, imagens de satélites e astronomia (particularmente em fotometria, ótica e espectroscopia ultravioleta). A resolução ou detalhamento da imagem depende do número de células fotoelétricas do "charged copled device" que na prática se expressa como pixels. Quanto maior número de pixels, melhor resolução da imagem, por exemplo, atualmente as câmeras fotográficas digitais incorporam "charged copled devices" com capacidades de até 160 milhões de pixels. Ele captura e transfere todo o espectro da luz branca para o processador reconstruir a cor natural no monitor de vídeo. Para obtenção de imagens coloridas são necessárias três imagens que são liberadas para os três canais do monitor (vermelho, verde e azul), sendo convertidas de sinal analógico para digital. A reconstrução da imagem incompleta do NBI não tem contraste satisfatório para rede de capilares superficiais; entretanto, isto pode ser corrigido pelo processamento através de computador conectado a um segundo monitor. O contraste dos capilares em coloração castanha ocorre pelo processamento digital.
Em resumo, quando o NBI é acionado duas imagens são obtidas: uma incompleta não processada, mostrada no monitor de vídeo do endoscópio e outra processada no monitor do computador (Figura 1).
Vasos sanguíneos e sangramento
Os capilares da camada epitelial da mucosa durante a aplicação do NBI apresentam-se de coloração castanha e, sem a magnificação, parecem pequenas manchas de coloração acastanhada. Os vasos sanguíneos de maior calibre encontrados nas camadas mais profundas da mucosa apresentam coloração azulada. Porém, na condição em que existe sangramento ativo, a aplicação do NBI faz com que a coloração do sangue fique na cor preta, porque os comprimentos de onda de 415 e 540 nanômetros são totalmente absorvidos pelo sangue, sem nenhuma reflexão.
No caso de neoplasias, estas lesões geralmente apresentam aumento de proliferação celular e elevada densidade de vasos sanguíneos. No carcinoma de células escamosas do esôfago, os capilares intrapapilares tornam-se aumentados (em número e no calibre) e com acentuada tortuosidade destacadas pelo NBI como área bem delimitada de coloração acastanhada1414. Kusnetsov K, Lambert R, Rey JF. Narrow band imaging : Potential and limitations. Endoscopy 2006;38:76-81..
Na região de transição esofagogástrica o epitélio escamoso estratificado da mucosa esofágica normal tem poucos vasos sanguíneos e reflete intensamente a luz branca da endoscopia convencional; por outro lado, a visibilização com NBI apresenta-se com coloração brancoazulada. Diferentemente, a superfície da mucosa gástrica apresenta-se com riqueza de capilares e vasos sanguíneos, sendo observada tonalidade acastanhada ao NBI. Dessa forma, a extensão da mucosa do esôfago de Barrett pode ser facilmente detectada pelo contraste da mucosa do esôfago normal, uma vez que o esôfago distal apresenta vascularização em paliçada, sendo que esta característica contrasta com os vasos e capilares da cárdia auxiliando na diferenciação com o esôfago de Barrett.
Utilização da endoscopia de alta resolução e NBI
Os endoscópios de alta definição que possuem recurso NBI (Olympus GIF-H180(r)) são idênticos aos de uso convencional no que tange a sua ergonomia, diferenciando em algumas funções, como acionamento do NBI, magnificação, pausa e captura da imagem. Eles não são compatíveis com processadoras de gerações anteriores, necessitando modelo específico (Olympus Exera II CV 180(r)) para sua utilização plena.
O tempo de exame com utilização do NBI e a endoscopia de alta definição são maiores e requer maior colaboração do paciente em comparação à endoscopia convencional. Se a sedação for insuficiente, o paciente pode movimentar-se durante o exame e impossibilitar a observação detalhada da superfície da mucosa e dos vasos sanguíneos.
A avaliação do esôfago com NBI poderá ser maximizada pelo uso de pequeno cilindro transparente "CAP" na extremidade distal do endoscópio. Este dispositivo serve para afastar a ponta do aparelho do órgão, oferecendo sustentação e mantendo distância constante de cerca de 2-3 mm da mucosa. Desta forma, podem-se obter imagens com melhor foco, campo visual restrito e propício para avaliação de detalhes da mucosa.
A presença de muco e saliva pode interferir na obtenção de imagens nítidas para o estudo do esôfago com NBI; portanto, o preparo com instilação de N-acetylcysteina (10-20 ml) com cateter spray e água auxiliam na limpeza da superfície mucosa. O uso de butyl-escopolamina como antiespasmódico e inibidor de peristalse do trato gastrointestinal pode ser utilizado para diminuir a motilidade esofagogastroduodenal, facilitando a observação de sua mucosa22. ASGE Technology Committee - Narrow band imaging and multiband imaging. Gastrointest Endosc 2008; 67: 581-9..
Examinando o esôfago
Inicialmente realiza-se o exame endoscópico convencional com a luz branca para avaliação de irregularidades da mucosa, tais como alteração de coloração, nodularidades, erosões, úlceras ou placas. As alterações encontradas devem ser reavaliadas utilizando-se o NBI para estudo pormenorizado. A realização de biópsias será feita no final do procedimento, uma vez que a presença de sangue interfere no exame com NBI.
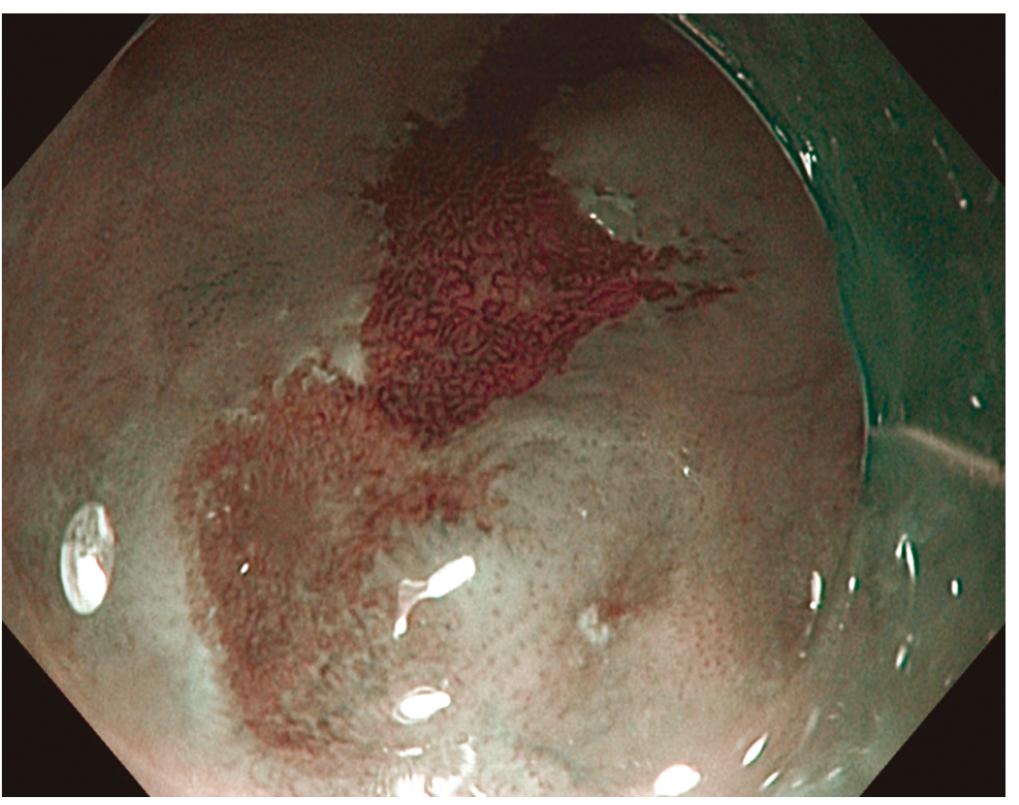
O endoscopista deverá estar atento para dois aspectos: a superfície da mucosa e o padrão vascular. O encontro de padrão normal de mucosa deverá ser mais bem avaliado para possível encontro de padrão vascular anormal. O NBI permite observação nítida da estrutura microvascular, incluindo padrão das alças capilares intrapapilares. Elas são vasos delicados, de pequeno diâmetro, posicionados verticalmente com aproximadamente 10 µm de tamanho. No NBI o vaso sanguíneo aparece em verde, enquanto as alças capilares intrapapilares, em coloração castanha. O padrão de alças capilares intrapapilares tem sido classificado como tipo I (esôfago normal), II (tecido regenerativo ou inflamação), III (lesão limítrofe) e IV-V (neoplasia intra-epitelial de alto grau e câncer invasivo) (Figura 2)
Doença do refluxo gastroesofágico
A DRGE é enfermidade de elevada prevalência nos países ocidentais afligindo aproximadamente 20-50% dos adultos associada à grande impacto econômico1616. Moraes-Filho JP, Navarro-Rodriguez T, Barbuti R, Eisig J, Chinzon D, Bernardo W; Brazilian Gerd Consensus Group. Guidelines for the diagnosis and management of gastroesophageal reflux disease: na evidence-based consensus. Arq Gastroenterol 2010; 47(1):99-115..
Com base nos achados da endoscopia, os pacientes são categorizados nos seguintes grupos: doença do refluxo gastroesofágico não erosiva (NERD), esofagite erosiva e esôfago de Barrett (EB). Cerca de 1/3 dos pacientes têm evidência endoscópica de esofagite erosiva caracterizada por quebra da integridade da mucosa e 1/5 apresenta DRGE complicada (esofagite ulcerativa, estenoses esofágicas e EB)88. Hamamoto Y, Endo T, Nosho K, Arimura Y, Sato M, Imai K. Usefulness of narrow band imaging endoscopy for diagnosis of Barrett's esophagus. J Gastroenterol 2004;39: 14-20.. Considerando que mais de 50% dos pacientes com DRGE não apresentam alterações de esofagite erosiva, torna a endoscopia convencional exame pouco sensível para ESTE diagnóstico1616. Moraes-Filho JP, Navarro-Rodriguez T, Barbuti R, Eisig J, Chinzon D, Bernardo W; Brazilian Gerd Consensus Group. Guidelines for the diagnosis and management of gastroesophageal reflux disease: na evidence-based consensus. Arq Gastroenterol 2010; 47(1):99-115.,1919. Navarro-Rodriguez T, de Moraes-Filho JP, Arakaki E, Chinzon D, Zaterka S, Iriya K, Laudanna AA. The screening sensitivity of endoscopy, acid perfusion test and 24-hour pH-monitoring to evaluate esophagitis in patients with heratburn and histological esophagitis. Arq Gastroenterol 1997; 34(3):148-56..
O termo NERD é usado para pacientes com endoscopia normal apresentando sintomas de refluxo gastroesofágico e/ou pHmetria alterada sendo possível a existência de pequenas alterações superficiais não visibilizadas à endoscopia convencional.
Nos últimos anos, avanços tecnológicos têm sido realizados com objetivo de sobrepor estas dificuldades, notadamente a endoscopia de alta definição com NBI e/ou magnificação vieram com a proposta de detectar alterações mínimas da mucosa esofágica nos pacientes com DRGE tornando-se este um dos avanços. Kiesslich et al.1212. Kiesslich R, Kanzier S, Vieth M, Moehler M, Neidig J, Thanka Nadar BJ, Schilling D, Burg J, Nafe B, Neurath MF, Galle PR. Minimal change esophagitis: Prospective comparison of endoscopic and histological markers between patients with non erosive reflux disease and normal controls using magnifying endoscopy. Dig Dis 2004; 22; 221-7., em estudo aplicando endoscopia com magnificação de imagem demonstraram que pacientes com NERD apresentaram sinais endoscópicos de esofagite com alterações mínimas, comprovadas por alterações histológicas, com frequência significativamente maior em comparação ao grupo controle (sensibilidade 62% e especificidade 74%). Sharma et al.2323. Sharma P, Wani S, Bansal A, Hall S, Puli S, Mathur S, Rastogi A. A feasibility trial of narrow band imaging endoscopy in patients with gastroesophageal reflux disease. Gastroenterol 2007; 133: 454-64., avaliaram a transição escamocolunar em quatro pacientes (três com esofagite erosiva e um com NERD) e dois indivíduos controles, e observaram melhor visualização com NBI quando em comparação ao exame convencional nos seguintes parâmetros: 1) aumento do número, dilatação e tortuosidades das alças capilares intrapapilares; 2) presença de microerosões; 3) aumento da trama vascular na junção escamoso colunar; 4) perda do padrão paliçada dos vasos sanguíneos acima da linha "Z"; 5) mucosa colunar viliforme com endentações triangulares na mucosa escamocolunar; e 6) ilhas de epitélio escamoso distal a linha "Z.
Subsequentemente observaram também estas características em 50 pacientes (30 com esofagite erosiva e 20 DRGE não erosiva) quando comparado com 30 indivíduos controles. Os pacientes com esofagite erosiva apresentaram alças capilares intrapapilares dilatadas (66%vs13%), alças capilares intrapapilares tortuosas (80%vs37%), microerosões (52%vs0%) e aumento da vascularidade na junção gastroesofágica (40%vs7%) em frequência significativamente maior em comparação aos indivíduos controles. Os pacientes com DRGE não erosiva, quando comparados aos indivíduos controle, também apresentaram aumento de alças capilares intrapapilares (55%vs 13,3%) e dilatação das alças capilares intrapapilares (65%vs16,7%), demonstrando semelhança de anormalidades nos dois grupos. A sensibilidade e especificidade das alterações das alças capilares intrapapilares, como aumento do número, dilatação, tortuosidade e microerosões para identificar pacientes com DRGE foi 94% e 63%, respectivamente. A concordância interobservadores para estes achados variou de moderada a quase perfeita (coeficiente kappa).
As vantagens do método NBI em comparação à cromoendoscopia convencional são: possibilidade de inspeção detalhada da mucosa e do padrão vascular; diferentemente, a cromoendoscopia convencional tem dificuldade na identificação das alças capilares intrapapilares. As limitações do método NBI são as pequenas áreas do esôfago estudadas (aumentam o tempo de duração do procedimento) e a curva de aprendizado (deve ser maior, pois influenciará no resultado das avaliações).
Lee et al.1515. Lee YC, Lin JT, Chiu HM, Liao WC, Chen CC, Tu CH, Tai CM, Chiang TH, Chiu YH, Wu MS, Wang HP. Intraobserver and interobserver consistency for grading esophagitis with narrow band imaging. Gastrointest Endosc 2007; 66: 230-6., investigaram a concordância inter e intraobservador na graduação das imagens da junção gastroesofágica com NBI usando classificação de Los Angeles para esofagite erosiva. Imagens da junção gastroesofágica de 230 pacientes consecutivos foram apresentadas para sete endoscopistas: na primeira etapa, as obtidas por endoscopia convencional e em seguida as obtidas por endoscopia com NBI. A avaliação combinada usando NBI melhorou significativamente a concordância inter e intraobservador. É importante salientar que a avaliação de esofagite mudou após o NBI, de normal para erosiva, em número significativo de pacientes, provavelmente pela melhor visualização das quebras de integridade da mucosa. Estes resultados poderiam possibilitar a criação de uma nova classificação para esofagite.
Fock et al.66. Fock KM, Teo EK, Ang TL, Tan JYL, Law NM. The utility of narrow band imaging in improving the endoscopic diagnosis of gastroesophageal reflux disease. Clin Gastroent Hepatol 2009; 7: 54-9., em estudo prospectivo avaliaram a capacidade de o NBI diferenciar pacientes com esofagite erosiva e NERD dos indivíduos controles. Ele possibilitou aumento na definição de microerosões, vascularidade e ilhas de mucosa ("pit patterns") quando comparado com endoscopia convencional. Os pacientes com esofagite erosiva e NERD apresentaram maior frequência de microerosões e vascularidade em comparação aos indivíduos controles e diferenciaram-se entre si, apenas por aumento da superfície vascular e ausência de "pit patterns" (sensibilidade 86,1% e especificidade 83,3%). Com estes achados, embora a endoscopia com NBI ainda não possa ser considerada padrão no diagnóstico de DRGE, pode ser útil na classificação da forma erosiva e não erosiva.
Tseng et al.2727. Tseng PH, Chen CC, Chiu HM, Liao WC, Wu MS, Lin JT, Lee YC, Wang HP. Performance of narrow band imaging and magnification endoscopy in the prediction of therapeutic response in patients with gastroesophageal reflux disease. J Clin Gastroenterol 2011; 45: 501-6., avaliaram o NBI e endoscopia com e sem magnificação na predição da resposta terapêutica em pacientes com refluxo gastroesofágico. Foram avaliados 82 pacientes, sendo diagnosticada doença erosiva em 14 (23,3%) na endoscopia convencional, 22 (26,8%) na endoscopia associada ao NBI e 30 (50%) quando o NBI foi associado com magnificação. Sessenta e cinco pacientes (79,3%) tiveram resposta terapêutica positiva (Tabela 1).
Porcentagem de pacientes com diagnóstico de NERD pela endoscopia convencional quando comparado aos com NBI e NBI com magnificação (Tseng)
O estudo revelou, consistentemente, que proporção substancial de pacientes (36,6%) com NERD mudaram de diagnóstico para esofagite erosiva (DRGE não erosiva para esofagite erosiva) após o uso do NBI com ou sem magnificação. Usando-se a resposta terapêutica como referência padrão, foi observado aumento gradativo na sensibilidade de 33,8% para 52,3% e para 72,8% usando sequencialmente endoscopia padrão, NBI e NBI com magnificação. Os pontos questionáveis do estudo foram: a) não realização de biópsia na mucosa; b) período curto de tratamento (duas semanas) com inibidor da bomba de prótons (podendo ser insuficiente em alguns pacientes); e c) não foi realizada pHmetria esofágica. O estudo sugere que a avaliação endoscópica com NBI permite a identificação de pacientes com doença do refluxo gastroesofágico não erosiva que se beneficiariam do tratamento com inibidores da bomba de prótons.
Esôfago de Barrett (EB)
Ele2626. Spechler SJ. Barrett's esophagus. Gastrointest Endosc Clin N Am 2011; 21: 1-7 caracteriza-se pela presença de epitélio colunar substituindo epitélio escamoso que normalmente reveste o esôfago distal. Esta condição ocorre quando a DRGE lesa a mucosa do esôfago e a lesão cicatriza por processo de metaplasia intestinal incompleta predispondo os pacientes ao adenocarcinoma. Ele é geralmente diagnosticado na endoscopia convencional podendo ser confirmado pela biópsia do esôfago nas áreas de coloração salmão acima da junção gastroesofágica.
A confirmação de EB indica a necessidade de acompanhamento clínico de acordo com protocolos de detecção de displasia e/ou câncer2828. Wang KK, Sampliner RE. Update guidelines 2008 for the diagnosis, surveillance and therapy of Barrett's esophagus. Am J Gastroenterol 2008;103:788-97.. Tem-se evidenciado, entretanto, que endoscopia convencional pode falhar na identificação de alterações como metaplasia, displasia e adenocarcinoma precoce em pacientes com EB, em virtude da distribuição esparsa e das alterações macroscópicas sutis destas lesões88. Hamamoto Y, Endo T, Nosho K, Arimura Y, Sato M, Imai K. Usefulness of narrow band imaging endoscopy for diagnosis of Barrett's esophagus. J Gastroenterol 2004;39: 14-20..
Wolfsen et al.3030. Yoshida T, Inoue H, Usui S, Satodate H, Fukami N, Kudo SE. Narrow-band imaging system with magnifying endoscopy for superficial esophageal lesions. Gastrointest Endosc. 2004;59:288-95., em estudo cruzado e randomizado demonstraram melhor resultado do NBI em comparação à endoscopia convencional na detecção de displasia (57-43%) associado ao menor número de biópsias no grupo NBI (média de 4,7 biópsias) quando comparadas à endoscopia convencional com biópsias nos quatro quadrantes (média de 8,5 biópsias).
A estratégia recomendada atualmente no seguimento do EB é identificar e biopsiar áreas de irregularidade da mucosa como granularidade, placas, pólipos, ulcerações, erosões e mudanças sutis de coloração da mucosa. Na ausência destas lesões se deve coletar biópsias aleatórias dos quatro quadrantes, a cada dois centímetros no esôfago (protocolo de Seattle). Deve-se considerar, entretanto, que este método está sujeito ao erro de amostragem visto que apenas 3,5% da mucosa a cada 2 cm são biopsiadas. Portanto, 96,5% da mucosa com suspeita de EB pode ficar sem amostragem de tecido. Além disto, é notório que apenas 41-56% dos serviços de endoscopia aderem fielmente ao protocolo88. Hamamoto Y, Endo T, Nosho K, Arimura Y, Sato M, Imai K. Usefulness of narrow band imaging endoscopy for diagnosis of Barrett's esophagus. J Gastroenterol 2004;39: 14-20.. Por estes motivos, a identificação de áreas suspeitas de displasia para biópsia seriam de grande benefício clínico no seguimento dos pacientes com EB.
Nos últimos anos, vários estudos avaliaram a aplicação do NBI na identificação de lesões pré-cancerosas em pacientes com EB com achados promissores (Figura 3).
Wolfsen et al.2929. Wolfsen HC, Crook JE, Krishna M. Prospective, controlled tandem endoscopy study of narrow bandd imaging for dysplasia detection in Barrett's esophagus. Gastroenterol 2008;135: 24-31., em estudo prospectivo e cego avaliaram 51 pacientes portadores de EB com NBI. As alterações vistas ao NBI foram classificadas conforme as alterações da mucosa (cristas/vilosidades - circular, irregular/distorcida) e dos padrões vasculares (normal, anormal) e correlacionados com histologia. A sensibilidade, especificidade e valor preditivo positivo do padrão cristas/vilosidades para o diagnóstico de metaplasia intestinal sem displasia de alto grau foram 93,5%, 86,7%, 94,7%, respectivamente. A sensibilidade, especificidade e valor preditivo positivo do padrão irregular/distorcido para displasia de alto grau foram 100%, 98,7%, e 95,3% respectivamente. O NBI, entretanto, foi incapaz de distinguir áreas de metaplasia intestinal e displasia de baixo grau.
Em estudo com metodologia semelhante ao anterior, Kara et al..1919. Navarro-Rodriguez T, de Moraes-Filho JP, Arakaki E, Chinzon D, Zaterka S, Iriya K, Laudanna AA. The screening sensitivity of endoscopy, acid perfusion test and 24-hour pH-monitoring to evaluate esophagitis in patients with heratburn and histological esophagitis. Arq Gastroenterol 1997; 34(3):148-56., avaliaram 63 pacientes com EB conforme padrão irregular da mucosa, vascular irregular e presença de vasos anormais detectados ao NBI para o diagnóstico de displasia de alto grau, obtendo sensibilidade, especificidade e valor preditivo negativo de 94%, 76% e 98%, respectivamente, resultados bem semelhante aos obtidos por Sharma et al.2424. Sharma P, Bansal A, Mathur S. The utility of a novel narrow band imaging endoscopy system in patients with Barrett's esophagus. Gastrointest Endoscopy 2006;64: 167-75..
Seria a cromoendoscopia eletrônica com NBI melhor que a cromoendoscopia padrão? A resposta para esta questão ainda não está clara; porém, outro estudo realizado por Kara et al..1111. Kara MA, Peters FP, Rosmolen WD. High-resolution endoscopy plus chromoendoscopy or narrow-band imaging in Barrett's esophagus: a prospective randomized crossover study. Endoscopy 2005;37: 929-36., analisando 28 pacientes com EB, comparando eficácia da cromoendoscopia com índigo carmim e NBI com endoscopia de alta definição, na detecção de adenocarcinoma precoce/displasia de alto grau relataram sensibilidade da cromoendoscopia com índigo carmim e NBI na detecção de adenocarcinoma precoce/displasia de alto grau de 93% e 86% respectivamente, sem diferença estatisticamente significativa. Embora o NBI e a cromoendoscopia detectassem maior número de lesões, estas técnicas não foram superiores à endoscopia de alta definição na identificação de pacientes com adenocarcinoma precoce/displasia de alto grau.
Deve-se considerar que estes estudos foram realizados em populações de alto risco pelo grande número de pacientes com displasia de alto grau/carcinomas. Além disso, todos os estudos utilizaram imagens estáticas que foram obtidas por endoscopistas experientes, excluindo áreas com imagens de qualidade inferior. Os resultados destes estudos possivelmente têm vieses de seleção devido a maior probabilidade de neoplasia tornando, portanto, difícil à reprodução na prática diária do seguimento de pacientes com EB, com endoscopistas menos experientes e tempo limitado para realização dos exames.
Apesar do grande número de trabalhos publicados, poucos compararam a concordância do NBI e a endoscopia convencional entre interobservadores. Curvers et al..33. Curvers WL, Baak L, Kiesslich R. Chromoendoscopy and narrow- band imaging compared with high resolution magnification endoscopy in Barrett's esophagus. Gastroenterol 2008;134: 670-9., em avaliação das alterações da mucosa em pacientes com EB, avaliando a concordância interobservadores (cinco endoscopistas experientes e sete endoscopistas não especialistas) observaram concordância moderada entre os interobservadores para os padrões da mucosa e vascular, usando endoscopia por magnificação, sem ganho após adição do NBI. Nota-se que foram usadas imagens estáticas, representando uma seleção de melhor qualidade por endoscopista "expert" numa população de alto risco.
CONCLUSÕES
Os estudos citados demonstram que NBI melhora a sensibilidade da endoscopia no diagnóstico da DRGE. Relatos preliminares têm demonstrado que alterações nas alças capilares papilares intra epiteliais (IPCLs) estão relacionadas com alterações histológicas presentes no refluxo gastroesofágico e que estas alterações endoscópicas voltam à normalidade após tratamento com inibidores da bomba de prótons2020. Rastogy A, Mathur S, Wani SB. Narrow band imaging findings correlate with histological changes in gastroesophageal reflux disease (GERD) patients [abstract]. Gastroenterol 2007;132:A277..
A aplicação da tecnologia NBI no diagnóstico da DRGE parecer ser bastante promissora, vista a baixa sensibilidade da endoscopia convencional no diagnóstico desta enfermidade. A detecção de anormalidades discretas ocasionadas pelo refluxo gastroesofágico pode reduzir a necessidade de exames adicionais como pHmetria de 24 horas, nos pacientes com endoscopia convencional normal.
Novos ensaios clínicos em larga escala avaliando categorias diferentes de pacientes incorporando sintomatologia, exposição ácida no local das anormalidades e resposta ao tratamento podem determinar o significado do NBI no diagnóstico endoscópico da DRGE.
Os estudos iniciais de NBI em pacientes com EB revelaram resultados promissores com alta sensibilidade e especificidade na diferenciação entre mucosa gástrica e metaplasia intestinal especializada e EB sem displasia e displasia de alto grau/carcinoma. No primeiro trabalho randomizado e cruzado, o NBI não melhorou a detecção de displasia de alto grau/carcinoma comparado com endoscopia de alta definição.
Os resultados promissores necessitam de validação por estudos randomizados multicêntricos para a diferenciação das características histológicas e detecção de displasia de alto grau/carcinoma. Seria importante que estes estudos fossem realizados em populações de risco normal/ intermediário para progressão de neoplasia. Para este propósito sistema de classificação uniforme é necessário para avaliação dos padrões da mucosa e da rede vascular no EB com NBI e esta classificação necessita ser validada, incluindo também concordância de interobservadores e intraobservadores 44. Curvers WL, van den Brock FJC, Reitsma JB, Dekker E, Bergman JJGHM. Systematic review of narrow band imaging for the detection and differentiation of abnormalities in the esophagus and stomach. Gastrointest Endosc 2009;69: 307-17.,1717. Muto M, Horimatsu T, Ezoe Y, Hori K, Yukawa Y, Morita S, Miyamoto S, Chiba T. Narrow band imaging of the gastrointestinal tract. J Gastroenterol 2009;44:13-25.,1818. Muto M, Horimatsu T, Ezoe Y, Morita S, Miyamoto S. Improving visualization tecniques by narrow band imaging and magnification endoscopy. J Gastroenterol and Hepatol 2009;24: 1333-46.,2121. Reddymasu SC, Sharma P. Advances in endoscopy imaging of the esophagus. Gastroenterol Clin N Am 2008;37: 763-74.. Muitos investigadores estão ativamente buscando observações com NBI e pode-se antecipar que trabalhos futuros esclarecerão sua importância entre outros procedimentos endoscópicos na detecção e diferenciação das distintas condições patológicas do esôfago 2525. Singh R, Nordeen N, Shanmuganathan G, Thurairajah PH, Bhat YM. Current consensus for role of NBI in diagnosis of superficial neoplasia in the upper digestive tract.Role of narrow band imaging in Barrett's esophagus. Digest Endosc 2011;23(Supl.1): 83-5.,99. Hatlebakk JG. Endoscopy in gastro-oesophageal reflux disease. Best Practice & Res Clin Gastroenterol 2010;24: 775-86.,3030. Yoshida T, Inoue H, Usui S, Satodate H, Fukami N, Kudo SE. Narrow-band imaging system with magnifying endoscopy for superficial esophageal lesions. Gastrointest Endosc. 2004;59:288-95.,1313. Kumagai Y, Inoue H, Nagai K, Kawano T, Iwai T. Magnifying endoscopy, stereoscopic microscopy, and the microvascular architecture of superficial esophageal carcinoma. Endoscopy. 2002;34:369-75..
REFERENCES
-
1Abrams JA, Kapel RC, Lindenberg GM. Adherence to biopsy guidelines for Barrett's esophagus surveillance in the community setting in the United States. Clin Gastroenterol. Hepatol. 2009; 7: 736-42.
-
2ASGE Technology Committee - Narrow band imaging and multiband imaging. Gastrointest Endosc 2008; 67: 581-9.
-
3Curvers WL, Baak L, Kiesslich R. Chromoendoscopy and narrow- band imaging compared with high resolution magnification endoscopy in Barrett's esophagus. Gastroenterol 2008;134: 670-9.
-
4Curvers WL, van den Brock FJC, Reitsma JB, Dekker E, Bergman JJGHM. Systematic review of narrow band imaging for the detection and differentiation of abnormalities in the esophagus and stomach. Gastrointest Endosc 2009;69: 307-17.
-
5Dent J, Armstrong D, Delaney B,Moayyedi P, Talley NJ, Vakil N. Symptom evaluation in reflux disease: workshop background, processes, terminology, recommendations, and discussions outputs. Gut 2004; 53(Suppl 4): 1-24.
-
6Fock KM, Teo EK, Ang TL, Tan JYL, Law NM. The utility of narrow band imaging in improving the endoscopic diagnosis of gastroesophageal reflux disease. Clin Gastroent Hepatol 2009; 7: 54-9.
-
7Gono K, Obi T, Yamaguchi M. Appearance of enhanced tissue features in narrow band endoscopic imaging. J Biomed Opt 2004; 9: 568-77.
-
8Hamamoto Y, Endo T, Nosho K, Arimura Y, Sato M, Imai K. Usefulness of narrow band imaging endoscopy for diagnosis of Barrett's esophagus. J Gastroenterol 2004;39: 14-20.
-
9Hatlebakk JG. Endoscopy in gastro-oesophageal reflux disease. Best Practice & Res Clin Gastroenterol 2010;24: 775-86.
-
10Kara MA, Ennahachi M, Fockens P. Detection and classification of the mucosal and vascular patterns (mucosal morphology) in Barrett's esophagus by using narrow band imaging. Gastrointest Endosc 2006;64: 155-66.
-
11Kara MA, Peters FP, Rosmolen WD. High-resolution endoscopy plus chromoendoscopy or narrow-band imaging in Barrett's esophagus: a prospective randomized crossover study. Endoscopy 2005;37: 929-36.
-
12Kiesslich R, Kanzier S, Vieth M, Moehler M, Neidig J, Thanka Nadar BJ, Schilling D, Burg J, Nafe B, Neurath MF, Galle PR. Minimal change esophagitis: Prospective comparison of endoscopic and histological markers between patients with non erosive reflux disease and normal controls using magnifying endoscopy. Dig Dis 2004; 22; 221-7.
-
13Kumagai Y, Inoue H, Nagai K, Kawano T, Iwai T. Magnifying endoscopy, stereoscopic microscopy, and the microvascular architecture of superficial esophageal carcinoma. Endoscopy. 2002;34:369-75.
-
14Kusnetsov K, Lambert R, Rey JF. Narrow band imaging : Potential and limitations. Endoscopy 2006;38:76-81.
-
15Lee YC, Lin JT, Chiu HM, Liao WC, Chen CC, Tu CH, Tai CM, Chiang TH, Chiu YH, Wu MS, Wang HP. Intraobserver and interobserver consistency for grading esophagitis with narrow band imaging. Gastrointest Endosc 2007; 66: 230-6.
-
16Moraes-Filho JP, Navarro-Rodriguez T, Barbuti R, Eisig J, Chinzon D, Bernardo W; Brazilian Gerd Consensus Group. Guidelines for the diagnosis and management of gastroesophageal reflux disease: na evidence-based consensus. Arq Gastroenterol 2010; 47(1):99-115.
-
17Muto M, Horimatsu T, Ezoe Y, Hori K, Yukawa Y, Morita S, Miyamoto S, Chiba T. Narrow band imaging of the gastrointestinal tract. J Gastroenterol 2009;44:13-25.
-
18Muto M, Horimatsu T, Ezoe Y, Morita S, Miyamoto S. Improving visualization tecniques by narrow band imaging and magnification endoscopy. J Gastroenterol and Hepatol 2009;24: 1333-46.
-
19Navarro-Rodriguez T, de Moraes-Filho JP, Arakaki E, Chinzon D, Zaterka S, Iriya K, Laudanna AA. The screening sensitivity of endoscopy, acid perfusion test and 24-hour pH-monitoring to evaluate esophagitis in patients with heratburn and histological esophagitis. Arq Gastroenterol 1997; 34(3):148-56.
-
20Rastogy A, Mathur S, Wani SB. Narrow band imaging findings correlate with histological changes in gastroesophageal reflux disease (GERD) patients [abstract]. Gastroenterol 2007;132:A277.
-
21Reddymasu SC, Sharma P. Advances in endoscopy imaging of the esophagus. Gastroenterol Clin N Am 2008;37: 763-74.
-
22Sano Y, Kobayashi M, Hamamoto Y. New diagnostic method based on color imaging using narrow- band imaging (NBI) system for gastrointestinal tract. [abstract]. Gastrointest Endosc. 2001;53:AB 125.
-
23Sharma P, Wani S, Bansal A, Hall S, Puli S, Mathur S, Rastogi A. A feasibility trial of narrow band imaging endoscopy in patients with gastroesophageal reflux disease. Gastroenterol 2007; 133: 454-64.
-
24Sharma P, Bansal A, Mathur S. The utility of a novel narrow band imaging endoscopy system in patients with Barrett's esophagus. Gastrointest Endoscopy 2006;64: 167-75.
-
25Singh R, Nordeen N, Shanmuganathan G, Thurairajah PH, Bhat YM. Current consensus for role of NBI in diagnosis of superficial neoplasia in the upper digestive tract.Role of narrow band imaging in Barrett's esophagus. Digest Endosc 2011;23(Supl.1): 83-5.
-
26Spechler SJ. Barrett's esophagus. Gastrointest Endosc Clin N Am 2011; 21: 1-7
-
27Tseng PH, Chen CC, Chiu HM, Liao WC, Wu MS, Lin JT, Lee YC, Wang HP. Performance of narrow band imaging and magnification endoscopy in the prediction of therapeutic response in patients with gastroesophageal reflux disease. J Clin Gastroenterol 2011; 45: 501-6.
-
28Wang KK, Sampliner RE. Update guidelines 2008 for the diagnosis, surveillance and therapy of Barrett's esophagus. Am J Gastroenterol 2008;103:788-97.
-
29Wolfsen HC, Crook JE, Krishna M. Prospective, controlled tandem endoscopy study of narrow bandd imaging for dysplasia detection in Barrett's esophagus. Gastroenterol 2008;135: 24-31.
-
30Yoshida T, Inoue H, Usui S, Satodate H, Fukami N, Kudo SE. Narrow-band imaging system with magnifying endoscopy for superficial esophageal lesions. Gastrointest Endosc. 2004;59:288-95.
Datas de Publicação
-
Publicação nesta coleção
Jan-Mar 2014
Histórico
-
Recebido
11 Jun 2013 -
Aceito
18 Out 2013