Resumos
RACIONAL:
Pancreatite aguda consiste de doença inflamatória do pâncreas por autodigestão enzimática que pode ocasionar necrose ou mesmo falência múltipla de órgãos e de fisiopatologia ainda não totalmente conhecida.
OBJETIVO:
Avaliar as correlações existentes entre dados clínicos e terapêuticos em pacientes com pancreatite aguda leve.
MÉTODOS:
Foi realizado estudo retrospectivo em 55 prontuários de pacientes internados por pancreatite aguda leve para análise de associação entre idade, leucocitose, dosagem sérica de transaminase glutâmico-oxalacética e de desidrogenase lática, glicemia, antibioticoterapia, tempo de internação e escores de Ranson.
RESULTADOS:
Houve associação positiva entre cuidados intensivos menores (hidratação rigorosa, analgesia e monitorização de sinais vitais), antibioticoterapia precoce (monoterapia), retorno precoce da dieta após 48 horas e controle laboratorial dos níveis séricos de amilase e lipase (elevados na primeira semana e decrescentes após 10 dias, porém sem valor prognóstico).
CONCLUSÕES:
Mudanças no manejo de pacientes com pancreatite aguda leve, tais como nutrição enteral, uso racional de antibióticos de menor espectro e cuidados intensivos têm contribuído significativamente para a redução do tempo de internação e mortalidade.
Pancreatite; Epidemiologia; Tratamento; Cirurgia
BACKGROUND:
Acute pancreatitis is an inflammatory disease of the pancreas due to enzymatic autodigestion which can cause necrosis or multiple organ failure; its pathophysiology is not fully known yet.
AIM:
To evaluate the correlation between clinical and therapeutic data in patients with mild acute pancreatitis.
METHODS:
A retrospective study in 55 medical records of patients admitted with acute mild pancreatitis was realized to analyze the association between age, leukocytosis, serum glutamic-oxaloacetic transaminase and lactate dehydrogenase, glucose, antibiotics, time admission and Ranson´s scores.
RESULTS:
There was a positive association between less intensive care (strict hydration, analgesia and monitoring of vital signs), early antibiotic therapy (monotherapy), early return to diet after 48 hours and laboratory control of the serum amylase and lipase (high in the first week and decreasing after 10 days, without any prognostic value).
CONCLUSIONS:
Changes in the management of patients with mild acute pancreatitis, such as enteral nutrition, rational use of lower spectrum antibiotics and intensive care, have contributed significantly to the reduction of hospitalization time and mortality.
Pancreatitis; Epidemiology; Treatment; Surgery
INTRODUÇÃO
O conhecimento acerca da existência do pâncreas provém da Grécia antiga, mas pouco explorado devido à sua inacessibilidade ou ao seu manejo mal sucedido1212. Rosa I, Pais MJ, Fátima C, Queiroz A. Pancreatite aguda: atualização e proposta de protocolo de abordagem. Unidade de Gastroenterologia do Hospital do Espírito Santo. Évora. Acta Méd Port 2004; 17: 317-24.. No início do século XX, Moynihan a definiu como a mais temível das doenças associadas às vísceras abdominais, salientando suas elevadas taxas de morbimortalidade44. Corman ML: Traditions, trials, and treatises. Dis Colon Rectum 1999;42(9):1130-1135..
A prevalência de pancreatite aguda oscila entre 4,8 e 24,2 casos para cada 100.000 indivíduos. Cerca de 80% estão relacionados à litíase biliar e ao alcoolismo, abrangendo desde formas ligeiras (com recuperação completa) até formas graves (potencialmente fatais)1515. Steinberg W, Tenner S. Acute pancreatitis. N Engl J Med. 1994 Apr 28;330(17):1198-210..
Não existe quadro clássico de pancreatite aguda. Acomete, em geral, a faixa etária dos 30 aos 60 anos e se inicia com dor abdominal repentina de localização epigástrica e distensão acompanhada ou não de náuseas e vômitos66. Fukuda JK, Franzon O, Resende-Filho FO, Kruel NK, Ferri TA. Prognóstico dos casos de pancreatite aguda pelo escore de PANC 3. Arq Bras Cir Dig. 2013;26(2):133-5.,1313. Santos JS, Elias Júnior J, Scarpelini S, Sankarankutty AK. Pancreatite aguda: atualização de conceitos e condutas. Medicina, Ribeirão Preto. 2003;36: 266-282.. Ainda apresenta patogenia obscura desencadeada por fenômeno comum central, a ativação intrapancreática das enzimas digestivas, com evolução imprevisível77. Godinho R. Etiopatogenia da pancreatite aguda. Rev Port Med Int. 1999;6(2)123-33..
Em 1974, Ranson1111. Ranson JH, Rifkind KM, Roses DF, Fink SD, Eng K, Spencer FC. Prognostic signs and the role of operative management in acute pancreatitis. Surg Gynecol Obstet. 1974 Jul;139(1):69-81. propôs sistema que permite estratificar a gravidade da pancreatite aguda. Outro modelo, proposto por Balthazar11. Balthazar EJ, Ranson JH, Naidich DP, Megibow AJ, Caccavale R, Cooper MM. Acute pancreatitis: prognostic value of CT. Radiology. 1985 Sep;156(3):767-72.. em 1985, considera achados de diagnóstico por imagem, seguindo índices de gravidade crescentes fornecidos por tomografia computadorizada.
A abordagem diagnóstica e terapêutica da pancreatite aguda tem se modificado nas últimas décadas, o que reforça a importância da doença e suas formas de estratificação e tratamento consonantes com os guidelines1414. Sekimoto M, Shikata S, Takada T, Hirata K, Yoshida M, Hirota M, Kitamura N, Shirai K, Kimura Y, Wada K, Amano H, Kiriyama S, Arata S, Gabata T, Hirota M, Takeda K, Yokoe M, Mayumi T. Changes in management of acute pancreatitis before and after the publication of evidence-based practice guidelines in 2003. J Hepatobiliary Pancreat Sci. 2010 Jan;17(1):17-23.. Diante do exposto, o objetivo deste estudo é avaliar as correlações existentes entre dados clínicos e terapêuticos em pacientes com pancreatite aguda leve atendidos em serviço de cirurgia geral de hospital filantrópico.
MÉTODOS
O protocolo de pesquisa deste estudo foi aprovado pelo Comitê de Ética em Pesquisa da Faculdade de Medicina de São José do Rio Preto (FAMERP) em 18/06/2013, sob nº 16749913.4.0000.5415, com autorização em dispensar a aplicação do termo de consentimento livre e esclarecido, por se tratar de levantamento de prontuários clínicos.
Foram avaliados 55 prontuários de pacientes internados no Hospital Lelar de São José do Rio Preto, SP, Brasil, entre 2007 e 2010 com diagnóstico de pancreatite aguda leve. As seguintes variáveis foram consideradas: idade, leucocitose, antibioticoterapia, tempo de internação, dosagem sérica de transaminase glutâmico-oxalacética (TGO) ou aspartato aminotransferase (AST), glicose, amilase, lipase, desidrogenase lática sérica (LDH) e escores de Ranson.
Análise de associações foi efetuada por meio de regressão linear, correlação de Pearson, odds ratio, teste exato de Fisher e teste qui-quadrado, em nível de significância de 5%, pelos softwares Minitab 12 (State College, PA, USA) e MedCalc 9.3 (MedCalc Inc., Mariakerke, Belgium).
RESULTADOS
Foram utilizados antimicrobianos em 74% dos pacientes; destes, 44% foram submetidos à monoterapia (ciprofloxacino) com associação em pacientes idosos a partir dos 70 anos. Não houve associação significativa entre o uso de antibióticos e leucocitose (já que a maioria dos pacientes mantiveram níveis abaixo de 15.000/mm33. Carneiro MC, Batista RS. O mosaico patogênico da pancreatite aguda grave. O mosaico patogênico da pancreatite aguda grave. Rev Col Bras Cir. 2004:391-397., exceto quatro com leucocitose acima de 20.000/ mm33. Carneiro MC, Batista RS. O mosaico patogênico da pancreatite aguda grave. O mosaico patogênico da pancreatite aguda grave. Rev Col Bras Cir. 2004:391-397., tendo desfecho favorável. Também não houve associação significativa entre dosagem sérica de TGO e antibióticos, pois houve níveis desta enzima inferiores a 300 UI/L (Figura 1).
Associação estatística entre antibioticoterapia e dosagem sérica de TGO (AST) em pancreatite aguda leve
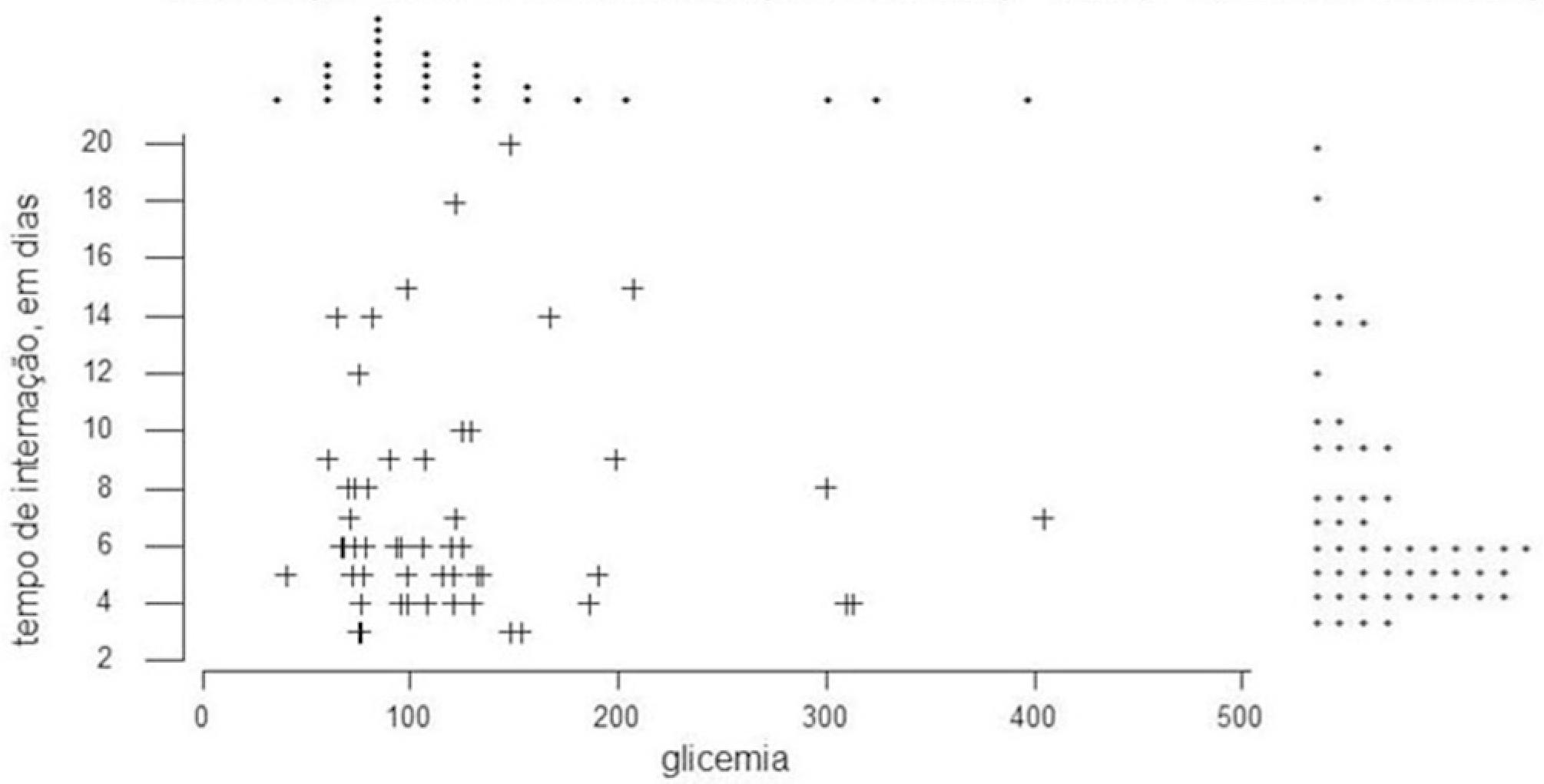
Níveis de glicose se mantiveram abaixo de 200 mg/dl em mais de 90% dos pacientes (Figura 4), e não se correlacionaram com uso ou não de antibióticos. Houve associação entre uso de um ou dois antibióticos e níveis de LDH sérica abaixo de 600 UI/L (Figura 2).
Associação estatística entre antibioticoterapia e dosagem de LDH em pancreatite aguda leve
Associação estatística entre tempo de internação e dosagem sérica de TGO em pancreatite aguda leve.
O tempo de internação variou entre 1 e 73 dias, com a maioria dos pacientes internada por menos de sete dias (Figura 3). Por se tratar de casos de pancreatite aguda leve, não houve correlação significativa entre tempo de internação e as variáveis idade, leucocitose e dosagem sérica de TGO (Figura 2), de glicose ou de LDH, mantendo os pacientes níveis glicêmicos abaixo de 200 e dosagem de LDH entre 200 e 400 UI/L(Figura 4).
Critérios de Ranson na admissão (idade>55 anos, glicemia>200 mg/dl, contagem de leucócitos>16.000/mm33. Carneiro MC, Batista RS. O mosaico patogênico da pancreatite aguda grave. O mosaico patogênico da pancreatite aguda grave. Rev Col Bras Cir. 2004:391-397., LDH>350 UI/L e TGO>250 UI/L) foram aplicados em 63% dos pacientes, com 57% destes com apenas um critério, 34% com dois, 9% com três e nenhum paciente com quatro ou mais critérios (Figura 5).
Associação estatística entre antibioticoterapia e tempo de internação com dosagem sérica de amilase e lipase, em pancreatite aguda leve
Associação estatística entre tempo de internação e escores de Ranson em pancreatite aguda leve
DISCUSSÃO
Há mais de um século, a pancreatite tem sido considerada processo de autodigestão da glândula, resultante da ativação prematura das enzimas pancreáticas. Porém, os mecanismos fisiopatológicos que condicionam tal fenômeno não são completamente conhecidos. A patogênese da pancreatite aguda, em si, permanece em investigação, embora a literatura aponte para múltiplas condições predisponentes77. Godinho R. Etiopatogenia da pancreatite aguda. Rev Port Med Int. 1999;6(2)123-33..
Há evidências que o processo molecular central seja a conversão do tripsinogênio em tripsina (dentro das células acinares pancreáticas) em quantidades suficientes para ultrapassar os mecanismos normais de defesa, o que ocasiona inflamação local1212. Rosa I, Pais MJ, Fátima C, Queiroz A. Pancreatite aguda: atualização e proposta de protocolo de abordagem. Unidade de Gastroenterologia do Hospital do Espírito Santo. Évora. Acta Méd Port 2004; 17: 317-24. por cascata de resposta inflamatória sistêmica, durante a qual ocorre a falência múltipla de órgãos e morte33. Carneiro MC, Batista RS. O mosaico patogênico da pancreatite aguda grave. O mosaico patogênico da pancreatite aguda grave. Rev Col Bras Cir. 2004:391-397..
A pancreatite aguda é doença de espectro alargado55. De Campos T, Braga CF, Kuryura L, Hebara D, Assef JC, Rasslan S. Changes in the management of patients with severe acute pancreatitis. Arq Gastroenterol 2008; 45(3):181-5.. Há escalas de gravidade cientificamente validadas, que devem ser usadas para embasar a abordagem clínica e adequar a terapêutica para cada caso individual1212. Rosa I, Pais MJ, Fátima C, Queiroz A. Pancreatite aguda: atualização e proposta de protocolo de abordagem. Unidade de Gastroenterologia do Hospital do Espírito Santo. Évora. Acta Méd Port 2004; 17: 317-24.. Quando a pancreatite aguda é suspeitada em pacientes com dor aguda principalmente em andar superior do abdome, guidelines japoneses sugerem novos critérios diagnósticos, tais como elevação dos níveis de enzimas pancreáticas e anormalidades encontradas em ultrassonografia, tomografia computadorizada ou ressonância magnética99. Kiriyama S, Gabata T, Takada T, Hirata K, Yoshida M, Mayumi T, Hirota M, Kadoya M, Yamanouchi E, Hattori T, Takeda K, Kimura Y, Amano H, Wada K, Sekimoto M, Arata S, Yokoe M, Hirota M. New diagnostic criteria of acute pancreatitis. J Hepatobiliary Pancreat Sci. 2010 Jan;17(1):24-36...
Ao se determinar o diagnóstico de pancreatite aguda, torna-se fundamental elaborar estratégia rápida de tratamento por meio de hidratação rigorosa, analgesia e monitorização de sinais vitais. Santos et al.1313. Santos JS, Elias Júnior J, Scarpelini S, Sankarankutty AK. Pancreatite aguda: atualização de conceitos e condutas. Medicina, Ribeirão Preto. 2003;36: 266-282. demonstraram não haver correlação entre elevação dos níveis séricos de enzimas pancreáticas e gravidade da pancreatite, exceto quando houver níveis elevados e persistentes de amilase, que podem indicar complicações como abcesso e pseudocisto1616. Wada K, Takada T, Hirata K, Mayumi T, Yoshida M, Yokoe M, Kiriyama S, Hirota M, Kimura Y, Takeda K, Arata S, Hirota M, Sekimoto M, Isaji S, Takeyama Y, Gabata T, Kitamura N, Amano H. Treatment strategy for acute pancreatitis. J Hepatobiliary Pancreat Sci. 2010 Jan;17(1):79-86..
A amilase sérica tem sido o teste laboratorial mais utilizado em pancreatite aguda, e o diagnóstico firmado quando sua elevação for três vezes maior que o limite superior da normalidade. Várias doenças abdominais podem cursar com aumento sérico de amilase e lipase; para o diagnóstico de pancreatite aguda ou pancreatite crônica agudizada, valores de sensibilidade para amilasemia e lipasemia são semelhantes, entretanto a especificidade e o valor preditivo positivo para amilasemia são ligeiramente maiores que para lipasemia55. De Campos T, Braga CF, Kuryura L, Hebara D, Assef JC, Rasslan S. Changes in the management of patients with severe acute pancreatitis. Arq Gastroenterol 2008; 45(3):181-5..
A magnitude da elevação da amilasemia não apresenta valor prognóstico; entretanto, pacientes com pancreatite biliar tendem a ter níveis mais elevados que em casos de alcoolismo. A lipase sérica eleva-se em 87% dos pacientes com pancreatite aguda, e apresenta valores dentro da normalidade em diversas situações onde a amilase se encontra falsamente aumentada1010. Pacheco RC, Nishioka SA, Oliveira LCM. Validity of serum amylase and lipase for the differential diagnosis between acute/acutized chronic pancreatitis and other causes of acute abdominal pain. Arq Gastroenterol 2003;40(4):233-238...
No presente estudo, em 100% dos pacientes foi detectada amilasemia (>90 UI/L), com valores oscilantes. Amilasemia se eleva em 2 a 12 horas do início dos sintomas e permanece alta durante 3-5 dias. Elevação da lipase e de isoenzimas pancreáticas da amilase perduram por mais de 10 dias, sem permanência dos sintomas ou desenvolvimento de complicações. Neste estudo, o uso de antibióticos (monoterapia ou não) não apresentou associação com amilasemia, e houve índices de amilase menores em consonância com casos de pancreatite leve; o mesmo ocorreu em 87% dos pacientes estudados, com níveis de lípase próximos ou abaixo de 1000 UI/L. Com relação ao tempo de internação, pacientes internados por período inferior a sete dias apresentaram níveis elevados de amilase e lipase. Após 10 dias, tais níveis tenderam a decrescer, sem indicação de valor prognóstico, o que vem a corroborar dados de literatura1010. Pacheco RC, Nishioka SA, Oliveira LCM. Validity of serum amylase and lipase for the differential diagnosis between acute/acutized chronic pancreatitis and other causes of acute abdominal pain. Arq Gastroenterol 2003;40(4):233-238...
Pacientes com diagnóstico de pancreatite aguda devem, a princípio, ser hospitalizados, com monitoração do estado de consciência, das condições respiratória e cardiovascular e do débito urinário, reposição adequada de fluidos e controle da dor, e em seguida transferidos para ala de cuidados intensivos pela facilidade no manejo, intervenção ou tratamento88. Hirota M, Takada T, Kitamura N, Ito T, Hirata K, Yoshida M, Mayumi T, Kataoka K, Takeda K, Sekimoto M, Hirota M, Kimura Y, Wada K, Amano H, Gabata T, Arata S, Yokoe M, Kiriyama S. Fundamental and intensive care of acute pancreatitis. J Hepatobiliary Pancreat Sci. 2010 Jan;17(1):45-52...
Pancreatite edematosa representa 80% a 90% das pancreatites agudas, e sua remissão é possível na maioria dos pacientes, sem necessidade de tratamento especial88. Hirota M, Takada T, Kitamura N, Ito T, Hirata K, Yoshida M, Mayumi T, Kataoka K, Takeda K, Sekimoto M, Hirota M, Kimura Y, Wada K, Amano H, Gabata T, Arata S, Yokoe M, Kiriyama S. Fundamental and intensive care of acute pancreatitis. J Hepatobiliary Pancreat Sci. 2010 Jan;17(1):45-52... Já a pancreatite necrotizante engloba os restantes 10% a 20% dos casos, com alta taxa de mortalidade por estar acompanhada de infecção bacteriana e necessitar de cuidados cirúrgicos ou drenagem percutânea88. Hirota M, Takada T, Kitamura N, Ito T, Hirata K, Yoshida M, Mayumi T, Kataoka K, Takeda K, Sekimoto M, Hirota M, Kimura Y, Wada K, Amano H, Gabata T, Arata S, Yokoe M, Kiriyama S. Fundamental and intensive care of acute pancreatitis. J Hepatobiliary Pancreat Sci. 2010 Jan;17(1):45-52... Quanto ao uso de antibióticos, Yousaf et al.1717. Yousaf M, McCallion K, Diamond T. Management of severe acute pancreatitis. Br J Surg. 2003 Apr;90(4):407-20. relatam que devem ser recomendados em casos graves de pancreatite, devendo ser de amplo espectro e por curto período de tempo, em geral por 5-7 dias. Não há consenso sobre o valor da profilaxia com antibióticos, e nem sobre a escolha do antimicrobiano e a duração da terapia22. Baron TH, Morgan DE. Current concepts: acute necrotizing pancreatitis. N Eng J Méd 1999;340(18): 1412-17..
Nas últimas décadas, mudanças no manejo de pacientes com pancreatite aguda leve, tais como nutrição enteral, uso racional de antibióticos de menor espectro e cuidados intensivos têm contribuído para a redução do tempo de internação e da mortalidade global55. De Campos T, Braga CF, Kuryura L, Hebara D, Assef JC, Rasslan S. Changes in the management of patients with severe acute pancreatitis. Arq Gastroenterol 2008; 45(3):181-5.. O presente estudo demonstrou correlação entre tempo internação e gravidade (numero de critérios), com melhora clinica em tempo curto de internação provavelmente devido ao próprio quadro de pancreatite aguda leve.
CONCLUSÕES
Mudanças no manejo de pacientes com pancreatite aguda leve, tais como nutrição enteral, uso racional de antibióticos de menor espectro e cuidados intensivos têm contribuído significativamente para a redução do tempo de internação e mortalidade.
REFERENCES
-
1Balthazar EJ, Ranson JH, Naidich DP, Megibow AJ, Caccavale R, Cooper MM. Acute pancreatitis: prognostic value of CT. Radiology. 1985 Sep;156(3):767-72..
-
2Baron TH, Morgan DE. Current concepts: acute necrotizing pancreatitis. N Eng J Méd 1999;340(18): 1412-17.
-
3Carneiro MC, Batista RS. O mosaico patogênico da pancreatite aguda grave. O mosaico patogênico da pancreatite aguda grave. Rev Col Bras Cir. 2004:391-397.
-
4Corman ML: Traditions, trials, and treatises. Dis Colon Rectum 1999;42(9):1130-1135.
-
5De Campos T, Braga CF, Kuryura L, Hebara D, Assef JC, Rasslan S. Changes in the management of patients with severe acute pancreatitis. Arq Gastroenterol 2008; 45(3):181-5.
-
6Fukuda JK, Franzon O, Resende-Filho FO, Kruel NK, Ferri TA. Prognóstico dos casos de pancreatite aguda pelo escore de PANC 3. Arq Bras Cir Dig. 2013;26(2):133-5.
-
7Godinho R. Etiopatogenia da pancreatite aguda. Rev Port Med Int. 1999;6(2)123-33.
-
8Hirota M, Takada T, Kitamura N, Ito T, Hirata K, Yoshida M, Mayumi T, Kataoka K, Takeda K, Sekimoto M, Hirota M, Kimura Y, Wada K, Amano H, Gabata T, Arata S, Yokoe M, Kiriyama S. Fundamental and intensive care of acute pancreatitis. J Hepatobiliary Pancreat Sci. 2010 Jan;17(1):45-52..
-
9Kiriyama S, Gabata T, Takada T, Hirata K, Yoshida M, Mayumi T, Hirota M, Kadoya M, Yamanouchi E, Hattori T, Takeda K, Kimura Y, Amano H, Wada K, Sekimoto M, Arata S, Yokoe M, Hirota M. New diagnostic criteria of acute pancreatitis. J Hepatobiliary Pancreat Sci. 2010 Jan;17(1):24-36..
-
10Pacheco RC, Nishioka SA, Oliveira LCM. Validity of serum amylase and lipase for the differential diagnosis between acute/acutized chronic pancreatitis and other causes of acute abdominal pain. Arq Gastroenterol 2003;40(4):233-238..
-
11Ranson JH, Rifkind KM, Roses DF, Fink SD, Eng K, Spencer FC. Prognostic signs and the role of operative management in acute pancreatitis. Surg Gynecol Obstet. 1974 Jul;139(1):69-81.
-
12Rosa I, Pais MJ, Fátima C, Queiroz A. Pancreatite aguda: atualização e proposta de protocolo de abordagem. Unidade de Gastroenterologia do Hospital do Espírito Santo. Évora. Acta Méd Port 2004; 17: 317-24.
-
13Santos JS, Elias Júnior J, Scarpelini S, Sankarankutty AK. Pancreatite aguda: atualização de conceitos e condutas. Medicina, Ribeirão Preto. 2003;36: 266-282.
-
14Sekimoto M, Shikata S, Takada T, Hirata K, Yoshida M, Hirota M, Kitamura N, Shirai K, Kimura Y, Wada K, Amano H, Kiriyama S, Arata S, Gabata T, Hirota M, Takeda K, Yokoe M, Mayumi T. Changes in management of acute pancreatitis before and after the publication of evidence-based practice guidelines in 2003. J Hepatobiliary Pancreat Sci. 2010 Jan;17(1):17-23.
-
15Steinberg W, Tenner S. Acute pancreatitis. N Engl J Med. 1994 Apr 28;330(17):1198-210.
-
16Wada K, Takada T, Hirata K, Mayumi T, Yoshida M, Yokoe M, Kiriyama S, Hirota M, Kimura Y, Takeda K, Arata S, Hirota M, Sekimoto M, Isaji S, Takeyama Y, Gabata T, Kitamura N, Amano H. Treatment strategy for acute pancreatitis. J Hepatobiliary Pancreat Sci. 2010 Jan;17(1):79-86.
-
17Yousaf M, McCallion K, Diamond T. Management of severe acute pancreatitis. Br J Surg. 2003 Apr;90(4):407-20.
-
Fonte de financiamento: não há
Datas de Publicação
-
Publicação nesta coleção
2015
Histórico
-
Recebido
23 Out 2014 -
Aceito
08 Jan 2015