Resumos
OBJETIVO: Nosso objetivo é apresentar resultados a longo prazo da subsituição valvar por bioprótese de pericárdio bovino SJM-BiocorTM. MÉTODO: Entre 1992 e 2000, tiveram alta hospitalar, após substituição valvar por bioprótese de pericárdio bovino SJM-BiocorTM 304 pacientes. Idades eram de 15 a 83 anos (média: 60,6±14,3), sendo 50,3% do sexo masculino. Pacientes tiveram situação clínica atualizada e análise atuarial foi empregada no cálculo da sobrevida simples e livre de eventos. RESULTADOS: Em um seguimento total de 931,0 pacientes-ano, ocorreram 28 (9,2%) óbitos tardios, sendo cinco (1,6%) relacionados à bioprótese, sete (2,3%) cardíacos, quatro (1,3%) não-cardíacos e 12 (3,9%) de causa desconhecida. Eventos de bioprótese foram: endocardite: 18 (5,9%), degeneração fibrocálcica: 15 (4,9%), tromboembolismo: três (1,0%), hemólise: um (0,3%). Disfunção de bioprótese resultou em 16 (5,2%) reoperações, por degeneração fibrocálcica (nove), endocardite (seis) e tromboembolismo (um). Probabilidade de sobrevida foi 86,3±3,4%, no 5º, e 69,3±9,0%, no 10º ano pós-operatório. Idade jovem (<40 anos, n= 35) mostrou maior sobrevida em relação à mais idosa (>60 anos, n=187): 82,0±13,3% vs 58,8±13,6%, no 9º ano. Sobrevida livre de eventos foi 77,5±3,7%, no 5º, e 40,2±9,0%, no 10º ano. Probabilidade de falência estrutural de bioprótese foi 5%, no 5º ano, e 20%, no 10º; em aórticos, zero e 8%, respectivamente. A classe funcional (NYHA) atual é I para 88,5%, II para 9,1% e III para 2,4% dos pacientes. CONCLUSÃO: Implante de bioprótese de pericárdio bovino SJM-BiocorTM resulta em satisfatória perspectiva de sobrevida dos pacientes com doença valvar e apresenta baixa prevalência de disfunção de prótese.
Bioprótese; Prótese das valvas cardíacas; Valvas cardíacas
OBJECTIVE: The objective of this work is to present long-term results of valve replacement using SJM-BiocorTM bovine pericardial bioprostheses. METHODS: From 1992 to 2000, 304 patients were discharged from hospital after bioprosthesis implantation. Ages ranged from 15 to 83 years (mean: 60.6 ± 14.3 years) and 50.3% were male. Patient deaths and events related to bioprosthesis (infection, thromboembolism and structural failure) were considered for estimation of cumulative probability of survival and event-free survival. RESULTS: Total follow-up was 931.0 patients-year. During follow-up there were 28 (9.2%) deaths. Causes were bioprosthesis failure in five (1.6%), cardiac in seven (2.3%), non-cardiac in four (1.3%), and unknown in 12 (3.9%) patients. Events related to bioprosthesis were: endocarditis: 18 (5.9%), fibrocalcic degeneration: 15 (4.9%), thromboembolism: three (1.0%), hemolysis: one (0.3%). Bioprosthesis dysfunctions resulted in 16 (5.2%) reoperations due to fibrocalcic degeneration (nine), endocarditis (six) and thromboembolism (one). Probability of survival was higher in the young population (< 40 years, n=35) when compared to the older group (> 60 year, n=187): 82.0 ± 13.3% vs. 58.8 ± 13.6% in the 9th year. Event-free survival was 77.5 ± 3.7% for 5th year and 40.2 ± 9.0% for 10th year. Overall estimative of structural failure for a SJM-BiocorTM was 5% in 5th year increasing to 20% in the 10th year. In the aortic position the values were zero and 8%, respectively. Considering current clinical conditions, 88.5% are in NYHA class I, 9.1% in class II and 2.3% in class III. CONCLUSIONS: SJM-BiocorTM bovine pericardial bioprostheses resulted in satisfactory survival of patients, related to low prevalence of bioprosthesis dysfunction.
Bioprosthesis; Heart valve prosthesis; Heart valves
ARTIGO ORIGINAL
Bioprótese valvar de pericárdio bovino St Jude Medical-Biocor: sobrevida tardia
Felipe W. de BaccoI; João Ricardo M. Sant'annaII; Roberto T. Sant'annaI; Paulo R. PratesIII; Renato A. K. KalilIV; Ivo A. NesrallaV
IBolsista Produtividade em Pesquisa de Iniciação Científica do CNPq-IC/FUC
IICirurgião Cardiovascular do Instituto de Cardiologia do RS/FUC. Professor do Programa de Pós-Graduação, Mestrado e Doutorado, da Fundação Universitária de Cardiologia (FUC-RS)
IIICirurgião Responsável pelo Bloco Cirúrgico do Instituto de Cardiologia do RS/FUC
IVProfessor-Adjunto Responsável pela Disciplina de Cardiologia da FFFCMPA. Membro da Comissão Coordenadora e Professor do Programa de Pós-Graduação da Fundação Universitária de Cardiologia (FUC-RS)
VChefe do Serviço de Cirurgia Cardiovascular do Instituto de Cardiologia do RS/FUC
Endereço para correspondência Endereço para correspondência: Instituto de Cardiologia do Rio Grande do Sul / F.U.C Av. Princesa Isabel, 395 Porto Alegre, RS. CEP: 90620-001 E-mail: santanna@cardiologia.org.br
RESUMO
OBJETIVO: Nosso objetivo é apresentar resultados a longo prazo da subsituição valvar por bioprótese de pericárdio bovino SJM-BiocorTM.
MÉTODO: Entre 1992 e 2000, tiveram alta hospitalar, após substituição valvar por bioprótese de pericárdio bovino SJM-BiocorTM 304 pacientes. Idades eram de 15 a 83 anos (média: 60,6±14,3), sendo 50,3% do sexo masculino. Pacientes tiveram situação clínica atualizada e análise atuarial foi empregada no cálculo da sobrevida simples e livre de eventos.
RESULTADOS: Em um seguimento total de 931,0 pacientes-ano, ocorreram 28 (9,2%) óbitos tardios, sendo cinco (1,6%) relacionados à bioprótese, sete (2,3%) cardíacos, quatro (1,3%) não-cardíacos e 12 (3,9%) de causa desconhecida. Eventos de bioprótese foram: endocardite: 18 (5,9%), degeneração fibrocálcica: 15 (4,9%), tromboembolismo: três (1,0%), hemólise: um (0,3%). Disfunção de bioprótese resultou em 16 (5,2%) reoperações, por degeneração fibrocálcica (nove), endocardite (seis) e tromboembolismo (um). Probabilidade de sobrevida foi 86,3±3,4%, no 5º, e 69,3±9,0%, no 10º ano pós-operatório. Idade jovem (<40 anos, n= 35) mostrou maior sobrevida em relação à mais idosa (>60 anos, n=187): 82,0±13,3% vs 58,8±13,6%, no 9º ano. Sobrevida livre de eventos foi 77,5±3,7%, no 5º, e 40,2±9,0%, no 10º ano. Probabilidade de falência estrutural de bioprótese foi 5%, no 5º ano, e 20%, no 10º; em aórticos, zero e 8%, respectivamente. A classe funcional (NYHA) atual é I para 88,5%, II para 9,1% e III para 2,4% dos pacientes.
CONCLUSÃO: Implante de bioprótese de pericárdio bovino SJM-BiocorTM resulta em satisfatória perspectiva de sobrevida dos pacientes com doença valvar e apresenta baixa prevalência de disfunção de prótese.
Descritores: Bioprótese. Prótese das valvas cardíacas. Valvas cardíacas.
INTRODUÇÃO
O implante de prótese biológica para substituição valvar cardíaca se traduz em risco reduzido de acidentes tromboembólicos e dispensa anticoagulação específica [1]. A melhora na qualidade de vida contrapõe-se à durabilidade, motivo que vem implicando diversas modificações no preparo dos tecidos biológicos e no projeto das próteses [2-5]. O conceito de bioprótese introduzido por Carpentier et al. [6] permitiu resultados tardios favoráveis com próteses de tecido heterólogo de valva aórtica porcina [7].
A bioprótese de pericárdio bovino foi introduzida por Ionesco, visando alcançar maior durabilidade e melhor desempenho hemodinâmico do que o observado com bioprótese da valva aórtica porcina [8,9]. Testes iniciais em simulador de pulso identificaram possibilidade de falência estrutural precoce [10], mas modificações no projeto e na técnica de preparo tecidual determinaram resultados hemodinâmicos e clínicos favoráveis [11,12]. Seu emprego em nosso meio foi difundido por Braile et al. [13] e o modelo St. Jude Medical-BiocorTM (SJM-BiocorTM) introduzido em 1982 [14]. Este modelo incorpora modificações estruturais e na membrana de pericárdio que resultam em elevada durabilidade e satisfatório resultado hemodinâmico [6].
O objetivo do presente estudo é apresentar os resultados observados em pacientes submetidos à substituição valvar cardíaca pelo implante da bioprótese de pericárdio bovino SJM-BiocorTM.
MÉTODO
Pacientes
Entre novembro de 1992 e dezembro de 2000, foram submetidos a implante de pelo menos uma bioprótese de pericárdio bovino SJM-BiocorTM 358 pacientes consecutivos. Destes, foram alocados para estudo os 304 que tiveram alta hospitalar do Instituto de Cardiologia do Rio Grande do Sul/Fundação Universitária de Cardiologia. Eram do sexo feminino 151 (49,6%) pacientes e do masculino 153 (50,3%). A idade variou de 15 a 83 anos com média e desvio padrão de 60,6±14,3 anos. A distribuição etária era inferior a 40 anos para 35 (11,5%), entre 40 e 60 anos para 82 (27,0%) e superior a 60 anos para 187 (61,5%) pacientes.
Quando da cirurgia, a classe funcional pelos critérios da New York Heart Association (NYHA) era: II em 29,9%, III em 48,0% e IV em 22,0% dos pacientes.
A etiologia da lesão valvar era idiopática em 125 (41,1%), reumática em 92 (30,3%), mixomatosa em 28 (9,2%), isquêmica em 21 (6,9%), Marfan em 11 (3,6%), endocardite em 11 (3,6%) e congênita em quatro pacientes (1,3%); 12 (4,0%) apresentavam disfunção de bioprótese.
Do total, 78 (25,6%) haviam sido submetidos à cirurgia valvar cardíaca prévia. Os seguimentos total e médio foram, respectivamente, 931,0 pacientes-ano e 3,8±2,0 pacientes-ano.
Métodos
Procedimentos cirúrgicos foram realizados conforme rotinas aceitas, incluindo oxigenador de membrana, preservação miocárdica por cardioplegia cristalóide hipotérmica e hipotermia moderada (32º a 28º C).
Quanto ao local de implante, 172 (56,5%) pacientes receberam implante aórtico isolado, 109 (35,8%) mitrais isolados, 20 (6,5%) mitro-aórticos e três (0,009%) tricúspides.
Procedimentos cardíacos associados ocorreram em 116 (38,1%) pacientes, como cirurgia de revascularização miocárdica em 67 (22,0%), plastia tricúspide em 16 (5,2%), plastia mitral em nove (2,9%), reparo de defeito congênito em sete (2,3%) e cirurgia de Cox-Maze em um (0,3%).
Após a cirurgia, os pacientes foram tratados na sala de recuperação por período mínimo de 48 horas. A alta hospitalar ocorreu após o 5º dia de pós-operatório, não sendo prescrita anticoagulação oral de rotina; esta foi indicada nos casos de fibrilação atrial crônica, átrio esquerdo muito aumentado ou presença de prótese valvar mecânica. Antibioticoterapia profilática para endocardite bacteriana foi prescrita [15].
Após alta hospitalar, os pacientes foram referidos ao clínico assistente ou acompanhados em ambulatório da Instituição. Estes tiveram registro em prontuário médico da situação clínica em cada consulta, bem como eventos clínicos ou cirúrgicos significativos [16]. Para pacientes referidos, foi efetuado contato direto ou com clínico assistente, visando obtenção de histórico pós-operatório e de informações atualizadas.
Este estudo foi aprovado pelo Comitê de Ética em Pesquisa do Instituto de Cardiologia do Rio Grande do Sul.
Eventos
Foram considerados eventos significativos relacionados à bioprótese: degeneração fibrocálcica, trombose de bioprótese com ou sem episódios de embolia periférica, presença de fístula peri-valvar e infecção (endocardite, mesmo sem agente infeccioso isolado).
Eventos cirúrgicos foram novas cirurgias cardíacas, sendo as causas de reoperação atribuídas à falha da bioprótese ou por razão diversa (como para substituição de outra valva cardíaca ou para revascularização miocárdica).
Óbitos foram classificados como atribuíveis à bioprótese (tais como trombose, endocardite ou disfunção resultando em insuficiência cardíaca, implicando ou não em cirurgia cardíaca), de causa cardíaca (arritmia, insuficiência cardíaca não relacionada à falência da bioprótese) ou de causa não cardíaca (devido à doença sistêmica, como neoplasia).
Análise dos dados
Foram consideradas a mortalidade tardia, a perspectiva de sobrevida (para todos os pacientes e conforme classificação em características demográficas e operatórias, como idade, sexo, etiologia da lesão e posição de implante valvar), a sobrevida livre de eventos (no qual eventos relacionados à bioprótese foram adicionados a óbitos), a durabilidade da bioprótese (considerando-se falha apenas eventos relacionados à bioprótese) e a probabilidade de falência estrutural. A evolução clínica considerou a modificação na classe funcional, segundo os critérios da NYHA.
Os dados foram dispostos em tabelas de contingência e submetidos à análise estatística pelo método atuarial [17] e pelo teste t de Student, qui-quadrado e Kaplan-Meier, em programa de computação SPSS. Os valores quantitativos foram expressos como média ± desvio padrão. O nível de significância aceito foi a crítico de 5% (p< 0,05). Visando a enfatizar os resultados tardios da bioprótese em estudo, as curvas atuariais foram montadas sem considerar a morbimortalidade hospitalar, ou seja, a partir do momento da alta, uma vez que os eventos desse período são predominantemente de causa cardíaca, não relacionados à bioprótese. Para inclusão do efeito da mortalidade imediata nos resultados tardios deve-se multiplicar a sobrevida tardia, em qualquer momento da curva, por um índice específico (IE) de cada subgrupo avaliado. Esse índice é resultante da mortalidade imediata específica de cada subgrupo de pacientes. Assim, a mortalidade imediata de toda a amostra estudada (15,0%) gera um IE de 0,85. O IE de cada subgrupo é: pacientes aórticos: 0,89, mitrais: 0,8; idade inferior a 40 anos: 0,9, entre 40 e 60 anos: 0,83 e maiores de 60 anos: 0,85. Sobre as curvas de durabilidade, a mortalidade imediata não exerce influência, visto que consideram somente os eventos relacionados à bioprótese, dos quais nenhum aconteceu antes da alta hospitalar.
RESULTADOS
Mortalidade e morbidade
A mortalidade imediata foi 15,0%, não sendo nenhum óbito relacionado à bioprótese. No seguimento, ocorreram 28 óbitos (3,0% por paciente-ano), sendo 5 (0,5% por pcte-ano) relacionados à bioprótese (endocardite: dois; AVC/tromboembolismo: dois; disfunção de bioprótese: um), sete (0,7% por pcte-ano) cardíacos (insuficiência cardíaca: três, arritmia ventricular: três, IAM: um), quatro (0,4% por pcte-ano) não-cardíacos (neoplasia: três; sepsis: um) e 12 (1,2% por pcte-ano) de causa desconhecida.
Eventos relacionados à bioprótese foram: endocardite: 18 (1,9% por pcte-ano) episódios em 17 pacientes; degeneração fibrocálcica/ruptura de lascínea: 15 (1,6% por pcte-ano), sendo apenas um caso de ruptura de lascínea; tromboembolismo: três (0,3% por pcte-ano); hemólise: um (0,1% por pcte-ano). Ocorreu um caso de fístula peri-valvar.
Pacientes com degeneração fibrocálcica e/ou ruptura de lascínea tinham idade média de 46,5±11,6 anos, menor que a média de idade dos pacientes sem essa complicação, 61,7±17,8 anos (p< 0,05). Disfunção de bioprótese resultou em 16 (5,2%) reoperações devido a: degeneração fibrocálcica/ruptura de lascínea (nove), endocardite (seis) ou tromboembolismo (um). Dos pacientes reoperados, cinco receberam nova bioprótese de pericárdio bovino SJM BiocorTM, totalizando 309 biopróteses utilizadas.
Três (0,9%) pacientes foram reoperados para implante de prótese mecânica em posição diversa a da bioprótese em estudo e onze para implante de marca-passo cardíaco.
Os episódios de endocardite foram diagnosticados entre 1 e 99 meses de pós-operatório (PO) (média: 27,8 meses). Cinco pacientes apresentaram endocardite até o 3º mês PO (27,7% dos episódios). Foi identificada uma provável porta de entrada em cinco pacientes (27,7% dos episódios): infecção do trato urinário em três, ooforectomia e broncopneunomia, individualmente. O agente infeccioso foi identificado em sete pacientes: Enterococcus faecalis (dois), Staphilococcus epidermis (dois), Staphilococcus coagulase negativo, Staphilococcus aureus e Pseudomonas aeruginosa. Episódio de endocardite resultou em dois óbitos, seis reoperações, um paciente permanece em tratamento e demais nove responderam favoravelmente à antibioticoterapia.
Sobrevida pós-operatória
A probabilidade de sobrevida pós-operatória para todos os pacientes foi 86,3±3,4%, no 5º ano e 69,3±9,0%, no 10º ano PO (Figura 1).
Quanto ao sexo, foram observados para o feminino e masculino, respectivamente, uma probabilidade de sobrevida de 90,6±4,2% e 81,2±5,7%, no 5º ano e de 65,7±12,4% e 81,2±5,7% (p<0,05), no 10º ano PO.
Quanto à idade, o grupo etário inferior a 40 anos mostrou sobrevida de 94,8±7,1%, no 5º ano e 82,0±13,3%, no 9º; o grupo entre 40 e 60 anos teve sobrevida de 85,5±6,8%, em ambos os intervalos; e o grupo com mais de 60 anos mostrou sobrevida de 85,6±4,4%, no 5º e de 58,8±13,6%, no 10º ano PO (Figura 2).
Na avaliação relativa à etiologia da doença valvar, observou-se sobrevida variável, contribuindo o reduzido número de pacientes em alguns dos grupos. Para as cardiopatias com maior representatividade (n igual ou superior a 18 pacientes), a sobrevida no 5º e no 10º ano foi, respectivamente: 83,6±6,2% e 73,7±10,7% para doença idiopática, 91,5±5,0% e 65,5±14,5% para doença reumática, 83,8±11,1% em ambos os intervalos para degeneração mixomatosa e 69,8±13,9%, de modo similar, para doença isquêmica.
Em relação à posição da bioprótese, pacientes mitrais mostraram menor probabilidade de sobrevida do que os aórticos no 5º ano (81,7±6,0% e 87,3±4,8%) e 10º ano PO (65,1±10,7% e 74,8±9,1%) - Figura 3.
Assim, conforme os IE para avaliar o efeito da mortalidade hospitalar, os resultados de sobrevida aos 5 e 10 anos são, respectivamente: 73,3±2,9% e 58,9±7,6%, para toda a amostra estudada; 85,3±6,5% e 73,8±12,3% (aos 9 anos), para menores de 40 anos, 70,9±5,6% em ambos intervalos, 72,7±3,8% e 49,9±11,5% para maiores de 60 anos, 65,3±4,2% e 52,0±8,0% para os pacientes mitrais e 77,6±4,8% e 66,5±8,6% para os aórticos.
Sobrevida livre de evento
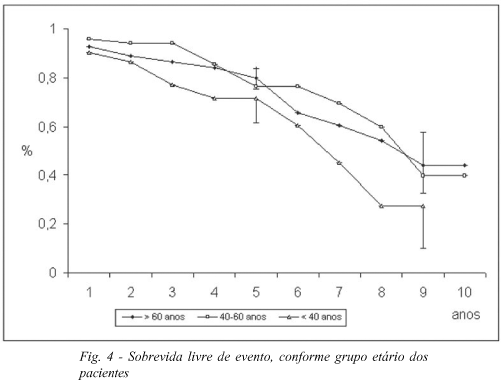
A probabilidade de sobrevida livre de evento foi 77,5±3,7%, no 5º ano e 40,2±9,0%, no 10º ano PO (Figura 1). Relativo à idade, a sobrevida livre de evento para o grupo mais jovem (< 40 anos) foi 71,7±10,1%, no 5º ano e 27,2±17,1%, no 9º; para o grupo entre 40 e 60 anos foi 76,4±7,4%, no 5º e 39,7±18,1%, no 10º ano; e para o grupo com mais de 60 anos, 80,0±4,6%, no 5º e de 44,3±11,8%, no 10º ano PO (Figura 4). Quanto à posição da bioprótese, a sobrevida para pacientes mitrais foi 73,6±6,1%, no 5º ano e 38,3±10,5%, no 10º ano PO, enquanto que para os aórticos foi 78,9±5,4% e 56,3±10,2% (Figura 5).
Considerada a mortalidade hospitalar, a sobrevida livre de evento aos 5 e 10 anos foi, respectivamente: 65,8±3,1% e 34,1±7,6% para toda a amostra; 64,5±9,0% e 24,4±15,3% (aos 9 anos) para menores de 40 anos, 63,4±6,1% e 32,9±15,0% entre 40 e 60 anos, 68,0±3,9% e 37,6±10,0% para maiores de 60 anos; 58,8±4,9% e 30,6±8,4% para os pacientes mitrais e 70,2±4,8% e 50,1±9,1% para os aórticos.
Durabilidade da bioprótese
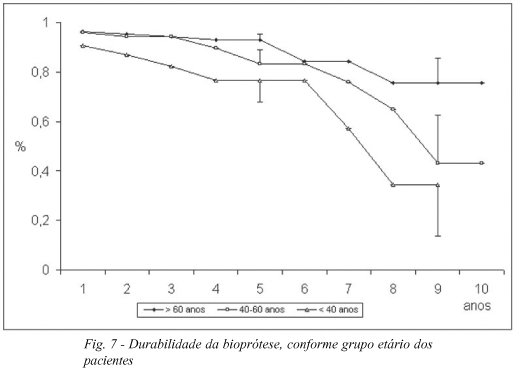
A estimativa de durabilidade da bioprótese foi 87,8±2,5%, no 5º ano e 57,7±9,9%, no 10º ano PO (Figura 6). Considerando o efeito da idade, a durabilidade estimada para os implantes em pacientes mais jovens (< 40 anos) foi 76,7±8,5%, para o 5º e 34,5±20,7%, para o 9º ano. Para pacientes entre 40 e 60 anos e para aqueles com idade superior a 60 anos, a estimativa foi 83,2±5,7% e 93,1±2,2% e 43,2±19,5% e 75,8±9,7% para intervalos correspondentes (Figura 7).
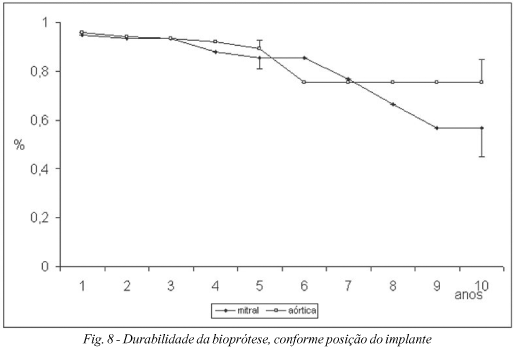
A estimativa de durabilidade da bioprótese aórtica foi 89,2±3,5%, no 5º ano e 75,4±9,4%, para o 10º ano. Para biopróteses mitrais, foi respectivamente de 85,4±4,4% e 57,0±11,7% (Figura 8).
A probabilidade de falência estrutural para todas as biopróteses foi 5%, no 5º ano e 20%, no 10º ano PO. Para biopróteses em posição aórtica, zero e 8% nestes mesmos intervalos.
Modificação na classe funcional
Em acompanhamento recente, 88,5% dos pacientes estavam em classe funcional I, 9,1%, em classe II e 2,3%, na classe III, demonstrando significativa melhora quanto ao pré-operatório (p<0,05).
COMENTÁRIOS
Em decorrência da grande disponibilidade de substitutos valvares, o comportamento de cada prótese ao longo do tempo é de suma importância na escolha do substituto valvar para implante. Este estudo mostra resultados do implante de bioprótese de pericárdio bovino SJM-BiocorTM em pacientes com doença valvar cardíaca e os compara com os reportados na literatura [18-21].
Uma vez que o escopo primordial do estudo é a análise da sobrevida a longo prazo dos pacientes, bem como dos eventos relacionados à bioprótese, as curvas de sobrevida foram organizadas a partir da alta hospitalar, uma vez que os fatores determinantes da mortalidade imediata são relacionados principalmente à condição clínica do paciente e ao procedimento cirúrgico, em detrimento do desempenho hemodinâmico e das possíveis complicações da bioprótese [22-26].
A mortalidade de 9,2% durante 10 anos de seguimento é aceitável, uma vez que existem relatadas taxas de até 46% de óbitos [19,20,27]. Como muitas variáveis podem contribuir para os óbitos tardios ou influenciar o valor absoluto da mortalidade (pacientes expostos ao risco por ano, tempo de seguimento), as causas de óbito merecem considerações. Ocorreram cinco óbitos relacionados à bioprótese (17,8% do total), decorrentes de endocardite, disfunção estrutural e tromboembolismo, um achado similar à comunicação de 22% [18]. Nesta casuística, 56% dos óbitos tardios tinham causa cardíaca, valor superior ao por nós observado (25%), uma diferença que pode ser justificada pelo elevado índice de óbitos de causa desconhecida em nossa série. É relevante que falência da prótese resultou em poucos óbitos.
A probabilidade de sobrevida para todos os pacientes foi 86,3±3,4%, no 5º ano e 69,3±9,0%, no 10º ano PO, enquanto outros autores relatam valores de 46% a 71% para este intervalo [18,20,21]. A estimativa de sobrevida livre de evento foi reduzida (40,2±9,0%, no 10º ano), fato observado também para pacientes com outros tipos de bioprótese [28,29], e atribuível a fatores como idade dos pacientes acompanhados, gravidade da doença cardíaca, posição da valva substituída e profilaxia pós-operatória para endocardite e tromboembolismo.
Uma consideração a ser feita se relaciona à idade dos pacientes. Para os menores de 40 anos, a probabilidade de sobrevida em 9 anos foi 82,0±13,3%, enquanto a sobrevida livre de evento foi apenas 27,2±17,1%. Uma diferença significativa entre sobrevida atuarial e livre de evento é esperada para esta população, uma vez que os pacientes desta faixa etária apresentam maior número de complicações relacionadas a bioprótese, especialmente degeneração fibrocálcica [30,31].
A satisfatória estimativa de sobrevida pode ser explicada por uma efetiva neutralização de complicações (como baixa mortalidade em reoperação devido à disfunção valvar e tratamento clínico curativo da endocardite). Resultado similar foi obtido para os pacientes do grupo etário intermediário: sobrevida atuarial de 85,5±6,8%, no 5º e no 10º ano e sobrevida livre de evento de 76,4±7,4% e 39,7±18,1%. A sobrevida para pacientes com mais de 60 anos foi 85,6±4,4%, no 5º e 58,8±13,6%, no 9º ano, valores que são parcialmente justificados pela idade avançada e pela repercussão terminal da doença cardíaca (e sistêmica). Sobrevida livre de evento foi próxima à sobrevida atuarial em ambos intervalos (80,0±4,6% e 44,4±11,8%, respectivamente), indicando poucos eventos não fatais. Estes achados referendam emprego de bioprótese no paciente idoso [20,21,31].
A probabilidade de sobrevida conforme a doença cardíaca subjacente foi variável (Figura 4), com resultados mais favoráveis em pacientes com cardiopatia mixomatosa e idiopática. O número reduzido de pacientes em alguns grupos impede que se observe claramente o efeito da cardiopatia subjacente sobre a sobrevida atuarial e livre de evento.
A estimativa de sobrevida de acordo com a posição da bioprótese tem sido o objetivo de muitos estudos. Nossos resultados para pacientes aórticos mostram probabilidade de sobrevida de 74,8±9,1%, no 10º ano PO. Os pacientes com biopróteses de pericárdio bovino Carpentier-Edwards da 2ª geração apresentam estimativas muito similares, com valores de 70% a 40%, em 10 anos [21,22,31] e de 34% a 53%, no 12º ano de seguimento [19,20,32]; alguns estudos com estimativas inferiores incluem mortalidade operatória. Em nossa série, os pacientes mitrais tiveram menor estimativa de sobrevida se comparados aos aórticos, 65,1±10,7%, no 10º ano. A literatura refere estimativa de sobrevida em torno de 62% a 73%, no 8º ano, 57%, no 10º, 54%, no 12º e 37%, no 15º ano [18,21,31,32].
Para o período de 10 anos, tempo de seguimento do nosso estudo, a bioprótese SJM-BiocorTM manteve desempenho similar à bioprótese Carpentier-Edwards, tanto em posição aórtica como mitral, e inferimos resultados comparáveis em maior tempo de seguimento, previsão a ser confirmada em avaliações futuras.
Analisando o aspecto morbidade, a prevalência de endocardite foi de 5,9% e resultou em seis reoperações (38% das biopróteses explantadas) e dois óbitos (7,1% do total de óbitos). Apesar de ser apontada como uma causa comum de óbito [18,20], disfunção de bioprótese (prevalência de 4,2% a 6,8%) [20,21,27] ou reoperação (responsável por 6,3% a 13% dos explantes de biopróteses) [20,27,33], a prevalência de endocardite pode ser considerada elevada. Expressa em termos de pacientes expostos ao risco, a literatura mostra incidência de endocardite de 0,4% a 2,4% por paciente-ano [13,34], enquanto que nesta série observamos 1,9% por paciente-ano.
O tempo médio entre o implante da bioprótese e o início da endocardite foi 25 meses (variando de 2 a 99 meses). É relevante a ocorrência de quatro infecções até o 3º mês de pós-operatório, e a identificação de uma provável porta de entrada em cinco pacientes. Se o segundo episódio de endocardite no mesmo paciente, 2 meses após o primeiro, for adicionado a esta última observação, mais de 50% dos casos terão causa definida, não relacionada à prótese. Portanto, os pacientes devem ser orientados quanto ao tratamento antibiótico profilático. Também há de ser considerado que a resposta exitosa ao tratamento pode ser esperada se a endocardite for suspeitada (ou confirmada por hemocultura).
Falência estrutural resultou em um óbito e nove reoperações; considerando que 15 pacientes apresentaram esta complicação, evidencia-se que pacientes com diagnóstico de falência de prótese permanecem em acompanhamento, aguardando reoperação. Uma vez estabelecido diagnóstico, a urgência para reoperação depende da condição clínica do paciente, do comprometimento da função valvar e das características do paciente.
Falha estrutural é um determinante relevante do desempenho da bioprótese. A durabilidade da bioprótese foi estimada em 75,4±9,4%, no 10º ano, para biopróteses aórticas e em 57,0±11,7%, para mitrais. Na literatura, para pacientes aórticos, a estimativa de liberdade de deterioração estrutural, um equivalente de durabilidade, tem sido relatada entre 91% a 100%, em 10 anos e 82% a 100%, em 12 anos [19,20,32,35]. Para a bioprótese mitral Carpentier-Edwards, valores foram 76%, no 10º ano PO [18] e 78%, no 12º [36]. A idade afeta a durabilidade da bioprótese, já que pacientes mais jovens apresentam menores valores se comparados à população mais idosa [33]. A probabilidade de falência estrutural para todas as biopróteses foi 5%, no 5º ano e 20%, no 10º. Para biopróteses aórticas os resultados foram melhores, com estimativa de zero e 8% para os mesmos intervalos. Portanto, o desempenho da bioprótese aórtica é altamente satisfatório.
Falência de prótese por degeneração fibrocálcica ou ruptura de lascínea é uma séria preocupação quando o implante de bioprótese é considerado. Estes eventos estão relacionados, principalmente, à qualidade e ao tratamento da membrana biológica [6,34] e à idade do paciente [21,25]. Ruptura de lascínia se refere especialmente ao desenho da bioprótese e sua montagem [6,10]. Como a produção da atual geração de biopróteses, incluindo a SJM-BiocorTM, tem atenção especial no desempenho hemodinâmico e na durabilidade mecânica, além de cuidados no projeto e na montagem da membrana de pericárdio bovino (incluindo o revestimento interno), falências devido ao projeto e à montagem da bioprótese estão reduzidas. A deterioração estrutural está relacionada principalmente à idade do paciente, e constatações de baixa incidência ou até mesmo ausência de degeneração fibrocálcica na população mais idosa podem ser encontradas na literatura [18,20,31].
A média de idade dos pacientes com degeneração fibrocálcica foi significativamente menor que a idade média dos pacientes sem esta complicação, denotando o fato de que esta complicação tem prevalência aumentada em pacientes mais jovens. A prevalência de disfunção estrutural foi 4,9% em nossa série, inferior a 1,7% apresentados em uma série de pacientes aórticos e mitrais seguidos por 12 anos [29], mas comparável a séries individuais de pacientes mitrais (2,1% a 2,7%) e aórticos (até 8,2%) [19,20]. Para um seguimento de até 15 anos, casos de disfunção aumentaram para 12,4% dos implantes mitrais [33].
Tromboembolismo foi constatado em três (0,9%) pacientes, e representou a possível causa de óbito de outros dois (relacionados à isquemia cerebrovascular). Outro paciente teve de ser submetido à reoperação para substituição de bioprótese mitral devido a trombose atrial e da bioprótese. Estes eventos, observados em outras séries [18,20,21,33], indicam que alguns pacientes portadores de bioprótese devem receber terapia anticoagulante profilática, além daqueles com indicação reconhecida, como os com fibrilação atrial crônica, átrio esquerdo aumentado ou prótese mecânica concomitante. Há estudos de pacientes com biopróteses de pericárdio que demonstram equivalência entre o número de complicações hemorrágicas relacionadas à terapia anticoagulante e episódios de tromboembolismo [20]. Perante essas afirmações, tomamos cuidados especiais e consideramos a evolução individual antes de indicar a anticoagulação oral.
Associando nossos resultados aos comunicados na literatura, pode-se inferir que a indicação principal para implante de bioprótese está para pacientes aórticos, com idade superior a 60 anos, visto que o risco de falência do dispositivo é reduzido [1,20,27]. Pacientes mitrais idosos também devem receber o implante de bioprótese com uma expectativa de bons resultados [18,33,34]. Pacientes jovens (idade inferior a 40 anos) apresentam uma elevação na probabilidade de falência tardia e necessidade de reoperação. O implante de uma bioprótese deve ser indicado se um dispositivo mecânico não puder ser utilizado, seja por razões intelectuais, sociais ou econômicas. Mulheres que desejam gestar também merecem o implante de uma bioprótese, e nestas circunstâncias, nossos resultados indicam que a bioprótese SJM-BiocorTM pode ser considerada.
A condição clínica do paciente é um parâmetro indireto do desempenho hemodinâmico da bioprótese. Foi observado que 97,6% dos pacientes com acompanhamento recente estão em classe funcional I ou II (NYHA), resultado similar aos descritos na literatura [27,29,32,36]. O desempenho hemodinâmico da bioprótese SJM-BiocorTM foi objetivo de testes com duplicador de pulso, os quais demonstraram resultados adequados [6]. Cabe ressaltar que nesta série não houve substituição valvar devido à obstrução de fluxo (estenose) em biopróteses com função normal.
CONCLUSÃO
Este estudo apresenta algumas limitações, como o pequeno número de pacientes na composição de subgrupos (principalmente naqueles de etiologia da doença cardíaca e nos da faixa etária mais jovem) e com os 10 anos de seguimento completos. Entretanto, nossos resultados são superponíveis aos encontrados na literatura para biopróteses de pericárdio bovino de 2ª geração disponíveis para o comércio e avalizam a bioprótese SJM-BiocorTM para a substituição valvar cardíaca.
AGRADECIMENTO
O presente estudo foi parcialmente subvencionado com auxílio de pesquisa fornecido ao Dr. João Ricardo Michielin Sant'Anna pelo Conselho Nacional de Pesquisa (CNPq).
Artigo enviado em julho de 2005
Artigo aprovado em novembro de 2005
Trabalho realizado no Serviço de Cirurgia Cardiovascular - Instituto de Cardiologia do Rio Grande do Sul - Fundação Universitária de Cardiologia, Porto Alegre, RS.
- 1. Birkmeyer NJ, Birkmeyer JD, Tosteson AN, Grunkemeier GL, Marrin CA, O'Connor GT. Prosthetic valve type for patients undergoing aortic valve replacement: a decision analysis. Ann Thorac Surg. 2000;70(6):1946-52.
- 2. Wallace RB. Tissue valves. Am J Cardiol. 1975;35(6):866-71.
- 3. Jones EL, Craver JM, Morris DC, King III SB, Douglas Jr JS, Franch RH et al. Hemodynamic and clinical evaluation of the Hancock xenograft bioprosthesis for aortic valve replacement (with emphasis on management of the small aortic root). J Thorac Cardiovasc Surg. 1978;75(2):300-8.
- 4. Fantini FA, Vrandecic MO, Gontijo Filho B, Oliveira OC, Martins Jr IC, Marinho AA et al. Biopróteses aórticas porcinas, modelo convencional e sem suporte ("stentless"): estudo comparativo. Rev Bras Cir Cardiovasc. 1998;13(3):221-8.
- 5. Pomerantzeff PMA, Brandão CMA, Braile DM, Albuquerque JMAC, Ramirez VDA, Camim A et al. Novo conceito de bioprótese: bioprótese com descontinuidade do anel de sustentação (less stented)®. Rev Bras Cir Cardiovasc. 2004;19(3):267-73.
- 6. Carpentier A, Dubost C, Lane E, Nashef A, Carpentier S, Relland J et al. Continuing improvements in valvular bioprostheses. J Thorac Cardiovasc Surg. 1982;83(1):27-42.
- 7. Rossiter SJ, Miller DC, Stinson EB, Oyer PE, Reitz BA, Moreno-Cabral RJ et al. Hemodynamic and clinical comparison of the Hancock modified orifice and standard orifice bioprostheses in the aortic position. J Thorac Cardiovasc Surg. 1980;80(1):54-60.
- 8. Ionescu MI, Tandon AP, Mary DA, Abid A. Heart valve replacement with the Ionescu-Shiley pericardial xenograft. J Thorac Cardiovasc Surg. 1977;73(1):31-42.
- 9. Braile DM, Volpe MA, Ramin SL, Souza DRS. Tratamento cirúrgico das valvopatias. Parte 1. Rev Bras Cir Cardiovasc. 1994;9(2):113-22.
- 10. Gabay S, Bortulotti U, Wasserman F, Factor SM. Hemodynamics and durability of mitral bioprostheses: an in vitro study. Eur Heart J. 1984;5(Suppl D):65-71.
- 11. Jamieson WR, Pelletier LC, Janusz MT, Chaitman BR, Tyers FO, Miyagishima RT. Five-year evaluation of the Carpentier-Edwards porcine bioprosthesis. J Thorac Cardiovasc Surg. 1984;88(3):324-33.
- 12. Grunkemeier GL, Bodnar E. comparative assessment of bioprosthesis durability in the aortic position. J Heart Valve Dis. 1995;4(1):49-55.
- 13. Braile DM, Ardito RV, Greco OT, Lorga AM. IMC Bovine pericardial valve: 11 years. J Card Surg. 1991;6(4 suppl):580-8.
- 14. Vrandecic MO, Gontijo BF, Silva JAP, Fantini FA, Barbosa JT. Estudo multicêntrico dos resultados das trocas valvares com o uso da bioprótese Biocor no Estado de Minas Gerais. Rev Bras Cir Cardiovasc. 1988;3(3):159-68.
- 15. Bonow RO, Carabello B, de Leon Jr AC, Edmunds Jr LH, Fedderly BJ, Freed MD et al. Guidelines for the management of patients with valvular heart disease: executive summary. A Report of the American College of Cardiology/American Heart Association Task Force on Pratice Guidelines (Committee on Management of Patients with Valvular Heart Disease). Circulation. 1998;98(18):1949-84.
- 16. Edmunds Jr LH, Clark RE, Cohn LH, Grunkemeier GL, Miller DC, Weisel RD. Guidelines for reporting morbidity and mortality after cardiac valvular operations. The American Association for Thoracic Surgery, Ad Hoc Liaison Committee for Standardizing Definitions of Prosthetic Heart Valve Morbidity. Ann Thorac Surg. 1996;62(3):932-5.
- 17. Grunkemeier GL, Jamieson WR, Miller DC, Starr A. Actuarial vs actual risk of porcine structural valve deterioration. J Thorac Cardiovasc Surg. 1994;108(4):709-18.
- 18. Aupart MR, Neville PH, Hammami S, Sirinelli AL, Meurisse YA, Marchand MA. Carpentier-Edwards pericardial valves in the mitral position: ten-year follow-up. J Thorac Cardiovasc Surg. 1997;113(3):492-8.
- 19. Dellgren G, David TE, Raanani E, Armstrong S, Ivanov J, Rakowski H. Late Hemodynamic and clinical outcomes of aortic valve replacement with the Carpentier-Edwards Perimount pericardial bioprosthesis. J Thorac Cardiovasc Surg. 2002;124(1):146-54.
- 20. Banbury MC, Cosgrove III DM, Lytle BW, Smedira NG, Sabik JF, Saunders CR. Long-term results of the Carpentier-Edwards pericardial aortic valve: a 12-year follow-up. Ann Thorac Surg. 1998;66(6 suppl):S73-6.
- 21. Pelletier LC, Carrier M, Leclerc Y, Dyrda I. The Carpentier-Edwards pericardial bioprosthesis: clinical experience with 600 patients. Ann Thorac Surg. 1995;60(2 suppl):S297-302.
- 22. Hannan EL, Racz MJ, Jones RH, Gold JP, Ryan TJ, Hafner JP et al. Predictors of mortality for patients undergoing cardiac valve replacement in New York State. Ann Thorac Surg. 2000;70(4):1212-8.
- 23. Ambler G, Omar RZ, Royson P, Kinsman R, Keogh BE, Taylor KM. Generic, simple risk stratification model for heart valve surgery. Circulation. 2005;112(2):224-31.
- 24. Jamieson WR, Edwards FH, Schwartz M, Bero JW, Clark RE, Grover FL. Risk stratification for cardiac valve replacement. National Cardiac Surgery Database. Database Committee of the Society of Thoracic Surgeons. Ann Thorac Surg. 1999; 67(4):94351.
- 25. Jin R, Grunkemeier GL, Starr A. Validation and refinement of mortality risk models for heart valve surgery. Providence Health System Cardiovascular Study Group. Ann Thorac Surg. 2005;80(2):4719.
- 26. Edwards MB, Taylor KM. Is 30-day mortality an adequate outcome statistic for patients considering heart valve replacement? Ann Thorac Surg. 2003;76(2):482-6.
- 27. Perier P, Mihaileanu S, Fabiani JN, Deloche A, Chauvaud S, Jindani A et al. Long-term evaluation of the Carpentier-Edwards pericardial valve in the aortic position. J Card Surg. 1991;64(4 suppl):589-94
- 28. Cohn LH, Collins Jr JJ, Rizzo RJ, Adams DH, Couper GS, Aranki SF. Twenty-year follow-up with the Hancock porcine xenograft in the elderly. Ann Thorac Surg. 1998;66(6Suppl):S35-9.
- 29. Grunkemeier GL, Bodnar E. Comparison of structural valve failure among different 'models' of homograft valves. J Heart Valve Dis. 1994;3(3):556-60.
- 30. Cosgrove DM, Lytle BW, Taylor PC, Camcho MT, Stewart RW, McCarthy PM et al. The Carpentier-Edwards pericardial aortic valve: ten-year results. J Thorac Cardiovasc Surg. 1995;110(3):651-62.
- 31. Aupart MR, Dreyfus XB, Meurisse YA, Rouchet SC, Sirinelli AL, May MD et al. The influence of age on valve related events with Carpentier-Edwards pericardial valves. J Cardiovasc Surg. 1995;36(4):297-302.
- 32. Neville PH, Aupart MR, Diemont FF, Sirinelli AL, Lemoine EM, Marchand MA. Carpentier-Edwards pericardial bioprosthesis in aortic or mitral position: a 12-year experience. Ann Thorac Surg. 1998;66(6 suppl):S143-47.
- 33. Marchand MA, Aupart MR, Norton R, Goldsmith IRA, Pelletier LC, Pellerin M et al. Fifteen-year experience with the mitral Carpentier-Edwards PERIMOUNT pericardial bioprosthesis. Ann Thorac Surg. 2001;71(5 suppl):S236-9.
- 34. Carpentier A, Lemaigre G, Robert L, Carpentier S, Dubost C. Biological factors affecting long-term results of valvular heterografts. J Thorac Cardiovasc Surg. 1969;58(4):467-83.
- 35. Poirer NC, Pelletier LC, Pellerin M, Carrier M. 15year experience with the Carpentier-Edwards pericardial bioprosthesis. Ann Thorac Surg. 1988;66(6 Suppl):S57-61.
- 36. Dellgren G, David TE, Raanani E, Armstrong S, Ivanov J, Rakowski H. Late hemodynamic and clinical outcomes of aortic valve replacement with the Carpentier-Edwards Perimount pericardial bioprosthesis. J Thorac Cardiovasc Surg. 2002;124(1):146-54.
Datas de Publicação
-
Publicação nesta coleção
11 Set 2007 -
Data do Fascículo
Dez 2005
Histórico
-
Aceito
Nov 2005 -
Recebido
Jul 2005