Resumos
OBJETIVO: Descrever dois casos de hanseníase em menores de 15 anos, sendo um de paciente com 18 meses de idade e outro de 13 anos, diagnosticados por modos de detecção diferentes, ressaltando a importância de examinar os contatos. DESCRIÇÃO DO CASO: Um dos casos foi diagnosticado precocemente por meio do exame de contatos intradomiciliares, enquanto o outro foi diagnosticado por demanda espontânea após quatro anos de aparecimento das lesões e, apesar de ser contato de um ex-paciente, não foi examinado na época. COMENTÁRIOS: Em países endêmicos, a alta detecção da hanseníase em menores de 15 anos revela a persistência na transmissão do bacilo e as dificuldades dos programas de saúde para o controle da doença. O maior tempo para diagnóstico ocasiona sequelas e deformidades e, dessa forma, a busca dos contatos constitui importante método para o diagnóstico precoce da doença na infância, quando os sinais clínicos nem sempre são fáceis de serem identificados e há grande diversidade de formas clínicas em que a doença pode se apresentar.
hanseníase; epidemiologia; pediatria
OBJETIVO: Describir dos casos de enfermedad de Hansen en menores de 15 años, siendo uno de paciente con 18 meses de edad y otro de 13 años, diagnosticados por modos de detección distintos, subrayando la importancia de examinar a los contactos. DESCRIPCIÓN DEL CASO: Uno de los casos tuvo diagnóstico temprano mediante examen de contactos intradomiciliares, mientras que el otro fue diagnosticado por demanda espontánea después de cuatro años de surgimiento de las lesiones y, a pesar de ser contacto de un ex-paciente, no fue examinado en la época. COMENTARIOS: En países endémicos, la alta detección de enfermedad de Hansen en menores de 15 años revela la persistencia en la transmisión del bacilo y las dificultades de los programas de salud para el control de la enfermedad. El mayor tiempo para diagnóstico ocasiona secuelas y deformidades y, de ese modo, la búsqueda por los contactos constituye importante método para el diagnóstico temprano de la enfermedad en la infancia, cuando las señales clínicas no siempre son fáciles de identificarse y hay gran diversidad de formas clínicas en que la enfermedad puede presentarse.
enfermedad de Hansen; epidemiología; pediatría
OBJECTIVE: To describe two cases of leprosy in children under 15 years old, being one patient aged with 18 months and other 13 years, diagnosed by different modes of detection, emphasizing the importance of examining the contacts. CASE DESCRIPTION: One of the cases was diagnosed early by examining household contacts, while the other was diagnosed by spontaneous demand, after four years of the onset of lesions, although he had been a former patient contact who was not examined at the time. COMMENTS: In endemic countries, the high detection of leprosy in children under 15 years old reveals the persistence of the bacillus transmission and the difficulties encountered by public health programs to control the disease. Delay in leprosy diagnosis leads to sequels and deformities and, thus, the search for contacts is important as an effective method for early diagnosis of the disease in childhood, where clinical signs are not always easy to be identified due to the great variety of clinical forms in which the disease may occur.
leprosy; epidemiology; pediatrics
RELATO DE CASO
Hanseníase em menores de 15 anos: a importância do exame de contato
Carla Andrea A. PiresI; Cláudia Marques S. R. MalcherII; José Maria C. Abreu JúniorIII; Tamires Gomes de AlbuquerqueIV; Igor Ricardo S. CorrêaIV; Egon Luiz R. DaxbacherV
Instituição: Universidade Federal do Pará (UFPA), Belém, PA, Brasil
IMestre em Doenças Tropicais; Docente da UFPA, Belém, PA, Brasil
IIFarmacêutica-Bioquímica pela UFPA, Belém, PA, Brasil
IIIEspecialista em Anatomia Patológica; Preceptor do Serviço de Patologia do Hospital Universitário João de Barros Barreto da UFPA, Belém, PA, Brasil
IVGraduando da Faculdade de Medicina da UFPA, Belém, PA, Brasil
VPreceptor do Serviço de Dermatologia do Hospital Universitário Pedro Ernesto da Universidade do Estado do Rio de Janeiro (Uerj), Rio de Janeiro, RJ, Brasil
Endereço para correspondência Endereço para correspondência: Carla Andréa Avelar Pires Rua Bernal do Couto, 901, apto 1.802 Torre Winter CEP 66080-200 Belém/PA E-mail: carlaavelarpires@bol.com.br
RESUMO
OBJETIVO: Descrever dois casos de hanseníase em menores de 15 anos, sendo um de paciente com 18 meses de idade e outro de 13 anos, diagnosticados por modos de detecção diferentes, ressaltando a importância de examinar os contatos.
DESCRIÇÃO DO CASO: Um dos casos foi diagnosticado precocemente por meio do exame de contatos intradomiciliares, enquanto o outro foi diagnosticado por demanda espontânea após quatro anos de aparecimento das lesões e, apesar de ser contato de um ex-paciente, não foi examinado na época.
COMENTÁRIOS: Em países endêmicos, a alta detecção da hanseníase em menores de 15 anos revela a persistência na transmissão do bacilo e as dificuldades dos programas de saúde para o controle da doença. O maior tempo para diagnóstico ocasiona sequelas e deformidades e, dessa forma, a busca dos contatos constitui importante método para o diagnóstico precoce da doença na infância, quando os sinais clínicos nem sempre são fáceis de serem identificados e há grande diversidade de formas clínicas em que a doença pode se apresentar.
Palavras-chave: hanseníase; epidemiologia; pediatria.
Introdução
A hanseníase é uma doença infectocontagiosa de evolução lenta causada pelo Mycobacterium leprae(1), o qual possui um tropismo pela pele e nervos periféricos, podendo ocasionar deformidades e incapacidades quando não diagnosticada precocemente, gerando estigma e preconceito, ainda muito presentes(2).
Apesar dos esforços da Organização Mundial da Saúde (OMS) e de outras instituições internacionais de saúde para eliminar a doença como problema de saúde pública (meta: coeficiente de prevalência menor do que um caso para cada 10 mil habitantes), continua ocorrendo transmissão ativa da doença, corroborada pelo adoecimento de crianças e aumento de casos, mesmo em alguns países que atingiram a meta de sua eliminação como problema de saúde pública(3-5).
No Brasil, entre os anos de 1990 e 2008, o coeficiente de detecção oscilou entre 20,0/100 mil habitantes em 1990 e 29,4/100 mil habitantes em 2003, apresentando prevalência "muito alta", segundo classificação oficial. A distribuição dos casos em menores de 15 anos, em 2008, indica notificação de crianças em 798 (14,3%) municípios do país(6). Nesse ano, foram diagnosticados 2.913 casos entre menores de 15 anos, o que correspondeu a um coeficiente de detecção de 5,89/100 mil habitantes dessa faixa etária(7).
O diagnóstico é essencialmente clínico e epidemiológico, realizado por meio da análise da história e condições de vida do paciente, do exame dermatoneurológico para identificar lesões ou áreas de pele com alteração de sensibilidade e/ou comprometimento de nervos periféricos (sensitivo, motor e/ou autonômico)(8).
A hanseníase pode acometer todas as faixas etárias, contudo a redução de casos em menores de 15 anos é prioridade do Programa Nacional de Controle da Hanseníase (PNCH) da Secretaria de Vigilância Epidemiológica do Ministério da Saúde, pois quando a doença se manifesta na infância, especialmente na faixa etária de zero a cinco anos, indica alta endemicidade, carência de informações sobre a doença nessa faixa etária e falta de ações efetivas de educação em saúde(2).
O presente artigo apresenta dois casos de hanseníase em menores de 15 anos de idade, ambos comunicantes de casos índices de hanseníase, caracterizando a necessidade de uma intervenção de vigilância mais efetiva(2).
Descrição dos casos
Caso 1
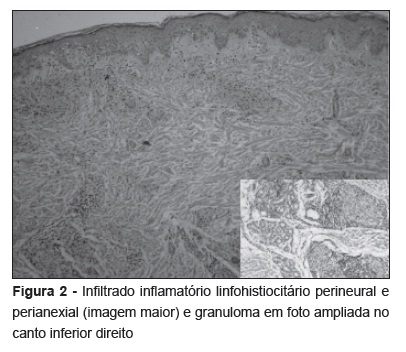
Paciente com 18 meses de idade, sexo masculino, residente no município de Ananindeua, Pará, foi levado por seus pais à unidade de referência para realizar exame dos contatos. A mãe e o pai apresentavam, respectivamente, hanseníase dimorfa e virchowiana, com lesões instaladas há mais de um ano sem diagnóstico. Não havia outros contatos. A apresentação clínica teve início há cerca de três meses, com pequenas lesões atípicas, com pápulas e micropápulas da coloração da pele disseminadas nos braços, tronco e perna direita, aumentando em número e tamanho, totalizando nove lesões na consulta (Figura 1). Tratando-se de uma criança que, pela idade, não responderia ao teste de sensibilidade térmica e diante de lesões atípicas, sem características patognomônicas de algum agravo, foi realizada biópsia e exame histopatológico, que revelaram granulomas tuberculoides e infiltrado inflamatório linfohistiocitário perineural e perianexial, com pesquisa de BAAR no tecido revelando dois bacilos resistentes a álcool e ácido, o que configurou a presença de Hanseníase Boderline-Tuberculoide (Figura 2).
Levando em consideração o número de nove lesões, o paciente foi classificado como multibacilar e foi realizada poliquimioterapia com dapsona, clofazimina e rifampicina, conforme preconizado pela OMS. A dose foi calculada para o peso da criança, que era de 10kg. Nas consultas quinzenais de retorno, o paciente se mostrou estável e tolerou bem os medicamentos. Não foi calculado o grau de incapacidade, pois o paciente de apenas 18 meses não responderia corretamente aos comandos do teste nessa idade. O paciente evoluiu, no quarto mês de tratamento, com regressão quase total das lesões, mantendo apenas duas nos braços, as quais desapareceram por completo no sexto mês.
Caso 2
Paciente com 13 anos, do sexo masculino, estudante, procedente da região metropolitana de Belém, Pará. A mãe levou o menor ao centro de referência em hanseníase com queixa de "caroços" no corpo. Ela referiu o surgimento de nódulos pequenos disseminados no corpo do paciente há quatro anos. Referiu ainda que esses nódulos aumentaram em tamanho e número com o tempo, além de surgirem feridas espontaneamente, nas pernas. A mãe ainda referiu que há quatro anos vinha procurando atendimento em unidades básicas de saúde, que não diagnosticaram o problema. Relatou que o menor continua sua vida normalmente, inclusive frequentando a escola. Nos antecedentes, o paciente teve contato com um irmão por parte de pai que há sete anos tratou hanseníase, porém, naquela época, os contatos nunca foram examinados, nem realizado o reforço da BCG.
Ao exame físico, apresentava pápulas, nódulos e tubérculos disseminados pelo corpo, infiltração, hansenomas no pavilhão auricular (Figura 3) e úlceras na face anterior das pernas. Foi observado grau 1 de incapacidade física, com perda de sensibilidade protetora nos dois pés. A baciloscopia do raspado intradérmico foi positiva com 4+ e o histopatológico demonstrou macrófagos com inúmeros bacilos na coloração de Fite-Faraco. Levando em consideração as várias lesões disseminadas de padrão infiltrativo e ulcerativo, a baciloscopia e o exame histopatológico, o paciente foi classificado como multibacilar, sendo realizada poliquimioterapia com dapsona, clofazimina e rifampicina, como preconizado pela OMS. Todos os contatos registrados foram examinados e nenhum apresentou diagnóstico de hanseníase.
Discussão
Os sinais clínicos da hanseníase, muitas vezes, não são facilmente reconhecidos na infância, porém a importância desse agravo e seus problemas sociais, físicos e de desenvolvimento psicológico não podem ser negligenciados, devido à elevada possibilidade de deformidades, principalmente em algumas regiões endêmicas(9). A evolução para deformidades e incapacidades físicas permanentes faz da hanseníase uma doença que requer uma aptidão de qualquer profissional médico para, no mínimo, formular a suspeita diagnóstica. Na faixa etária de menores de 15 anos, destaca-se a importância do pediatra estar sempre atento à possibilidade de hanseníase no diagnóstico diferencial, pois normalmente é o primeiro a ser solicitado para consulta e deve estar capacitado a reconhecer a doença, principalmente nas áreas hiperendêmicas. Em faixas etárias menores, o diagnóstico da hanseníase exige exame criterioso, diante da dificuldade de aplicação e interpretação dos testes de sensibilidade(8).
Em países endêmicos, a população infantil, em geral, entra em contato precocemente com doente bacilífero. Os dois casos relatados, ambos menores de 15 anos de idade e comunicantes de hanseníase, desenvolveram a forma multibacilar, sinalizando a gravidade da doença nessa população(9). Um grande número de casos de hanseníase em faixas etárias menores de 15 anos sinaliza a hiperendemicidade na comunidade, além de uma deficiência na vigilância e no controle da doença, o que faz suscitar uma possível falta de implementação de políticas de saúde efetivas voltadas para o diagnóstico precoce da doença, principalmente nessa faixa etária, o que inclui o exame dos comunicantes(9).
O controle efetivo da doença desafia a organização dos serviços de saúde em função do longo período de incubação, do número elevado de casos, do estigma que a doença determina e das sequelas que os pacientes desenvolvem(10). Nesse sentido, a busca incessante dos contatos na hanseníase mostra-se um método eficaz para o diagnóstico precoce da doença, sendo possível diminuir as fontes de infecção e interromper a cadeia de transmissão desse agravo, já que, nessa faixa, há maior probabilidade de se encontrar a fonte de contágio, que geralmente está física e temporalmente próxima. Destaca-se que, na infância, devido à maior dificuldade diagnóstica, aumentam-se as chances dos indivíduos evoluírem para complicações e deformidades pelo maior tempo para resolução do problema(10).
Recebido em: 18/6/2011
Aprovado em: 16/11/2011
Conflito de interesse: nada a declarar
- 1. Barbieri CL, Marques HH. Leprosy in children and adolescents: bibliographical review and current situation in Brazil. Pediatria (São Paulo) 2009;31:281-90.
- 2. Amador MP, Barros VR, Albuquerque PJ, Buna MI, Campos JM. Childhood leprosy in the Curionópolis district southeastern Pará state a case report. Hansen Int 2001;26:121-5.
- 3. Autoria não referida. Leprosy - global situation. Wkly Epidemiol Rec 2000;75:226-31.
-
4World Health Organization [homepage on the Internet]. Guide to eliminate leprosy as a public health problem [cited 2010 Jul 27]. Available from: http://www.searo.who.int/LinkFiles/Tools_and_Guidelines_GuidetoEliminateprev.pdf
-
5World Health Organization [homepage on the Internet]. Elimination of leprosy in sight. Global alliance created to achieve complete elimination by the end of 2005 [cited 2010 Jul 27]. Available from: http://www.who.int/inf-pr-1999/en/pr99-70.html
- 6. Cortés SL, Rodríguez G. Leprosy in children: association between clinical and pathological aspects. J Trop Pediatr 2004;50:12-5.
- 7. Brasil. Ministério da Saúde. SVS em rede [homepage on the Internet]. Brasil reduz casos de hanseníase em menores de 15 anos [cited 2010 Jul 31]. Available from: http://189.28.128.179:8080/svs_informa/edicao-69-janeiro-de-2010/brasil-reduz-casos-de-hanseniase-em-menores-de-15-anos
- 8. Brasil. Ministério da Saúde ‑ Secretaria de Vigilância em Saúde. Guia de vigilância epidemiológica. [Série A. Normas e Manuais Técnicos]. 7 ed. Brasília: Ministério da Saúde, 2009.
- 9. Ferreira IN, Alvarez RR. Leprosy in patients under fifteen years of age in the city of Paracatu - MG (1994 to 2001). Rev Bras Epidemiol 2005;8:41-9.
- 10. Silva AR, Portela EG, Matos WB, Silva CC, Gonçalves EG. Leprosy in the municipality of Buriticupu, state of Maranhão: active search among the student population. Rev Soc Bras Med Trop 2007;40:657-60.
Datas de Publicação
-
Publicação nesta coleção
16 Jul 2012 -
Data do Fascículo
Jun 2012
Histórico
-
Recebido
18 Jun 2011 -
Aceito
16 Nov 2011