Resumos
OBJETIVOS: Avaliar a validade preditiva dos escores da escala de Braden em pacientes de um Centro de Terapia Intensiva e descrever as medidas preventivas implementadas pela equipe de enfermagem. MÉTODOS: Estudo prospectivo descritivo cujos dados foram coletados por meio de prontuário, exame físico e aplicação da Escala de Braden em 23 pacientes. RESULTADOS: O resultado dos testes de validade preditiva apontou os escores 14, 13 e 12 como os mais eficientes na predição de risco para úlcera por pressão, nas primeira, segunda e terceira avaliações, com seus respectivos valores de sensibilidade (95%, 95% e 94%) e especificidade (45%, 55% e 77%). CONCLUSÃO: Concluiu-se que a escala de Braden é um instrumento eficiente para identificar precocemente o risco e para subsidiar a elaboração de um plano de cuidado capaz de prevenir danos na pele de pacientes em estado críticos.
Úlcera por pressão; controle; Pacientes internados; Unidades de Terapia Intensiva; Valor preditivo dos testes
OBJETIVOS: Evaluar la validez predictiva de los escores de la escala de Braden en pacientes de un Centro de Cuidados Intensivos y describir las medidas preventivas implementadas por el equipo de enfermería. MÉTODOS: Estudio prospectivo descriptivo cuyos datos fueron recolectados por medio de la historia clínica, examen físico y la aplicación de la Escala de Braden a 23 pacientes. RESULTADOS: El resultado de los tests de validez predictiva apuntó los escores 14, 13 y 12 como los más eficientes en la predicción de riesgo para úlcera por presión, en las primera, segunda y tercera evaluaciones, con sus respectivos valores de sensibilidad (95%, 95% y 94%) y especificidad (45%, 55% e 77%). CONCLUSIÓN: Se concluyó que la escala de Braden es un instrumento eficiente para identificar precozmente el riesgo y para subsidiar la elaboración de un plan de cuidados capaz de prevenir daños en la piel de pacientes en estado crítico.
Úlcera por presión; Pacientes internos; Unidades de terapia intensiva; Valor predictivo de las pruebas; Sensibilidad y Especificidad
OBJECTIVES: To evaluate the predictive validity of the Braden Scale scores in patients in an intensive care unit and to describe the preventive measures implemented by the nursing staff. METHODS: A prospective, descriptive study with data collected from medical records, physical examination, and application of the Braden Scale in 23 patients. RESULTS: The results of tests of predictive validity produced scores of 14, 13 and 12 with the most efficient in predicting risk for pressure ulcers, in the first, second and third assessments, with their respective values of sensitivity (95%, 95% and 94%) and specificity (45%, 55% and 77%). CONCLUSION: We concluded that the Braden Scale is an efficient tool for early identification of risk and to support the development of a plan of care to prevent skin damage in critically ill patients.
Pressure ulcer; Inpatients; Intensive care units; Predictive value of tests; Sensitivity and specificity
ARTIGO ORIGINAL
Validade preditiva da escala de Braden para pacientes de terapia intensiva* * Extraído da Dissertação de Mestrado apresentada ao Programa de Enfermagem Fundamental da Escola de Enfermagem de Ribeirão Preto, Universidade de São Paulo - USP - Ribeirão Preto (SP), Brasil.
Predictive validity of the Braden scale for patients in intensive care
Validez predictiva de la escala de Braden para pacientes de cuidados intensivos
Idevânia Geraldina CostaI; Maria Helena Larcher CaliriII
IMestre em Enfermagem. Enfermeira do Ambulatório de Dermatologia Sanitária do Centro Estadual de Referência de Média e Alta Complexidade de Mato Grosso (CERMAC/SES/MT) Cuiabá (MT), Brasil
IIProfessora Associada do Departamento de Enfermagem Geral e Especializada da Escola de Enfermagem de Ribeirão Preto, Universidade de São Paulo - USP - Ribeirão Preto (SP), Brasil
Autor Correspondente Autor Correspondente: Idevânia Geraldina Costa R. Rio Grande do Norte, 322 - Jd. Paulista Cuiabá - MT - Brasil Cep: 78065-330 E-mail: ide.costa@hotmail.com
RESUMO
OBJETIVOS: Avaliar a validade preditiva dos escores da escala de Braden em pacientes de um Centro de Terapia Intensiva e descrever as medidas preventivas implementadas pela equipe de enfermagem.
MÉTODOS: Estudo prospectivo descritivo cujos dados foram coletados por meio de prontuário, exame físico e aplicação da Escala de Braden em 23 pacientes.
RESULTADOS: O resultado dos testes de validade preditiva apontou os escores 14, 13 e 12 como os mais eficientes na predição de risco para úlcera por pressão, nas primeira, segunda e terceira avaliações, com seus respectivos valores de sensibilidade (95%, 95% e 94%) e especificidade (45%, 55% e 77%).
CONCLUSÃO: Concluiu-se que a escala de Braden é um instrumento eficiente para identificar precocemente o risco e para subsidiar a elaboração de um plano de cuidado capaz de prevenir danos na pele de pacientes em estado críticos.
Descritores: Úlcera por pressão/prevenção; controle; Pacientes internados; Unidades de Terapia Intensiva; Valor preditivo dos testes
ABSTRACT
OBJECTIVES: To evaluate the predictive validity of the Braden Scale scores in patients in an intensive care unit and to describe the preventive measures implemented by the nursing staff.
METHODS: A prospective, descriptive study with data collected from medical records, physical examination, and application of the Braden Scale in 23 patients.
RESULTS: The results of tests of predictive validity produced scores of 14, 13 and 12 with the most efficient in predicting risk for pressure ulcers, in the first, second and third assessments, with their respective values of sensitivity (95%, 95% and 94%) and specificity (45%, 55% and 77%).
CONCLUSION: We concluded that the Braden Scale is an efficient tool for early identification of risk and to support the development of a plan of care to prevent skin damage in critically ill patients.
Keywords: Pressure ulcer/prevention & control; Inpatients; Intensive care units; Predictive value of tests; Sensitivity and specificity
RESUMEN
OBJETIVOS: Evaluar la validez predictiva de los escores de la escala de Braden en pacientes de un Centro de Cuidados Intensivos y describir las medidas preventivas implementadas por el equipo de enfermería.
MÉTODOS: Estudio prospectivo descriptivo cuyos datos fueron recolectados por medio de la historia clínica, examen físico y la aplicación de la Escala de Braden a 23 pacientes.
RESULTADOS: El resultado de los tests de validez predictiva apuntó los escores 14, 13 y 12 como los más eficientes en la predicción de riesgo para úlcera por presión, en las primera, segunda y tercera evaluaciones, con sus respectivos valores de sensibilidad (95%, 95% y 94%) y especificidad (45%, 55% e 77%).
CONCLUSIÓN: Se concluyó que la escala de Braden es un instrumento eficiente para identificar precozmente el riesgo y para subsidiar la elaboración de un plan de cuidados capaz de prevenir daños en la piel de pacientes en estado crítico.
Descriptores: Úlcera por presión/prevención & controle; Pacientes internos; Unidades de terapia intensiva; Valor predictivo de las pruebas; Sensibilidad y Especificidad
INTRODUÇÃO
Os profissionais que cuidam diretamente de pacientes em estado crítico e que se preocupam com a prevenção de úlcera por pressão (UP) podem encontrar na literatura várias ferramentas ou escalas que ajudarão a identificar os fatores de risco presentes no paciente.
Atualmente, existem mais de 40 diferentes ferramentas ou Escalas de Avaliação do Risco de UP, as mais conhecidas são as de Norton, Warterlow e Braden(1).
A existência de várias escalas está relacionada, sobretudo, às necessidades das distintas áreas clínicas. Por exemplo, as de Waterlow e Braden são mais adequadas para avaliar pacientes hospitalizados(1), já a de Norton foi originalmente desenvolvida para avaliar pacientes idosos em ambiente hospitalar(2).
A Escala de Braden (EB) é a mais empregada mundialmente, tanto em pesquisas como na prática clínica, sendo recomendada pela Wound, Ostomy and Continence Nurses Society(3) e Registered Nurses Association of Ontario/Canadá(4)
A EB é composta por seis domínios (ou subescalas): percepção sensorial, mobilidade, atividade, umidade, nutrição, fricção e cisalhamento. Cinco dessas subescalas são pontuadas de 1 a 4, exceto fricção e cisalhamento com pontuação de 1 a 3. Cada subescala é acompanhada por uma breve descrição dos critérios que deverão ser considerados pelos avaliadores, conforme suas observações clínicas. Adicionando escores nas seis subescalas, produz um escore de risco total que varia de 6 a 23, e a pontuação mais baixa indica maior risco de desenvolver UP(2,5).
Recomenda-se que o risco para o desenvolvimento de UP pela EB seja classificado da seguinte forma: pacientes com escore igual ou menor que 9: risco muito elevado; pacientes com escore igual ou entre 10 e 12: risco alto ou elevado; pacientes com escore 13 ou 14: risco moderado e pacientes com escores 15 ou 16 (adultos) e 17 ou 18 (idosos): em risco(6).
As recomendações quanto à frequência de avaliações para locais específicos também foram estabelecidas por Braden, e em UTI o paciente deve ser avaliado na admissão, novamente em 48 horas e, depois, a cada dia; em unidade de clínica médica e cirúrgica na admissão e a cada dois dias; em instituições de longa permanência na admissão e a cada 48 horas na primeira semana, semanal no primeiro mês e mensalmente por quatro meses ou quando houver alteração no estado de saúde; e em Home Care na admissão e a cada visita domiciliária(7).
Os testes estatísticos de sensibilidade e especificidade são mais comumente utilizados e recomendados para avaliar o valor da validade preditiva de UP em escalas de avaliação de risco(8).A escala ideal é a que satisfaz 100% de sensibilidade e especificidade, ou seja, nenhuma subpredição deve ocorrer, mas tal escala é irreal no mundo, pois quando a sensibilidade aumenta a especificidade diminui(8-9).
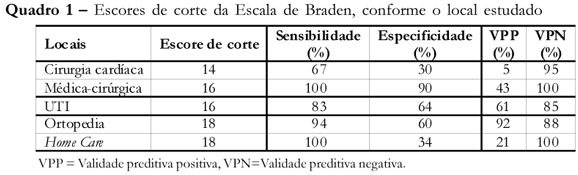
Em geral, escore de corte é usado para classificar pacientes que apresentam situação de risco dos que não apresentam. Em Unidades de Cuidados Intensivos, o escore 16 foi descrito por Braden como o mais preditivo para UP. No estudo de revisão de literatura, outros escores continuam; dependendo do local estudado outros escores de corte devem ser considerados, conforme demonstram os dados do Quadro 1(10).
Para se ter certeza da eficiência de uma escala, ao avaliar a validade preditiva, os estudos devem descrever as medidas preventivas recebidas pelos pacientes em risco.
Medida de prevenção (mobilização, uso de colchões, almofadas, etc.) poderá reduzir o risco de UP e influenciar nos resultados dos testes de sensibilidade e especificidade da escala. Dessa forma, os cuidados preventivos devem ser similares em ambientes de teste, para que os resultados possam ser comparados(8,11).
Em levantamento bibliográfico realizado no banco de dados da LILACS, foram utilizados os seguintes Descritores em Ciências da Saúde(12): Avaliação de Risco, Medição de Risco, Escalas e Úlcera de Pressão com suas variações (úlcera de decúbito e úlcera por pressão). Constatou-se que, após mais de uma década de adaptação da EB para a língua portuguesa, vários estudos foram realizados utilizando essa escala para avaliação do risco de UP em pacientes de UTI: no entanto, poucos utilizaram os testes de sensibilidade, especificidade e validade preditiva para testes positivos e negativos, nessa mesma população(13-14).
É preciso considerar que avaliação de risco pela escala de Braden é diferente da predição de risco, pois a primeira permite identificar a classificação dos pacientes em risco, e a segunda tem a finalidade de identificar o escore mais sensível e especifico na predição do risco para UP, ou seja, permite a identificação do escore de corte.
Diante da importância do tema e da existência de poucas pesquisas brasileiras sobre a validade preditiva da EB, com aplicação dos testes de sensibilidade e especificidade, despertou-nos o interesse em realizar esta pesquisa, cujos objetivos foram avaliar a validade preditiva dos escores da escala de Braden em pacientes de um Centro de Terapia Intensiva (CTI) e descrever as medidas preventivas implementadas pela equipe de enfermagem.
MÉTODOS
Estudo prospectivo descritivo realizado no CTI de um hospital do interior paulista, entre fevereiro e abril de 2002, após autorização do Comitê de Ética em Pesquisa com Seres Humanos da Instituição (Parecer nº 9.036/2001). Fizeram parte do estudo 53 pacientes maiores de 18 anos sem UP no momento da admissão, que permaneceram internados por, no mínimo 48 horas, e assinaram o Termo de Consentimento Livre e Esclarecido ou tiveram sua participação autorizada pelo responsável.
Os pacientes que atenderam aos critérios de inclusão na pesquisa tiveram a primeira avaliação com até 24 horas e a segunda avaliação com 48 horas após a admissão e, posteriormente, em dias alternados até o desenvolvimento da UP, alta ou óbito do paciente.
A coleta de dados foi realizada diariamente no período matutino, incluindo sábados, domingos e feriados. Os dados foram coletados por meio de consulta ao prontuário, formulários de Sistematização da Assistência de Enfermagem e exame físico do paciente.
Foi elaborado um instrumento de coleta de dados referente à variável dependente (úlcera por pressão) e seus descritores, como localização e estágio da lesão. Para classificação da UP, foram considerados os estágios de I a IV, conforme recomendações da National Pressure Ulcer Advisory Painel(15), e ao ser identificada a hiperemia em locais de proeminência óssea, os pacientes eram mudados de posição e, após 30 minutos, reavaliados para afastar a hipótese de classificar a hiperemia reativa como úlcera em estágio I.
Também foram coletados dados referentes às variáveis independentes (características demográficas e clínicas dos pacientes). Para avaliação de risco, foi aplicada a escala de Braden e os subescores foram somados, resultando no escore total.
A inspeção da pele foi realizada, preferencialmente, durante a higiene corporal, a fim de evitar manipulações repetidas no paciente.
Em respeito às questões éticas, sempre que a UP era detectada, a pesquisadora comunicava ao enfermeiro responsável pelo paciente.
Os dados coletados foram transferidos a uma planilha do Excel para análise pelos programas Epi Info e SPSS versão 10.0 (SPSS 10.0, 1999). Para a análise estatística, contou-se com a orientação de um profissional especializado. Dessa forma, considerou-se mais adequado empregar os Testes de Validade Preditiva para os escores da escala de Braden e Qui-quadrado de Homogeneidade (c2), para a variável tipo de colchão. Em uma análise secundária dos dados, também foi utilizado o teste Qui-quadrado de Homogeneidade (c2), para verificar as associações entre mudança de posição e presença ou ausência de UP. Foram utilizados os resultados do teste Qui-quadrado com correções de Yantes, quando as variáveis possuíam frequência menor que 5. Para a análise, o nível de significância usado foi p= 0,05.
A fórmula dos testes de validade preditiva foi adaptada de outros autores com a finalidade de verificar(16): Sensibilidade : todos os sujeitos que desenvolveram UP cujos escores foram iguais ou menores que o de corte; Especificidade: todos os sujeitos que não desenvolveram UP, com escores maiores que o de corte; Valor de predição positiva (VPP): todos aqueles que tiveram escore menor ou igual ao de corte e desenvolveram UP; Valor de predição negativa (VPN): todos aqueles com escores maiores que o de corte que não desenvolveram UP (Tabela 1).
RESULTADOS
Durante o período de três meses da pesquisa, 61 pacientes atenderam aos critérios de inclusão. Para o paciente fazer parte do estudo, era necessário ter no mínimo duas avaliações. Dessa forma, 53 pacientes constituíram a amostra e foram avaliados até o aparecimento da UP, alta ou óbito e desses 20 (37,7%) desenvolveram um total de 59 úlceras.
Resultados referentes à validade preditiva da Escala de Braden
Os dados da Tabela 2 apresentam os resultados da validade preditiva para os testes que obtiveram relação estatística significativa.
Na primeira avaliação, os testes de validade preditiva detectaram o escore 14 com melhor equilíbrio entre sensibilidade (95%) e especificidade (45%). O escore 16 identificado pelos estudos internacionais, como escore de corte para pacientes críticos, mostrou-se com 100% de sensibilidade, porém praticamente inespecífico (24%).
Na segunda avaliação, que ocorreu 48 horas após a internação no CTI, foi o escore 13 que demonstrou melhor equilíbrio entre sensibilidade (95%) e especificidade (55%). Nesta avaliação, o escore 16 apresentou-se mais uma vez inespecífico (27%) apesar da alta sensibilidade (100%).
Na terceira avaliação, que ocorreu 72 horas após a admissão, o escore 12 foi o que monstrou melhor desempenho com 94% de sensibilidade e 77% de especificidade para testes positivos e negativos de 85% e 91%, respectivamente. Nessa avaliação, não houve pacientes com o escore 13, e o escore 14 apresentou baixa especificidade (54%), provavelmente, pela diminuição da amostra à medida que os pacientes saiam do estudo. O escore 16 apresentou mais uma vez 100% de sensibilidade, porém ainda se manteve inespecífico (23%).
Resultados referentes às medidas preventivas
Considerando a necessidade de descrever as medidas preventivas, quando realizada a aplicação do teste de validade preditiva, identificou-se que no CTI a prevenção era feita basicamente pelo uso de colchão de ar estático para todos os pacientes e horários padronizados de mudanças de posição (2/2h) verificados nas prescrições de enfermagem (Tabela 3).
Observa-se que dos 20 pacientes que desenvolveram UP, 15 (75%) estavam em colchão de ar e 5 (25%), em colchão de espuma comum. Para essa variável, o teste estatístico não apresentou diferença significativa (p=0,136).
Nota-se que as mudanças de posição foram pouco realizadas tanto em pacientes com UP (20%) como nos sem UP (12%). Destaca-se ainda que a maioria (80%) dos pacientes com UP não foi mudada de posição. O teste estatístico demonstrou diferença significativa para essa medida preventiva (p=0,002), revelando que pacientes que foram mudados de posição, apresentaram menos UP do que aqueles que não foram mudados.
DISCUSSÃO
Neste estudo, o resultado dos testes de validade preditiva apontou os escores 14, 13 e 12 como os mais eficientes na predição do risco para úlcera por pressão, nas primeira, segunda e terceira avaliações com seus respectivos valores de sensibilidade (95%, 95% e 94%) e especificidade (45%, 55% e 77%).
Após a tradução e validação da EB para a língua portuguesa, as autoras realizaram sua aplicação clinica em 34 pacientes de uma Unidade de Terapia Intensiva (UTI) de um hospital universitário do Município de São Paulo, em três momentos da internação. Os escores que obtiveram os melhores resultados na primeira (24 horas de internação), segunda (48 horas de internação) e terceira (78 horas de internação) avaliação foram os escores 13, 11 e 13 com sensibilidade de 87%, 68% e 94%; especificidade de 52%, 84% e 89%; para Teste de Validade Preditiva Positiva (TVPP) de 61%, 78% e 80% e Teste de Validade Preditiva Negativa (TVPN) de 100%, 76% e 94%, respectivamente. Posteriormente, as autoras aplicaram o teste nos escores médios de todas as avaliações e o escore 13 também se apresentou com os melhores resultados (94%, 89%, 80% e 94% para sensibilidade, especificidade, TVPP e TVPN, respectivamente). Contudo, o escore 16, mostrou sensibilidade alta (100%), como em nosso estudo, porém com baixa especificidade (21%)(13).
Em pacientes de uma UTI de hospital geral, também do Município de São Paulo, o escore 16 foi o que apresentou melhor ponto de corte, porém evidenciou uma sensibilidade (67%) e especificidade (40%) menores que as encontradas em nosso estudo e na pesquisa que traduziu a escala para a língua portuguesa, com valores de predição positivo de 12% e negativo de 91%. Observamos que mesmo tendo constatado o escore 16 como o ponto de corte, 60% dos pacientes receberam cuidados preventivos não sendo considerados de risco(17).
Em um estudo no CTI de um hospital público do interior do Paraná, onde as medidas preventivas adotadas foram a mudança de decúbito de 2/2 horas e lubrificação da pele com óleo de girassol; os escores que mais se destacaram, foram 15 e 13, e o escore 15 apresentou maior validade preditiva para os testes de sensibilidade (100%), especificidade (100%) para valor preditivo positivo (100%) e valor preditivo negativo nulo (zero)(14).
Em um hospital da Coreia do Sul, foram selecionados 715 pacientes de uma UTI cirúrgica com critérios de inclusão similares aos descritos em nosso estudo e constatou o escore 13 como o que mostrou melhor sensibilidade (75,9%) e especificidade (47,3%). Os escores 16 e 18, apresentaram maior sensibilidade (94,0% e 91,6%), porém com baixa especificidade (11,6% e 22,2%), respectivamente(5).
Em pesquisa em UTIs de hospitais da Alemanha realizada em abril de 2007, o resultado do escore total da escala de Braden evidenciou que 83% dos pacientes eram de risco para UP, sendo o escore <20 considerado de corte(18).
Em relação às medidas preventivas, constatou-se que o uso de colchão de ar não evitou o desenvolvimento de UP em 75% dos pacientes. Os testes mostraram diferença estatisticamente significativa apenas para a medida preventiva de mudança de posição, sendo esse um fator de proteção para evitar a UP.
Os painéis europeus e americanos (European Pressure Ulcer Advisory Panel-EPUAP e National Pressure Ulcer Advisory Panel - NPUAP) desenvolveram conjuntamente diretrizes baseadas em evidências cientificas, para prevenção e tratamento de UP, e recomendaram a utilização de dispositivos redutores de pressão e mudança de posição rotineira com horários padronizados a cada duas horas para pacientes acamados e a cada uma hora para pacientes em cadeira. Essas diretrizes mostram forte evidência para não colocar pacientes em risco de desenvolver UP em colchão comum, devendo ser utilizado um colchão com interface de baixa pressão(19).
Superfícies de suporte especializado (como colchões, camas e almofadas) ajudam a reduzir ou aliviar a pressão que o peso do corpo do paciente exerce sobre os tecidos da pele e o subcutâneo, quando são pressionados contra a superfície da cama ou cadeira(20).
Estudos nacionais e internacionais realizados em pacientes de UTI identificaram diferenças significativas(18) e não significativas(21) entre colchão especial, mudança de posição e desenvolvimento de UP.
Constatou-se correlação entre tipo de colchão e a mudança de decúbito quando relacionada com as subescalas de mobilidade e percepção sensorial, pois que colchão de redução de pressão e várias mudanças de decúbito foram utilizados diante do maior risco do paciente desenvolver a UP de acordo com a EB(17).
A mudança de posição é um pilar nos protocolos de prevenção de UP, sendo recomendada a cada duas horas. O objetivo do reposicionamento e das superfícies de suporte é reduzir ou eliminar a pressão de interface e, assim, melhorar a microcirculação nas regiões do corpo que apresentam risco(20).
A mudança de decúbito e a hidratação da pele de pacientes em risco para UP dependem exclusivamente da prescrição do enfermeiro e implementação da equipe de enfermagem. Essas intervenções são medidas preventivas eficazes para manter a incidência de UP, de acordo com os resultados apresentados pela literatura(22).
Para evitar que as medidas preventivas interfiram no valor preditivo das escalas um método alternativo seria tentar definir dois pontos de corte e dividir os pacientes em um grupo de alto risco, risco moderado e sem risco, e aqueles, por exemplo, com um risco pelo escore <17, devem receber cuidados preventivos padrão, enquanto os com risco pelo escore <12 devem receber cuidados preventivos adicionais(11).
Limitações do estudo em nosso estudo, o tamanho da amostra disponível e a obtenção de dados de um único hospital limitaram a verificação do escore de corte em todas as avaliações, visto que a amostra reduzia-se significativamente à medida que os pacientes saíam do estudo. Assim, pretende-se ampliar em outros estudos o tamanho da amostra e do número de hospitais para obter o ponto de corte de referência para pacientes dessa população do País.
CONCLUSÃO
Neste estudo, identificou-se que, embora o do escore 14 tenha apresentado bom desempenho nas três avaliações, apenas na primeira avaliação o resultado do testes para esse escore mostrou melhor equilíbrio entre sensibilidade (95%) e especificidade (45%), quando comparado aos demais escores da mesma avaliação, não sendo possível identificar o escore de corte nesta clientela.
Concluímos que a Escala de Braden é um instrumento de fácil utilização e eficiente para predizer o risco de desenvolvimento de UP em pacientes em estado crítico, com uma adequada sensibilidade e especificidade e que realmente pode auxiliar o enfermeiro no processo de decisão sobre as intervenções.
Além da necessidade de outros estudos que apliquem os testes de validade preditiva, faz-se necessário descrever as medidas preventivas utilizadas, para que realmente os resultados possam ser comparados.
Entendemos que as superfícies especiais utilizadas para a prevenção são fundamentais, mas não substituem a necessidade de reposicionamentos regulares e adequados. No entanto, estas devem ser realizadas com objetivo de melhorar o conforto e diminuir o risco de desenvolver UP no período em que paciente pemanaça na mesma posição, sem mudança de posição, mesmo que por um intervalo curto de tempo.
Artigo recebido em 11/06/2010 e aprovado em 17/08/2011
- 1. Anthony D, Parboteeah S, Saleh M, Papanikolau P. Norton, Waterlow and Braden scores: a review of the literature and a comparison between the scores and clinical judgement. J Clin Nurs. 2008;17(5):646-653.
- 2. Sharp CA, Mclaws ML. Estimating the risk of pressure ulcer development: is it truly evidence basead? Int Wound J. 2006;3(4):344-53.
- 3. Wound, Ostomy and Continence Nurses Society (WOCN). Guideline for Prevention and Management of Pressure Ulcers. Glenview (IL): WOCN; 2003. (WOCN Clinical Practice Guidelines Series)
- 4. Registered Nurses Association of Ontario (RNAO). Risk assessment and prevention of pressure ulcers [Internet]. Toronto (ON): Registered Nurses Association of Ontario (RNAO); 2005 [cited 2010 Apr 20]. Available from: http://www.rnao.org/Page.asp?PageID=924&ContentID=816
- 5. Cho I, Noh M. Braden Scale: evaluation of clinical usefulness in na intensive care unit. J Adv Nurs. 2010;66(2):293-302.
- 6. Ayello EA. Predicting pressure ulcer risk [Internet]. 2007. New York: Hartford Institute for Geriatric Nursing; 2007 [cited 2010 Apr 20]. (Available from: http://consultgerirn.org/uploads/File/trythis/try_this_5.pdf
- 7. Braden BJ, Maklebust J. Preventing pressure ulcers with the Braden Scale: An update on this easy-to-use tool that assesses a patient's risk. Am J Nurs. 2005;105(6):702.
- 8. Defloor T, Grypdonck MF Pressure ulcers: validation of two risk assessment scales. J Clin Nurs. 2005;14(3):373-82.
- 9. Kim EK, Lee SM, Lee E, Eom MR. Comparison of the predictive validity among pressure ulcer risk assessment scales for surgical ICU patients. Spinal Cord. 2008;46(3):168-75.
- 10. Pancorbo-Hidalgo PL, Garcia-Fernandez FP, Lopez-Medina IM, Alvarez-Nieto C. Risk assessment scales for pressure ulcer prevention: a systematic review. J Adv Nurs. 2006;54(1):94-110.
- 11. Defloor T, Grypdonck MF. Validation of pressure ulcer risk assessment scales: a critique. J Adv Nurs.2004; 48(6):613-21.
- 12. Biblioteca Virtual em Saúde. Descritores em Ciências da Saúde [Internet]. São Paulo: Centro Latino-Americano e do Caribe de Informação em Ciências da Saúde; 2010 [citado 2010 Fev 16]. Disponível em: http://decs.bvs.br/cgi-bin/wxis1660.exe/decsserver/?IsisScript=../cgi-bin/decsserver/decsserver.xis&interface_language=p&previous_page=homepage&pre vious_task=NULL&task=start
- 13. Paranhos WY, Santos VL. Risk assessment for pressure ulcers using the Braden Scale in Portuguese . Rev Esc Enferm USP. 1999; 33(Nş Esp):191-206.
- 14. Fernandes LM, Braz E. Avaliação de risco para o desenvolvimento de úlcera de pressão em pacientes internados em um centro de terapia intensiva. Cogitare Enferm. 2002;7(1):17-22.
- 15. Pressure ulcers prevalence, cost and risk assessment: consensus development conference statement - The National Pressure Ulcer Advisory Panel. Decubitus. 1989;2(2):24-8.
- 16. Bergstrom N, Demuth PJ, Braden BJ. A clinical trial of the Braden Scale for Predicting Pressure Sore Risk. Nurs Clin North Am. 1987;22(2):417-28.
- 17. Petrolino, H. M. B. S. Úlcera de pressão em pacientes de Unidade de Terapia Intensiva: incidência, avaliação de risco e medidas de prevenção [dissertação]. São Paulo: Universidade de São Paulo, Escola de Enfermagem; 2002.
- 18. Shahin ES, Dassen T, Halfens RJ. Pressure ulcer prevention in intensive care patients: guidelines and practice. J Eval Clin Pract. 2009;15(2):370-4.
- 19. European Pressure Ulcer Advisory Panel (EPUAP). Prevention and treatment of pressure ulcers: quick reference guide [Internet]. 2009. Washington DC: National Pressure Ulcer Advisory Panel; 2009 [cited 2010 Apr 2]. Available from:http://www.epuap.org/guidelines/QRG_Prevention_in_english.pdf
- 20. Reddy M, Gill SS, Rochon PA. Preventing pressure ulcers: a systematic review. JAMA. 2006;296(8):974-84.
- 21. Fernandes LM, Caliri MH. Using the Braden and Glasgow Scales to predict pressure ulcer risk in patients hospitalized at intensive care units. Rev Latinoam Enferm. 2008;16(6):973-8.
- 22. Diccini S, Camaduro C, Iida LI. The incidence of pressure ulcer in neurosurgical patients from a university hospital . Acta Paul Enferm. 2009; 22(2):205-9.
Datas de Publicação
-
Publicação nesta coleção
03 Jul 2012 -
Data do Fascículo
2011
Histórico
-
Recebido
11 Jun 2010 -
Aceito
17 Ago 2011