Resumos
O trabalho de psicólogos na área da saúde vem se desenvolvendo de forma crescente. O objetivo deste relato é descrever o desenvolvimento e estágio atual do Serviço de Psicologia do Hospital de Base da FAMERP, iniciado em 1981 com a contratação de uma psicóloga para atuar na enfermaria de Pediatria. Atualmente, o hospital conta com 40 psicólogos (docentes, contratados e aprimorandos) desenvolvendo atividades de extensão de serviços à comunidade, ensino e pesquisa em Psicologia da Saúde. A atuação abrange os níveis primário, secundário e terciário de atendimento e é realizada no ambulatório, no hospital, em Centro de Saúde Escola e na comunidade, principalmente em equipes interdisciplinares. O ensino envolve aulas para os cursos de graduação em medicina e enfermagem, estágio para alunos de psicologia, um Programa de Aprimoramento em Psicologia da Saúde, Cursos de Extensão, de Especialização e docência e orientação no Programa de Pós-Graduação em Ciências da Saúde (mestrado e doutorado) da FAMERP. As pesquisas visam principalmente o estudo das relações entre comportamento e saúde, abordando temas como promoção da saúde, prevenção e auxílio no tratamento e manejo de doenças. Embora a área esteja em expansão, é preciso pensar que a manutenção da credibilidade e do espaço conquistado dependem de uma sólida formação profissional, de um desempenho ético e do desenvolvimento de pesquisas na área.
Psicologia da saúde; Ensino; Pesquisa; Hospital; Serviços de saúde
Les psychologues ont un rôle croissant dans le secteur médical. Ce rapport a pour objectif de décrire le développement et le stade actuel du Service de Psychologie de l’Hôpital de Base de la FAMERP, commencé en 1981 par l’embauche d’une psychologue pour travailler à l’infirmerie de pédiatrie. Aujourd’hui, l’hôpital compte 40 psychologues (professeurs, superviseurs et résidents) qui développent des activités d’extension de services à la communauté, d’enseignement et de recherche en Psychologie Médicale. Ces activités comprennent les niveaux primaires, secondaire et tertiaire de soins en urgence, à l’hôpital, au centre Hospitalier Universitaire, principalement en équipes interdisciplinaires. L’enseignement comprend des cours de 3ème cycle en médecine et infirmerie, des stages pour des étudiants en psychologie, un programme de Perfectionnement en Psychologie de la Santé, Cours de Spécialisation, de Spécialisation professoral, de recherches du programme de post-graduation en Sciences de la santé (maîtrise et doctorat) à la FAMERP. Les recherches visent principalement l’étude des relations entre comportement et santé, en abordant des thèmes comme la promotion de la santé, de la prévention et l’aide au traitement et lê manège des maladies. Bien que ce secteur soit en expansion, il faut penser que l’entretien de la crédibilité et de l’espace conquis dépendent d’une solide formation professionnelle, d’éthique et de développement des recherches dans ce secteur.
Psychologie de la santé; Enseignement; Recherche; Hôpital; Services de Santé
Psychologists have had an increasing role in the medical area. The objective of this study is to report the development and current status of the Psychology Service at Hospital de Base, São José do Rio Preto Medical School (FAMERP), which started in 1981, when a psychologist was hired to work at the Pediatrics Outpatient Ward. Currently, the hospital has a staff of 40 psychologists (professors, supervisors, and residents), developing community services, education and research activities in Health Psychology. Such activities are carried out at a primary, secondary and tertiary level at the outpatient ward of the hospital and at a Medical School Health Community Center, especially with interdisciplinary teams. Teaching involves classes in post-graduation courses in medicine and nursing; internships for psychology students; a Residency Program in Health Psychology; Extension, Specialization, and Teaching Courses; and assistance to graduate students from the Post-Graduation Program in Health Sciences (masters degree and PhD) at FAMERP. Research is aimed at assessing the relationship between behavior and health, approaching issues such as providing health, prevention and assistance in the treatment and management of diseases. Even though this is an expanding area, the maintenance of credibility and the progress achieved depend on a solid professional training, ethics and the development of research in the area.
Health psychology; Education; Research; Hospital; Health care service
PSICOLOGIA DA SAÚDE: EXTENSÃO DE SERVIÇOS À COMUNIDADE, ENSINO E PESQUISA
M. Cristina O. S. Miyazaki1 1 Endereço para correspondência: Faculdade de Medicina do Rio Preto - FAMERP. Depto de Psiquiatria e Psicologia. Av. Brigadeiro Faria Lima, 5416 - CEP: 15090-000, São José do Rio Preto, SP. Endereço eletrônico: micelli@terra.com.br , Neide Ap. Micelli Domingos, Nelson I. Valerio, Ana Rita Ribeiro dos Santos e Luciana Toledo Bernardes da Rosa
Faculdade de Medicina de São José do Rio Preto - FAMERP
O trabalho de psicólogos na área da saúde vem se desenvolvendo de forma crescente. O objetivo deste relato é descrever o desenvolvimento e estágio atual do Serviço de Psicologia do Hospital de Base da FAMERP, iniciado em 1981 com a contratação de uma psicóloga para atuar na enfermaria de Pediatria. Atualmente, o hospital conta com 40 psicólogos (docentes, contratados e aprimorandos) desenvolvendo atividades de extensão de serviços à comunidade, ensino e pesquisa em Psicologia da Saúde. A atuação abrange os níveis primário, secundário e terciário de atendimento e é realizada no ambulatório, no hospital, em Centro de Saúde Escola e na comunidade, principalmente em equipes interdisciplinares. O ensino envolve aulas para os cursos de graduação em medicina e enfermagem, estágio para alunos de psicologia, um Programa de Aprimoramento em Psicologia da Saúde, Cursos de Extensão, de Especialização e docência e orientação no Programa de Pós-Graduação em Ciências da Saúde (mestrado e doutorado) da FAMERP. As pesquisas visam principalmente o estudo das relações entre comportamento e saúde, abordando temas como promoção da saúde, prevenção e auxílio no tratamento e manejo de doenças. Embora a área esteja em expansão, é preciso pensar que a manutenção da credibilidade e do espaço conquistado dependem de uma sólida formação profissional, de um desempenho ético e do desenvolvimento de pesquisas na área.
Descritores: Psicologia da saúde. Ensino. Pesquisa. Hospital. Serviços de saúde.
O Serviço de Psicologia do Hospital de Base da FAMERP2 1 Endereço para correspondência: Faculdade de Medicina do Rio Preto - FAMERP. Depto de Psiquiatria e Psicologia. Av. Brigadeiro Faria Lima, 5416 - CEP: 15090-000, São José do Rio Preto, SP. Endereço eletrônico: micelli@terra.com.br : breve histórico
Em 1981, os docentes do Departamento de Pediatria do Hospital de Base da FAMERP, preocupados com os problemas comportamentais apresentados por crianças que permaneciam internadas durante longos períodos, solicitaram a contratação de uma psicóloga para atuar na enfermaria pediátrica. A organização de locais de lazer para as crianças internadas, na enfermaria e no pátio do hospital, bem como a avaliação de crianças mediante solicitação de parecer feita pelos pediatras, constituíram o início da estruturação do atual Serviço de Psicologia da instituição.
As atividades inicialmente realizadas baseavam-se em um modelo clínico de atuação (ex.: diagnóstico, orientação de pais), compatível com a formação desta primeira psicóloga. O aprimoramento desta profissional por meio de supervisões, especialização (Terapia Comportamental), mestrado e doutorado, concomitantemente à contratação de novos profissionais e ampliação das áreas de atuação, combinando ensino, pesquisa e extensão de serviços à comunidade, contribuíram para o crescimento do serviço, que foi constantemente modificado para adequar-se às necessidades da instituição.
Apesar de conhecimentos em psicologia clínica serem fundamentais para a atuação na saúde, estes são insuficientes para o desenvolvimento do trabalho na área (Belar & Deardorff, 1995; Miyazaki, 1999a; Miyazaki & Amaral, 1995). Como os psicólogos contratados por meio de concursos ao longo dos anos continuavam a utilizar um modelo essencialmente clínico em uma instituição que exigia ajustes e aprimoramento profissional contínuos, a formação de profissionais com habilidades para o trabalho na saúde começou a ser pensada e planejada, sendo implementada no início da década de 90 com o Programa de Aprimoramento Profissional (PAP), subsidiado pelo governo do estado de São Paulo. Este programa, denominado Programa de Aprimoramento em Psicologia da Saúde, atualmente com duração de dois anos, utiliza um modelo de formação baseado no treinamento em serviço, que combina prática e iniciação à pesquisa em Psicologia da Saúde.
Com as mudanças freqüentes no estilo de funcionamento do Serviço de Psicologia para adequar-se às demandas institucionais e evolução do conhecimento na área, permaneceram na instituição apenas os psicólogos interessados em um trabalho que envolvesse assistência, ensino e pesquisa em Psicologia da Saúde. Com a saída dos psicólogos com formação clínica, novos profissionais foram sendo contratados entre aqueles que concluíam o Programa de Aprimoramento em Psicologia da Saúde (PAP), contratações autorizadas pela administração do hospital mediante a apresentação da relação custos/benefícios das atividades a serem desenvolvidas. Atualmente, o serviço é constituído principalmente por egressos do Programa de Aprimoramento em Psicologia da Saúde da FAMERP. Estes são incentivados a continuar sua formação com cursos de mestrado e doutorado, dando portanto continuidade à política de aprimoramento constante dos profissionais do serviço.
O PAP, associado à política de aprimoramento constante dos supervisores, levou a um aumento gradual de pesquisas nas diversas áreas de atuação. Dissertações de mestrado e teses de doutorado dos supervisores foram elaboradas com base em questões de interesse do serviço e da instituição, como problemas associados ao manejo de doenças crônicas (Bernardes da Rosa, 1998; Miyazaki, 1993), relação entre comportamento e doenças específicas (Valério, 1996), preparo de pacientes para procedimentos médicos invasivos (Domingos, 1993), estresse em profissionais da saúde (Pucci, 1999), estruturação de programa de atendimento para alunos (Miyazaki, 1997), produção científica (Domingos, 1999). Estas teses e dissertações levantaram necessidades, auxiliaram a delinear programas de intervenção e avaliaram programas existentes.
A atual estrutura e o funcionamento do Serviço de Psicologia do Hospital de Base da FAMERP serão descritos a seguir.
Serviço de Psicologia: estrutura atual
Os psicólogos da instituição estão organizados em um único Serviço, atualmente ligado ao Departamento de Psiquiatria e Psicologia. Embora em muitas instituições os psicólogos estejam formalmente ligados aos diferentes departamentos ou serviços onde exercem suas atividades (ex: clínica médica, cirurgia), a união de todos em um serviço, ligado a um departamento favorece o estabelecimento de uma política para o desenvolvimento da área, fortalece o grupo e possibilita maior integração no desenvolvimento de atividades de extensão, ensino e pesquisa. Considerar constantemente as oportunidades e obstáculos presentes no estabelecimento, manutenção e expansão do trabalho do psicólogo em faculdades de medicina e contextos de saúde é uma questão séria, da qual depende o futuro da área (Sheridan, 1999).
A administração do serviço é realizada por uma chefe e uma sub-chefe, por coordenadores científicos, por supervisores de áreas e por coordenadores de ensino, estes últimos responsáveis pelos estágios, pelo Programa de Aprimoramento Profissional, pelos Cursos de Extensão (nove cursos em 2000), pelo Curso de Especialização em Terapia Comportamental e Cognitiva (ministrado pela primeira vez em 2000), pelas atividades desenvolvidas nos cursos de graduação em medicina e enfermagem e no Curso de Pós-Graduação em Ciências da Saúde (mestrado e doutorado).
Todos os psicólogos desenvolvem grande parte de suas atividades como membros de equipes interdisciplinares, em especialidades ou áreas médicas. As atividades destes profissionais incluem avaliação e acompanhamento de pacientes (individualmente ou em grupos), delineamento e implementação de programas de prevenção, ensino/supervisão e desenvolvimento de pesquisas.
O papel do psicólogo varia entre as equipes e sua atuação ocorre em diferentes contextos, como ambulatório, enfermarias, Serviço de Pronto Atendimento e Emergência, Unidades de Terapia Intensiva (UTIs), centro cirúrgico, Centro de Saúde Escola, comunidade e faculdade. A Tabela 1 fornece uma amostra de atividades desenvolvidas pelos psicólogos da instituição
Uma descrição das atividades desenvolvidas em algumas áreas será realizada a seguir e pode auxiliar a compreender exatamente "o que fazem" os psicólogos da instituição.
Atuação do Psicólogo na Pediatria
O atendimento em Psicologia Pediátrica constitui o marco inicial do trabalho do psicólogo na instituição. Duas psicólogas supervisoras, duas aprimorandas e duas estagiárias desenvolvem atualmente o trabalho da psicologia na pediatria.
Psicologia Pediátrica é uma sub-área da Psicologia da Saúde que integra o atendimento, o ensino e a pesquisa de questões relacionadas à saúde e aos problemas físicos, mentais e de desenvolvimento de crianças e seus familiares. Abrange
as relações entre o bem-estar físico e psicológico de crianças e adolescentes, inclusive: compreensão, avaliação e intervenção de transtornos do desenvolvimento; avaliação e tratamento de problemas comportamentais e emocionais concomitantes à doença; o papel da psicologia na medicina pediátrica; promoção da saúde e do desenvolvimento; e a prevenção de doenças e ferimentos entre crianças e jovens. (Roberts, LaGrecca, & Harper, 1988, p. 2)
A Tabela 2 contém um resumo das atividades desenvolvidas pelos psicólogos do serviço junto à pediatria do Hospital de Base. O preparo de crianças submetidas a cirurgias eletivas e o trabalho realizado na unidade de oncologia pediátrica serão descritos com mais detalhes.
O procedimento de preparo para cirurgias eletivas é realizado no ambulatório de cirurgia pediátrica. Na véspera da cirurgia, paciente pediátrico e cuidador (geralmente a mãe) comparecem ao ambulatório para que o médico certifique-se de que a criança não apresenta nenhum problema que impeça a realização da cirurgia. Confirmada a cirurgia, cuidador e criança são encaminhados à psicologia. Utilizando um livro de história (Domingos, 1993), a psicóloga orienta e discute com os pais e criança os passos envolvidos no procedimento cirúrgico, desde o momento da internação até a alta hospitalar. Quando necessário (ex: intensa ansiedade por parte da criança ou cuidador), uma intervenção é delineada de acordo com as necessidades (ex: relaxamento), a psicóloga acompanha o paciente até o centro cirúrgico e atua como ligação entre equipe cirúrgica e pais.
O livro de história utilizado para orientação é do tipo brochura, em preto e branco, e é fornecido à criança para colorir. Foi elaborado por psicóloga do Serviço, comparado a outro método de preparo (filme) e considerado superior, principalmente porque permanece com a criança, que o leva para casa e tem oportunidade de manusear repetidamente o material antes do procedimento.
Além de atuar junto a pacientes com problemas cirúrgicos, o atendimento a pacientes portadores de doenças crônicas é também freqüentemente realizado na pediatria e pode ser exemplificado com a atuação do psicólogo na equipe de oncologia.
A intervenção em oncologia pediátrica visa atender as necessidades da criança e de seus cuidadores, de acordo com as fases do tratamento. Os objetivos do atendimento realizado na área (e algumas estratégias utilizadas) são: 1) auxiliar a família a obter informações e a compreender o diagnóstico e tratamento (são utilizadas informações claras e objetivas com o uso de manuais, histórias e material lúdico, adequadas às necessidades individuais); 2) avaliar habilidades do cuidador para compreender e processar as informações necessárias para o tratamento; 3) ensinar estratégias para lidar com as necessidades básicas da criança (recreação, relaxamento, informações ou descanso); 4) preparar para procedimentos invasivos necessários para o tratamento; 5) utilizar técnicas psicoeducacionais para aumentar o conhecimento e fornecer habilidades para a resolução de problemas específicos do tratamento (ex: prevenir infecções); 6) eliminar crenças irracionais que possam prejudicar a adesão ao tratamento.
A criança e sua família são acompanhadas durante todas as internações, na sala de quimioterapia e no grupo de sala de espera do ambulatório, onde são realizados dois grupos simultaneamente, um com as mães e um com as crianças. A psicologia também atua na casa de apoio (AMICC - Associação dos Amigos da Criança com Câncer), onde permanecem hospedados crianças e familiares que não residem na cidade, durante o diagnóstico e tratamento. Na AMICC, o psicólogo é responsável pelo treinamento dos voluntários e participa ativamente de campanhas para arrecadar fundos para a manutenção da associação.
Psicólogos atuam também em equipes que atendem adultos, atividade exemplificada com o trabalho desenvolvido junto à equipe interdisciplinar de transplante de fígado, discutido a seguir.
Atuação em áreas cirúrgicas: o trabalho desenvolvido na equipe de transplante de fígado
Os resultados promissores dos transplantes de órgãos levaram a uma demanda crescente por estes procedimentos. Atualmente, critérios médicos e psicossociais são utilizados para avaliar candidatos a transplante de órgãos sólidos com os seguintes objetivos: identificar aqueles com maior probabilidade de se beneficiarem do procedimento, reduzir riscos, maximizar os benefícios da cirurgia e utilizar de forma conscienciosa um escasso recurso de saúde (Lucey, 1994; Olbrish & Levenson, 1995).
A avaliação psicológica faz parte do protocolo de avaliação de candidatos a transplante da Unidade de Transplante de Fígado do Hospital de Base e é realizada por uma psicóloga supervisora e dois aprimorandos (Pagotto, 2000).
Quando um paciente atendido no ambulatório de transplante de fígado, após a avaliação médica inicial, é considerado possível candidato ao procedimento, é encaminhado para avaliação por todos os profissionais que integram a equipe: médicos (clínicos, cirurgiões, gastroenterologista, cardiologista, intensivista e anestesista), fisioterapeuta, psicólogos, assistente social e dentista. Semanalmente, há uma reunião da equipe para discutir as avaliações realizadas e definir acerca do encaminhamento (ou não) do paciente para lista de espera por um órgão (Miyazaki, 1999b).
A avaliação psicológica visa obter dados acerca do funcionamento global do paciente (funcionamento cognitivo, estilo interativo, presença de transtornos mentais, estratégias de enfrentamento e habilidades ou "pontos fortes"), da presença de suporte social e história anterior de adesão a tratamentos. Além disso, a avaliação psicológica identifica a compreensão que paciente e familiares têm acerca do procedimento (riscos e encargos envolvidos, prognóstico na ausência de cirurgia, limitações e necessidade de um extenso programa de reabilitação pós-transplante), das expectativas e estratégias para enfrentar períodos de intenso estresse e dos recursos disponíveis. Estes dados são obtidos junto ao paciente e familiares por meio de entrevistas, questionários e inventários, a partir dos quais um relatório da avaliação psicológica é elaborado e anexado ao prontuário, sendo sua síntese apresentada na reunião semanal da equipe.
De acordo com a literatura na área, os critérios psicossociais que parecem contra-indicar o procedimento são esquizofrenia em fase ativa, demência, retardo mental grave e abuso atual de substâncias, embora os critérios e o peso atribuído a cada um variem entre os diferentes programas (Chacko, Harper, Kunik, & Young, 1996). Uma análise dos primeiros 53 pacientes (38 do sexo masculino e 15 do sexo feminino; IM:45,69; DP:11,16) avaliados pela equipe de transplante de fígado da FAMERP indicou que 29 tinham história de abuso de substâncias, principalmente álcool (Miyazaki et al., 2000a, 2000b). Este dado é compatível com a literatura sobre a associação entre abuso do álcool e necessidade de um transplante de fígado, levando a equipe a delinear um programa de prevenção do abuso do álcool (Longo Jr., Zanin, Da Silva, Silva, & Nasser, 1999). Assim, o atendimento, a formação profissional (aprimoramento em Psicologia da Saúde) e o desenvolvimento de pesquisas que avaliam e norteiam intervenções são realizados concomitantemente.
Ao expor os dados acerca da avaliação psicológica de candidatos ao transplante, o psicólogo aponta possíveis riscos e benefícios para cada paciente, sem concluir acerca de sua adequação ou não para o procedimento. Indicar ou contra-indicar o transplante é uma conclusão da equipe, após avaliar cuidadosamente prós e contras do procedimento para cada paciente. A equipe considera que cada paciente selecionado utilizará "enorme quantidade de recursos da instituição e irá requerer um compromisso definitivo em relação à monitorização e cuidados de saúde" (Riether & Mahler, 1994, p. 574). Uma seleção adequada auxilia portanto na redução de possíveis complicações, possibilita melhorar qualidade e quantidade de vida dos pacientes transplantados e reduz custos para a instituição e para o sistema de saúde (Robertson, 1999; Sette Jr., Lopes Neto, & Barros, 1997).
Além de avaliar, acompanhar e intervir individualmente junto aos pacientes e seus familiares, um grupo de sala de espera (Santos & Miyazaki, 1999) é realizado semanalmente antes da consulta médica do ambulatório de transplante de fígado. Este grupo, coordenado pela Psicologia, fornece oportunidade para pacientes em lista de espera, pacientes já transplantados e familiares, interagirem e trocarem informações acerca de suas experiências, dificuldades e estratégias de enfrentamento utilizadas.
Além da equipe de transplante de fígado, psicólogos da instituição participam também das equipes de transplante renal, transplante de medula óssea e transplante cardíaco. Pesquisas na área vêm sendo realizadas e poderão responder importantes questões sobre o impacto do trabalho do psicólogo na área, bem como sobre a adequação dos recursos utilizados na avaliação e intervenção junto aos pacientes e familiares.
Atuação da Psicologia junto à Clínica Médica: o trabalho na oncologia
A atuação da Psicologia junto à clínica médica está estruturada em equipes interdisciplinares como Oncologia, Nefrologia, Doenças Infecto-Parasitárias (DIP), Dermatologia, Gastroenterologia, Psiquiatria, Genética, Endocrinologia, UTI Geral, Cardiologia, Emergência e Clínica Médica Geral.
Na oncologia, o contato inicial do psicólogo com pacientes com diagnóstico de câncer é realizado no ambulatório de oncologia e hematologia durante a consulta médica, principalmente quando o paciente está recebendo o diagnóstico e iniciando o tratamento. O paciente participa de um programa educacional estruturado antes de iniciar o tratamento quimioterápico e é acompanhado pelo psicólogo durante a continuidade das sessões. Na central de quimioterapia ou no leito, os pacientes são orientados e acompanhados durante o diagnóstico e tratamento. A família também recebe orientações e atendimento individual ou em grupo, dependendo das necessidades de cada caso.
As intervenções implementadas pelo psicólogo junto a estes pacientes envolvem o preparo para procedimentos invasivos, como o mielograma (exame de punção realizado no diafragma), punção óssea (realizado no quadril), intratecal (coleta da medula realizada no centro cirúrgico) e as freqüentes punções venosas, necessárias para realizar a quimioterapia. Além disso, estratégias para controle do vômito antecipado e da dor são também utilizadas junto a estes pacientes.
As orientações e intervenções realizadas pela psicologia junto a estes pacientes visam auxiliar no manejo e prevenção dos efeitos colaterais do tratamento, como controle alimentar para diminuir riscos de infecção e lesões bucais, hiperpigmentação da pele, etc. Um repertório comportamental que auxilie paciente e familiares a enfrentar de forma positiva o tratamento envolve, por exemplo, a participação ativa no processo de tratamento, a mudança de cognições prejudiciais e o desenvolvimento de estratégias adequadas de enfrentamento e manejo da dor
Durante o tempo em que o paciente recebe a medicação são realizadas sessões de relaxamento com visualização (imaginação guiada), com o objetivo de ensinar a técnica, controlar a ansiedade e a estimulação aversiva associadas ao tratamento.
Na enfermaria, os pacientes são atendidos pelo psicólogo da Oncologia em parceria com o psicólogo da área ou enfermaria específica (ex: Ginecologia/Obstetrícia; Pediatria) onde o paciente encontra-se internado. Muitas vezes o paciente está ainda em processo de diagnóstico, realizando procedimentos cirúrgicos ou clínicos e este contato pode facilitar o vínculo com a equipe interdisciplinar e diminuir o número de dúvidas e crenças incorretas acerca da doença e seu tratamento.
O trabalho na área de oncologia também é realizado na Casa de Apoio aos Pacientes com Câncer (CAPAC), onde um psicólogo participa dos grupos de orientação e fornece atendimento psicoterápico individual, quando necessário.
A intervenção psicossocial para pacientes com câncer permite o desenvolvimento de estratégias de enfrentamento frente às restrições relacionadas ao tratamento e visa auxiliar na reabilitação destes pacientes.
Ainda na área de Oncologia, o psicólogo faz parte da equipe interdisciplinar de transplante de medula óssea (TMO). Os pacientes candidatos ao procedimento e que posteriormente realizam o transplante de medula são avaliados pela psicologia e acompanhados na unidade de TMO durante todo o procedimento, bem como nas consultas médicas subseqüentes.
Além de atuar junto a pacientes e familiares, psicólogos da instituição desenvolvem atividades junto a funcionários, como será descrito a seguir.
Psicologia e a Saúde do Trabalhador
O interesse pela preservação da saúde do trabalhador tem aumentado em relação a outras épocas da história e a conversão do potencial humano de uma empresa em realizações é um dos principais desafios atuais.
A equipe interdisciplinar que integra o Centro de Atendimento ao Trabalhador (CEAT) é composta por engenheiro de segurança do trabalho, médicos do trabalho, enfermeiros, assistentes sociais e psicólogos.
O atendimento psicológico está disponível para os funcionários da instituição que apresentam problemas relacionados ao próprio trabalho ou de outra ordem (ex: diagnóstico de um transtorno mental). O atendimento é realizado em grupos ou individualmente, dependendo do problema e de uma avaliação individual realizada previamente. O atendimento individual é focado no problema e os grupos são organizados conforme as queixas mais freqüentes. Alguns dos grupos atualmente em funcionamento visam desenvolver estratégias adequadas de manejo dos seguintes problemas: depressão, estresse, hipertensão arterial e doenças ocupacionais.
Além do atendimento individual e em grupos, programas preventivos são extremamente importantes e vêm sendo delineados, implantados e avaliados pelos profissionais do CEAT. Um exemplo deste tipo de atividade é o Programa de Prevenção de Risco Ambiental, do qual participam todos os setores da Instituição. Este programa visa identificar a vulnerabilidade do trabalhador para doenças ocupacionais, contribuir para o controle da alta rotatividade nos setores, desenvolver e aprimorar a produtividade e a qualidade dos serviços de saúde prestados à comunidade.
Outra forma de prestar serviços à comunidade, principalmente em termos preventivos, ocorre no trabalho desenvolvido nas Unidades Básicas de Saúde.
Atuação em Unidade Básica de Saúde (UBS)
A formação de profissionais da saúde deve prever atividades ligadas à assistência primária, secundária e terciária. Para fornecer assistência primária e secundária de saúde, a FAMERP dispõe de uma Unidade Básica de Saúde (UBS) ou Centro de Saúde Escola, onde os alunos, sob a supervisão de profissionais, participam de programas preventivos. O atendimento psicológico nesta UBS é realizado por supervisores e aprimorandos e inclui atividades como orientação profissional, orientação de pais, de grupos de gestantes, de pacientes portadores de doenças crônicas (ex: diabetes e hipertensão) e o Programa de Saúde da Família. O atendimento integral ao hipertenso será descrito brevemente a seguir, como modelo de atuação do psicólogo em uma UBS.
Este programa visa diagnosticar, tratar e acompanhar indivíduos com hipertensão arterial, oferecendo orientações e esclarecimentos ao paciente e a sua família sobre a doença e seu tratamento. A equipe interdisciplinar é composta por clínico geral, psicóloga, enfermeira, assistente social e visitador sanitário.
Após o diagnóstico, o paciente é convidado para participar de um grupo educativo, concomitante ao início do tratamento. Neste grupo, composto de sete sessões e cujos participantes são os mesmos durante todo o programa, são desenvolvidas atividades voltadas à integração psicológica e acompanhamento clínico do quadro de hipertensão.
Todos os pacientes que participaram deste primeiro grupo são convidados a uma segunda fase do programa, concomitante aos retornos ambulatoriais para a consulta médica de rotina. Neste segundo momento, além dos procedimentos de controle clínico, os pacientes discutem a respeito da doença e da importância e necessidade do controle da hipertensão para a qualidade de vida pessoal e profissional. As atividades são desenvolvidas em grupo e incluem trabalhos manuais, relaxamento, atividades lúdicas, exercícios respiratórios, informações sobre atividades físicas e outras, sugeridas pelos próprios membros do grupo.
Além do atendimento na UBS, visitas domiciliares são realizadas pela equipe, possibilitando um trabalho de orientação de toda a família.
A atuação da psicologia na UBS visa oferecer um atendimento abrangente e integrado à comunidade, uma vez que a qualidade de vida está relacionada a comportamentos saudáveis, adaptativos e ao estilo de vida, sendo a aquisição de habilidades de auto-cuidados um passo importante para o controle da hipertensão arterial.
Além de atuar junto a pacientes e funcionários, profissionais do Serviço de Psicologia dedicam-se ao atendimento e à prevenção de problemas em futuros profissionais da saúde, isto é, alunos dos cursos de medicina e enfermagem, residentes e aprimorandos.
Serviço de Orientação Psicopedagógica ao Aluno (SOPPA):
Embora projetos anteriores de atendimento ao aluno da FAMERP tenham existido, a atual estrutura do SOPPA funciona desde 1992 ligada ao Serviço de Psicologia do Hospital de Base e oficialmente sob coordenação do Serviço deste 1995.O SOPPA oferece psicoterapia e orientação para alunos de medicina e enfermagem, para aprimorandos e residentes, desenvolve programas preventivos e participa de atividades eventuais junto ao corpo discente (ex.: seleção e treinamento de alunos para o Projeto Universidade Solidária).
Além do atendimento clínico e fornecimento de orientações, os psicólogos do SOPPA participam da Semana de Integração de Calouros e de outras atividades que envolvem alunos. Programas de prevenção têm sido também delineados para o atendimento dos principais problemas identificados junto aos alunos da instituição (Miyazaki, 1997) e com a atual restruturação curricular há uma proposta para incluir alguns destes programas (ex: desenvolvimento de hábitos adequados de estudo e manejo do tempo) nas atividades regularmente oferecidas aos alunos durante a graduação.
Durante os últimos quatro anos 93 alunos da instituição foram atendidos, a maioria dos cursos de graduação em medicina e enfermagem. O aluno pode procurar espontaneamente o serviço ou ser encaminhado ao SOPPA por outros alunos, professores e diretores (ex: Diretor de Alunos). Agenda a primeira entrevista com a secretária do Serviço de Psicologia, é avaliado por um dos psicólogos envolvidos no atendimento a alunos, é orientado ou encaminhado para psicoterapia e/ou para outro profissional.
Dos 93 alunos atendidos pelo SOPPA nos últimos quatro anos, a maioria (n:62) era do sexo feminino, com idade entre 17 e 23 anos (n:73), principalmente do curso de medicina (n:54). Os problemas atendidos com maior freqüência foram depressão (25%), dificuldades de relacionamento (22%), ansiedade (15%), incerteza quanto à adequação da escolha profissional (13%) e dificuldades com hábitos de estudo e manejo do tempo (10%).
A maioria dos alunos procurou o Serviço encaminhada por colegas. Após uma avaliação inicial, foram encaminhados para psicoterapia cognitivo-comportamental (45%) ou receberam orientações (35%).
Nos últimos dois anos o SOPPA foi divulgado durante a Semana de Integração de Calouros, com uma palestra sobre o serviço e a apresentação de dados colhidos na instituição acerca dos principais problemas enfrentados no decorrer do curso (Miyazaki, 1997).
A literatura sobre problemas psicossociais em universitários, o número de atendimentos realizados e a avaliação do serviço pelos usuários indica a necessidade deste tipo de atendimento (Miyazaki, 1997). O trabalho clínico, entretanto, deve ser apenas uma parte do programa de atendimento ao aluno e programas preventivos devem prioritários e delineados de acordo com as necessidades identificadas na instituição.
Além das áreas descritas acima, outros exemplos de atividades desenvolvidas pelos psicólogos da instituição, encontram-se apresentados de forma resumida na Tabela 03.
A formação do psicólogo para atuar na saúde
Embora a Psicologia da Saúde venha apresentando desenvolvimento crescente no Brasil (Amaral, 1999; Conselho Regional de Psicologia, 1995; Kerbauy, 1999b; Miyazaki & Amaral, 1995; Secretaria da Saúde do Estado de São Paulo, 1997), os cursos de graduação ainda não desenvolvem no aluno um repertório profissional compatível com as necessidades da área. Como a competência profissional é fundamental para atender às necessidades dos usuários do sistema de saúde, para oferecer serviços efetivos de extensão à comunidade e para realizar pesquisas que possibilitem o desenvolvimento da área, a preocupação com a formação profissional é fundamental.
Profissionais brasileiros cujo trabalho na saúde é reconhecido como competente geralmente aprimoraram sua formação em cursos de pós-graduação (mestrado e doutorado) e desenvolvem atividades de ensino, pesquisa e extensão à comunidade, fato que ressalta o importante papel da universidade em relação à qualidade dos serviços de psicologia prestados na área da saúde (Kerbauy, 1999a).
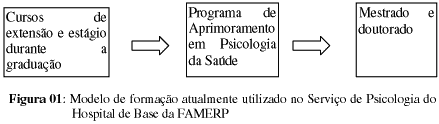
O modelo de formação utilizado atualmente pelo Serviço de Psicologia da FAMERP inclui o oferecimento de cursos de extensão e estágio na instituição durante a graduação, seguidos pelo Programa de Aprimoramento Profissional (PAP) em Psicologia da Saúde subsidiado pelo Estado de São Paulo (Fundação do Desenvolvimento Administrativo [FUNDAP], 1997), conforme mostra a Figura 01.
O PAP em Psicologia da Saúde da FAMERP tem dois anos de duração. Visa abordar aspectos do repertório profissional não contemplados durante a graduação, desenvolver uma visão crítica e global do sistema de saúde e as competências necessárias para o atendimento em serviços de saúde. O programa foi delineado de acordo com diretrizes fornecidas pela Fundação do Desenvolvimento Administrativo (FUNDAP, 1997) mas têm características próprias, compatíveis com a instituição, com necessidades da comunidade e recursos disponíveis.
O PAP em Psicologia da Saúde da FAMERP associa prática e iniciação científica na área. O programa visa, principalmente, ensinar os aprimorandos a: ler criticamente trabalhos científicos; identificar e descrever problemas; delinear intervenções com procedimentos apoiados em dados de pesquisa e avaliar continuamente as intervenções implementadas; desenvolver postura profissional adequada (ex: comportamento ético, clareza de expressão, postura orientada para a intervenção, reconhecimento de limites, habilidades para o trabalho interdisciplinar).
Observações do comportamento e da trajetória profissional dos membros do serviço têm indicado que conhecimentos e habilidades técnicas são imprescindíveis porém insuficientes para o sucesso na área. Além de conhecimentos, é necessário que o psicólogo compreenda também o funcionamento da instituição e do próprio sistema de saúde para adquirir credibilidade como profissional da área. Além disso, características pessoais têm sido consideradas importantes variáveis para o sucesso profissional na área. Belar e Deardorff (1995) utilizam os termos "ativo, engajado, aberto, direto, assertivo e dinâmico" para descrever profissionais bem sucedidos na área. Em uma pesquisa realizada junto a médicos, acerca de características vistas como qualidades em psicólogos, os seguintes adjetivos foram levantados: agradável, simpático, sensível, empático, interessado, disponível, cooperativo, inteligente, aberto, perceptivo e possuidor de bom senso (Schenkenberg, Peterson, & Wood, 1981, citados por Belar & Deardorff, 1995).
Perspectivas futuras
O futuro da Psicologia da Saúde depende de variáveis internas e externas à área.
Fatores externos, como as mudanças nos padrões de morbidade e mortalidade, a evolução do conhecimento e da tecnologia na área médica e a administração do sistema de saúde criam novos desafios e possibilidades de atuação para o psicólogo. Entre os fatores internos encontra-se a capacidade da área para responder de forma adequada a estas possibilidades. Neste sentido, é preciso destacar o papel da universidade na formação de profissionais que sejam capazes de associar atividades de extensão, pesquisa e ensino. O PAP da FAMERP tem feito essa associação, na medida em que aprimorandos e supervisores desenvolvem pesquisas, concomitantemente às atividades de extensão.
Utilizar estratégias de avaliação e intervenção cientificamente apoiadas, avaliar intervenções utilizando metodologia científica, documentar custos/benefícios das intervenções em um sistema de saúde onde existe pressão contínua para a contenção de custos, são questões fundamentais para o desenvolvimento e fortalecimento da área.
Miyazaki, M. C. O. S., Domingos, N. A. M., Valerio, N. I., Santos, A. R. R., & Bernardes da Rosa, L. T. (2002). Health Psychology: Extended Community Services, Education and Research. Psicologia USP, 13 (1), 29-53.
Abstract: Psychologists have had an increasing role in the medical area. The objective of this study is to report the development and current status of the Psychology Service at Hospital de Base, São José do Rio Preto Medical School (FAMERP), which started in 1981, when a psychologist was hired to work at the Pediatrics Outpatient Ward. Currently, the hospital has a staff of 40 psychologists (professors, supervisors, and residents), developing community services, education and research activities in Health Psychology. Such activities are carried out at a primary, secondary and tertiary level at the outpatient ward of the hospital and at a Medical School Health Community Center, especially with interdisciplinary teams. Teaching involves classes in post-graduation courses in medicine and nursing; internships for psychology students; a Residency Program in Health Psychology; Extension, Specialization, and Teaching Courses; and assistance to graduate students from the Post-Graduation Program in Health Sciences (masters degree and PhD) at FAMERP. Research is aimed at assessing the relationship between behavior and health, approaching issues such as providing health, prevention and assistance in the treatment and management of diseases. Even though this is an expanding area, the maintenance of credibility and the progress achieved depend on a solid professional training, ethics and the development of research in the area.
Index terms: Health psychology. Education. Research. Hospital. Health care service.
Miyazaki, M. C. O. S., Domingos, N. A. M., Valerio, N. I., Santos, A. R. R., & Bernardes da Rosa, L. T. (2002). Psychologie de la Sante: Services Communautaires Etendus, Education et Recherche. Psicologia USP, 13 (1), 29-53.
Resume: Les psychologues ont un rôle croissant dans le secteur médical. Ce rapport a pour objectif de décrire le développement et le stade actuel du Service de Psychologie de lHôpital de Base de la FAMERP, commencé en 1981 par lembauche dune psychologue pour travailler à linfirmerie de pédiatrie. Aujourdhui, lhôpital compte 40 psychologues (professeurs, superviseurs et résidents) qui développent des activités dextension de services à la communauté, denseignement et de recherche en Psychologie Médicale. Ces activités comprennent les niveaux primaires, secondaire et tertiaire de soins en urgence, à lhôpital, au centre Hospitalier Universitaire, principalement en équipes interdisciplinaires. Lenseignement comprend des cours de 3ème cycle en médecine et infirmerie, des stages pour des étudiants en psychologie, un programme de Perfectionnement en Psychologie de la Santé, Cours de Spécialisation, de Spécialisation professoral, de recherches du programme de post-graduation en Sciences de la santé (maîtrise et doctorat) à la FAMERP. Les recherches visent principalement létude des relations entre comportement et santé, en abordant des thèmes comme la promotion de la santé, de la prévention et laide au traitement et lê manège des maladies. Bien que ce secteur soit en expansion, il faut penser que lentretien de la crédibilité et de lespace conquis dépendent dune solide formation professionnelle, déthique et de développement des recherches dans ce secteur.
Mots-clés: Psychologie de la santé. Enseignement. Recherche. Hôpital. Services de Santé.
Recebido em 17.12.2001
Aceito em 5.02.2002
2 Faculdade de Medicina de São José do Rio Preto.
- Amaral, V. L. A. R. (1999). Novos desafios na formação do psicólogo na área da saúde. In R. R. Kerbauy (Org.), Comportamento e saúde: Explorando alternativas (pp. 3-9). Santo André, SP: ARBytes.
- Barison, S. Z. P. (1999). Famílias incestuosas de classes populares: Seus personagens e dinâmica relacional Dissertação de Mestrado, Faculdade de Filosofia, Ciências e Letras de Ribeirão Preto, Universidade de São Paulo, Ribeirão Preto, SP.
- Belar, C. D., & Deardorff, W. W. (1995). Clinical health psychology in medical settings: A practioners guidebook. Washington, DC: American Psychological Association.
- Bernardes da Rosa, L. T. (1998). Ansiedade e conhecimento sobre AIDS em pacientes de risco Dissertação de Mestrado, Pontifícia Universidade Católica de Campinas, Campinas, SP.
- Camic, P., & Knight, S. (1998). Clinical handbook of health psychology Seattle, WA: Hogrefe & Huber.
- Cardoso, F. E. M. (2000). Transplante de medula óssea: Terapêutica e enfoque interdisciplinar. Med-Press: Revista Médica Virtual Disponível em: http://www.medpress.med.br/revirtual.htm
- Chacko, R. C., Harper, R. G., Kunik, M., & Young, J. (1996). Relationship of psychiatric morbidity and psychosocial factors in organ transplant candidates. Psychosomatics, 37, 100-107.
- Conselho Regional de Psicologia 6ª Região. (1995). Psicologia: Formação, atuação profissional e mercado de trabalho São Paulo: Autor.
- Domingos, N. A. M. (1993). Preparo para cirurgia: Teste de programas psicológicos na redução da ansiedade de crianças e mães Dissertação de Mestrado, Pontifícia Universidade Católica de Campinas, Campinas, SP.
- Domingos, N. A. M. (1999). Produção científica: Análise de resumos de dissertações e teses em psicologia (1992/1996). Tese de Doutorado, Pontifícia Universidade Católica de Campinas, Campinas, SP.
- Fernandez, C. S. C. E., & Domingos, N. A. M. (1999). Climatério e menopausa: Grupo de sala de espera. In Anais do VI Latini Dies e II Congresso Brasileiro de Psicoterapias Cognitivas (p. 108). Rio de Janeiro.
- Fundação do Desenvolvimento Administrativo. (1997). Manual de orientação: Programa de aprimoramento profissional - PAP São Paulo: Autor.
- Kerbauy, R. R. (Org.). (1999a). Comportamento e saúde: Explorando alternativas Santo André, SP: ARBytes.
- Kerbauy, R. R. (1999b). O papel da universidade e a formação do psicólogo que trabalha com comportamento e saúde. In R. R. Kerbauy (Org.), Comportamento e saúde: Explorando alternativas (pp. 10-21). Santo André, SP: ARBytes.
- Longo Jr., O., Zanin, C. R., Da Silva, R. C. F., Silva, E. C., & Nasser, F. (1999). Grupo de intervenção psicológica junto a pacientes etilistas em hospital-escola Trabalho apresentado no 2o. Congresso de Psicologia do Oeste Paulista, São José do Rio Preto, SP.
- Lucey, M. R. (1994). An overview. In M. R. Lucey, R. M. Merion, & T. P. Beresford (Eds.), Liver transplantation & the alcoholic patient: Medical, surgical and psychosocial issues (pp. 1-5). Cambridge, England: CUP.
- Miyazaki, M. C. O. S. (1993). Enfoque psicossocial da doença crônica: Um estudo sobre depressão em pacientes pediátricos portadores de asma e suas mães Dissertação de Mestrado, Pontifícia Universidade Católica de Campinas, Campinas, SP.
- Miyazaki, M. C. O. S. (1997). Psicologia na formação médica: Subsídios para prevenção e trabalho clínico com universitários Tese de Doutorado, Instituto de Psicologia, Universidade de São Paulo, São Paulo.
- Miyazaki, M. C. O. S. (1999a). Considerações acerca da formação profissional para atuar na saúde Texto não publicado.
- Miyazaki, M. C. O. S. (1999b). Psicologia da saúde: Avaliação de pacientes submetidos a transplante de fígado. In Anais do VI Latini Dies e II Congresso Brasileiro de Psicoterapias Cognitivas (p. 52). Rio de Janeiro.
- Miyazaki, M. C. O. S., & Amaral, V. L. A. R. (1995). Instituições de saúde. In B. P. Rangé (Org.), Psicoterapia comportamental e cognitiva: Pesquisa, prática, aplicações e problemas (pp. 235-244). Campinas, SP: Psy II.
- Miyazaki, M. C. O. S., Amaral, V. L. A. R., & Salomão Jr., J. B. (1999). Asma na infância: Dificuldades no manejo da doença e problemas comportamentais. In R. R. Kerbauy (Org.), Comportamento e saúde: Explorando alternativas (pp. 99-118). Santo André, SP: ARBytes.
- Miyazaki, M. C. O. S., Pagotto, K. F., Longo Jr., O., Felicio, H., Da Silva, R. C., & Da Silva, R. F. (2000a). Substance abuse, anxiety, and depression among liver transplant candidates. Trabalho aceito para apresentação no XXVII International Congress of Psychology, Stocolomo, Suécia.
- Miyazaki, M. C. O. S., Da Silva, R. F., Da Silva, R. C., Felicio, H., Longo Jr., O., & Pagotto, K. F. (2000b). Substance abuse, anxiety, and depression among liver transplant candidates. In XXVII International Congress of Psychology Abstract Database www.icp2000
- Olbrisch, M. E., & Levenson, J. L. (1995). Psychosocial assessment of organ transplant candidates: Current status of methodological and philosophical issues. Psychosomatics, 36, 236-243.
- Pagotto, K. F. (2000). Avaliação psicológica de pacientes candidatos a transplante de fígado. Trabalho de Conclusão apresentado ao Curso de Aprimoramento em Psicologia da Saúde da FAMERP, São José do Rio Preto, SP.
- Pinto, M. J. C. (1999). Atuação do psicólogo em ambulatório interdisciplinar de transgenitalização. In Anais do VI Latini Dies e II Congresso Brasileiro de Psicoterapias Cognitivas (p. 53). Rio de Janeiro.
- Pucci, F. F. (1999). Profissionais da saúde: Análise de algumas variáveis que influem no trabalho em UTI. Dissertação de Mestrado, Pontifícia Universidade Católica de Campinas, Campinas, SP.
- Riether, A. M., & Mahler, E. (1994). Suicide in liver transplant patients: Case reports. Psychosomatics, 35, 574-578.
- Risso, K. R., Moscardini, A. C., Salomão, M. L., Barbosa, D. M. U., Borges, M., Córdova, R., Wakai, M., & Silva, K. I. (1999). Modelo de atendimento ambulatorial interdisciplinar à crianças HIV+ Trabalho apresentado no 1o. Congresso da APICSA, Granada, Espanha.
- Roberts, M. C., La Grecca, A. M., & Harper, D. C. (1988). Another stage of development. Journal of Pediatric Psychology, 13, 1-5.
- Robertson, G. (1999). Individual´s perception of their quality of life following a liver transplant: An exploratory study. Journal of Advanced Nursing, 30, 497-505.
- Salles, A., Miyazaki, M. C., Baitello, A. L., Yagi, R. K., & Palchetti, J. C. (2000). Aspectos emocionais do paciente politraumatizado: Dados preliminares. Trabalho apresentado no 4o. Congresso da Sociedade Brasileira de Atendimento Integrado ao Traumatizado, São Paulo.
- Santos, A. R. R., & Miyazaki, M. C. O. S. (1999). Grupo de sala de espera em ambulatório de doença falciforme. Revista Brasileira de Terapia Comportamental e Cognitiva, 1, 41-48.
- Secretaria da Saúde do Estado de São Paulo / CONFORPAS. (1997). Distribuição da força de trabalho de nível superior na área da saúde no estado de São Paulo em 1992: Análise preliminar dos dados da pesquisa Assistência Médico Sanitária/FIBGE 1992. São Paulo: FUNDAP.
- Sette Jr., H., Lopes Neto, E. P. A., & Barros, M. F. A. (1997). Transplante hepático. In M. Mincis (Org.), Gastroenterologia e hepatologia: Diagnóstico e tratamento (pp. 799-808). São Paulo: Lemos.
- Sheridan, E. P. (1999). Psychology´s future in medical schools and academic health care centers. American Psychologist, 54, 267-271.
- Valerio, N. I. (1996). Neurofibromatose: Gravidade da doença do ponto de vista de observadores e estratégias de enfrentamento Dissertação de Mestrado, Pontifícia Universidade Católica de Campinas, Campinas, SP.
- Valerio, N. I., & Mazzi, E. A. (1997). Um procedimento de atuação psicológica em aconselhamento genético. Universitas: Ciências Humanas e da Saúde, 7, 39-43.
- Verona, E. C. L., Ribeiro-dos-Santos, A. R., Silva, S. C., Domingos, N. A. M., & Miyazaki, M. C. O. S. (1999). Clínica da alegria: Desenvolvimento de estratégias para o manejo da dor. In Anais do VI Latini Dies e II Congresso Brasileiro de Psicoterapias Cognitivas (p. 85). Rio de Janeiro.
- Waeteman, C. M., Maia, L. N., Lemos, N. A., Machado, M., Albertini, A., & Miyazaki, M. C. O. S. (1999). Atendimento interdisciplinar em ambulatório de coronariopatia: Programa de educação preventiva. Revista da Sociedade de Cardiologia do Estado de São Paulo, 9, 57 (Suppl B).
- Zanin, C. R., Miyazaki, M. C. O. S., & Maniglia, J. V. (2000). Intervenção cognitivo comportamental em pacientes com transtornos funcionais da laringe: Estudo de quatro casos. MedPress: Revista Médica Virtual Disponível em: http:\\www.medpress.med.br
Datas de Publicação
-
Publicação nesta coleção
20 Set 2002 -
Data do Fascículo
2002
Histórico
-
Aceito
05 Fev 2002 -
Recebido
17 Dez 2001