Trauma; Facial trauma; Mandibular fractures
Trauma; Trauma facial; Fraturas da mandíbula
Artigo de Revisão
Fraturas de mandíbula: análise de 166 casos
E.F. de Andrade Filho, R. Fadul Jr, R.A. de A. Azevedo, M.A.D. da Rocha, R. de A. Santos, S.R. Toledo, A. Cappucci, C. de S. Toledo Júnior, L.M. Ferreira.
Trabalho realizado na Disciplina de Cirurgia Plástica do Departamento de Cirurgia da Universidade Federal de São Paulo ¾ Escola Paulista de Medicina, São Paulo, SP.
UNITERMOS: Trauma. Trauma facial. Fraturas da mandíbula.
KEYWORDS: Trauma. Facial trauma. Mandibular fractures.
INTRODUÇÃO
A mandíbula é o único osso móvel da face e participa de funções básicas como mastigação, fonação e deglutição, além de participar da manutenção da oclusão dentária ocupando juntamente com a maxila a maior porção óssea do esqueleto facial1 .
Devido a sua topografia, anatomia e projeção no terço inferior da face, é freqüentemente atingida por traumas podendo resultar em fraturas, principalmente em acidentes de trânsito, agressões, quedas ou acidentes esportivos10 .
As fraturas mandibulares podem levar à deformidades, sejam por deslocamentos ou perdas ósseas não-restauradas, com alterações de oclusão dentária ou da articulação temporomandibular (ATM). Quando não identificadas ou tratadas adequadamente, estas lesões podem levar à seqüelas graves, tanto estéticas como funcionais1,6,11.
Este estudo tem como objetivo avaliar 166 pacientes consecutivos com fraturas de mandíbula atendidos e tratados no setor de Trauma de Face da disciplina de Cirurgia Plástica da UNIFESP-EPM, distribuídos conforme o sexo, idade, etiologia, localização das fraturas, técnicas de tratamento e complicações pós-operatórias.
PACIENTES E MÉTODO
Foram estudados 166 pacientes consecutivos, vítimas de trauma mandibular (em um total de 267 fraturas), atendidos e tratados na disciplina de Cirurgia Plástica da UNIFESP/EPM no período de janeiro de 1991 a março de 1996.
Os pacientes foram analisados através do levantamento de prontuários, avaliação das radiografias do pré e pós-operatório e através das Fichas de Trauma, específicas do setor de Trauma de Face da Cirurgia Plástica da UNIFESP / EPM. Foram então agrupados segundo o sexo, faixa etária, lesões associadas, tratamento e complicações pós-operatórias.
RESULTADOS
Do total de pacientes, encontramos 135 homens (81,3%) e 31 mulheres (18,7%), em um índice masculino/feminino de 4,3:1 (gráfico 1).
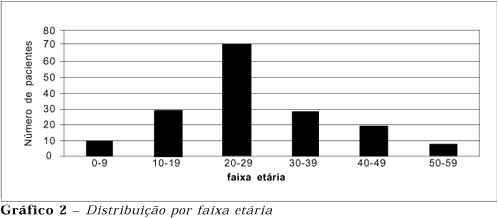
A faixa etária variou de 1 ano e 4 meses a 59 anos (média de 27,11). As idades foram agrupadas em décadas, e a faixa etária mais acometida foi dos 20 aos 29 anos (42,8%), e a menos dos 50 aos 59 (4,8%) (gráfico 2).
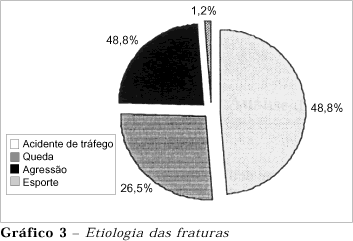
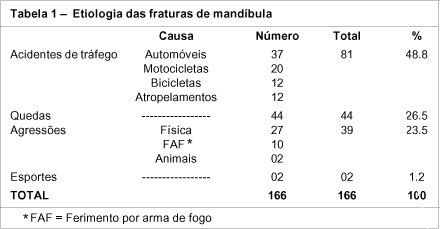
A etiologia mais freqüente de fraturas de mandíbula neste estudo foi relacionada aos acidentes de trânsito (81 casos - 48,8%), em que 41,6% envolviam veículos de transporte e 7,2% atropelamento; seguido das quedas (44 casos ¾ 26,5) e agressões (39 casos ¾ 23,5%). Somente dois pacientes sofreram acidentes esportivos (gráfico 3). As diferentes etimologias dos acidentes de trânsito e agressões encontram-se na tabela 1.
Foram identificadas 267 fraturas nos 166 pacientes tratados (1,6 fraturas/paciente), sendo que 86 pacientes (51,8%) apresentavam fraturas únicas e 80 pacientes (48,2%) fraturas múltiplas, com média de 2,2 fraturas/paciente no último grupo.
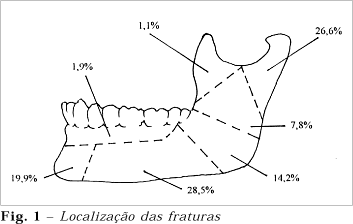
A região do corpo da mandíbula foi a mais atingida (76 fraturas ¾ 28,5%), seguida do côndilo (71 fraturas ¾ 26,6%), região sinfisária (53 fraturas ¾ 19,9%), ângulo (38 fraturas ¾ 14,2%), e alveolar isoladamente (5 fraturas ¾ 1,9%). A região menos atingida foi o processo coronóide (3 fraturas ¾ 1,1%) (figura 1).
Correlacionamos as fraturas de mandíbula com outras lesões associadas. Além das fraturas isoladas de mandíbula (106 casos ¾ 63,8%), encontramos lesões associadas a outros ossos da face (25 casos ¾ 15%), além de traumatismo crânio-encefálico (TCE) em 12 casos (7,3 %), lesões de tronco e membros (17 casos ¾ 10,2%) e lesões cutâneas profundas na face (7 casos ¾ 4,2%) (tabela 2)
Dos pacientes com associação ao TCE, dois apresentavam fraturas de ossos da face concomitantes, quatro com lesões de tronco e membros e dois com lesões cervicais sem seqüelas funcionais e/ou neurológicas.
O tratamento foi variável: fixação interna rígida com miniplacas de titânio foi o método mais utilizado ¾ 94 pacientes (56,7%), sendo 48 tratados exclusivamente com miniplacas, 40 associados ao BMM, cinco associados à cerclagem dentária e um com enxerto ósseo.
O BMM isolado foi conduta em 34 pacientes (20,4%); a osteossíntese com fios de aço associada ao BMM foi realizada em 24 pacientes (14,5%), e não-associada ao BMM em cinco pacientes (3%).
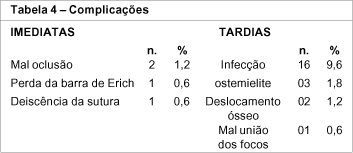
O tratamento conservador (dieta líquida e pastosa) foi orientada em sete pacientes (4,2%) e em dois pacientes (1,2%) o uso de fixador externo foi a opção terapêutica (gráfico 4 e tabela 3). Foram encontrados 26 pacientes (15,6%) com complicações, sendo que quatro (2,4%) imediatas e 22 (13,2%) tardias (tabela 4). Ocorreu infecção no local da cirurgia quando da utilização de miniplacas em 16 pacientes (9,6%), sendo a complicação mais freqüente.
Dos 166 pacientes operados, 18 (10,8%) foram reoperados: 14 para a retirada de miniplacas, um com curetagem para tratamento de osteomielite, dois para nova redução da fratura e um para correção de mal união, onde foi realizado o tratamento através de osteossíntese com fios de aço e BMM (tabela 5).
DISCUSSÃO
Os dados relacionados ao sexo demonstram predominância masculina sobre a feminina num índice de 4,3:1, o que é coincidente com a literatura1,3,4,8,10, sendo vítimas mais freqüentes de acidentes automobilísticos ou motociclísticos, e apresentam um envolvimento maior em agressões e quedas. A faixa etária de 20 a 29 anos foi a mais atingida, dado que coincide com relatos3 não só de fraturas de mandíbula mas também com de outros ossos faciais8.
Os acidentes de trânsito foram os maiores responsáveis pela causa das fraturas mandibulares, principalmente acidentes envolvendo automóveis e motocicletas. Porém, pode-se observar na literatura uma tendência progressiva na incidência de casos de agressões físicas3. Nossa casuística coincide com as dos grandes centros de trauma onde as fraturas mandibulares têm sua maior freqüência em acidentes automobilísticos10,11.
As quedas, sejam da própria altura (por vezes associadas a convulsões), ou não ocorreram em segundo lugar de freqüência, principalmente em crianças ou adultos relacionados ao uso de álcool5. As fraturas associadas às lesões cervicais estiveram presentes em apenas dois pacientes (1,2%), casos estes que, se não diagnosticados, podem levar à seqüelas graves.
A percentagem de fraturas únicas de mandíbula (86 pacientes ¾ 51,8%) coincide com outros relatos de fraturas mandibulares em grandes centros1,3. Observa-se que as fraturas múltiplas na mandíbula decorrem geralmente de traumas mais complexos (acidentes automobilísticos, quedas de grandes alturas), com um maior número de traços de fraturas.
As fraturas de côndilo decorreram principalmente de acidentes de trânsito e quedas; já as agressões e ferimentos por armas de fogo foram responsáveis pela maior incidência de fraturas de corpo. A incidência de fraturas exclusivas de mandíbula foi de 63,8% (106 pacientes). Quando associadas a outras lesões, estas apresentavam relação com fraturas dos ossos da face e trauma de tronco e membros (17 casos ¾ 10,2%).
Notamos que fraturas associadas ao traumatismo crânio-encefálico (12 casos ¾ 7,3%) geralmente são provocadas por traumas motociclísticos, com maior freqüência em vítimas sem capacete7. O objetivo principal do tratamento das fraturas mandibulares é restabelecer a oclusão dentária e a função mastigatória com movimentação adequada da ATM.
Diversos autores defendem o uso exclusivo de BMM3,4,, porém a utilização de fixação interna rígida com miniplacas de titânio, vem sendo cada vez mais utilizada3,5,10, restabelecendo a união de focos fraturados e deslocados dando-lhes estabilidade e oferecendo recuperação funcional precoce. Uma das principais indicações do uso de miniplacas é no tratamento dos pacientes edentados, evitando o uso de próteses e do BMM.
A fixação interna rígida com o uso de miniplacas foi o método de tratamento mais utilizado em nosso serviço com utilização do BMM para manter o paciente em oclusão dentária adequada no momento da osteossíntese. Julgamos a fixação interna rígida com miniplacas um método eficiente, pois permite redução anatômica com contato ósseo rígido, e, consequentemente, proporcionando uma consolidação mais precoce, além de possibilitar alimentação e mobilidade da mandíbula precoces, sem as desvantagens que o BMM apresenta. Utilizamos sempre o BMM no momento da osteossíntese com miniplacas, e por vezes por um curto período no pós-operatório (uma semana), principalmente nos casos de fraturas complexas, por permitir maior estabilidade aos focos de fratura.
Associamos o uso de cerclagem dentária nos pacientes tratados com fixação rígida com miniplacas de titânio sempre que necessário, envolvendo dois dentes fixos à mandíbula de cada lado da fratura promovendo mais um ponto de aproximação do foco de fratura, reduzindo assim o risco de mobilização pela tração exercida pela musculatura.
O BMM foi o segundo método de tratamento mais utilizado, principalmente no tratamento das fraturas sem deslocamento e em pacientes com dentição adequada e nas fraturas de côndilo sem deslocamento (mantendo-se na cavidade glenóide), o que em nossa opinião promove estabilidade sem a necessidade de redução cirúrgica.
A osteossíntese com fio de aço foi o terceiro método mais utilizado, em sua maioria associado ao BMM, principalmente em crianças para não comprometer o desenvolvimento ósseo posterior ou em casos de fraturas estáveis (que não se mobilizaram sob ação muscular), promovendo estabilidade e oclusão dentária adequada.
O tratamento com dieta líquida e pastosa (conservador) ocorreu em 4,2% dos pacientes que apresentavam fraturas sem deslocamento,com traço de fratura favorável à ação muscular e sem alterações do padrão de oclusão. Estes foram orientados a permanecerem com dieta líquida hipercalórica e hiperproteica por período não inferior a oito dias, passando a pastosa em três semanas. Dois pacientes (1,2%) foram tratados com fixadores externos, por apresentarem perda óssea associada à infecção devido a ferimento por arma de fogo.
Obtivemos um índice de complicação de 15,6 %, compatível com dados da literatura6,13. Dois pacientes (1,2%) apresentaram mal-oclusão pós-operatória: um havia sido tratado com redução e osteossíntese com miniplacas, porém esta foi inadequada e o mesmo foi submetido a novo procedimento com fixação interna rígida com miniplacas e BMM, apresentando resultado satisfatório; o outro havia sido submetido ao tratamento com osteossíntese com fio de aço e BMM, porém a tração muscular associada à perda dentária provocaram a mal oclusão pós-operatória. Foi realizada nova redução e utilizada fixação interna rígida com miniplacas, obtendo-se boa evolução.
Um paciente apresentou perda da barra de Erich, provocada por agitação intensa no pós-operatório, negando-se a um novo procedimento. Devemos indicar o BMM somente em pacientes que aceitem este tipo de tratamento, evitando a utilização em pacientes ansiosos ou com distúrbios psicológicos e vícios7.
Um paciente tratado com miniplacas apresentou deiscência de sutura, não havendo exposição das mesmas, e cicatrizando por segunda intenção. A deiscência foi atribuída pela não aproximação adequada de todos os planos de fechamento.
Dos 22 pacientes (13,2%) com complicações tardias, 16 (9,6%) apresentavam infecção no local das fixações com miniplacas de titânio, sendo que 14 foram submetidos à retirada desses materiais num período médio de dois meses e dois evoluíram satisfatoriamente apenas com antibioticoterapia e drenagem local. Nosso índice de infecção, apesar de elevado, está dentro da variação da literatura13.
Pudemos notar em nossos estudos que, destes pacientes que apresentavam infecção no local da osteossíntese com miniplacas, 12 (75%) foram tratados em um período superior a oito dias da fratura, e nove (56%) procuraram nosso serviço num período superior a sete dias após o trauma, o que poderia justificar índices mais elevados de infecção. Atualmente, com a presença de um plantonista da Cirurgia Plástica (24 horas por dia) no Pronto Socorro do nosso hospital, temos diminuído o tempo entre o atendimento e o tratamento cirúrgico, o que acreditamos que poderá conduzir o paciente a um tratamento mais rápido.
Osteomielite foi encontrada em três casos (1,8%). Um após tratamento com osteossíntese a fio de aço, sendo tratado com a retirada do material de síntese e realizado BMM, curetagem óssea e antibioticoterapia; outro era imunodeprimido (HIV positivo), sendo submetido a redução e fixação com miniplacas, retornou ao serviço onde foi tratado com antibióticos. O terceiro paciente também havia sido tratado com osteossíntese com fio de aço, apresentando grande fragmentação óssea. O paciente com imunossupressão por si já é predisposto a maiores complicações, o que explicaria a osteomielite. Já no terceiro caso, acreditamos que a fragmentação extensa da fratura predispôs à osteomielite, por isso acreditamos que apresentaria resultado melhor se submetido ao tratamento através de fixação externa.
Os dois pacientes (1,2%) com deslocamento ósseo apresentavam fraturas de côndilo: um tratado conservadoramente evoluiu com discreto desvio à abertura bucal, mas com boa oclusão; o outro, edentado total com fratura bilateral, foi tratado com miniplacas, evoluindo com desvio do côndilo direito no pós-operatório, o que não comprometeu a abertura da boca.
Um paciente apresentou mal união do foco de fratura do ramo direito após BMM, sendo reoperado após quatro meses com limpeza do foco, fixação com fio de aço e BMM, havendo resolução do caso. A tração muscular sob o foco de fratura possivelmente mobilizou o fragmento ósseo, dificultando a consolidação. Acreditamos que o BMM não foi suficiente para manter a imobilização; a complicação poderia ter sido evitada através de fixação interna rígida com miniplacas no local.
Observamos que dos 84 pacientes tratados com miniplacas, 16 apresentaram infecção local e um osteomielite, e dos 29 pacientes tratados com fios de aço, dois apresentaram osteomielite. Acreditamos que apesar das miniplacas apresentaram índice maior de infecção local, são responsáveis por melhor fixação e conseqüente menor mobilização, promovendo consolidação óssea mais adequada.
Foram reoperados 18 pacientes (10,8%): 14 para retirada de miniplacas, um para curetagem óssea, dois para correção de desoclusão dentária pós-operatória devido à redução cirúrgica inadequada realizada pela equipe cirúrgica e um para tratamento de má consolidação com nova osteossíntese com fio de aço e BMM.
CONCLUSÃO
A incidência de fraturas de mandíbula foi marcadamente maior no sexo masculino, principalmente durante a terceira década de vida. O principal agente etiológico foi o acidente de trânsito, e as regiões do corpo e côndilos as mais atingidas. As fraturas isoladas de mandíbula predominaram, porém houve grande associação com fraturas de outros ossos faciais. A complicação mais freqüente foi a infecção no local das miniplacas.
- 1. Busuito, M.J., Smith Jr.,D.J., Robson, M.C.: Mandibulary fractures in na urban trauma center. J Trauma, 1986; 26(9): 826-9.
- 2. Anderson, L., Huntin, M., Nordenram, A., et al. : Jaw fractures in the country of Stockholm (1978-1980). Int. J. Oral Surg., 1984; 13: 194-9.
- 3. Divaris, M., et al: Fractures mandibulaires. Rev. Stomatol. Chir. Maxillofac., 1992; 93 (6) 358-61.
- 4. Hagan, E. H., Huelke, D. F.: An analysis of 319 case reports of mandibulary fractures. J. Oral Surg. Anesth. Hosp. Dent. Serv., 1961; 19:93-104.
- 5. McDale, A. M., McNicol, R. D., Ward-Booth, P.: The aetiology of maxillo-facial injures with special reference to the abuse of alcohol. Int. J. Oral. Surg., 1982; 11:152-5.
- 6. Olson, B., Fonseca, R.J., Zeitler, D.L., et al.: Fractures of the mandible: A review of 580 cases. J. Oral Maxillofac. Surg., 1982; 40:23-8.
- 7. Cheng-jen Chang et al: Maxilary involvement central craniofacial fractures with associated head injuries. J. Trauma, 1984; 37(5):807-11.
- 8. Tanaka, N. et al.: Aetiology of maxillofacial fractures. Br. J. Oral Maxillofac Surg.,1994; 32:19-23.
- 9. Manganello de Souza, L.C.:Comparison between miniplates and wire fixation in mandibular fractures. Ver. Soc. Bras. Cir. Plast. 1989; 4(1):20-25.
- 10. Zachariades, N. et al.,: Mandibular fractures treated by bone plating and intraosseous wiring. Rev. Stomatol. Chir. Maxillofac., 1994; 95(5):386-90.
- 11. Manson, P.N.: In : McCarthy. Plastic Surgery. Saunders Company, vol.2 (Face)
- 12. Toledo Jr.,C.S., Ferrreira, L.M.:Fraturas de mandíbula. Em: Manual de Cirurgia Plástica ž Săo Paula, Editora Atheneu,1995
- 13. Renton, T.F., Wiesenfeld. D.: Mandibular fracture osteosynthesis: a comparison of three tecniques. British J. Oral Maxillofac. Surg., 1996; 45(2): 143-48.
Datas de Publicação
-
Publicação nesta coleção
16 Nov 2000 -
Data do Fascículo
Set 2000