Resumos
OBJETIVO: Comparar o custo do transplante hepático cadavérico com o transplante intervivos em adultos. MÉTODOS: O custo total de 25 transplantes hepáticos cadavéricos e 22 transplantes intervivos de adultos foi considerado do dia da internação hospitalar até o dia da alta hospitalar. Os custos das complicações pós-transplante e de seguimento do doador não foram incluídos. RESULTADOS: Não houve diferença na duração da internação hospitalar entre os receptores de transplante cadavérico (13,2± 4,1 dias) e os de transplante intervivos (15,4± 4,5 dias). O custo com a retirada do fígado para o transplante intervivos (US$ 4.975,08± 565,34) foi mais elevado do que para o transplante cadavérico (US$ 3.081,73± 305,57) (p<0,001). O custo de implantação do fígado foi similar para os dois tipos de transplante. O custo do uso do centro cirúrgico e de materiais foi maior para o transplante intervivos e o de medicações, exames complementares e derivados de sangue foi maior para o transplante cadavérico. O item mais caro no transplante hepático, tanto no cadavérico como no intervivos, foi o custo com medicamentos. O custo total foi maior no transplante intervivos (US$ 22.986,60± 1.477,09) do que no transplante cadavérico (US$ 21.582,90± 1.818,11) (p=0,0022). CONCLUSÕES: O custo do transplante hepático intervivos é mais elevado do que o cadavérico em adultos.
Transplante hepático; Cirrose hepática; Custos
OBJECTIVE: To compare the cost of cadaveric liver transplantation with adult-adult right hepatic lobe living-donor transplantation. METHOD: Total cost of 25 cadaveric liver transplantations and 22 adult-adult right hepatic lobe living-donor transplantations was considered from the day of hospital admission until the day of discharge. Professional fees and expenses due to postransplant complications and donor follow-up were not included. RESULTS: There was no difference in hospital stay between recipients of cadaveric transplantation (13.2± 4.1 days) and those of living-donor transplantation (15.4± 4.5 days). Costs of living-donor organ acquisition (US$ 4,975.08± 565.34) were higher than those of cadaveric organ donation (US$ 3,081.73± 305.57) (p<0.001). Implantation costs were similar for cadaveric and living-donor transplantation. Operating room and material costs were higher for living-donor transplantation and medications, exams and blood components costs were higher for cadaveric transplantation. The most expensive component of both cadaveric and living-donor liver transplantation was the cost of medications. Total cost was higher for living-donor transplantation (US$ 22,986.60± 1,477.09) than for cadaveric transplantation (US$ 21,582.90± 1,818.11) (p= 0.0022). CONCLUSIONS: Total cost of living-donor liver transplantation is higher than that of cadaveric transplantation.
Liver transplantation; Liver cirrhosis; Costs
ARTIGO ORIGINAL
Comparação entre o custo do transplante hepático cadavérico e o intervivos
Cost comparison of cadaveric liver transplantation with living-donor transplantation
Julio Cezar Uili Coelho* * Correspondência: Rua Bento Viana, 1140, Ap. 2202, Curitiba, PR, Cep 80240-110, Telefone/Fax: (41) 322-3789 ; Paula Suzin Trubian; Alexandre Coutinho Teixeira de Freitas; Mônica Beatriz Parolin; Gustavo Justo Schulz; Eduardo Lopes Martins
RESUMO
OBJETIVO: Comparar o custo do transplante hepático cadavérico com o transplante intervivos em adultos.
MÉTODOS: O custo total de 25 transplantes hepáticos cadavéricos e 22 transplantes intervivos de adultos foi considerado do dia da internação hospitalar até o dia da alta hospitalar. Os custos das complicações pós-transplante e de seguimento do doador não foram incluídos.
RESULTADOS: Não houve diferença na duração da internação hospitalar entre os receptores de transplante cadavérico (13,2± 4,1 dias) e os de transplante intervivos (15,4± 4,5 dias). O custo com a retirada do fígado para o transplante intervivos (US$ 4.975,08± 565,34) foi mais elevado do que para o transplante cadavérico (US$ 3.081,73± 305,57) (p<0,001). O custo de implantação do fígado foi similar para os dois tipos de transplante. O custo do uso do centro cirúrgico e de materiais foi maior para o transplante intervivos e o de medicações, exames complementares e derivados de sangue foi maior para o transplante cadavérico. O item mais caro no transplante hepático, tanto no cadavérico como no intervivos, foi o custo com medicamentos. O custo total foi maior no transplante intervivos (US$ 22.986,60± 1.477,09) do que no transplante cadavérico (US$ 21.582,90± 1.818,11) (p=0,0022).
CONCLUSÕES: O custo do transplante hepático intervivos é mais elevado do que o cadavérico em adultos.
Unitermos: Transplante hepático. Cirrose hepática. Custos.
SUMMARY
OBJECTIVE: To compare the cost of cadaveric liver transplantation with adult-adult right hepatic lobe living-donor transplantation.
METHOD: Total cost of 25 cadaveric liver transplantations and 22 adult-adult right hepatic lobe living-donor transplantations was considered from the day of hospital admission until the day of discharge. Professional fees and expenses due to postransplant complications and donor follow-up were not included.
RESULTS: There was no difference in hospital stay between recipients of cadaveric transplantation (13.2± 4.1 days) and those of living-donor transplantation (15.4± 4.5 days). Costs of living-donor organ acquisition (US$ 4,975.08± 565.34) were higher than those of cadaveric organ donation (US$ 3,081.73± 305.57) (p<0.001). Implantation costs were similar for cadaveric and living-donor transplantation. Operating room and material costs were higher for living-donor transplantation and medications, exams and blood components costs were higher for cadaveric transplantation. The most expensive component of both cadaveric and living-donor liver transplantation was the cost of medications. Total cost was higher for living-donor transplantation (US$ 22,986.60± 1,477.09) than for cadaveric transplantation (US$ 21,582.90± 1,818.11) (p= 0.0022).
CONCLUSIONS: Total cost of living-donor liver transplantation is higher than that of cadaveric transplantation.
Key words: Liver transplantation. Liver cirrhosis. Costs.
INTRODUÇÃO
Com o progresso na técnica cirúrgica, nas soluções de preservação, do manejo pós-operatório das complicações e de drogas imunossupressoras mais potentes e menos tóxicas, o resultado do transplante hepático melhorou acentuadamente nas últimas décadas1. A expressiva melhora na sobrevida resultou em aumento progressivo do número de transplantes hepáticos realizados em vários países. Entretanto, o tempo em lista de espera de pacientes aguardando este procedimento aumentou mais rapidamente, principalmente devido ao maior número de pacientes procurando os serviços de transplante. Na maioria dos países europeus, Estados Unidos e Brasil, a fila de espera está acima de três anos2,3. O prolongado tempo em lista resulta em maior morbidade e mortalidade. Cerca de 15% a 20% dos pacientes morrem enquanto aguardam a realização do transplante2,4. Estes dados tendem a piorar nos próximos anos, devido ao número limitado de doações de órgãos de cadáver.
A escassez de doadores cadavéricos e a grande demanda de pacientes instigaram a comunidade médica a realizar transplante intervivos, inicialmente em crianças e posteriormente em adultos5-8. O primeiro transplante hepático intervivos foi realizado por Raia et al. na Universidade de São Paulo em 19899. Desde então, o número de transplante hepático intervivos vem crescendo10-13. O transplante hepático é um procedimento cirúrgico bastante oneroso, com grande impacto nas despesas hospitalares14-16. Preocupações sobre o impacto financeiro do transplante hepático têm limitado sua indicação em muitos países em desenvolvimento, apesar de seus benefícios terem sido amplamente documentados. No Brasil, existem poucos estudos sobre o custo de transplante hepático cadavérico17. O custo do transplante hepático intervivos ainda não foi avaliado no nosso meio. O objetivo do presente estudo é comparar o custo do transplante hepático cadavérico com o intervivos.
MÉTODOS
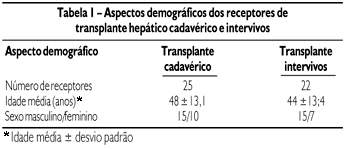
Foram avaliados 47 transplantes de fígado realizados no Serviço de Transplante Hepático do Hospital de Clínicas da Universidade Federal do Paraná, no período de janeiro de 2001 a julho de 2003, sendo 25 transplantes cadavéricos e 22 transplantes intervivos. Todos os receptores, tanto do transplante cadavérico como do intervivos, tinham idade superior a 14 anos. Todos os transplantes intervivos foram realizados com o lobo hepático direito, segmentos V a VIII. Dois pacientes, um do grupo de transplantes cadavéricos e outro de intervivos, foram submetidos a transplante duplo de fígado e rim. Re-transplante foi realizado em somente um paciente do grupo transplante cadavérico.
Os principais aspectos demográficos dos receptores dos dois tipos de transplantes são mostrados na Tabela 1. Os doadores de fígado para transplante intervivos tinham entre 19 e 62 anos, com média de 32±8,3 anos. Quinze doadores eram homens e sete mulheres. Todos tinham algum grau de parentesco com os receptores.
A etiologia das doenças hepáticas é apresentada na Tabela 2. As etiologias foram bastante variadas, sendo as mais comuns as hepatopatias crônicas causadas pelo vírus da hepatite C e pelo vírus da hepatite B e a cirrose alcoólica. Cinco pacientes, dois do grupo de transplantes cadavéricos e três do grupo intervivos, apresentavam hepatocarcinoma associado a cirrose. Todos os pacientes apresentavam doença hepática avançada, com pelo menos duas das seguintes alterações: albumina inferior a 2,5g/dL, TAP (tempo de ação da protrombina) prolongado, ascite, déficit pondero-estatural e história de hemorragia digestiva alta e de encefalopatia hepática. Dos pacientes do grupo de transplantes cadavéricos, dois eram Child-Pugh grau A, nove grau B e 14 grau C e dos do grupo de transplante intervivos, dois eram grau A, 11 grau B e nove grau C18.
Os custos com procedimento cirúrgico, diária hospitalar, inclusive em UTI (unidade de terapia intensiva), medicações, hemoderivados, materiais especiais, fisioterapia, nutrição, exames laboratoriais e de imagem foram considerados do dia da internação para o transplante até a data da alta hospitalar ou óbito. Não foram determinados os custos relacionados com a avaliação pré-operatória do receptor ou com as avaliações e complicações pós-operatórias que ocorreram após a alta hospitalar, tanto do doador como do receptor. Somente a internação em que foi realizado o transplante hepático foi considerada.
O custo do transplante cadavérico incluiu os gastos da retirada do órgão (cadáver) e o procedimento de implante hepático, assim como todo o período em que o receptor ficou internado. O custo do transplante hepático intervivos incluiu os custos de avaliação dos doadores, gastos da hepatectomia direita do doador vivo, com as despesas hospitalares até a alta, com o implante do lobo hepático e as despesas com o receptor até sua alta hospitalar ou óbito. Os dados foram obtidos retrospectivamente, através de revisão de prontuários. Os custos de avaliação de cinco potenciais doadores, que foram excluídos devido à presença de anomalias anatômicas vasculares hepáticas ou por terem sidos considerados inadequados na avaliação psicológica, também foram incluídos nos custos de avaliação dos doadores.
Os custos dos procedimentos, exames complementares e hemoderivados foram determinados com base na quantidade de CH (coeficiente de honorário) estabelecido na Tabela de Honorários Médicos de 1992 da Associação Médica Brasileira.
Os exames laboratoriais e complementares solicitados nos doadores e receptores variaram conforme a evolução clínica. Os exames complementares solicitados para os doadores foram hemograma, bilirrubinas, transaminases, fosfatase alcalina, TAP e creatinina sérica no primeiro, segundo e quarto dias de pós-operatório, ocasião em que a maioria deles recebeu alta hospitalar. Em caso de complicações, exames adicionais foram solicitados, conforme a indicação clínica.
Nos receptores, hemograma, transaminases, fosfatase alcalina, bilirrubina total e frações, gama-GT, albumina, tempo de protrombina, eletrólitos e creatinina sérica foram solicitados diariamente até o paciente apresentar estabilidade clínica. Posteriormente, esses exames foram realizados duas a três vezes por semana até a alta hospitalar. A gasometria arterial foi solicitada várias vezes por dia, conforme a indicação clínica, enquanto o paciente estava sob ventilação mecânica ou apresentava algum distúrbio respiratório ou ácido-básico. A dosagem do nível sérico do imunossupressor (tacrolimus ou ciclosporina) foi realizada três vezes por semana, até alcançar o nível terapêutico do medicamento.
Os honorários médicos foram determinados com base nos valores pagos pelo Sistema Único de Saúde, conforme portarias nos 92 de 23 de janeiro de 2001 e 1.117 de 1º de agosto de 2001 do Ministério da Saúde.
Os custos para confirmar o diagnóstico de morte encefálica, diárias hospitalares, medicamentos, procedimento cirúrgico e transporte da equipe de cirurgia relacionados com a retirada dos órgãos do doador cadavérico foram determinados e somados pelo valor total, independentemente se foram retirados outros órgãos além do fígado. O custo total de retirada do doador cadavérico não foi dividido pelo número de órgãos retirados e/ou implantados. A retirada de órgãos foi realizada em Curitiba e outras cidades do Paraná e de Santa Catarina. Os custos de transporte estão incluídos na retirada de órgãos.
Para preservação do fígado de doador cadavérico, foram utilizados, em média, três litros de solução de Collins e um litro de solução de Belzer. Na preservação do lobo hepático do doador vivo foi utilizado somente um litro de solução de Belzer.
Os custos de materiais e medicamentos foram calculados baseados no Brasíndice (Índice Brasileiro de Guia Farmacêutico). Os custos da diária hospitalar (enfermaria e unidade de tratamento intensivo) e taxa de uso do centro cirúrgico foram baseados nos valores cobrados, pelo hospital, de pacientes de convênio internados em apartamento. O valor dos diversos custos foi convertido em dólar de acordo com a cotação do dia 1º de janeiro de 2004 para estabelecer os valores em uma moeda estável. Os valores foram expressos em média± 1 desvio padrão. A diferença estatística entre os dois grupos foi determinada pelo teste t de Student usando o Excel Microsoft (Microsoft Corporation, Redmond, WA, Estados Unidos). O nível de significância estatística adotado foi de 5% (p<0,05). O presente estudo foi aprovado pela Comissão de Ética em Pesquisa do Hospital de Clínicas da Universidade Federal do Paraná.
RESULTADOS
Não houve diferença do tempo médio de internação hospitalar entre receptores de transplante cadavérico (13,2± 4,1 dias) e os de transplante intervivos (15,4± 4,5 dias). O tempo médio de internação hospitalar dos doadores do transplante intervivos foi de 5± 0,3 dias.
As complicações pós-operatórias que ocorreram durante a internação hospitalar estão descritas na Tabela 3. Dez receptores foram a óbito durante a internação hospitalar (cinco intervivos e cinco cadavéricos) e as causas encontram-se discriminadas na Tabela 4.
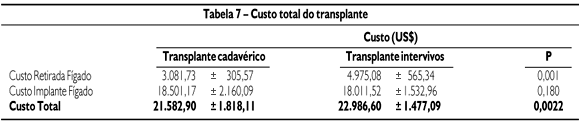
O custo de retirada do fígado para os dois tipos de transplante é mostrado na Tabela 5. O custo foi mais elevado no transplante intervivos (US$ 4.975,08± 565,34) do que no cadavérico (US$ 3.081,73± 305,57) (p<0.001). O item mais dispendioso na captação do fígado foi o de exames complementares (exames para comprovação de morte encefálica) no transplante cadavérico e o de avaliação do doador no transplante intervivos. Cinco dos 22 doadores do transplante intervivos necessitaram de auto-transfusão durante o procedimento cirúrgico. Nenhum requereu transfusão de hemoderivados no pós-operatório.
O custo do implante do fígado do transplante cadavérico (US$ 18.501,17± 2.160,09) foi similar ao do intervivos (US$ 18.011,52± 1.532,96) (p= 0,180) (Tabela 6). Entretanto, houve diferença entre os vários itens do custo do implante. Os custos de uso do centro cirúrgico e de materiais foram mais elevados com o transplante intervivos, enquanto que os custos com medicamentos, exames complementares e hemoderivados foram mais elevados com o transplante cadavérico. O custo total (custo de retirada + custo de implante) foi maior no transplante intervivos (US$ 22.986,60± 1.477,09) do que no transplante cadavérico (US$ 21.582,90± 1.818,11) (p=0,0022) (Tabela 7).
DISCUSSÃO
O custo comparativo do transplante hepático com doador vivo em relação ao doador cadavérico ainda não está estabelecido. Especula-se que o custo do transplante intervivos seja maior do que o cadavérico por ser um procedimento mais complexo16. No presente estudo, o custo do transplante hepático intervivos foi superior ao cadavérico. O item mais oneroso nos nossos transplantes foi o custo com medicamentos. O emprego de medicamentos caros de rotina, como a solução de preservação hepática (solução de Belzer), antibióticos de largo espectro e imunossupressores, vários deles importados, contribuiu para elevar o custo do transplante. Apesar de limitarmos o período de permanência na unidade de terapia intensiva somente aos dias em que os pacientes necessitavam de assistência respiratória, este período onerou em muito o custo do item diária hospitalar. Não utilizamos a derivação veno-venosa (Bio-pump®) em nenhum paciente, o que contribuiu para reduzir o custo com a utilização de materiais.
Os custos do transplante hepático sofrem várias influências, refletindo, principalmente, a variação do custo dos procedimentos médicos entre os países14-16. O custo do transplante hepático na Europa é menor do que nos Estados Unidos: Suíça- 118.457 euros; Reino Unido- 49.920 a 70.200 euros; e Estados Unidos- 156.000 a 217.674 euros16. Estes valores bastante elevados refletem não somente a complexidade, mas, também, o fato de o transplante ser, geralmente, realizado em pacientes gravemente enfermos, com doença hepática avançada. Williams et al. demonstraram que o valor médio do transplante hepático foi de US$ 63.088, para pacientes estáveis, e de US$ 143.591, para pacientes graves19.
Existe apenas um estudo na literatura que compara os gastos entre transplante cadavérico e intervivos14. Trotter JF. et al., em estudo da Universidade do Colorado, Estados Unidos, compararam os custos entre transplante com doadores cadavéricos e intervivos14. Nesse estudo foi observado um custo superior (21%) nos transplantes intervivos quando comparados aos cadavéricos, mas sem significância estatística6.
O custo do transplante hepático, tanto o cadavérico como intervivos, do presente estudo foi inferior ao de outras instituições americanas e européias; entretanto, é importante salientar que os honorários médicos pagos pelo Sistema Nacional de Saúde no nosso país são muito baixos quando comparados com os de outros países. O nosso hospital, por ser uma instituição universitária federal, atende pacientes exclusivamente do Sistema Nacional de Saúde. Cerca de 90% dos transplantes hepáticos realizados no Brasil são custeados pelo Sistema Nacional de Saúde. O custo elevado com honorários médicos nos outros países reflete o número elevado de médicos envolvidos no processo do transplante hepático: duas equipes cirúrgicas (retirada e implante), hepatologistas, pediatras, intensivistas, hemoterapeutas, patologistas, nefrologistas e infectologistas15,17.
Nos Estados Unidos, o custo com exames complementares é o item mais caro, seguido dos honorários médicos17,20. O elevado custo com exames complementares nos Estados Unidos em relação ao Brasil é, possivelmente, relacionado ao maior valor de cada exame e ao maior número de exames solicitados diariamente17,20.
Os gastos variaram muito entre os pacientes, sendo mais elevados naqueles que apresentaram complicações pós-operatórias. Estes pacientes permaneceram mais tempo hospitalizados, com maiores custos de diárias e medicações.
Além dos custos relativos ao transplante e às complicações pós-operatórias imediatas, outros custos devem ser considerados, como os das complicações que ocorrem enquanto o paciente aguarda o transplante na fila de espera da central de transplantes e os das complicações pós-operatórias tardias. De modo similar a outros estudos da literatura, estes custos não foram incluídos no nosso estudo20-22.
A longa espera na lista para transplante leva a um aumento na morbidade e na mortalidade dos pacientes com doença hepática terminal. Neste aspecto, o transplante hepático com doador vivo apresenta uma importante vantagem com relação ao doador cadavérico. O transplante hepático com doador vivo é realizado mais precocemente, quando o paciente está menos debilitado23.
Atualmente, o tempo em lista para transplante hepático no Brasil e na maioria dos países desenvolvidos é de três a quatro anos, enquanto que a espera para transplante com doador vivo é geralmente inferior a quatro a seis meses2,16. A maioria dos pacientes necessita de várias internações hospitalares enquanto aguarda o transplante hepático para tratamento de complicações graves, como rotura de varizes esofagogástricas, ascite, peritonite bacteriana espontânea e encefalopatia24. Em um estudo prévio, Coelho et al. evidenciaram que, dos pacientes que apresentam hemorragia digestiva alta e/ou encefalopatia hepática, 48% apresentaram 1 a 20 internações subseqüentes, com média de cinco internações24. Estas internações são muito caras, pois geralmente são necessários tratamento e procedimentos dispendiosos como uso de hemoderivados e antibióticos de largo espectro, ligadura elástica, embolização venosa e procedimentos cirúrgicos.
O transplante hepático com doador vivo permite a realização do procedimento eletivamente e com tempo de espera de poucos meses, quando então o paciente apresenta-se em melhores condições e com possibilidade de recuperação pós-operatória mais rápida e menor taxa de complicações.
O custo relativo à avaliação do doador vivo também deve ser considerado23,25. A avaliação do doador requer a realização de vários exames para se certificar da qualidade e compatibilidade de tamanho do fígado e ausência de doenças transmissíveis e de anomalias congênitas biliares e vasculares que impeçam a realização do transplante com segurança23,24. Muitos destes exames, como arteriografia, ressonância magnética e biópsia hepática, são caros. São também essenciais exames que permitam excluir doenças que possam colocar em risco a vida do doador. Até 40% dos candidatos à doação são excluídos durante o processo de avaliação23. Na nossa avaliação, 19% dos candidatos não foram aceitos para doação. Portanto, não é raro que seja necessário avaliar dois ou mais potenciais doadores para identificar um doador adequado. O custo pela perda de trabalho para realização destes exames, bem como para o transplante e de período de pós-transplante deve ser considerado.
Os pacientes submetidos a transplante hepático com doador vivo têm uma incidência maior de complicações biliares precoces e tardias, como estenose ou fístula biliar, se comparado aos submetidos a transplante cadavérico10,11,26. O custo do tratamento destas complicações, como dilatações, colocação e troca de próteses biliares e operações biliares, pode ser bastante expressivo27. Assim, a vantagem do transplante com doador vivo de reduzir o custo de internações pré-transplante necessita ser avaliada em comparação com a desvantagem de um custo maior com a avaliação de potenciais doadores e de um maior número de complicações biliares pós-transplante.
Um outro fator importante a ser considerado no custo do transplante cadavérico refere-se ao custo de retirada dos órgãos. No presente estudo, os custos para confirmar o diagnóstico de morte encefálica, diárias hospitalares, medicamentos, procedimento cirúrgico e transporte da equipe de cirurgia relacionados com a retirada dos órgãos do doador cadavérico foram considerados na totalidade como custos de retirada do fígado, independentemente se foram retirados e implantados outros órgãos. Em todas as nossas retiradas de órgãos de doador cadavérico são retirados outros órgãos, como os rins, pâncreas, coração, córneas e ossos. Assim, o custo total de retirada do doador cadavérico poderia ser dividido pelo número de órgãos retirados e ou implantados. Entretanto, como o custo de material, de uso do centro cirúrgico e outros custos para cada órgão é diferente e não seria adequado apenas dividir pelo número de órgãos retirados ou implantados, optamos por manter o custo total de retirada.
CONCLUSÕES
O custo do transplante hepático com doador vivo é superior ao do transplante cadavérico. O item mais dispendioso no transplante hepático, tanto com doador vivo como cadavérico, foi o custo com medicamentos.
Conflito de interesse: não há.
Artigo recebido: 02/03/04
Aceito para publicação: 27/07/04
Trabalho realizado no Serviço de Transplante Hepático do Hospital de Clínicas da Universidade Federal do Paraná, Curitiba, Paraná.
- 1. Coelho JCU, Parolin MB, Matias JEF, Jorge FMF, Cana Jr LW. Causa de óbito tardio em transplantados de fígado. Rev Assoc Med Bras 2003;49:177-80.
- 2. UNOS Scientific Registry of Transplant Recipients [cited 23 apr 2003]. Available from: http://ustranplant.org
-
3Associação Brasileira de Transplante de Órgãos. Registro Brasileiro de Transplantes 2001; 7:1-23. Disponível em: http://www.abto.org.br
- 4. Parolin MB, Coelho JCU, Igreja M, Pedroso ML, Groth AK, Gonçalves CG. Resultados do transplante de fígado na doença hepática alcoólica. Arq Gastroenterol 2002;39:147-52,.
- 5. Carone E, Chapchap P, Pugliese V, Averbach M, Abdalla R, Saad R. Transplante hepático com doador vivo familiar: técnica operatória no doador. Rev Col Bras Cir 1997;24:235-41.
- 6. Broelsch CE, Whitington PF, Edmond JC, et al. Liver transplantation in children from living related donors. Surgical techniques and results. Ann Surg 1991;214:428-37.
- 7. Strong RW, Lynch SV, Ong TN, Matsunami H, Koido Y, Balderson GA. Successful liver transplantation from a living donor to her son. N Engl J Med 1990;322:1505-7.
- 8. Lo CM. Complications and long-term outcome of living liver donors: a survey of 1508 cases in five Asian centers. Transplantation 2003;75(Suppl):S12-5.
- 9. Raia S, Nery JR, Mies S. Liver transplantation from live donors. Lancet 1989;2:497.
- 10. Shiffman ML, Brown RS Jr, Olthoff KM, Everson G, Miller C, Siegler M, et al. Living donor liver transplantation: summary of a conference at the National Institutes of Health. Liver Transpl 2002;8:174-88.
- 11. Tanaka K, Kobayashi Y, Kiuchi T. Current status of living donor liver transplantation in adults. Curr Opin Organ Transpl 2000;5:74-80.
- 12. Trotter JF. Right hepatic lobe donation for living donor liver transplantation: impact or donor quality of life. Liver Transpl 2001;7:485-93.
- 13. Brown RS Jr, Russo MW, Lai M, Shiffman ML, Richardson MC, Everhart JE, et al. A survey of liver transplantation from living adult donors in the United States. N Engl J Med 2003;348:818-25.
- 14. Trotter JF, Mackenzie S, Wachs M, Bak T, Steinberg T, Polsky P, et al. Comprehensive cost comparison of adult-adult right hepatic lobe living-donor liver transplantation with cadaveric transplantation. Transplantation 2003;75:473-6.
- 15. Pisati R. Cost and outcome evaluation of liver transplantation at Cisanello Hospital: methods for data analysis. Transplant Proc 2003;35:1038-40.
- 16. Sagmeister M, Mullhaupt B, Kadry Z, Kullak-Ublick GA, Clavien PA, Renner EL. Cost-effectiveness of cadaveric and living-donor liver transplantation. Transplantation. 2002;73:616-22.
- 17. Coelho JCU, Wiederkehr JC, Lacerda MA, Campos AC, Zeni Neto C, Matias JEF, et al. Custo do transplante hepático no Hospital de Clínicas da Universidade Federal do Paraná. Rev Assoc Med Bras 1997;43:53-7.
- 18. Pugh RWH, Murray-Lyon IM, Dawson JL. Transection of the oesophagus for bleeding oesophageal varices. Br J Surg 1983;60:646-9.
- 19. Williams JW, Vera S, Evans LS. Socioeconomic aspects of hepatic transplantation. Am J Gastroenterol 1987;82:1115-9.
- 20. Evans RW, Manninen DL, Dong FB. An economic analysis of liver transplantation. Costs, insurance coverage, and reimbursement. Gastroenterol Clin North Am 1993;22:151-73.
- 21. Van Thiel DH, Tarter R, Gavaler JS, Potanko WM, Schade RR. Liver transplantation in adults. An analysis of costs and benefits at the University of Pittsburgh. Gastroenterology 1986;90:211-6.
- 22. Bonsel GJ, Klompmaker IJ, Essink-Bot ML, Habbema JDF, Slooff MJH. Cost-effectiveness analysis of the Dutch liver transplantation programme. Transplant Proc 1990;22:1481-4.
- 23. Trotter JF, Wachs M, Trouillot T, Steinberg T, Bak T, Everson GT, et al. Evaluation of 100 patients for living donor liver transplantation. Liver Transpl 2000;6:290-5.
- 24. Coelho JCU, Wiederkehr JC, Lima ACF, Nigro MVAS, Moraes FM, Lacerda MA. Comparação do custo do transplante hepático com o do tratamento alternativo das complicações da hepatopatia avançada. Rev Col Bras Cir 1997;24:1-4.
- 25. Broelsch C. Living donor liver transplantation in adults. Eur J Gastroenterol Hepatol 2003;15:3-6.
- 26. Wachs ME, Bak TE, Karrer FM, Everson GT, Shrestha R, Trouillot TE, et al. Adult living donor liver transplantation using a right hepatic lobe. Transplantation 1998;66:1313-6.
- 27. Russo MW, Brown Jr RS. Financial impact of adult living donation. Liver Transpl 2003;9(Suppl 2):S12-5.
Datas de Publicação
-
Publicação nesta coleção
04 Jul 2005 -
Data do Fascículo
Jun 2005
Histórico
-
Aceito
27 Jul 2004 -
Recebido
02 Mar 2004