Resumos
OBJETIVO: Analisar a prevalência, causas e evolução da hipotermia acidental em idosos institucionalizados. MÉTODOS: Estudo prospectivo realizado entre janeiro e dezembro de 2004, no Hospital Geriátrico e de Convalescentes D. Pedro II, com 483 internos. Hipotermia foi confirmada por termômetro esofágico, utilizado em todos os pacientes com temperatura axilar menor ou igual a 35ºC (95ºF). Tanto o diagnóstico etiológico quanto as complicações da hipotermia foram observados em exames clínico e subsidiários de urgência como eletrocardiograma, radiografia de tórax, hemograma, gasometria arterial, glicemia, metabólitos, amilase, função hepática e renal, sorologias para HIV, sífilis e hepatite B e urina tipo I. Foram adotadas medidas de reaquecimento entre outras do protocolo de tratamento. RESULTADOS: A prevalência de hipotermia foi de 7,2% especialmente em mulheres (65,7%), e a média de idade do grupo foi 76,4 anos. A maioria dos pacientes (77,1%) apresentava elevado grau de dependência (Katz "F" e "G"). Hipotermia leve foi identificada na maioria dos idosos (71,4%). A taxa de mortalidade foi de 62,8%, sendo 31,4% em vigência de hipotermia e 31,4% após sua reversão. Em 100,0% dos casos, a etiologia foi infecciosa: pneumonia em 80%, infecção urinária em 60,0%, e úlceras por pressão em 17,1%. Em 60% dos casos havia mais de um foco infeccioso. CONCLUSÃO: A hipotermia em idosos institucionalizados é uma grave condição clínica, com altos índices de mortalidade. A prevenção, o diagnóstico precoce e medidas de reaquecimento central corroboram para um melhor prognóstico.
Hipotermia; Idoso; Institucionalização
OBJECTIVE: To analyze the prevalence, causes and outcome of hypothermia in institutionalized elderly. METHODS: prospective study held from January to December, 2004 at the Hospital Geriátrico e de Convalescentes Dom Pedro II (Geriatric and Convalescent Hospital Dom Pedro II), with 483 long-term care beds. Hypothermia was diagnosed by esophageal thermometer in all patients with axillary temperature below or equal to 35°C or 95ºF. Clinical examination and tests were used to obtain etiologic diagnosis and detect complications. Tests included: ECG, Chest X-Ray, blood count, blood gas analysis, glycemia, biochemical blood tests, amylase, kidney and liver functions, urinalysis and serology for HIV, syphilis and hepatitis B. Rewarming was adopted, among other actions in the treatment protocol. RESULTS: Thirty nine cases of hypothermia were confirmed, 31 in elderly (60 years old or over), 10 men and 21 women with an average age of 76.9 years. Eighty three percent of these patients had a high degree of dependence (Katz index between "F" and "G"). Seventy percent of these cases had mild hypothermia (32º-35°C [89.6º-95ºF]), 25.0% had moderate hypothermia (28°-31,9°C [82.4º-89.6ºF]) and 5.0% had severe hypothermia (<28°C [<82.4ºF]). Seventy three percent of these patients died (50.0% during hypothermia and 50.0% after reversal). Infections were the etiology in all cases (Pneumonia [80.0%], urinary tract infection [60.0%] and pressure ulcer [17.1%]). CONCLUSION: Hypothermia in institutionalized elderly is a serious clinical diagnosis with a high level of mortality. Prevention, early diagnosis and measures of central rewarming have collaborated for a better prognosis.
Hypothermia; Aged; Institutionalization
ARTIGO ORIGINAL
Estudo da hipotermia acidental em idosos institucionalizados
António Palma SemanI, * * Correspondência: Rua da Esperança, nº 96 - Vila Medeiros. São Paulo - SP. CEP: 02208-000 ; Valdir GolimII; Milton Luiz GorzoniIII
IMestrado - Médico Geriatra do Hospital Israelita Albert Einstein - Unidade Vila Mariana (Residencial Israelita Albert Einstein), São Paulo, SP
IIDoutorado - Professor Adjunto do Departamento de Clínica Médica da Faculdade de Ciências Médicas da Santa Casa de São Paulo, São Paulo, SP
IIIDoutorado - Professor Adjunto do Departamento de Clínica Médica da Faculdade de Ciências Médicas da Santa Casa de São Paulo, São Paulo, SP
RESUMO
OBJETIVO: Analisar a prevalência, causas e evolução da hipotermia acidental em idosos institucionalizados.
MÉTODOS: Estudo prospectivo realizado entre janeiro e dezembro de 2004, no Hospital Geriátrico e de Convalescentes D. Pedro II, com 483 internos. Hipotermia foi confirmada por termômetro esofágico, utilizado em todos os pacientes com temperatura axilar menor ou igual a 35ºC (95ºF). Tanto o diagnóstico etiológico quanto as complicações da hipotermia foram observados em exames clínico e subsidiários de urgência como eletrocardiograma, radiografia de tórax, hemograma, gasometria arterial, glicemia, metabólitos, amilase, função hepática e renal, sorologias para HIV, sífilis e hepatite B e urina tipo I. Foram adotadas medidas de reaquecimento entre outras do protocolo de tratamento.
RESULTADOS: A prevalência de hipotermia foi de 7,2% especialmente em mulheres (65,7%), e a média de idade do grupo foi 76,4 anos. A maioria dos pacientes (77,1%) apresentava elevado grau de dependência (Katz "F" e "G"). Hipotermia leve foi identificada na maioria dos idosos (71,4%). A taxa de mortalidade foi de 62,8%, sendo 31,4% em vigência de hipotermia e 31,4% após sua reversão. Em 100,0% dos casos, a etiologia foi infecciosa: pneumonia em 80%, infecção urinária em 60,0%, e úlceras por pressão em 17,1%. Em 60% dos casos havia mais de um foco infeccioso.
CONCLUSÃO: A hipotermia em idosos institucionalizados é uma grave condição clínica, com altos índices de mortalidade. A prevenção, o diagnóstico precoce e medidas de reaquecimento central corroboram para um melhor prognóstico.
Unitermos: Hipotermia. Idoso. Institucionalização.
INTRODUÇÃO
O organismo humano tem sua temperatura central (coração, pulmão, cérebro e órgãos esplâncnicos) entre 36,6ºC e 37,6ºC e sua manutenção é primordial para manutenção da homeostase1.Mesmo com o desenvolvimento de técnicas para se adaptar as baixas temperaturas, a mortalidade causada pelo frio ainda é significativamente alta durante os meses de inverno, principalmente em localizações de clima mais frio2.
A exposição ambiental às baixas temperaturas é um importante indutor de hipotermia, mas causas secundárias como doenças congênitas (síndrome de Shapiro), fármacos indutores de vasodilatação e distúrbios nutricionais, também contribuem para sua instalação3.
Define-se hipotermia clínica quando ocorre decréscimo da temperatura central para valor igual ou menor que 35°C. Trata-se de urgência médica que requer procedimentos para o restabelecimento da termostase, uma vez que os diversos sistemas do organismo podem apresentar graves alterações que vão desde pancreatite4 e isquemia coronariana5 até o colapso circulatório, culminando com a morte6.
Populações especiais, como idosos, lactentes, desabrigados, alcoólatras e doentes crônicos, caracterizam grupos que exigem permanente vigilância em virtude de sua fragilidade e risco para desenvolver hipotermia7, 8.
O conhecimento sobre hipotermia em idosos está baseado na experiência de casos clínicos e de estudos prospectivos com pacientes mais jovens9. Publicações específicas sobre idosos com hipotermia, principalmente sobre aqueles internados em instituições de longa permanência para idosos (ILPIs) não são muito encontradas; a literatura consultada menciona apenas que se trata de grupo de risco para hipotermia e que necessita de mais estudos e de especial atenção com esta faixa etária8,10.
Os objetivos deste estudo foram (a) identificar a prevalência de hipotermia acidental em população asilar; (b) avaliar comorbidades e causas da hipotermia; (c) verificar a taxa de mortalidade por hipotermia acidental nesses idosos institucionalizados; (d) e comparar dados clínicos e laboratoriais dos pacientes que evoluíram favoravelmente com os daqueles que morreram na vigência e após reversão da hipotermia.
Conforme dados da literatura consultada as hipóteses para esse grupo de idosos seria de encontrarmos elevadas taxas de incidência e de mortalidade, múltiplas comorbidades e perfil laboratorial mais crítico naqueles que morreram em vigência de hipotermia.
MÉTODOS
Estudo prospectivo realizado entre janeiro e dezembro de 2004, no Hospital Geriátrico e de Convalescentes D. Pedro II (HGCDP II), com todos os seus 483 pacientes. Essa ILPI conta com 23 unidades de internação, com capacidade que varia entre 13 e 42 leitos, cujos residentes são divididos por grau de dependência. A Unidade de Residentes Agudos conta com uma enfermaria de 29 leitos, sendo quatro semi-intensivos e um isolamento. Recebe tanto residentes que se encontram institucionalizados e evoluem com alguma condição médica de urgência, quanto pacientes externos oriundos de outros hospitais da rede pública.
O protocolo foi desenvolvido após a devida aprovação do Comitê de Ética em Pesquisa da Irmandade da Santa Casa de Misericórdia de São Paulo (ISCMSP), sob o protocolo de número 129/03.
Toda a equipe de enfermagem da instituição foi treinada e orientada com relação aos motivos do estudo e sobre a importância da identificação e do diagnóstico precoce da hipotermia acidental. Iniciou-se uma busca ativa com a verificação da temperatura axilar dos residentes em três períodos diários (manhã, tarde e noite), com uso de termômetro clínico prismático com enchimento de mercúrio da marca Incoterm com faixa de atuação de 35ºC a 42°C e divisão de 0,1°C (registro número 10343200005 no Ministério da Saúde).
Todo paciente com temperatura axilar <35°C foi selecionado para aferição da temperatura central, sendo monitorada exclusivamente a temperatura esofágica. Utilizou-se o teletermômetro modelo TTE-II da marca Digicare Tecnologia Biomédica Ltda., número de série 0308, com o sensor de temperatura esofágico DGP-20 da mesma marca, número de série 0483, com faixa de atuação de -20C a 50ºC, e precisão de 0,1ºC entre 34º C e 42º C, e de 0,3 entre 15ºC e 45ºC. A aferição foi realizada pela técnica de introdução do sensor de temperatura por via nasogástrica, locado na junção do terço distal com o terço médio do esôfago11. A estabilização para correta leitura da temperatura central se dava com três minutos de espera.
Todos os pacientes identificados com hipotermia (temperatura esofágica <35°C) eram encaminhados à Unidade de Residentes Agudos para receber tratamento. Aqueles com idade igual ou superior a 60 anos foram selecionados para fazer parte do protocolo do estudo. A amostra constituiu-se de 35 episódios de hipotermia ocorridos ao longo de um ano em 31 pacientes.
Tanto o diagnóstico etiológico quanto as complicações da hipotermia foram verificados pela avaliação clínica e por exames subsidiários de urgência como eletrocardiograma, radiografia de tórax, urina tipo I, hemograma completo, gasometria arterial, glicemia, sódio, potássio, cálcio, magnésio, uréia, creatinina, amilase, creatinofosfoquinase, fração MB da creatinofosfoquinase, proteína total, albumina, tempo de protrombina, tempo de tromboplastina parcial ativada, reação sorológica para sífilis (RSS), sorologia para hepatite B (HBsAg) e anti-HIV I e II.
A hipotermia foi classificada de acordo com a gravidade em leve (>32ºC a 35ºC), moderada (de 28ºC a 31,9ºC) e grave (<28ºC)12, permitindo definir a modalidade de tratamento: reaquecimento externo passivo (para temperaturas entre 35ºC e 32ºC) ou ativo (31,9ºC a 28ºC) ou reaquecimento interno ativo (<28ºC). A temperatura esofágica foi aferida a cada duas horas, e o tratamento proposto só foi suspenso após a temperatura central atingir valores maiores de 35ºC, monitorada posteriormente a cada seis horas.
As medidas de aquecimento para reversão da hipotermia incluíram incremento de cobertores; roupas apropriadas; dieta aquecida; colocação de bolsa térmica na região torácica anterior ou rodízio com "cinturão de soro" aquecido a 42°C e trocado a cada 30 minutos; inalação aquecida e infusão de soro fisiológico 0,9% aquecido a 42ºC com equipo em sistema de serpentina aquecida à mesma temperatura. Outras medidas terapêuticas também incluíram infusão de glicose hipertônica 50% (G-50%), quando necessária; correção de eventual acidose após aquecimento; e instituição de antibioticoterapia, se necessária.
Os dados coletados e devidamente tabulados foram inicialmente analisados descritivamente. Dados expressos em valores médios e desvios padrão foram analisados e comparados com o uso do teste T de Student. Dados expressos em frequências percentuais e/ou absolutas foram analisados e comparados com o uso da prova do Qui quadrado ou do teste exato de Fisher, conforme a distribuição das variáveis dependentes e independentes. Adotou-se probabilidade de 95% (p < 0,05) para determinação da significância das diferenças encontradas entre as variáveis analisadas.
RESULTADOS
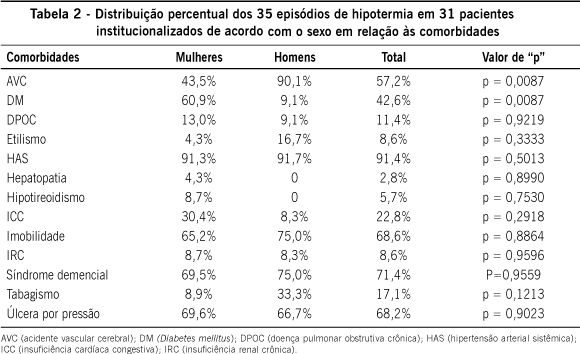
No período de um ano foram registrados 35 episódios (em 31 pacientes) de hipotermia acidental no HGCDPII, no qual se computavam, à época do estudo, 483 residentes, resultando, assim, em taxa anual de prevalência de hipotermia acidental de 7,2%. Os dados característicos destes pacientes e o grau de hipotermia verificado de acordo com sexo se encontram na Tabela 1.
A temperatura central média foi de 32,7 1,8ºC, sem diferença na comparação entre homens e mulheres (p = 0,3687). A menor temperatura central verificada foi de 25°C, em paciente do sexo feminino de 86 anos, em investigação de anemia crônica com presença de broncopneumonia (BCP) extensa à radiografia de tórax.
As comorbidades mais frequentes (verificar Tabela 2) registradas incluíram hipertensão arterial sistêmica (91,4%); síndrome demencial (71,4%); imobilidade (68,6%); úlcera por pressão (68,2%); história de AVC em 57,2% (significativamente mais frequente entre os homens) e Diabetes mellitus em 42,6% (significativamente mais frequente entre as mulheres). Nenhum paciente se apresentava com uma única comorbidade. A grande maioria (57,2%) apresentava quatro comorbidades associadas; outros sete pacientes (20,0%) apresentavam três comorbidades; seis idosos (17,1%) apresentavam cinco ou mais comorbidades. Apenas dois pacientes (5,7%) apresentavam duas condições associadas.
A causa imediata de hipotermia, nos 35 episódios verificados entre os idosos do HGCDP II, decorreu de algum foco infeccioso. Dentre os quadros infecciosos observados nesta amostra, houve alta frequência de broncopneumonia (80,0%) e infecção urinária (60,0%). Úlcera por pressão infectada foi observada em 17,1%. Gangrena foi registrada apenas para o grupo masculino (2,8%), enquanto no grupo feminino houve um caso de osteomielite (2,8%) e um caso de peritonite (2,8%). Um único foco infeccioso foi observado em 40,0% dos casos. Em 48,6% havia presença de dois quadros infecciosos, e três focos associados foram registrados para 11,4%.
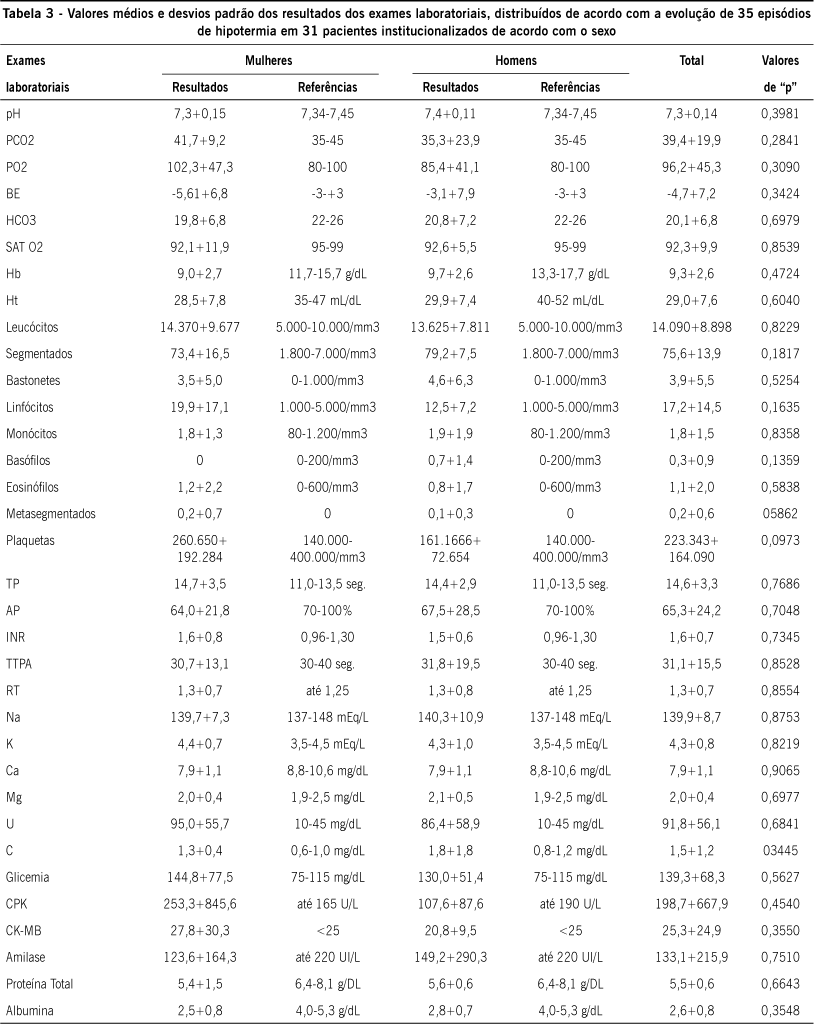
Todos os resultados dos exames laboratoriais foram semelhantes para homens e mulheres. Para o grupo como um todo, foram observados resultados alterados para hemoglobina, hematócrito, leucócitos, tempo de protrombina, atividade de protrombina, cálcio, ureia, creatinina, glicemia, fração MB da creatinofosfoquinase, proteína total e albumina; pertinentes a fisiopatologia da doença. Os achados laboratoriais completos podem ser verificados na Tabela 3.
Em relação à evolução dos pacientes, 97,1% apresentaram choque séptico e 22,8%, insuficiência respiratória. Dois idosos do sexo masculino (5,7%) apresentaram pancreatite; outros dois do sexo feminino (5,7%), hemorragia digestiva alta. Houve um caso de edema agudo de pulmão (2,8%), um de trombose venosa profunda (2,8%) e outro de infarto agudo do miocárdio (2,8%), todos eles relativos a pacientes do sexo feminino.
A taxa de mortalidade foi de 62,8%, sendo 31,4% em vigência de hipotermia e 31,4% após sua reversão. Essa taxa foi significativamente maior (p=0,0249) para as mulheres (73,9%) em relação aos homens (41,7%), quando se comparou a frequência de óbito com a evolução favorável do quadro de hipotermia. Todavia, essa diferença não foi evidenciada quando se consideraram como variáveis distintas os pacientes que morreram na vigência e após a reversão da hipotermia.
Não houve diferença estatisticamente significativa (p = 0,1459) quando se compararam as médias de idade dos pacientes com evolução favorável (73,3 10,3 anos) e daqueles que morreram (78,4 10,0 anos). Por outro lado, observou-se média de idade significativamente maior (p = 0,0202) entre as mulheres que morreram após reversão da hipotermia (78,5 10,9 anos) em relação aos homens (67,0 1,0 anos) com a mesma evolução, mas essa diferença não se reproduziu no grupo de pacientes com evolução favorável nem naqueles pacientes que morreram na vigência da hipotermia. Já a média de idade dos pacientes que morreram na vigência da hipotermia (81,4 8,77 anos) foi significativamente maior (p = 0,0493) do que aqueles com evolução favorável (73,7 10,3 anos) que, por sua vez, não foi diferente (p = 0,1631) da dos pacientes que evoluíram para óbito após a reversão da hipotermia (75,4 10,6).
Em relação à gravidade da hipotermia, foi estatisticamente homogênea a distribuição dos episódios com evolução favorável e dos que morreram na vigência da hipotermia. Por outro lado, os pacientes que morreram após a reversão da hipotermia apresentaram frequência significativamente maior de hipotermia moderada (p = 0,0002) em relação aos demais grupos de evolução.
A presença de infecção do trato urinário (ITU) foi significativamente mais frequente entre os pacientes que evoluíram para óbito (p = 0,0184), diferença essa não evidenciada em relação à presença de broncopneumonia (BCP) (p = 0,9305). Dos pacientes com úlcera por pressão, 25% evoluíram favoravelmente; 33,3% morreram na vigência da hipotermia; e 41,7% morreram mesmo após a reversão da hipotermia, e essa diferença mostrou-se estatisticamente significativa (p = 0,0415).
Quando os resultados de exames laboratoriais foram avaliados em relação à evolução dos casos (Tabela 4), observou-se valor médio da contagem de albumina significativamente menor (p = 0,0315) entre os pacientes que morreram (2,3 0,6) em relação aos que apresentaram boa evolução (2,9 0,8). Os resultados dos demais exames foram homogêneos entre os grupos de evolução.
DISCUSSÃO
Não é suficiente o número de publicações sobre hipotermia em idosos, principalmente sobre aqueles internados em ILPIs. A grande parte da literatura consultada menciona apenas que os idosos compõem grupo de risco para hipotermia e que necessitam de atenção especial10-14. Refere-se que, nos EUA, os idosos compõem mais da metade dos casos de hipotermia admitidos nos serviços de emergência2 (Quadro 1).
Em nossa observação clínica não eram infrequentes os casos de hipotermia entre os residentes do HGCDP II; no entanto, não havia dados sistematizados que pudessem elucidar a prevalência do quadro, a sazonalidade e causas desencadeantes. Por essa razão, adotou-se protocolo baseado no utilizado no Pronto Socorro Central da Santa Casa de São Paulo11, com adaptações ao perfil dos residentes no HGCPD II, com o intuito de investigar tanto a prevalência quanto as causas e a evolução de hipotermia dessa população.
De acordo com os fatores etiológicos, a hipotermia pode ser classificada em intencional (induzida) ou acidental (não intencional), e esta última subdividida em primária (exposição ambiental) e secundária (várias causas predisponentes)11,12. Nos 35 episódios de hipotermia deste estudo, todos os casos foram de hipotermia acidental secundária a algum quadro infeccioso. A literatura consultada aponta para grande maioria de casos com hipotermia acidental, mesmo porque são casos oriundos da comunidade e não de ILPIs2,13. Sabe-se que hipotermia nos idosos decorre, geralmente, de comorbidades associadas à limitação de movimentos e falência dos mecanismos termorregulatórios, com influência importante também de fatores comportamentais, isolamento social e insuficiência de recursos9.
Dados epidemiológicos relativos à hipotermia acidental secundária, especialmente em idosos, são escassamente publicados. Em relação à população geral mais jovem, demonstrou-se que homens e mulheres apresentam a mesma suscetibilidade para desenvolver hipotermia de modo geral, apesar de já terem sido publicados resultados segundo os quais a prevalência de hipotermia entre homens seria entre 2,5 e 4 vezes maior do que entre as mulheres, e esses achados foram justificados pelo fato de os homens se exporem mais aos fatores de risco ambientais2,15-17. Ressalte-se que esses dados se referem a diferentes quadros hipotérmicos (incidentais e acidentais, primários e secundários) em populações na fase adulta da vida.
Na população de idosos residentes nesta ILPI, nossos achados mostraram algumas particularidades. Primeiramente, uma frequência significativamente maior de mulheres (65,7%) no grupo de pacientes com hipotermia acidental secundária. Essa diferença se tornou ainda mais significativa (p = 0,0152) quando consideramos que o universo inicial da pesquisa (483 idosos) estava composto de 254 homens (52,5%), dos quais 12 (4,7%) apresentaram hipotermia, e de 229 mulheres (47,5%), das quais 23 (10,0%) foram diagnosticadas com esse quadro. A princípio, esses dados poderiam apontar uma suscetibilidade 2,2 vezes maior da mulher idosa institucionalizada de desenvolver hipotermia. Mas necessitaríamos de estudo controlado mais abrangente para concluirmos essa assertiva. Considere-se, ainda, que a média de idade das mulheres com hipotermia foi significativamente (p = 0,0098) maior do que a dos homens, e que a idade mais avançada é de fato um dos fatores de risco para alterações no centro termorregulatório que podem resultar em hipotermia5,15,18,19.
Essa população de idosos também mostrou associação de doenças, cuja cronicidade podem interferir no equilíbrio do termostato hipotalâmico15,17. A grande maioria dos idosos (74,3%) apresentava quatro ou mais comorbidades associadas, dentre as quais se destacaram a hipertensão arterial sistêmica em praticamente todos os pacientes (91,4%), a síndrome demencial (71,4%), a imobilidade (68,6%), a presença de úlcera por pressão (68,2%), sequelas de AVC (57,2%), e DM (57,2%). À exceção de DM, significativamente mais frequente nas idosas, e de sequelas de AVC, por sua vez significativamente mais frequente entre os idosos, as freqüências das demais comorbidades foram semelhantes entre homens e mulheres.
Diversos autores relatam que a queda da temperatura central nos idosos seria decorrência da exposição às baixas temperaturas associada a outra causa secundária2,7,9. A grande maioria dos nossos idosos (82,9%) estava, todavia, devidamente agasalhada, e a temperatura ambiente média registrada para 19 dos 35 episódios foi de 21,4 3,7ºC na ocorrência da hipotermia. Além disso, as médias climatológicas mínimas registradas em São Paulo para 200422 na região em que se localiza a ILPI em questão não foram tão baixas que pudessem justificar a exposição desses idosos devidamente agasalhados a temperaturas inferiores à adequada. Resta inferir que, nessa população, a falência dos centros termorregulatórios produzindo decréscimo na produção ou aumento da perda de calor11,14 deve ter sido causada por diferentes fatores não associados diretamente à exposição a baixas temperaturas.
Outra associação frequente com hipotermia em idosos relatada na literatura é a ocorrência de queda, especialmente quando resulta em trauma, imobilidade e inconsciência, situações em que o idoso pode ficar exposto à perda progressiva de temperatura9,21,23. Em nossa casuística obtivemos quatro episódios de quedas recentes (aproximadamente 10% dos casos), mas sem relação à ocorrência da hipotermia.
Não é incomum que idosos institucionalizados façam uso de polifarmácia, e na população deste estudo, com número importante de comorbidades associadas, o uso de polifarmácia era fato efetivo. Sabe-se que as interações medicamentosas e o abuso de certos psicotrópicos podem aumentar ainda mais o risco de instalação de hipotermia23. Além disso, diversas classes de medicamentos prescritos para idosos podem induzir a hipotermia por perda de calor, como é o caso dos antipsicóticos e dos anti-hipertensivos alfa-bloqueadores23-26.
O elevado número e a categoria de comorbidades tanto clínicas (HAS em 91,4% dos casos) quanto psiquiátricas (síndrome demencial em 71,4% dos casos aqui relatados) em nosso grupo de estudo implica em uso constante especialmente dos anti-hipertensivos e dos diversos psicotrópicos antidepressivos e/ou antipsicóticos, prescritos em 37,1% dos nossos casos. Para confirmar a assertiva de que a polifarmácia representou de fato, nesta amostra, fator predisponente para a ocorrência de hipotermia, teríamos que ter avaliado melhor a quantidade e a qualidade de fármacos prescritos e utilizados pelos pacientes com hipotermia em relação aos que não a desenvolveram no mesmo período, o que limita nossa discussão apenas a dados descritivos, e o que suscita a necessidade de mais pesquisas neste sentido.
Também é digno de nota que a grande maioria dos nossos casos apresentavam elevado grau de dependência (classes F e G de Katz), conferindo-lhes maior fragilidade e possivelmente maior risco de desenvolver hipotermia.
A gravidade e o tempo de instalação da hipotermia geralmente se revelam nos sinais e sintomas, embora essas manifestações clínicas nem sempre apresentem relação direta com a gravidade do quadro12. Tanto é assim que tremores e calafrios, descritos como sinais clássicos de hipotermia, podem não estar presentes no paciente idoso, no qual é mais frequente a presença de pele abdominal muito fria à apalpação14.
Alterações eletrocardiográficas podem ser uma consequência comum da hipotermia27, uma das mais descritas, identificada como onda de Osborn (alargamento do complexo QRS com deflexão positiva em sua porção final), geralmente aparece em temperaturas abaixo de 32°C e é mais visível nas derivações esquerdas28,29. No entanto, apesar de termos observado hipotermia moderada ou grave em 31,4% dos casos, a onda de Osborn foi evidenciada em um único caso. Talvez a realização tardia do exame, efetuado durante a fase de aquecimento ou após o restabelecimento da temperatura central, justifique essa observação reduzida. Ressalte-se que esse fato motivou a revisão do protocolo, colocando-se o eletrocardiograma como exame primordial no momento do diagnóstico de hipotermia.
Os valores médios relativos aos resultados de testes laboratoriais evidenciaram, nesta amostra, valores alterados para Hb, Ht, leucócitos, TP, AP, Ca, U, C, glicemia, CPK, proteína total e albumina, que são compreendidos tanto pelas comorbidades clínicas apresentadas quanto pela terapêutica medicamentosa em uso. Além disso, quadros infecciosos isolados (40,0%) ou associados (60,0%) foram identificados em todos os pacientes: 80% apresentavam quadro de BCP, e ITU foi observada em 60,0%. Os demais quadros infecciosos incluíram úlcera por pressão infectada (17,1%), gangrena (2,8%), osteomielite (2,8%) e peritonite (2,8%). Esses focos infecciosos se encontravam associados na maioria dos casos (60,0%).
A septicemia é a principal causa e, ao mesmo tempo, a de pior prognóstico na hipotermia acidental em idosos, e relata-se que 80% dos idosos com hipotermia se encontram em choque séptico18. O ponto fixo hipotalâmico é deslocado para baixo na vigência de septicemia, acarretando resposta hipotalâmica anormal, que resulta em vasodilatação periférica excessiva e queda na taxa metabólica com consequente resfriamento do corpo24. Sugere-se que esse mecanismo seja ativado por aumento na resposta das citoquinas3 e por elevação nos níveis de TNF-a, interleucina-6, prostaglandinas e metabólitos do tromboxano B-218,19. À exceção de um paciente, todos os demais idosos (97,1%) deste estudo evoluíram com choque séptico, e 22,8% também apresentaram insuficiência respiratória.
Nesta amostra de idosos institucionalizados, a taxa de mortalidade global registrada excedeu os 60%, sendo que metade dos óbitos ocorreu na vigência da hipotermia e a outra metade, após a reversão do quadro por medidas de aquecimento. Essa taxa de mortalidade registrada para idosos institucionalizados está dentro dos 50% a 80% relatados na população de norte-americanos idosos2 (que possivelmente deve incluir os institucionalizados e os não-institucionalizados), ressaltando-se que 50% das mortes por hipotermia em idosos norte-americanos ocorrem em suas residências17.
Por outro lado, trata-se de mortalidade maior do que a registrada em outros estudos sobre hipotermia que abrangeram a população geral. Nos estudos apenas com idosos14,20,30, ainda que não institucionalizados, a taxa de mortalidade oscila entre 34,0% e 52,0%. Esses números permitem refletir sobre se a taxa de mortalidade entre idosos institucionalizados não seria de fato maior do que a de idosos não institucionalizados.
Não encontramos estudos na literatura consultada, que pudessem servir de parâmetro para a discussão de nossos resultados no que se refere a algumas variáveis analisadas em relação à mortalidade. Observamos, por exemplo, que a taxa de mortalidade global foi significativamente maior no grupo de pacientes do sexo feminino, e que a idade das mulheres se mostrou significativamente mais avançada do que a dos homens apenas quando se analisaram os óbitos ocorridos após a reversão da hipotermia. De modo geral, porém, a idade dos pacientes que faleceram na vigência da hipotermia mostrou-se significativamente mais avançada do que a dos pacientes que evoluíram favoravelmente, mas foi similar à daqueles que faleceram após reversão do quadro.
A mesma inferência já não pode ser feita em relação apenas à idade mais avançada e sem considerar o sexo dos idosos no que se refere à mortalidade após reversão da hipotermia, que mostrou associação forte com a hipotermia moderada. Por outro lado, a idade mais avançada parece ser fator de risco independente no que concerne à mortalidade na vigência da hipotermia, especialmente se considerarmos que os pacientes com essa evolução apresentaram frequências semelhantes de hipotermia leve e moderada. Lembre-se, porém, que a maior frequência de hipotermia moderada foi observada nos pacientes do sexo masculino.
A incidência de quadros infecciosos é maior em pacientes com síndrome demencial e/ou elevado grau de dependência31,32. Lembremos que 71,4% dos pacientes deste estudo apresentavam síndrome demencial, e que 77,1% apresentavam alto grau de dependência (classes F e G de Katz13). Nossos dados também revelaram que a evolução para óbito se mostrou significativamente associada com presença de ITU, níveis mais baixos de albumina e presença de úlcera por pressão.
A relevância deste estudo está em trazer dados sobre a prevalência e a evolução de hipotermia para a literatura, que é bastante escassa no que tange os idosos institucionalizados. Além disso, a elevada mortalidade encontrada nessa população, ainda maior do que na população idosa em geral, requer reflexão, desenvolvimento e implementação de estratégias de vigilância mais rígidas em relação aos quadros infecciosos, o que pressupõe abordagem geriátrica ampla e mais cuidadosa para reduzir a mortalidade por hipotermia acidental em idosos institucionalizados.
CONCLUSÃO
De acordo com os objetivos propostos para a realização deste estudo prospectivo, podemos concluir que:
a prevalência anual de hipotermia acidental nesta amostra de idosos institucionalizados com média de idade de 76,4 10,6 anos foi de 7,2%;
as comorbidades mais frequentes entre os idosos institucionalizados incluíram hipertensão arterial sistêmica (91,4%), síndrome demencial (71,4%), imobilidade (68,6%), úlcera por pressão (68,2%) e história prévia de AVC (57,2%);
a hipotermia acidental decorreu predominantemente de broncopneumonia (80,0%) e de infecção do trato urinário (60,0%);
a taxa de mortalidade na vigência ou após reversão da hipotermia nesta população foi de 62,8%;
a ocorrência de óbitos, especialmente após a reversão da hipotermia, correlacionou-se com idade mais avançada, sexo feminino, grau moderado de hipotermia, valores mais baixos de albumina, presença de infecção do trato urinário e de úlcera por pressão.
Desta forma, verificamos que o paciente geriátrico institucionalizado que apresenta diversas comorbidades e elevado grau de dependência requer maior atenção da equipe interdisciplinar, no tocante à prevenção de infecções e no diagnóstico precoce da hipotermia, podendo assim reduzir a mortalidade por esta grave condição clínica.
Novos estudos, incluindo a temperatura basal em pacientes crônicos e/ou institucionalizados, devem contribuir para o conhecimento da hipotermia acidental em instituições de longa permanência para idosos.
Artigo recebido: 16/07/08
Aceito para publicação: 15/07/09
Conflito de interesse: não há
Trabalho realizado no Hospital Geriátrico e de Convalescentes D. Pedro II da Irmandade da Santa Casa de Misericórdia de São Paulo, S. Paulo, SP
- 1. Guyton, AC. Tratado de fisiologia médica. 7Ş ed. Rio de Janeiro: Editora Guanabara Koogan; 1989. p.673-81.
- 2. CDC. Centers for Disease Control and Prevention. Hypothermia-related deaths: United States, 1999-2002 and 2005. MMWR Mortal Morbil Weekly Rep. 2006;55(10):282-4.
- 3. Kloos RT. Spontaneous periodic hypothermia. Medicine (Baltimore). 1995;74(5):268-80.
- 4. Stiff RE, Morris-Stiff GF, Torkington J. Hypothermia and acute pancreatitis: Myth or reality? J R Soc Med. 2003;96(5):228-9.
- 5. Doherty NE, Ades A, Shah PK, Siegel RJ. Hypothermia with acute myocardial infarction. Ann Intern Med. 1984;101(6):797-8.
- 6. Kornberger E, Schwarz B, Lindner KH, Mair P. Forced air surface rewarming in patients with severe accidental hypothermia. Resuscitation. 1999;41(2):105-11.
- 7. CDC. Centers for Disease Control and Prevention. Hypothermia-related deaths: United States, 2003-2004. MMWR Mortal Morbil Weekly Rep. 2005;54(7):173-5.
- 8. Giesbrecht GG. Cold stress, near drowning and accidental hypothermia: A review. Aviat Space Environ Med. 2000;71(7):733-52.
- 9. Ranhoff AH. Accidental hypothermia in the elderly. Int J Circumpolar Health. 2000;59(3-4):255-9.
- 10. Campbell D, Travis SS. Chronic subclinical hypothermia: Home care alert. Home Health Nurse. 1997;15(10):727-34.
- 11. Golin V, Sprovieri SRS, Bedrikow R, Pereira AC, Melhado VER, Salles MJC, et al. Hipotermia acidental em um país tropical. Rev Assoc Med Bras. 1992;49(3):261-5.
- 12. Danzl DF, Pozos RS. Accidental hypothermia. N Engl J Med. 1994;331(26):1756-60.
- 13. Muszkat M, Durst RM; Bem-Yehuda A. Factors associated with mortality among elderly patients with hypothermia. Am J Med. 2002;113(3):234-7.
- 14. Ward ME, Cowley AR. Hypothermia: A natural cause of death. Am J Forensic Med Pathol. 1990;20(4):383-6.
- 15. Manning B, Stollerman GH. Hypothermia in the elderly. Hosp Pract. 1993;28(5):53-60, 64-70.
- 16. Taylor AJ, McGwin G, Davis GG, Brissie RM, Holley TD, Rue LW. Hypothermia deaths in Jefferson County, Alabama. Inj Prev. 2001;7(2):141-5.
- 17. Mallet ML. Pathophysiology of accidental hypothermia. QJM. 2002;95(12):775-85.
- 18. Marik PE, Zaloga GP. Hypothermia and cytokines in septic shock. Intensive Care Med. 2000;26(6):716-21.
- 19. McInerney JJ, Breakell A, Madira W, Davies TG, Evans PA. Accidental hypothermia and active rewarming: The metabolic and inflammatory changes observed above and below 32 degrees C. Emerg Med J. 2002;19(3):219-23.
- 20. Collins K. Hypothermia: The elderly person's enemy. Practioner. 1995;239(1546):22-6.
- 21. São Paulo. Dados climatológicos do Estado de São Paulo [citado 23 maio 2008]. Disponível em: http://www.defesacivil.sp.gov.br/meteorologia.asp
- 22. Scalise PJ, Mann MC, Votto JJ; McNamee MJ. Severe hypothermia in the elderly. Conn Med. 1995;59(9):515-7.
- 23. Sheikh AM, Hurst JW. Osborn waves in the electrocardiogram, hypothermia not due to exposure, and death due to diabetic ketoacidosis. Clin Cardiol. 2003;26(12):555-60.
- 24. Durakovic Z, Misigoj-Durakovic M, Corovic, N. Q-T and JT dispersion in the elderly with urban hypothermia. Int J Cardiol. 2001;80(2-3):221-6.
- 25. Blass DM, Chuen M. Olanzapine-associated hypothermia. Psychosomatics. 2004;45(2):135-9.
- 26. Silva RMG, Abby F, Santos LB, Benchimol CB. Hipotermia acidental. J Bras Med. 1991;61(2):38.
- 27. Otero J, Lenihan DJ. The "normothermic" Osborn wave induced by severe hypercalcemia. Tex Heart Inst J. 2000;27(3):316-7.
- 28. Seman AP, Faria LFC, Nedel LHBPS. Hipertermia e hipotermia. In: Freitas EV. Organizador. Tratado de geriatria e gerontologia. Rio de Janeiro: Guanabara Koogan; 2006. p.1007-18.
- 29. Pedley DK, Paterson B, Morrison W. Hypothermia in the elderly patients presenting to accident & emergency during the onset of winter. Scott Med J. 2002;47(1):10-1.
- 30. Ramroth H, Specht-Leible N, Brenner H. Hospitalizations before and after nursing home admission: A retrospective cohort study from Germany. Age Aging. 2005;34(3):291-4.
- 31. Yokoyama M, Noto Y, Kida H. Hypothermia with acute renal failure in a patient suffering from diabetic nephropathy and malnutrition. Diabetes Metab. 2000;26(2):145-7.
- 32. Lichtenstein A, Onuchic LF, Rocha AS. Hipotermia acidental: Alterações glicêmicas, hematológicas e da amilasemia. Rev Hosp Clin Fac Med Univ Säo Paulo. 1990;45(4):173-7.
- 33. Onuchic LF, Lichtenstein A, Rocha AS. Aspectos prognósticos e terapêuticos da hipotermia acidental. Rev Bras Med. 1990;47(1/2):27-36.
- 34. Darowski A, Najim Z, Weinberg J, Guz A. Hypothermia and infection in elderly patients admitted to hospital. Age Ageing. 1991;20(2):100-6.
- 35. Steele MT, Nelson MJ, Sessler DI, Fraker L, Bunney B, Watson WA, et al. Forced air speeds rewarming in accidental hypothermia. Ann Emerg Med. 1996;27(4):479-84.
- 36. DMTM CHAMONIX. Hipotermia accidental [citado 1 out 2004]. . Disponível em: http://perso.wanadoo fr/dmtmcham/Hipotermia_brz.htm.
- 37. Graham CA, McNaughton GW, Wyatt JP. The electrocardiogram in hypothermia. Wilderness Environ Med. 2001;12(4):232-5.
- 38. Silfvast T, Pettilä V. Outcome from severe accidental hypothermia in Southern Finland: A 10-year review. Resuscitation. 2003;59(3):285-90.
Datas de Publicação
-
Publicação nesta coleção
25 Fev 2010 -
Data do Fascículo
2009
Histórico
-
Aceito
15 Jul 2009 -
Recebido
16 Jul 2008