Resumos
OBJETIVO: Analisar o perfil clínico e a atividade autonômica de pacientes com diagnóstico de doença de Alzheimer ou demência mista (DM). MÉTODOS: Foram avaliados 54 pacientes com indicação de uso de inibidores da colinesterase, por meio de exame clínico, de eletrocardiograma de repouso e da análise espectral da variabilidade da frequência cardíaca (VFC). RESULTADOS: A casuística estudada, constituída por 61,1% de mulheres, apresentava média de 77,1 anos de idade, 3,3 anos de escolaridade, pontuação de 16,4 no miniexame do estado mental e intervalo médio de 26,2 meses entre o início dos sintomas e o diagnóstico. A quase totalidade (90,7%) apresentava comorbidades, com o uso, em média, de 3,7 drogas/paciente. Trinta e um (57,4%) pacientes apresentavam alterações eletrocardiográficas e nove (16,6%), hipotensão ortostática (HO). Esta apresentou associação com o diagnóstico de DM (p = 0,001) e com valores mais baixos dos componentes de baixa (BF) e de alta (AF) frequência da VFC na posição supina (p = 0,000 e p = 0,017), além de valores médios menores de BF em ortostatismo (p = 0,006). O diagnóstico de DM se associou a menores valores de BF nas duas posições (p = 0,003 e p = 0,007). CONCLUSÃO: Na amostra estudada, a presença de comorbidades e o uso de vários fármacos foram frequentes. Foram observados sinais de disfunção autonômica, resultando em HO, principalmente nos pacientes com DM.
Doença de Alzheimer; Sistema nervoso autônomo; Hipotensão ortostática
OBJECTIVE: To analyze the clinical and autonomical profile of patients with Alzheimer's disease or mixed dementia (MD). METHODS: Fifty-four patients with indication for cholinesterase inhibitors usewere evaluated through clinical examination, rest electrocardiogram, and spectral analysis of heart rate (HR) variability through digital Holter system recordings. RESULTS: Overall, 61.1% of patients were female and were, on average, 77.1 years of age, 3.3 years of schooling and scored 16.4 points on the Mini Mental State Examination. The gap between symptom onset and diagnosis was 26.2 months. Almost all patients (90.7%) presented at least one clinical comorbidity, and each patient took, on average, 3.7 drugs to control them. Thirty-one patients had some alteration on the electrocardiogram and nine (16.6%) had orthostatic hypotension (OH). The latter was associated with the diagnosis of MD (p = 0.001), with lower values of low (LF) and high (HF) frequency components of the spectral analysis in the supine position (p = 0.000 and p = 0.017, respectively) and with lower values of LF in the orthostatic position (p = 0.006). Diagnosis ofMDwas associated with lower values of LF in both positions (p = 0.003 and p = 0.007). CONCLUSION: This sample of patients had frequent comorbidities, which resulted in the prescription of multiple drugs. Signs of autonomic dysfunction resulting in OH were found mainly in those with MD.
Alzheimer's disease; Autonomic nervous system; Orthostatic hypotension
ARTIGO ORIGINAL
Perfil clínico e autonômico de pacientes com doença de Alzheimer e demência mista* * Trabalho realizado na Faculdade de Medicina, Universidade Federal de Minas Gerais, Belo Horizonte, MG, Brasil.
Filipi Leles da Costa DiasI,** ** Autor para correspondência. E-mail: filipileles@gmail.com (F.L.d.C. Dias). ; Rose Mary Ferreira Lisboa da SilvaI,II; Edgar Nunes de MoraesII; Paulo CaramelliI,II
IPrograma de Pós-Graduação em Ciências Aplicadas à Saúde do Adulto, Departamento de Clínica Médica, Faculdade de Medicina, Universidade Federal de Minas Gerais (UFMG), Belo Horizonte, MG, Brasil
IIDepartamento de Clínica Médica, Faculdade de Medicina, UFMG, Belo Horizonte, MG, Brasil
RESUMO
OBJETIVO: Analisar o perfil clínico e a atividade autonômica de pacientes com diagnóstico de doença de Alzheimer ou demência mista (DM).
MÉTODOS: Foram avaliados 54 pacientes com indicação de uso de inibidores da colinesterase, por meio de exame clínico, de eletrocardiograma de repouso e da análise espectral da variabilidade da frequência cardíaca (VFC).
RESULTADOS: A casuística estudada, constituída por 61,1% de mulheres, apresentava média de 77,1 anos de idade, 3,3 anos de escolaridade, pontuação de 16,4 no miniexame do estado mental e intervalo médio de 26,2 meses entre o início dos sintomas e o diagnóstico. A quase totalidade (90,7%) apresentava comorbidades, com o uso, em média, de 3,7 drogas/paciente. Trinta e um (57,4%) pacientes apresentavam alterações eletrocardiográficas e nove (16,6%), hipotensão ortostática (HO). Esta apresentou associação com o diagnóstico de DM (p = 0,001) e com valores mais baixos dos componentes de baixa (BF) e de alta (AF) frequência da VFC na posição supina (p = 0,000 e p = 0,017), além de valores médios menores de BF em ortostatismo (p = 0,006). O diagnóstico de DM se associou a menores valores de BF nas duas posições (p = 0,003 e p = 0,007).
CONCLUSÃO: Na amostra estudada, a presença de comorbidades e o uso de vários fármacos foram frequentes. Foram observados sinais de disfunção autonômica, resultando em HO, principalmente nos pacientes com DM.
Palavras-chave: Doença de Alzheimer; Sistema nervoso autônomo; Hipotensão ortostática
Introdução
O termo demência designa uma síndrome clínica adquirida caracterizada por um conjunto de sinais e sintomas que se expressam por dificuldades de memória, transtornos de linguagem, alterações comportamentais e prejuízos nas atividades de vida diária.1 As causas mais comuns são a doença de Alzheimer (DA) - responsável por 60% a 70% dos casos2 a demência vascular (DV) e a demência mista (DM), que corresponde à conjunção de lesões das duas primeiras.3
A prevalência total estimada de demência é de cerca de 5% daqueles com 65 anos de idade ou mais,4 tendo sido encontrada, em um estudo brasileiro, prevalência de 7,1%.5 Estima-se que em 2005 havia no mundo cerca de 24,3milhões de pacientes com demência, cifra que poderá chegar a 81,1 milhões no ano de 20406 e a 114 milhões em 2050.7 Os custos anuais de tratamento giram entre 24,71 e 83,9 bilhões de dólares8 em alguns países, devendo-se levar em conta também os custos pessoais - tanto para pacientes quanto para cuidadores-e os anos de vida perdidos.1
Para o diagnóstico, associa-se a avaliação clínica a testes de função cognitiva e o diagnóstico diferencial com outras condições. Na avaliação da função cognitiva são frequentemente utilizados o miniexame do estado mental (MEEM) e testes de avaliação de funções cognitivas específicas (e.g. memória e funções executivas), quando indicados.9
Idosos saudáveis, em virtude de alterações degenerativas próprias do processo de envelhecimento, apresentam prevalência aumentada de quedas e outras formas de instabilidade neurovascular. Esse quadro torna-se mais acentuado em idosos com síndrome demencial, uma vez que alterações degenerativas são mais proeminentes e há maior comprometimento de estruturas envolvidas no controle do sistema nervoso autônomo (SNA).10 Uma maneira de se estudar a atividade do SNA é pela análise espectral da variabilidade da frequência cardíaca (VFC), na qual a variação do intervalo entre batimentos cardíacos sucessivos dá origem a bandas de baixa e alta frequência (BF e AF), refletindo a ativação dos ramos simpático e parassimpático, respectivamente, além de possibilitar o estudo do equilíbrio simpatovagal, através de sua relação (BF/AF).11
Comparando-se a incidência de lesões relacionadas a quedas entre idosos saudáveis e pacientes com DA, encontrou-se uma razão de chance para estas lesões de 6,4 para os indivíduos com a doença.12 Encontrou-se, ainda, prevalência de instabilidade neurovegetativa em 57% dos pacientes com DA, representada pelos quadros de hipotensão ortostática (HO), síncope vasovagal e hipersensibilidade do seio carotídeo.13
Vários trabalhos foram conduzidos para se estudar o funcionamento do SNA na DA e, de maneira geral, apesar de não apresentarem resultados totalmente concordantes, são consonantes na presenca de disfunção autonômica. Aharon-Peretz et al.14 evidenciaram exacerbação do sistema simpático com relativa depressão do sistema parassimpático, enquanto Vitiello et al.15 encontraram déficit da resposta pressórica à tomada de posição ortostática em pacientes com DA. Outro estudo demonstrou uma diminuição da função parassimpática em repouso e durante respiração profunda, além de uma resposta simpática preservada.10 Ferini-Strambi et al., estudando a VFC durante o sono, não encontraram alteração no tônus vagal, mas demonstraram disfunção simpática em mais de um terço dos pacientes com DA.16 Dois estudos de um mesmo grupo de pesquisadores britânicos mostraram inicialmente não haver qualquer diferenca entre os grupos DA e controle quanto à análise espectral da VFC.17 Posteriormente, utilizando outras ferramentas além da VFC para avaliação da disautonomia, os autores encontraram maior queda na pressão arterial (PA) durante o ortostatismo na DA, comparando-se aos controles, concluindo que, afora a maior prevalência de HO, pacientes com DA têm a função autonômica relativamente preservada.18
Na literatura científica pesquisada, o único trabalho realizado com população brasileira para avaliar a questão mostrou haver redução da influência parassimpática e uma relativa exacerbação simpática em uma casuística de 22 pacientes com DA. Observou-se aumento da relação BF/AF na posição supina, indicando a predominância simpática no balanço simpatovagal.19
O primeiro inibidor da colinesterase (IChE) teve o uso aprovado no Brasil para o tratamento da DA em 1994, e aqueles mais utilizados hoje foram introduzidos no mercado em 1998, 2000 e 2001.20 Por serem drogas com introdução relativamente recente no mercado e serem destinadas à população predominantemente idosa - na qual são muito frequentes a presenca de comorbidades e a polifarmácia -, há um grande interesse em se estudar o perfil clínico e o comportamento do SNA da população para a qual são prescritos.
O presente estudo tem como objetivo analisar o perfil clínico e do SNA em pacientes com DA e DM, com indicação de uso de IChE.
Métodos
Trata-se de um estudo prospectivo, observacional, transversal, no qual foram estudados 54 pacientes com diagnóstico de DA ou DM, provenientes dos ambulatórios de Neurologia Cognitiva e de Geriatria do Hospital das Clínicas da Universidade Federal de Minas Gerais (UFMG), para os quais foi indicado o uso de IChE. O cálculo do tamanho da amostra foi feito objetivando-se a realização de um estudo longitudinal, para se verificar a influência dos IChE no perfil autonômico de pacientes com DA ou DM. Para tanto, utilizaram-se o desvio padrão do componente de alta frequência da análise espectral na população em geral, a diferenca de pelo menos 200 ms2 a ser detectada e o poder do teste de 90%, com nível de significância de 5%, sendo o teste monocaudal. Assim, obteve-se a estimativa de 34 pacientes e, considerando-se uma proporçãode50% de possível descontinuidade da droga por efeitos adversos, obteve-se o valor de um mínimo de 50 pacientes.
Os pacientes foram incluídos no estudo após o diagnóstico de DA provável, leve a moderada, de acordo com os critérios da NINCDS-ADRDA21 ou DA com doença cerebrovascular (i.e., DM), de acordo com os critérios da NINDS-AIREN.22 Para tanto, os pacientes foram submetidos a uma ampla avaliação cognitiva que compreendia o MEEM,23,24 a avaliação funcional por meio do questionário de Pfeffer,25,26 o teste do relógio,27,28 o teste de memória de figuras,29 a lista de palavras de CERAD,30 exames bioquímicos (hemograma, dosagem de eletrólitos, função tireoideana, vitamina B12, entre outros) e de neuroimagem (tomografia computadorizada ou ressonância nuclear magnética).
Tanto o projeto de pesquisa quanto os termos de consentimento livre e esclarecido foram aprovados pelo Comitê de Ética em Pesquisa da UFMG. Os pacientes foram convidados a participar da pesquisa quando do seu atendimento médico, e sua inclusão foi feita de maneira consecutiva. Foram excluídos pacientes com quadro de demência grave e pacientes clinicamente instáveis no momento da avaliação, além daqueles com condições que impedissem ou prejudicassem a interpretação da VFC, como ritmo de fibrilação atrial, ritmo de marca-passo cardíaco artificial e uso de medicamentos antiarrítmicos, exceto betabloqueadores.
Após o aceite e assinatura do termo pelo paciente ou por seu responsável - em caso de haver marcado prejuízo cognitivo daquele -, os pacientes foram submetidos à avaliação clínica e à realização do eletrocardiograma (ECG) de 12 derivações de superfície e ao monitoramento digital pelo sistema Holter, no período da manhã.
O ECG foi realizado no eletrocardiógrafo Philips, modelo Pagewriter Trim III (Philips Medical Systems, USA), na velocidade de 50 mm/s e amplitude de 20 mm/mV. O monitoramento pelo sistema Holter foi realizado por multicardiógrafo digital marca Cardioflash®, modelo com três canais (V1 e V5 modificados e D3), versão 1.0, na posição supina e na posição ortostática, durante o período de 15 e 10 minutos, respectivamente, para análise da VFC. Esta foi realizada utilizando-se o programa para análise de Holter DMI/Burdick (ALTAIRPC System Holter v6.00B), avaliando-se a análise espectral, ou seja, examinando o domínio da frequência pela transformação de Fourier, possibilitando as medidas dos componentes BF, AF e a relação BF/AF. A avaliação de tais componentes foi realizada após edição manual rigorosa dos registros, com eliminação dos artefatos e correção das arritmias. Os resultados da análise espectral foram expressos em milissegundos ao quadrado (ms2).
Para a análise dos dados utilizou-se o programa SPSS®(Statistical Package for the Social Sciences) versão 12.0. Os resultados foram expressos em números e proporção, em se tratando de variáveis discretas, e em medidas de tendência central (média e mediana) e de dispersão para as variáveis contínuas. O teste de Mann-Whitney e o teste do Qui-quadrado ou de Fisher foram utilizados, quando apropriado, para comparar as diferenças entre as variáveis contínuas e discretas, respectivamente. O coeficiente de Spearman foi utilizado para verificar as correlações entre variáveis. Ficou estabelecido em 0,05 o nível de rejeição da hipótese de nulidade.
Resultados
Características gerais da casuística
A média de idade dos pacientes foi de 77,1 ± 7,3 anos (variando de 54 a 89); 33 (61,1% da amostra) eram do sexo feminino e 21 do sexo masculino, com escolaridade média de 3,3 ± 2,4 anos. Trinta e nove pacientes apresentavam DA provável e 15, DM, cuja média no MEEM foi de 16,4 ± 5,0 pontos. Houve intervalo médio de 22,6 meses entre o início dos sintomas e o diagnóstico. A história familiar de demência foi detectada em 22 pacientes (40,7%).
Quanto às comorbidades, apenas cinco pacientes (9,2%) não apresentavam comorbidades clínicas e faziam uso apenas de psicofármacos para controle de alterações comportamentais relacionadas à demência. Entre os demais, as comorbidades mais frequentes foram: hipertensão arterial sistêmica (62,9%), depressão (20,3%), diabetes mellitus (16,7%), osteoporose (9,2%), hiperplasia prostática (9,2%), epilepsia (7,4%), doença pulmonar obstrutiva crônica/asma (7,4%), hipotireoidismo (7,4%) e insuficiência renal crônica (5,5%).
Para o manejo dessas comorbidades, os pacientes encontravam-se sob regime terapêutico com outras drogas, em média, 3,7 fármacos cada. Trinta e cinco pacientes (64%) estavam em uso de anti-hipertensivos, dentre os quais 13 utilizavam betabloqueadores e 16 usavam inibidores da enzima conversora de angiotensina; hipoglicemiantes eram utilizados por sete pacientes, e psicofármacos - dentre os quais se incluíam antidepressivos, antipsicóticos e benzodiazepínicos principalmente - por 32 pacientes (59%).
O regime terapêutico de cinco pacientes era constituído por apenas um medicamento; 33 utilizavam entre duas e quatro drogas; e 16 faziam uso de mais de quatro fármacos, incluídos dois pacientes utilizando oito drogas cada.
Exame clínico e pesquisa de hipotensão ortostática
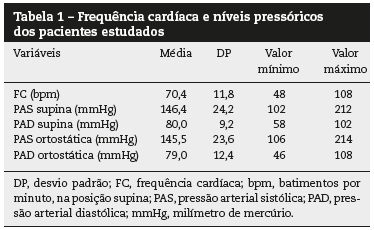
Por meio do exame clínico, foi observado que nove (16,6%) pacientes apresentaram HO, definida como a queda de pelo menos 20mmHg na pressão arterial sistólica (PAS) e/ou 10mmHg na pressão arterial diastólica (PAD) após três minutos em ortostatismo.31 Os dados clínicos da população em estudo estão dispostos na tabela 1.
Analisando-se a associação entre a presença de HO e variáveis clínicas como gênero, idade, dados antropométricos, tempo de diagnóstico de demência, história familiar positiva para demência e forma de demência, encontrou-se associação significante apenas com a última. Entre os pacientes com HO, 46,6% (sete pacientes) apresentavam DM e 5,4% (dois pacientes) apresentavam DA (p = 0,001). Aplicando-se o coeficiente de Spearman, obteve-se o valor 0,50 (p = 0,000), entre aquelas duas variáveis.
Eletrocardiograma
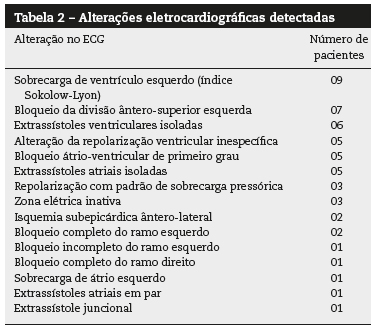
O ECG mostrava ritmo sinusal em 50 pacientes; dois estavam em fibrilação atrial, um apresentava ritmo atrial baixo e outro paciente apresentava ritmo de flutter atrial com condução atrioventricular de 4:1. A frequência cardíaca (FC) média era de 68,9±14,4 bpm, variando de 34 a 123 bpm. Os traçados eletrocardiográficos de 23 pacientes não mostravam alterações dignas de nota, enquanto nos demais 31 pacientes foram observadas alterações eletrocardiográficas, as quais estão resumidas na tabela 2.
Sistema nervoso autônomo
Ao se avaliar o SNA dos 50 pacientes em ritmo sinusal, por intermédio da análise espectral, nas posições supina e ortostática, foram encontrados os valores mostrados na tabela 3. Nessa tabela também está disposto o tratamento estatístico pelo teste de Wilcoxon, comparando-se os valores dos componentes de BF, AF e sua relação com a mudança de posição.
Foi feita também a transformação logarítmica, mantendo-se os mesmos valores de p.
Não houve associação entre os componentes da análise espectral e o gênero. Porém, houve associação entre aquela análise espectral e as duas formas de demência. Pacientes com DM apresentaram média menor do componente BF na posição supina em relação aos pacientes com DA (137,2ms2 vs. 385,1ms2, p = 0,003), assim como média menor do componente BF em ortostatismo (124,8ms2 vs. 426,7ms2, p = 0,007). Em relação ao componente AF em ortostatismo, a diferença foi limítrofe (p = 0,055).
A análise espectral entre pacientes sem e com HO demonstrou valores mais baixos dos componentes BF (360,3ms2 e 26ms2, respectivamente, p = 0,000) e AF (1206,7ms2 e 72,6ms2, p = 0,017) na posição supina no segundo grupo. Houve também média menor do BF em ortostatismo naquele grupo (383,0ms2 vs. 57,1ms2, p = 0,006), sem diferença significante na relação BF/AF em ambas as posições.
Discussão
A partir dos resultados obtidos, depreende-se que a amostra estudada é representativa da população para a qual rotineiramente se indica o uso de IChE, com representação feminina ligeiramente maior (61,1%), como observado em uma revisão sistemática de estudos populacionais latino-americanos.32 Esta cifra é quase idêntica ao que se encontrou em um estudo espanhol, cuja população de 1940 pacientes era constituída por 62% de mulheres.33 Nesse mesmo estudo, a idade média encontrada de 77 anos é a mesma observada em nossa amostra.
A pontuação média no MEEM encontrada está situada na faixa recomendada para início do IChE,34 mas é ligeiramente inferior àquela encontrada em um estudo de Froelich et al. (19,7 pontos),35 possivelmente em função da menor escolaridade de nossa população. No mesmo estudo populacional alemão, a média de tempo de sintomas até o início da terapêutica foi de 15,8 meses, bastante inferior àquela que nós encontramos (26,2 meses). Isto se deve, provavelmente, ao difícil acesso ao tratamento adequado em nosso sistema público de saúde e à falta de conhecimento da população sobre os sintomas da demência e sobre a existência de tratamento.
A porcentagem de pacientes que declararam história familiar positiva para síndrome demencial é bastante semelhante ao encontrado por Zintl et al., em cujo estudo, 39,5% dos 210 pacientes avaliados apresentavam tal histórico.36
Outro dado importante se refere à alta prevalência de comorbidades clínicas, representada principalmente por hipertensão arterial sistêmica, depressão, diabetes mellitus e hipotireoidismo. Esses achados são consoantes com os observados em um estudo populacional alemão no qual 90% da população apresentava uma comorbidade clínica, dentre as quais se destacaram afecções cardiovasculares em 53%, transtornos mentais em 27% e doenças endócrino-metabólicas em 27%.35
Da população estudada por estes últimos autores,33 86% utilizavam outras drogas - 57% drogas cardiovasculares e 40% psicofármacos -, valores estes que estão de acordo com nossos achados. O número de drogas utilizadas para o tratamento das comorbidades foi ligeiramente inferior ao que se observou em outros estudos, cujos resultados variam de 5,1 a 5,8 drogas/paciente.37,38 De qualquer forma, ressalta-se que o uso rotineiro de outras drogas, com regimes terapêuticos que, na casuística estudada, compreenderam o uso de até oito fármacos, levanta a questão dos perigos de potenciais interações medicamentosas.39
O ECG demonstrou a presença de alterações significativas emalguns pacientes, o que está de acordo com o os achados de um ensaio clínico com a rivastigmina.40 Algumas dessas alterações são inclusive consideradas como contraindicações relativas ao uso dos IChE (como bloqueio atrioventricular total e bloqueio de ramo completo). Por esse motivo, alguns estudiosos do assunto consideram ser prudente a solicitação de um eletrocardiograma antes do início da terapia anticolinesterásica.1,41,42
A prevalência de HO encontrada na população avaliada está de acordo com aquelas dos estudos de Ballard et al. e de Mehrabian et al. nos quais 14% dos pacientes com demência apresentavam HO.13,43 O achado da relação entre DM e HO pode ser justificado pelo fato de tais pacientes apresentarem, além de lesões dos centros vasomotores decorrentes da DA, comprometimento adicional de origem vascular. Isto está em conformidade com os estudos que mostraram maior prevalência de disfunção autonômica18 e de HO43,44 na demência vascular, em comparação à DA. Desta forma, apesar de, na literatura científica consultada, não haver estudos avaliando especificamente a DM sob este aspecto, é possível inferir que o componente de origem vascular do comprometimento cognitivo seja acompanhado pelo comprometimento do SNA. De maneira concordante, mostrou-se que o prejuízo cognitivo e as alterações na pressão arterial influenciam-semutuamente, i.e. tanto os processos neurodegenerativos demenciais levam à instabilidade pressórica, quanto as alterações na perfusão cerebral podem agravar as lesões cerebrais e, consequentemente, o declínio cognitivo.43
Houve associação significante entre a presença de HO e valores mais baixos dos componentes BF e AF da análise espectral na posição supina e de BF em ortostatismo. Isto pode representar uma ligação causal entre o desequilíbrio do SNA e a prevalência de instabilidade neurovascular de até seis vezes maior em pacientes com demência,13 assim como oferecer maior risco de quedas.44
A análise do comportamento do SNA durante a mudança postural evidenciou que, com o ortostatismo, não houve alteração dos componentes isolados, como se observa em indivíduos saudáveis. Houve pequeno aumento de BF e decréscimo de AF, ambos não atingindo significância estatística, porém com aumento significante da relação BF/AF, denotando o predomínio simpático necessário para a manutenção da PA diante do estresse ortostático ativo.
Esses resultados estão de acordo com outros da literatura que mostram haver apenas alterações limítrofes no SNA de pacientes com demência,18,19 neste caso, representadas por alterações não significantes nos componentes isolados da VFC com a manutenção do predomínio simpático durante o ortostatismo.
O presente trabalho tem como principais limitações o número relativamente reduzido de pacientes e a heterogeneidade da amostra que, apesar de servir ao propósito de refletir a população da clínica diária, dificulta a tomada de conclusões mais específicas. Não houve informações sobre dosagem de íons e função renal, as quais podem resultaremalterações eletrocardiográficas, porém todos os pacientes estavam estáveis sob o aspecto clínico por ocasião de suas avaliações.
Conclusão
O perfil dos pacientes neste estudo demonstrou predominância do sexo feminino, baixa escolaridade e presença frequente de comorbidades, resultando em uso de vários fármacos. Evidenciou-se período longo entre o início dos sintomas e o diagnóstico de demência. Foi observado quadro de disfunção autonômica, resultando em hipotensão ortostática, principalmente naqueles pacientes com DM.
Esses achados apontam para a necessidade de esforços em direção ao diagnóstico mais precoce e ao fornecimento de informações mais explícitas e acessíveis para se garantir o correto entendimento do tratamento. Alerta-se ainda para maior cautela na prescrição de drogas com ação sobre o SNA e no uso de IChE, a fim de se minimizarem interações medicamentosas indesejáveis e se diminuírem os riscos de quedas.
O trabalho foi aprovado pelo Conselho de Ética em Pesquisa da UFMG em 19/09/2008 sob o número 401/08.
Conflitos de interesse
Filipi Leles da Costa Dias declara não ter conflitos de interesse. Rose Mary Ferreira Lisboa da Silva e Edgar Nunes de Moraes são professores do Departamento de Clínica Médica da Faculdade de Medicina da Universidade Federal de Minas Gerais. Paulo Caramelli também é professor da referida instituição e recebeu apoio financeiro do Conselho Nacional de Desenvolvimento Cientifico e Tecnológico (CNPq) e da Fundação de Amparo a Pesquisa do Estado de Minas Gerais (FAPEMIG); é membro do conselho editorial dos periódicos científicos (sem proventos) Arquivos de Neuro-Psiquiatria, Dementia & Neuropsychologia, Journal of Alzheimer's Disease, Revista da Associação Medica Brasileira; proferiu palestras para os laboratórios farmacêuticos Janssen-Cilag, Moksha8, Novartis, Pfizer e foi consultor da Janssen-Cilag.
Recebido em 8 de julho de 2012
Aceito em 14 de abril de 2013
- 1. Burns A, Iliffe S. Dementia. BMJ. 2009;338:b75.
- 2. Cummings JL, Cole G. Alzheimer disease. JAMA. 2002;287:2335-8.
- 3. Caramelli P, Barbosa MT. How to diagnose the four most frequent causes of dementia? Rev Bras Psiquiatr. 2002;24 Supl I:7-10.
- 4. Ritchie K, Lovestone S. The dementias. Lancet. 2002;360:1759-66.
- 5. Herrera Jr E, Caramelli P, Silveira AS, Nitrini R. Epidemiologic survey of dementia in a community-dwelling Brazilian population. Alzheimer Dis Assoc Disord. 2002;16:103-8.
- 6. Ferri CP, Prince M, Brayne C, Brodaty H, Fratiglioni L, Ganguli M, et al. Global prevalence of dementia: a Delphi consensus study. Lancet. 2005;366:2112-7.
- 7. Wimo A, Winblad B, Aguero-Torres H, von Strauss E. The magnitude of dementia occurrence in the world. Alzheimer Dis Assoc Disord. 2003;17:63-7.
- 8. Cummings JL. Alzheimer's disease. N Engl J Med. 2004;351:56-67.
- 9. Waldemar G, Dubois B, Emre M, Georges J, McKeith IG, Rossor M, et al. Recommendations for the diagnosis and management of Alzheimer's disease and other disorders associated with dementia: EFNS guideline. Eur J Neurol. 2007;14:e1-26.
- 10. Wang SJ, Liao KK, Fuh JL, Lin KN, Wu ZA, Liu CY, et al. Cardiovascular autonomic functions in Alzheimer's disease. Age Ageing. 1994;23:400-4.
- 11. Heart rate variability. Standards of measurement, physiological interpretation, and clinical use. Task Force of the European Society of Cardiology and the North American Society of Pacing and Electrophysiology. Eur Heart J. 1996;17:354-81.
- 12. Asada T, Kariya T, Kinoshita T, Asaka A, Morikawa S, Yoshioka M, et al. Predictors of fall-related injuries among community-dwelling elderly people with dementia. Age Ageing. 1996;25:22-8.
- 13. Ballard C, Shaw F, McKeith I, Kenny R. High prevalence of neurovascular instability in neurodegenerative dementias. Neurology. 1998;51:1760-2.
- 14. Aharon-Peretz J, Harel T, Revach M, Ben-Haim SA. Increased sympathetic and decreased parasympathetic cardiac innervation in patients with Alzheimer's disease. Arch Neurol. 1992;49:919-22.
- 15. Vitiello B, Veith RC, Molchan SE, Martinez RA, Lawlor BA, Radcliffe J, et al. Autonomic dysfunction in patients with dementia of the Alzheimer type. Biol Psychiatry. 1993;34:428-33.
- 16. Ferini-Strambi L, Smirne S. Cardiac autonomic function during sleep in several neuropsychiatric disorders. J Neurol. 1997;244 4 Suppl 1:S29-36.
- 17. Allan LM, Kerr SR, Ballard CG, Allen J, Murray A, McLaren AT, et al. Autonomic function assessed by heart rate variability is normal in Alzheimer's disease and vascular dementia. Dement Geriatr Cogn Disord. 2005;19:140-4.
- 18. Allan LM, Ballard CG, Allen J, Murray A, Davidson AW, McKeith IG, et al. Autonomic dysfunction in dementia. J Neurol Neurosurg Psychiatry. 2007;78:671-7.
- 19. de Vilhena Toledo MA, Junqueira Jr LF. Cardiac sympathovagal modulation evaluated by short-term heart interval variability is subtly impaired in Alzheimer's disease. Geriatr Gerontol Int. 2008;8:109-18.
- 20. Gomes AM, Koszuoski R. Evidências atuais do impacto terapêutico dos inibidores da acetilcolinesterase no transtorno cognitivo leve e na demência vascular. Rev Psiquiatria Rio Gd Sul. 2005;27:197-205.
- 21. McKhann G, Drachman D, Folstein M, Katzman R, Price D, Stadlan EM. Clinical diagnosis of Alzheimer's disease: report of the NINCDS-ADRDA Work Group under the auspices of Department of Health and Human Services Task Force on Alzheimer's Disease. Neurology. 1984;34:939-44.
- 22. Roman GC, Tatemichi TK, Erkinjuntti T, Cummings JL, Masdeu JC, Garcia JH, et al. Vascular dementia: diagnostic criteria for research studies. Report of the NINDS-AIREN International Workshop. Neurology. 1993;43:250-60.
- 23. Folstein MF, Folstein SE, McHugh PR. Mini-mental state". A practical method for grading the cognitive state of patients for the clinician. J Psychiatr Res. 1975;12:189-98.
- 24. Brucki SM, Nitrini R, Caramelli P, Bertolucci PH, Okamoto IH. [Suggestions for utilization of the mini-mental state examination in Brazil]. Arq Neuropsiquiatr. 2003;61(3B):777-81.
- 25. Pfeffer RI, Kurosaki TT, Harrah Jr CH, Chance JM, Filos S. Measurement of functional activities in older adults in the community. J Gerontol. 1982;37:323-9.
- 26. Nitrini R, Caramelli P, Bottino CM, Damasceno BP, Brucki SM, Anghinah R. [Diagnosis of Alzheimer's disease in Brazil: cognitive and functional evaluation. Recommendations of the Scientific Department of Cognitive Neurology and Aging of the Brazilian Academy of Neurology]. Arq Neuropsiquiatr. 2005;63(3A):720-7.
- 27. Shulman KI. Clock-drawing: is it the ideal cognitive screening test? Int J Geriatr Psychiatry. 2000;15:548-61.
- 28. Fuzikawa C, Lima-Costa MF, Uchoa E, Barreto SM, Shulman K. A population based study on the intra and inter-rater reliability of the clock drawing test in Brazil: the Bambui Health and Ageing Study. Int J Geriatr Psychiatry. 2003;18:450-6.
- 29. Nitrini R, Lefevre BH, Mathias SC, Caramelli P, Carrilho PE, Sauaia N, et al. Neuropsychological tests of simple application for diagnosing dementia. Arq Neuropsiquiatr. 1994;52:457-65.
- 30. Bertolucci PH, Okamoto IH, Brucki SM, Siviero MO, Toniolo Neto J, Ramos LR. Applicability of the CERAD neuropsychological battery to Brazilian elderly. Arq Neuropsiquiatr. 2001;59(3-A):532-6.
- 31. Consensus statement on the definition of orthostatic hypotension, pure autonomic failure, and multiple system atrophy. The Consensus Committee of the American Autonomic Society and the American Academy of Neurology. Neurology. 1996;46:1470.
- 32. Nitrini R, Bottino CM, Albala C, Custodio Capunay NS, Ketzoian C, et al. Prevalence of dementia in Latin America: a collaborative study of population-based cohorts. Int Psychogeriatr. 2009;21:622-30.
- 33. Gil-Neciga E, Gobartt AL. Treatment pattern of Alzheimer's disease with cholinesterase inhibitors (TRAIN study). Rev Neurol. 2008;46:461-4.
-
34Brasil. Consulta pública SAS/MS n. 15, de 31 de março de 2010. Protocolo clínico e diretrizes terapêuticas - Doença de Alzheimer.
- 35. Froelich L, Gertz HJ, Heun R, Heuser I, Jendroska K, Kornhuber J, et al. Donepezil for Alzheimer's disease in clinical practice-The DONALD Study. A multicenter 24-week clinical trial in Germany. Dement Geriatr Cogn Disord. 2004;18:37-43.
- 36. Zintl M, Schmitz G, Hajak G, Klunemann HH. ApoE genotype and family history in patients with dementia and cognitively intact spousal controls. Am J Alzheimers Dis Other Demen. 2009;24:349-52.
- 37. Formiga F, Fort I, Robles MJ, Barranco E, Espinosa MC, Riu S. Medical comorbidity in elderly patients with dementia. Differences according age and gender. Rev Clin Esp. 2007;207:495-500.
- 38. Schubert CC, Boustani M, Callahan CM, Perkins AJ, Carney CP, Fox C, et al. Comorbidity profile of dementia patients in primary care: are they sicker? J Am Geriatr Soc. 2006;54:104-9.
- 39. Alzheimer's disease: beware of interactions with cholinesterase inhibitors. Prescrire Int. 2006;15:103-6.
- 40. Morganroth J, Graham S, Hartman R, Anand R. Electrocardiographic effects of rivastigmine. J Clin Pharmacol. 2002;42:558-68.
- 41. Leitch A, McGinness P, Wallbridge D. Calculate the QT interval in patients taking drugs for dementia. BMJ. 2007;335:557.
- 42. Malone DM, Lindesay J. Cholinesterase inhibitors and cardiovascular disease: a survey of old age psychiatrists' practice. Age Ageing. 2007;36:331-3.
- 43. Mehrabian S, Duron E, Labouree F, Rollot F, Bune A, Traykov L, et al. Relationship between orthostatic hypotension and cognitive impairment in the elderly. J Neurol Sci. 2010;299:45-8.
- 44. Allan LM, Ballard CG, Rowan EN, Kenny RA. Incidence and prediction of falls in dementia: a prospective study in older people. PLoS One. 2009;4:e5521.
Datas de Publicação
-
Publicação nesta coleção
28 Nov 2013 -
Data do Fascículo
Out 2013
Histórico
-
Recebido
08 Jul 2012 -
Aceito
14 Abr 2013