Resumos
As reações cutâneas graves adversas à droga são as que geralmente necessitam de internação hospitalar, por vezes em unidade de terapia intensiva ou de queimados, com observação minuciosa dos sinais vitais e da função de órgãos internos. O objetivo é descrever estas reações facilitando o seu reconhecimento e tratamento. Fazem parte deste grupo a Síndrome de Hipersensibilidade à Droga (SHD), a Pustulose Exantemática Generalizada Aguda (PEGA), a Necrose Cutânea induzida por Anticoagulante, as Vasculites de Pequenos Vasos (VPV), a Vasculite de Hipersensibilidade ao Propiltiouracil (VHP) e as Reações tipo Doença do Soro (RDS). A SHD tem-se tornado de elevada relevância clínica devido ao uso amplo dos anticonvulsivantes aromáticos e da dapsona, utilizada no tratamento de doenças como a acne e a hanseníase. A PEGA é determinada principalmente pelos derivados beta-lactâmicos e tem como principal diagnóstico diferencial a psoríase pustulosa generalizada. As VPV tegumentares podem refletir uma doença multissistêmica subjacente, com danos graves em órgãos nobres, como os rins, pulmões e sistema hematológico, com morbidade elevada e possível letalidade. Abordamos as características clínicas e o tratamento destas reações adversas à droga.
doença do soro; exantema; hepatite crônica induzida por droga; hipersensibilidade a drogas; preparações farmacêuticas; vasculite
Severe cutaneous adverse drug reactions generally require hospitalization, sometimes in intensive care or burns units, for observation of the vital signs and the visceral function. The objective was to describe these reactions in order to facilitate recognition and treatment. This group of drug reactions includes drug hypersensitivity syndrome (DHS), acute generalized exanthematous pustulosis (AGEP), anticoagulant-induced skin necrosis, small-vessel vasculitis (SVV), propylthiouracil hypersensitivity vasculitis and serum sickness disease. DHS has been most relevant due to universal prescription of aromatic anticonvulsant drugs and dapsone use in the treatment of some diseases such as acne and leprosy. AGEP is mostly induced by b-lactam related drugs and presents similar clinical characteristics as generalized pustular psoriasis, thus these must be differentiated. SVV can present an occult systemic illness, with impairment of relevant internal organs, such as kidneys, lungs and hematological system, with elevated morbidity and risk of death.
serum sickness; exanthema; hepatitis, chronic; drug hypersensitivity; pharmaceutical preparations; vasculitis
ARTIGO DE REVISÃO
Reações cutâneas graves adversas a drogas - Aspectos relevantes ao diagnóstico e ao tratamento - Parte II* * Trabalho realizado no Hospital do Servidor Público Estadual de São Paulo, Complexo Hospitalar Padre Bento de Guarulhos (SP) e Laboratório de Investigação Médica 53 (LIM-53) do Departamento de Dermatologia do Hospital das Clinicas da Faculdade de Medicina da Universidade de São Paulo (FMUSP).
Paulo Ricardo CriadoI; Roberta Fachini Jardim CriadoII; Cidia VasconcellosIII; Rodrigo de Oliveira RamosIV; Andréia Christina GonçalvesV
IDermatologista, mestre em clínica médica, médico assistente do Serviço de Dermatologia do Hospital do Servidor Público Estadual de São Paulo e médico comissionado no LIM-53 do Departamento de Dermatologia do Hospital das Clínicas da FMUSP
IIAlergologista, mestre em clínica médica, médica assistente e preceptora do Serviço de Alergia e Imunologia do Hospital do Servidor Público Estadual de São Paulo e alergologista voluntária da Faculdade de Medicina do ABC
IIIDermatologista, doutora em medicina, médica assistente do Serviço de Dermatologia do Hospital do Servidor Público Estadual de São Paulo e LIM-53 do Hospital das Clínicas da Faculdade de Medicina da USP
IVMédico residente em dermatologia do Serviço de Dermatologia do Hospital do Servidor Público do Estado de São Paulo
VDoutoranda do sexto ano de medicina da Universidade Estácio de Sá (RJ)
Endereço para correspondência Endereço para correspondência Paulo Ricardo Criado Rua Xingu 245/182 - Bairro Valparaíso 09060-050 Santo André SP Tel./fax: (11) 4426-8803 E-mail: prcriado@uol.com.br
RESUMO
As reações cutâneas graves adversas à droga são as que geralmente necessitam de internação hospitalar, por vezes em unidade de terapia intensiva ou de queimados, com observação minuciosa dos sinais vitais e da função de órgãos internos. O objetivo é descrever estas reações facilitando o seu reconhecimento e tratamento. Fazem parte deste grupo a Síndrome de Hipersensibilidade à Droga (SHD), a Pustulose Exantemática Generalizada Aguda (PEGA), a Necrose Cutânea induzida por Anticoagulante, as Vasculites de Pequenos Vasos (VPV), a Vasculite de Hipersensibilidade ao Propiltiouracil (VHP) e as Reações tipo Doença do Soro (RDS). A SHD tem-se tornado de elevada relevância clínica devido ao uso amplo dos anticonvulsivantes aromáticos e da dapsona, utilizada no tratamento de doenças como a acne e a hanseníase. A PEGA é determinada principalmente pelos derivados beta-lactâmicos e tem como principal diagnóstico diferencial a psoríase pustulosa generalizada. As VPV tegumentares podem refletir uma doença multissistêmica subjacente, com danos graves em órgãos nobres, como os rins, pulmões e sistema hematológico, com morbidade elevada e possível letalidade. Abordamos as características clínicas e o tratamento destas reações adversas à droga.
Palavras-chave: doença do soro; exantema; hepatite crônica induzida por droga; hipersensibilidade a drogas; preparações farmacêuticas/efeitos adversos; vasculite.
INTRODUÇÃO
Podemos definir as reações cutâneas graves adversas à droga (RCGAD) como as que geralmente necessitam de internação hospitalar, por vezes em unidade de terapia intensiva ou de queimados, com observação minuciosa dos sinais vitais e da função de órgãos internos. Neste artigo abordamos as seguintes reações: a síndrome de hipersensibilidade à droga, a pustulose exantemática generalizada aguda (PEGA), a necrose cutânea induzida por anticoagulante, as vasculites de pequenos vasos, a vasculite de hipersensibilidade ao propiltiouracil e as reações tipo doença do soro.
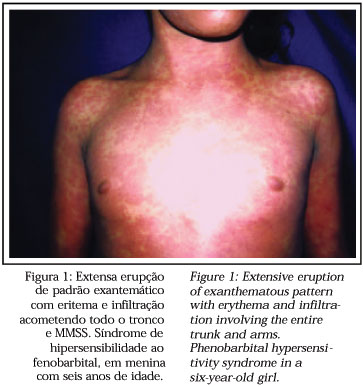
Uma constelação de manifestações sistêmicas foi descrita como síndrome de sensibilidade ao dilantin, em 1950.1,2 Essa síndrome foi renomeada como síndrome de hipersensibilidade a anticonvulsivante em 1988, após a observação de sua ocorrência com outros anticonvulsivantes.1,2 Esta síndrome ocorre aproximadamente em proporção que varia entre 1: 1000 a 1: 10.000 pacientes expostos a anticonvulsivantes, sobretudo nos afro-americanos.1,2
A descrição original da síndrome de hipersensibilidade a anticonvulsivante compreendia a ocorrência de febre, erupção cutânea, leucocitose e eosinofilia.1,2 O distúrbio hematológico mais proeminente é a atipia de linfócitos, que sugere transformação linfomatosa, determinando achados citológicos ou histológicos de células linfoma-símile. Atualmente há a tendência de separar-se em duas síndromes essas reações de hipersensibilidade que mimetizam um linfoma.2 A primeira seria a descrita acima, de instalação abrupta, para a qual a denominação mais apropriada seria DRESS, decorrente da expressão em inglês "Drug Rash with Eosinophilia and Systemic Symptons"; a segunda ocorreria de forma mais insidiosa, sendo a manifestação inicial o surgimento de nódulos únicos ou múltiplos, ou placas papulosas cutâneas generalizadas, ou ainda, eritrodermia esfoliativa semelhante à síndrome de Sézary, em média 1 a 11 meses após a terapia antiepiléptica haver sido introduzida. Esta forma insidiosa apresenta características histológicas cutâneas de pseudolinfoma e remite com a retirada da droga, porém aumenta a possibilidade de uma transformação linfomatosa ao longo da vida do paciente e deveria ser denominada "pseudolinfoma cutâneo induzido por droga ou lesões micose fungóide-símile", como descrito em 1991.2
DISCUSSÃO
1. Síndrome de Hipersensibilidade à Droga (Erupção à droga com eosinofilia e sintomas sistêmicos) - DRESS
Clinicamente, em sua forma completa, esta síndrome inclui erupção grave, febre, linfoadenopatia, hepatite, anormalidades hematológicas com eosinofilia e linfócitos atípicos, e pode envolver outros órgãos.1,2,3 Este envolvimento multivisceral é o que a diferencia de outras reações cutâneas à droga comuns.2 O reconhecimento desta entidade é de suma importância, uma vez que a taxa de mortalidade é de cerca de 10% e uma terapia específica pode ser necessária.2 Este tipo de reação é mais comumente observada com o uso de agentes antiepilépticos aromáticos (fenitoína, carbamazepina e fenobarbital) e sulfonamidas, porém foram relatados casos com alopurinol, sais de ouro, dapsona, sulfasalazina, talidomida, lamotrigine, bloqueadores dos canais de cálcio, ranitidina, mexiletine, sorbinil, dipirona e drogas utilizadas no tratamento da infecção pelo vírus da imunodeficiência humana adquirida (HIV) como o indinavir, nevirapina e zalcitabina.2-7 Com os anticonvulsivantes aromáticos estima-se sua ocorrência em 1 caso para cada 1.000 a 10.000 pessoas expostas à droga, sendo especialmente mais comum entre pacientes da raça negra.2,3 A reatividade cruzada entre as várias drogas anticonvulsivantes aromáticas é bem documentada, tornando difícil a escolha de uma terapia alternativa.2,3,4
Em 1996 Bocquet, Bagot & Roujeau,2 para afastar a ambigüidade da expressão Síndrome de hipersensibilidade, propuseram a adoção do acrônimo descritivo DRESS (Drug Rash with Eosinophilia and Systemic Symptoms).
A síndrome desenvolve-se dentro de dois meses após a introdução da droga, com maior freqüência entre duas a seis semanas após, ou de forma breve, caso constitua uma re-administração.2 A febre e a erupção cutânea são os primeiros sinais, principalmente quando relacionadas às drogas antiepilépticas (87% dos casos).2 A erupção é constituída por um exantema morbiliforme indistinguível dos exantemas de outras reações menos graves.1,2,3 A face, o tronco superior e as extremidades superiores são inicialmente acometidos, com posterior progressão para as extremidades inferiores.2 Pode ocorrer um quadro eritrodérmico.2 A erupção máculo-papular posteriormente torna-se infiltrada e com certa enduração, com acentuação folicular edematosa (Figura 1).2 O edema da face, com acentuação periorbitária constitui um alerta ao diagnóstico e pode ser muito intenso.2 Podem surgir vesículas e finas bolhas pelo edema da derme, porém não há necrose da epiderme como na necrólise epidémica tóxica (NET).2 Eventualmente instalam-se pequenas pústulas perifoliculares estéreis, bem como pústulas não foliculares, as quais se diferenciam da pustulose exantemática generalizada aguda por não predominarem sobre as principais pregas da pele.2 Muitas vezes podem surgir alvos atípicos.2 Com o tempo a erupção torna-se purpúrica, acentuadamente nos membros inferiores, e com a resolução ocorre descamação.2 Outra forma de apresentação é como um quadro de dermatite esfoliativa, o qual pode estar associado com acometimento mucoso, tal como queilite, erosões, faringe enantematosa e aumento das amídalas.2
O exame histopatológico da pele demonstra um infiltrado linfocitário denso e difuso ou superficial e perivascular (Figura 2).2,3 Eosinófilos ou edema na derme pode ou não estar presente.2,3 Em algumas ocasiões há um infiltrado em faixa de linfócitos atípicos com epidermotropismo simulando a micose fungóide.2,3,4
A linfoadenopatia é comum (cerca de 75% dos casos), freqüentemente generalizada e dolorosa, melhorando gradualmente com a retirada da droga.2,4 Os linfonodos podem revelar dois tipos de acometimento distintos: um padrão de hiperplasia linfóide benigna com manutenção da arquitetura normal do linfonodo, e outro padrão de aspecto pseudolinfomatoso.2
São observados várias anormalidades hematológicas, que são constituídas por anemia, leucocitose acentuada, eosinofilia (30% dos casos) e linfócitos atípicos similares à mononucleose.2,4 Embora estes achados orientem o diagnóstico em direção a DRESS, às vezes, pode ser difícil sua diferenciação com infecções virais, tais como a infecção pelo vírus de Epstein-Barr ou doenças hematológicas.2,3 A leucocitose pode ser elevada, acima até de 50.000 leucócitos/mm3, e a eosinofilia alcançar valores superiores a 20.000 células/mm3.2 A eosinofilia acentuada pode determinar envolvimento de órgãos internos com infiltrados pulmonares, choque e síndrome do desconforto respiratório com hipotensão, miocardite, pericardite, nefrite intersticial (11% dos casos) potencialmente fatal ou acometimento cerebral, da tireóide e miosite.1-4 Observamos uma paciente que desenvolveu pancreatite aguda e que evoluiu para êxito letal.3
O acometimento hepático constitui a manifestação visceral mais comum,1-4 sendo a hepatomegalia um achado no exame físico. A hepatite com elevação isolada das transaminases é comum (51% dos casos), porém a insuficiência hepática concorre como a principal causa de mortalidade, com taxas variando de 10% a 38% dos óbitos.1-4 A biópsia hepática demonstra granulomas ou infiltrado de eosinófilos, com a reação acompanhada por colestase e necrose de hepatócitos.2 Nos casos mais graves pode haver necrose maciça ou focal disseminada explicando a insuficiência hepática.2 O pronto reconhecimento da síndrome e a rápida suspensão da droga pode limitar o dano hepático que eventualmente ainda progride por várias semanas, mesmo com o afastamento da droga e demora meses para se resolver.1,2
O diagnóstico torna-se difícil uma vez que há quadros clínicos incompletos ou menos característicos, por exemplo, hepatite sem erupção cutânea ou infiltrado pulmonar com eosinofilia de forma isolada.2
O mecanismo fisiopatológico que determina esta síndrome não se encontra totalmente elucidado, parecendo envolver aspectos metabólicos das drogas, bem como eventos imunes desencadeados.3
Os anticonvulsivantes aromáticos são metabolizados por reações de oxidação que os transformam em metabólitos hidroxilados atóxicos.4 Metabólitos areno-óxidos, intermediários destas reações, podem ser os responsáveis por interações tóxicas com o sistema do citocromo P450 (CYP).4 Haveria uma alteração da estrutura deste citocromo com o desencadeamento de uma agressão auto-imune contra órgãos-alvo onde os citocromos são produzidos como o estômago, fígado, intestino e pulmões, nos pacientes predispostos à incapacidade de detoxificar os metabólitos tóxicos.4
As reações idiossincrásicas adversas a drogas no fígado ocorrem sob duas categorias: as que resultam de um metabolismo alterado da droga, com a produção excessiva de metabólitos tóxicos nos indivíduos susceptíveis e as que envolvem uma agressão direcionada ao hepatócito, mediada via imune, desencadeada pela droga (hepatite alérgica).8 As diferenças observadas entre os diferentes indivíduos na população em geral, quanto ao metabolismo das drogas devem-se a alterações na expressão das enzimas envolvidas no seu metabolismo.8
Estas diferenças podem ser decorrentes de polimorfismos genéticos (em geral, ausência de um gene; existência de um mutante; genes não funcionais ou parcialmente ativos; duplicação de genes, etc.) ou a expressão de um fenótipo diferente.8
Os polimorfismos genéticos podem ser encontrados nos genes do CYP (CYP2D6, CYP2C19, CYP 2A6, CYP2C9 e CYP2E1), genes da glutathione-S-transferase (GST-M1 e GST-T1) e no gene da N-acetiltransferase (NAT2).7 Desta forma a variabilidade geno-fenotípica nestas enzimas é responsável pelas diferenças na metabolização das drogas, geração de metabólitos intermediários reativos, constituindo uma causa relevante de reações adversas às drogas.8,9
Outra hipótese que envolve a etiopatogenia da SHD é a proposição que ela seja mediada por vírus, particularmente o herpesvírus humano tipo 6 (HHV 6), de forma semelhante à associação do vírus de Epstein-Barr e a ampicilina ou a hipersensibilidade à sulfa nos pacientes portadores do HIV.4 A SHD diferencia-se de outras reações adversas à droga em vários aspectos: número limitado de drogas envolvidas, início do quadro de forma relativamente tardia em relação à data de introdução do medicamento, semelhança clínica com muitas doenças infecciosas e prolongado período de resolução dos sinais e sintomas.1,10 Em 1998, Toyama e cols.11 e Suzuki e cols.12 detectaram uma possível ligação entre infecção viral e reação adversa à droga, especificamente entre o herpesvirus humano 6 (HHV 6) e a SHD. Estes autores sugeriram que a infecção pelo HHV 6 poderia estar envolvida no desenvolvimento da SHD em pacientes susceptíveis.13 A ativação dos linfócitos CD4+ induzida pela reação à droga parece resultar na reativação de uma infecção latente pelo HHV 6.10 A infecção pelo HHV 6 por sua vez modula a expressão de diversas citocinas inflamatórias que propiciam uma disfunção imune.10,13
Hashimoto e cols10 estudaram 20 pacientes com SHD utilizando o método de reação em cadeia da polimerase (PCR) em tempo real, de forma quantitativa para analisar amostras de soro e sangue dos doentes à procura do HHV 6, além de medidas dos títulos da IgG anti-HHV 6. Os autores encontraram um padrão de relação entre a doença clínica (SHD) e a infecção pelo HHV 610: (I) exposição à droga com um período de latência sensibilização) de 2 a 6 semanas, (II) primeiro pico de sintomas e sinais da SHD com febre, erupção cutânea, alterações hepáticas e (III) segundo pico de sintomas e sinais clínicos representando a forma típica de resolução lenta da SHD, que é simultâneo com a elevação dos títulos da IgG anti-HHV 6 na 3ª e 4ª semanas. Este segundo pico de sintomas e sinais é precedido pela detecção do DNA do HHV 6 pela técnica da PCR.
Desta forma o polimorfismo genético, a geração de metabólitos intermediários reativos e a reativação de infecções virais latentes (HHV 6) poderiam concorrer para a geração de mecanismos imunes na etiopatogenia da SHD.
Bocquet e cols.2 propuseram critérios para o diagnóstico da DRESS, a qual pode ser estabelecida se houver pelo menos três critérios presentes: 1) Erupção cutânea à droga; 2) Anormalidades hematológicas: Eosinofilia > 1.500/mm3 e/ou Presença de linfócitos atípicos; 3) Acometimento sistêmico: Adenopatias (> 2 cm de diâmetro) e/ou Hepatite (elevação das transaminases em pelo menos duas vezes os valores normais) e/ou Nefrite intersticial e/ou Pneumonite intersticial e/ou Cardite.
Carroll e cols.14 em 2001 realizaram uma revisão de casos pediátricos de síndrome de hipersensibilidade a droga. Entre os 105 doentes estudados, com faixa etária variando de 1 a 17 anos de vida, os autores encontraram as seguintes alterações sistêmicas: acometimento hepático (61% dos casos; coagulopatia, hepatite, insuficiência hepática, hepatomegalia e hipoalbuminemia), achados hematológicos (48% dos casos; anemia, incluindo anemia aplástica, eosinofilia, leucopenia, leucocitose, trombocitopenia), acometimento renal (15% dos casos; elevação da uréia e da creatinina, hematúria, nefrite e proteinúria), achados pulmonares (14% dos casos; atelectasias, consolidação e derrames, dispnéia, hipóxia, edema pulmonar e pneumonite) e outros órgãos (20% dos casos; pancreatite, náusea, vômitos, diarréia, hiper e hipotireoidismo, miocardite, esplenomegalia, deterioração mental, convulsões e síndrome da secreção inapropriada do hormônio antidiurético). Carroll e cols.14 observaram um caso de êxito letal entre estas crianças. A maioria dos casos foi desencadeada pelo uso de drogas antiepilépticas e em seguida as drogas mais implicadas consistiram na minociclina, derivados sulfamídicos e dapsona. Nos pacientes pediátricos é essencial a diferenciação desta reação adversa à droga com infecções bacterianas e virais.14
O tratamento proposto, após a exclusão das causas infecciosas, é fundamentado no uso dos corticosteróides sistêmicos (dose iguais ou maiores que 0,5 mg/kg/dia de prednisona via oral ou 60 mg de metilprednisolona via endovenosa a cada 6 horas) permitindo melhora acentuada dos sintomas e dos parâmetros laboratoriais.1-4 Pode haver recidiva da erupção cutânea e da hepatite à medida que os corticosteróides são diminuídos, por vezes necessitando de corticoterapia prolongada por vários meses (observação pessoal).2,3 Hipotireoidismo transitório pode ocorrer.2 Uma relação entre a reação aguda e desenvolvimento posterior de linfoma, mesmo após anos, ainda permanece em debate.2
A incidência desta síndrome nos parentes de primeiro grau é elevada e estes indivíduos devem ser orientados sobre a possibilidade de reações semelhantes, com a mesma droga ou droga correlata.2,4
2. Pustulose Exantemática Generalizada Aguda
A Pustulose Exantemática Generalizada Aguda (PEGA) é uma entidade clínica que surge nas áreas intertriginosas ou na face, como um eritema difuso (escarlatiniforme) de instalação aguda.15,16 Os pacientes referem uma sensação de prurido ou ardência local.15 Após este quadro o eritema dá lugar a centenas de pequenas pústulas não foliculares estéreis (menores que cinco milímetros de diâmetro) (Figura 3).15 Algumas vezes estas pústulas podem confluir e mimetizar o sinal de Nikolsky, ocasionando confusão diagnóstica com a necrólise epidérmica tóxica (NET).15 Pode ocorrer intenso edema da face, lesões purpúricas principalmente nas pernas e o aparecimento de lesões semelhantes ao Eritema Multiforme (EM) nas pernas.15,16,17 O envolvimento mucoso pode ocorrer em cerca de 20% dos pacientes, porém é usualmente leve e autolimitado, ocorrendo em apenas uma localização.15 Os sintomas cutâneos são quase sempre acompanhados de febre acima dos 38°C.15,16,17 Com freqüência há leucocitose no hemograma podendo ocorrer também eosinofilia em um terço dos pacientes.15,16,17
Geralmente esta erupção regride em prazo que varia entre 4 a 10 dias da retirada da droga e nos casos típicos deixa descamação lamelar ou puntiforme.15,17 O prognóstico desta afecção piora quando há hipertermia, infecção das lesões e nos indivíduos idosos, os quais devem ser internados.15
As drogas descritas que podem causar PEGA mais freqüentemente são16 os b-lactâmicos (penicilinas, cefalosporinas), macrolídeos (azitromicina, eritromicina), as ciclinas (doxiciclinas), sulfonamidas (trimetropin, sulfasalazina), cloranfenicol, isoniazida, estreptomicina, vancomicina, quinolonas (ciprofloxacina, norfloxacina), itraconazol, terbinafina, alopurinol, carbamazepina, fenitoína, diltiazem, nifedipina, cromo picolinato, diclofenaco, enalapril, dissulfiram, furosemida, hidroxicloroquina, paracetamol, mercúrio, talidomida, inibidores da protease7 e bamifilina.17
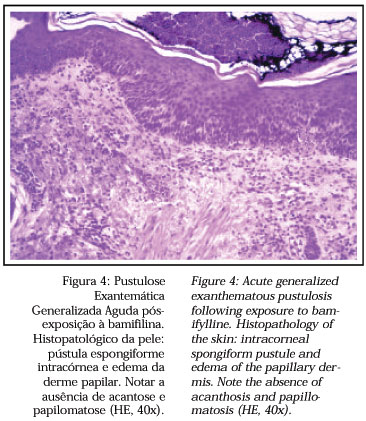
Sidoroff e cols.15 propuseram algumas características que podem auxiliar a diferenciação entre a psoríase pustulosa e a PEGA. Nesta última, a história de psoríase é rara, as lesões predominam nas pregas cutâneas, a duração da febre e das pústulas é curta, geralmente obtém-se uma história de exposição recente à droga, artrite é rara e na histopatologia podem ser observadas pústulas espongiformes subcórneas e/ou intra-epidérmicas, edema da derme papilar, vasculite, exocitose de eosinófilos e necrose focal de ceratinócitos (Figura 4). Por outro lado na psoríase pustulosa a história de psoríase é comum, o acometimento é mais generalizado, a duração da febre e das pústulas é mais longa, a história de exposição a droga é menos freqüente, artrite ocorre em cerca de 30% dos pacientes e o exame histopatológico revela pústulas subcórneas e/ou intra-epidérmicas, papilomatose e acantose da epiderme.
O teste de contato de leitura tardia pode ser um instrumento útil na identificação do agente etiológico da PEGA, quando a re-administração sistêmica é potencialmente perigosa.16,17 Cerca de 50% dos casos de PEGA apresentam testes de contato positivos para a droga suspeita, geralmente reproduzindo a lesão tanto de forma clínica como histológica.15,16
Recentemente Britschgi e cols.18 demonstraram a expressão elevada de interleucina (IL)-8 nestes pacientes. Sabe-se que a IL-8 é uma quimiocina com atividade potente no recrutamento de neutrófilos, sendo produzida pelos ceratinócitos e células mononucleares do infiltrado inflamatório cutâneo.18 Estes autores concluíram que a PEGA parece ser a expressão de uma reação, na qual uma célula ligada à droga inicia uma resposta imune droga-específica CD4 e CD8 positivas, a qual resulta em uma expressão elevada da IL-8.18
3. Doença do Soro
Em 1905, Von Piquet e Shick descreveram a doença do soro em crianças tratadas com soro de cavalo contendo antitoxina diftérica.1 Mais recentemente a doença do soro tem sido observada em pacientes tratados com globulinas antitimócitos de cavalo ou vacinas de coelho anticélulas diplóides humanas.1 Constitui uma reação de hipersensibilidade do tipo III, mediada por imunocomplexos depositados nas paredes dos vasos, ativação do complemento e recrutamento de granulócitos.1 Apresenta manifestações cutâneas particulares: tipicamente, ocorre um eritema na porção lateral dos dedos de mãos e pés, que precede uma erupção mais disseminada (ocorre em 90% dos casos), a qual freqüentemente é morbiliforme (2/3 dos pacientes) e por vezes urticariforme.1,19 A presença de urticária, vasculite leucocitoclástica e eritema multiforme são raramente observados.19 Em metade dos casos há envolvimento visceral.1 São achados clínicos comuns: febre, erupção cutânea, sintomas constitucionais, artrite e artralgias.1,19
A doença inicia cerca de 8 a 14 dias após a exposição inicial à proteína estranha.1 As drogas relacionadas com este tipo de manifestação são os soros heterólogos e vacinas.1,19 A doença do soro-símile pode ser causada também pelas penicilinas, cefalosporinas, minociclina, propanolol, estreptoquinase e antiinflamatórios não- hormonais.1,19 Não existem dados sobre a prevalência desta doença no nosso país, porém não são raros na literatura médica relatos de casos desta afecção.
As frações C3 e C4 do complemento encontram-se acentuadamente diminuídas na doença do soro enquanto em geral são normais na doença do soro-símile.1
A retirada da droga aliada ao uso dos corticosteróides sistêmicos constitui o tratamento da doença, além de anti-histamínicos para alívio sintomático do prurido quando presente.1 A observação cuidadosa da evolução do acometimento sistêmico do paciente é imperiosa.1,19
4. Vasculites Induzidas por Drogas
Vários medicamentos podem induzir uma resposta do tipo vasculite cutânea, a qual é definida histopatologicamente pela presença de inflamação e necrose da parede dos vasos sangüíneos da pele e clinicamente se manifesta como púrpura palpável ou erupção purpúrica máculo-papulosa.1,20 Esta afecção também pode ocorrer sob a forma de bolhas hemorrágicas, urticária, ulcerações, nódulos, doença de Raynaud e necrose digital.1 O mesmo processo de vasculite pode acometer órgãos internos como os rins, fígado, trato gastrintestinal ou o sistema nervoso central e qualquer área do tegumento, incluindo as membranas mucosas e as palmas e plantas.1,21,22
A doença desenvolve-se cerca de 7 a 21 dias após o início da droga, contudo pode haver um intervalo de tempo maior, sendo que qualquer medicação instituída nos dois meses precedentes ao quadro pode ser considerada suspeita.1 Dada a ausência de testes confirmatórios para esta entidade devemos valorizar a anamnese e a correlação com exposição medicamentosa, que em geral se dá entre uma a três semanas antes do início do quadro cutâneo, porém eventualmente a exposição pode ocorrer em períodos tão amplos quanto dois dias a nove anos.22 A retirada da droga determina rápida resolução do quadro e os corticosteróides sistêmicos podem beneficiar a alguns pacientes.1 Geralmente o processo resolve-se sem seqüelas.21
As características clínicas, epidemiológicas e patológicas das vasculites induzidas por drogas são pouco relatadas na literatura médica, uma vez que não há um consenso na definição desta afecção, com várias revisões utilizando critérios distintos para inclusão dos casos.22 Vasculites atribuídas a exposição a medicamentos são raras, mas aparentemente concorrem para cerca de 10% a 20% das vasculites dérmicas.22 É difícil quantificar a freqüência com que a vasculite induzida por droga é estritamente cutânea.22 A experiência clínica sugere que a maioria dos casos esteja confinada a pele e tenha curso autolimitado, porém poderá estar associada com graus variados de sintomas sistêmicos incluindo artralgia, mal-estar e febre.22 O acometimento visceral é bem descrito e patologicamente heterogêneo.22 Glomerulonefrite e doença renal intersticial, variados graus de dano hepatocelular e formação de granulomas no fígado têm sido descritos, além de acometimento cardíaco, pulmonar e do sistema nervoso central.22 Além disso, há casos raros de vasculite induzida por droga com acometimento renal e hepático na ausência de doença cutânea.23,24
As drogas mais referidas na literatura sob a forma de relatos de caso ou séries de pacientes estudados, como causadoras de vasculite são: propiltiouracil, hidralazina, fator estimulador de colônias de granulócitos (G-CSF), cefaclor, minociclina, alopurinol, D-penicilamina, fenitoína, isotretinoína e methotrexate.25 Muitas das vasculites induzidas por drogas não são relatadas na literatura médica, de forma que outras drogas podem ser importantes causadoras deste tipo de reação. Em menor freqüência outras drogas são relatadas como agentes causais das vasculites:25 antibióticos diversos, etretinato, didanosina, zidovudina, acebutolol, atenolol, sotalol, propanolol, clorotiazida, furosemida, diltiazem, nifedipina, metildopa, captopril, enalapril, lisinopril, losartan, procainamida, quinidina, medicações antitireoideanas, analgésicos e antipiréticos, levamisole, tamoxifen, arabinosideo C, interferon, interleucina-2, sulfasalazina, etanercept, ouro, carbamazepina, antidepressivos, zafirlukast, cromolin, cimetidina, ranitidina, L-triptofano, radiocontrastes, estrptoquinase, heparina, cumarínicos, clorpromazina, metformin, pimagedine e difenidramina.
Há três drogas causadoras de vasculite associada ao anticorpo anticitoplasma de neutrófilos (ANCA): hidralazina, propiltiouracil e minociclina.25
Cerca de 20% dos pacientes que utilizam propiltiouracil desenvolvem ANCA, fato este relacionad a um maior risco de glomerulonefrite.25 Uma forma particularmente relevante entre as vasculites induzidas por droga é a Vasculite de Hipersensibilidade ao Propiltiouracil (PTU). Há casos com outros compostos antitireoideanos, como methimazole, thiamazole/methylthiouracil e carbimazole, que a semelhança com o PTU contêm um grupo thioamida, ocorrendo reações alérgicas cruzadas.24 Apesar de incomum, atualmente observa-se um maior número de relatos de casos desta entidade, sugerindo casos previamente não relatados ou que anteriormente permaneceram inseridos dentro de outras entidades nosológicas, uma vez que o PTU é uma droga classicamente consagrada no tratamento do hipertireoidismo.25
O quadro tem início após o início do uso do PTU, sendo o período de tempo de uso da droga extremamente variável, de 1 semana a 13 anos, surgindo sob uma tétrade clássica de sintomas que incluem febre, dor de garganta, artralgias e erupção cutânea, podendo conter ainda mialgias, fadiga, perda de peso, conjuntivite, rinite e hemoptise.24,26
Evolui como uma vasculite sistêmica, podendo ser uma síndrome lúpus-símile, granulomatose de Wegener-símile ou poliarterite nodosa-símile com envolvimento de múltiplos órgãos como rins, articulações, pulmões e outros associados a lesões cutâneas.24,26
As lesões cutâneas geralmente constituem-se de placas ou nódulos purpúricos acrais arranjados em um padrão livedóide, com predileção pelas extremidades (Figura 5), pela face, mamas e caracteristicamente lobos e hélices das orelhas, o que simula a reação hansênica tipo Fenômeno de Lúcio.26 Sobre estas lesões surgem bolhas hemorrágicas que progridem para necrose central da pele, podendo ser tão extensa que simule a apresentação clínica de Púrpura Fulminante observada nos estados infecciosos sépticos com coagulação intravascular disseminada (CIVD).27
Laboratorialmente podemos observar anemia, leucopenia, plaquetopenia no hemograma; elevação da VHS, uréia, creatinina, transaminases, bilirrubinas, hipoalbuminemia, alteração no tempo de coagulação, no tempo de protrombina, tromboplastina parcial ativada e anormalidades imunológicas como ANCA positivo. Fator Reumatóide e hipergamaglobulinemia podem ser encontrados. Também podem estar presente a positividade do anti-SSA, anti-DNA dupla hélice, da anticardiolipina, do anticorpos antimúsculo liso, antimitocôndria, anticélulas parietais e antiadrenal, além de hipocomplementenemia, crioglobulinemia e aumento da proteína C reativa.24-28 O estudo histopatológico demonstra uma vasculite leucocitoclástica dos vasos superficiais e profundos da derme, sendo incomum o achado de imunocomplexos depositados na parede vascular, de forma que alguns autores as denominam Vasculites ANCA-positivas pauciimunes.24-28 A maioria dos pacientes recupera-se completamente com a retirada do PTU, porém alguns desenvolvem danos renais ou em outros órgãos internos, ou pele (Figura 6) necessitando de altas doses de prednisona por vários meses.25
Os achados dermatológicos presentes nos pacientes com vasculites induzidas por droga associadas a ANCA incluem placas e nódulos purpúricos acrais, os quais surgem mais comumente nas extremidades, face, mamas e orelhas.26 Além disso, os pacientes relatam os mesmos sintomas e sinais das outras vaculites de pequenos vasos associadas a ANCA (granulomatose de Wegener, síndrome de Churg-Strauss), incluindo glomerulonefrite, hemorragia pulmonar e gangrena digital.26 Além da retirada da droga ofensora, geralmente faz-se necessário o uso de corticosteróides em dose altas, ou em pulsos, plasmaferese e imunossupressores, por vários meses.24,26 A taxa de mortalidade é de cerca de 10%.24
5. Necrose Cutânea Induzida por Anticoagulante
É um efeito adverso raro e grave do tratamento com Warfarin ocorrendo como necrose cutânea secundária à trombose oclusiva nos vasos da pele e tecido celular subcutâneo.1 Manifesta-se geralmente após 3 a 5 dias do uso da droga, como placas eritematosas dolorosas que evoluem para necrose, com bolhas hemorrágicas ou cicatrizes necróticas nas regiões ricas em tela subcutânea, tais como nádegas, mamas e quadril.1 O risco desta doença aumenta nos pacientes do sexo feminino, nas obesas e em uso de doses altas da medicação.1 O tecido necrótico requer desbridamento e enxertia.1 Este tipo de reação também tem sido descrita com o uso da heparina.1
CONCLUSÕES
Em situações que envolvam pacientes com reação aguda adversa à droga devem ser observados alguns princípios gerais:1,29,30,31
1) Se possível identificar o mecanismo fisiopatológico envolvido na reação;
2) identificar o mais rápido possível a droga indutora da reação e decidir sobre sempre pela sua retirada; em algumas circunstâncias a escolha é difícil por não haver droga alternativa e seu uso é essencial à manutenção da vida;
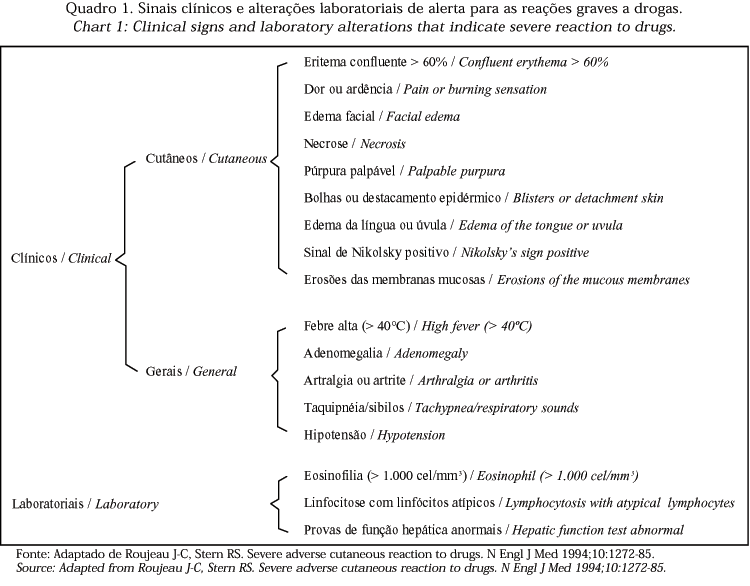
3) recomenda-se a observação cuidadosa e intensiva da ocorrência de sinais de alerta do surgimento de uma reação potencialmente grave adversa à droga, como os sugeridos no quadro 1, especialmente em relação ao acometimento das mucosas, oral, ocular, genital e progressão de qualquer erupção cutânea presente;
4) torna-se imperioso o permanente afastamento da droga responsável e dos compostos quimicamente a ela relacionados, bem como a mesma orientação aos parentes de primeiro grau os quais podem apresentar o mesmo tipo de reação.
NOTAS
Durante a fase de revisão deste artigo foi publicado um estudo executado na Clínica Mayo (Estados Unidos da América), envolvendo o uso do infliximabe (antagonista da ação do fator de necrose tumoral alfa, TNF-a) em 500 pacientes portadores de doença de Crohn.32 Trinta pacientes (6%) desenvolveram reações adversas graves que foram relacionadas ao infliximabe. Síndrome Doença do Soro-símile ocorreu em 19 pacientes, sendo atribuída ao infliximabe em 14 deles (2,8%).32 A capacidade dos antagonistas do TNF-a em causar significativas reações adversas pode estar relacionada a sua interferência com a atividade do TNF-a ou é conseqüência direta destes agentes terapêuticos, pela presença em sua estrutura de imunoglobulina ou pela proteína de fusão, as quais podem ser reconhecidas pelo sistema imune como proteínas estranhas ao organismo, tornando-as alvo da resposta imune.33 Os novos modificadores da resposta biológica, como o infliximabe, constituem um novo promissor arsenal terapêutico na medicina e na dermatologia, contudo faz-se necessária uma farmacovigilância apurada, especialmente por constituírem um novo grupo medicamentoso a cada dia empregado em novas indicações clínicas. 
Recebido em 09.05.2003.
Aprovado pelo Conselho Consultivo e aceito para publicação em 17.12.2003.
- 1. Roujeau J-C, Stern RS. Severe adverse cutaneous reaction to drugs. N Engl J Med. 1994;10:1272-85.
- 2. Bocquet H, Bagot M, Roujeau JC. Drug-induced pseudolymphoma and drug hypersensitivity syndrome (Drug Rash with Eosinophilia and Systemic Symptoms: DRESS). Sem Cutan Med Surgery. 1996;15:250-7.
- 3. Criado PR, Lucena SK, Crivellaro APGS, Criado RFJ, Tebcherani A, Nogueira AT et al Síndrome de hipersensibilidade a anticonvulsivantes: relato de dois casos. Rev Bras Clin Terap. 2002;28:59-63.
- 4. Kennebeck GA. Anticonvulsant Hypersensitivity Syndrome. J Am Board Fam Pract. 2000;13:364-70.
- 5. Jonas D, Chhiap V, Resor S, Appel G, Grossman ME. Phenytoin-like hypersensitivity associated with lamotrigine. J Am Acad Dermatol. 1997;36:1016-8.
- 6. Gupta AK, Kopstein JB, Shear NH. Hypersensitivity reaction to terbinafine. J Am Acad Dermatol. 1997;36:1018-9.
- 7. Ward HA, Russo GG, Shrum J. Cutaneous manifestations of antiretroviral therapy. J Am Acad Dermatol. 2002;46:284-93.
- 8. Castell JV. Allergic hepatitis: a drug-mediated organ-specific immune reaction. Clin Exp Allergy. 1998;28:13-9.
- 9. Shapiro LE, Shear NH. Mecanisms of drug reaction the metabolic track. Sem Cutan Med Surg. 1996;15 :217-27.
- 10. Hashimoto K, Yasukawa M, Tohyama M. Human herpesvirus 6 and drug allergy, Curr Opin Allergy Clin Immunol. 2003;3:255-60.
- 11. Tohyama M, Yahata Y, Yasukawa M et al Severe hypersensitivity syndrome due to sulfalazine associated with reactivation of human herpesvirus 6. Arch Dermatol. 1998; 134: 1113-7.
- 12. Suzuki Y, Inagi R, Aono T, Yamanishi K, Shiohara T. Human herpesvirus 6 infection as a risk factor for the development of severe drug induced hypersensitivity syndrome. Arch Dermatol. 1998; 134: 1108-12.
- 13. Criado PR, Criado RFJ, Vasconcellos C, Pegas JRP, Cera PC. Drug-induced hypersensitivity syndrome due to anticonvulsants in a two-year-old boy. J Dermatol. In press 2004.
- 14. Carrol MC, Yueng-Yue KA, Esterly NB, Drolet BA. Drug-induced hypersensitivity syndrome in pediatric patients. Pediatrics. 2001;108:485-92.
- 15. Sidoroff A, Halevy S, Bavinck JNB, Vailant L, Roujeau JC. Acute generalized exanthematous pustulosis (AGEP)- a clinical reaction pattern. J Cutan Pathol. 2001;28:113-19.
- 16. Young PC, Turiansky GW, Bonner MW, Benson PM. Acute generalized exanthematous pustulosis induced by chromium picolinate. J Am Acad Dermatol. 1999;41:820-3.
- 17. Galvao C, Criado RFJ, Criado PR, Valente NY, de Mello JF, Fernandes MF. Acute generalized exanthematous pustulosis induced by ingestion of bamifylline. J Eur Acad Dermatol Venereol. 2002;16:634-7.
- 18. Bristschgi M, Steiner UC, Schmid S, Depta JP, Senti G, Bircher A et al T-cell involvement in drug-induced acute generalized exanthematous pustulosis. J Clin Invest. 2001;107:1433-41.
- 19. Bigby M, Stern RS, Arndt KA. Allergic Cutaneous Reactions to Drugs. Primare Care. 1989;16:713-27.
- 20. Crowson AN, Magro CM. Recents advances in the pathology of cutaneous drug eruptions. Dermatol Clin. 1999;17:537-60.
- 21. Lotti T, Ghersetich I, Comocchi C, Jorizzo JL. Cutaneous small-vessel vasculitis. J Am Acad Dermatol. 1998;39:667-87.
- 22. Calabrese LH, Duna GF. Drug-induced vasculitis. Curr Opin Rheumatol. 1996;8:34-40.
- 23. Leung ACT, McLay A, Dobbie JW, Jones JM. Phenylbutazone-induced systemic vasculitis with crescentic glomerulonephritis. Arch Intern Med. 1985;145:685-7.
- 24. Rosemberg JL, Edlow D, Sneider R. Liver disease and vasculitis in a patient taking cromolyn. Arch Intern Med. 1978;138:989-91.
- 25. ten Holder AM, Joy MS, Falk RJ. Cutaneous and systemic manifestations of drug-induced vasculitis. Ann Pharmacother. 2002;36:130-47.
- 26. Florentino DF. Cutaneous vasculitis. J Am Acad Dermatol. 2003;48:311-40.
- 27. Chastain MA, Russo GG, Boh EE, Chastain JB, Falabella A, Millikan LE. Propylthiouracil hypersensitivity: report of two patients with vasculitis and review of the literature. J Am Acad Dermatol. 1999;41:757-64.
- 28. Park KEJ, Chipps DR, Benson EM. Necrotizing vasculitis secondary to propylthiouracil presenting as purpura fulminans. Rheumatology (Oxford) 1999;38:790-2.
- 29. Gruchalla R. Advances in allergic diseases: An update for the new millennium. Understanding drug allergies. J Allergy Clin Immunol. 2000;105:s637-44.
- 30. Ghislain P-D, Roujeau J-C. Treatment of severe drug reaction: Stevens-Johnson syndrome, Toxic Epidermal Necrolysis and Hypersensitivity syndrome. Dermatology Online Journal [serial the internete] 2002;8:5. Avaliable from: http://dermatology.cdlib.org/DOJvol8num1/reviews/drugxn/ghislain.html
- 31. Criado RFJ, Criado PR, Vasconcellos C. Reações cutâneas graves adversas a drogas: definições, sinais de alerta e opções terapęuticas. Rev bras alerg imunopatol. 2003; 26:110-128.
- 32. Colombel JF, Loftus EV Jr, Tremaine WJ, Egan LJ, Harmsen WS, Schleck CD et al The safety profile of infliximab in patients with Cronh´s disease: the Mayo clinic experience in 500 patients. Gastroenterology. 2004; 126:19-31.
- 33. Weber RW. Adverse reactions to biological modifiers. Curr Opin Allergy Clin Immunol. 2004; 4: 277-283.
Datas de Publicação
-
Publicação nesta coleção
29 Maio 2006 -
Data do Fascículo
Out 2004
Histórico
-
Recebido
09 Maio 2003 -
Aceito
17 Dez 2003