Resumos
Feo-hifomicose causada por Veronaea bothryosa é muito rara. Os autores relatam dois casos, que acreditam ser o primeiro e o segundo no continente americano, mas quarto e quinto da literatura mundial, até o momento. Trata-se de dois pacientes, um transplantado renal e outro imunossuprimido não transplantado. Ambos apresentavam lesões no dorso do pé após trauma. O primeiro respondeu moderadamente ao tratamento com itraconazol, e o segundo respondeu muito bem à excisão cirúrgica.
Cirurgia; Dermatomicoses; Fungos mitospóricos; Imunossupressão; Infecções oportunistas; Itraconazol; Masculino; Micoses; Transplante de rim
Phaeohyphomycosis caused by Veronaea bothryosa is very rare. We report two cases. To our knowledge, these are the first and second cases to be reported on the American continent, and fourth and fifth cases in the world literature. We report one case in a kidney transplant recipient, and another case in an immunosuppressed non-transplant patient. Both patients presented with a lesion on the dorsal aspect of the foot, following trauma. One patient responded moderately well to treatment with itraconazole. The other responded well to a surgical excision.
Surgery; Dermatomycoses; Mitosporic fungi; Immunosuppression; Opportunistic infections; Itraconazole; Male; Mycoses; Kidney transplantation
CASO CLÍNICO
Feo-hifomicose causada por Veronaea bothryosa: relato de dois casos* * Trabalho realizado no Serviço de Dermatologia UFRGS - Complexo Hospitalar da Santa Casa de Porto Alegre (RS).
Roberto Rheingantz da Cunha FilhoI; Joel SchwartzII; Mariane RehnIII; Gerson VettoratoIV; Maria Aparecida de ResendeV
IMestrando em Saúde e Comportamento UCPel (RS), Médico Dermatologista (SC), Ex-residente do Serviço de Dermatologia/UFRGS do Complexo Hospitalar da Santa Casa de Porto Alegre (RS)
IIProfessor Adjunto, Faculdade de Medicina, Serviço de Dermatologia/UFRGS, Complexo Hospitalar da Santa Casa de Porto Alegre (RS)
IIIMédica Residente, Serviço de Dermatologia/UFRGS do Complexo da Santa Casa de Porto Alegre (RS)
IVMédico Micologista, Serviço de Dermatologia/UFRGS do Complexo Hospitalar da Santa Casa de Porto Alegre (RS)
VDoutora em Microbiologia USP(SP), Professora do Departamento de Microbiologia, Instituto de Ciências Biológicas, Universidade Federal de Minas Gerais (MG)
Endereço para correspondência Endereço para correspondência Roberto Rheingantz da Cunha Filho Rua Joinville, 255/402 Bairro Vila Nova Blumenau SC 89035-200 Tel/Fax: (47) 340-2694 E-mail: dermatorheingantz@hotmail.com
RESUMO
Feo-hifomicose causada por Veronaea bothryosa é muito rara. Os autores relatam dois casos, que acreditam ser o primeiro e o segundo no continente americano, mas quarto e quinto da literatura mundial, até o momento. Trata-se de dois pacientes, um transplantado renal e outro imunossuprimido não transplantado. Ambos apresentavam lesões no dorso do pé após trauma. O primeiro respondeu moderadamente ao tratamento com itraconazol, e o segundo respondeu muito bem à excisão cirúrgica.
Palavras-chave: Cirurgia; Dermatomicoses; Fungos mitospóricos; Imunossupressão; Infecções oportunistas; Itraconazol; Masculino; Micoses; Transplante de rim.
INTRODUÇÃO
A feo-hifomicose é doença causada por fungos demáceos caracterizada por hifas e células fúngicas pigmentadas no tecido infectado. Esses fungos vivem como saprófitas no solo, vegetação e água.1,2 A grande importância clínica desse grupo deve-se à crescente incidência e à gravidade da infecção, que pode levar ao óbito. A imunossupressão de diversas causas teria forte influência na fisiopatologia do problema. A dermatologia tem papel fundamental, visto que um dos sítios mais afetados é a pele.
São relatados dois casos de feo-hifomicose causada por Veronaea bothryosa, ambos imunossuprimidos em diferentes condições, o primeiro em transplante renal utilizando drogas imunossupressoras, e o segundo, com doença pulmonar obstrutiva crônica, sob corticoterapia não controlada.
RELATO DOS CASOS
Caso 1Paciente branco, do sexo masculino, 44 anos, procedente de Arroio do Sal, cidade litorânea do Rio Grande do Sul, transplantado renal há cinco anos, o qual vinha sendo tratado com drogas imunossupressoras (ciclosporina, azatioprina e prednisona). O paciente relatou trauma no pé esquerdo com fragmento de madeira, três anos antes da consulta, embora o desenvolvimento da lesão só tenha ocorrido há três meses. Referia também a tentativa de remoção da lesão, pensando tratar-se de verruga.
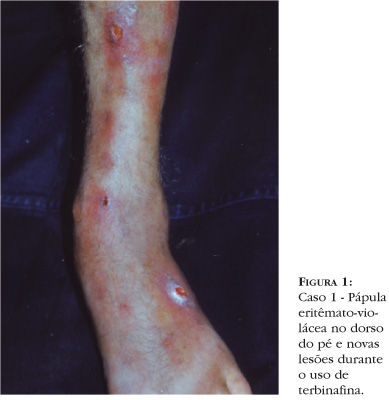
O exame dermatológico revelou lesão dolorosa ao toque, de coloração eritêmato-violácea, aspecto tumoral com cavidade central e exsudação discreta (Figura 1). O exame anatomopatológico evidenciou dermatite crônica com estruturas pigmentadas pela hematoxina-eosina e a coloração Grocott-Gomori-methenamine demonstrou tratar-se de elementos fúngicos (Figura 2). O exame direto (KOH) demonstrou hifas demáceas (Figura 3). O teste da urease foi positivo. Na cultura em ágar Sabouraud dextrose houve o rápido crescimento de colônia elevada, de cinza a negra, aveludada, característica de fungo filamentoso demáceo (Figura 4). A microscopia foi específica de Veronaea bothryosa (Figura 5).
Foi iniciada terapia com terbinafina, 250mg/dia por 28 dias. Não houve resposta nesse período, e surgiram novas lesões em região pré-tibial homolateral, sugerindo disseminação ascendente via linfática (Figura 1). Nova terapêutica foi introduzida com itraconazol 200mg/dia, havendo, então, redução significativa da dor, do tamanho das lesões e da exsudação nos seguimentos de 25 e 40 dias. Entretanto, novas coletas de material das lesões resultaram em exames micológicos diretos e culturais positivos. A nova conduta foi redução de doses das drogas imunossupressoras, conforme sugestão do centro de transplantes do hospital, permanecendo itraconazol nas mesmas doses por cerca de 10 meses. Apesar de haver redução das lesões com essa nova conduta, não houve clinicamente sua remissão completa, sendo a atividade da doença confirmada pelos exames micológicos positivos. O paciente faleceu ao final desse período por complicações de acidente vascular cerebral hemorrágico. A sorologia para HIV I e II era negativa. A glicemia de jejum, o hematócrito, a hemoglobina e os leucócitos eram normais.
Caso 2
Paciente branco, 64 anos, procedente de região serrana do Estado do Rio Grande do Sul, apresentou-se com lesão assintomática no dorso do pé direito, resultante de trauma por palha de milho. Há dois anos o paciente utilizava 40mg de prednisona diariamente com objetivo de alívio da doença brônquica obstrutiva crônica (DBPOC), sem acompanhamento clínico. O exame físico revelou fácies cushingóide e edema de membros inferiores. Ao exame dermatológico havia uma pequena pápula eritêmato-violácea (Figura 6).
O exame direto da lesão (KOH) mostrou hifas demáceas. Houve o rápido crescimento de colônia cinza-escura, com superfície aveludada no meio de cultura, também característico de fungo filamentoso demáceo (Figura 4). A microscopia foi característica de Veronaea bothryosa (Figura 5).
O exame anatomopatológico revelou dermatite com focos de espongiose e estruturas fúngicas demáceas. Uma larga excisão foi realizada, não havendo recorrência até o momento (13 meses de seguimento). O paciente foi encaminhado para o setor de Pneumologia para o manejo adequado de sua doença pulmonar. A sorologia para HIV I e II era negativa, e a glicemia de jejum, o hematócrito, a hemoglobina e a contagem de leucócitos eram normais. A radiografia de tórax mostrou significativa DBPOC.
DISCUSSÃO
Os agentes responsáveis pelas feo-hifomicoses incluem um grande número de gêneros e espécies diferentes. De acordo com a literatura, Exophiala e Alternaria são possivelmente as espécies oportunistas mais relatadas.1-4 A infecção por Veronaea bothryosa é extremamente rara, havendo apenas três relatos na literatura mundial e curiosamente em países distantes: China, Líbia e França. O primeiro caso de feo-hifomicose causada por esse fungo foi relatado por Nishimura, na China, mas não há dados disponíveis sobre o paciente e apresentação da doença. 5 O segundo caso refere-se a uma mulher da Líbia, que apresentava lesões cutâneas e úlceras orais (carta de Ayadi, Lancet 1995). O último caso descrito envolveu um paciente transplantado hepático na França, em 1999.6 Recentemente, pesquisadores poloneses encontraram esse fungo na água e em neve em árvores coníferas. 7
Este é o primeiro relato no continente americano e contempla dois pacientes, portanto, quarto e quinto casos descritos na literatura mundial de feo-hifomicose causada por Veronaea bothryosa. Um transplantado renal e um imunocomprometido não transplantado.
A real prevalência das feo-hifomicoses é desconhecida, mas aparentemente é mais freqüente em pacientes imunossuprimidos: pacientes submetidos à corticoterapia,8cushing iatrogênico e diabetes mellitus,9 transplantados tratados com drogas imunossupressoras,6 pacientes com doença grave (tuberculose em paciente idoso),3 com pênfigo e diabete induzida por corticóide,10 em quimioterapia devido a doenças malignas do sistema linfo-hematopoiético,11 recém-nascidos prematuros12 e naqueles em corticoterapia intralesional (intra-articular) no sítio da lesão.4 Entretanto, existem casos em pessoas clinicamente hígidas e sem uso de medicações.13
O diagnóstico de feo-hifomicose fundamenta-se no exame micológico, visto que a apresentação clínica pode ser variável, e o exame anatomopatológico pode ser inespecífico. Apesar disso, a histopatologia pode auxiliar identificando alterações inflamatórias e elementos fúngicos demáceos, indicando micose profunda causada por fungo produtor de pigmento. As formas arredondadas podem ser vistas tanto na cromoblastomicose como na feo-hifomicose causada por oportunistas. Por isso, o exame micológico direto e a microscopia da cultura tornam-se essenciais para o diagnóstico do agente etiológico, especialmente nas lesões verrucosas. Na feo-hifomicose, o exame micológico direto permite visualizar hifas demáceas, o que não é possível na cromoblastomicose, que só identifica corpos redondos.1,2
A microscopia da cultura foi bem característica nos dois casos, o que permitiu diagnóstico definitivo de infecção por Veronaea bothryosa. Trata-se de um fungo demáceo com conidióforos eretos, raramente ramificados e de paredes lisas. Os conídeos apresentam-se cilíndricos, variando entre 5-12 por 3-4 micra, com ápices arredondados e quase sempre com um septo (Figura 5). Esse conjunto de achados morfológicos é distinto da espécie.1,2
A história de trauma nem sempre está presente nos casos de feo-hifomicose. Há questionamento se os fungos estariam latentes no hospedeiro e somente haveria o desenvolvimento de lesões quando houvesse redução da imunidade. O curso da doença é freqüentemente lento em indivíduos imunocompetentes. Entretanto, não raramente, ocorrem disseminação para órgãos internos e recorrências em imunocomprometidos.
Atualmente não existe um tratamento padrão para esse tipo de infecção, sendo um grande desafio terapêutico. A melhor opção é o tratamento empírico, observando-se os relatos prévios. Portanto, os tratamentos utilizados ainda necessitam de estudos quanto à eficácia. Os autores lembram que a terbinafina foi ineficiente em seu primeiro caso, havendo resposta moderada ao itraconazol 200mg/dia (houve redução clínica, mas sem remissão total das lesões e a permanência de micológicos positivos). A terbinafina tem sido utilizada,14 mas a droga mais empregada ainda é itraconazol, nas doses de 200 e 400mg/dia.4,13,15 Há descrição de anfotericina seguida por itraconazol.11 A excisão é método aceito, com ou sem associação de drogas antifúngicas.4,8,15
Devem ser estimulados estudos para obtenção de dados epidemiológicos mais confiáveis e também terapêutica mais eficiente, apesar das dificuldades decorrentes do fato de se tratar de doença rara. Os médicos devem estar atentos aos primeiros sinais desse tipo de infecção, uma vez que a população transplantada e imunossuprimida tem aumentado significativamente. O pronto diagnóstico e tratamento poderão reduzir a morbidade, aumentando as probabilidades de cura e o melhor controle da doença. q
Recebido em 08.05.2003.
Aprovado pelo Conselho Consultivo e aceito para publicação em 01.11.2004
- 1. Hoog GS, Guarro J, Figueras MJ, editores. Atlas of clinical fungi. 2nd ed. Spain: CBS; 1995.
- 2. Lacaz CS, Porto E, Hiens-Vaccari EM, Melo NT. Fungos, actinimicetos e algas de interesse médico. São Paulo: Sarvier; 1998.
- 3. Kim HU, Kang SH, Matsumoto TM. Subcutaneous Phaeohyphomycosis caused by Exophiala jeanselmei in a patient with advanced tuberculosis. Br J Dermatol. 1998;138 :351-3.
- 4. Woollons A, Darley CR, Pandian S, Arnstein P, Blackee J, Paul J. Phaeohyphomycosis caused by Exophiala dermatidis following intra-articular steroid injection. Br J Dermatol. 1996;135:475-7.
- 5. Nishimura K, Miyaji M, Taguchi H, Wang DL, Li RY, Meng ZH. An ecological study on pathogenic dematiaceous fungi in China. Proceedings of the 4nd International Symposium of Research Center of Pathogenic Fungi. Tokyo; 1989. p.17-20.
- 6. Foulet F, Duvoux C, de Bičvre C, Hézode C, Bretagne. Subcutaneous Phaeohyphomycosis caused by Veronaea bothryosa in a liver transplant recipient successfully treated with itraconazole. Clin Infect Dis. 1999;29:689-90.
- 7. Czeczuga B, Orlowska M. Hyphomycetes in the ice of water reservoirs. Rocz Akad Med Bialymst. 1999;44:64-75.
- 8. Faulk CT, Lesher JL. Phaeohyphomycosis and Mycobacterium fortuitum abscesses in a patient receiving corticosteroids for sarcoidosis. J Am Acad Dermatol. 1995;33: 309-11.
- 9. Hsu MML, Lee JYY. Cutaneous and subcutaneous phaeohyphomycosis caused by Exserohilum rostratum. J Am Acad Dermatol. 1993:28:340-4.
- 10. Romano C, Fimiani M, Pellegrino M, Valenti L, Casini L, Miracco C, et al. Cutaneous Phaeohyphomycosis due to Alternaria Tenuissima. Mycoses. 1996;39:211-5.
- 11. O'Quinn POR, Hoffmann JL, Boyd AS. Colletrichum species as emerging opportunistic fungal pathogens: a report of 3 cases of Phaeohyphomycosis and review. J Am Acad Dermatol. 2001;45:56-61.
- 12. Bryan MG, Elston DM, Hivnor C, Honl BA. Phaeohyphomycosis in premature infant. Cutis. 2000;65:137-40.
- 13. Hirsh AH, Schiff TA. Subcutaneous phaeohyphomycosis caused by an unusual pathogen: Phoma species. J Am Acad Dermatol. 1996;34: 679-80.
- 14. Perez A. Terbinafine: broad new spectrum of indications in several subcutaneous and systemic and parasitic diseases. Mycoses. 1999;42:111-34.
- 15. Restrepo A. Treatment of tropical mycosis. J Am Acad Dermatol. 1994;31:91S-102S.
Datas de Publicação
-
Publicação nesta coleção
25 Nov 2005 -
Data do Fascículo
Fev 2005
Histórico
-
Recebido
08 Maio 2003 -
Aceito
01 Nov 2004