Resumos
Poliarterite nodosa cutânea é vasculite que acomete vasos de médio calibre na derme profunda e panículo adiposo. É caracterizada por nódulos dolorosos que podem ulcerar, antecedidos, acompanhados ou seguidos de livedo reticular, sendo seu diagnóstico clínico e histopatológico. Descreve-se caso de paciente com evolução arrastada da enfermidade.
História; Poliarterite nodosa; Vasculite
Cutaneous polyarteritis nodosa is the vasculitis affecting medium-sized vessels in the deep dermis and panniculus. It is characterized by tender nodules which may ulcerate, preceded, accompanied or followed by livedo reticularis. Its diagnosis is confirmed by clinical and histopathological findings. A case of a patient presenting a chronic form of the illness is described.
History; Polyarteritis nodosa; Vasculitis
CASO CLÍNICO
Poliarterite nodosa cutânea relato de caso* * Trabalho realizado no Hospital Universitário de Brasília - Brasília (DF), Brasil. Conflito de interesse declarado: Nenhum
Izelda Maria Carvalho CostaI; Lucas Souza-Carmo NogueiraII
IDoutora em Dermatologia, Orientadora do curso de Pós Graduação em Ciências da Saúde Universidade de Brasília (UnB) e Professora Doutora da Universidade Católica de Brasília - Brasília (DF), Brasil
IIEspecialista em Dermatologista. Médico do Hospital Universitário de Brasília - Universidade de Brasília (UnB) - Brasília (DF), Brasil
Endereço para correspondência Endereço para correspondência: Izelda Maria Carvalho Costa Hospital Universitário de Brasília - Brasília SHIS QI 17, CONJ 8, CS 2 Tel.: (61) 3364-1702 E-mail: izelda@brturbo.com
RESUMO
Poliarterite nodosa cutânea é vasculite que acomete vasos de médio calibre na derme profunda e panículo adiposo. É caracterizada por nódulos dolorosos que podem ulcerar, antecedidos, acompanhados ou seguidos de livedo reticular, sendo seu diagnóstico clínico e histopatológico. Descreve-se caso de paciente com evolução arrastada da enfermidade.
Palavras-chave: História; Poliarterite nodosa; Vasculite/terapia
INTRODUÇÃO
A poliarterite nodosa cutânea é doença rara e de evolução arrastada, sem o mesmo prognóstico ominoso da forma sistêmica da vasculite.
Atualmente, é classificada como uma forma de paniculite septal com vasculite, acometendo artérias e arteríolas, às vezes associada com queixas sistêmicas, embora o envolvimento generalizado pela vasculite seja raro. É hipótese diagnóstica que deve ser lembrada em doentes com nódulos inflamatórios e livedo reticular, apesar de sua raridade.
Sua etiologia ainda é desconhecida, havendo relatos esporádicos de associação com infecções bacterianas ou virais, e seu tratamento representa grande dificuldade para clínicos, reumatologistas e dermatologistas em geral.
RELATO DE CASO
Paciente do sexo feminino, de 55 anos, referia há cinco anos início de fenômeno de Raynaud, livedo reticular, astenia e artralgia nos membros inferiores. Há quatro anos, refere surgimento de nódulos eritematosos e dolorosos nos membros inferiores. Procurou auxílio médico, realizando dosagens de p-Anca e FAN, que foram negativos. A biópsia dos nódulos mostrava vasculite com necrose de vasos, sugestiva de poliarterite. Não possuía critérios suficientes do Colégio Americano de Reumatologia para se firmar o diagnóstico de poliarterite nodosa sistêmica. Sorologias para hepatites negativas. Hemograma, sumário de urina e bioquímica sangüínea normais. Restante do exame físico normal.
Desde então, foi tratada com: prednisona, colchicina, cloroquina, talidomida, ciclofosfamida oral, azatioprina e cloroquina, metotrexato e cloroquina e prednisona, e sulfassalazina, a critério do serviço de reumatologia, sem que houvesse remissão das lesões, com as quais persistia intensamente incomodada.
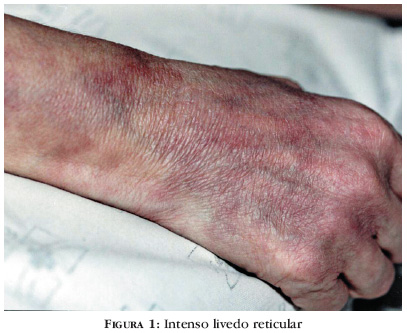
Há um ano, evoluiu com ulceração das lesões nodulares nas MMII, com dor local, sendo submetida a nova biópsia, que demonstrou paniculite septal neutrofílica. Concomitantemente, apresentou neuropatia sensitiva distal e simétrica (Figuras 1 e 2). O diagnóstico para o referido caso foi de poliarterite nodosa, essencialmente cutânea.
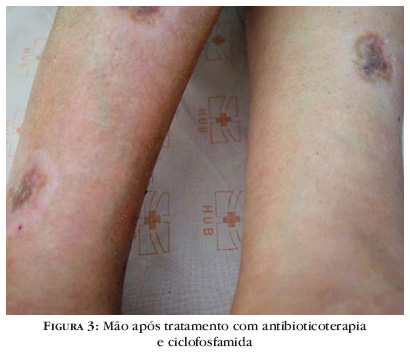
Dessa forma, iniciou terapia com ciclofosfamida endovenosa e antibioticoterapia prolongada com ciprofloxacina e clindamicina, havendo cura das ulcerações. Desde então, evolui sem surgimento de novas lesões (Figuras 3 e 4).
DISCUSSÃO
A poliarterite nodosa (PAN), primeira forma de vasculite descrita, é exemplo clássico de vasculite de vasos de médio calibre, que poupa arteríolas, vênulas e capilares, e não se associa com glomerulonefrite.1
As alterações fisiopatológicas limitam-se ao leito arterial, e cortes histológicos revelam destruição dos vasos, com necrose fibrinóide, e infiltração de neutrófilos e polimorfonucleares. As lesões são segmentares e ocorrem de preferência em locais de bifurcação de vasos.1
Geralmente, a doença sistêmica inicia-se com fadiga, astenia, febre, mialgias e artralgias, às quais se seguem acometimentos de órgãos específicos, dos quais os preferidos são pele, nervos periféricos, trato digestivo e rins (vasos de médio calibre).
Anemia, trombocitose, elevação de VHS e hematúria sem glomerulonefrite são alguns achados comuns. Para o diagnóstico de PAN sistêmica, o paciente deve ter ao menos três dos seguintes critérios do Colégio Americano de Reumatologia, simultaneamente: perda ponderal superior a 4kg, livedo, dor testicular, mialgias, mononeuropatia, pressão diastólica superior a 90mmhg, elevação de uréia ou creatinina, hepatite B, arteriografia anormal ou alterações histológicas compatíveis.1-3
A poliarterite nodosa cutânea parece ser uma forma da PAN limitada à pele. Clinicamente, as lesões da forma cutânea podem apresentar-se como nódulos eritematosos, os quais podem ulcerar, e livedo reticular, principalmente nos membros inferiores. Usualmente, até 50% dos pacientes apresentam sintomas variados, sendo febre baixa, artralgias, mialgias, fadiga e astenia os mais comuns. A ausência de lesões sistêmicas é a regra, e o curso da doença é prolongado. Tal descrição se assemelha muito ao quadro clínico apresentado pela paciente.2-4
Em doentes com a forma ulcerada da poliarterite nodosa cutânea, é mais comum curso ainda mais arrastado e com envolvimento neurológico. Até 59% dos doentes com ulcerações também apresentam nodulações concomitantemente. Esse fato repetiu-se na paciente em questão.2
Contrastando com a doença sistêmica, na poliarterite cutânea não há evidências de anormalidades imunológicas detectáveis pelo FAN, ANCA, fator reumatóide, crioglobulinas e decréscimo dos níveis de complemento. Contudo, a solicitação desses exames se faz necessária para exclusão de outras formas de vasculite ou enfermidades reumatológicas de maior gravidade.3
Ao exame histopatológico, a doença cutânea revela vasculite de artérias médias e arteríolas. Os vasos afetados têm parede espessada e com infiltração neutrofílica. Caracteristicamente, a túnica íntima arterial demonstra um anel eosinofílico de necrose fibrinóide, dando aparência semelhante a um alvo.
Não há trombos intraluminais na maioria dos casos de poliarterite nodosa cutânea, embora o estreitamento de vasos seja comum. As lesões também costumam ser segmentares, mas, ao contrário da doença sistêmica, não apresentam a mesma predileção por bifurcações.3,5,6
A imunofluorescência direta na poliarterite nodosa cutânea demonstra depósitos de IgM e complemento nos vasos afetados.6,7
O tratamento das diferentes formas de poliarterite ainda representa uma dificuldade para o clínico. As formas sistêmicas da doença podem evoluir bem quando tratadas com corticóides e ciclofosfamida, drogas que exigem monitorização freqüente dos pacientes. Já a forma cutânea tem curso flutuante, o qual dificulta a avaliação das diferentes terapias. Nas formas leves, pode-se tentar o uso de baixas dose de prednisona (20mg/dia) em associação com antiinflamatórios. Em pacientes com doença arrastada, um curso prolongado de antibióticos pode ser útil. Já em pacientes com doença grave ou extremamente incomodados com a patologia, os mais diversos imunossupressores já foram utilizados, com respostas controversas. A avaliação da enfermidade também é dificultada por seu próprio curso, sendo que muitos casos descritos ainda apresentam sintomas após 20 anos de evolução.1-3,7
O seguimento dos pacientes com poliarterite nodosa cutânea é importante, uma vez que já foi descrita em alguns casos a evolução para a forma sistêmica da doença.
Conclui-se que a poliarterite nodosa cutânea é um processo de vasculite distinto e localizado, envolvendo vasos de médio e pequeno calibre na derme profunda e panículo adiposo. Ulceração pode indicar um processo mais intenso, muitas vezes associado com neuropatia. Ao contrário da forma sistêmica, não há evidências que sustentem uma correlação com os vírus das hepatites.5 Elevação moderada da velocidade de hemossedimentação e anemia discreta são os poucos achados laboratoriais compatíveis, já que os testes imunológicos estão negativos. O diagnóstico é clínico e histopatológico, sendo a evolução flutuante, e a resposta aos tratamentos variável e difícil.4,8-12
Recebido em 26.06.2003.
Aprovado pelo Conselho Consultivo e aceito para publicação em 13.07.2006.
- 1. Klippel JH. Polyarteritis Nodosa. In: Klippel JH. Primer on the rheumatic diseases. Atlanta: Arthritis Foundation; 2001. p.151-60.
- 2. Requena L. Panniculitis. Mostly septal panniculitis. J Am Acad Dermatol. 2001;45 (Pt 1):163-86.
- 3. Daoud MS, Hotton K, Gibson LE. Cutaneous periarteritis nodosa: a clinicopathological study of 79 cases. Br J Dermatol. 1997;136:706-13.
- 4. Ter Poorten MC. Panniculitis. Dermatol Clin. 2002;20:421-33.
- 5. Malcic I, Carin R. Polyarteritis nodosa cutaneous or systemic form? Possible role of bacterial superantigens in the onset of systemic disease. Reumatizam. 1996;43:16-24.
- 6. Requena L. Panniculitis. Mostly lobular panniculitis. J Am Acad Dermatol. 2001;45(Pt 2):325-64.
- 7. Dias Perez JL, Shroeter AL, Winkelmann RK. Cutaneous periarteritis nodosa. immunofluorscence studies. Arch Dermatol. 1980;116:56-8.
- 8. Dohmen K. Manifestations of cutaneous polyarteritis nodosa during interferon therapy for hepatitis C associated with primary biliary cirrosis. J Gastroenterol. 2000;35:789-93.
- 9. Nunez Giralda A, Espejo Ortega M, Ibanez Rubio M, Torrelo Fernandez A, Gonzalez Medierod I, Lopez Roblediello J. Childhood cutaneous polyarteritis nodosa. An Esp Pediatr. 2001:54:506-9.
- 10. Ancos Aracil C, Rebollar JLM. Microscopic polyarteritis. An Med Interna. 1996;12:456-60.
- 11. Radu AS, Bueno C, Bonfá ES, Cossermelli W. Antineutrophil cytoplasmic antibodies in systemic vasculitis. Rev Hosp Clin Fac Med São Paulo. 1993;48: 264-71.
- 12. Ancos Aracil C. Microscopic Polyarteritis. An Med Interna. 1996;12:453-5.
Datas de Publicação
-
Publicação nesta coleção
22 Dez 2006 -
Data do Fascículo
Out 2006
Histórico
-
Aceito
13 Jul 2006 -
Recebido
26 Jun 2003