Resumos
FUNDAMENTOS: O tumor glômico subungueal é neoplasia benigna de células glômicas. É mais freqüentemente observado como lesão solitária na falange distal dos quirodáctilos, representando de um a 4,5% das neoplasias das mãos. OBJETIVO: Avaliar os aspectos epidemiológicos e clínicos, os exames complementares, bem como prognóstico e tratamento com base em exames histopatológicos e métodos de imagem. MÉTODO: Foram estudados 20 casos de tumor glômico subungueal ocorridos no período de 1991 a 2003, nos ambulatórios de Dermatologia do Hospital das Clínicas e do Hospital do Servidor Público Municipal de São Paulo. RESULTADOS: Os achados epidemiológicos deste estudo não diferiram significativamente do levantamento bibliográfico pesquisado. Confirmaram-se, na casuística analisada, preferência pelos quirodáctilos e maior acometimento em pacientes do sexo feminino. Histologicamente, os dados obtidos foram similares aos existentes na literatura. CONCLUSÕES: Os métodos de imagem não foram utilizados de maneira sistemática como auxiliares diagnósticos do tumor glômico, embora sejam de grande importância na confirmação e delimitação do tumor, especialmente a ressonância magnética de alta definição. As recidivas, consideradas raras, ocorreram em 15% dos casos, enfatizando a necessidade de acompanhamento pós-cirúrgico prolongado.
Diagnóstico por imagem; Tumor glômico; Tumor glômico; Tumor glômico; Unhas
BACKGROUND: The subungual glomus tumor is a benign neoplasm of glomus cells, most frequently observed as a unique lesion on distal phalanx of fingers, and represents from 1 to 4.5% of hand neoplasms. OBJECTIVE: To evaluate the epidemiological and clinical aspects and diagnostic exams, such as histopathology and imaging methods. METHOD: Twenty cases of glomus tumor seen at the Dermatology Outpatient´s Clinics of Hospital das Clínicas and Hospital do Servidor Público Municipal of São Paulo, from 1991 to 2003, were studied. RESULTS: The epidemiological findings of this study did not significantly differ from the bibliographic search carried out. The preference for fingers and greater prevalence in women were confirmed in the patients observed. The histological data were similar to those in the literature. CONCLUSIONS: The imaging methods were not used in a systematic manner in diagnosis of glomus tumor, but they are very helpful to confirm and circumscribe the tumor, especially high definition magnetic resonance imaging. Although rare, relapses occurred in 15% of cases; thus there is no need for a prolonged surgical follow-up.
Diagnostic imaging; Glomus tumor; Glomus tumor; Glomus tumor; Nails
INVESTIGAÇÃO CLÍNICA, EPIDEMIOLÓGICA, LABORATORIAL E TERAPÊUTICA
Tumor glômico subungueal: estudo epidemiológico e retrospectivo, no período de 1991 a 2003* * Trabalho realizado no Departamento de Dermatologia do Hospital das Clínicas de São Paulo Faculdade de Medicina da Universidade de São Paulo (FMUSP) e Clínica Dermatológica do Hospital do Servidor Público Municipal de São Paulo São Paulo (SP), Brasil. Conflito de interesse: Nenhum / Conflict of interest: None
Subungual glomus tumor: epidemiological and retrospective study, from 1991 to 2003
Adriana Amorim VantiI; Luiz Carlos CucéII; Nilton Di ChiacchioIII
IMédica voluntária, clínica de Dermatologia, Hospital do Servidor Público Municipal de São Paulo São Paulo (SP), Brasil
IIProfessor titular de Dermatologia, Faculdade de Medicina da Universidade de Santo Amaro São Paulo (SP), Brasil
IIIMestre e doutor em Dermatologia pela Universidade de São Paulo. Professor-assistente da Faculdade de Medicina da Universidade de Santo Amaro. Médico assistente da Clínica Dermatológica do Hospital do Servidor Público Municipal de São Paulo São Paulo (SP), Brasil
Endereço para correspondência Endereço para correspondência Adriana Amorim Vanti Rua Dr. Fausto Ferraz, 114 013333 030 - São Paulo - SP Tel./Fax: (11) 3262-5211 E-mail: vanti.adrianaamorim@br2001.com.br
RESUMO
FUNDAMENTOS: O tumor glômico subungueal é neoplasia benigna de células glômicas. É mais freqüentemente observado como lesão solitária na falange distal dos quirodáctilos, representando de um a 4,5% das neoplasias das mãos.
OBJETIVO: Avaliar os aspectos epidemiológicos e clínicos, os exames complementares, bem como prognóstico e tratamento com base em exames histopatológicos e métodos de imagem.
MÉTODO: Foram estudados 20 casos de tumor glômico subungueal ocorridos no período de 1991 a 2003, nos ambulatórios de Dermatologia do Hospital das Clínicas e do Hospital do Servidor Público Municipal de São Paulo.
RESULTADOS: Os achados epidemiológicos deste estudo não diferiram significativamente do levantamento bibliográfico pesquisado. Confirmaram-se, na casuística analisada, preferência pelos quirodáctilos e maior acometimento em pacientes do sexo feminino. Histologicamente, os dados obtidos foram similares aos existentes na literatura.
CONCLUSÕES: Os métodos de imagem não foram utilizados de maneira sistemática como auxiliares diagnósticos do tumor glômico, embora sejam de grande importância na confirmação e delimitação do tumor, especialmente a ressonância magnética de alta definição. As recidivas, consideradas raras, ocorreram em 15% dos casos, enfatizando a necessidade de acompanhamento pós-cirúrgico prolongado.
Palavras-chave: Diagnóstico por imagem; Tumor glômico; Tumor glômico/diagnóstico; Tumor glômico/epidemiologia; Unhas
ABSTRACT
BACKGROUND: The subungual glomus tumor is a benign neoplasm of glomus cells, most frequently observed as a unique lesion on distal phalanx of fingers, and represents from 1 to 4.5% of hand neoplasms.
OBJECTIVE: To evaluate the epidemiological and clinical aspects and diagnostic exams, such as histopathology and imaging methods.
METHOD: Twenty cases of glomus tumor seen at the Dermatology Outpatient´s Clinics of Hospital das Clínicas and Hospital do Servidor Público Municipal of São Paulo, from 1991 to 2003, were studied.
RESULTS: The epidemiological findings of this study did not significantly differ from the bibliographic search carried out. The preference for fingers and greater prevalence in women were confirmed in the patients observed. The histological data were similar to those in the literature.
CONCLUSIONS: The imaging methods were not used in a systematic manner in diagnosis of glomus tumor, but they are very helpful to confirm and circumscribe the tumor, especially high definition magnetic resonance imaging. Although rare, relapses occurred in 15% of cases; thus there is no need for a prolonged surgical follow-up.
Keywords: Diagnostic imaging; Glomus tumor; Glomus tumor/ diagnosis; Glomus tumor/epidemiology; Nails
INTRODUÇÃO
O tumor glômico subungueal é neoplasia benigna de células glômicas, de ocorrência incomum, mais freqüentemente observado como lesão solitária na falange distal dos dedos, representando de um a 4,5% das neoplasias das mãos.1
Foi inicialmente descrito por Wood em 1812 como nódulo subcutâneo pequeno, de consistência firme, conhecido por apresentar hipersensibilidade à mudança de temperatura e dor intensa intermitente. Em 1920, Barre e Masson apud Wegener2 descreveram as características clínicas desse tumor e reafirmaram a importância da exérese cirúrgica como única forma de tratamento.
Aproximadamente 80% das lesões estão localizadas em extremidades, sendo também encontradas em outras regiões, tais como pés, períneo, rim, estômago.3,4
O tumor glômico subungueal é mais freqüente nas terceira e quinta décadas de vida, sendo as mulheres mais acometidas do que os homens. É raro na infância.5
A dor lancinante é o sintoma característico, podendo ou não ser desencadeada por trauma ou mesmo por alterações de temperatura. As deformidades ungueais são raras.6
Histologicamente esses tumores apresentam estrutura neuromioarterial,4 separados por estroma conjuntivo que contém ninhos de células glômicas especializadas, provavelmente derivadas de pericitos, que são células pericapilares isoladas, distribuídas ao longo dos capilares.7-9
Com relação à microscopia óptica, o tumor glômico é encontrado com maior freqüência na derme e hipoderme, em geral bem-circunscrito, podendo estar envolto por cápsula fibrosa, muitas vezes incompleta, provavelmente formada por reação secundária do tecido adjacente.10,11
O diagnóstico clínico é feito pela história de dor paroxística nas falanges distais. Nos casos de suspeita de tumor glômico subungueal, os testes de Love, Hildreth e de sensibilidade ao frio são utilizados para confirmação diagnóstica.12,13
O teste de Love (1944) realizado antes da cirurgia permite identificar a localização exata da lesão. Consiste em aplicar pressão localizada com a ponta de um instrumento reto, na área da dor no dedo. Para resultado positivo, o paciente deve experimentar dor acentuada e retirar a mão.3,13-15
O teste de Hildreth baseia-se no alívio da dor após insuflação de torniquete aplicado proximalmente ao braço, sendo sua positividade altamente indicativa da presença de tumor glômico.14
Para Carroll e Berman,16 a chave comum ao diagnóstico é a presença da tríade sintomática: dor, alteração da sensibilidade tátil e sensibilidade ao frio. Na radiografia simples, o tumor não é visualizado, porém a presença de erosão óssea, apesar de rara, pode sugerir o diagnóstico.
A arteriografia, termografia, ultra-sonografia e tomografia computadorizada pouco contribuem para o diagnóstico, sendo a ressonância magnética de alta resolução o melhor método, por permitir a delimitação completa da lesão.17
Os principais diagnósticos diferenciais (Quadro 1) são os neuromas, hemangiopericitomas, leiomiomas e espiroadenoma écrino.18
O tratamento é a excisão cirúrgica do tumor glômico, sendo fundamental a retirada completa da lesão, o que previne a recorrência.14,19,20
MÉTODOS
Este é um estudo retrospectivo realizado no Departamento de Dermatologia do Hospital das Clínicas de São Paulo FMUSP e Hospital do Servidor Público Municipal de São Paulo.
Das 92.342 biópsias realizadas em ambos os departamentos de dermatologia entre 1991 e 2003, foram detectados 20 (0,02%) casos de tumor glômico confirmados através de histopatologia.
Procedeu-se à análise dos prontuários, avaliando- se os aspectos epidemiológicos e clínicos, e os exames complementares.
A partir da observação e análise da preparação histológica corada pela hematoxilina-eosina, procedeu- se à descrição histológica com avaliação do padrão arquitetural, da presença ou não de cápsula e de delimitação lesional. Utilizou-se, para a padronização do tipo arquitetural, a classificação seguida por Heys et al.7 e Taaffe et al.,21 através do predomínio de células glômicas (celular), de vasos sangüíneos (vascular) ou do equilíbrio desses elementos (misto).
RESULTADOS
Aspectos epidemiológicos
A idade foi analisada por faixas etárias, com intervalos de cinco anos No geral, os doentes concentraramse entre 37 e 61 anos de idade, sendo a média 48 anos.
Dos 20 pacientes estudados, 15 (75%) pertenciam ao sexo feminino, e cinco (25%) ao masculino.
Quanto aos grupos étnicos, observou-se que dos 20 pacientes, 16 (80%) eram caucasóides, quatro (20%) negróides, e nenhum de etnia mongolóide.
Apenas em seis dos 20 casos havia registro de ocupação dos pacientes, encontrando-se preponderância de indivíduos em atividades domésticas (quatro), seguidos de aposentado (1) e escriturário (1).
Aspectos clínicos
Em todos os 20 prontuários analisados havia menção a dor.
A tríade "dor paroxística, sensibilidade local e hipersensibilidade à alteração de temperatura" esteve presente em 15 dos 20 pacientes.
Menção a dor à mudança de temperatura ocorreu em 12 casos (60%).
Quanto à localização do tumor glômico subungueal, houve predominância dos quirodáctilos, no total de 15 casos (75%), seguidos pelo hálux com cinco casos (25%) (Figuras 1 e 2).
O lado mais freqüentemente acometido foi o direito (65%), com 13 casos, tendo o lado esquerdo (35%) apresentado sete casos
Em relação ao intervalo de tempo entre o relato dos sintomas pelos doentes e o diagnóstico, variou de seis meses a 15 anos, sendo 3,9 anos a média de duração dos sintomas.
Os tumores glômicos nos quirodáctilos, situados sob a lâmina ungueal ou adjacentes, apresentaram-se, na maior parte dos casos, como mácula violácea e nódulo. Alterações na lâmina ungueal, como descolamento, abaulamento e deformidade ungueal, foram assinaladas em cinco pacientes.
Em cinco casos foi relatada ausência de lesão ungueal visível; os pacientes apresentaram apenas dor localizada.
As dimensões das lesões foram documentadas em apenas dois casos, sendo três e 8mm.
Tratamento e evolução
Embora todos os tumores glômicos tenham sido retirados cirurgicamente, as informações sobre essa abordagem terapêutica e o seguimento dos pacientes foram escassas.
Em apenas sete casos houve menção ao tipo de incisão cirúrgica, que variou de acordo com o local do tumor. Nas lesões subungueais, a lâmina ungueal foi removida total ou parcialmente. Quando a lesão se dispunha contígua à superfície óssea, realizou-se a curetagem dessa área, de forma a remover eventuais restos tumorais. A existência ou não de cápsula não foi citada.
Em cinco casos foi realizada cirurgia micrográfica de Mohs, no Hospital do Servidor Público Municipal de São Paulo.
O seguimento pós-operatório variou de sete dias a seis anos.
Em quatro casos houve queixa de dor local meses após a cirurgia. Entre esses, três pacientes foram submetidos a nova intervenção cirúrgica devido à recidiva do tumor.
Exames complementares
a) Métodos de imagem (exame radiográfico, tomografia computadorizada e ressonância magnética)
Só em três casos houve realização de exame radiológico simples, sendo dois em lesão localizada no pododáctilo e um no quirodátilo. Em apenas um caso foi observada alteração da anatomia radiológica normal, consistindo em área lítica focal.
Em um prontuário foi descrita a utilização de tomografia computadorizada com lesão evidente.
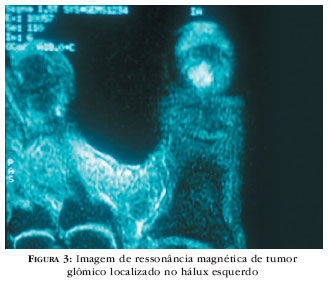
Foi realizada, em quatro casos, ressonância magnética, que mostrou lesão evidente, não deixando dúvidas quanto ao diagnóstico (Figura 3).
Nenhum dos prontuários fez qualquer menção à realização de outros métodos de imagem, como angiografia ou ultra-sonografia.
b) Exame histopatológico
Em 13 dos casos estudados obteve-se preparação histológica corada pela hematoxilina-eosina.
Nos casos analisados, as células glômicas foram de fácil identificação, mostrando as características estruturais descritas habitualmente. Os vasos sangüíneos variaram em número e diâmetro em cada amostra. O estroma variou entre escasso e abundante. Não foram observados mastócitos, fibras nervosas e figuras de mitose.
A cápsula estava ausente em nove tumores, foi visualizada de modo incompleto em três e nitidamente em apenas um paciente.
A delimitação tumoral foi prejudicada em 10 lâminas, pela fragmentação cirúrgica ou pelo processamento histológico. Nos restantes três casos, o tumor esteve bem-delimitado em dois e foi considerado maldelimitado em um caso.
Em relação ao padrão arquitetural, houve predomínio dos padrões celular com sete amostras e misto (celular-vascular) com cinco amostras, e o padrão vascular mostrou-se em apenas um caso (Figuras 4, 5 e 6).
DISCUSSÃO
O tumor glômico subungueal é doença incomum na prática dermatológica, sendo considerado tumor vascular benigno raro.1,3,21-23 Os dados obtidos neste estudo confirmam essa premissa.
Demonstrou-se neste trabalho que o sexo feminino foi mais acometido, afirmando os dados citados por Fornage,1 Gandon et al.,14 Geertruyden et al.,5 D'Acri e Gaspar24 e Maerteleire et al.,15 enquanto Shugart et al.,10 Canete et al.25 e Heys et al.7 encontraram incidência maior no sexo masculino.
A distribuição racial dos pacientes foi destacada na literatura apenas por Carroll e Berman,16 e por D'Acri e Gaspar,24 mostrando o predomínio de indivíduos brancos, sendo similar à série mostrada neste trabalho. A distribuição racial não costuma ser ressaltada, e diversos autores sequer citam a informação.
Neste trabalho a idade dos pacientes variou de 37 a 61 anos, com média de 48 anos, coincidente com a literatura. Os autores questionam se a razão desse acometimento tardio seria em virtude de mais tempo de exposição a pequenos traumas repetitivos, que não interfeririam na vida diária e por isso não chamariam a atenção dos pacientes.
Apesar de apenas em seis casos ter sido possível identificar a atividade ocupacional dos pacientes, de acordo com a literatura ela se mostrou fator de risco na gênese do tumor glômico, havendo predomínio (70%) da atividade doméstica, que expõe mais o indivíduo a ferimentos e pequenos traumas repetidos. Na opinião de Shugart et al.10 e Carrol e Berman,16 eventualmente traumas tais como punctura com agulha, lacerações, contusões e fraturas estão relacionados à gênese do tumor; D'Acri e Gaspar,24 porém, consideram possível que sejam apenas sinalizadores da presença do tumor glômico, sem verdadeira relação causal.
A sintomatologia dolorosa esteve presente em todos os pacientes, corroborando a descrição clássica do tumor glômico como lesão intensamente dolorosa, embora em algumas publicações a dor não tenha sido evidenciada de forma homogênea, existindo, aliás, casos não dolorosos nas séries de Taaffe et al. (sete em 23 casos),21 Heys et al. (nove em 43 casos)7 e Tsuneyoshi e Enjoji (um em 63 casos).11
A tríade "dor paroxística, sensibilidade local e hipersensibilidade à alteração de temperatura", considerada patognomônica da doença por Carrol e Berman,16 foi referida nesta casuística, porém em diversas séries da literatura não foi citada, fato que, na opinião dos autores, acaba por dificultar o diagnóstico clínico, uma vez que se tornam sintomas isolados e por isso nem sempre valorizados.
Os dados referentes à distribuição anatômica das lesões são os mais contraditórios. Van Geertruyden et al.5 e Maerteleire et al.15 encontraram, como sendo a localização preferencial, as falanges distais das mãos, principalmente nos tecidos subungueais, enquanto Gandon et al.14 observaram predomínio dos tumores glômicos periungueais (47%) sobre os ungueais (30%) e os tumores situados na polpa da falange distal (23%). Taaffe et al.21 encontraram tumor glômico subungueal em apenas 18% de sua casuística. Neste estudo, todos os tumores glômicos estavam dispostos nas extremidades dos dedos e na região subungueal.
Os tumores glômicos múltiplos só são citados nas séries de Tsuneyoshi e Enjojii (cinco casos),11 Heys et al. (quatro casos)7 e Taaffe et al. (dois casos).21 Nesta casuística de 20 casos, não estiveram presentes.
O tempo de evolução da doença até o tratamento variou significativamente, de alguns dia a décadas. O fato de ser tumor raro, constituindo apenas 2% de todos os tumores achados nas mãos,15 poderia explicar a longa demora antes de o diagnóstico correto ser realizado, e a terapia ser estabelecida. A demora no diagnóstico foi em média de sete anos nos casos relatados por Gandon et al.14 e de 10 anos no artigo publicado por Geertruyden et al.5 Neste estudo, a realização do diagnóstico foi de 3,9 anos, variando de seis meses a 15 anos. D'Acri e Gaspar24 questionam a pertinência de a longa evolução ser atribuída à ausência de sintomatologia dolorosa, à carência de meios assistênciais ou, ainda, ao receio, por parte do paciente, de processo terapêutico mutilante.
Em 90% dos casos estudados por Geertruyden et al.5 o diagnóstico pré-operatório foi realizado por meio da história e do exame clínico. Os testes de Love, Hildreth e de sensibilidade ao frio podem ser utilizados para a confirmação diagnóstica do tumor.13 Apesar da facilidade, praticidade e ausência de custos para executar esses testes, eles não foram realizados em nenhum dos casos estudados. Acredita-se que são pouco divulgados, justificando o desconhecimento por parte de muitos médicos sua aplicação, no entanto, facilitaria e agilizaria o diagnóstico de tumor glômico.
A radiografia simples auxilia a delimitação do tumor em apenas 40% dos casos e pode mostrar erosão óssea, segundo Canete et al.,25 Camirand e Giroux.26 Os autores deste estudo concordam com a opinião de D'Acri e Gaspar,24 de que a ausência de manifestações radiográficas não exclui a presença do tumor, pois nesta casuística, apenas três foram examinados radiologicamente, tendo apenas um apresentado alterações líticas no hálux. Acredita-se que a radiogarafia deveria ser feita em todos os casos com suspeita de tumor glômico subungueal, pois trata-se de exame de baixo custo, que entre 50 e 60% dos casos permite a visualização de alterações segundo Fornage.1
Os autores deste estudo discordam da opinião de Geertruyden et al.5 de que a ressonância magnética só deveria ser usada quando o diagnóstico clínico não for elucidativo, devido ao custo desse exame. Na opinião dos autores, a ressonância magnética deveria ser realizada sempre que possível, pois, além de não ser invasiva e apresentar nitidez, pode definir a localização e os limites da lesão com exatidão antes da excisão. Nos quatro casos deste estudo em que o exame foi realizado, a abordagem cirúrgica ocorreu de forma mais precisa e com completa exérese do tumor.
Em estudo desenvolvido por Shih et al.,4 a ressonância magnética, em todos os pacientes, demonstrou claramente o local e a extensão da lesão, definindo-a como lesão nodular. Entretanto, apesar de sinais característicos, a ressonância magnética para o tumor glômico não é específica.4
Na opinião de Strahan e Bailie,27 a completa remoção cirúrgica é curativa, e não há risco de malignização. É importante realizar diagnóstico pré-operatório correto, investigando a existência de cápsula, com o objetivo de facilitar sua remoção completa. Caso a mesma não seja encontrada, é imperativo executar a excisão em bloco, devido ao risco de recorrência.7 Todos os pacientes estudados por Strahan e Bailie,27 que tiveram tumor encapsulado e que puderam ser dissecados durante a cirurgia, tiveram resultado satisfatório. Os pacientes com tumor não encapsulado apresentaram problemas algum tempo após a cirurgia. Pode-se observar que, apesar da importância da presença de cápsula ao redor do tumor glômico, dificilmente ela é citada nos trabalhos publicados.
Embora a escolha do acesso ao tumor seja determinada por sua localização, Carrol e Berman16 e Carlstedt e Lugnegard28 utilizaram basicamente a via transungueal, enquanto Gandon et al.14 preferiram a incisão lateral, por considerá-la menos traumática, permitindo exposição adequada. Em apenas sete casos houve menção à incisão cirúrgica, sendo que em cinco foi realizada cirurgia micrográfica de Mohs, no Hospital do Servidor Público Municipal. Acredita-se que essa técnica apresente boa indicação, por trata-se de lesão de margens pouco nítidas. O emprego da cirurgia de Mohs, ao realizar mapeamento completo das margens, proporciona maior probabilidade de retirada total da lesão.29
Três casos desta série apresentaram recidiva da lesão tumoral após um ano da exérese, pois a localização da lesão coincidiu com o local da primeira intervenção cirúrgica, após a qual os pacientes haviam obtido pronto alívio dos sintomas, indicando a necessidade de longo acompanhamento pós-operatório. Nenhum desses casos havia sido submetido à cirurgia micrográfica de Mohs. Neste estudo, o seguimento pós-operatório variou de sete dias a seis anos. No estudo de Geertruyden et al.5 dois pacientes apresentaram recorrência dos sintomas após período de alívio da dor por dois anos, enquanto no artigo de Maerteleire et al.15 não houve recorrências dos casos seguidos em média por dois anos e nove meses. Na opinião de D'Acri e Gaspar,24 a maior proporção de recidivas entre os tumores dos quirodáctilos encontrados em sua série pode ser devida à exigüidade de margem de segurança possível nessas regiões. Por isso a necessidade de acompanhamento pós-cirúrgico longo.24
Nas diferentes classificações histológicas, houve grande variação dos padrões predominantes. Pode-se observar maior número de tumores com predomínio celular nas descrições de Taaffe et al. (52,2%),21 na de Shugart et al. (47,3%)10 e na casuística deste trabalho (53,8%). Encontrou-se maior freqüência de tumores com predomínio vascular nas séries de Tsuneyoshi & Enjoji (46,5%)11 e de Heys et al. (42,5%).7 Nos tumores avaliados neste estudo, o aspecto vascular foi encontrado em apenas um caso (7,6%), tendo o padrão misto (celular-vascular) predominado (cinco casos, 38,4%).
A descrição da presença de cápsula neste estudo foi semelhante à citada por D'Acri e Gaspar.24 Observouse que são raros os trabalhos que fazem levantamento desse dado, apesar de sua importância na correlação com os casos de recidiva do tumor.
CONCLUSÃO
A maior incidência do tumor glômico ocorre no sexo feminino, tendo como sítio principal os quirodáctilos, achados coincidentes com os da literatura pesquisada.
Em todos os casos estudados, a tríade dor paroxística, sensibilidade local e hipersensibilidade à alteração da temperatura mostrou-se incompleta.
Os métodos de imagem não foram utilizados de maneira sistemática como auxiliar diagnóstico do tumor glômico, embora sejam de grande auxílio em sua confirmação e delimitação.
O tratamento cirúrgico foi o de eleição para os casos de tumor glômico.
Não houve diferenças do padrão histológico, tanto em relação aos casos citados na literatura quanto aos verificados neste estudo.
Em 15% desta casuística houve recidiva do tumor, indicando a necessidade de seguimento póscirúrgico longo, para avaliação desse aspecto.
Recebido em 19.04.2005
Aprovado pelo Conselho Consultivo e aceito para publicação em 14.09.2007
Suporte financeiro: Nenhum / Financial funding: None
- 1. Fornage BD. Glomus tumors in the fingers: diagnosis with US. Radiology. 1988;167:183-5.
- 2. Wegener EE. Glomus tumors of the nail unit: a plastic surgeon's approach. Dermatol Surg. 2001;27:240-1.
- 3. Rohrich RJ, Hochstein LM, Millwee RH. Subungueal glomus tumors: an algorithmic approach. Ann Plast Surg. 1994;33:300-4.
- 4. Shih TTF, Sun JS, Hou SM, Huang KM, Su TT. Magnetic resonance imaging of glomus tumour in the hand. Int Orthop. 1996;20:342-5.
- 5. Van Geertruyden JV, Lorea P, Goldschmidt D, Fontaine S, Schuind F, Kinnen L, et al. Glomus tumours of the hand. A retrospective study of 51 cases. J Hand Surg [Br]. 1996;21:257-60.
- 6. Parsons ME, Russo G, Fucich L, Millikan LE, Kim R. Multiple glomus tumors. Int J Dermatol. 1997;36:894- 900.
- 7. Heys SD, Brittenden PA, Eremin O. Glomus tumour: an analysis of 43 patients and review of the literature. Br J Surg. 1992;79:345-7.
- 8. Gould EW, Manivel JC, Alvores-Saavedra J, Monforte H. Locally infiltrative glomus tumors and glomangiosarcomas. A clinical, ultrastructural, and immunohistochemical study. Cancer. 1990;65:310-8.
- 9. Liapi-Avgeri G, Karabela-Bouropoulou V, Agnanti N. Glomus Tumor. A histological, histochemical and immunohistochemical study of the various types. Path Res Pract. 1994;190:2-10.
- 10. Shugart RR, Soule EH, Johmson EW. Glomus tumor. Surg Gynecol Obstet. 1984;117:334-40.
- 11. Tsuneyoshi M, Enjoji M. Glomus tumor - a clinico pathology and electron microscopy study. Cancer. 1982;50:1601-7.
- 12. Geertruyden JV, Lorea P, Goldschmidt D, Fontaine S, Schuind F, Kinnen L, et al. Glomus tumours of the hand. A retrospective study of 51 cases. J Hand Surg. 1996;21:257-60.
- 13. Bhaskaranand K, Navadgi BC. Glomus tumour of the hand. J Hand Surg [Br]. 2002;27:229.
- 14. Gandon F, Legaillard P, Brueton R, Le Viet D, Foucher G. Forty-eight glomus tumors of the hand. Retrospective study and four-year follow-up. Ann Chir Main Memb Super. 1992;11:401-5.
- 15. Maerteleire W, Naetens P, Smet L. Glomus tumors. Acta Orthop Belg. 2000;66:169-73.
- 16. Carrol RE, Berman AT. Glomus tumors of the hand. J Bone Joint Surg. 1972;54:691-703.
- 17. Hou SM, Shih TTF, Lin MC. Magnetic resonance imag ing of an obscure glomus tumour in the fingertip. J Hand Surg [Br]. 1993;18:482-3.
- 18. Haupt HM, Stern JB, Berlin SJ. Immunohistochemistry in the differential diagnosis of nodular hidroadenoma and glomus tumor. Am J Dermatopathol. 1992;14:310-4.
- 19. Dailiana ZH, Drape JL, Le Viet D. A glomus tumour with four recorrences. J Hand Surg [Br]. 1999;24:131-2.
- 20. Theumann NH, Goettmann S, Le Viet D, Resnick D, Chung CB, Bittoun J, et al. Recurrent glomus tumors of fingertips: MR imaging evaluation. Radiology. 2002;223:143-51.
- 21. Taaffe A, Barker D, Wyatt EH, Bury HP. Glomus tumours: a clinico-pathological survey. Clin Exp Dermatol. 1980;5:219-25.
- 22. Smith KA, Mackinnon SE, Macauley RJB, Mailis A. Glomus tumor originating in the radial nerve: a case report. J Hand Surg [Am].1992;17:665-7.
- 23. Noor MA, Masbah O, Lumpur K. Synchronous glomus tumors in a distal digit: a case report. J Hand Surg [Am]. 1997;22:508-10.
- 24. D'Acri AM, Gaspar NK. Tumor glômico: estudo retrospectivo clínico-histopatológico de 44 casos. An Bras Dermatol. 1998;73:307-11.
- 25. Canete CMH, Oliveira NS, Alvarez JDR, Rodrigueez RH, Gonzalez JAG, Saavedra AP. Tumor glómico. Presentación de cinco casos y revisión de la literatura. Angiologia. 1991;1:21-5.
- 26. Camirand P, Giroux JM. Subungual glomus tumor. Radiological manifestations. Arch Dermatol. 1970;102:677-9.
- 27. Strahan J, Bailie HWC. Glomus tumour. A review of 15 clinical cases. Br J Surg. 1972;59:91-3.
- 28. Carlstedt T, Lugnegard H. Glomus tumor in the hand. A clinical and morphological study. Acta Orthop Scand. 1983;54:296-302.
- 29. Cernea SS. Experiência do grupo de Cirurgia Migrográfica de Mohs do HCFMUSP dez 1989 a abril de 1993. An Bras Dermatol. 1994;69:365-73.
Datas de Publicação
-
Publicação nesta coleção
01 Abr 2008 -
Data do Fascículo
Out 2007
Histórico
-
Recebido
19 Abr 2005 -
Aceito
14 Set 2007