Resumos
A amiloidose macular é uma forma cutânea primária de amiloidose, caracterizada tipicamente por máculas acastanhadas, acometendo predominantemente a região interescapular. O presente caso é o de uma mulher de 45 anos, há um ano com manchas hipercrômicas, rendilhadas e não pruriginosas, em membros superiores, região cervical, sacral e membros inferiores. No estudo histopatológico da biópsia de pele, foi evidenciada substância amiloide amorfa no topo das papilas dérmicas, que se tornou mais evidente após a coloração pelo vermelho Congo. Não havia alterações sistêmicas associadas. Além da localização atípica e extensa da amiloidose cutânea macular, o presente caso procura acrescentar dados para esclarecimento do tema
Amiloidose; Hiperpigmentação; Vermelho Congo
Macular amyloidosis is a form of cutaneous amyloidosis characterized by dusky-brown lesions usually located on the upper back between the shoulder blades. This report describes the case of a 45year-old female presenting with hyperpigmented macules and lace-like, non-pruritic erythema in the sacral and cervical region as well as on both arms and legs. Histology revealed amyloid deposits in the papillary dermis which exhibited apple-green birefringence after Congo red staining. There were no systemic findings. This is a case of macular amyloidosis with an unusual presentation. The literature on the subject is also reviewed
Amyloidosis; Congo Red; Hyperpigmentation
CASO CLÍNICO
Amiloidose macular de localização atípica* * Trabalho realizado no Centro de Dermatologia Dona Libânia - Fortaleza (CE), Brasil.
Bárbara Lima Araújo MeloI; Igor Santos CostaII; Clara de Assis Martins GoesIII; Celina Aguiar Frota TigreIII; Nara Frota AndréIV
IMédica dermatologista - Assistente do Centro de Dermatologia Dona Libânia - Fortaleza (CE), Brasil
IIMédico patologista - Preceptor da Residência em Dermatologia do Centro de Dermatologia Dona Libânia - Fortaleza (CE), Brasil
IIIMédicas-residentes de Dermatologia do Centro de Dermatologia Dona Libânia - Fortaleza (CE), Brasil
IVAcadêmica de Medicina da Universidade Estadual do Ceará (UECE) - Fortaleza (CE), Brasil
Endereço para correspondência Endereço para correspondência: Nara Frota André Rua Pedro I, 1.033 Centro Fortaleza (CE) - Brasil 60035 101 E-mail: nara_frota@yahoo.com.br
RESUMO
A amiloidose macular é uma forma cutânea primária de amiloidose, caracterizada tipicamente por máculas acastanhadas, acometendo predominantemente a região interescapular. O presente caso é o de uma mulher de 45 anos, há um ano com manchas hipercrômicas, rendilhadas e não pruriginosas, em membros superiores, região cervical, sacral e membros inferiores. No estudo histopatológico da biópsia de pele, foi evidenciada substância amiloide amorfa no topo das papilas dérmicas, que se tornou mais evidente após a coloração pelo vermelho Congo. Não havia alterações sistêmicas associadas. Além da localização atípica e extensa da amiloidose cutânea macular, o presente caso procura acrescentar dados para esclarecimento do tema.
Palavras-chave: Amiloidose; Hiperpigmentação; Vermelho Congo
INTRODUÇÃO
A amiloidose macular (AM) foi descrita pela primeira vez em 1952 por Palitz e Peck1.1 A patogenia é desconhecida, mas muitos fatores de risco foram descritos, como UVB, Epstein-Barr vírus, raça, predisposição genética e atopia. O uso de toalha de nylon ou escova na pele também tem sido citado como fator de desenvolvimento da amiloidose macular.
Inicia-se, geralmente, na puberdade, com frequência igual entre os sexos.2 Além disso, também pode estar associada a esclerose progressiva sistêmica, lúpus eritematoso sistêmico, paquioníquia e outras doenças sistêmicas.2
As lesões caracterizam-se por manchas acastanhadas rendilhadas e a localização mais comum é o dorso superior, sendo rara nos braços, tórax e membros inferiores.3
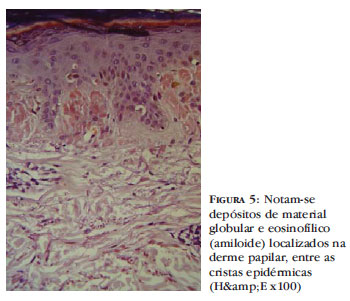
A histopatologia típica apresenta depósito de material amorfo de substância amiloide na derme papilar entre os cones interpapilares e, frequentemente, também ocorrem focos de incontinência pigmentar nesta mesma localização. A substância amiloide, quando corada com o vermelho Congo e vista em luz polarizada, evidencia nítida birrefringência. A imunofluorescência direta pode mostrar depósitos de IgG, IgM e C3 na substância amiloide.4
RELATO DO CASO
Paciente do sexo feminino, 45 anos, parda, dona de casa, iniciou acompanhamento dermatológico referindo lesões escuras não pruriginosas em membros superiores, região cervical, dorso inferior e membros inferiores há cerca de um ano. Ao exame dermatológico, constataram-se máculas acastanhadas rendilhadas e irregulares em face extensora de membros superiores, região cervical posterior, região sacral e membros inferiores. A paciente não apresentava queixas sistêmicas e seu exame físico não apresentava alterações além das descritas.
No estudo histopatológico da lesão cutânea, observou-se quantidade significativa de substância amiloide na derme papilar, que foi melhor evidenciada na coloração pelo vermelho Congo, além de focos de incontinência pigmentar, finalizando assim o diagnóstico. Foram solicitados os seguintes exames complementares com respectivos resultados: Hemoglobina: 13,8 Leucócitos: 4.380 (52%/ 1%/ 36%) Plaquetas: 201.000, Creatinina: 0,6 Fosfatase alcalina: 200 Ureia: 20 Glicemia: 105 TGO: 29 TGP: 43 Proteínas totais: 7,2 Relação albumina/globulina: 1,43 Eletroforese de proteínas com Albumina: 4,25 Alfa 1 globulina: 0,22 Alfa 2 globulina: 0,56 Beta 1 globulina: 0,40 Beta 2 globulina: 0,40 Gama globulina:1,37.
Comprovada a ausência de comprometimento sistêmico, foram instituídos fotoproteção tópica e acompanhamento clínico.
DISCUSSÃO
As amiloidoses podem ser sistêmicas e localizadas. As formas de maior interesse dermatológico são as amiloidoses localizadas cutâneas primárias, que compreendem a amiloidose macular (AM), o líquen amiloidótico e a amiloidose nodular.
Amiloidose macular é uma forma cutânea primária, que se caracteriza por manchas hiperpigmentadas com localização no dorso superior, principalmente na área interescapular.3 Este caso é um exemplo de uma forma atípica e extensa, de localização em membros superiores e inferiores simetricamente, além de acometimento da região sacral e cervical posterior (Figuras 1, 2, 3 e 4). No estudo histopatológico, a presença de depósito de material amiloide nas papilas dérmicas, próximo à camada basal da epiderme, completa o diagnóstico (Figura 5). Além disso, também há leve incontinência pigmentar, que resulta na hiperpigmentação observada clinicamente.6
Há diferenças étnicas marcantes na incidência da amiloidose cutânea primária (ACP). É mais comum na América do Sul e nos países asiáticos do que na América do Norte e em países europeus. Isso pode implicar fatores genéticos, ambientais e até mesmo culturais na prevalência da ACP.7 Existe predominância no sexo feminino para esse tipo de amiloidose, principalmente na faixa etária de 21 a 50 anos, sugerindo que fatores hormonais estariam envolvidos na etiopatogenia da ACP.2 A paciente estudada é sul-americana e encontra-se nesta faixa etária.
Existe uma forte associação entre amiloidose cutânea localizada e notalgia parestésica.8 A maioria dos casos de AM em região interescapular é atribuída a esta síndrome.9 A paciente em questão, no entanto, negava prurido nas lesões e exibia as máculas em localizações atípicas, como já descrito anteriormente. Além disso, o prurido, frequentemente comum nas ACP, pode não estar presente na forma macular, como demonstrado neste caso.
Ocasionalmente, a amiloidose macular e o líquen amiloide podem coexistir em um mesmo paciente, contribuindo para o conceito de amiloidose bifásica. Existem ainda relatos de raras formas maculares hipocrômicas e poiquilodérmicas.4
Ressalte-se ainda que, em casos de lesões cutâneas extensas ou nodulares, é importante a avaliação sistêmica que, na paciente citada, não evidenciou alterações significativas. Esta investigação é importante, principalmente pela associação da amiloidose com mieloma múltiplo.10
Geralmente, o tratamento das amiloidoses cutâneas é desapontador. A maioria dos casos pode ser tratada usando-se corticoides tópicos potentes, normalmente em curto tempo. Calcipotriol ou fototerapia são similares, de uso limitado.11, 12 Há relato de melhora da pigmentação com o uso tópico do dimetilsulfóxido, mas, com sua suspensão, retornou-se ao quadro inicial, mostrando não ser um tratamento efetivo na ACP.13
Resultados encorajadores foram reportados com o uso do Q-switched Nd:YAG laser (1064-532 nm), com redução significativa da pigmentação, que é, normalmente, considerada como o aspecto mais incômodo da amiloidose macular pelos pacientes. Não foram observados efeitos colaterais e os pacientes toleraram bem a dor da aplicação do laser. No entanto, o seguimento pós-tratamento foi de apenas 2 meses e o surgimento de possíveis efeitos colaterais, como hipopigmentação residual, não foram identificados, principalmente em pacientes com fototipo 5 ou 6, que necessitariam de seis meses de acompanhamento após as múltiplas sessões de laser. Além disso, estudos complementares com exames histológicos pós-tratamento seriam necessários.14 No presente caso, a conduta foi fotoproteção, hidratação e acompanhamento clínico.
Este estudo de caso mostra uma forma de apresentação atípica da amiloidose macular, pela localização e extensão das lesões. Além disso, por meio dele, pode-se observar a necessidade de estudos que contribuam para a elucidação da etiopatogenia da ACP, de modo que se possa encontrar um tratamento efetivo para este tipo de amiloidose cutânea.
Recebido em 18.11.2010.
Aprovado pelo Conselho Consultivo e aceito para publicação em 21.12.2010.
Conflito de interesse: Nenhum
Suporte financeiro: Nenhum
-
1Palitz LL, Peck S. Amyloidosis cutis: a macular variant. AMA Arch Dermatol Syphilol. 1952:65:451-7.
-
2Abbas R, Alireza K, Saeid MJ. Report Macular amyloidosis: An assessment of prevalence, sex, and age. Int J Dermatol. 2004;43:898-99.
-
3Breathnach SM. Amyloidosis of the skin. In: Freedberg IM, Eisen AZ, Wolff K, Austen KF, Goldsmith LA, Katz SI, Fitzpatrick TB, editors. Fitzpatrick's Dermatology in General Medicine. 5th ed. New York: Mc Graw Hill Inc; 1999. p.1760-63.
-
4Kudur MH, B SP, H S, Prabhu S.Unusual presentation of generalized macular amy loidosis in a young adult. Indian J Dermatol. 2008;53:201-3.
-
5Sampaio, SAP, Rivitti, EA. Dermatologia. 3rd ed. São Paulo: Artes Médicas; 2007. p.895-98.
-
6Wong CK, Lin CS. Friction amyloidosis. Int J Dermatol. 1988;27:302-7.
-
7Macsween RM, Saihan EM. Nylon cloth macular amyloidosis. Clin Exp Dermatol. 1997;22:28-9.
-
8Peña-Penabad MC, Garcia-Silva J, Armijo M. Notalgia paresthetica and Macular amyloidosis: Cause - effect relationship? Clin Exp Dermatol. 1995;20:279.
-
9Goulden V,Highet AS,Shamy HK. Notalgia paraesthetica--report of an association with macular amyloidosis. Clin Exp Dermatol. 1994;19:346-9.
-
10Melo LV, Reis VMS, Criado PR, Müller H, Valente NYS. Amiloidose sistêmica associada a mieloma múltiplo: relato de caso com amiloidose cutânea exuberante.
-
11Khoo BP, Tay YK, Goh CL. Calcipotriol ointment vs. betamethasone 17-valerate ointment in the treatment of lichen amyloidosis. Int J Dermatol. 1999;38:539-41.
-
12Jin AG, Por A, Wee LK, Kai CK, Leok GC. Comparative study of phototherapy (UVB) vs photochemotherapy (PUVA) vs topical steroids in the treatment of primary cutaneous lichen amyloidosis. Photodermal Photoimmunol Photomed. 2001;17:42-3.
-
13Pandhi R, Kaur I, Kumar B. Lack of effect of dimethylsulphoxide in cutaneous amy loidosis. J Dermatolog Treat. 2002;13:11-4.
-
14Ostovari N, Mohtasham N, Oadras MS, Malekzad F. 532-nm and 1064-nm Q-switched Nd:YAG laser therapy for reduction of pigmentation in macular amyloidosis patches. J Eur Acad Dermatol Venereol. 2008;22:442-6.
Datas de Publicação
-
Publicação nesta coleção
08 Nov 2011 -
Data do Fascículo
Ago 2011
Histórico
-
Recebido
18 Nov 2010 -
Aceito
21 Dez 2010