Resumos
Os autores relatam um caso clínico sobre Síndrome SAPHO, na faixa etária pediátrica, com enfoque dermatológico. Essa entidade deve ser considerada, nos pacientes que tenham dor na parede torácica anterior ou outros sintomas musculoesqueléticos, acompanhados por lesões dermatológicas, como pustulose palmoplantar e acne fulminans. As manifestações cutâneas específicas, diagnóstico e o tratamento utilizado serão apresentados
Acne Vulgar; Osteíte; Psoríase; Sinovite
The authors report a case of SAPHO Syndrome, in pediatric age, with a dermatological focus. This entity should be considered in patients who have pain in the anterior chest wall or other musculoskeletal symptoms, accompanied by palmoplantar pustulosis and acne fulminans. The specific cutaneous manifestations, diagnosis and the treatment will be presented
Acne Vulgaris; Osteitis; Psoriasis; Synovitis
CASO CLÍNICO
Desafios no diagnóstico e tratamento de um caso de síndrome SAPHO na infância* * Trabalho realizado no Ambulatório de Dermatologia Pediátrica Hospital Municipal Jesus - Rio de Janeiro (RJ), Brasil.
Patricia Craveiro Gomes da SilvaI; Elisa Fontenelle de OliveiraII; Andréa Valentim GoldenzonIII; Pâmela Craveiro Gomes da SilvaIV; Marta Cristine Felix RodriguesV
IMédica pediatra, ex- residente do Hospital Municipal Jesus, Rio de janeiro (RJ), Brasil
IIMédica dermatologista, Ambulatório de dermatologia pediátrica do Hospital Municipal Jesus - Rio de janeiro (RJ), Brasil
IIIMestre em saúde pública pela Fundação Oswaldo Cruz (Fiocruz) - Médica reumatologista pediátrica - Ambulatório de reumatologia pediátrica do Hospital Municipal Jesus - Rio de Janeiro (RJ), Brasil
IVPós - graduanda do Serviço de Dermatologia do Hospital Universitário Gaffré e Guinle - Universidade Federal do Estado do Rio de Janeiro (HUGG - UNIRIO) Rio de Janeiro (RJ), Brasil
VMestre em pediatria pela Universidade Federal do Rio de Janeiro (UFRJ) - Médica reumatologista pediátrica- Ambulatório de reumatologia pediátrica do Hospital Municipal Jesus - Rio de Janeiro (RJ), Brasil
Endereço para correspondência Endereço para correspondência: Patricia Craveiro Gomes da Silva Rua Doutor Nunes 109/1003 21021 370, Rio de janeiro RJ E-mail: patycrav@hotmail.com
RESUMO
Os autores relatam um caso clínico sobre Síndrome SAPHO, na faixa etária pediátrica, com enfoque dermatológico. Essa entidade deve ser considerada, nos pacientes que tenham dor na parede torácica anterior ou outros sintomas musculoesqueléticos, acompanhados por lesões dermatológicas, como pustulose palmoplantar e acne fulminans. As manifestações cutâneas específicas, diagnóstico e o tratamento utilizado serão apresentados.
Palavras-chave: Acne Vulgar, Osteíte, Psoríase, Sinovite
INTRODUÇÃO
A síndrome SAPHO é uma doença crônica, eventualmente autolimitada, composta por sinovite, acne, pustulose, hiperostose e osteíte.1 Em geral, o curso é prolongado, com episódios de remissão e exacerbação, sem resposta à antibioticoterapia.
A associação da pustulose palmoplantar com artro-osteíte, de parede torácica anterior, foi descrita, primeiramente no Japão, em 1967. Em 1968, Kato e cols. descreveram o primeiro caso de osteomielite clavicular bilateral com pustulose palmoplantar.2 Em 1974, Sonozaki e cols. relataram uma síndrome reumatoide soronegativa com hiperostose esternoclavicular, associada à pustulose palmoplantar. Kahn e cols. perceberam que a artro-osteíte estéril era o denominador comum de um grande número de pacientes com dor na parede torácica anterior ou outros sintomas musculoesqueléticos, portadores de pustulose palmoplantar e acne fulminans.2 Então, em 1984, estes caracterizaram a Síndrome SAPHO com três critérios, bastando a presença de apenas um para o diagnóstico: osteíte multifocal com ou sem manifestações cutâneas; inflamação articular estéril aguda ou crônica associada à pústula ou psoríase palmoplantar, acne ou hidradenite; osteíte estéril, na presença de uma das manifestações cutâneas acima citadas.
RELATO DO CASO
Será descrito o acompanhamento ambulatorial e internações de um paciente pediátrico, masculino e pardo, com período gestacional e parto sem intercorrências, crescimento e desenvolvimento normais e ausência de história familial.
O infante, aos três meses de idade, apresentou pneumonia e "piodermites" de repetição. Aos 11 meses, houve a primeira internação por causa do aumento de volume na mão direita e "impetigo". Radiologicamente, evidenciava-se a imagem lítica metaepifisária de rádio, com bordos bem delimitados, sugestivo de osteomielite subaguda. O tratamento foi realizado com Oxacilina. Três meses depois, a configuração óssea estava radiologicamente normal.
Ao completar 1 ano e 4 meses, queixava-se de dor na região toracolombar, que impedia a deambulação, além de abaulamento na região supraclavicular direita e pápulas eritematosas no pescoço e tórax. Não havia febre ou história de trauma. A radiografia da coluna vertebral revelou diminuição do espaço entre T12 e L1 (espondilodiscite) e alterações radiológicas metafisárias tibiais proximais bilaterais.
Em seguida, houve internação por dor e aumento de volume no cotovelo esquerdo. Exames laboratoriais foram solicitados, tais como: teste de afoiçamento, FTA-abs IgG e IgM, anti-HIV, todos negativos; VDRL (positivo 1:1); PPD (não reator); dosagem de IgE, IgA, IgG, IgM, aspirado de medula óssea e fundo de olho, que foram normais; radiografia (lesão lítica, em saca bocado no côndilo medial do úmero, com periostite e edema de partes moles adjacentes, lesões líticas nas faces anteriores do 6º, 7º arcos costais, à direita e 6º, 7º, 8, º à esquerda, e pequena reação pleural, na base do hemitórax esquerdo); cintigrafia óssea - hipercaptação do marcador caracterizando atividade osteogênica, nas projeções da porção anterior dos 6º, 7º arcos costais, à direita e 6º, 7º, 8º, 9º, à esquerda, no terço distal do úmero e terço proximal do fêmur esquerdo; biópsia de medula óssea (hiperplasia eritrocitária); tomografia de coluna lombar (normal); biópsia de tíbia direita microscopia com celularidade normal para a idade, séries megacariocítica e granulocítica, com maturação normal, hiperplasia eritrocitária, ausência de neoplasia ou processo infeccioso.
Em acompanhamento ambulatorial, surgiram claudicação, artrite no joelho esquerdo e VHS aumentada, sendo prescritos o ácido acetilssalicílico e a prednisona; posteriormente, iniciado metotrexate com melhora inicial.
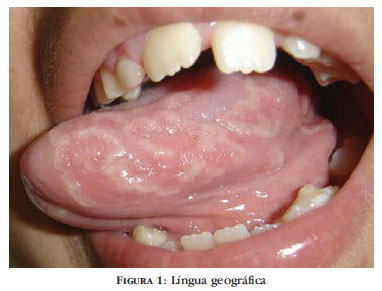
Apresentou língua geográfica e lesão ungueal, com edema e eritema periungueais nos 1º e 2º quirodáctilos, que sugeria acrodermatite contínua de Hallopeau (Figuras 1 e 2). O exame micológico direto e a cultura de raspado ungueal e subungueal foram negativos. A biópsia do leito ungueal revelou acantose, com prolongamento dos cones interpapilares, hiperceratose, polimorfonucleares na camada córnea, adelgaçamento suprapapilar, infiltrado inflamatório mononuclear na derme, dilatação vascular e coleções de neutrófilos na epiderme, confirmando a suspeita clínica. O tratamento tópico com tretinoína e propionato de clobetasol para as lesões ungueais foi prescrito, com melhora discreta (Figura 3).
A artrite no tornozelo esquerdo suscitou internação. A ultrassonografia mostrou infiltração do tecido celular subcutâneo e dos planos musculares, sem coleções de permeio, efusão articular discreta talonavicular e ausência de derrame articular no tornozelo. A radiografia demonstrou lesão lítica no navicular esquerdo (Figura 4). Nesta época, apresentava pústulas, na axila direita, além de artrite esternoclavicular direita. À terapêutica, a sulfassalazina, a ranitina e o diclofenaco foram acrescentados (Figura 5).
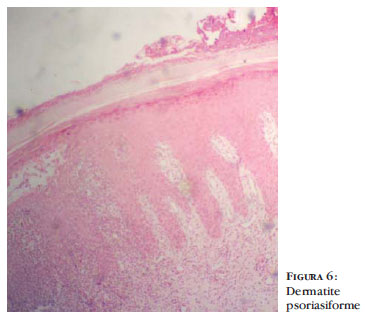
Realizou-se a cintigrafia óssea, revelando hiperfixação do radiofármaco, caracterizando o aumento de atividade osteogênica, na extremidade medial da clavícula direita, na extremidade proximal do úmero esquerdo, nas porções anteriores dos 5º e 6º arcos costais, à esquerda. Na radiografia, havia lesão lítica nos naviculares bilateralmente. As lesões periungueais alternavam entre exacerbação e remissão, com piora do edema e do eritema; iniciado o calcipotriol associado à betametasona tópicos, além de azitromicina oral. Ao exame dermatológico, notavam-se múltiplas pústulas diminutas acometendo região cervical, axilas e regiões inguinais, das quais foram solicitados exames bacteriológico (Streptococcus haemolyticus, Enterococos faecalis, Streptococcus epidermidis contaminação), micológico (Candida albicans) e histopatológico (bolha intraepidérmica contendo polimorfonucleares, paraceratose, leve acantose, vasos ectásicos e infiltrado mononuclear na derme papilar) figura 6. Não houve resposta ao tratamento com antimicóticos, e parcialmente ao uso de esteroide tópico. Assim, o diagnóstico dermatológico estabeleceu-se como pustulose amicrobiana das dobras.
Iniciada a dapsona (0,5 mg/kg/dia), após a pesquisa de deficiência de glicose-6-fosfato desidrogenase negativa. Com intuito de obter desaparecimento completo das lesões, a dose foi aumentada para 1 mg/kg/dia, ocasionando intolerância gastrintestinal, obrigando a sua suspensão. A colchicina foi, então, prescrita, em dose crescente, com boa tolerância, embora sem resposta clínica satisfatória. Optou-se pela talidomida, na tentativa de controlar o quadro cutâneo, com resposta parcial, pois houve a dificuldade na obtenção do fármaco para continuar o tratamento. Seguiu-se o uso de etanercepte, com boa resposta, cutânea e osteoarticular, porém, melhora parcial de lesões ungueais que poderá justificar início de acitretina.
DISCUSSÃO
No caso descrito, havia as manifestações cutâneas que, por si só, já eram raras, principalmente pela faixa etária do paciente. Além disso, não são achados clássicos relacionados à síndrome SAPHO. Não houve dificuldade para o diagnóstico definitivo da acrodermatite contínua de Halloupeau, tendo em vista a correlação clínico-histopatológica, associada ao exame micológico negativo das unhas.
A acrodermatite contínua constitui na manifestação rara de psoríase, clinicamente com pústulas que ocorrem nas porções distais dos dedos, principalmente nas mãos, em episódios agudos e em geral, sem razão aparente; segue-se comumente com formação de escamas e crostas, as lesões podem se formar no leito ungueal, sendo frequentemente dolorosas e ocasionando a perda da lâmina ungueal.3 A primeira lesão tem início em um dedo e eventualmente pode afetar outros. Este processo contínuo pode levar à perda tissular e alterações ósseas subjacentes, como por exemplo, a osteíte, rarefação e osteoporose com reabsorção distal. Pode ser acompanhada de língua geográfica.1,4
Sabe-se que o tratamento desta forma é mais difícil do que de outras doenças pustulosas crônicas, podendo ser utilizados: calcipotriol tópico, esteroides tópicos, fluoracil tópico, acitretina, ciclosporina, sulfona, metotrexate, e PUVA terapia.2,5
Com relação às lesões pustulosas nas regiões cervical, axilares e inguinais, a despeito dos exames micológico, bacteriológico e histopatológico houve dificuldade para classificá-las. Até que se passou a conhecer a entidade denominada pustulose amicrobiana das dobras na qual ele parece encaixar-se.
A pustulose amicrobiana das dobras encontrase entre as dermatoses neutrofílicas que compreendem um amplo espectro de doenças caracterizadas histologicamente pela presença de infiltrado neutrofílico asséptico na derme e/ou na epiderme. Essa síndrome tipicamente acontece em associação a uma doença autoimune. A erupção cutânea consiste em pequenas pústulas estéreis foliculares e não foliculares que coalescem em placas erosivas, predominando nas flexuras, couro cabeludo, genitália e canal auditivo externo. A histologia das lesões revela pústula intraepidérmica e espongiose eosinofílica. Tem curso crônico e recalcitrante, geralmente sem relação com atividade da doença autoimune associada (desordem neoplásica ou inflamatória intestinal).6
Seus diagnósticos diferenciais englobam: psoríase pustulosa e pênfigo foliáceo, que, frequentemente, não elegem tais localizações; pustulose subcórnea (pústula não espongiforme e lesões circinadas marcantes); pustulose exantemática generalizada aguda (rash disseminado e comumente desencadeado por medicamento ou infecção viral). O tratamento ainda não é padronizado, mas pode incluir esteroide sistêmico e/ou tópico, a dapsona, a colchicina, suplementação com zinco.
A síndrome SAPHO deve ser considerada na coexistência de quadros inflamatórios ósseos, recorrentes, dermatoses e artrite, sobretudo, na ausência de autoanticorpo e agentes infecciosos, além da persistência de marcadores laboratoriais de inflamação. Sua classificação reumatológica inclui: a osteomielite multifocal recorrente crônica (CRMO), responsável pela metade dos casos da doença; espondiloartrite hiperostótica pustulopsoriática (PPHS), responsável por 1/6 dos casos da síndrome; e formas incompletas dos tipos anteriores. O caso relatado enquadra-se na CRMO, pois constitui doença óssea benigna inflamatória que afeta, principalmente, crianças e adolescentes. Os diagnósticos diferenciais incluem: osteomielite séptica, histiocitose de células de Langerhans, tumores ósseos malignos e benignos, artrite idiopática juvenil, espondilite anquilosante e espondiloartrite psoriásica.
Dessa forma, o diagnóstico da síndrome SAPHO é realizado pela combinação de manifestações cutâneas, achados radiológicos e histopatológicos que devem ser reconhecidos pelos médicos a fim de chegar a este diagnóstico, evitando procedimentos invasivos e terapias desnecessárias, proporcionando melhor qualidade de vida ao paciente.7 Como não há conhecimento específico da patogênese da síndrome SAPHO, é importante o tratamento multidisciplinar otimizando a relação custo benefício da patologia. 
Recebido em 03.08.2010.
Aprovado pelo Conselho Consultivo e aceito para publicação em 25.10.2010.
Conflito de interesse: Nenhum
Suporte financeiro: Nenhum
-
1Bolognia JL, Jorizzo JL, Tapini RP, editors. Dermatology. 2nd ed. Philadelphia: Mosby; 2003. p. 121-2.
-
2Odom RB, James WD, Berger TG. Andrews Diseases of the skin clinical dermatology. 9th ed. Philadelphia: W B Saunders Company; 2000. p.240-3.
-
3Pearson LH, Allen BS, Smith JG Jr. Acrodermatitis continua of Hallopeau: Treatment with etretinate and review of relapsing pustular eruptions of the hands and feet. Jam Acad Dermatol. 1984;11:755-62.
-
4Tsuji T, Nishimura M. Topically administered fluorouracil in acrodermatitis continua of Hallopeau. Arch Dermatol. 1991;127:27-8.
-
5Kerl K, Masouyé I, Lesavre P, Saurat JH, Borradori L. A Case of Amicrobial Pustulosis of the Folds Associated with Neutrophilic Gastrointestinal Involvement in Systemic Lupus Erythematosus. Dermatology. 2005;211:356-9.
-
6Emtestam L, Wedén U. Successful treatment for acrodermatitis continua of Hallopeau using topical calcipotriol. Br J Dermatol. 1996;135;644-6.
-
7Tlougan BE, Podjasek JO, O'Haver J, Cordova KB, Nguyen XH, Tee R, et al. Chronic Recurrent Multifocal Osteomyelitis (CRMO) and Synovitis, Acne, Pustulosis, Hyperostosis, and Osteitis (SAPHO) Syndrome with Associated Neutrophilic Dermatoses: A Report of Seven Cases and Review of the Literature. Pediatr Dermatol. 2009:26:497-505.
Datas de Publicação
-
Publicação nesta coleção
08 Nov 2011 -
Data do Fascículo
Ago 2011
Histórico
-
Recebido
03 Ago 2010 -
Aceito
25 Out 2010