Resumos
Trata-se de um relato de caso de tumor de células gigantes de bainha do ligamento cruzado anterior, uma localização extremamente rara para esse tipo de lesão. O paciente do sexo feminino apresentava dor no joelho, sem relato de trauma anterior. Foi submetido ao exame clínico, ao estudo radiográfico e de ressonância magnética da região. Feita a hipótese diagnóstica de TGC de Bainha, o paciente foi então tratado com ressecção artroscópica do tumor. O diagnóstico foi confirmado com exame anátomo-patológico. O paciente evoluiu bem, com melhora dos sintomas referidos no pré-operatório.
Ligamento cruzado anterior; Tumores de células gigantes; Joelho
The author presents a case report of Tumor Giant Cells (TGC) localized on the anterior cruciate ligament sheath, an extremely rare site for this kind of lesion. A 37 y-o female patient presented with knee pain, with no history of previous trauma. She underwent clinical examination, X-ray study and magnetic resonance of the region. The diagnostic hypothesis of Sheath TGC was provided, and the patient was treated with tumor arthroscopy resection. Diagnosis was confirmed by anatomicopathological examination. By the end point assessment, none of the pre-operative symptoms were reported.
Anterior cruciate ligament; Giant cell tumors; Knee
RELATO DE CASO
Tumor de células gigantes de bainha de tendão no LCA
André PedrinelliI; Olavo Pires de CamargoII; Ronald Bispo BarretoIII; Denis MoldenhauerIV; Ricardo PedrinelliV
IMédico Supervisor do Instituto de Ortopedia e Traumatologia. Faculdade de Medicina da Universidade de São Paulo, FMUSP, Brasil
IIProfessor Titular do Departamento de Ortopedia e Traumatologia da Faculdade de Medicina da Universidade de São Paulo, FMUSP, Brasil
IIIMédico Residente do Instituto de Ortopedia e Traumatologia. Faculdade de Medicina da Universidade de São Paulo, FMUSP, Brasil
IVMédico Assistente da Clínica de Ortopedia da Mooca - São Paulo, Brasil
VDiretor Clínico da Clínica de Ortopedia Rebouças São Paulo, Brasil
Endereço para correspondência Endereço para correspondência: Instituto de Ortopedia e Traumatologia Rua: Dr. Ovídio Pires de Campos, 333 - 3º andar - sala 311 B - Cerqueira César São Paulo, SP Brasil - CEP: 5403010
RESUMO
Trata-se de um relato de caso de tumor de células gigantes de bainha do ligamento cruzado anterior, uma localização extremamente rara para esse tipo de lesão. O paciente do sexo feminino apresentava dor no joelho, sem relato de trauma anterior. Foi submetido ao exame clínico, ao estudo radiográfico e de ressonância magnética da região. Feita a hipótese diagnóstica de TGC de Bainha, o paciente foi então tratado com ressecção artroscópica do tumor. O diagnóstico foi confirmado com exame anátomo-patológico. O paciente evoluiu bem, com melhora dos sintomas referidos no pré-operatório.
Descritores: Ligamento cruzado anterior. Tumores de células gigantes. Joelho.
INTRODUÇÃO
O Tumor de Células Gigantes da Bainha de Tendão (TCGBT) é um tumor benigno de histiócitos-símile associado a células gigantes multinucleadas, que assume formas circunscritas ou poligonais(1), variando o tamanho entre 0,5 5,5cm(2,3). A etiologia ainda não é plenamente conhecida(4). É encontrado mais comumente nas mãos e pés, e mais raramente descrito nos tornozelos e joelhos(1,5). TCGBT atinge indivíduos com idade média de 46 (6-71) anos e mais frequentemente as mulheres 1,6M:1H. Sua incidência anual segundo Monaghan et.al é de 1/50.000(4). A TCGBT localizada no joelho corresponde a 2,8 3,9% do total de ocorrências. No joelho, as localizações mais comuns são recessos suprapatelares e união menisco-capsular medial(6). As manifestações clínicas são inespecíficas e incluem: queixa de dor e edema difuso, podendo afetar arco de movimento da articulação atingida(7). O estudo radiológico não apresenta achados específicos(8), sendo a RMN o método com maior acurácia para o diagnóstico pré-operatório(9). O tratamento artroscópico tem-se mostrado efetivo, com baixa morbidade e clinicamente resolutivo(7).
O objetivo deste estudo é relatar um caso de TCGBT no Ligamento Cruzado Anterior, um tumor raro, numa localização ainda mais rara para esse tipo de lesão.
RELATO DO CASO
Trata-se de um paciente de 37 anos de idade, sexo feminino, com história de dor no joelho esquerdo há 06 meses, de início insidioso e com momentos de melhora após uso de antiinflamatórios não hormonais (AINH) e de piora após movimentos repetitivos e aumento da flexão do joelho. A paciente negava episódios de falseio ou bloqueio articular, também não apresentava história de edema recidivante ou trauma associado. Ao exame físico, a paciente apresentava boas condições de pele, sem edema ou derrame intra-articular, com arco de movimento normal. Não apresentava instabilidade ligamentar, lesões meniscais ou distúrbios femoropatelares aos testes específicos.
O estudo radiográfico (Figura 1) não mostrou alterações. Foi solicitada RNM (Figuras 2 e 3) que evidenciou lesão ovalada de 15mm de diâmetro, sólida, junto ao ligamento cruzado anterior. Foi submetida à artroscopia cirúrgica em junho de 2004 (Figura 4), dois meses após o diagnóstico por imagem, sendo então realizada a ressecção marginal do tumor. A duração do ato cirúrgico foi de 20 minutos, durante o qual a paciente foi mantida sob anestesia geral, em ventilação mecânica através de máscara laríngea e com garrote pneumático a 250mmHg no membro operado. A peça foi enviada para o estudo anátomo-patológico.
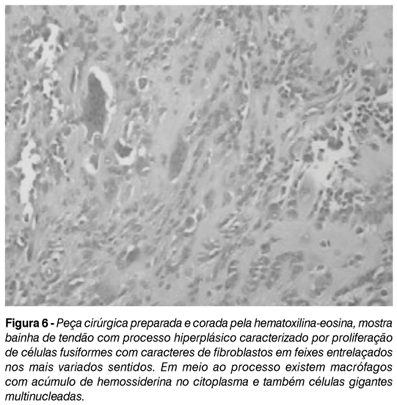
Ao exame macroscópico da peça cirúrgica (Figura 5) observou-se um nódulo de 17mm de diâmetro, apresentando superfície lisa, constituído por tecido esbraquiçado e firme, com áreas amareladas e moles. O exame microscópico (Figura 6) evidenciou um Tumor de Células Gigantes de Bainha de Tendão (TCGBT).
Na evolução pós-operatória, a paciente permaneceu com marcha livre, voluntária em uso de gelo local e AINH por 01 semana. No quarto dia pós-operatório, em consulta ambulatorial, a paciente apresentava-se assintomática em relação ao quadro clínico pré-operatório. Nesta fase, foi iniciada a fisioterapia convencional com exercícios isométricos e alongamento muscular. Após 02 semanas de reabilitação fisioterápica, a paciente retomou suas atividades diárias habituais.
DISCUSSÃO
Jaffe e colaboradores foram os primeiros autores a propor que essa patologia faz parte de uma família de lesões que inclui os tumores de células gigantes da bainha de tendão, a sinovite vilonodular pigmentada nas formas difusa e localizada e a sinovite vilonodular pigmentada extra-articular que desenvolve dentro das bursas(10).
A etiopatogenia do TCGBT ainda é obscura. Alguns autores sugerem que esta doença é resultado de uma alteração metabólica de lípides, inflamação ou processo neoplásico benigno(11). A possibilidade da doença ser induzida por trauma é descrita, Rodrigues et al. encontraram uma prevalência de 21% de antecedente de trauma entre os pacientes com TCGBT (1, 2, 5).
O diagnóstico clínico e radiológico do TCGBT é difícil, pois os dados de anamnese, de exame físico e de radiografia são inespecíficos, necessitando estabelecer diagnósticos diferenciais de possíveis causas de artralgia de joelho. Neste cenário a RNM tem uma grande importância, verificando a presença de possíveis lesões meniscais, ligamentares, capsulares ou mesmo massas intra-articulares.
Na RNM o TCGBT apresenta-se como uma massa heterogênea em partes moles, com baixo sinal em T1 e T2, correspondendo a um depósito de hemossiderina. Mesmo com esses achados, a RNM não é considerado um método específico para essa patologia que tem como diagnóstico diferencial a condromatose sinovial, o hemangioma sinovial, o fibroxantoma e o sarcoma sinovial(9).
Histologicamente, o TCGBT é bem diferenciado. Apresenta, à macroscopia, tecido de cor amarela, cinza ou branca, e à microscopia uma mistura de células mononucleares, células espumosas com grânulos de hemossiderina, células fusiformes e células gigantes entrelaçadas por tecido conjuntivo(12).
O tratamento de escolha do TCHBT é a excisão local com uma cunha do tecido normal sem causar instabilidade da articulação. De acordo com Kim e colaboradores, a artroscopia é um método valioso para o diagnóstico e tratamento do TCGBT, sendo esta técnica menos invasiva que a cirurgia aberta, e adicionalmente, eventuais lesões associadas podem ser tratadas no mesmo procedimento(7).
A recorrência local dessa patologia tem sido descrita com uma taxa de 25-50%, mas existe uma discrepância entre trabalhos quanto ao tempo seguimento pós-operatório, qualidade da ressecção e presença de linfonodo satélite(8, 13).
Trabalho recebido em 18/04/06 e aprovado em 10/05/07
Trabalho realizado no Instituto de Ortopedia e Traumatologia. Faculdade de Medicina da Universidade de São Paulo, FMUSP, Brasil.
- 1. Ushijima M, Hashimoto H, Tsuneyoshi M, Enjoji M. Giant cell tumor of the tendon sheath (nodular tenosynovitis). A study of 207 cases to compare the large joint group with the common digit group. Cancer. 1986; 57:875-84.
- 2. Rodrigues C, Desai S, Chinoy R. Giant cell tumor of the tendon sheath: a retrospective study of 28 cases. J Surg Oncol. 1998; 68:100-3.
- 3. Enzinger F. Soft tissue tumours. St. Louis: Mosby; 1982.
- 4. Monaghan H, Salter DM, Al-Nafussi A. Giant cell tumour of tendon sheath (localised nodular tenosynovitis): clinicopathological features of 71 cases. J Clin Pathol. 2001; 54:404-7.
- 5. Jones FE, Soule EH, Coventry MB. Fibrous xanthoma of synovium (giant-cell tumor of tendon sheath, pigmented nodular synovitis). A study of one hundred and eighteen cases. J Bone Joint Surg Am. 1969; 51:76-86.
- 6. Hernandez AJC, Camanho GL, Laraya MH. Sinovite vilonodular pigmentada localizada do joelho: tratamento por via artroscópica. Acta Ortop Bras. 2005; 13:76-8.
- 7. Kim SJ, Shin SJ, Choi NH, Choo ET. Arthroscopic treatment for localized pigmented villonodular synovitis of the knee. Clin Orthop Relat Res. 2000; 379:224-30.
- 8. Flandry F, Hughston JC. Pigmented villonodular synovitis. J Bone Joint Surg Am. 1987; 69:942-9.
- 9. Chin KR, Barr SJ, Winalski C, Zurakowski D, Brick GW. Treatment of advanced primary and recurrent diffuse pigmented villonodular synovitis of the knee. J Bone Joint Surg Am. 2002; 84:2192-202.
- 10. Jaffe HL. Pigmented vollonodular synovitis, bursitis and teno synovitis: a discussion of the synovial and bursal equivalents of the tenosynovial lesions commonly denoted as xanthoma, xanthogranuloma, giant cell tumor, or myeloplaxoma of the tendon sheath, with some consideration of this tendon seath lesion itself. Arch Pathol. 1941; 31:731-65.
- 11. Granowitz SP, DAntonio J, Mankin HL. The pathogenesis and long-term end results of pigmented villonodular synovitis. Clin Orthop Relat Res. 1976; 114:335-51.
- 12. Wright CJ. Benign giant-cell synovioma; an investigation of 85 cases. Br J Surg. 1951; 38:257-71.
- 13. Myers BW, Masi AT. Pigmented villonodular synovitis and tenosynovitis: a clinical epidemiologic study of 166 cases and literature review. Medicine (Baltimore). 1980; 59:223-38.
Datas de Publicação
-
Publicação nesta coleção
04 Set 2007 -
Data do Fascículo
2007
Histórico
-
Aceito
10 Maio 2007 -
Recebido
18 Abr 2006