Resumos
Pretende-se identificar a prevalência de respiradores bucais em crianças de uma escola do ensino fundamental. Foram aplicados 496 questionários aos pais ou responsáveis das crianças de 1ª à 4ª série de uma escola fundamental, para identificar respiradores bucais. O questionário incluía questões sobre hábitos, sono, comportamento, alimentação, cuidados pessoais e respiração. Para comparar as variáveis entre respiradores bucais e nasais, foi utilizado o teste de Mann-Whitney e qui-quadrado. Para medir o efeito da exposição das variáveis explicativas sobre o desfecho primário, foi utilizada regressão logística e sua magnitude foi calculada por meio do odds ratio. A significância estatística foi estipulada em 5%. A taxa de devolução dos questionários foi de 84,5%. A prevalência de respiração bucal nessa população foi 56,8%. A mediana de idade foi sete anos (6-9). Não houve diferença estatisticamente significante entre os gêneros, 49,1% masculino e 50,9% feminino. O modelo final de regressão logística identificou as variáveis baba, dorme bem (associação negativa) e ronca como fatores que predizem a ocorrência da respiração bucal. A prevalência de respiradores bucais foi semelhante à encontrada na literatura pesquisada. As variáveis babar, roncar e dormir bem (associação negativa) podem predizer a ocorrência da respiração bucal.
Respiração bucal; Prevalência; Criança; Pediatria
The objective of this article is to identify the prevalence of mouth breathing in children from an elementary school. 496 questionnaires were answered by 1st and 4th grade children's parents or sponsors in order to identify mouth-breathing. There were questions about habits, sleeping, behavior, eating, personal care and breathing. Mann-Whitney and the Chi-square tests were used to compare the variables between mouth-breathing and nose-breathing among the groups. To measure the exposure effect of the explanatory variables on mouse breathing, the test of logistic regression was used and its magnitude was calculated through Odds Ratio. The statistical significance was set at 5%, and the rate of returned questionnaires was 84.5%. The prevalence of the mouthbreathing over this population was 56.8%. The average age was 7 years old (6-9). There was no significant statistical difference between genders, considering 49.1% male and 50.9% female. The final model of logistic regression identified the variables dribble, sleeps well (negative association) and snores as factors that predict the occurrence of the mouth-breathing. The prevalence of mouthbreathing was similar to related in the literature. The variables dribble, sleeps well (negative association) and snores may be factors that predict the occurrence of mouth-breathing.
Mouth-breathing; Prevalence; Child; Pediatrics
ARTIGO ARTICLE
Prevalência de respiradores bucais em crianças de idade escolar
Prevalence of mouth breathing in children from an elementary school
Josiane Marques FelcarI; Izabele Rafael BuenoII; Ana Carolina Silva MassanII; Roberta Pereira TorezanII; Jefferson Rosa CardosoIII
ICentro de Pesquisa em Ciências da Saúde, Universidade Norte do Paraná. Av. Paris 675, Jardim Piza. 86041-140 Londrina PR. josianefelcar@sercomtel.com.br
IIGraduada em Fisioterapia, Universidade Norte do Paraná
IIIPós-graduação em Ciências da Reabilitação, Universidade Estadual de Londrina
RESUMO
Pretende-se identificar a prevalência de respiradores bucais em crianças de uma escola do ensino fundamental. Foram aplicados 496 questionários aos pais ou responsáveis das crianças de 1ª à 4ª série de uma escola fundamental, para identificar respiradores bucais. O questionário incluía questões sobre hábitos, sono, comportamento, alimentação, cuidados pessoais e respiração. Para comparar as variáveis entre respiradores bucais e nasais, foi utilizado o teste de Mann-Whitney e qui-quadrado. Para medir o efeito da exposição das variáveis explicativas sobre o desfecho primário, foi utilizada regressão logística e sua magnitude foi calculada por meio do odds ratio. A significância estatística foi estipulada em 5%. A taxa de devolução dos questionários foi de 84,5%. A prevalência de respiração bucal nessa população foi 56,8%. A mediana de idade foi sete anos (6-9). Não houve diferença estatisticamente significante entre os gêneros, 49,1% masculino e 50,9% feminino. O modelo final de regressão logística identificou as variáveis baba, dorme bem (associação negativa) e ronca como fatores que predizem a ocorrência da respiração bucal. A prevalência de respiradores bucais foi semelhante à encontrada na literatura pesquisada. As variáveis babar, roncar e dormir bem (associação negativa) podem predizer a ocorrência da respiração bucal.
Palavras-chave: Respiração bucal, Prevalência, Criança, Pediatria
ABSTRACT
The objective of this article is to identify the prevalence of mouth breathing in children from an elementary school. 496 questionnaires were answered by 1st and 4th grade children's parents or sponsors in order to identify mouth-breathing. There were questions about habits, sleeping, behavior, eating, personal care and breathing. Mann-Whitney and the Chi-square tests were used to compare the variables between mouth-breathing and nose-breathing among the groups. To measure the exposure effect of the explanatory variables on mouse breathing, the test of logistic regression was used and its magnitude was calculated through Odds Ratio. The statistical significance was set at 5%, and the rate of returned questionnaires was 84.5%. The prevalence of the mouthbreathing over this population was 56.8%. The average age was 7 years old (6-9). There was no significant statistical difference between genders, considering 49.1% male and 50.9% female. The final model of logistic regression identified the variables dribble, sleeps well (negative association) and snores as factors that predict the occurrence of the mouth-breathing. The prevalence of mouthbreathing was similar to related in the literature. The variables dribble, sleeps well (negative association) and snores may be factors that predict the occurrence of mouth-breathing.
Key words: Mouth-breathing, Prevalence, Child, Pediatrics
Introdução
A respiração é uma função vital do organismo desenvolvida no primeiro momento de vida logo após o nascimento. Apenas as cavidades nasais possuem condições para filtrar partículas e microorganismos do ar; assim, ele chega aos pulmões na temperatura ideal e favorece a oxigenação1.
A respiração nasal está associada a funções normais de mastigação, deglutição, postura da língua e lábios, além de proporcionar ação muscular correta que estimula o adequado crescimento facial e o desenvolvimento ósseo2.
A síndrome do respirador bucal, também conhecida como síndrome da face longa, é o conjunto de sinais e sintomas de quem respira parcial ou totalmente pela boca3. A respiração bucal apresenta etiologias multifatoriais, podendo ser de natureza obstrutiva como hipertrofia das tonsilas palatinas, hipertrofia das adenóides, desvio de septo nasal, pólipos nasais, alergias respiratórias, sinusites, hipertrofias de cornetos, posição de dormir, aleitamento artificial; ou decorrentes de hábitos bucais deletérios, tais como sucção digital ou de chupeta que, dependendo da intensidade e da frequência, deformam a arcada dentária e alteram todo o equilíbrio facial4,5. A criança que recebe o aleitamento materno natural e não por mamadeira, sobretudo nos primeiros meses de vida, tem maior possibilidade de ser um respirador predominantemente nasal durante a vida6.
O respirador bucal apresenta uma série de alterações morfofuncionais, que se caracterizam pela boca aberta, hipotonia da língua e cianose intraorbitária7. O respirador bucal pode apresentar outras alterações importantes, tais como apnéia noturna, hipoventilação e desenvolvimento anormal do tórax3. Pode possuir características faciais como face alongada e entristecida, lábios entreabertos e ressecados, bochechas caídas, língua hipotônica em posição inferior ou entre os dentes, olheiras, flacidez de toda musculatura da face, má oclusão dentária, palato estreito e profundo8,9.
Geralmente, tem preferência por alimentos pastosos, come de boca aberta, costuma babar no travesseiro quando dorme e apresenta alterações no comportamento, como sono agitado, irritabilidade, dificuldade de concentração, inquieto, ansioso e impaciente. Pode também apresentar queda no rendimento escolar e baixa aptidão esportiva10.
A respiração oral leva à protusão de cabeça, visando à manutenção da via respiratória pela necessidade de uma melhor respiração. Quando a cabeça se anterioriza, os ombros rodam internamente, deprimindo o tórax, o que leva a alterações no ritmo e na capacidade respiratória, pois o diafragma trabalha numa posição mais baixa e de forma assincrônica, o que ocasiona respiração rápida e curta e diminui a oxigenação11. Outras alterações musculoesqueléticas são hipercifose torácica e hiperlordose lombar, escoliose, escápulas aladas, depressão submamária, abdome proeminente, assimetrias pélvicas, hiperextensão de joelho, genu valgo, arco plantar desabado e hálux valgo12-16.
Devido à escassez de trabalhos relatando a prevalência de respiradores bucais, o presente trabalho tem como objetivo identificar a prevalência de respiradores bucais em crianças de uma escola do ensino fundamental da cidade de Londrina (PR).
Metodologia
Estudo transversal para a identificação de respiradores bucais em crianças de seis a onze anos. Foram aplicados 496 questionários aos pais ou responsáveis das crianças de primeira à quarta série do ensino fundamental de uma escola pública. O tempo de resposta foi de cinco dias. Diante dos questionários em mãos, foi dada uma segunda chance de mais três dias para os que não haviam respondido pudessem fazê-lo. Foi obtida previamente autorização da diretoria da escola para a aplicação dos mesmos. O trabalho foi aprovado pelo Comitê de Ética em Pesquisa da Universidade Norte do Paraná, Londrina, Paraná (CEP 273/05).
O questionário foi elaborado de acordo com os critérios encontrados em indivíduos com respiração bucal3-11. Participaram da elaboração outros profissionais com experiência no assunto. Inicialmente, foi realizado um estudo piloto com trinta crianças no intuito de ajustar as questões finais. Neste momento, foi realizado o teste da "água na boca"10, 17 para confirmar se os respiradores bucais tinham de fato esta alteração. No questionário, foram incluídas questões relacionadas aos hábitos (aleitamento, chupar dedo ou chupeta), ao sono (posicionamento, ronco, sialorréia e qualidade do mesmo), ao comportamento (concentração, atividade física), à alimentação (velocidade, quantidade, local, ingestão de líquidos durante as refeições, tempo e preferência alimentar), aos cuidados pessoais, se realizou algum tratamento (fisioterapia, fonoaudiologia, otorrino e ortodôntico), se rói unhas, usa óculos, toma alguma medicação e se já realizou alguma cirurgia.
Em relação à respiração, investigou-se por onde respira (boca, nariz ou ambos), intensidade e frequência de gripes, alergias, vacinas no caso de alguma alergia e respiração ruidosa.
As variáveis numéricas foram avaliadas quanto à distribuição de normalidade (teste de Shapiro-Wilk). Como as mesmas não atingiram seus pressupostos, estas foram apresentadas na forma de mediana e seus quartis (vide tabelas). As variáveis categóricas foram apresentadas por meio de frequência absoluta e relativa. Para comparar as variáveis numéricas entre os grupos, foi utilizado o teste de Mann-Whitney. Para avaliar a associação entre o desfecho primário e as variáveis categóricas, foi utilizada a análise univariada por meio do teste do qui-quadrado (com ou sem correção de Yates) ou teste exato de Fisher.
Para medir o efeito da exposição das variáveis explicativas sobre o desfecho primário (respiração bucal), foi utilizado o teste de regressão logística (método Stepwise) e sua magnitude foi calculada por meio do odds ratio (OR) com intervalo de confiança de 95%. Neste procedimento, os resultados mais significantes (teste F) das associações das variáveis foram selecionados para o modelo inicial. Assim, foi verificado se a adição de uma determinada variável aumentaria a habilidade do modelo em predizer o risco de ocorrência da respiração bucal. Caso a adição de uma variável aumentasse a predição, esta permanecia no modelo e, caso contrário, era rejeitada. A significância estatística foi estipulada em 5% (p < 0,05). Para a análise dos dados, foi usado o programa Statistical Package for the Social Sciences (SPSS) versão 13.0 para Windows.
Resultados
A taxa de devolução dos questionários foi de 84,5%. A prevalência de respiração bucal nessa população foi de 56,8%.
A mediana da idade entre os respiradores bucais (RB) foi de sete anos (6-9) de idade e entre os respiradores nasais (RN) foi de oito anos (6-9) de idade (p<0,001). Dos RB, 114 (49,1%) eram do gênero masculino e 118 (50,9%), do gênero feminino. Dos RN, 77 (43,8%) eram do gênero masculino e 99 (56,3%), do gênero feminino (p=0,280).
Na Tabela 1, encontram-se os dados relativos aos hábitos que podem intervir no tipo respiratório.
Todas as variáveis relacionadas ao sono foram estatisticamente significantes e encontramse na Tabela 2, juntamente com os dados relativos ao comportamento das crianças.
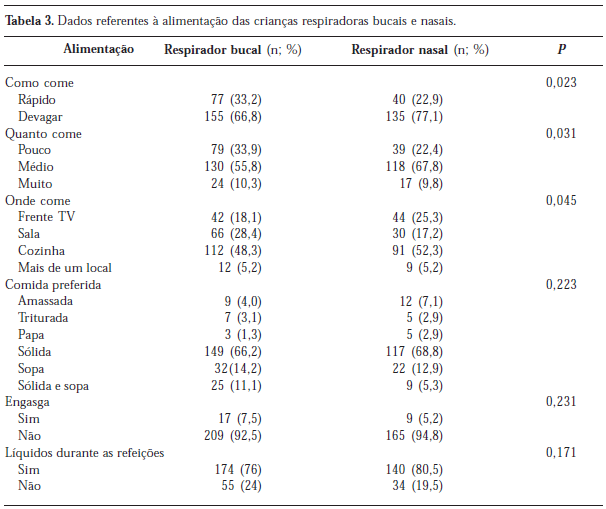
Tanto nas crianças com respiração bucal quanto nas com respiração nasal, a mediana do tempo que levam para comer foi de 15 (10-20) minutos (p<0,001). Os outros dados da alimentação estão apresentados na Tabela 3.
Das crianças que apresentavam respiração bucal, 34 (14,9%) fizeram tratamento fisioterápico, quinze (6,7%), tratamento fonoaudiológico, seis (2,8%), tratamento ortodôntico e 56 (25,2%), tratamento com otorrinolaringologista. E das com respiração nasal, dezoito (10,3%) fizeram fisioterapia, nove (5,2%), fonoaudiologia, dez (6,3%), tratamento ortodôntico e dezoito (10,5%), tratamento com otorrinolaringologista.
Os resultados estatisticamente significativos das associações das variáveis da análise univariada foram selecionados para o modelo usado na análise multivariada (Tabela 4).
Participaram desse modelo as seguintes variáveis: dorme bem, ronca, baba, acorda à noite, sono agitado, atividade física (cansa fácil), como come, quanto come e onde come. O modelo final de regressão logística identificou as variáveis baba, qualidade do sono e ronco como fatores que predizem a ocorrência da respiração bucal. As crianças que babam têm 1,93 de chance a mais de apresentar ser RB, IC 95% [1,14; 3,26] e as que roncam têm 3,49 de chance a mais de ser também RB, IC 95% [1,89; 6,44]. Já dormir bem esteve associada negativamente à respiração bucal com OR de 0,75, IC 95% [0,01; 0,57].
Discussão
A literatura é escassa em relação à prevalência de RB em crianças; estudo realizado em Recife (PE) com este fim mostrou uma prevalência de 53,3%17, que foi semelhante à encontrada em nosso estudo. Um trabalho venezuelano encontrou uma prevalência um pouco maior de 63%18. Estas diferenças talvez possam ser justificadas pelos critérios de diagnóstico e as diferentes metodologias usadas nos estudos. No presente trabalho, foram incluídas crianças com respiração oral e mista no mesmo grupo (RB), conforme preconizado pela literatura19.
Neste estudo, houve um leve predomínio de respiração bucal no sexo feminino, sem significância estatística, dado que discorda dos demais autores, nos quais o predomínio de RB foi no sexo masculino17,18,20. O predomínio sobre um gênero ou outro foi discreto tanto em nosso estudo como nos citados acima, demonstrando que estes dados não parecem ser relevantes.
Embora a maioria dos autores concorde com a definição do respirador bucal, não há unanimidade quanto ao método mais preciso de identificá-lo. O relato dos pais ou responsáveis com relação à presença de roncos, postura de boca aberta, obstrução nasal e salivação excessiva deve sempre ser valorizado pelo profissional de saúde21.
O ar que entra pela boca não é umidificado, aquecido e filtrado, criando uma porta de entrada para agentes agressores, pois não há barreiras imunológicas naturais contra eles, causando maior frequência de infecções das vias aéreas superiores3,7. Os RB costumam apresentar rinites, sinusites, amidalites, bronquites e pneumonias, além de otites10.
A amamentação possui reconhecidos benefícios nutricionais, imunológicos, cognitivos, econômicos e sociais, devendo ser oferecida como forma exclusiva de alimentação do lactente até o sexto mês de vida22. O padrão correto de respiração pode ser prejudicado pelo desmame precoce (antes dos seis meses de vida). Durante a amamentação, o lactante mantém a postura de repouso dos lábios ocluídos e a respiração nasal. Com o desmame precoce, a postura de lábios entreabertos torna-se mais comum, favorecendo a respiração oral6. O desmame precoce é um fato que poderia explicar a alta incidência de RB em crianças amamentadas deste estudo. Além disso, a amamentação previne infecções respiratórias, graças aos componentes presentes no leite materno23.
A utilização de mamadeiras, mesmo em associação com aleitamento materno, leva a alterações no desenvolvimento orofacial24. Com o desmame precoce, a criança não supre suas necessidades de sucção e acaba adquirindo hábitos de sucção não nutritiva23.
Os hábitos orais de sucção viciosos mais frequentes são dedo, lábios, bochecha e objetos como chupeta e mamadeira que podem provocar alterações na arcada dentária e na mordida, hipotonia de órgãos fonoarticulatórios, respiração bucal, onicofagia e outros25. Em Nova Deli, na Índia, 25,5% das crianças em idade escolar apresentam algum hábito oral, sendo o mais frequente o movimento de empurrar a língua26. Em nosso estudo, mais da metade dos RB analisados utilizaram chupeta e poucos possuíram o hábito da sucção digital; porém, a grande maioria fez uso de mamadeira, sendo que o tempo de utilização dos três teve significância estatística com relação à intervenção no tipo respiratório.
Observou-se, neste estudo, que os RB analisados referem dormir bem; porém, a incidência de ronco, baba enquanto dorme, sono agitado e acordar à noite foi significativamente maior nos RB em relação aos nasais. Os distúrbios obstrutivos do sono são relativamente frequentes na população pediátrica e incluem o ronco e a apnéia obstrutiva do sono, sendo uma das causas mais comuns a obstrução de vias aéreas superiores e consequente respiração bucal27-29.
A resistência das vias aéreas superiores durante o sono é significativamente menor na respiração nasal do que na respiração bucal. Além de aumentar a resistência das vias aéreas superiores, a via oral é associada ao agravamento da apnéia obstrutiva do sono. Esta diferença de resistência entre via nasal e oral faz com que indivíduos saudáveis tenham uma respiração predominantemente nasal30. Entretanto, nos RB, muitas vezes a obstrução das vias aéreas superiores não permite uma respiração nasal e consequentemente uma boa noite de sono.
O sono é agitado, de má qualidade e com pesadelos frequentes, o que leva à hipersonolência diurna, cansaço, ansiedade, desânimo, falta concentração e atenção31, à diminuição do rendimento escolar 10,27 e até à depressão. Para que a língua não gere ainda mais dificuldades respiratórias, o respirador bucal tenta encontrar a posição mais confortável para dormir, geralmente em decúbito ventral ou lateral3.
A respiração bucal resulta em posição alterada da língua e lábios entreabertos; as alterações no tônus da musculatura facial levam a uma hipotonia, dificultando a manutenção da boca fechada, mesmo após solucionar os problemas obstrutivos. A mastigação é ineficiente e leva a problemas digestivos e engasgos pela incoordenação da respiração com a mastigação, deglutição atípica com ruído, projeção anterior de língua, contração exagerada de orbicular, movimentos compensatórios de cabeça, fala imprecisa, trancada, com excesso de saliva, sem sonorização pelas otites frequentes, com alto índice de ceceio anterior ou lateral e voz rouca ou anasalada. Eles esmagam o alimento contra o palato com o dorso da língua, o que torna a mastigação mais vertical e sem lateralização de mandíbula. A deglutição realiza-se com pressão atípica do dorso da língua e com participação da musculatura perioral, há anteriorização de língua, e movimentos associados de cabeça32.
Em repouso, 80% das pessoas saudáveis respiram exclusivamente pelo nariz. Durante o exercício, há um aumento da ventilação e uma mudança na via respiratória que vai de nasal para oronasal; então, a maior parte da ventilação é realizada pela boca33. O respirador bucal fica sem esta opção.
Uma série de fatores já citados, tais como alteração do sono, capacidade pulmonar diminuída, alimentação inadequada, entre outros, leva o respirador bucal a ter baixa aptidão esportiva10,31. Foi observado que a maioria das crianças com respiração bucal gosta e realiza alguma atividade física, embora alguns apresentem cansaço excessivo durante a realização de tais atividades, provavelmente em decorrência da respiração inadequada.
As crianças com respiração bucal apresentam diversas alterações que, se não diagnosticadas precocemente, podem trazer consequências inesperadas, tanto no comportamento, no psicológico, no físico e, portanto, no relacionamento pessoal17. Assim sendo, é de extrema importância a implantação de políticas de saúde, com o intuito de incentivar hábitos que possam evitar a respiração bucal, como a amamentação, e coibir hábitos que possam levar a desenvolvê-la. Bem como diagnosticar precocemente, de forma a melhorar a qualidade de vida de crianças portadoras de respiração bucal.
A respiração bucal não é uma alteração fisiológica e sim patológica, que pode provocar alterações funcionais e morfológicas em todo organismo. O diagnóstico, prevenção e tratamento devem ser integrados com áreas da fisioterapia, fonoaudiologia, ortodontia, otorrinolaringologia e, às vezes, psicologia e nutrição para alcançar resultados satisfatórios, ou seja, é muito importante o tratamento multidisciplinar3,10,15,17,31-36 .
Conclui-se que a prevalência de RB foi semelhante à encontrada na literatura pesquisada. As variáveis babar, roncar e dormir bem (associação negativa) podem predizer a ocorrência da respiração bucal.
Colaboradores
JM Felcar participou do planejamento, coleta de dados, metodologia, análise, interpretação e discussão dos resultados. IR Bueno, ACS Massan e RP Torezan participaram do planejamento, coleta de dados e discussão dos resultados. JR Cardoso participou da metodologia, análise e interpretação dos resultados. Todos colaboraram com a elaboração do texto.
Artigo apresentado em 19/11/2007
Aprovado em 27/07/2008
Versão final apresentada em 28/07/2008
- 1. Spinelli MLM, Casanova PC. Respiração bucal [texto na Internet]. [acessado 2007 nov 08]. Disponível em: http://www.odontologia.com.br/artigos.asp?id=224&idesp%2B14&ler=s
- 2. Faria PMT, Ruellas ACO, Matsumoto MAN, Anselmo-Lima WT, Pereira FC. Dentofacial morphology of mouth breathing children. Braz Dent J 2002; 13(2):129-132.
- 3. Miranda PPC, Mashuda SYK, Periotto MC, Araújo RJH. Enfoque multidisciplinar na síndrome do respirador bucal. Rev Paulista de Odontol 2002; 24(3):4-8.
- 4. Fransson JMD, Magnani MBBA, Nouer DF, Siqueira VCV, Lunardi N. Estudo cefalométrico comparativo entre respiradores nasais e predominantemente bucais. Rev Bras Otorrinolagol 2006; 72(1):72-82.
- 5. Lopatiené K, Babarskas A. Malocclusion and upper airway obstruction. Medicina 2002; 38(3):277-283.
- 6. Neiva FCB, Cattoni DM, Ramos JLA, Issler H. Desmame precoce: implicações para o desenvolvimento motor-oral. J. Pediatr. 2003; 79(1):7-12.
- 7. Yi LC, Guedes ZCF, Pignatari S, Weckx LLM. Avaliação postural em crianças de 5 a 12 anos que apresentam respiração oral. Fisioterapia em movimento 2003;16(3):29-33.
- 8. Cintra CFSC, Castro FFM, Cintra PPVC. As alterações oro-faciais apresentadas em pacientes respiradores bucais. Rev Bras Alerg Imunopatol 2000; 23(2):78-83.
- 9. Rodrigues MEM, Rodrigues PCMSM. Respiração bucal: diagnóstico e tratamento bucal [texto na Internet]. [acessado 2007 jul 20]. Disponível em: http://www.abom.org.br/texto_artigo02.htm
- 10. Lusvarghi L. Identificando o respirador bucal. Rev APCD 1999; 53(4):265-274.
- 11. Quintão FC, Andrade DC, Lagôa LC. A síndrome do respirador oral, suas influências na postura e a atuação da fisioterapia [texto na Internet]. [acessado 2007 jul 29]. Disponível em: http://www.wgate.com.br/fisioweb
- 12. Krakauer LH. Guilherme A. Relação entre respiração bucal e alterações posturais em crianças: uma análise descritiva. R Dental Press Ortodon Ortop Facial 2000; 5(5):85-92.
- 13. Godoy P, Niitsuma LEM, Caromano FA. Avaliação funcional fisioterapêutica do respirador bucal. Arq Ciênc Saúde Unipar 2000; 4(2):111-120.
- 14. Silva FB, Sampaio LMM, Carrascosa AC. Avaliação fisioterapêutica dos sistemas mastigatório e respiratório de um portador de síndrome otodental: um estudo de caso. Rev Bras Fisioter. 2006; 10(1):133-136.
- 15. Marins RS. Síndrome do respirador bucal e modificação posturais em crianças e adolescentes: a importância da fisioterapia na equipe interdisciplinar. Fisioterapia em Movimento 2001; 14(1):45-52.
- 16. Lima LCO, Baraúna MA, Sologurem MJJ, Canto RST, Gastaldi AC. Postural alterations in children with mouth breathing assessed by computerized biophotogrammetry. J Appl Oral Sci 2004; 12(3):232-237.
- 17. Menezes VA, Leal RB, Pessoa RS, Pontes RMES. Prevalência e fatores associados à respiração oral em escolares participantes do projeto Santo Amaro-Recife, 2005. Rev Bras Otorrinolaringol. 2006; 72(3):394-399.
- 18. Parra Y. El paciente respirador bucal una propuesta para el Estado Nueva Esparta 1996 - 2001. Acta Odontol Venez 2004; 42(2):97-106.
- 19. Lara AMAE, Silva MFC. Respiração bucal: revisão da literatura. Virtual Odontol 2007; 1(4):28-32.
- 20. Di Francesco RC, Passerotii G, Paulucci B, Miniti A. Respiração oral na criança: repercussões diferentes de acordo com o diagnóstico. Rev Bras Otorrinolaringol 2004; 70(5):665-670.
- 21. Barros JRC, Becker HMG, Pinto JA. Avaliação de atopia em crianças respiradoras bucais atendidas em centro de referência. J. Pediatr. 2006; 82(6):458-464.
- 22. Chaves RG, Lamounier JA, César CC. Fatores associados com a duração do aleitamento materno. J. Pediatr. 2007; 83(3):241-246.
- 23. Voi Trawitzki LV, Anselmo-Lima WT, Melchior MO, Grechi TH, Valera FCP. Aleitamento e hábitos orais deletérios em respiradores orais e nasais. Rev Bras Otorrinolaringol 2005; 71(6):747-751.
- 24. Carrascoza KC, Possobon RF, Tomita LM, Moraes ABA. Consequências do uso da mamadeira para o desenvolvimento orofacial em crianças inicialmente amamentadas ao peito. J. Pediatr. 2006; 82(5):395-397.
- 25. Cavassani VGS, Ribeiro SG, Nemr NK, Greco AM, Köhle J, Lehn CN. Hábitos orais de sucção: estudo piloto em população de baixa renda. Rev Bras Otorrinolaringol. 2003; 69(1):106-110.
- 26. Kharbanda OP, Sidhu SS, Sundaram KR, Shukla DK. Oral habits in school going children of Delhi: a prevalence study. J Indian Soc Pedo Prev Dent 2003; 21(3):120-124.
- 27. Ng DK, Kwok K, Cheung JM, Leung S, Chow P, Wong WH, Chan CH, Ho JC. Prevalence of sleep problems in Hong Kong primary school children: a community-based telephone survey. Chest 2005; 128:1315-1323.
- 28. Uema SFH, Vidal MVR, Fujita R, Moreira G, Pignatari SSN. Avaliação comportamental em crianças com distúrbios obstrutivos do sono. Rev Bras Otorrinolaringol 2006; 72(1):120-123.
- 29. Urschitz MS, Guenther A, Eitner S, Urschitz-Duprat PM, Schlaud M, Ipsiroglu OS, Poets CF. Risk Factors and Natural History of Habitual Snoring. Chest2004; 126:790-800.
- 30. Fitzpatrick MF, McLean H, Urton AM, Tan A, O'Donnell D, Driver HS. Effect of nasal or oral breathing route on upper airway resistance during sleep. Eur Respir J 2003; 22:827-832.
- 31. Carvalho, M. P. Respiração bucal: uma visão fonoaudiológica na atuação multidisciplinar. Revista de Otorrinolaringologia 2000; 7(2):54-59.
- 32. Frejman MW. Respiração bucal [texto na Internet]. [acessado 2007 jul 20]. Disponível em: http://www.fonoaudiologia.com/trabalhos/artigos/artigo-018/artigo-018-respira.htm
- 33. Amis TC, O'Neill N, Wheatley JR. Oral airway flow dynamics in healthy humans. J Physiol. 1999; 515:293-298.
- 34. Martins AS, Vieira MM, Vieira MR Pereira PKS. Estudo da relação entre respiração oral e perda auditiva. Rev Soc Bras Fonoaudiol 2006; 11(3):175-180.
- 35. Ribeiro EC, Soares LM. Avaliação espirométrica de crianças portadoras de respiração bucal antes e após intervenção fisioterapêutica. Fisioterapia Brasil 2003; 4(3):163-167.
- 36. Vasconcellos IC, Gosling FB. Avaliação funcional do paciente respirador bucal. RBO 2003; 60(5):321-323.
Datas de Publicação
-
Publicação nesta coleção
20 Abr 2010 -
Data do Fascículo
Mar 2010
Histórico
-
Recebido
19 Nov 2007 -
Aceito
28 Jul 2008