Resumo
O Programa Mais Médicos (PMM) foi implantado no Brasil com o objetivo de reduzir as desigualdades no acesso à Atenção Primária à Saúde (APS). Baseado em diversas evidências que apontavam para um cenário de profunda escassez de médicos no país, um dos seus eixos de ação foi a provisão emergencial desses profissionais em áreas vulneráveis, denominado de Projeto Mais Médicos para o Brasil. O artigo analisa o impacto do PMM na redução da escassez de médicos nos municípios brasileiros. Para tanto, lança mão do Índice de Escassez de Médicos em APS, o qual a identifica e a mensura nos períodos março de 2013 e setembro de 2015, antes e depois da implantação do programa. Os resultados mostram que ocorreu um substantivo aumento na oferta de médicos em APS no período, o que contribuiu para reduzir o número de municípios com escassez desses profissionais de 1.200 para 777. Este impacto também contribuiu para reduzir as desigualdades entre os municípios, mas as iniquidades distributivas permaneceram. Foi verificado ainda que ocorreu uma redução na oferta regular de médicos pelos municípios, sugerindo uma substituição da mesma pela do programa. Assim, permaneceu um quadro de insegurança assistencial em função da dependência dos municípios em relação ao provimento federal.
Palavras-chave
Escassez de médicos; Programa Mais Médicos; Atenção Primária à Saúde
Abstract
The Mais Médicos (More Doctors) Program (PMM) was put in place in Brazil aiming to reduce inequalities in access to Primary Healthcare. Based on diverse evidence that pointed to a scenario of profound shortage of doctors in the country, one of its central thrusts was emergency provision of these professionals in vulnerable areas, referred to as the Mais Médicos para o Brasil (More Doctors for Brazil) Project. The article analyses the impact of the PMM in reducing shortage of physicians in Brazilian municipalities. To do this, it uses the Primary Healthcare Physicians Shortage Index, which identifies and measures the shortage in the periods of March 2003 and September 2015, before and after implementation of the program. The results show that there was a substantial increase in the supply of physicians in primary healthcare in the period, which helped reduce the number of municipalities with shortage from 1,200 to 777. This impact also helped reduce inequalities between municipalities, but the inequities in distribution persisted. It was also found that there was a reduction in the regular supply of doctors made by municipalities, suggesting that these were being simply substituted by the supply coming from the program. Thus, an overall situation of insecurity in care persists, reflecting the dependence of municipalities on the physician supply from the federal government.
Key words
Physician shortage; Mais Médicos Program; Primary Healthcare
Introdução
O “Programa Mais Médicos” (PMM) foi lançado em julho de 2013 a partir da Medida Provisória Nº 621, posteriormente convertida na Lei Nº 12.871, em outubro de 2013, baseado em evidências que apontavam para um cenário de profunda escassez de médicos no país, sobretudo na Atenção Primária à Saúde (APS)11. Brasil. Portaria Interministerial nº 1.369, de 8 de julho de 2013. Dispõe sobre a implementação do Projeto Mais Médicos para o Brasil. Diário Oficial da União. 2013; 8 jul.–33. Pinto HA, Sales MJT, Oliveira FP, Brizolara R, Figueiredo AM, Santos JT. O Programa Mais Médicos e o fortalecimento da Atenção Básica. Divulg. saúde debate 2014; 51: 105–120. Essas evidências apontavam para um número insuficiente de médicos por habitante, quando comparado a outros países44. Campos FE, Machado MH, Girardi SN. A fixação de profissionais de saúde em regiões de necessidades. Divulg. saúde debate 2009; (44):13–24., má distribuição no território brasileiro55. Fundação Getúlio Vargas (FGV). Escassez de Médicos. Rio de Janeiro: Centro de Políticas Sociais; 2008. [acessado 2016 mar 01]. Disponível em: http://www.cps.fgv.br/ibrecps/medicos/index.htm.
http://www.cps.fgv.br/ibrecps/medicos/in...
–77. Estação de Pesquisa de Sinais de Mercado (EPSM). Identificação de Áreas de Escassez de Recursos Humanos em Saúde no Brasil. Belo Horizonte: EPSM/NESCON/ FM/UFMG; 2012. [acessado 2016 mar 01]. Disponível em: Http://epsm.nescon.medicina.ufmg.br/epsm/Relate_Pesquisa/Identifica%C3%A7%C3%A3o%20de%20%C3%A1reas%20de%20escassez%20de%20RHS%20no%20Brasil.pdf/
Http://epsm.nescon.medicina.ufmg.br/epsm...
, dificuldade de atração e fixação de profissionais em regiões de necessidade44. Campos FE, Machado MH, Girardi SN. A fixação de profissionais de saúde em regiões de necessidades. Divulg. saúde debate 2009; (44):13–24.,88. Maciel Filho R. Estratégias para Distribuição e Fixação de Médicos em Sistemas Nacionais de Saúde [tese]. Rio de Janeiro: UERJ; 2007. e uma percepção social de que essa carência era o principal problema do Sistema Único de Saúde (SUS)99. Instituto de Pesquisa Econômica Aplicada (IPEA). Sistema de indicadores de percepção social (SIPS). Brasília: IPEA; 2011. [acessado 2016 mar 01]. Disponível em: http://www.ipea.gov.br/portal/images/stories/PDFs/livros/livros/livro_sistemaindicadores_sips_01.pdf
http://www.ipea.gov.br/portal/images/sto...
. Somavam-se a este quadro os sinais relativos ao mercado de trabalho médico que, ao longo dos anos 2000 e início dos anos 2010, mostrou salários crescentes, formalização dos postos de trabalho, saldos positivos de empregos na economia formal, baixas taxas de desemprego e altas taxas de procura e aproveitamento das vagas nos cursos de formação1010. Estação de Pesquisa em Sinais de Mercado (EPSM). Mercado de trabalho Médico: Escassez e Desigualdades na Distribuição da Força de Trabalho no Brasil. Belo Horizonte: EPSM/NESCON/FM/UFMG. 2013. [acessado 2016 mar 01] Disponível em: http://epsm.nescon.medicina.ufmg.br/epsm/Publicacoes/Publicacao_Mercado_de_Trabalho_Medico_2013.pdf
http://epsm.nescon.medicina.ufmg.br/epsm...
.
O conceito de escassez, mais afeito à economia, é normalmente usado com referência a situações nas quais os recursos disponíveis são insuficientes para atender as demandas. Quando falamos em escassez de um bem ou recurso queremos dizer que ele não existe em quantidade suficiente para satisfazer a todos os indivíduos nos níveis que dele necessitam. A intensidade da escassez pode variar em grau (forte/fraca) e natureza podendo ser considerada artificial nos casos em que os governos poderiam, se decidissem fazêlo, tornar o recurso em questão disponível para todos ao nível da demanda. No caso da demanda por assistência a saúde, especificamente de médicos, a escassez remete a situações de carência e privação que são incompatíveis com os estados democráticos, uma vez que descrevem desigualdades no acesso a recursos sociais que podem impactar o curso de vida das pessoas1111. Estação de Pesquisa em Sinais de Mercado (EPSM). Construção do índice de escassez de profissionais de saúde para apoio à Política Nacional de Promoção da Segurança Assistencial em Saúde. Belo Horizonte: EPSM/NESCON/FM/UFMG. 2010. [acessado 2016 mar 01]. Disponível em: http://epsm.nescon.medicina.ufmg.br/epsm/Relate_Pesquisa/Index_relatorio.pdf
http://epsm.nescon.medicina.ufmg.br/epsm...
.
O problema da escassez de médicos veio se agravando ao longo da primeira década do século XXI em todo o mundo. Cerca de 50% da população mundial vive em áreas rurais e remotas, que por sua vez são servidas por menos de 25% da força de trabalho médica1212. Araujo E, Maeda A. How to recruit and retain health workers in rural and remote areas in developing countries: A Guidance Note. Washington: The Work Bank; 2013.. À escassez de médicos se somam as dificuldades de retenção destes profissionais nas regiões mais isoladas, mais pobres e vulneráveis e vários estudos atestam o constante esforço dos países em investigar o problema e propor estratégias para sua solução44. Campos FE, Machado MH, Girardi SN. A fixação de profissionais de saúde em regiões de necessidades. Divulg. saúde debate 2009; (44):13–24.,77. Estação de Pesquisa de Sinais de Mercado (EPSM). Identificação de Áreas de Escassez de Recursos Humanos em Saúde no Brasil. Belo Horizonte: EPSM/NESCON/ FM/UFMG; 2012. [acessado 2016 mar 01]. Disponível em: Http://epsm.nescon.medicina.ufmg.br/epsm/Relate_Pesquisa/Identifica%C3%A7%C3%A3o%20de%20%C3%A1reas%20de%20escassez%20de%20RHS%20no%20Brasil.pdf/
Http://epsm.nescon.medicina.ufmg.br/epsm...
,88. Maciel Filho R. Estratégias para Distribuição e Fixação de Médicos em Sistemas Nacionais de Saúde [tese]. Rio de Janeiro: UERJ; 2007.,1212. Araujo E, Maeda A. How to recruit and retain health workers in rural and remote areas in developing countries: A Guidance Note. Washington: The Work Bank; 2013.,1313. World Health Organization (WHO). Increasing access to health workers in remote and rural areas through improved retention. Geneva: WHO; 2010. Global recommendations.. Entre as principais estratégias, além de incentivos monetários, citam-se os abatimentos de dívidas contraídas pelos médicos durante a graduação, os serviços obrigatórios em áreas rurais e desassistidas, o recrutamento de médicos estrangeiros e a extensão de vistos de permanência para médicos estrangeiros1212. Araujo E, Maeda A. How to recruit and retain health workers in rural and remote areas in developing countries: A Guidance Note. Washington: The Work Bank; 2013.–1515. Oliveira FP, Vanni T, Pinto HA, Santos JTR, Figueiredo AM, Araújo SQ, Matos MFM, Cyrino EG. “Mais Médicos”: a Brazilian program in an international perspective. Interface (Botucatu) 2015; 19(54):623–634.. A realidade é que mesmo diante das diversas estratégias adotadas pelos diferentes países, o problema nunca se vê completamente erradicado, comportando-se como uma doença crônica que apesar de não ter cura exige o constante manejo.
No Brasil, antes da implantação do PMM, cerca de 20% dos municípios brasileiros apresentavam escassez de médicos, principalmente naqueles de menor porte, mais distantes e com maior dificuldade de acesso, localizados nas regiões Norte e Nordeste do país77. Estação de Pesquisa de Sinais de Mercado (EPSM). Identificação de Áreas de Escassez de Recursos Humanos em Saúde no Brasil. Belo Horizonte: EPSM/NESCON/ FM/UFMG; 2012. [acessado 2016 mar 01]. Disponível em: Http://epsm.nescon.medicina.ufmg.br/epsm/Relate_Pesquisa/Identifica%C3%A7%C3%A3o%20de%20%C3%A1reas%20de%20escassez%20de%20RHS%20no%20Brasil.pdf/
Http://epsm.nescon.medicina.ufmg.br/epsm...
. O PMM foi instituído em julho de 2013 buscando resolver esse problema e é considerada uma das políticas públicas mais abrangentes já adotadas pelo governo para lidar com a escassez de médicos que atinge grande parte da população, em particular a mais pobre e vulnerável1515. Oliveira FP, Vanni T, Pinto HA, Santos JTR, Figueiredo AM, Araújo SQ, Matos MFM, Cyrino EG. “Mais Médicos”: a Brazilian program in an international perspective. Interface (Botucatu) 2015; 19(54):623–634.. Assim, o programa foi estruturado a partir de três eixos de ação que visam ampliar a oferta de médicos e melhorar as condições assistenciais nos municípios brasileiros: (i) o investimento na melhoria da infraestrutura das redes de atenção à saúde; (ii) a ampliação da oferta de cursos e vagas em medicina, incluindo amplas reformas educacionais na graduação e residência médicas; e (iii) a implantação do Projeto Mais Médicos para o Brasil (PMMB), que trata da provisão emergencial de médicos em áreas prioritárias para o SUS e da redução das desigualdades distributivas11. Brasil. Portaria Interministerial nº 1.369, de 8 de julho de 2013. Dispõe sobre a implementação do Projeto Mais Médicos para o Brasil. Diário Oficial da União. 2013; 8 jul.,22. Brasil. Lei nº 12.871, de 22 de outubro de 2013. Institui o Programa Mais Médicos, altera as Leis no 8.745, de 9 de dezembro de 1993, e nº 6.932, de 7 de julho de 1981, e dá outras providências. Diário Oficial da União 2013; 23 out..
O presente artigo analisa o impacto do terceiro eixo, isto é, a provisão de médicos do PMM, na redução da escassez de médicos em APS nos municípios brasileiros. Pretendemos demostrar que ocorreu um substantivo aumento na oferta de médicos entre 2013 e 2015, sobretudo em áreas identificadas com escassez, o que contribuiu para diminuir as iniquidades de distribuição entre os municípios. Entretanto, o quadro atual ainda é de permanência das desigualdades distributivas. Mostraremos que a presença atual de médicos se apresenta apenas como um alívio das situações de escassez, uma vez que grande parte dos municípios ainda convive com insegurança assistencial, já que alguns deles substituíram a oferta regular que faziam pela do PMM, tornando-se dependentes do programa.
Metodologia
Para este artigo utilizamos um indicador que identifica e mensura a escassez de médicos em APS nos municípios brasileiros. Por meio da análise deste indicador, em dois pontos do tempo, verificamos em que medida a oferta de médicos do PMM, somada à regular realizada pelos municípios, contribuiu para a redução das desigualdades regionais e o alívio de situações de escassez. Esse indicador foi criado pela Estação de Pesquisa de Sinais de Mercado (2010)1111. Estação de Pesquisa em Sinais de Mercado (EPSM). Construção do índice de escassez de profissionais de saúde para apoio à Política Nacional de Promoção da Segurança Assistencial em Saúde. Belo Horizonte: EPSM/NESCON/FM/UFMG. 2010. [acessado 2016 mar 01]. Disponível em: http://epsm.nescon.medicina.ufmg.br/epsm/Relate_Pesquisa/Index_relatorio.pdf
http://epsm.nescon.medicina.ufmg.br/epsm...
e é denominado Índice de Escassez de Médicos em Atenção Primária à Saúde. O mesmo permite caracterizar a oferta de médicos para além do critério usualmente utilizado de razão de médicos por habitantes. Assim, a esta razão são adicionados indicadores relativos às carências socioeconômicas, altas necessidade de saúde e barreiras de acesso a serviços de saúde vivenciadas pelas populações estudadas, permitindo caracterizar situações de insegurança assistencial permanente e estados de privação. Em suma, identificam-se não só as situações de notável insuficiência de profissionais médicos, mas também aquelas em que, mesmo com parâmetros adequados de oferta, são vulneráveis em termos socioeconômicos, de altas necessidades de saúde e de acesso a seus serviços.
O índice de escassez é um indicador composto por quatro dimensões. A primeira se refere à oferta de médicos e é representada pela razão de médicos por habitantes. Para a composição do numerador consideramos os dados do Cadastro Nacional de Estabelecimentos de Saúde (CNES) do Ministério da Saúde dos meses de março de 2013 e de setembro de 2015, um período anterior ao PMM e outro mais recente. Identificamos como oferta de médicos em APS, em cada período, não só aquela proveniente dos serviços públicos, mas também dos privados. Por isso, realizamos um recorte segundo a especialidade registrada, selecionando os médicos nas especialidades primárias de Saúde da Família, Clínica Médica e Pediatria. A contagem de profissionais foi feita a partir da disponibilidade de carga horária semanal de trabalho, sendo que cada 40 horas ambulatoriais nas especialidades selecionadas correspondeu ao equivalente a um médico em APS no município. Para a contagem do número de habitantes no denominador utilizamos as estimativas populacionais do Instituto Brasileiro de Geografia e Estatística (IBGE) dos anos correspondentes, 2013 e 2015.
Os médicos do PMM em setembro de 2015 foram contados independentemente da especialidade registrada. Para identificá-los, realizamos uma compatibilização entre o CNES daquele período e o cadastro do Departamento de Planejamento e Regulação da Provisão de Profissionais de Saúde (DEPREPS) de fevereiro de 2016. A compatibilização foi feita através do número do cadastro de pessoa física (CPF) do profissional e do código do município em que ele atuava através do programa, ambas as informações disponíveis nos dois cadastros. Foram identificados 14.256 profissionais do programa no CNES distribuídos em 3.755 municípios brasileiros.
As outras três dimensões do índice de escassez foram tratadas da seguinte forma: (i) carência socioeconômica: medida pela proporção de domicílios em situação de pobreza no município, de acordo com o corte definido pelo Programa Bolsa Família (PBF) de renda per capita abaixo de R$140,00; (ii) altas necessidades de saúde: medidas pela Taxa de Mortalidade Infantil por mil nascidos vivos; e (iii) barreiras de acesso aos serviços de saúde: medida pela distância, em tempo, dos municípios até a sede da região de saúde – CIR. Os dados de (i) e (ii) foram coletados no Censo Demográfico do IBGE de 2010 e os de (iii) pela geocodificação das sedes municipais.
Foram considerados com escassez de médicos em APS os municípios com: (i) uma razão de habitante por médico superior à preconizada pela Estratégia de Saúde da Família (ESF), de um profissional para até 3.000 habitantes, e aqueles com ausência de médicos; (ii) com razão de um médico para 1.500 até menos de 3.000 habitantes e TMI de mais de 100% acima da média estadual; e (iii) com razão de um médico para 1.500 até menos de 3.000 habitantes e mais de 50% dos domicílios na pobreza.
Entre os municípios identificados com escassez de médicos, procedeu-se à mensuração do grau desta. Para tanto, os quatro indicadores selecionados foram classificados num gradiente de 0 a 5 de acordo com a intensidade da ocorrência de cada evento. A soma simples proveniente dos valores em cada um dos indicadores é o valor do índice de escassez, variável de 1 a 20. Quanto mais próximo de um, menor é o grau de escassez, quanto mais próximo de 20, maior. Os valores foram agregados em cinco categorias que representam a intensidade da escassez (1 a 4: Traços de escassez; 5 a 8: Escassez Baixa; 9 a 12: Escassez Moderada; 13 a 16: Escassez Alta; 17 a 20: Escassez Severa). Os municípios com ausência de médicos foram automaticamente classificados no grau de escassez severa.
Além do cálculo do índice de escassez nos dois períodos, março de 2013 e setembro de 2015, foi construído um cenário referente àquele mais recente, que considera apenas a oferta regular de médicos em APS feita pelos municípios. Trata-se de um cenário hipotético que subtrai os médicos do PMM, permitindo verificar qual seria a situação atual caso não houvesse a oferta do programa, ainda que a regular tenha sido impactada por esta, como será mostrado.
No que se refere ao método estatístico, foram realizadas análises descritivas e uma comparativa por meio da razão de chances (odds ratio). A medida representa a chance de sucesso na ocorrência de determinado evento, neste caso, a existência de escassez de médicos. O cálculo é dado pelo quociente entre a probabilidade de sucesso e a de fracasso1616. Agresti A, Finlay B. Métodos Estatísticos para as Ciências Sociais. 4ª ed. Porto Alegre: Editora Penso; 2012.. O objetivo foi verificar a chance dos municípios de uma determinada região ou porte populacional terem escassez de médicos, relativamente aos das demais regiões e portes. O programa utilizado para análise estatística foi o Statistical Package for the Social Sciences (SPSS).
Resultados
A Tabela 1 apresenta a evolução e o saldo do número de médicos em APS no Brasil nos períodos de março de 2013 e setembro de 2015 e a participação relativa deles do PMM no último período, segundo região e porte populacional do município. Considerando o total do país, houve um incremento absoluto de 12.652 médicos de um período ao outro (de 99.163 para 111.815). Esse incremento foi menor do que o número de médicos do PMM que estavam ativos em setembro de 2015, de 14.256. A diferença permite afirmar que ocorreu um déficit de 1.649 profissionais na oferta regular feita pelos municípios. A participação relativa do quantitativo de médicos do programa em relação ao total da APS era de 12,7% em 2015.
Evolução e saldo do número de médicos em APS* * Número de médicos nas especialidades de Saúde da Família, Clínica Médica e Pediatria equivalente a tempo integral (cada 40 horas ambulatoriais nas especialidades em questão correspondem a um médico). e participação relativa dos médicos do PMM segundo região e porte populacional do município - Brasil, março de 2013 e setembro de 2015.
A região Nordeste foi a que recebeu o maior número de médicos do programa, 4.849, seguida do Sudeste, com 4.372. Apesar disso, o impacto relativo foi maior na primeira região, com uma participação de 18,1% em relação ao total de médicos em APS, contra 8,7% da segunda. A região Norte, mesmo recebendo um provimento inferior, de 1.715, era a que apresentava a maior participação de médicos do programa, 23,7%, destacando o efeito do direcionamento do provimento para as áreas de maior necessidade. Ressalta-se, ainda, que as regiões Norte e Nordeste apresentaram um saldo entre 2013 e 2015 inferior ao número de médicos do PMM recebido no período. Enquanto os incrementos absolutos de médicos em APS foram de 1.491 e 2.675, respectivamente, os provimentos dos do PMM foram de 1.715 e 4.849. Estes dados indicam perda na oferta regular de profissionais feita pelos municípios, o que não ocorreu nas demais regiões.
No que diz respeito ao porte populacional, os dados evidenciam que os municípios entre 20 e 50 mil habitantes e as capitais e regiões metro politanas, foram os que mais receberam médicos do PMM em termos absolutos, 3.078 e 2.889, respectivamente. Já o impacto relativo foi maior em municípios com até 10 mil habitantes, nos quais os 1.899 profissionais recebidos corresponderam a 22,2% do total. Observa-se que quanto maior era o porte, menor foi o impacto do programa, o que se justificava por uma maior oferta de médicos de fora da ESF, sobretudo clínicos e pediatras. Os municípios de menor porte eram os que mais se organizavam em torno da oferta de médicos de saúde da família, em detrimento das demais especialidades, e eram os mais vulneráveis em termos de assistência à saúde. Nesse sentido, era de se esperar um maior impacto nestes estratos tendo em vista a preferência do PMM pela ESF e pelas regiões com maior necessidade. Os municípios com até 50 mil habitantes apresentaram déficit na oferta regular, o que não ocorreu entre aqueles de maior porte (Tabela 1).
A Tabela 2 permite analisar detalhadamente os saldos de médicos na comparação entre março de 2013 e setembro de 2015. A mesma discrimina o número de médicos em APS que exerciam clínica médica, pediatria e saúde da família e os que eram do PMM (neste caso, independente da especialidade), acrescidos ou subtraídos do estoque geral. Observamos que o saldo total do país e os de todas as regiões e portes foram positivos e que os mesmos foram inferiores aos números de médicos do PMM para as regiões Norte e Nordeste e nos portes até 50 mil habitantes, como já mostrado acima. Porém, ao verificarmos apenas os saldos em saúde da família, todos os valores se apresentaram negativos, totalizando uma perda de 7.142 médicos, com destaque para o Nordeste (menos 3.098) e o Sudeste (menos 1.593) e os municípios com entre 20 e 50 mil habitantes (menos 1.872) e com entre 10 e 20 mil habitantes (menos 1.565).
Saldo do número de médicos* * Número de médicos equivalente a tempo integral (cada 40 horas ambulatoriais correspondem a um médico). no período em clínica médica, pediatria, saúde da família e no PMM, segundo região geográfica e porte - Brasil, março de 2013 e setembro de 2015.
Estes saldos negativos indicam a substituição da oferta regular de médicos das prefeituras pelo provimento federal, tendo em vista que se referiam diretamente à ESF (diferentemente dos clínicos e pediatras da APS convencional e dos serviços de Saúde Suplementar). Note-se que todos os estratos tiveram incrementos positivos de clínicos e quase todos de pediatras, o que compensou as perdas de médicos de saúde da família nas regiões Sudeste, Sul e Centro-oeste e nos municípios de grande porte, justamente aqueles com menor dependência da ESF.
A Tabela 3 apresenta o número e a proporção de municípios com escassez em março de 2013, setembro de 2015 e no cenário hipotético (que subtrai os médicos do PMM do total da oferta do último período), segundo a região geográfica e o porte populacional do município. Também apresenta a razão de chances (odds ratio), utilizada aqui apenas como uma medida de comparação que informa a chance dos municípios de uma região ou de um determinado porte populacional possuir escassez de médicos em relação aos demais.
Número e proporção de municípios com escassez e odds ratio segundo região geográfica e porte populacional dos municípios - Brasil, março de 2013, setembro de 2015 e cenário hipotético.
Observou-se que no período imediatamente anterior ao lançamento do PMM, em março de 2013, havia um total de 1.200 municípios com escassez de médicos, ou seja, 21,6% do total do país. Já em setembro de 2015, após cerca de dois anos do programa, este número reduziu para 777, passando a representar 14%. É importante ressaltar que dentre estes municípios, 272 não possuíam médicos do PMM, sendo que 220 porque não aderiram ao programa e os outros 52 por terem recebido profissionais após setembro de 2015. Entre os 505 que estavam com escassez e possuíam médicos do PMM alocados, 63,4% permaneciam com uma razão de profissionais por habitante superior a um por 3 mil e os demais, mesmo com o parâmetro adequado, estavam com carências socioeconômicas e altas necessidades de saúde.
No cenário hipotético – que considera apenas o provimento regular de médicos na APS pelos municípios em setembro de 2015 – o quadro de escassez se intensificaria, passando para 2.021 municípios com esse problema, ou 35,4% do total. É importante ressaltar que este cenário não informa qual seria o quadro da escassez se o PMM não tivesse sido implementado, pois não é possível supor o que teria ocorrido em um contexto sem intervenção do programa. De fato, o quadro permite ilustrar que a escassez ficaria mais acentuada do que aquela observada em 2013 caso o PMM deixasse de existir, destacando a situação atual de dependência dos municípios em relação ao provimento federal.
A redução da escassez entre 2013 e 2015 ocorreu em todas as regiões geográficas, sendo que o Norte teve a maior, passando de 48% de municípios em março de 2013 para 31% em setembro de 2015. A região Nordeste reduziu de 25,1% para 18,1%. A despeito deste impacto, no entanto, as desigualdades regionais se mantiveram, uma vez que estas duas regiões ainda apresentavam as maiores proporções, comparativamente às demais. Observamos que o Norte tinha 3,87 vezes mais chance de possuir municípios com escassez em 2013 e, embora esta tenha diminuído para 3,16, em 2015, ainda era alta e superior a das demais regiões. O Nordeste ampliou a chance de municípios estarem na escassez, em relação ao restante, de 1,35 para 1,63. No que se refere ao porte populacional, verificamos que os municípios com entre 50 e 100 mil habitantes apresentaram a maior redução de escassez, de 29,5% para 12,1%, ainda que a razão de chances tenha reduzido ligeiramente, de 1,68 para 1,60. Em seguida estavam os municípios com entre 20 e 50 mil habitantes que reduziram a proporção de escassez de 29,5% para 19,2% e a razão de chances de 1,56 para 0,84.
No cômputo geral, nos dois períodos, os municípios das regiões Norte e Nordeste e os de menor porte populacional, com até 50 mil habitantes, apresentaram-se mais vulneráveis em comparação aos das regiões Sudeste, Sul e Centro-oeste e os de grande porte, capitais e regiões metropolitanas. Foram os que mais reduziram essa vulnerabilidade em função do PMM, porém as iniquidades distributivas se mantiveram, destacando o quadro de insegurança assistencial que estas localidades possuem, mesmo com a presença do programa. Isso fica mais evidente observando o cenário hipotético. Nele, as regiões Norte e Nordeste continuariam com os maiores percentuais de municípios com escassez, respectivamente 66,3% (OR = 3,87) e 50,1% (OR = 2,37), predominando entre estes os de menor porte.
O Gráfico 1 apresenta a distribuição dos municípios com escassez de médicos em APS segundo o grau desta e a região, em março de 2013 e setembro de 2015. Diferentemente das análises anteriores que verificaram o impacto do PMM na redução da escassez, o objetivo deste gráfico é analisar a intensidade, sobretudo nas situações mais graves. No primeiro período, embora a maior parte dos municípios do Brasil possuísse escassez baixa e moderada – quase 80% daqueles identificados com – chama a atenção o número dos com alta, 63, e o fato de que quase todos se concentravam nas regiões Norte e Nordeste. No segundo período, aproximadamente dois anos depois de implantado o PMM, o número de municípios com escassez alta caiu quase que em 50%, reduzindo para 34. De maneira geral, porém, todos os estratos diminuíram a intensidade da escassez, embora as regiões mais vulneráveis tenham permanecido com graus mais elevados.
Distribuição dos municípios com escassez de médicos em APS segundo o grau da escassez, região geográfica e período - Brasil, março de 2013 e setembro de 2015.
O Gráfico 2 apresenta a mesma comparação apontada no Gráfico 1, porém em relação ao porte populacional. Observamos uma grande concentração dos municípios com graus de escassez alta entre aqueles de menor porte, com até 50 mil habitantes. Para estes portes o número de municípios neste grau de escassez reduziu de 60 para 32, entre 2013 e 2015. Também aqui se repetiu o padrão de permanência de graus mais elevados de escassez entre os municípios mais vulneráveis (neste caso, de pequeno e médio porte), embora a distribuição geral tenha melhorado.
Distribuição dos municípios com escassez de médicos em APS segundo o grau da escassez, porte populacional e período - Brasil, março de 2013 e setembro de 2015.
Discussão
O Programa Mais Médicos vem dando importantes passos para viabilizar o direito à saúde para a população brasileira. Resultados parciais de pesquisa da Universidade de Brasília conduzida em municípios pobres das cinco regiões do Brasil com usuários do SUS, gestores e profissionais de saúde revelaram que entre os usurários existe um alto grau de satisfação nas dimensões de “tempo de espera para agendar a consulta” e “atendimento durante a consulta”. A pesquisa com gestores e profissionais apontou que a integração do profissional médico ampliou a capacidade de diagnóstico de problemas locais, trazendo agilidade e continuidade ao tratamento do usuário1717. Santos LMP, Costas AM, Girardi SN. Programa Mais Médicos: uma ação efetiva para reduzir iniquidades em saúde. Cien Saude Colet 2015; 20(11):3547–3552.. O relatório de Auditoria Operacional do Tribunal de Contas da União (TCU), por sua vez, indicou aumento na oferta de serviços de saúde após a implantação do programa, destacando um crescimento de 33% no número de consultas realizadas e de 32% nas visitas domiciliares1818. Tribunal de Contas da União (TCU). Auditoria operacional: Programa Mais Médicos e Projeto Mais Médicos para o Brasil: avaliação da eficácia do programa. Brasília: TCU; 2014. TC nº 005.391/2014-8..
Os dados aqui analisados corroboram as evidências positivas do PMM, sobretudo no que se refere ao cenário de escassez de médicos em APS. Os dados sugerem que houve uma ampliação significativa da cobertura de médicos em municípios localizados nas regiões Norte e Nordeste e de pequeno porte, os quais apresentavam as maiores proporções de escassez anteriormente ao lançamento do programa e, portanto, exigiam intervenções imediatas por meio de políticas públicas federais de provimento. No entanto, é nestas regiões e portes que as chances dos municípios apresentarem escassez continuam sendo superiores e onde ocorreram expressivas substituições de médicos da oferta regular das prefeituras pelo provimento do programa. O programa contribuiu também na redução da intensidade da escassez: aqueles municípios que apresentavam os piores níveis e situações limítrofes à privação essencial diminuíram quase que pela metade.
O impacto do PMM na redução da escassez de médicos fica ainda mais evidente ao introduzirmos o cenário hipotético que considera apenas a oferta regular, em que o número de municípios com escassez mais do que dobraria na ausência do provimento do programa. Evidente que devemos considerar aqui que este cenário foi construído com a finalidade de avaliar o impacto do PMM na redução da escassez, mostrando um possível quadro para setembro de 2015, na ausência dos profissionais do programa. Não pretendemos aqui afirmar que o quadro seria exatamente este se o programa não existisse, principalmente pelo fato de que pode ter ocorrido, como alguns dos dados nos indicaram, substituições de profissionais que já atuavam nos municípios pelos do PMM e/ou diminuição da oferta regular de médicos por via das próprias prefeituras.
Limitações do próprio índice de escassez também devem ser consideradas. Primeiro, ao delimitarmos o município como espaço geográfico no qual os eventos componentes do indicador (razão de médicos por habitante, TMI, proporção de domicílios na pobreza, distância até a sede da região de saúde) são contados, tratamos realidades heterogêneas igualmente, deixando de considerar, por exemplo, territórios que convivem com situação de privação de médicos localizados em grandes centros urbanos, como regiões pobres de capitais e regiões metropolitanas. Segundo, pelo fato de não incorporarmos ao dimensionamento da oferta por habitante outros recursos humanos com escopos clínicos na APS, como o pessoal de enfermagem (enfermeiros e técnicos), Agentes Comunitários de Saúde e outras especialidades médicas básicas, clínicas e cirúrgicas, os quais se somados à oferta já dimensionada (clínicos, pediatras e saúde da família), de forma ponderada, poderiam representar alívios mais significativos da escassez. Terceiro, pelo fato de calcularmos a TMI e a proporção de domicílios na pobreza a partir do Censo Demográfico de 2010, a análise não capturou possíveis mudanças ocorridas nestes indicadores entre 2010 e 2015. Entendemos que este é um problema menor, mas é necessário destacar que a redução da escassez observada ou, pelo menos de sua intensidade, pode ter sido ainda maior caso as carências socioeconômicas e as necessidades de saúde tivessem sido reduzidas no período.
É evidente que o PMM ampliou o acesso e a garantia do direito à saúde a milhões de brasileiros através do provimento imediato, como nunca se viu antes da história, de mais de 14 mil médicos em território nacional1919. Campos GWS. Mais médicos e a construção de uma política de pessoal para a Atenção Básica no Sistema Único de Saúde (SUS). Interface (Botucatu) 2015; 19(54):571–572.. Nenhum provimento regular de médicos conseguiria alcançar tal acesso em tão curto prazo. Consideramos que os resultados obtidos neste estudo sinalizam que o PMM teve um impacto positivo na redução da escassez de médicos em APS no Brasil, demonstrando um substantivo aumento na oferta de profissionais entre 2013 e 2015, sobretudo em áreas mais necessitadas, e uma redução das desigualdades distributivas. Apesar deste alivio da escassez atribuído ao programa, ainda se verifica uma má distribuição de médicos no território. Além disso, grande parte dos municípios ainda convive com insegurança assistencial, tendo em vista que ocorreram redução e substituição da oferta regular de médicos das prefeituras pelo provimento federal. Nesse sentido, o PMM ofereceu um alívio da escassez, cumprindo de forma relativa seu objetivo de provisão emergencial de médicos, mas pode ter tornado alguns municípios dependentes do programa, justamente aqueles que historicamente conviviam com situações de carência e privação de serviços de saúde.
Referências
-
1Brasil. Portaria Interministerial nº 1.369, de 8 de julho de 2013. Dispõe sobre a implementação do Projeto Mais Médicos para o Brasil. Diário Oficial da União. 2013; 8 jul.
-
2Brasil. Lei nº 12.871, de 22 de outubro de 2013. Institui o Programa Mais Médicos, altera as Leis no 8.745, de 9 de dezembro de 1993, e nº 6.932, de 7 de julho de 1981, e dá outras providências. Diário Oficial da União 2013; 23 out.
-
3Pinto HA, Sales MJT, Oliveira FP, Brizolara R, Figueiredo AM, Santos JT. O Programa Mais Médicos e o fortalecimento da Atenção Básica. Divulg. saúde debate 2014; 51: 105–120
-
4Campos FE, Machado MH, Girardi SN. A fixação de profissionais de saúde em regiões de necessidades. Divulg. saúde debate 2009; (44):13–24.
-
5Fundação Getúlio Vargas (FGV). Escassez de Médicos Rio de Janeiro: Centro de Políticas Sociais; 2008. [acessado 2016 mar 01]. Disponível em: http://www.cps.fgv.br/ibrecps/medicos/index.htm
» http://www.cps.fgv.br/ibrecps/medicos/index.htm -
6Conselho Federal de Medicina (CFM). Demografia Médica no Brasil: dados gerais e descrições de desigualdades São Paulo: Conselho Regional de Medicina do Estado de São Paulo; Conselho Federal de Medicina, 2011. [acessado 2016 mar 01]. Disponível em: http://www.cremesp.org.br/pdfs/demografia_2_dezembro.pdf
» http://www.cremesp.org.br/pdfs/demografia_2_dezembro.pdf -
7Estação de Pesquisa de Sinais de Mercado (EPSM). Identificação de Áreas de Escassez de Recursos Humanos em Saúde no Brasil Belo Horizonte: EPSM/NESCON/ FM/UFMG; 2012. [acessado 2016 mar 01]. Disponível em: Http://epsm.nescon.medicina.ufmg.br/epsm/Relate_Pesquisa/Identifica%C3%A7%C3%A3o%20de%20%C3%A1reas%20de%20escassez%20de%20RHS%20no%20Brasil.pdf/
» Http://epsm.nescon.medicina.ufmg.br/epsm/Relate_Pesquisa/Identifica%C3%A7%C3%A3o%20de%20%C3%A1reas%20de%20escassez%20de%20RHS%20no%20Brasil.pdf/ -
8Maciel Filho R. Estratégias para Distribuição e Fixação de Médicos em Sistemas Nacionais de Saúde [tese]. Rio de Janeiro: UERJ; 2007.
-
9Instituto de Pesquisa Econômica Aplicada (IPEA). Sistema de indicadores de percepção social (SIPS) Brasília: IPEA; 2011. [acessado 2016 mar 01]. Disponível em: http://www.ipea.gov.br/portal/images/stories/PDFs/livros/livros/livro_sistemaindicadores_sips_01.pdf
» http://www.ipea.gov.br/portal/images/stories/PDFs/livros/livros/livro_sistemaindicadores_sips_01.pdf -
10Estação de Pesquisa em Sinais de Mercado (EPSM). Mercado de trabalho Médico: Escassez e Desigualdades na Distribuição da Força de Trabalho no Brasil. Belo Horizonte: EPSM/NESCON/FM/UFMG. 2013. [acessado 2016 mar 01] Disponível em: http://epsm.nescon.medicina.ufmg.br/epsm/Publicacoes/Publicacao_Mercado_de_Trabalho_Medico_2013.pdf
» http://epsm.nescon.medicina.ufmg.br/epsm/Publicacoes/Publicacao_Mercado_de_Trabalho_Medico_2013.pdf -
11Estação de Pesquisa em Sinais de Mercado (EPSM). Construção do índice de escassez de profissionais de saúde para apoio à Política Nacional de Promoção da Segurança Assistencial em Saúde. Belo Horizonte: EPSM/NESCON/FM/UFMG. 2010. [acessado 2016 mar 01]. Disponível em: http://epsm.nescon.medicina.ufmg.br/epsm/Relate_Pesquisa/Index_relatorio.pdf
» http://epsm.nescon.medicina.ufmg.br/epsm/Relate_Pesquisa/Index_relatorio.pdf -
12Araujo E, Maeda A. How to recruit and retain health workers in rural and remote areas in developing countries: A Guidance Note Washington: The Work Bank; 2013.
-
13World Health Organization (WHO). Increasing access to health workers in remote and rural areas through improved retention Geneva: WHO; 2010. Global recommendations.
-
14Grobler, L, Marais B, Mabunda AS, Marindi PN, Reuter H, Volmink J. Interventions for increasing the proportion of health professionals practising in rural and other underserved areas. Cochrane Database Syst Rev 2009; 21(1):1–25.
-
15Oliveira FP, Vanni T, Pinto HA, Santos JTR, Figueiredo AM, Araújo SQ, Matos MFM, Cyrino EG. “Mais Médicos”: a Brazilian program in an international perspective. Interface (Botucatu) 2015; 19(54):623–634.
-
16Agresti A, Finlay B. Métodos Estatísticos para as Ciências Sociais 4ª ed. Porto Alegre: Editora Penso; 2012.
-
17Santos LMP, Costas AM, Girardi SN. Programa Mais Médicos: uma ação efetiva para reduzir iniquidades em saúde. Cien Saude Colet 2015; 20(11):3547–3552.
-
18Tribunal de Contas da União (TCU). Auditoria operacional: Programa Mais Médicos e Projeto Mais Médicos para o Brasil: avaliação da eficácia do programa Brasília: TCU; 2014. TC nº 005.391/2014-8.
-
19Campos GWS. Mais médicos e a construção de uma política de pessoal para a Atenção Básica no Sistema Único de Saúde (SUS). Interface (Botucatu) 2015; 19(54):571–572.
Datas de Publicação
-
Publicação nesta coleção
Set 2016
Histórico
-
Recebido
10 Mar 2016 -
Revisado
14 Jun 2016 -
Aceito
16 Jun 2016


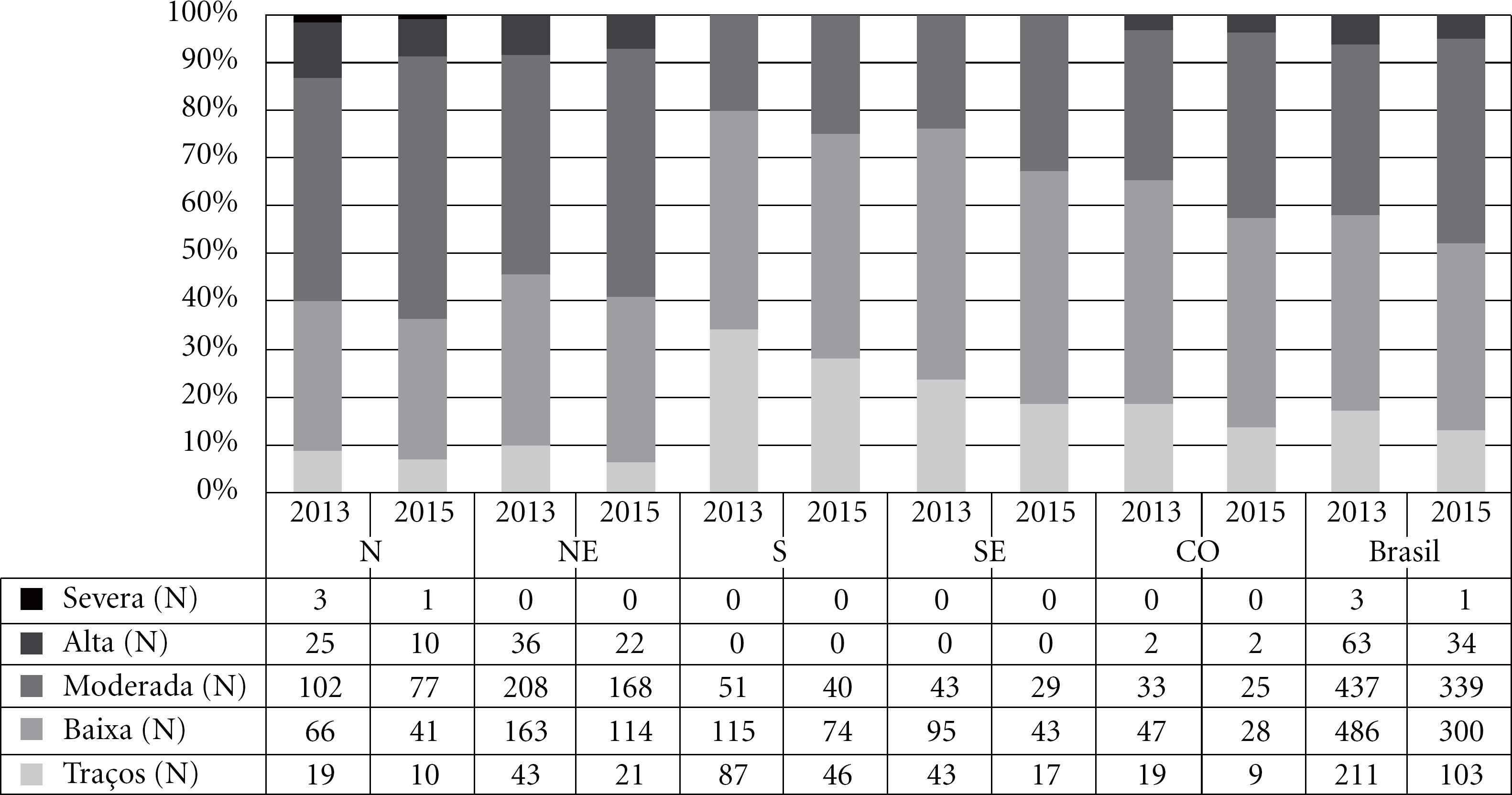 Fonte: Elaboração própria a partir do CNES/MS (2013, 2015), DEPREPS/MS (2016) e Censo Demográfico IBGE (2010).
Fonte: Elaboração própria a partir do CNES/MS (2013, 2015), DEPREPS/MS (2016) e Censo Demográfico IBGE (2010).
 Fonte: Elaboração própria a partir do CNES/MS (2013, 2015), DEPREPS/MS (2016) e Censo Demográfico IBGE (2010).
Fonte: Elaboração própria a partir do CNES/MS (2013, 2015), DEPREPS/MS (2016) e Censo Demográfico IBGE (2010).