Resumo
Ao longo dos últimos 30 anos, o Sistema Único de Saúde brasileiro se caracterizou por importantes mudanças na atenção à saúde. No presente artigo, são apresentados dados relativos à evolução das estruturas ambulatorial e hospitalar, e dos recursos humanos, bem como acerca da utilização dos serviços de saúde. A expansão da rede pública ocorreu principalmente entre as unidades que dão suporte aos programas de atenção básica, ampliando o acesso às consultas médicas e a redução das internações para um conjunto de doenças, mas persiste uma carência de profissionais, especialmente no cuidado odontológico. Entretanto, a despeito do avanço na cobertura, permanecem os desafios à continuidade do SUS e à melhoria da qualidade do cuidado, particularmente no tocante ao financiamento público, oferta de serviços, e na relação com o setor privado.
Utilização de serviços de saúde; Acesso aos serviços de saúde; Rede assistencial
Abstract
Significant changes have been witnessed in the Brazilian health system over the last 30 years. This article outlines trends in outpatient and hospital care, staffing, and health service use during this period. There was a significant expansion of the public health network, particularly of primary care services, leading to improved access to consultations and a reduction in hospital admissions. However, there is a persistent shortage of health professionals in Brazil’s public health system, particularly dentists. Despite improvements in coverage, the public system continues to face serious challenges, particularly with respect to funding, service provision, and its relationship with the private sector.
Access to health services; Use of health services; Health care networks
Introdução
No Brasil, através da criação do Instituto Nacional de Previdência Social (INPS), a formulação do sistema de saúde caracterizou-se pela concentração de recursos na previdência social, a centralização administrativa e financeira, a uniformização dos benefícios e a expansão dos serviços médicos com cobertura previdenciária aos trabalhadores segurados, privilegiando a contratação do setor privado11. Escorel S. História das Políticas de Saúde no Brasil de 1964 a 1990: do golpe militar à Reforma Sanitária. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2008. p.385-434.. Esse cenário privilegiava a assistência médica individual e especializada, sob a responsabilidade do Ministério da Previdência e Assistência Social, enquanto que ao Ministério da Saúde cabia o papel de ente normativo e execução de ações de caráter preventivo. Através da modalidade “medicina de grupo”, empresas faziam convênios para contratar serviços de saúde para seus trabalhadores e deixavam de contribuir com a previdência11. Escorel S. História das Políticas de Saúde no Brasil de 1964 a 1990: do golpe militar à Reforma Sanitária. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2008. p.385-434..
Na década de 1970, surgiu o Movimento Sanitário, com a defesa de que a Reforma do sistema de saúde deveria partir de uma mudança da abordagem primordialmente biológica dos problemas de saúde para uma histórico-estrutural que considerava a determinação dos aspectos socioeconômicos e políticos na distribuição desigual das doenças11. Escorel S. História das Políticas de Saúde no Brasil de 1964 a 1990: do golpe militar à Reforma Sanitária. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2008. p.385-434.,22. Gerschman S. A democracia inconclusa: um estudo da reforma sanitária brasileira. Rio de Janeiro: Fiocruz; 2004.. Nessa argumentação, o Estado teria um papel capital na promoção de saúde, regulação do sistema e na oferta de serviços e seria imperativa a democratização do acesso à saúde e a reestruturação do sistema de serviços33. Fleury S. Reforma sanitária brasileira: dilemas entre o instituinte e o instituído. Cien Saude Colet 2009; 14(3):743-752..
Em 1988, com a promulgação da atual Constituição Federal, o acesso à saúde, através de um Sistema Único, passou a ser um direito social. A Lei 8.080/199044. Brasil. Lei 8.080, de 19 de setembro de 1990. Dispõe sobre as condições para a promoção, proteção e recuperação da saúde, a organização e o funcionamento dos serviços correspondentes e dá outras providências. Diário Oficial da União 1990; 19 set., por sua vez, instituiu o Sistema Único de Saúde (SUS), tendo como principais princípios e diretrizes: universalidade de acesso em todos os níveis de assistência à saúde; igualdade na assistência, sem preconceitos e privilégio de qualquer gênero; integralidade da assistência; participação da comunidade; e descentralização político-administrativa55. Noronha JC, Lima LD, Machado CV. O Sistema Único de Saúde – SUS. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz, 2008. p. 435-472.. Também de 1990, a Lei 8.14266. Brasil. Lei 8.142, de 28 de dezembro de 1990. Dispõe sobre a participação da comunidade na gestão do Sistema Único de Saúde (SUS) e sobre as transferências intergovernamentais de recursos financeiros na área da saúde e dá outras providências. Diário Oficial da União 1990; 31 dez., entre outras providências, dispôs sobre a participação da comunidade na gestão do SUS, prevendo as Conferências e os Conselhos de Saúde, ratificando a defesa de participação social proposta pela Reforma Sanitária.
Embora a Carta Magna inaugure um SUS no qual se prevê que as ações e os serviços públicos de saúde sejam organizados de forma integrada, regionalizada e hierarquizada, também considera que a assistência à saúde seja livre à iniciativa privada. Além disso, definiu-se que quando as disponibilidades de recursos próprios não fossem suficientes para garantir a cobertura assistencial à população de uma determinada área, o SUS poderia recorrer, por contratos e convênios, aos serviços prestados pela iniciativa privada77. Paim J, Travassos C, Almeida C, Bahia L, Macinko J. The Brazilian health system: history, advances, and challenges. Lancet 2011; 377(9779):1778-1797..
Neste artigo pretende-se, através da análise da evolução da oferta de estabelecimentos e recursos de saúde no país e das condições de utilização dos serviços de saúde, abordar os efeitos de ações e políticas de saúde e o papel dos prestadores privados conveniados/contratados ao SUS.
Aspectos metodológicos
No que se refere à evolução da estrutura ambulatorial e hospitalar, foram utilizados dados da Pesquisa Assistência Médico-Sanitária/IBGE (AMS)88. Instituto Brasileiro de Geografia e Estatística (IBGE). Pesquisa Assistência Médico-Sanitária. Rio de Janeiro: IBGE; 1981, 1986, 1990 e 1992. de 1981, 1986, 1990 e 1992, e do Cadastro Nacional de Estabelecimentos de Saúde (CNES/MS)99. Brasil. Ministério da Saúde (MS). CNES: Cadastro Nacional de Estabelecimentos de Saúde. Brasília. [acessado 2018 Jan 10]. Disponível em: http://cnes.datasus.gov.br
http://cnes.datasus.gov.br...
de 2006, 2010 e 2017. Utilizando a variável “Esfera Administrativa”, foram estimadas as frequências de estabelecimentos públicos e privados, considerando cinco grandes conjuntos: 1 - Centro de apoio à saúde da família (CASF), Centro de Saúde/Unidade Básica de Saúde, Posto de Saúde e Unidade da Saúde da Família; 2 - Clínica especializada/ambulatório especializado, Policlínica, Unidade Mista; 3 - Hospitais; 4 - Pronto atendimento, Pronto socorro especializado, Pronto socorro geral; 5 - Unidade de Serviço de Apoio de Diagnose e Terapia.
Os tipos de atendimento prestados pelos estabelecimentos foram agregados nas categorias: “SUS”, “Privado” ou “Misto”. A categoria “SUS” compreende estabelecimentos que atendem exclusivamente ao SUS. “Privado” reúne os tipos de atendimento “particular”, “plano” e “plano/particular”. A categoria “Misto” refere-se à soma das alternativas “SUS/particular”, “SUS/plano” e “SUS/particular/plano”. Essas informações se concentram no período mais recente (2006, 2010 e 2017), pois têm como fonte o CNES.
Mudanças na forma como foram gerados pelo IBGE dados sobre os tipos de estabelecimentos sem internação em 1999, 2005 e 2009 impedem a obtenção de estimativas análogas às do período anterior.
A evolução dos recursos humanos foi feita considerando-se três categorias profissionais: médicos, dentistas e enfermeiros. Os dados do CNES foram utilizados para obter a proporção de profissionais vinculados ao SUS no período 2007-2017. Dados do Conselho Federal de Medicina (CFM) permitiram obter uma série histórica do número de médicos e a razão médicos/população de 1980 a 2017. O cálculo da razão considerou a população estimada de 1980 a 1999 pelo IBGE. Para os anos posteriores a 2000, utilizou-se as projeções do IBGE que incorporam os parâmetros demográficos calculados com base no Censo Demográfico 2010 e as informações dos registros de nascimentos e óbitos.
Dados sobre acesso e uso de serviços na década de 1980, foram coletados nas Pesquisas Nacionais por Amostra de Domicílios (PNAD)1010. Instituto Brasileiro de Geografia e Estatística (IBGE). Pesquisa Nacional por Amostra de Domicílios (PNAD). Rio de Janeiro: IBGE; 1981, 1986, 1998, 2003, 2008. de 1981 e 1986. Posteriormente, foram obtidos quinquenalmente pelas PNAD no período 1998-2008, que seguiram desenhos amostrais e questionários semelhantes à PNAD 1981. Acesso e uso de serviço de saúde também foram captados em 2013 pela Pesquisa Nacional de Saúde (PNS)1111. Instituto Brasileiro de Geografia e Estatística (IBGE). Pesquisa Nacional de Saúde (PNS). Rio de Janeiro: IBGE; 2013..
Questões dos inquéritos de saúde foram utilizadas para gerar os indicadores de acesso aos serviços de saúde, entre os quais se incluem a proporção de pessoas que fizeram consulta médica e odontológica anualmente. Para a análise da evolução no uso de serviços em períodos próximos às entrevistas, foram consideradas: a frequência com que os serviços são procurados, tipo de serviço, motivo de procura, tipo de atendimento recebido e tipo de pagamento. Também foi considerada a questão acerca de internação ocorrida nos 12 meses antecedentes à pesquisa, o tipo e o financiamento.
Oferta de serviços de saúde
Rede assistencial
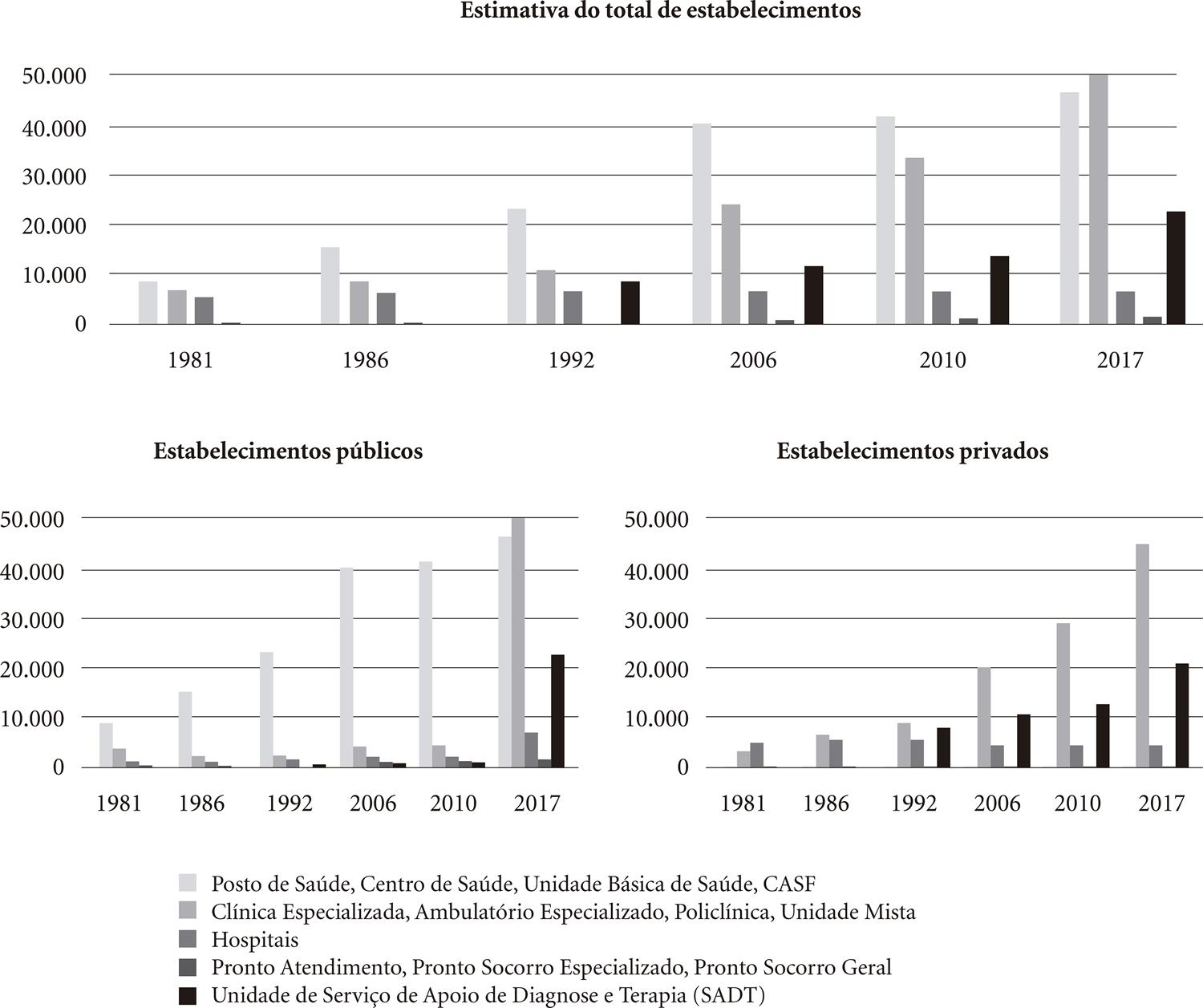
Na Figura 1, observam-se as dinâmicas geral e específicas por tipos de estabelecimentos entre 1981 e 2017, além de sua distribuição em públicos ou privados. Percebe-se que o número de estabelecimento de saúde cresceu de maneira muito relevante, embora as dinâmicas por tipo sejam distintas.
O total de estabelecimentos aumentou de 21.532 para 129.544, sendo marcantes os incrementos das UBS e Clínicas, os primeiros ao longo de todo o período com estabilização nos anos mais recentes e os outros, especialmente a partir da década de 1990. O número de hospitais variou pouco, com um aumento de 5.660 (1981) para 6.794 (2017). Os prontos-socorros e as unidades de SADT são pouco expressivos no início do período, porém os SADT crescem nos anos 1990.
A expansão da atenção básica e da rede de urgência e emergência a partir da década de 2000, apontada por autores como Paim et al.77. Paim J, Travassos C, Almeida C, Bahia L, Macinko J. The Brazilian health system: history, advances, and challenges. Lancet 2011; 377(9779):1778-1797. e Braga Neto et al.1212. Braga Neto FC, Barbosa BR, Santos IS. Atenção Hospitalar: Evolução Histórica e Tendências. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2008. p. 665-704. está relacionada ao importante aumento das UBS e das Clínicas. Porém, enquanto as UBS são quase que exclusivamente públicas (99,2% em 2017), as Clínicas são em sua absoluta maioria privadas (86,8% em 2017), com uma participação pública que diminuiu ao longo do tempo, já que era superior a 50% em 1981.
A predominância dos estabelecimentos privados é observada também entre os hospitais e as unidades de SADT. Embora a participação dos hospitais públicos tenha aumentado, atingindo 35,8% em 2017, mantêm-se a predominância dos privados, mesmo com o fechamento e a concentração geográfica de unidades privadas. Braga Neto et al.1212. Braga Neto FC, Barbosa BR, Santos IS. Atenção Hospitalar: Evolução Histórica e Tendências. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2008. p. 665-704. apontam que os hospitais públicos crescem através da criação de hospitais de pequeno e médio portes na esfera municipal e com os incentivos federais e estaduais à criação de leitos em hospitais de grande porte. Já os privados, seguem uma lógica típica de mercado, mesmo quando conveniados ao SUS, e apresentam uma tendência a concentrar-se em espaços com melhores possibilidades de sustentabilidade e retorno1313. Machado MH. Trabalho e emprego em saúde. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2012. p. 259-2786..
As unidades de SADT foram, ao longo de todo o período, marcadas pela absoluta predominância de estabelecimentos privados, com um pequeno aumento da participação pública, que atinge 6,3% em 2017.
O papel desempenhado pelo setor privado na atenção à saúde prevaleceu desde a segunda metade do século XX, apesar da institucionalização do SUS no final da década de 198011. Escorel S. História das Políticas de Saúde no Brasil de 1964 a 1990: do golpe militar à Reforma Sanitária. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2008. p.385-434.,44. Brasil. Lei 8.080, de 19 de setembro de 1990. Dispõe sobre as condições para a promoção, proteção e recuperação da saúde, a organização e o funcionamento dos serviços correspondentes e dá outras providências. Diário Oficial da União 1990; 19 set.. Não apenas existiu um domínio em áreas específicas, como o SADT, como houve suporte à criação de unidades privadas pelas políticas dos governos11. Escorel S. História das Políticas de Saúde no Brasil de 1964 a 1990: do golpe militar à Reforma Sanitária. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2008. p.385-434.. Mesmo com um sistema público e universal de saúde, a atuação e a expansão do SUS estiveram imbricadas ao setor privado, especialmente quando consideramos os serviços conveniados/contratados.
Estabelecimentos e tipos de atendimento
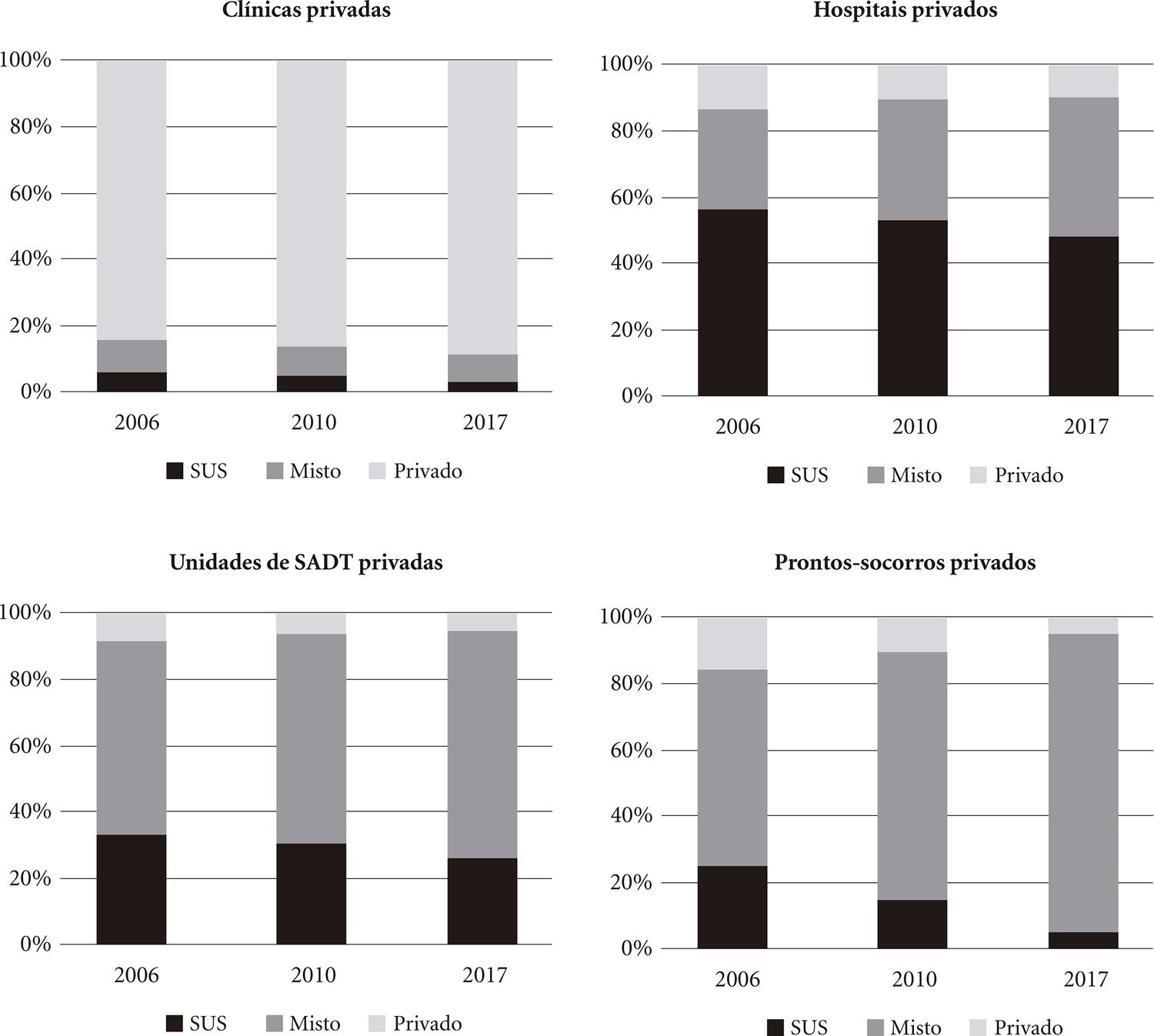
A relação entre os setores público e privado na prestação de serviços de saúde no Brasil é histórica11. Escorel S. História das Políticas de Saúde no Brasil de 1964 a 1990: do golpe militar à Reforma Sanitária. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2008. p.385-434. e manteve-se ao longo do período de implantação e expansão do SUS nos últimos 30 anos. Para abordar as características da interdependência público/privada e sua evolução, foram classificados os tipos de atendimentos prestados (SUS, privado ou misto) de quatro categorias de estabelecimentos privados em 2006, 2010 e 2017, conforme a Figura 2. As unidades básicas e os postos de saúde não foram incluídos por serem quase todos públicos.
Como visto, as clínicas são em sua maioria privadas e sua utilização também ocorre por planos de saúde privados ou pagamento direto. A participação dos estabelecimentos exclusivamente privados esteve sempre acima de 80% e aumentou no período, com a redução dos com atendimento exclusivo ao SUS.
A maioria dos hospitais no país é privada, porém sua utilização se dá majoritariamente através do SUS ou compartilhada entre os sistemas público e privado. A participação dos hospitais privados exclusivamente SUS diminuiu entre 2006 e 2017, embora se mantenha próxima a 50%. No período, também diminuiu a participação dos estabelecimentos com atendimento exclusivo privado. Cresceu a participação dos estabelecimentos com atendimento misto, reforçando o caráter articulado entre os setores público e privado.
De maneira mais significativa que os hospitais, as unidades de SADT se caracterizam pelo predomínio do setor privado. A dinâmica desse tipo de atendimento no período recente é semelhante à dos hospitais: redução dos estabelecimentos exclusivos SUS e privados com aumento dos mistos. Porém, distintamente dos hospitais, nos quais a maioria dos estabelecimentos privados se manteve como exclusivamente SUS, nas unidades de SADT o uso misto foi sempre predominante, como constatado por Martins1414. Martins LO. O segmento da medicina diagnóstica no Brasil. Rev. Fac. Ciências Médicas de Sorocaba 2014; 16(3):139-145..
As unidades de “pronto-socorro” são predominantemente públicas, porém o atendimento nos estabelecimentos privados também é direcionado ao SUS. O padrão e a dinâmica no período são similares às dos SADT, com predomínio ainda mais expressivo do atendimento misto.
Portanto, é possível observar a interdependência entre os setores público e privado na atenção à saúde. Se, por um lado, o SUS necessita dos serviços privados para garantir a atenção à população, a maioria dos estabelecimentos privados dependem dos recursos públicos por atenderem exclusivamente ao SUS ou serem de uso misto, especialmente os hospitais e as unidades de SADT.
Recursos humanos
A evolução do SUS nos últimos 30 anos também está relacionada a mudanças nos recursos humanos. A disponibilidade de profissionais da área da saúde em geral, e mais especificamente em unidades de Atenção Básica (AB) possibilitam avaliar o crescimento da oferta desses recursos, assim como demonstrar os efeitos de políticas específicas, como a Política Nacional de Atenção Básica e o Programa Mais Médicos.
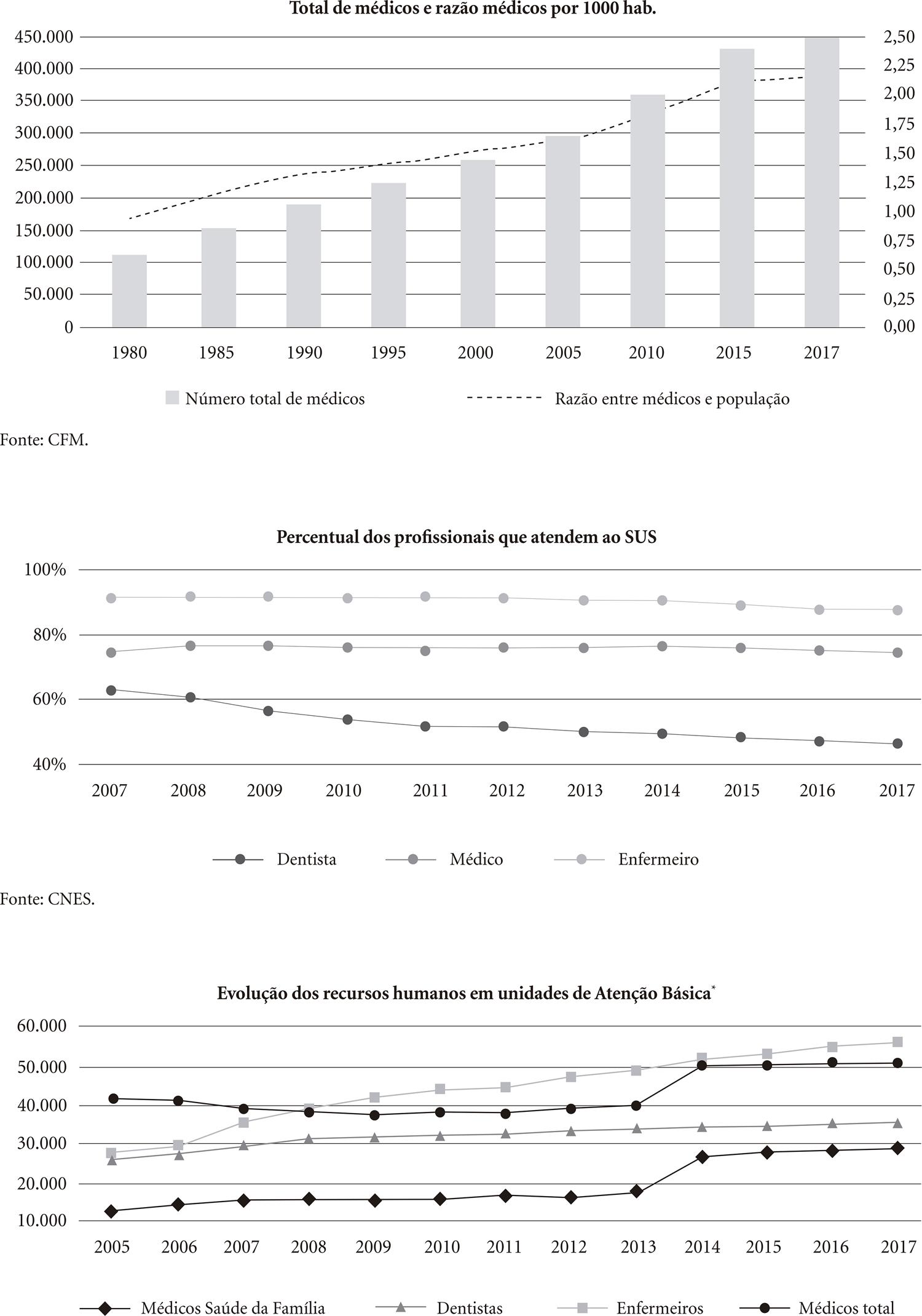
A Figura 3 registra informações sobre o total de médicos e a razão de médicos por 1.000 habitantes ao longo do tempo, a participação de médicos, enfermeiros e dentistas que atendem ao SUS e a atuação desses profissionais na AB.
O número de médicos aumentou de cerca de 111 mil em 1980 para 447 mil em 2017. O CNES registra que o número de enfermeiros foi de cerca de 90 mil em 2007 para 230 mil em 2017, enquanto que o de dentistas foi de 78 mil em 2007 para 127 mil em 10 anos.
A razão de médicos por mil habitantes também aumentou notadamente, como consequência de um crescimento do número de profissionais em ritmo superior ao da população. Em 1980, a razão era inferior a 1 médico por mil habitantes (0,94), atingindo em 2017, 2,15 médicos por mil habitantes. O maior crescimento se deu entre 2005 e 2015, com um aumento de 1,6 para 2,15, ligeiramente superior à variação nos 25 anos anteriores.
A participação dos profissionais que atendem ao SUS nas três maiores categorias profissionais de nível superior (médicos, enfermeiros e dentistas)1414. Martins LO. O segmento da medicina diagnóstica no Brasil. Rev. Fac. Ciências Médicas de Sorocaba 2014; 16(3):139-145. também revela aspectos interessantes dos recursos humanos. Especialmente entre enfermeiros e médicos, a participação dos profissionais no SUS é elevada, sendo superior a 80% entre os primeiros e a 70% entre os últimos. No período considerado, a participação entre os enfermeiros sofreu uma pequena redução, mas o valor era de 88% em 2017. Entre os médicos, a participação se manteve estável, em torno de 75%.
Dentre as categorias, os dentistas mantiveram a menor participação no SUS em relação ao total de profissionais, inclusive com uma importante redução no período. Em 2007, 62,8% atuavam no SUS, e a participação diminuiu de maneira constante, atingindo 46,3% em 2017. A atenção à Saúde Bucal é considerada um importante desafio do SUS ao longo de sua história1515. Moysés SJ. Saúde Bucal. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2008. p. 705-734., mesmo com a existência de diversos programas específicos1616. Carvalho MN, Costa EMOD, Sakai MH, Gil CRR, Leite SNL. Expansão e diversificação da força de trabalho de nível superior nas Unidades Básicas de Saúde no Brasil, 2008 – 2013. Saúde Debate 2016; 40(109):154-162., e isso está refletido na participação dos profissionais no SUS.
No caso de médicos e enfermeiros, o crescimento do número de profissionais e dos que atendem ao SUS foram concomitantes e relacionados. Todavia, no caso dos dentistas, proporcionalmente, o número de profissionais que atendem ao SUS não cresceu de maneira tão significativa.
No período, a composição dos recursos humanos em unidades de AB passou por relevantes mudanças. Houve um notável aumento do número de profissionais, especialmente de enfermeiros e médicos de Saúde da Família (SF). Aqui cabe uma ressalva, pois estes médicos não necessariamente têm formação em SF, embora estejam assim cadastrados no CNES.
Os enfermeiros passaram a ser a categoria com mais profissionais na AB a partir de 2008, apresentando um contínuo crescimento. O total de médicos diminuiu entre 2005 e 2008, mesmo num contexto de crescimento dos médicos de SF. Entre 2009 e 2012, houve certa estabilização, e a partir de 2013 o número de médicos cresceu especialmente em função do aumento dos médicos de SF. Esse incremento esteve relacionado à implantação do Programa Mais Médicos pelo Governo Federal a partir daquele ano1717. Brasil. Ministério da Saúde (MS). Programa Mais Médicos – dois anos: mais saúde para os brasileiros. Brasília: MS; 2015.. Quanto aos dentistas, mesmo com a diminuição do número de profissionais que atendem ao SUS, houve um incremento desses profissionais na AB.
Carvalho et al.1616. Carvalho MN, Costa EMOD, Sakai MH, Gil CRR, Leite SNL. Expansão e diversificação da força de trabalho de nível superior nas Unidades Básicas de Saúde no Brasil, 2008 – 2013. Saúde Debate 2016; 40(109):154-162. ressaltam que houve uma ampliação da participação de outros profissionais, atribuída à implantação de equipes do Núcleo de Apoio à Saúde da Família. As autoras defendem a importância dessa diversificação para ampliação da qualidade e diversidade do cuidado, com vistas à almejada integralidade.
Machado1313. Machado MH. Trabalho e emprego em saúde. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2012. p. 259-2786. aponta que o acréscimo do número de profissionais de saúde reflete a expansão da atenção e traz distinções em relação a outros setores econômicos. Nestes, a incorporação de tecnologias implica na redução dos postos de trabalho; enquanto no setor saúde, mesmo com a ampliação do uso de diversas tecnologias nas últimas décadas, houve um importante incremento dos profissionais.
Um dos desafios nesse cenário é a multiplicidade de formas de contratação, muitas delas precárias, já que não houve uma uniformização da política de recursos humanos, o que implica em dificuldades para a contratação e a manutenção de profissionais em muitas localidades1616. Carvalho MN, Costa EMOD, Sakai MH, Gil CRR, Leite SNL. Expansão e diversificação da força de trabalho de nível superior nas Unidades Básicas de Saúde no Brasil, 2008 – 2013. Saúde Debate 2016; 40(109):154-162.. Assim, é fundamental destacar as marcantes desigualdades regionais quanto à disponibilidade de profissionais1616. Carvalho MN, Costa EMOD, Sakai MH, Gil CRR, Leite SNL. Expansão e diversificação da força de trabalho de nível superior nas Unidades Básicas de Saúde no Brasil, 2008 – 2013. Saúde Debate 2016; 40(109):154-162.,1818. Viacava F, Bellido JG. Condições de saúde, acesso a serviços e fontes de pagamento, segundo inquéritos domiciliares. Cien Saude Colet 2016; 21(2):351-370., que faz parte do amplo conjunto de persistentes desigualdades sociais, econômicas e espaciais.
Acesso aos serviços de saúde
O acesso aos serviços de saúde, por sua vez, aumentou ao longo das três últimas décadas. Indicadores comumente usados, que têm como fonte as PNAD e a PNS, tais como o percentual de pessoas que referem ter consultado médico e dentista, apontam que mais pessoas têm procurado e obtido serviços de saúde.
A pergunta acerca da consulta a um médico nos últimos 12 meses foi respondida positivamente por 54,7% e 71,2% dos entrevistados, em 1998 e 2013, respectivamente1919. Viacava F, Porto SM, Carvalho CC, Bellido JG. Desigualdades regionais e sociais em saúde segundo inquéritos domiciliares (Brasil, 1998-2013). Cien Saude Colet. No prelo 2018.. Um aumento foi verificado em todas as Grandes Regiões. Em 2013, 72,8% das pessoas de 18 a 59 anos com 11 ou mais anos de estudo afirmaram ter consultado um médico, em comparação com 63,7% das pessoas no grupo de menor escolaridade (0 a 3 anos), sendo que a região Norte foi a que apresentou a maior diferença entre os dois grupos (razão de 1,3)1919. Viacava F, Porto SM, Carvalho CC, Bellido JG. Desigualdades regionais e sociais em saúde segundo inquéritos domiciliares (Brasil, 1998-2013). Cien Saude Colet. No prelo 2018..
O acesso aos serviços odontológicos, caracterizado pelo relato de atendimento dentário no último ano, aumentou de 17,3% em 1981 para 33,1% em 1998 e 44,4% em 20131212. Braga Neto FC, Barbosa BR, Santos IS. Atenção Hospitalar: Evolução Histórica e Tendências. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2008. p. 665-704.,1414. Martins LO. O segmento da medicina diagnóstica no Brasil. Rev. Fac. Ciências Médicas de Sorocaba 2014; 16(3):139-145.. Porém, ao avaliar esse acesso regionalmente, nota-se que, em 2013, ainda persistem diferenças entre a região Norte, onde apenas um terço dos entrevistados relatou ter consultado um dentista, e as regiões Sul e Sudeste, nas quais cerca de metade dos entrevistados afirmaram ter consultado1414. Martins LO. O segmento da medicina diagnóstica no Brasil. Rev. Fac. Ciências Médicas de Sorocaba 2014; 16(3):139-145.. A assistência à saúde bucal é marcada pela desigualdade no acesso segundo a renda e a escolaridade dos usuários dos serviços1818. Viacava F, Bellido JG. Condições de saúde, acesso a serviços e fontes de pagamento, segundo inquéritos domiciliares. Cien Saude Colet 2016; 21(2):351-370.. Quanto maior a renda e a escolaridade, menor o percentual de pessoas que relataram nunca ter realizado uma consulta odontológica, e o acesso a esse cuidado permanece condicionado ao pagamento do próprio bolso, participação que variou pouco ao longo dos últimos 30 anos (66% em 1981 e 59% em 2013)1212. Braga Neto FC, Barbosa BR, Santos IS. Atenção Hospitalar: Evolução Histórica e Tendências. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2008. p. 665-704.,1414. Martins LO. O segmento da medicina diagnóstica no Brasil. Rev. Fac. Ciências Médicas de Sorocaba 2014; 16(3):139-145..
Os inquéritos de saúde também captam informações sobre uso de serviços em períodos próximos à ocorrência do evento ou de fácil lembrança no momento das entrevistas. Em 1981, 7,7% dos entrevistados pela PNAD referiram ter procurado algum serviço ou profissional de saúde considerando o período de 30 dias anteriores à realização da pesquisa. Em 1986, esse valor foi de 11%. Entre 1998 e 2013, os percentuais foram 12,7% e 15,3%. Segundo Paim et al., as desigualdades no uso de serviços reduziram de 1981 a 2008, ainda que permaneçam grandes diferenças no uso de serviços odontológicos. De acordo com a PNS 2013, na população com 18 anos ou mais as pessoas com até 3 anos de estudo procuram mais serviços nas 2 últimas semanas do que os demais, não havendo diferença estatisticamente significativa entre os grupos com 4 a 10 e 11 anos de estudo ou mais.
O tipo de serviço de saúde onde a população referiu ter buscado atendimento variou entre 1981 e 2013, deslocando-se do ambulatório (44,8% e 36,8%) para o posto de saúde (22,8% e 38,7%). O percentual de pessoas que relataram utilizar o posto ou centro de saúde como serviço de uso regular aumentou de 41,8% em 1998 para 53,7%, sendo maior entre as pessoas com menor escolaridade1919. Viacava F, Porto SM, Carvalho CC, Bellido JG. Desigualdades regionais e sociais em saúde segundo inquéritos domiciliares (Brasil, 1998-2013). Cien Saude Colet. No prelo 2018..
Outro aspecto interessante a ser avaliado em relação à utilização dos serviços de saúde é o motivo da procura (Tabela 1). Os diversos inquéritos se diferenciam quanto às categorias utilizadas, mas ainda que “doença” represente, em 2013, um percentual significativo do motivo, constata-se que, a partir de 1998, houve um aumento na busca por ações de prevenção e controle.
Em 1981, quase 70% dos atendimentos (6,3 milhões) foram financiados com recursos públicos, incluindo os advindos das previdências, principalmente federal (14,2%). Em 2013, essa parcela foi de 61,7%, equivalente a mais de 17,6 milhões de atendimentos na rede própria ou conveniada ao SUS. O custeio pelos planos de saúde passou de 9,3% para 29,6%, tendo seu maior valor em 1998 (30,4%). Já o pagamento do próprio bolso, que era em torno de 21%, passou para 13,5%, em 1998 e baixou a 8,7% em 2013 (Tabela 2).
De 1995 a 2016, o número de internações realizadas anualmente através do SUS variou em torno de 11 milhões, sendo ao redor de 53% nas regiões Sul e Sudeste2020. Brasil. Ministério da Saúde (MS). Sistema de Informações Hospitalares do SUS (SIH/SUS). Brasília: MS; 2017.. Segundo os inquéritos de saúde, cerca de 7% dos entrevistados referiram internação nos últimos 12 meses, desde 1981, e em termos absolutos observa-se um crescimento, de 8,6 milhões para 12,1 milhões de internações ao ano, públicas e privadas. Uma análise sobre desigualdades demonstra que, nos anos mais recentes, as pessoas com menor escolaridade apresentam percentuais superiores de internação hospitalar quando comparadas àquelas com mais anos de estudo1919. Viacava F, Porto SM, Carvalho CC, Bellido JG. Desigualdades regionais e sociais em saúde segundo inquéritos domiciliares (Brasil, 1998-2013). Cien Saude Colet. No prelo 2018..
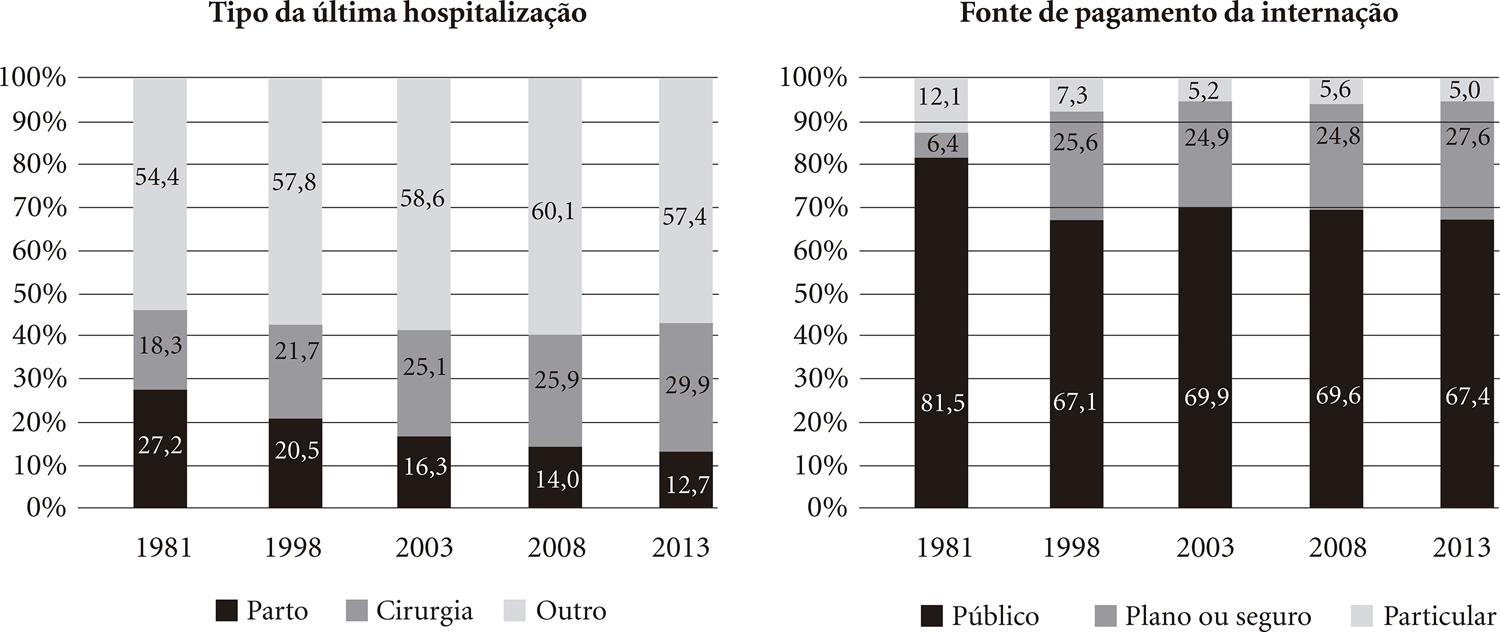
No que se refere ao tipo de hospitalização (Figura 4), a participação percentual do parto diminuiu de 27,2% em 1981 para 12,7% em 2013, enquanto que as internações para realização de cirurgia aumentaram de 18,3% para 29,9% respectivamente.
Tipos e fontes de pagamento das últimas internações referidas nos inquéritos de saúde (nos 12 meses que antecederam as entrevistas).
Segundo os inquéritos, a maioria das internações sempre foi paga pelo sistema público, que, em 2013, arcou com 67%. Porém, nota-se um aumento da participação dos planos de saúde de 6,4% (1981) para 27,6% (2013), devido à expansão da cobertura por planos de saúde, especialmente nos estratos socioeconômicos mais favorecidos.
A ampliação do número de postos e centros de saúde públicos, a mudança na porta de ingresso no sistema de saúde e a utilização de unidades públicas para o primeiro atendimento podem ser devidas à expansão da Estratégia de Saúde da Família (ESF). Além disso, a redução no percentual das internações por condições sensíveis à atenção primária também é um ponto a ser creditado aos efeitos da ampliação da ESF, seja pela efetividade da atenção básica ou pela redução dos riscos de exposição dos pacientes a cuidados desnecessários.
A partir de 2000, a cobertura populacional pela ESF e pelas equipes de AB aumentou, alcançando em 2015, 59,9% e 63%, respectivamente. A atuação da ESF se destaca principalmente no Nordeste, onde apresenta 76% de cobertura, e vem crescendo no Sudeste, onde atingiu 49,2%2121. PROADESS – Projeto Avaliação do Desempenho do Sistema de Saúde. [acessado 2018 Jan 10]. Disponível em: http://www.proadess.icict.fiocruz.br
http://www.proadess.icict.fiocruz.br...
, em 2015. Essa expansão ampliou o acesso da população, especialmente entre aqueles com menores níveis de renda e escolaridade.
O aumento do acesso à assistência odontológica também pode ser associado, a partir do ano 2000, à inclusão das equipes de saúde bucal ao então PSF, embora o tempo de permanência dos profissionais que formam essas equipes seja pequeno, já que em grande parte dos casos a implantação é realizada por meio de contratos temporários2222. Cericato GO, Garbin D, Fernandes APS. A inserção do cirurgião-dentista no PSF: uma revisão crítica sobre as ações e os métodos de avaliação das Equipes de Saúde Bucal. RFO 2007; 12(3):18-23.. A menor vinculação dos dentistas ao SUS também influenciaria o acesso aos cuidados odontológicos, diminuindo as chances da população, especialmente de baixa renda, de dispor desses serviços. Como destacam Farias e Sampaio2323. Farias MR, Sampaio JJC. Papel do cirurgião-dentista na equipe de saúde da família. RGO - Rev Gaúcha Odontol. 2011; 59(1):109-115., a atuação de maneira pouco significativa dos profissionais de Saúde Bucal no processo da reforma sanitária dificultou sua inserção no sistema e continua como entrave à efetiva integração da Odontologia na ESF.
Considerações finais
O percurso de 30 anos do Sistema Único de Saúde brasileiro se caracterizou por importantes mudanças na atenção à saúde da população. A ampliação da oferta de serviços e profissionais vinculados ao SUS e das possibilidades de acesso, as mudanças nos padrões de utilização estão entre os principais elementos cambiantes. Por outro lado, é importante destacar os desafios históricos, dentre os quais estão a relação público-privado na prestação dos serviços de saúde, as marcantes desigualdades regionais e o subfinanciamento. Já entre os desafios mais recentes, destacam-se as transformações das condições de saúde da população, com implicações sobre a utilização dos serviços de saúde, além dos efeitos do congelamento por 20 anos dos gastos sociais, a partir de 20162424. Brasil. Emenda Constitucional nº 95, de 15 de dezembro de 2016. Diário Oficial da União 2016; 16 dez..
A oferta de estabelecimentos aumentou e se diversificou de maneira considerável entre o início da década de 1980 e os anos mais recentes99. Brasil. Ministério da Saúde (MS). CNES: Cadastro Nacional de Estabelecimentos de Saúde. Brasília. [acessado 2018 Jan 10]. Disponível em: http://cnes.datasus.gov.br
http://cnes.datasus.gov.br...
,1313. Machado MH. Trabalho e emprego em saúde. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2012. p. 259-2786.. O número de todos os tipos de estabelecimentos cresceu significativamente, com destaque para os postos de saúde públicos e as clínicas e unidades de SADT privadas. O número de profissionais de saúde no país também aumentou de maneira relevante e sustentada1616. Carvalho MN, Costa EMOD, Sakai MH, Gil CRR, Leite SNL. Expansão e diversificação da força de trabalho de nível superior nas Unidades Básicas de Saúde no Brasil, 2008 – 2013. Saúde Debate 2016; 40(109):154-162., sendo que a grande maioria dos médicos e enfermeiros mantém vínculos com o SUS. Também é notável a multiplicação dos diversos profissionais no âmbito da AB1818. Viacava F, Bellido JG. Condições de saúde, acesso a serviços e fontes de pagamento, segundo inquéritos domiciliares. Cien Saude Colet 2016; 21(2):351-370., que se expandiu consideravelmente nos últimos anos.
A ampliação do acesso foi muito significativa no período99. Brasil. Ministério da Saúde (MS). CNES: Cadastro Nacional de Estabelecimentos de Saúde. Brasília. [acessado 2018 Jan 10]. Disponível em: http://cnes.datasus.gov.br
http://cnes.datasus.gov.br...
,1919. Viacava F, Porto SM, Carvalho CC, Bellido JG. Desigualdades regionais e sociais em saúde segundo inquéritos domiciliares (Brasil, 1998-2013). Cien Saude Colet. No prelo 2018., possivelmente relacionada ao aumento da oferta de serviços e recursos humanos em saúde, bem como uma diversificação das carreiras profissionais. Os aumentos nos números de estabelecimentos e profissionais da Atenção Básica repercutiram nos padrões de utilização, com a redução da busca de atenção à saúde motivada por doenças e o aumento da procura pela atenção preventiva. Manteve-se a importância do financiamento público (SUS, a partir dos anos 1990) no atendimento e nas internações, com participações superiores a 60% nos inquéritos mais recentes.
Contudo, a análise do acesso, oferta e uso de serviços de saúde necessita ser complementada com avaliações sobre a qualidade do cuidado ofertado. O que demanda a abordagem de outras dimensões do desempenho do sistema de saúde, como adequação, continuidade, aceitabilidade, efetividade, eficiência, segurança e respeito aos direitos do paciente2121. PROADESS – Projeto Avaliação do Desempenho do Sistema de Saúde. [acessado 2018 Jan 10]. Disponível em: http://www.proadess.icict.fiocruz.br
http://www.proadess.icict.fiocruz.br...
.
A complexa e perene relação público-privada na prestação de serviços de saúde no país é um desafio fundamental ao longo da trajetória do SUS. Essa associação se fundamenta no histórico apoio público à expansão dos serviços privados22. Gerschman S. A democracia inconclusa: um estudo da reforma sanitária brasileira. Rio de Janeiro: Fiocruz; 2004., se reafirma na própria estruturação do SUS99. Brasil. Ministério da Saúde (MS). CNES: Cadastro Nacional de Estabelecimentos de Saúde. Brasília. [acessado 2018 Jan 10]. Disponível em: http://cnes.datasus.gov.br
http://cnes.datasus.gov.br...
e se caracteriza pela interdependência. Se a garantia de acesso aos serviços de saúde para a população pelo SUS passa pela necessidade de contratar serviços privados, muitos destes dependem de maneira significativa dos recursos públicos para sua manutenção e inclusive expansão.
As profundas desigualdades regionais são características fundamentais da realidade brasileira e a atenção à saúde expressa estas diferenças. A oferta de serviços e profissionais, além das características do acesso e dos padrões de utilização constituem desafios nesse contexto, especialmente se considerarmos a persistência no tempo2121. PROADESS – Projeto Avaliação do Desempenho do Sistema de Saúde. [acessado 2018 Jan 10]. Disponível em: http://www.proadess.icict.fiocruz.br
http://www.proadess.icict.fiocruz.br...
e a reprodução dos elementos que sustentam essas desigualdades99. Brasil. Ministério da Saúde (MS). CNES: Cadastro Nacional de Estabelecimentos de Saúde. Brasília. [acessado 2018 Jan 10]. Disponível em: http://cnes.datasus.gov.br
http://cnes.datasus.gov.br...
,1313. Machado MH. Trabalho e emprego em saúde. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2012. p. 259-2786.,1616. Carvalho MN, Costa EMOD, Sakai MH, Gil CRR, Leite SNL. Expansão e diversificação da força de trabalho de nível superior nas Unidades Básicas de Saúde no Brasil, 2008 – 2013. Saúde Debate 2016; 40(109):154-162..
O subfinanciamento é outro dos desafios estruturais do SUS22. Gerschman S. A democracia inconclusa: um estudo da reforma sanitária brasileira. Rio de Janeiro: Fiocruz; 2004.,99. Brasil. Ministério da Saúde (MS). CNES: Cadastro Nacional de Estabelecimentos de Saúde. Brasília. [acessado 2018 Jan 10]. Disponível em: http://cnes.datasus.gov.br
http://cnes.datasus.gov.br...
. A efetiva implementação, que dependeria de investimentos para a ampliação da oferta de serviços e profissionais, da incorporação de tecnologias e democratização do acesso a recursos, sempre esteve em disputa em função dos interesses de governos nas várias esferas administrativas22. Gerschman S. A democracia inconclusa: um estudo da reforma sanitária brasileira. Rio de Janeiro: Fiocruz; 2004.55. Noronha JC, Lima LD, Machado CV. O Sistema Único de Saúde – SUS. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz, 2008. p. 435-472.. A garantia e ampliação do acesso e da efetividade da atenção dependem da disponibilidade de recursos, e, considerando o papel desempenhado pelo SUS na atenção à saúde, é determinante buscar a melhoria do financiamento.
As condições de saúde da população têm passado por transformações no período recente99. Brasil. Ministério da Saúde (MS). CNES: Cadastro Nacional de Estabelecimentos de Saúde. Brasília. [acessado 2018 Jan 10]. Disponível em: http://cnes.datasus.gov.br
http://cnes.datasus.gov.br...
, em decorrência do envelhecimento da estrutura etária, do aumento da morbidade e da mortalidade por causas externas e da emergência/reemergência de doenças infecciosas e parasitárias. O SUS, ao longo de sua história, teve que se adaptar as demandas pela atenção à saúde decorrentes dessas transformações. Constitui-se um desafio lidar com as Doenças Crônicas Não Transmissíveis e os cuidados continuados que muitas vezes elas implicam, ao mesmo tempo em que a violência urbana e no trânsito crescem e doenças como dengue e zika, entre outras, impactam os serviços de saúde de maneira significativa.
Esta abordagem do percurso do SUS tratou das evoluções da oferta de estabelecimentos e profissionais e do acesso aos serviços nas últimas três décadas. A diversidade das fontes, que muitas vezes implicam em dificuldades de compatibilização, além da incompletude das séries históricas, que resultam em longos períodos com poucas informações, são as principais limitações desta análise. Porém, foi possível demonstrar a importância do SUS na atenção à saúde da população brasileira, e o caráter fundamental desse patrimônio.
A Emenda Constitucional 95/20162424. Brasil. Emenda Constitucional nº 95, de 15 de dezembro de 2016. Diário Oficial da União 2016; 16 dez., que restringe os gastos públicos nos 20 anos seguintes, é o último dos desafios dessa trajetória aqui analisada. Como garantir e mesmo ampliar a atenção à saúde em um contexto que já era desafiador quanto à disponibilidade de recursos e agora se encontra ainda mais restrito? Como continuar o que se desenvolveu nesses últimos 30 anos? São questões que apontam tendências de ampliação das dificuldades vivenciadas no cotidiano dos serviços de saúde, assim como no planejamento de políticas e programas.
Referências
-
1Escorel S. História das Políticas de Saúde no Brasil de 1964 a 1990: do golpe militar à Reforma Sanitária. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2008. p.385-434.
-
2Gerschman S. A democracia inconclusa: um estudo da reforma sanitária brasileira Rio de Janeiro: Fiocruz; 2004.
-
3Fleury S. Reforma sanitária brasileira: dilemas entre o instituinte e o instituído. Cien Saude Colet 2009; 14(3):743-752.
-
4Brasil. Lei 8.080, de 19 de setembro de 1990. Dispõe sobre as condições para a promoção, proteção e recuperação da saúde, a organização e o funcionamento dos serviços correspondentes e dá outras providências. Diário Oficial da União 1990; 19 set.
-
5Noronha JC, Lima LD, Machado CV. O Sistema Único de Saúde – SUS. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz, 2008. p. 435-472.
-
6Brasil. Lei 8.142, de 28 de dezembro de 1990. Dispõe sobre a participação da comunidade na gestão do Sistema Único de Saúde (SUS) e sobre as transferências intergovernamentais de recursos financeiros na área da saúde e dá outras providências. Diário Oficial da União 1990; 31 dez.
-
7Paim J, Travassos C, Almeida C, Bahia L, Macinko J. The Brazilian health system: history, advances, and challenges. Lancet 2011; 377(9779):1778-1797.
-
8Instituto Brasileiro de Geografia e Estatística (IBGE). Pesquisa Assistência Médico-Sanitária Rio de Janeiro: IBGE; 1981, 1986, 1990 e 1992.
-
9Brasil. Ministério da Saúde (MS). CNES: Cadastro Nacional de Estabelecimentos de Saúde Brasília. [acessado 2018 Jan 10]. Disponível em: http://cnes.datasus.gov.br
» http://cnes.datasus.gov.br -
10Instituto Brasileiro de Geografia e Estatística (IBGE). Pesquisa Nacional por Amostra de Domicílios (PNAD) Rio de Janeiro: IBGE; 1981, 1986, 1998, 2003, 2008.
-
11Instituto Brasileiro de Geografia e Estatística (IBGE). Pesquisa Nacional de Saúde (PNS) Rio de Janeiro: IBGE; 2013.
-
12Braga Neto FC, Barbosa BR, Santos IS. Atenção Hospitalar: Evolução Histórica e Tendências. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2008. p. 665-704.
-
13Machado MH. Trabalho e emprego em saúde. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2012. p. 259-2786.
-
14Martins LO. O segmento da medicina diagnóstica no Brasil. Rev. Fac. Ciências Médicas de Sorocaba 2014; 16(3):139-145.
-
15Moysés SJ. Saúde Bucal. In: Giovanella L, Escorel S, Lobato, LVC, Noronha JC, Carvalho AI, organizadores. Políticas e Sistemas de Saúde no Brasil. Rio de Janeiro: Editora Fiocruz; 2008. p. 705-734.
-
16Carvalho MN, Costa EMOD, Sakai MH, Gil CRR, Leite SNL. Expansão e diversificação da força de trabalho de nível superior nas Unidades Básicas de Saúde no Brasil, 2008 – 2013. Saúde Debate 2016; 40(109):154-162.
-
17Brasil. Ministério da Saúde (MS). Programa Mais Médicos – dois anos: mais saúde para os brasileiros Brasília: MS; 2015.
-
18Viacava F, Bellido JG. Condições de saúde, acesso a serviços e fontes de pagamento, segundo inquéritos domiciliares. Cien Saude Colet 2016; 21(2):351-370.
-
19Viacava F, Porto SM, Carvalho CC, Bellido JG. Desigualdades regionais e sociais em saúde segundo inquéritos domiciliares (Brasil, 1998-2013). Cien Saude Colet. No prelo 2018.
-
20Brasil. Ministério da Saúde (MS). Sistema de Informações Hospitalares do SUS (SIH/SUS) Brasília: MS; 2017.
-
21PROADESS – Projeto Avaliação do Desempenho do Sistema de Saúde. [acessado 2018 Jan 10]. Disponível em: http://www.proadess.icict.fiocruz.br
» http://www.proadess.icict.fiocruz.br -
22Cericato GO, Garbin D, Fernandes APS. A inserção do cirurgião-dentista no PSF: uma revisão crítica sobre as ações e os métodos de avaliação das Equipes de Saúde Bucal. RFO 2007; 12(3):18-23.
-
23Farias MR, Sampaio JJC. Papel do cirurgião-dentista na equipe de saúde da família. RGO - Rev Gaúcha Odontol. 2011; 59(1):109-115.
-
24Brasil. Emenda Constitucional nº 95, de 15 de dezembro de 2016. Diário Oficial da União 2016; 16 dez.
-
25Bahia L. O sistema de saúde brasileiro entre normas e fatos: universalização mitigada e estratificação subsidiada. Cien Saude Colet 2009; 14(3):753-762.
Datas de Publicação
-
Publicação nesta coleção
Jun 2018
Histórico
-
Recebido
10 Jan 2018 -
Aceito
30 Jan 2018 -
Revisado
05 Mar 2018


 Fontes: AMS/IBGE (1981, 1986, 1992) e CNES/MS (2006, 2010 e 2017).
Fontes: AMS/IBGE (1981, 1986, 1992) e CNES/MS (2006, 2010 e 2017).
 Fonte: CNES/MS.
Fonte: CNES/MS.
 * Centro de Apoio à Saúde da Família (CASF), Centro de Saúde/Unidade Básica de Saúde, Posto de Saúde, Unidade de Saúde da Família.Fonte: CNES.
* Centro de Apoio à Saúde da Família (CASF), Centro de Saúde/Unidade Básica de Saúde, Posto de Saúde, Unidade de Saúde da Família.Fonte: CNES.
 Fontes: PNAD 1981, PNAD 1998, PNAD 2003, PNAD 2008 e PNS 2013.
Fontes: PNAD 1981, PNAD 1998, PNAD 2003, PNAD 2008 e PNS 2013.