Resumo
O artigo aborda o desenvolvimento de um modelo de atenção à saúde do idoso, buscando colaborar com a discussão sobre o envelhecimento populacional trazida pela nova realidade epidemiológica e demográfica. Considerando que o processo de envelhecimento no Brasil é relativamente recente, foram descritos movimentos sociais mais relevantes na construção das políticas de saúde voltadas ao idoso. Após a fase descritiva dos marcos, apresentou-se o modelo considerado mais adequado ao melhor cuidado. A partir de uma análise crítica sobre os modelos de atenção à saúde para idosos, o artigo apresenta uma proposta de linha do cuidado para esse segmento, tendo como foco a promoção e a prevenção da saúde, de modo a evitar a sobrecarga do sistema de saúde. Os modelos de cuidados integrados visam resolver o problema dos cuidados fragmentados e mal coordenados nos sistemas de saúde atuais. Quanto mais o profissional conhecer o histórico do seu paciente, melhores serão os resultados; assim devem funcionar os modelos contemporâneos e resolutivos de cuidado recomendados pelos mais importantes organismos nacionais e internacionais de saúde. Um modelo de cuidado de maior qualidade, mais resolutivo e com melhor relação custo-efetividade é a preocupação deste texto.
Políticas de saúde para o idoso; Envelhecimento humano; Idoso; Prevenção de doenças; Linha de cuidado
Abstract
The article discusses the development of a health care model for the elderly, seeking to add to the discussion about the aging of the population in the context of a new epidemiological and demographic scenario. Considering that the aging process in Brazil is relatively recent, more relevant social movements have been described in the construction of health policies directed towards the elderly. After an initial description of the main milestones, we present the model of care considered most appropriate for the best care of the elderly. Based on a critical analysis of health care models for the elderly, the article proposes an approach to care for this age group, focusing on health promotion and prevention, in order to avoid overloading the health system. Integrated care models aim to solve the problem of fragmented and poorly coordinated care in current health systems. The more the healthcare professional knows the history of his patient, the better the results; this is how contemporary and resolutive models of care should work, and it is these that are recommended by the most important national and international health agencies. This article is particularly concerned with a care model that is of higher quality, and is more resolutive and cost-effective.
Health policies for the elderly; Human aging; Elderly; Prevention of diseases; Care line
Introdução
Um dos maiores feitos da humanidade foi a ampliação do tempo de vida, que se fez acompanhar da melhora substancial dos parâmetros de saúde das populações, ainda que essas conquistas estejam longe de se distribuir de forma equitativa nos diferentes países e contextos socioeconômicos. Chegar à velhice, que antes era privilégio de poucos, hoje passa a ser a norma mesmo nos países mais pobres. Esta conquista maior do século XX se transformou, no entanto, no grande desafio para o século atual.
O envelhecimento da população não basta por si só. Viver mais é importante desde que se consiga agregar qualidade aos anos adicionais de vida. Este fenômeno, do alongamento do tempo de vida, ocorreu inicialmente em países desenvolvidos, porém, mais recentemente, é nos países em desenvolvimento que o envelhecimento da população tem ocorrido de forma mais acentuada. No Brasil, o número de idosos (≥ 60 anos de idade) passou de 3 milhões em 1960, para 7 milhões em 1975, e 14 milhões em 2002 (um aumento de 500% em quarenta anos) e deverá alcançar 32 milhões em 2020. Em países como a Bélgica, por exemplo, foram necessários cem anos para que a população idosa dobrasse de tamanho. Um dos resultados dessa dinâmica é a demanda crescente por serviços de saúde11. Closs E, Schwnake CHA. A evolução do índice de envelhecimento no Brasil, nas suas regiões e unidades federativas no período de 1970 a 2010. Rev. bras. geriatr. gerontol 2012; 15(3):443-458..
Aliás, este é um dos desafios atuais: escassez e/ou restrição de recursos para uma demanda crescente. O idoso consome mais serviços de saúde, as internações hospitalares são mais frequentes e o tempo de ocupação do leito é maior quando comparado a outras faixas etárias. Esse fato é decorrência do padrão das doenças dos idosos, que são crônicas e múltiplas, e exigem acompanhamento constante, cuidados permanentes, medicação contínua e exames periódicos22. Veras RP, Oliveira MR. Linha de cuidado para o idoso: detalhando o modelo. Rev. bras. geriatr. gerontol 2016; 19(6):887-905..
Marco internacional das políticaspara o idoso
Os fatores demográfico e epidemiológico não foram os únicos desafios para a Saúde Pública. Há outros, como reconhecidos pela Organização Mundial da Saúde:
-
Como manter a independência e a vida ativa com o envelhecimento?
-
Como fortalecer políticas de prevenção e promoção da saúde, especialmente aquelas voltadas para os idosos?
-
Como manter e/ou melhorar a qualidade de vida com o envelhecimento?
Temos de encontrar os meios para: incorporar os idosos em nossa sociedade, mudar conceitos já enraizados e utilizar novas tecnologias, com inovação e sabedoria, a fim de alcançar de forma justa e democrática a equidade na distribuição dos serviços e facilidades para o grupo populacional que mais cresce em nosso país33. Lima-Costa MF, Veras RP. Saúde Pública e envelhecimento. Cad Saude Publica 2003; 19(3):700-701..
Essas questões estavam na pauta mundial há muitos anos. As Nações Unidas, através de sua Assembleia Geral, convocou a primeira Assembleia Mundial sobre o Envelhecimento em 1982, que produziu o Plano de Ação Internacional de Viena sobre o Envelhecimento. Este documento representa a base das políticas públicas do segmento em nível internacional e apresenta as diretrizes e os princípios gerais que se tornaram referência para a criação de leis e políticas em diversos países, evidenciando o envelhecimento populacional como tema dominante no século XXI. O Plano apresenta recomendações referentes a sete áreas: saúde e nutrição; proteção ao consumidor idoso; moradia e meio ambiente; bem-estar social; previdência social; trabalho e educação e família44. Organização das Nações Unidas. Plano de Ação Internacional de Viena sobre o Envelhecimento. Assembleia Mundial sobre o Envelhecimento, Viena 1982..
Já em 1991 foram aprovados, na Assembleia Geral da ONU, os Princípios das Nações Unidas em prol das Pessoas Idosas, através da Resolução no 46/91, que se revestiu de fundamental importância para a consolidação do norteamento das políticas para idosos. Os princípios direcionam para respostas frente aos desafios do processo de envelhecimento com novos conceitos versando sobre independência, participação, cuidados, autorrealização e dignidade.
No ano seguinte, a Conferência Internacional sobre o Envelhecimento reuniu-se para dar seguimento ao Plano de Ação, adotando a Proclamação do Envelhecimento. Seguindo a recomendação da Conferência, a Assembleia Geral da ONU declarou 1999 o Ano Internacional do Idoso. Constatou-se um reflexo imediato, nos anos 90, dessas assembleias e reuniões internacionais, através da transformação da representação do idoso, que deixou de ser visto como vulnerável e dependente, passando a dispor de uma imagem ativa e saudável.
A ação a favor do envelhecimento continuou em 2002, quando a Segunda Assembleia Mundial das Nações Unidas sobre o Envelhecimento foi realizada em Madri. Objetivando desenvolver uma política internacional para o envelhecimento no século XXI, a Assembleia adotou uma Declaração Política e o Plano de Ação Internacional sobre o Envelhecimento de Madri. O Plano de Ação pedia mudanças de atitudes, políticas e práticas em todos os níveis para satisfazer as enormes potencialidades do envelhecimento no século XXI. Suas recomendações específicas dão prioridade às pessoas mais velhas, melhorando sua saúde e bem-estar, assegurando habilitação e ambientes de apoio: “Uma sociedade para todas as idades possui metas para dar aos idosos a oportunidade de continuar contribuindo com a sociedade. Para trabalhar neste sentido, é necessário remover tudo que representa exclusão e discriminação contra eles”55. Organização das Nações Unidas. Plan de Acción Internacional de Madrid sobre el Envejecimiento, 2002. Comisaria del Comitê Organizador Español de la II Assemblea Mundial sobre el Envejecimiento, 8-12 abril 2002, Madri..
Marco legal das políticas para o idoso no Brasil
A concepção que predominava no Brasil, no início do século XX, era a de segregação das pessoas idosas, originando a prática de internações em asilos, que proliferaram nesse período, numa lógica que oculta aspectos sociais, políticos e econômicos.
Os anos 1960 inauguraram um trabalho pioneiro no Serviço Social do Comércio (SESC), voltado para pessoas idosas, em um cenário no qual predominava o assistencialismo. O primeiro reflexo no Brasil, no que se refere às mudanças radicais da visão do envelhecimento impactando a legislação, foi na Constituição Federal promulgada em 1988, na qual os movimentos constituintes imprimiram o conceito de “participação popular”.
A Constituição reverteu a política assistencialista em curso na década de 1980, adquirindo “uma conotação de direito de cidadania”, acrescentando que essa década representou um período rico para a organização dos idosos e a comunidade científica, com a realização “de inúmeros seminários e congressos, sensibilizando dessa forma os governos e a sociedade para a questão da velhice”. A garantia dos direitos dos idosos na Constituição Federal está expressa em diversos artigos, versando sobre irredutibilidade dos salários de aposentadoria e pensões, garantia do amparo pelos filhos, gratuidade nos transportes coletivos e benefício de um salário-mínimo para aqueles sem condições de sustento. A influência das diretrizes e orientações internacionais na Constituição Federal são evidentes66. Caldas C Envelhecimento com dependência: responsabilidades e demandas da família. Cad Saude Publica 2003; 19(3):773-781.,77. Rolim LB, Cruz RSBLC, Sampaio KJAJ. Participação popular e o controle social como diretriz do SUS: uma revisão narrativa. Saúde em Debate 2013; 37(96):139-147..
A Política Nacional do Idoso, Lei nº 8842, sancionada em 1994, nasceu com concepção avançada para sua época, mas não conseguiu ser aplicada em sua totalidade. Esta lei também priorizou o convívio em família em detrimento do atendimento asilar, e definiu como pessoa idosa aquela maior de 60 anos de idade (em países da Europa, por exemplo, idosos são aqueles com 65 anos ou mais). Esta Política também sofreu influência das discussões nacionais e internacionais sobre a questão do envelhecimento, evidenciando não só o idoso como um sujeito de direitos, mas preconizando um atendimento de maneira diferenciada em suas necessidades físicas, sociais, econômicas e políticas. Essa lei foi resultado de discussões e consultas por todo o país, com ampla participação de idosos, gerontólogos e a sociedade civil em geral.
A Política Nacional de Saúde do Idoso (PNSI), criada através da Portaria nº 1395/1999, do Ministério da Saúde (MS), visou à promoção do envelhecimento saudável, à prevenção de doenças, à recuperação da saúde, à preservação/melhoria/reabilitação da capacidade funcional dos idosos com a finalidade de assegurar-lhes sua permanência no meio e sociedade em que vivem, desempenhando suas atividades de maneira independente88. Silvestre JA, Costa Neto MM. Abordagem do idoso em programas de saúde da família. Cad Saude Publica 2003; 19(3):839-847.. Nesta política estão definidas as diretrizes norteadoras de todas as ações no setor saúde, e indicadas as responsabilidades institucionais para o alcance da proposta. Além disso, ela orienta o processo contínuo de avaliação que deve acompanhar seu desenvolvimento, considerando possíveis ajustes determinados pela prática.
Na PNSI foram definidas várias diretrizes ainda bem atuais. Há ênfase na promoção do envelhecimento saudável voltado ao desenvolvimento de ações que orientem a melhoria de suas habilidades funcionais, mediante a adoção precoce de hábitos saudáveis de vida, a eliminação de comportamentos nocivos à saúde, além de orientação aos idosos e seus familiares quanto aos riscos ambientais favoráveis a quedas. Também menciona a importância da manutenção da capacidade funcional com vistas à prevenção de perdas funcionais, reforço de ações dirigidas para a detecção precoce de enfermidades não transmissíveis, com a introdução de novas medidas, como antecipação de danos sensoriais, utilização de protocolos para situações de risco de quedas, alteração de humor e perdas cognitivas, prevenção de perdas dentárias e outras afecções da cavidade bucal, prevenção de deficiências nutricionais, avaliação das capacidades e perdas funcionais no ambiente domiciliar e prevenção do isolamento social.
Fato relevante é que esta Política de Saúde foi realizada em articulação com o Ministério da Educação e com as instituições de ensino superior (IES), como forma de viabilizar a instalação dos Centros Colaboradores de Geriatria e Gerontologia, e da capacitação de recursos humanos em saúde do idoso, de acordo com as diretrizes fixadas.
A PNSI passou pelo crivo da Organização Pan-Americana de Saúde, em abril de 1999, onde se realizou um seminário de três dias para uma ampla discussão de inúmeros técnicos da área do envelhecimento. Após as correções advindas desse encontro, o texto foi submetido e aprovado no Ministério da Saúde na Reunião Ordinária da Comissão dos intergestores tripartites, em setembro de 1999, que contou com a presença de secretários estaduais e municipais de Saúde, além do Ministério da Saúde. Em 11 de novembro de 1999, foi submetida à instância máxima do Ministério da Saúde, na 92a Reunião Ordinária, quando o documento foi aprovado por unanimidade, fato raro para o Conselho Nacional de Saúde do Ministério da Saúde. A PNSI foi promulgada pelo Ministro da Saúde, Dr. Jose Serra, através da Portaria nº 1395, em 9 de dezembro de 1999, sendo publicada no Diário Oficial da União em 13 de dezembro de 1999.
A crítica a essa proposta, por alguns segmentos, era sobre o academicismo do documento, da forma hermética em que estava redigido e da distância das proposições do documento para a realidade dos municípios brasileiros, ainda em estágio incipiente na discussão do envelhecimento humano. De todo modo, o documento teve grande repercussão, foi muito citado, e um livro foi publicado sobre a Política de Saúde para o Idoso99. Gordilho A, Sérgio J, Silvestre J, Ramos LR, Freire MPA, Espindola N, Maia R, Veras R, Karsch U. Desafios a serem enfrentados no terceiro milênio pelo setor saúde na atenção integral ao idoso. Rio de Janeiro: UnATI/UERJ; 2000..
Paralelamente a este fato, os movimentos de aposentados e pensionistas e o Fórum Nacional do Idoso mobilizaram-se durante um longo período, desde 1997, visando à aprovação do Estatuto do Idoso, mas reivindicando barrar artigos indesejáveis e propondo emendas. Apesar da mobilização, a correlação de forças do movimento não permitia que o Estatuto saísse do papel. Somente no dia 1º de outubro de 2003 o Estatuto é sancionado, o que pode ser considerado como um dos efeitos da II Assembleia de Madri.
O Estatuto representa um passo importante da legislação brasileira na sua adequação às orientações do Plano de Madri, cumprindo o princípio referente à construção de um entorno propício e favorável para as pessoas de todas as idades. O Estatuto do Idoso possui 118 artigos que consolidam os direitos conferidos pelas diversas leis federais, estaduais e municipais, referentes à saúde, à educação, à cultura, ao esporte e ao lazer, à profissionalização e ao trabalho, à previdência social, à assistência social, à habitação, ao transporte, à fiscalização de entidades de atendimento e à tipificação de crimes contra a pessoa idosa1010. Brasil. Ministério da Saúde (MS). Estatuto do Idoso. 3ª ed. Brasília: MS; 2013..
O movimento dos aposentados, no Brasil, se destaca na luta pelo reajuste do valor das aposentadorias, que começa a perder poder de compra aceleradamente, coincidindo com a implantação do modelo neoliberal. A primeira grande mobilização que deu visibilidade à causa dos idosos, aposentados e pensionistas ocorreu por ocasião da Constituinte de 1988. Idosos de todas as partes do Brasil demonstraram sua força política nas galerias do Congresso e Praça dos Três Poderes. O movimento dos 147% (diferença no reajuste de quem ganhava acima de um salário-mínimo), foi emblemático na organização dos aposentados, sendo considerado seu ápice. Foi pautado pela mídia de maneira constante e positiva, o que contribuiu para multiplicar as adesões ao movimento e dar visibilidade às mazelas do envelhecimento. O movimento foi vitorioso, culminando com a vitória judicial, o que possibilitou uma ampliação do processo de empoderamento dos aposentados. Mas esta estratégia continha em si seu contrário, pois propiciou também um esvaziamento do movimento após a efetivação das conquistas financeiras.
A saúde sempre foi uma pauta importante. Em 2006 foi instituída, pela Portaria nº 2528/GM, de 19 de outubro de 2006, a Política Nacional de Saúde da Pessoa Idosa (PNSPI)1111. Brasil. Ministério da Saúde (MS). Envelhecimento e saúde da pessoa idosa. Brasília: MS; 2006.. Esta nova política de saúde voltada para o idoso foi uma resposta, talvez necessária, à política anterior do Ministério de 1999, pois ela manteve todos os itens inovadores de sua antecessora, mas se preocupando com a implementação das ações e indicando as responsabilidades institucionais para o alcance da proposta. Além disso, ela orientou o processo continuo de avaliação que deveria acompanhar seu desenvolvimento, considerando possíveis ajustes determinados pela prática.
A PNSPI, à semelhança da PNSI, teve por objetivo permitir um envelhecimento saudável, o que significa preservar sua capacidade funcional, sua autonomia e manter o nível de qualidade de vida, em consonância com os princípios e diretrizes do Sistema Único de Saúde (SUS), que direcionam medidas individuais e coletivas em todos os níveis de atenção à saúde.
O momento atual
O idoso tem particularidades bem conhecidas – mais doenças crônicas e fragilidades, mais custos, menos recursos sociais e financeiros. Envelhecer, ainda que sem doenças crônicas, envolve alguma perda funcional. Com tantas situações adversas, o cuidado do idoso deve ser estruturado de forma diferente da que é realizada para o adulto mais jovem.
A atual prestação de serviços de saúde fragmenta a atenção ao idoso, com multiplicação de consultas de especialistas, informação não compartilhada, inúmeros fármacos, exames clínicos e imagens, entre outros procedimentos. Sobrecarrega o sistema, provoca forte impacto financeiro em todos os níveis e não gera benefícios significativos para a saúde, nem para a qualidade de vida1212. Veras RP, Caldas CP, Cordeiro HA. Modelos de atenção à saúde do idoso: repensando o sentido da prevenção. Physis 2013; 23(4):1189-1213..
Um dos problemas da maioria dos modelos assistenciais vigentes decorre do foco exclusivo na doença. Mesmo quando se oferece um programa com uma lógica de antecipação dos agravos, as propostas são voltadas prioritariamente para a redução de determinada moléstia, esquecendo que numa doença crônica já estabelecida o objetivo não deve ser a cura, mas a busca da estabilização do quadro clínico e o monitoramento constante, de forma a impedir ou amenizar o declínio funcional1313. Veras RP, Caldas CP, Cordeiro HA, Motta LB, Lima KC. Desenvolvimento de uma linha de cuidados para o idoso: hierarquização da atenção baseada na capacidade funcional. Revista Brasileira de Geriatria e Gerontologia 2013; 16(2):385-392..
Estudos evidenciam que a atenção deve ser organizada de maneira integrada, e os cuidados precisam ser coordenados ao longo do percurso assistencial, numa lógica de rede desde a entrada no sistema até os cuidados ao fim da vida1414. Mendes EV. As redes de atenção à saúde. Brasília: Organização Pan-Americana da Saúde; 2011.. Os adequados modelos de atenção à saúde para idosos, portanto, são aqueles que apresentam uma proposta de linha de cuidados, com foco em ações de educação, promoção da saúde, prevenção de doenças evitáveis, postergação de moléstias, cuidado precoce e reabilitação1515. Oliveira MR, Silveira DP, Neves R, Veras R, Estrella K, Assalim VM, Araujo DV, Gomes GHG, Lima KC. Idoso na saúde suplementar: uma urgência para a saúde da sociedade e para a sustentabilidade do setor. Rio de Janeiro: Agência Nacional de Saúde Suplementar; 2016..
O modelo deve ser baseado na identificação precoce dos riscos de fragilização dos usuários. Uma vez identificado o risco, a prioridade é a reabilitação precoce, a fim de reduzir o impacto das condições crônicas na funcionalidade – busca-se intervir antes de o agravo ocorrer. A ideia é monitorar a saúde, não a doença; a intenção é postergar a doença, a fim de que o idoso possa usufruir seu tempo a mais de vida com qualidade. Assim, a melhor estratégia para um adequado cuidado do idoso é utilizar a lógica de permanente acompanhamento da sua saúde, tê-lo sempre sob observação, variando apenas os níveis, a intensidade e o cenário da intervenção1616. Veras RP, Caldas CP, Motta LB, Lima KC, Siqueira RC, Rodrigues RTSV, Santos LMAM, Guerra ACLC. Integração e continuidade do cuidado em modelos de rede de atenção à saúde para idosos frágeis. Rev Saude Publica 2014; 48(2):357-365..
O modelo proposto
Para que tudo pelo qual lutamos e preconizamos seja colocado em prática na saúde, é urgente um redesenho do modelo de cuidado ao idoso no Brasil1717. Moraes EM. Atenção à saúde do idoso: aspectos conceituais. Brasília: Organização Pan-Americana da Saúde; 2012.. Com base em estudos nacionais e internacionais, construímos a proposta de um modelo de cuidado focado no idoso e em suas necessidades e características1515. Oliveira MR, Silveira DP, Neves R, Veras R, Estrella K, Assalim VM, Araujo DV, Gomes GHG, Lima KC. Idoso na saúde suplementar: uma urgência para a saúde da sociedade e para a sustentabilidade do setor. Rio de Janeiro: Agência Nacional de Saúde Suplementar; 2016..
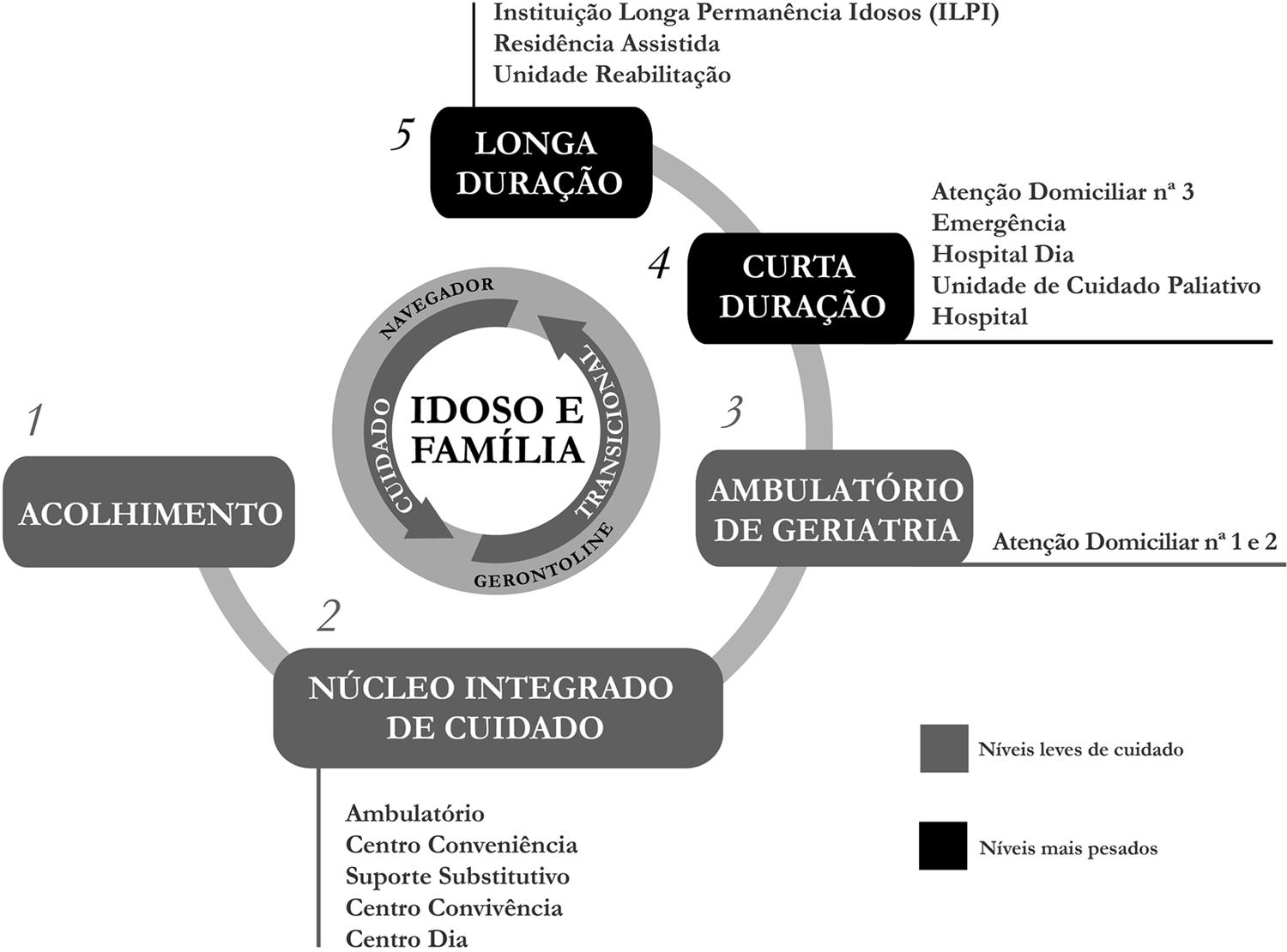
O modelo é estruturado em cinco níveis, conforme apresentado na Figura 1. Devemos considerar, no entanto, que os níveis 1 a 3 são as instâncias leves, ou seja, de custos menores e compostas basicamente pelo cuidado dos profissionais de saúde, todos bem treinados, e da utilização de instrumentos epidemiológicos de rastreio e tecnologias de monitoramento de saúde. O esforço deve ser realizado para manter os pacientes nesses níveis leves, visando preservar sua qualidade de vida e sua participação social.
Modelo brasileiro de cuidado integrado ao idoso.
Legenda:
Nível 1 - Acolhimento
Nível 2 - Núcleo Integrado de Cuidado: Ambulatório Clínico, Centro Dia, entre outras instâncias de Cuidado.
Nível 3 - Ambulatório de Geriatria: Atenção DOmiciliar complexidade 1 e 2
Nível 4 - Curta duração: Atenção Domiciliar nº 3, Emergência, Hospital, Hospital Dia e Cuidados Paliativos.
Nível - Longa Duração: Unidade de Reabilitação, Residência Assistida e a Instituição de Longa Permanência de Idosos (ILPI)
Devemos considerar que os níveis 1 a 3, em cinza, como as instâncias leves, ou seja, de custo menores e composta basicamente pelo cuidado dos profissionais de saúde, bem treinados. O esforço deve ser realizado por manter os pacientes nestes níveis leves, visando preservar sua qualidade de vida e particpação social.
Já as instâncias em preto, as pesadas, são de alto custo e é onde se situam o hospital e as demais unidades de curta e longa permanência. O esforço deve ser realizado para tentar reabilitá-lo e trazê-lo para as instâncias leves, apesar de nem sempre ser possível.
Desde modo, todo o esforço deve ser realizado para permanecer com o idoso nos 3 primeiros níveis de cuidado, com vista a manter sua qualidade de vida e de reduzir os custos.
Já as instâncias 4 e 5, as instâncias pesadas, são de alto custo. Nelas se situam o hospital e as unidades de longa permanência. O empenho deve ser para tentar reabilitar o paciente e trazê-lo para as instâncias leves, apesar de isso nem sempre ser possível. Busca-se, portanto, permanecer com o idoso nos três primeiros níveis de cuidado, com vistas a preservar sua qualidade de vida e reduzir os custos.
A meta é concentrar nessas instâncias mais de 90% dos idosos1818. Oliveira MR, Veras RP, Cordeiro HA, Pasinato MT. A mudança de modelo assistencial de cuidado ao idoso na Saúde Suplementar: identificação de seus pontos-chave e obstáculos para implementação. Physis 2016; 26(4):1383-1394.. Sabemos que nem sempre é possível manter todos nas instâncias leves, mas é importante reforçar que, ao se falar que desejamos que os idosos fiquem nas instâncias iniciais do modelo, não se trata de impedir sua progressão nas instâncias mais pesadas. A utilização do hospital, por exemplo, deve ser uma exceção, se possível pelo menor tempo, e para tal organizamos a estratégia do cuidado integral e do monitoramento intenso.
Os modelos de atenção para este segmento etário precisam ser centrados na pessoa, considerando suas necessidades especiais. O cuidado deve ser gerenciado desde a entrada no sistema até o fim da vida, com acompanhamento constante, pois os idosos possuem especificidades decorrentes de doenças crônicas, de fragilidades orgânicas e sociais1919. Veras RP, Estevam Amorim A. Modelo de Atenção à saúde do idoso a ênfase sobre o primeiro nível de atenção. In: Lozer AC, Godoy CVC, Coelho KSC, Leles FAG, organizadores. Conhecimento técnico-científico para qualificação da saúde suplementar. Brasília: Opas; 2015. p. 73-84..
A reprodução gráfica do modelo auxilia na compreensão de aspectos importantes do modelo proposto. A entrada através do Nível 1 (acolhimento) garante um acesso consciente da atenção ofertada. A porta de entrada é, portanto, momento crucial para estabelecimento da empatia e da confiança, elementos fundamentais para a fidelização do usuário ao projeto.
O Nível 2 é o local de integração das várias ações de educação, promoção e prevenção de saúde com profissionais através das equipes de saúde da família para idosos com baixo risco, centro de convivência e conveniência, serviços de reabilitação, serviços de apoio ao cuidado e ao autocuidado, apoio à família; é onde o idoso é apresentado ao seu gerente de acompanhamento.
No Nível 3 (Ambulatório Geriátrico), destacamos a importância da equipe multidisciplinar composta por médico, enfermeiro e assistente social, que realizam a avaliação geriátrica multidimensional que permitirá intervenções específicas quando necessário. Esta avaliação considera aspectos médicos, de cuidados, de suporte social, de meio ambiente, cognitivos, afetivos, de crenças religiosas e econômicas que constituem o plano terapêutico, construído coletivamente e discutido com a equipe de saúde e o gerente de acompanhamento. Neste nível também é o local onde se localiza a organização do atendimento domiciliar e a reabilitação.
Outro diferencial importante do modelo é a proposição de registrar os “percursos assistenciais” do paciente por meio de um sistema de informação amplo e de qualidade, que registre não somente a evolução clínica da pessoa idosa, mas também sua participação em ações de prevenção, individuais ou coletivas, assim como o apoio do gerente de acompanhamento (navegador) e as chamadas telefônicas realizadas via GerontoLine - denominação que damos ao call-center qualificado e resolutivo, com pessoal treinado e qualificado. Adotamos esse nome para o serviço porque desejamos que o contato telefônico entre pacientes e profissionais se realize, e que haja total compartilhamento da informação com a equipe e uma avaliação mais integral do indivíduo.
Um importante esclarecimento refere-se ao médico do paciente. A centralidade deste modelo se dá por meio do médico gestor ou médico assistente, profissional condutor do processo. Caso ele precise de um parecer ou considere que necessita da intervenção de um médico que domine uma área específica, encaminhará seu paciente para um especialista. A condução do caso, no entanto, é responsabilidade do generalista. Após a consulta com o especialista, tudo será registrado no prontuário único do paciente e este voltará para seu médico2020. Veras RP, Oliveira MR. Care pathway for the elderly: detailing the model. Revista Brasileira de Geriatria e Gerontologia, 2016; 19(6):887-905..
Nos projetos internacionais, o médico generalista ou de família absorve integralmente para si de 85% a 90% dos seus pacientes, sem necessidade da ação de um médico especialista. Além disso, o médico assistente pode utilizar os profissionais de saúde com formações específicas (em Nutrição, Fisioterapia, Psicologia ou Fonoaudiologia). Portanto, o idoso terá uma gama muito maior de profissionais ao seu dispor, mas é o médico assistente quem indica e encaminha.
Importante também frisar que no Brasil há um excesso de consultas realizadas por especialistas. Isso ocorre porque o modelo atual de assistência prioriza a fragmentação do cuidado, como se evidencia ao observar o modelo inglês, o National Health Service (NHS), que tem como figura central de organização os general practitioners (GP), médicos generalistas com alta capacidade resolutiva, que permitem estabelecer a fidelização do paciente com o referido profissional. O modelo americano, por sua vez, opta pelo encaminhamento para inúmeros médicos especialistas. Estamos falando de dois países ricos, de grande tradição na medicina, que utilizam modelos diferentes e proporcionam resultados também bastante distintos2121. Veras RP. Experiências e tendências internacionais de modelos de cuidado para com o idoso. Cien Saude Colet 2012; 17(1):231-238..
Conclusão
Em síntese, um modelo de atenção à saúde do idoso que se pretenda eficiente deve aplicar todos os níveis de cuidado, isto é, possuir um fluxo bem desenhado de ações de educação, promoção da saúde, prevenção de doenças evitáveis, postergação de moléstia, cuidado o mais precocemente possível e reabilitação de agravos. Essa linha de cuidado se inicia na captação, no acolhimento e no monitoramento do idoso e somente se encerra nos momentos finais da vida, na unidade de cuidados paliativos.
Assim, para colocar em prática todas as ações necessárias para um envelhecimento saudável e com qualidade de vida, é preciso repensar e redesenhar o cuidado ao idoso, com foco nesse indivíduo e em suas particularidades. Isso trará benefícios não somente aos idosos, mas também qualidade e sustentabilidade ao sistema de saúde brasileiro.
Referências
-
1Closs E, Schwnake CHA. A evolução do índice de envelhecimento no Brasil, nas suas regiões e unidades federativas no período de 1970 a 2010. Rev. bras. geriatr. gerontol 2012; 15(3):443-458.
-
2Veras RP, Oliveira MR. Linha de cuidado para o idoso: detalhando o modelo. Rev. bras. geriatr. gerontol 2016; 19(6):887-905.
-
3Lima-Costa MF, Veras RP. Saúde Pública e envelhecimento. Cad Saude Publica 2003; 19(3):700-701.
-
4Organização das Nações Unidas. Plano de Ação Internacional de Viena sobre o Envelhecimento Assembleia Mundial sobre o Envelhecimento, Viena 1982.
-
5Organização das Nações Unidas. Plan de Acción Internacional de Madrid sobre el Envejecimiento, 2002 Comisaria del Comitê Organizador Español de la II Assemblea Mundial sobre el Envejecimiento, 8-12 abril 2002, Madri.
-
6Caldas C Envelhecimento com dependência: responsabilidades e demandas da família. Cad Saude Publica 2003; 19(3):773-781.
-
7Rolim LB, Cruz RSBLC, Sampaio KJAJ. Participação popular e o controle social como diretriz do SUS: uma revisão narrativa. Saúde em Debate 2013; 37(96):139-147.
-
8Silvestre JA, Costa Neto MM. Abordagem do idoso em programas de saúde da família. Cad Saude Publica 2003; 19(3):839-847.
-
9Gordilho A, Sérgio J, Silvestre J, Ramos LR, Freire MPA, Espindola N, Maia R, Veras R, Karsch U. Desafios a serem enfrentados no terceiro milênio pelo setor saúde na atenção integral ao idoso Rio de Janeiro: UnATI/UERJ; 2000.
-
10Brasil. Ministério da Saúde (MS). Estatuto do Idoso 3ª ed. Brasília: MS; 2013.
-
11Brasil. Ministério da Saúde (MS). Envelhecimento e saúde da pessoa idosa Brasília: MS; 2006.
-
12Veras RP, Caldas CP, Cordeiro HA. Modelos de atenção à saúde do idoso: repensando o sentido da prevenção. Physis 2013; 23(4):1189-1213.
-
13Veras RP, Caldas CP, Cordeiro HA, Motta LB, Lima KC. Desenvolvimento de uma linha de cuidados para o idoso: hierarquização da atenção baseada na capacidade funcional. Revista Brasileira de Geriatria e Gerontologia 2013; 16(2):385-392.
-
14Mendes EV. As redes de atenção à saúde Brasília: Organização Pan-Americana da Saúde; 2011.
-
15Oliveira MR, Silveira DP, Neves R, Veras R, Estrella K, Assalim VM, Araujo DV, Gomes GHG, Lima KC. Idoso na saúde suplementar: uma urgência para a saúde da sociedade e para a sustentabilidade do setor Rio de Janeiro: Agência Nacional de Saúde Suplementar; 2016.
-
16Veras RP, Caldas CP, Motta LB, Lima KC, Siqueira RC, Rodrigues RTSV, Santos LMAM, Guerra ACLC. Integração e continuidade do cuidado em modelos de rede de atenção à saúde para idosos frágeis. Rev Saude Publica 2014; 48(2):357-365.
-
17Moraes EM. Atenção à saúde do idoso: aspectos conceituais Brasília: Organização Pan-Americana da Saúde; 2012.
-
18Oliveira MR, Veras RP, Cordeiro HA, Pasinato MT. A mudança de modelo assistencial de cuidado ao idoso na Saúde Suplementar: identificação de seus pontos-chave e obstáculos para implementação. Physis 2016; 26(4):1383-1394.
-
19Veras RP, Estevam Amorim A. Modelo de Atenção à saúde do idoso a ênfase sobre o primeiro nível de atenção. In: Lozer AC, Godoy CVC, Coelho KSC, Leles FAG, organizadores. Conhecimento técnico-científico para qualificação da saúde suplementar Brasília: Opas; 2015. p. 73-84.
-
20Veras RP, Oliveira MR. Care pathway for the elderly: detailing the model. Revista Brasileira de Geriatria e Gerontologia, 2016; 19(6):887-905.
-
21Veras RP. Experiências e tendências internacionais de modelos de cuidado para com o idoso. Cien Saude Colet 2012; 17(1):231-238.
Datas de Publicação
-
Publicação nesta coleção
Jun 2018
Histórico
-
Recebido
05 Jan 2018 -
Revisado
30 Jan 2018 -
Aceito
27 Fev 2018