Resumo
A revisão sistemática objetivou caracterizar as intervenções para prevenção do HIV que incluíam mulheres adultas e desenvolvidas em países de baixa e média renda após 1996, identificando como abarcavam as vulnerabilidades individuais, sociais e programáticas. Foram acessadas bases de dados de 1997 a julho de 2016 e selecionados estudos que incluíam mulheres adultas, com estratégias combinadas ou não, excluindo-se intervenções apenas biomédicas ou de mídia em massa. Foram selecionadas 72 intervenções desenvolvidas em 32 países, sendo a maioria africanos e/ou de renda média-alta e 26 só com mulheres. Entre 64 intervenções que avaliaram aspectos comportamentais, psicossociais, biomédicos, de conhecimentos sobre HIV/IST e uso de serviços de saúde, 62 tiveram resultados positivos, mas também de não efeito (n = 52). Poucas relataram diminuição na incidência de HIV/IST (n = 9), no número de parceiros (n = 12), dos relatos de estigma e de violências (n = 7). A análise de conteúdo das intervenções mostrou que a maioria (n = 51) contemplava apenas vulnerabilidades individuais. Discute-se a necessidade de fortalecer abordagens preventivas que atuem nos determinantes estruturais da epidemia, abarcando os contextos sociais das mulheres numa perspectiva relacional e interseccional das vulnerabilidades.
Palavras-chave
HIV; Prevenção Primária; Direitos Humanos; Mulheres; Revisão
Abstract
The scope of this systematic review was to characterize interventions for HIV prevention that included adult women and was conducted in low- and middle-income countries after 1996, identifying how they covered individual, social and programmatic vulnerabilities. Databases were accessed from 1997 to July 2016 and the studies selected included adult women, with combined strategies or otherwise, only excluding biomedical or mass media interventions. Thus, 72 interventions developed in 32 countries were selected, most of them in African countries and/or in the upper-middle income bracket, with 26 focusing solely on women. Among the 64 interventions that evaluated results in behavioral, psychosocial and biomedical knowledge on HIV/STI and use of health services, 62 reported positive results, but also of no-effect (n = 52). Few of them reported a reduction in HIV/STI incidence (n = 9), in partner numbers (n = 12) and in stigma and violence reports (n = 7). The content analysis of the interventions revealed that the majority (n = 51) considered only individual vulnerabilities. The need to strengthen preventive approaches targeting structural determinants of the epidemic, encompassing the social contexts of women in a relational and intersectional perspective of vulnerabilities was discussed.
Key words
HIV; Primary Prevention; Human Rights; Women; Review
Introdução
A epidemia do HIV/Aids é uma preocupação mundial e, em 2015, a estimativa era de 36,7 milhões de pessoas com o vírus. Apesar do aumento do acesso mais precoce ao diagnóstico e aos antirretrovirais (ARV), o que melhorou a expectativa de vida dos infectados, ainda existem elevados números de novas infecções e mortes relacionadas à aids por ano no mundo11 United Nations Programme on HIV/AIDS (UNAIDS). Get on the Fast-Track. The life-cycle approach to HIV [documento na Internet]. Genebra: UNAIDS; 2016 [acessado 2017 Set 12]. Disponível em: http://www.unaids.org/sites/default/files/media_asset/Get-on-the-Fast-Track_en.pdf
http://www.unaids.org/sites/default/file...
.
Após 1996, os ARV reduziram drasticamente a mortalidade e morbidade associadas à doença e hoje são usadas na prevenção de novas infecções22 Cohen MS, Chen YQ, McCauley M, Gamble T, Hosseinipour MC, Kumarasamy N, Hakim JG, Kumwenda J, Grinsztejn B, Pilotto JH, Godbole SV, Mehendale S, Chariyalertsak S, Santos BR, Mayer KH, Hoffman IF, Eshleman SH, Piwowar-Manning E, Wang L, Makhema J, Mills LA, de Bruyn G, Sanne I, Eron J, Gallant J, Havlir D, Swindells S, Ribaudo H, Elharrar V, Burns D, Taha TE, Nielsen-Saines K, Celentano D, Essex M, Fleming TR, HPTN 052 Study Team. Prevention of HIV-1 Infection with Early Antiretroviral Therapy . N Engl J Med 2011; 365(6):493-505.. A despeito da efetividade dos ARV na prevenção pré-exposição33 Van der Straten A, Van Damme L, Haberer JE, Bangsberg DR. Unraveling the divergent results of pre-exposure prophylaxis trials for HIV prevention. AIDS 2012; 26(7):F13-F9., a utilização destes, tanto no tratamento quanto na prevenção, acarreta altos custos com os quais muitos países não têm conseguido arcar.
Assim, o uso do preservativo ainda é uma das estratégias mais eficazes, baratas e de fácil empregabilidade para a prevenção do HIV, embora intervenções para reduzir o risco sexual e promover seu uso mostrem resultados contraditórios. Uma revisão sistemática de 42 intervenções comportamentais desenvolvidas entre 1991 e 2010, encontrou que o uso de preservativo aumentou e a incidência de IST e HIV diminuiu na comparação com controles44 Scott-Sheldon LA, Huedo-Medina TB, Warren MR, Johnson BT, Carey MP. Efficacy of behavioral interventions to increase condom use and reduce sexually transmitted infections: a meta-analysis, 1991 to 2010. J Acquir Immune Defic Syndr 2011; 58(5):489-498.. Contrariamente, uma recente revisão de 55 revisões sistemáticas de alta qualidade não apontou efeitos de intervenções comportamentais na incidência de IST (incluindo HIV) ou gestações não planejadas55 Macaya Pascual A, Ferreres Riera JR, Campoy Sánchez A. Behavioral Interventions for Preventing Sexually Transmitted Infections and Unintended Pregnancies: An Overview of Systematic Reviews. Actas Dermosifiliogr 2016; 107(4):301-317..
O cenário epidemiológico e técnico da prevenção se soma a intensa estigmatização das pessoas vivendo com HIV (PVH) que associou a doença a populações já marginalizadas como homossexuais, usuários de drogas e profissionais do sexo66 Parker R, Aggleton P. HIV and AIDS-related stigma and discrimination: a conceptual framework and implications for action. Soc Sci Med 2003; 57(1):13-24.. Na década de 90, com a rápida disseminação da doença via relações heterossexuais em países de média e baixa renda, tais parâmetros mudaram e a epidemia passou a afetar, cada vez mais, as populações pobres, amplificando as vulnerabilidades postas pelo estigma. Permanece a associação da doença com comportamentos socialmente recriminados, como se a aids fosse a “doença do outro”, o que dificulta a percepção de susceptibilidade ao vírus e a adoção de práticas preventivas.
Uma importante contribuição para a desconstrução da ideia de “grupos de risco” foi a proposta da vulnerabilidade ao HIV, a partir das discussões de Mann77 Mann JM. AIDS--the second decade: a global perspective. J Infect Dis 1992; 165(2):245-250.. No Brasil, tal abordagem se radicalizou incorporando-se às políticas públicas no contexto da Reforma Sanitária88 Ayres JRC, Paiva V, Buchalla CM. Direitos humanos e vulnerabilidade na prevenção e promoção da saúde: uma introdução. In: Paiva V, Ayres JRC, Buchalla CM, organizadores. Vulnerabilidade e Direitos Humanos: prevenção e promoção da Saúde. Livro I. Curitiba: Juruá Ed; 2012. p. 9-22.. A vulnerabilidade postula que “a chance de exposição das pessoas ao adoecimento como a resultante de um conjunto de aspectos não apenas individuais, mas também coletivos, contextuais, que acarretam maior suscetibilidade à infecção e ao adoecimento e, de modo inseparável, maior ou menor disponibilidade de recursos, de todas as ordens para se proteger de ambos”99 Ayres JRC, França-Júnior I, Calazans GJ, Saletti Filho HC. O conceito de vulnerabilidade e as praticas de saúde: novas perspectivas e desafios. In: Czeresnia D, Freitas CM, organizadores. Promoção da Saúde: conceitos, reflexões e tendências. 2ª ed. Rio de Janeiro: Fiocruz; 2006. p. 121-143.. Tal conceito foi útil para repensar as estratégias de prevenção da doença, revelando os condicionantes de gênero, raça e classe social.
O aumento da incidência do HIV entre mulheres se associa as vulnerabilidades particulares, pois ter um parceiro fixo daria a sensação de proteção contra o vírus em nossa sociedade1010 Giffin K. Beyond empowerment: heterosexualities and the prevention of AIDS. Soc Sci Med 1998; 46(2):151-156.,1111 Higgins JA, Hoffman S, Dworkin SL. Rethinking Gender, Heterosexual Men, and Women's Vulnerability to HIV/AIDS: Time to Shift the Paradigm . Am J Public Health 2010; 100(3):435-445.. As relações de gênero se articulam com situações de dependência socioeconômica e afetiva de algumas mulheres quanto aos companheiros e, em muitos contextos sociais, com o menor acesso à educação e empregos mais precários, além do status privilegiado da maternidade e a posição de “esposa” entre classes populares1212 Knauth DR. A maternidade sob o signo da Aids: um estudo sobre mulheres infectadas. In: Costa AO, organizador. Direitos tardios: saúde, sexualidade e reprodução na América Latina. São Paulo: Editora 34; 1997. p. 41-64..
Ainda que em muitos países a epidemia siga concentrada em populações de homens que fazem sexo com homens (HSH), trabalhadoras do sexo e usuários de drogas é marcante o caráter heterossexual e a pauperização da epidemia em países de baixa e média renda1313 Fettig J, Swaminathan M, Murrill CS, Kaplan JE. Global Epidemiology of HIV. Infect Dis Clin North Am 2014; 28(3):323-337.. A resposta ao HIV é complexa e exige a combinação de medidas biomédicas, comportamentais, de redução de danos, a reestruturação e qualificação das políticas públicas e dos serviços de saúde, além da diminuição das desigualdades sociais na perspectiva dos direitos humanos77 Mann JM. AIDS--the second decade: a global perspective. J Infect Dis 1992; 165(2):245-250.,1414 Parker RG, Easton D, Klein CH. Structural barriers and facilitators in HIV prevention: a review of international research. AIDS 2000; 14 (Supl. 1):S22-S32.. Apesar dos avanços no tratamento, a prevenção primária e o combate ao estigma seguem sendo desafios. Assim, o presente estudo buscou mapear e caracterizar, por meio de uma revisão sistemática, as intervenções em mulheres adultas para a prevenção do HIV em países de baixa e média renda após 1996. Pretendeu-se ainda identificar os modelos teóricos que embasavam essas intervenções e como contemplavam dimensões individuais, sociais e programáticas da vulnerabilidade ao HIV.
Método
Estratégia de busca
A estratégia de busca priorizou a sensibilidade na captação de estudos, utilizando-se uma combinação de termos amplos: HIV prevention, HIV risk reduction, HIV/AIDS prevention, women, female, woman e mother. Primeiro, a busca foi feita no título e/ou no resumo das citações, sem restrição de língua, nas bases de dados Medline (Pubmed), Central, PsycInfo, Lilacs, Web of Science, Sociological Abstracts, CINAHL e SocINDEX. A busca compreendeu publicações entre 1997 e julho de 2016, pois os ARV mudaram o cenário da prevenção da epidemia após 1996. Depois, as listas de referências de outras revisões sistemáticas localizadas foram revisadas em busca de estudos elegíveis.
Critérios de inclusão e exclusão
Incluiu-se estudos sobre intervenções para a prevenção de HIV/IST para pessoas e/ou comunidades urbanas ou rurais. Os estudos deviam incluir mulheres adultas da população em geral entre os participantes e terem sido desenvolvidos em países de renda baixa, média ou média-alta1515 The World Bank. World Bank Country and Lending Groups [página na Internet]. 2017 [acessado 2017 Set 5]. Diaponível em: https://datahelpdesk.worldbank.org/knowledgebase/articles/906519-world-bank-country-and-lending-groups
https://datahelpdesk.worldbank.org/knowl...
. As intervenções podiam ter modalidades individuais, grupais, de casal/família e/ou comunitária, combinando ou não, técnicas como aconselhamento e testagem voluntária anti-HIV (ATV), treinamento de habilidades, disponibilização e promoção do preservativo, educação por pares (EP), campanhas midiáticas e mobilização comunitária (MC). Detalhou-se ainda estratégias de qualificação e reestruturação no cuidado e serviços de saúde (QC) que incluíam experiências de integração entre serviços, modificação na ambiência e nos processos de trabalho, suporte programático e capacitação de profissionais e/ou educadores sociais.
Foram excluídos estudos que, embora publicados a partir de 1997, relatassem intervenções realizadas até 1996. Excluíram-se também intervenções de mídia em massa, biomédicas exclusivamente (p.ex., uso e aceitabilidade de diafragma, microbicidas, circuncisão e ARV para prevenção), que ofertavam apenas testagem, ATV para redução da transmissão vertical (TV) e aquelas focando populações específicas como profissionais de saúde, profissionais do sexo, moradores de rua, escolares, usuários de drogas e outras.
Seleção dos estudos
As citações obtidas nas bases de dados foram importadas para o software Endnote X7 onde, primeiramente, os títulos e resumos foram lidos de modo independente por dois avaliadores, que pré-selecionaram os estudos conforme os critérios de inclusão e exclusão. Após, verificou-se a concordância entre os dois pesquisadores e eventuais discordâncias foram solucionadas por um terceiro avaliador. Por fim, os textos completos dos estudos pré-selecionados foram obtidos para leitura na íntegra, checando-se sua elegibilidade.
Análise de dados
A análise se deu em duas etapas. Primeiro, foram extraídos dados gerais como ano de publicação e execução do estudo, caracterização da população-alvo, país de realização, número de mulheres atingidas, objetivos das intervenções, técnicas e modalidades empregadas, quem conduzia e onde eram realizadas as intervenções, delineamento do estudo, avaliação de resultados, desfechos avaliados e seguimento. Nesse momento, se classificava os países onde as intervenções foram realizadas em baixa, média e média-alta renda1515 The World Bank. World Bank Country and Lending Groups [página na Internet]. 2017 [acessado 2017 Set 5]. Diaponível em: https://datahelpdesk.worldbank.org/knowledgebase/articles/906519-world-bank-country-and-lending-groups
https://datahelpdesk.worldbank.org/knowl...
. Destaca-se que a unidade de análise era a intervenção e não os estudos publicados, ou seja, quando mais de um estudo se referia a mesma intervenção com a mesma população, as citações eram analisadas conjuntamente para a extração de dados.
Na segunda etapa foi realizada a análise qualitativa de conteúdo1616 Minayo MCS. O desafio do conhecimento: pesquisa qualitativa em saúde. 12ª ed. São Paulo: Hucitec; Rio de Janeiro: Abrasco; 2010. das intervenções para investigar os modelos e pressupostos teóricos que as embasavam e como se propunham a endereçar a vulnerabilidade ao HIV. Analisou-se os pressupostos que orientavam a escolha das modalidades e técnicas das intervenções, a avaliação de resultados quanto às relações de gênero e classe social das populações alvo com base no quadro teórico da vulnerabilidade ao HIV e dos direitos humanos88 Ayres JRC, Paiva V, Buchalla CM. Direitos humanos e vulnerabilidade na prevenção e promoção da saúde: uma introdução. In: Paiva V, Ayres JRC, Buchalla CM, organizadores. Vulnerabilidade e Direitos Humanos: prevenção e promoção da Saúde. Livro I. Curitiba: Juruá Ed; 2012. p. 9-22.,99 Ayres JRC, França-Júnior I, Calazans GJ, Saletti Filho HC. O conceito de vulnerabilidade e as praticas de saúde: novas perspectivas e desafios. In: Czeresnia D, Freitas CM, organizadores. Promoção da Saúde: conceitos, reflexões e tendências. 2ª ed. Rio de Janeiro: Fiocruz; 2006. p. 121-143.,1515 The World Bank. World Bank Country and Lending Groups [página na Internet]. 2017 [acessado 2017 Set 5]. Diaponível em: https://datahelpdesk.worldbank.org/knowledgebase/articles/906519-world-bank-country-and-lending-groups
https://datahelpdesk.worldbank.org/knowl...
,1717 Paiva V. Sem mágicas soluções: a prevenção e o cuidado em HIV/ AIDS e o processo de emancipação psicossocial. Interface (Botucatu) 2002; 6:25-38.. Após um estudo dirigido, dez dos estudos incluídos foram sorteados para calibrar a classificação entre os pesquisadores quanto ao foco principal das intervenções tendo as três dimensões da vulnerabilidade como eixos analíticos. Nesse estágio, as discordâncias foram consensuadas e se estabeleceu que, quando pertinente, a intervenção podia ser classificada em mais de uma dimensão. Por fim, as demais intervenções foram sorteadas entre os pesquisadores para a categorização, sendo eventuais dúvidas discutidas.
Resultados
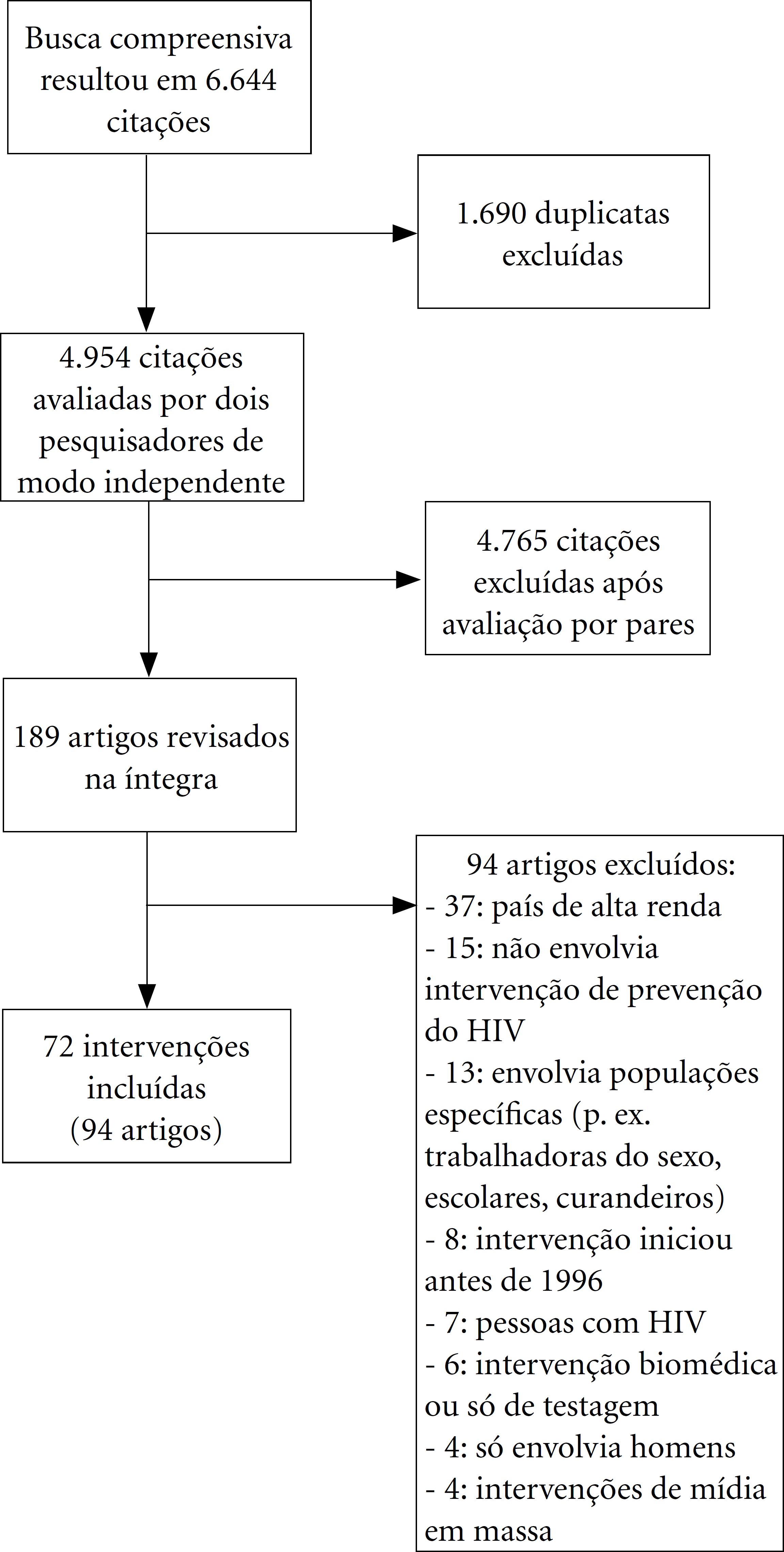
Selecionaram-se 72 intervenções descritas em 94 estudos (Figura 1). Não foram encontradas intervenções diferentes das já identificadas nas bases eletrônicas nas listas de outras revisões sistemáticas. As intervenções foram desenvolvidas em 32 países, na maioria de renda média alta, e mais de 70% em países africanos. A metade focava a população em geral, em regiões exclusivamente urbanas ou rurais e 26 abordavam apenas mulheres. Predominou o uso de técnicas individuais como aconselhamento e sessões educativas, seguidas de abordagens grupais como EP, e ações de MC e QC. As intervenções foram realizadas na maior parte em serviços de saúde e espaços comunitários (Tabela 1).
A maioria empregou ensaios clínicos e/ou comunitários randomizados (ECR), estudos observacionais pré e pós-teste ou transversais (Tabela 1). Onze intervenções usaram métodos qualitativos como entrevistas em profundidade, grupos focais e observações, sendo que em dez tais técnicas foram aplicadas em etapas formativas de ECR ou de estudos observacionais quantitativos.
Em 64 intervenções cujos resultados foram avaliados, quase todas tiveram achados positivos (n = 62), mas também de não efeito ou mesmo negativos (n = 52). Os tipos de desfechos avaliados foram classificados em Comportamentais, Psicossociais, Biomédicos, Conhecimentos sobre HIV/IST e Uso de serviços. A maior parte das intervenções foi avaliada com pelo menos um aspecto Comportamental, sendo os mais frequentes a mudança no uso de preservativo, no número de parceiros e no uso de drogas (Tabela 2). Já os aspectos psicossociais foram avaliados em pouco mais de um terço das intervenções, sendo os mais comuns a autoeficácia e/ou intenção para o uso de preservativo, a redução do estigma e do relato de violência física e/ou psicológica. Conhecimentos sobre HIV/IST foram avaliados em 35,9% das intervenções, seguidos de desfechos biomédicos e do uso de serviços de saúde. Os resultados foram predominantemente positivos na maior parte dos aspectos avaliados, com exceção dos achados quanto ao número de parceiros. O efeito das intervenções em aspectos como a testagem de parceiros, a incidência de HIV/IST, a redução do estigma e do relato da violência física e psicológica foi menos saliente, já que a proporção de resultados era muito próxima da proporção de resultados negativos ou de não efeito descritos pelos estudos.
No geral, as intervenções atingiram uma população que variou de 30 até mais de 60.000 pessoas. Grande parte incluiu entre 100 e 500 (n = 26) ou entre 1.000 e 5.000 participantes (n = 21). Mais de metade das intervenções (n = 38) não declarou qualquer abordagem teórica.
Foram usadas até dez diferentes estratégias numa mesma intervenção, sendo em média empregadas 2,5 estratégias e 13 utilizaram apenas uma. O ATV foi a mais utilizada (n = 35), seguida pela EP (n = 34), distribuição de preservativos (n = 18), ações de educação em saúde (n = 16) e construção de habilidades (n = 16). Foram menos utilizadas ações de MC (n = 12), QC (n = 12), mídia em massa (n = 10) e oferta de tratamento para HIV/IST, tuberculose ou prevenção da TV ou circuncisão (n = 9). Poucas intervenções relataram estratégias como apoio psicológico ou social, planejamento familiar, visita domiciliar, microcrédito, redução de danos e serviço itinerante (Tabelas 3 e 4).
Descrição das intervenções classificadas na dimensão de vulnerabilidade individual/subjetiva quanto à população, estratégias, técnicas e modelos teóricos, listadas em conforme a data de publicação (n=51).
Descrição das intervenções classificadas nas dimensões de vulnerabilidade social, programática e múltiplas quanto à população, estratégias, técnicas e modelos teóricos, listadas em conforme a data de publicação (n=21).
Na análise de conteúdo, verificou-se que a maior parte das intervenções contemplava apenas vulnerabilidades individuais ao HIV, oito abarcavam vulnerabilidades sociais, quatro programáticas e nove abordavam duas ou as três dimensões. A seguir, as intervenções são descritas conforme tais dimensões. As referências das intervenções incluídas encontram-se sinalizadas numericamente, precedidas por asterisco (*) no texto e nas Tabelas 3 e 4, e podem ser consultadas no link: https://www.dropbox.com/s/twfgdfi6zydl90f/REFER%C3%8ANCIAS%20PREVMULHER.docx?dl=0.
Vulnerabilidades individuais
Neste eixo foram classificadas intervenções (n = 51) cujo enfoque predominante era a promoção de aspectos individuais e/ou subjetivos para a prevenção do HIV, tais como conhecimentos, construção de habilidades, oferta de aconselhamento e testagem, dentre outros. Identificaram-se três subconjuntos de intervenções: a) as que utilizaram de modo exclusivo ou não a abordagem de ATV (n = 23); b) as que usavam de modo central enfoques de educação em saúde e mudança comportamental (n = 18); c) e as que envolviam estratégias de marketing social e treinamento comunitário, mas cujo foco permanecia nas habilidades e conhecimentos dos indivíduos (n = 10).
Muitas intervenções (n = 23) utilizaram ATV, sendo que seis (*1-*6) a empregaram como única estratégia e apenas seis citaram algum embasamento teórico (Tabela 3). A aplicação do ATV consistia basicamente na oferta de testagem anti-HIV e de sessões de aconselhamento pré e pós-teste, sendo suas principais mensagens de pré-teste focadas na mudança de comportamento quanto ao uso de preservativo, redução do número de parceiros e testagem do parceiro. Nas sessões pós-teste, priorizava-se mensagens de apoio, testagem do parceiro e encaminhamento para tratamento, se necessário.
Ainda, dentre as 23 intervenções que usavam ATV, 17 utilizaram duas ou mais estratégias combinadas (*7-*23). Quatro objetivavam também a prevenção da TV, sendo conduzidas em populações de gestantes (*4,*7,*13,*14). A intervenção SISTA (Sisters Informing Sisters about Topics on AIDS), desenvolvida na África do Sul para mulheres de 18 a 35 anos da comunidade Xhosa, ilustra esse subconjunto. A mesma foi adaptada de outra realizada com afro-americanas nos EUA, baseada na Teoria da Cognição Social e de Gênero (*10). Envolvia ATV, além de sessões grupais e atividades de escrita e leitura sobre as experiências das mulheres. Duas mulheres treinadas da comunidade lideravam discussões sobre gênero, orgulho étnico, estigma e comportamentos de risco, além de treinar habilidades de uso de preservativos e comunicação com parceiros.
Outras 18 intervenções (*24-*41) tinham como estratégia principal sessões educativas sobre comportamentos sexuais de risco. Porém, em comparação com as intervenções que usaram ATV, nessas houve maior uso de recursos informativos e ilustrativos como vídeos, clipes e técnicas de role-play, para auxiliarem no treinamento de habilidades comunicativas com parceiros e para o uso de preservativos. Algumas ainda distribuíam preservativos ou treinavam educadores pares. No geral, essas intervenções possuíam uma implementação muito similar, variando apenas no número de encontros e materiais usados. Todas consistiam em pelo menos um encontro educativo focando questões individuais da prevenção. Muitas eram divididas em módulos, compostos por uma parte informacional-educativa sobre o HIV e outra de mudança comportamental e/ou treinamento de habilidades. Duas intervenções desenvolvidas pelo mesmo grupo de autores na África do Sul (*33,*34) buscavam ainda reduzir o uso do álcool em contextos sexuais entre usuários/as de uma clínica de IST e frequentadores de comércios informais de bebidas, respectivamente. Dentre essas intervenções, onze mencionaram embasamento teórico, predominando teorias motivacionais, comportamentais e da cognição social. Ilustra esse subconjunto de intervenções a Partners, que era um programa de prevenção do HIV por pares para mulheres em assentamentos na África do Sul baseado no modelo de influências sociais (*38). Os pesquisadores capacitaram mulheres dessas comunidades para conduzir oficinas de educação sobre HIV. Elas também distribuíam mensagens de prevenção, demonstravam o uso de preservativos masculinos e femininos e estimulavam práticas de saneamento e higiene adequadas.
Especificamente, quatro das intervenções desse subconjunto foram realizadas com estudantes universitários em ações informativas de EP, orientações para uso de preservativo, atividades para construção de habilidades e outras voltadas para os jovens (*27,*28,*30,*35). Por exemplo, a intervenção SHAPE (Sustainability, Hope, Action, Prevention, Education), desenvolvida no Zimbábue por uma ONG objetivava a promoção da saúde e prevenção do HIV através do ensino, pesquisa e advocacia para a igualdade de gênero (*35). Por fim, em contraste com as intervenções de ATV e sessões educativas, a RESPECT (*41), realizada para adultos de comunidades da Tanzânia almejava a mudança de comportamentos de risco por meio de incentivos financeiros quando o participante tinha resultado negativo para IST a cada quatro meses, após frequentarem uma sessão educativa.
Outras dez intervenções foram classificadas nesse eixo pois, embora pretendessem atingir normas e práticas sociais relacionadas à prevenção, seu enfoque predominante se limitava aos indivíduos (*42-*51). Quatros dessas intervenções não informaram modelos teóricos, enquanto as demais declararam modelos teóricos cognitivo-comportamentais, da aprendizagem social e uma se inspirava na Teoria do Gênero e Poder. Sete dessas intervenções envolviam ações de marketing social e de mídia em massa com mensagens de prevenção do HIV (programas/jingles e séries de rádio e/ou televisão, teatro de rua, panfletos, outdoors, cartazes, jogos) combinadas com ações pontuais de educação em saúde (EP, palestras, atendimentos individuais) e distribuição de preservativos. Por exemplo, a intervenção desenvolvida na Etiópia para mulheres analfabetas, consistia em sessões de discussão de uma série de três episódios de áudio com mensagens de prevenção do HIV (*47).
Outras duas intervenções buscaram treinar membros das comunidades para estimular comportamentos preventivos. A Traditional Healer Training Intervention é um programa de treinamento para curandeiros de um distrito rural de Uganda para promover a prevenção do HIV/IST e o planejamento familiar entre suas clientes (*44). A intervenção tinha caráter educativo e incluía oficinas lideradas por facilitadores. Embora buscasse incluir o sistema informal de cuidado por meio da capacitação de médicos tradicionais, a intervenção se restringia a potencializar a informação e o acesso aos meios de prevenção de IST e de planejamento familiar entre as mulheres. A outra intervenção (*51), realizada em quatro vilas rurais da província tailandesa de Chiang Mai, tinha um modelo de desenvolvimento comunitário. A intervenção contava com a colaboração de líderes comunitários, chefes e voluntárias da saúde e das mulheres casadas, que eram a população-alvo. O objetivo era aprimorar a autoeficácia, a autoestima, os conhecimentos sobre HIV, as habilidades para negociação de sexo seguro e uso de preservativo. O chefe do centro de saúde era o mentor das voluntárias e ajudava o líder comunitário a distribuir preservativos e outros materiais de prevenção. As voluntárias eram treinadas para liderar encontros grupais com as mulheres, usando técnicas como confecção de pôsteres, jogos e role-play, além de manter a comunicação entre as mulheres e os líderes locais. O objetivo secundário era mobilizar a comunidade para prevenção do HIV, mas o estudo não detalhou como isso era implementado.
Vulnerabilidades Sociais
Oito intervenções (*52-*59) focavam aspectos da vulnerabilidade social à infecção, visando, principalmente, a MC e a modificações de normas sociais quanto à prevenção do HIV, mas também o empoderamento das mulheres e a diminuição de desigualdades de gênero (*53,*57,*58), do estigma (*52,*56) e da violência (*52,*57). Em particular, uma intervenção também oferecia um componente de microcrédito para as mulheres (*57). As intervenções se baseavam em teorias da difusão social, em modelos sociocognitivos, ecológicos, da aprendizagem e ação participativa e de mudança social. Um estudo não descreveu embasamento teórico (Tabela 4).
Duas intervenções ilustram esse eixo. A IMAGE (Intervention with Microfinance for AIDS and Gender Equity) foi desenvolvida para mulheres em comunidades rurais na África do Sul por meio de um ECR comunitário (*57). O objetivo era aumentar o bem-estar econômico das famílias, empoderar as mulheres e reduzir a vulnerabilidade para violência intrafamiliar. O microcrédito era conduzido por uma ONG e mulheres adultas mais pobres de cada vila eram convidadas. Grupos de cinco mulheres serviam como garantia do empréstimo uma das outras e se encontravam a cada duas semanas para troca de experiências e supervisão. Paralelo a isso, o Sisters-for-Life era um módulo de EP e MC para prevenção do HIV e promoção da equidade de gênero, do qual qualquer mulher podia participar. Na segunda fase do programa, se incentivava a MC, envolvendo jovens e homens. Para tanto, mulheres-chave eram treinadas em liderança e, após, trabalhavam na prevenção do HIV e violência intrafamiliar nas comunidades. A IMAGE melhorou a comunicação com parceiros, a autoconfiança e contribuição financeira nos lares, a participação social e as atitudes quanto às normas de gênero. Após dois anos, o risco de autorrelato de violência física ou sexual por parceiro íntimo foi reduzido em mais da metade nas comunidades da intervenção.
Já a Stepping Stones é um amplo programa de treinamento comunitário, inspirado em modelos Freirianos, visando à transformação dos papéis de gênero para prevenção de HIV em comunidades vulneráveis (*53). Foi adaptada para 60 países da África e Ásia, com tradução para 16 línguas e estudos publicados desde 2000. O número de sessões grupais de pares, conforme faixa etária e gênero, variava de 13 a 19 encontros de 3 horas de duração, sendo a intervenção manualizada e coordenada por facilitadores. Apesar disso, na maior parte de suas aplicações, as técnicas enfocavam diretamente apenas os próprios participantes, já que o componente de desenvolvimento comunitário encarecia muito a intervenção (*53,*60) e dificultava sua sustentabilidade e ganho de escala. Os resultados da Stepping Stones foram inconsistentes. O ECR mostrou redução significativa da incidência de herpes genital, mas não do HIV. O uso de preservativo aumentou em comunidades de dois países dentre oito avaliados e houve redução no número de parceiros em um de dois países. O abuso de álcool diminuiu em dois países dentre três e a comunicação sobre HIV melhorou em três países de sete. A iniquidade de gênero reduziu apenas na Índia, dentre outros cinco países, e o estigma diminuiu nas comunidades de quatro países avaliados (*53).
Vulnerabilidades programáticas
Quatro intervenções focavam apenas aspectos programáticos, duas desenvolvidas na Ásia (*61,*62) e duas na África (*63,*64). Todas envolviam a implementação, reestruturação e/ou qualificação da oferta e do acesso a serviços de saúde relacionados à prevenção do HIV/IST. Uma intervenção enfocava gestantes (*61), enquanto as demais enfocavam a população em geral (Tabela 4). Nenhuma dessas intervenções informou bases teóricas e todas tinham delineamentos observacionais de pré e pós-teste, com exceção de uma que era ecológica (*64).
A intervenção testada na Etiópia propunha a integração do planejamento familiar aos serviços de ATV, treinando profissionais de saúde e distribuindo preservativos e anticoncepcionais orais, o que qualificou e ampliou o acesso a esses atendimentos (*63). Já na Suazilândia se avaliou o impacto da implementação do programa nacional para prevenção e tratamento do HIV e da tuberculose a partir de dados secundários de 1997 a 2010 (*64). A ATV passou a ser ofertada em todos os serviços de saúde, o que ampliou a cobertura de testagem e reduziu a mortalidade e incidência de HIV.
O The Linked Response visava fortalecer o sistema de saúde de Camboja, Vietnã, e aumentar o acesso a serviços de prevenção, educação e tratamento em HIV por meio da descentralização da testagem de HIV e Sífilis em qualquer serviço de pré-natal (*61). Lançada em 2008, foi uma das primeiras experiências de integração entre serviços de saúde sexual e reprodutiva e de HIV/IST do país. Após 18 meses, verificou-se alta cobertura de testagem do HIV e da Sífilis entre mulheres. Houve melhora também na cobertura de pelo menos uma consulta de pré-natal, no número de atendimentos em serviços públicos e no uso de contraceptivos. A taxa de TV diminuiu, embora a mortalidade materna e infantil na população HIV+ tenha permanecido alta.
Por último, a qualificação do programa de prevenção do HIV no estado de Karnataka, Índia, cobria a população geral e priorizava populações-chave, buscando impactar na incidência geral de HIV (*62). A proposta se baseava no outsourcing de conhecimentos e habilidades do setor privado e sem fins lucrativos, prática comum na Índia, para constituir Unidades de Apoio Técnico visando a dar suporte rápido e flexível em: planejamento estratégico; monitoramento e avaliação; supervisão apoiadora; treinamento; e informação, educação e comunicação. As Unidades de Apoio Técnico funcionavam como unidades de gestão técnica incorporadas aos programas estaduais de prevenção de HIV, compondo-se, cada uma, de sete especialistas. Em 2008, o sistema iniciou em Karnataka, um dos estados indianos com maior prevalência de HIV no país e onde as ações de prevenção atingiam apenas 5% da população-chave. Os achados mostraram o aumento dramático no número de intervenções entre 2009 e 2013, especialmente na oferta de ATV e serviços de IST para profissionais do sexo e HSH, o que elevou o uso de preservativos nessas populações.
Múltiplas dimensões de vulnerabilidade
Nove intervenções abordavam mais de uma dimensão de vulnerabilidade ao HIV: quatro envolviam aspectos individuais e programáticos (*65-*68), três focavam aspectos individuais e sociais (*69-*71) e duas intervenções os três eixos de vulnerabilidade (*72,*73). Três destas intervenções tinham base comportamental, duas referiram se basear em evidências científicas e nas demais não houve nenhuma indicação. Cinco intervenções foram estruturadas como ECR comunitários, três como estudos observacionais pré e/ou pós-teste e outra com delineamento quasi-experimental. Sete foram realizadas na África, e apenas uma no Haiti e outra na Índia (Tabela 4).
As duas intervenções que incluíam as três dimensões se baseavam em teorias de mudança de comportamento e objetivavam a prevenção de HIV/IST e da violência de gênero, partindo da premissa de que empoderando as mulheres, estas teriam mais chances de evitar doenças e contribuir na diminuição da violência nas suas comunidades (*72,*73). A intervenção Beyond Victims and Villains-BVV (*72) foi desenvolvida em Botswana, Namíbia e Suazilândia voltada para jovens entre 15 e 29 anos. Envolvia a capacitação de serviços locais, profissionais da saúde e curandeiros para atingir jovens com reduzida capacidade de escolha, a identificação e capacitação de atores locais para liderar ações de EP e a MC quanto à violência de gênero, difundindo amplamente um áudio-drama e promovendo sessões de discussão. As mulheres mais vulneráveis participavam de uma semana de treinamento de habilidades de comunicação, negociação, assertividade e autoestima, além do empoderamento econômico por meio da discussão de alternativas de geração de renda e do apoio para desenvolver planos e aplicação dos lucros. A intervenção foi planejada para durar três anos e não havia análise de resultados.
A SHARE (The Safe Homes and Respect for Everyone) (*73), desenvolvida para homens e mulheres de 15 a 49 anos de Rakai, um distrito rural de Uganda, se baseava na ideia de que o gênero e a violência intrafamiliar são centrais na epidemia de HIV e oferecia um leque ainda maior de ações em nível comunitário e individual. A proposta, implementada ao longo de quatro anos, incluía: estruturação e capacitação da rede de saúde local e de ativistas comunitários; informação de gestores e lideranças; oferta de materiais especiais de publicidade e divulgação; campanhas e programação de eventos em datas especiais; programas de EP para jovens casados; programa de lições e plano de ação para homens e meninos liderados por ativistas comunitários; oferta de pontos comunitários de apoio psicológico; treinamento de profissionais em protocolo de ATV adaptado para auxiliar na prevenção da violência intrafamiliar associada ao diagnóstico de HIV+ e para ajudar mulheres em situação de abuso a negociar sexo seguro. Durante a intervenção, os serviços de prevenção e tratamento de HIV forneciam preservativos livremente e foram instruídos para realizar a abordagem sindrômica das IST, oferecer cuidado médico geral, ações de educação e prevenção do HIV, monitoramento, tratamento e apoio a PVH.
Dentre as quatro intervenções que abarcavam vulnerabilidades individuais e programáticas de homens e mulheres, todas visavam diminuir a incidência do HIV/IST, com exceção de uma que buscava ampliar a testagem para HIV entre mulheres (*65). Todas ofereciam um componente de ATV e alguma forma de QC para prevenção. Dentre as ações programáticas destacaram-se: oferta de ATV domiciliar ou itinerante; provisão universal de ARV; oferta de tratamento preventivo para IST e capacitação dos profissionais; integração do cuidado de HIV na atenção primária e oferta de circuncisão; integração de ATV em serviços de planejamento familiar; e manejo da tuberculose. Duas ainda distribuíam preservativos e uma desenvolvia ação de EP. Duas intervenções apresentaram resultados mistos. A intervenção desenvolvida para mulheres usuárias de serviços de planejamento familiar no Quênia ampliou significativamente a taxa de testagem de HIV com a oferta integrada de ATV, mas não afetou o uso de preservativos na população estudada (*65). Já a intervenção Mothusimpilo (“trabalhando juntos pela saúde”) (*68) enfocava mineradores, trabalhadoras do sexo, homens e mulheres de uma comunidade na África do Sul. Não houve efeito na incidência de sífilis, gonorreia e clamídia, embora tenha aumentado o conhecimento sobre HIV e o uso de preservativos com parceiros casuais na comunidade, além da diminuição do consumo de álcool entre mineradores. A porcentagem de testagem de HIV não foi impactada na população em geral e o consumo de álcool aumentou entre profissionais do sexo e entre os mais jovens.
Por fim, das três intervenções focadas nas vulnerabilidades individuais e sociais, duas (*69,*70) foram desenvolvidas em locais de trabalho, sendo uma delas apenas para mulheres (*70). Ambas buscavam prioritariamente sensibilizar para os riscos da infecção pelo HIV e construir habilidades de proteção dos participantes, mas também promover um ambiente social favorável à diminuição do estigma e busca de ajuda no trabalho. Já a intervenção realizada em aldeias na Índia (*71) buscava construir redes de microcrédito, pontes para os serviços de saúde e prevenir a infecção pelo HIV entre mulheres pobres e suas filhas adolescentes. Uma rede de duplas treinava organizações locais de autoajuda para coordenar um programa de educação não-formal em finanças e saúde: Learning Games for Girls. Resultados positivos avaliavam apenas desfechos individuais como conhecimentos, atitudes e comportamentos e não houve efeito no uso de preservativo, na testagem de mulheres e suas filhas e nem no nível de conforto das meninas em falar sobre prevenção.
Discussão
A presente revisão apontou que estratégias de prevenção do HIV voltadas aos conhecimentos, habilidades e comportamentos de indivíduos da população geral continuam sendo a forma mais recorrente de intervenção, sem endereçar as dinâmicas sociais que produzem vulnerabilidades diferenciais ao HIV, particularmente quanto ao gênero. Mesmo empregando estratégias baseadas na teoria da influência social, como a EP, bastante citada nos estudos, em muitos casos, era usada apenas para disseminar informações de modo mais adaptado ao público da intervenção, não visando alterar normas sociais. Tal achado corrobora a ideia de que intervenções comportamentais com foco no indivíduo dominam o cenário da prevenção do HIV, concentrando ações na distribuição de preservativos e na realização de palestras e capacitações1818 Gupta GR, Parkhurst JO, Ogden JA, Aggleton P, Mahal A. Structural approaches to HIV prevention. Lancet 2008; 372(9640):764-775..
Ainda que evidências sublinhem o papel dos aspectos estruturais e sociais na epidemia de HIV1414 Parker RG, Easton D, Klein CH. Structural barriers and facilitators in HIV prevention: a review of international research. AIDS 2000; 14 (Supl. 1):S22-S32.,1818 Gupta GR, Parkhurst JO, Ogden JA, Aggleton P, Mahal A. Structural approaches to HIV prevention. Lancet 2008; 372(9640):764-775., particularmente entre as mulheres1010 Giffin K. Beyond empowerment: heterosexualities and the prevention of AIDS. Soc Sci Med 1998; 46(2):151-156.,1717 Paiva V. Sem mágicas soluções: a prevenção e o cuidado em HIV/ AIDS e o processo de emancipação psicossocial. Interface (Botucatu) 2002; 6:25-38., essas noções parecem ser tímida e lentamente absorvidas pelas propostas de intervenção, as quais pressupõem, na sua maioria, que os comportamentos de risco são decisões conscientes baseadas em escolhas racionais. Apesar das críticas a abordagens com mensagens únicas de prevenção1717 Paiva V. Sem mágicas soluções: a prevenção e o cuidado em HIV/ AIDS e o processo de emancipação psicossocial. Interface (Botucatu) 2002; 6:25-38., a presente revisão identificou intervenções com esse propósito como aquela baseada no reembolso financeiro a partir do resultado negativo na testagem anti-HIV. Ainda que algumas sejam desenvolvidas em larga escala, intervenções comportamentais não impactam os contextos sociais em que as decisões são feitas e, portanto, não são consideradas abordagens estruturais1919 Roberts ET, Matthews DD. HIV and chemoprophylaxis, the importance of considering social structures alongside biomedical and behavioral intervention. Soc Sci Med 2012; 75(9):1555-1561..
O destaque das intervenções focadas nas vulnerabilidades individuais, muitas envolvendo homens e mulheres sem qualquer abordagem que distinguisse particularidades de seus contextos sociais, contribui para invisibilizar as desigualdades e re(produzir) padrões heteronormativos. Em uma cultura hegemonicamente sexista e heteronormativa, há muito se reconhece a importância do gênero para a vulnerabilidade ao HIV, pois a hierarquização de diferentes modos de ser homem e mulher ocorre nos contextos sociais2020 Louro GL. O Corpo Educado: Pedagogias da Sexualidade. Belo Horizonte: Autêntica; 1999.. Porém, poucas foram as iniciativas que endereçavam desigualdades socioeconômicas estruturais e normas sociais relativas ao gênero que vulnerabilizam as pessoas de modo diferencial.
Chamou atenção que muitas intervenções não declararam qualquer abordagem teórica. Segundo relatório da UNAIDS2121 Sweat M. Report to the Joint United Nations Programmeon HIV/AIDS (UNAIDS): A Framework for Classifying HIV Prevention Interventions. Genebra: UNAIDS; 2008., intervenções para prevenção do HIV são frequentemente implementadas sem modelos operacionais claramente conceituados. Isso é problemático, pois favorece uma aplicação apenas técnica das estratégias sem contemplar os diferentes contextos sociais e/ou estruturas organizacionais dos sistemas de saúde. Ao mesmo tempo, quando presente, o enfoque teórico mais recorrente entre as intervenções era de inspiração cognitivo-comportamental, sublinhando o predomínio da lógica biomédica nas intervenções revisadas, especialmente as que abarcavam apenas vulnerabilidades individuais.
A ênfase biomédica também foi constatada pelo uso majoritário de ECRs e pesquisas quantitativas na avaliação de seus resultados, sendo que quando presentes, abordagens qualitativas tenderam a ter uma posição secundária no estudo. As evidências de efeitos de intervenções comportamentais para prevenção de HIV/IST são divergentes, com a maior parte dos resultados de metanálises não indicando efeitos44 Scott-Sheldon LA, Huedo-Medina TB, Warren MR, Johnson BT, Carey MP. Efficacy of behavioral interventions to increase condom use and reduce sexually transmitted infections: a meta-analysis, 1991 to 2010. J Acquir Immune Defic Syndr 2011; 58(5):489-498.,55 Macaya Pascual A, Ferreres Riera JR, Campoy Sánchez A. Behavioral Interventions for Preventing Sexually Transmitted Infections and Unintended Pregnancies: An Overview of Systematic Reviews. Actas Dermosifiliogr 2016; 107(4):301-317. especialmente em desfechos como a incidência de HIV/IST. Na presente revisão, os resultados foram massivamente positivos em que pese a diversidade dos desfechos, formas de avaliação e o caráter não-analítico desses achados. Resultados menos positivos ou de não efeito foram encontrados quanto à aquisição de HIV/IST, à redução do número de parceiros, ao estigma e ao relato de violências. Apesar de mudanças de comportamento e inovações sociais serem altamente dependentes dos contextos locais de cultura e prática sendo, portanto, difícil atestar sua efetividade apenas por meio de ECRs, argumenta-se que tais programas, se bem planejados e implementados, podem ter efeitos positivos, ensejando que esse ainda seria o método mais rigoroso2222 United Nations Programme on HIV/AIDS (UNAIDS). Social and behaviour change programming. Genebra: UNAIDS; 2014.. Tais posições parecem reforçar a ênfase atual no acesso individual ao tratamento nas políticas globais de combate a aids, sem integração com políticas populacionais que garantam o direito à prevenção do HIV2323 Meier BM, Brugh KN, Halima Y. Conceptualizing a Human Right to Prevention in Global HIV/AIDS Policy. Public Health Ethics 2012; 5(3):263-282.,2424 Paiva V, Pupo LR, Barboza R. O direito a prevenção e os desafios da redução da vulnerabilidade ao HIV no Brasil. Rev Saude Publica 2006; 40(Supl. 1):109-119.. Tal tendência é preocupante se pensarmos que a prevenção vem sendo cada vez mais medicalizada e que há uma concentração massiva de financiamento e atenção nos testes clínicos de medicamentos, levantando dúvidas sobre as condições do emprego, de fato combinado, de abordagens estruturais1919 Roberts ET, Matthews DD. HIV and chemoprophylaxis, the importance of considering social structures alongside biomedical and behavioral intervention. Soc Sci Med 2012; 75(9):1555-1561.. De certo modo, esse movimento pode estimular a busca individual pelas tecnologias de prevenção, acirrando ainda mais as desigualdades em saúde e contribuindo para a manutenção de estigmas.
É necessário um olhar mais complexo tanto sobre a proposição quanto sobre a avaliação de tais intervenções. A partir da ótica da vulnerabilidade e dos direitos humanos88 Ayres JRC, Paiva V, Buchalla CM. Direitos humanos e vulnerabilidade na prevenção e promoção da saúde: uma introdução. In: Paiva V, Ayres JRC, Buchalla CM, organizadores. Vulnerabilidade e Direitos Humanos: prevenção e promoção da Saúde. Livro I. Curitiba: Juruá Ed; 2012. p. 9-22., pode-se inclusive questionar a lógica de testar a eficácia de intervenções de mudança social e comportamental para prevenção do HIV que privem comunidades e pessoas de benefícios relativos ao combate de aspectos solidamente apontados como potencializadores da epidemia, como a violência, a desigualdade de gênero e a pobreza1414 Parker RG, Easton D, Klein CH. Structural barriers and facilitators in HIV prevention: a review of international research. AIDS 2000; 14 (Supl. 1):S22-S32.. A referência dos direitos humanos permite analisar situações de vulnerabilidade ao HIV no plano individual, social e programático, além de orientar o planejamento, organização e avaliação de serviços, situando as relações afetivo-sexuais no contexto das desigualdades de gênero e classe social, da heteronormatividade e do racismo. Na perspectiva do direito à prevenção, as pessoas não devem ser tomadas como objetos de técnicas de modificação de comportamento e sim como cidadãs de direitos que podem, eventualmente, propor novos direitos1717 Paiva V. Sem mágicas soluções: a prevenção e o cuidado em HIV/ AIDS e o processo de emancipação psicossocial. Interface (Botucatu) 2002; 6:25-38..
Além do caráter individualizante das intervenções revisadas, há que se discutir a concentração de estudos em países africanos. Isso nos faz pensar na colonização dos esforços de prevenção, pautados pela ótica biomédica. Embora celebre-se a atenção crescente as desigualdades globais em saúde e o influxo de recursos internacionais para pesquisa e ajuda humanitária para países pobres, deve-se estar alerta para aspectos ligados a governança, controle e impacto de intervenções verticais (para vetores como HIV, tuberculose e malária) e pontuais nos sistemas de saúde nacionais2525 Pfeiffer J, Nichter M. What can critical medical anthropology contribute to global health? A health systems perspective. Med Anthropol Q 2008; 22(4):410-415.. Ou seja, a promoção do setor privado, com o financiamento de ONGs, pode enfraquecer a estruturação de sistemas de saúde públicos voltados para cuidados primários, gerando mais desigualdades. Por outro lado, mesmo que representem experiências pontuais, as poucas propostas que focavam as desigualdades de gênero de modo mais nuançado, incluindo os homens e superando o paradigma da vitimização feminina1111 Higgins JA, Hoffman S, Dworkin SL. Rethinking Gender, Heterosexual Men, and Women's Vulnerability to HIV/AIDS: Time to Shift the Paradigm . Am J Public Health 2010; 100(3):435-445., foram realizadas, em grande parte, na África. Tais iniciativas apoiam a noção de que na prevenção não há “balas mágicas”, mas que é fruto de um esforço complexo e sustentado de caráter intersetorial que oportuniza a construção de capital humano na sociedade.
A presente revisão ainda revelou algumas ausências que merecem ser destacadas. O estigma e a discriminação quanto ao HIV foram pouco endereçados pelas intervenções. Ao entender o estigma como parte de um processo mais amplo de exclusão social66 Parker R, Aggleton P. HIV and AIDS-related stigma and discrimination: a conceptual framework and implications for action. Soc Sci Med 2003; 57(1):13-24., abordagens estruturais de prevenção do HIV deveriam contemplar ações nesse sentido. Ainda, foram localizados poucos estudos latino-americanos, incluindo o Brasil, o que pode indicar tanto que as suas ações prioritárias têm sido aquelas de cunho programático (p.ex., acesso universal aos ARV, ampliação da testagem), mas também a carência de publicações científicas na área da prevenção do HIV. Apesar da busca compreensiva e iterativa, cobrindo grande período de tempo, a presente revisão não incluiu a literatura cinza, o que pode ter limitado a inclusão de ações programáticas propostas por sistemas públicos de saúde.
Conclui-se que a adoção de abordagens estruturais como políticas ou programas que visem a mudança nas condições em que as pessoas vivem deve ser fortalecida no plano da prevenção do HIV1818 Gupta GR, Parkhurst JO, Ogden JA, Aggleton P, Mahal A. Structural approaches to HIV prevention. Lancet 2008; 372(9640):764-775.. A implementação e avaliação de ações programáticas em saúde, e não apenas programas pontuais e focados nos indivíduos, possibilitaria a articulação com as políticas e serviços locais no sentido de fortalecê-los e de serem sustentáveis. Seria importante desenvolver estratégias de monitoramento e avaliação dos resultados de políticas sociais e intervenções intersetoriais que, associadas ou não a área da saúde, incidam nos indicadores epidemiológicos do HIV, elevando os padrões de cidadania e equidade. Por fim, a revisão apontou que a abordagem da vulnerabilidade feminina ao HIV deve avançar no sentido de incluir ações voltadas para a diversidade de seus contextos sociais e que incluam os homens.
Referências
-
1United Nations Programme on HIV/AIDS (UNAIDS). Get on the Fast-Track. The life-cycle approach to HIV [documento na Internet]. Genebra: UNAIDS; 2016 [acessado 2017 Set 12]. Disponível em: http://www.unaids.org/sites/default/files/media_asset/Get-on-the-Fast-Track_en.pdf
» http://www.unaids.org/sites/default/files/media_asset/Get-on-the-Fast-Track_en.pdf -
2Cohen MS, Chen YQ, McCauley M, Gamble T, Hosseinipour MC, Kumarasamy N, Hakim JG, Kumwenda J, Grinsztejn B, Pilotto JH, Godbole SV, Mehendale S, Chariyalertsak S, Santos BR, Mayer KH, Hoffman IF, Eshleman SH, Piwowar-Manning E, Wang L, Makhema J, Mills LA, de Bruyn G, Sanne I, Eron J, Gallant J, Havlir D, Swindells S, Ribaudo H, Elharrar V, Burns D, Taha TE, Nielsen-Saines K, Celentano D, Essex M, Fleming TR, HPTN 052 Study Team. Prevention of HIV-1 Infection with Early Antiretroviral Therapy . N Engl J Med 2011; 365(6):493-505.
-
3Van der Straten A, Van Damme L, Haberer JE, Bangsberg DR. Unraveling the divergent results of pre-exposure prophylaxis trials for HIV prevention. AIDS 2012; 26(7):F13-F9.
-
4Scott-Sheldon LA, Huedo-Medina TB, Warren MR, Johnson BT, Carey MP. Efficacy of behavioral interventions to increase condom use and reduce sexually transmitted infections: a meta-analysis, 1991 to 2010. J Acquir Immune Defic Syndr 2011; 58(5):489-498.
-
5Macaya Pascual A, Ferreres Riera JR, Campoy Sánchez A. Behavioral Interventions for Preventing Sexually Transmitted Infections and Unintended Pregnancies: An Overview of Systematic Reviews. Actas Dermosifiliogr 2016; 107(4):301-317.
-
6Parker R, Aggleton P. HIV and AIDS-related stigma and discrimination: a conceptual framework and implications for action. Soc Sci Med 2003; 57(1):13-24.
-
7Mann JM. AIDS--the second decade: a global perspective. J Infect Dis 1992; 165(2):245-250.
-
8Ayres JRC, Paiva V, Buchalla CM. Direitos humanos e vulnerabilidade na prevenção e promoção da saúde: uma introdução. In: Paiva V, Ayres JRC, Buchalla CM, organizadores. Vulnerabilidade e Direitos Humanos: prevenção e promoção da Saúde. Livro I. Curitiba: Juruá Ed; 2012. p. 9-22.
-
9Ayres JRC, França-Júnior I, Calazans GJ, Saletti Filho HC. O conceito de vulnerabilidade e as praticas de saúde: novas perspectivas e desafios. In: Czeresnia D, Freitas CM, organizadores. Promoção da Saúde: conceitos, reflexões e tendências 2ª ed. Rio de Janeiro: Fiocruz; 2006. p. 121-143.
-
10Giffin K. Beyond empowerment: heterosexualities and the prevention of AIDS. Soc Sci Med 1998; 46(2):151-156.
-
11Higgins JA, Hoffman S, Dworkin SL. Rethinking Gender, Heterosexual Men, and Women's Vulnerability to HIV/AIDS: Time to Shift the Paradigm . Am J Public Health 2010; 100(3):435-445.
-
12Knauth DR. A maternidade sob o signo da Aids: um estudo sobre mulheres infectadas. In: Costa AO, organizador. Direitos tardios: saúde, sexualidade e reprodução na América Latina São Paulo: Editora 34; 1997. p. 41-64.
-
13Fettig J, Swaminathan M, Murrill CS, Kaplan JE. Global Epidemiology of HIV. Infect Dis Clin North Am 2014; 28(3):323-337.
-
14Parker RG, Easton D, Klein CH. Structural barriers and facilitators in HIV prevention: a review of international research. AIDS 2000; 14 (Supl. 1):S22-S32.
-
15The World Bank. World Bank Country and Lending Groups [página na Internet]. 2017 [acessado 2017 Set 5]. Diaponível em: https://datahelpdesk.worldbank.org/knowledgebase/articles/906519-world-bank-country-and-lending-groups
» https://datahelpdesk.worldbank.org/knowledgebase/articles/906519-world-bank-country-and-lending-groups -
16Minayo MCS. O desafio do conhecimento: pesquisa qualitativa em saúde 12ª ed. São Paulo: Hucitec; Rio de Janeiro: Abrasco; 2010.
-
17Paiva V. Sem mágicas soluções: a prevenção e o cuidado em HIV/ AIDS e o processo de emancipação psicossocial. Interface (Botucatu) 2002; 6:25-38.
-
18Gupta GR, Parkhurst JO, Ogden JA, Aggleton P, Mahal A. Structural approaches to HIV prevention. Lancet 2008; 372(9640):764-775.
-
19Roberts ET, Matthews DD. HIV and chemoprophylaxis, the importance of considering social structures alongside biomedical and behavioral intervention. Soc Sci Med 2012; 75(9):1555-1561.
-
20Louro GL. O Corpo Educado: Pedagogias da Sexualidade. Belo Horizonte: Autêntica; 1999.
-
21Sweat M. Report to the Joint United Nations Programmeon HIV/AIDS (UNAIDS): A Framework for Classifying HIV Prevention Interventions Genebra: UNAIDS; 2008.
-
22United Nations Programme on HIV/AIDS (UNAIDS). Social and behaviour change programming Genebra: UNAIDS; 2014.
-
23Meier BM, Brugh KN, Halima Y. Conceptualizing a Human Right to Prevention in Global HIV/AIDS Policy. Public Health Ethics 2012; 5(3):263-282.
-
24Paiva V, Pupo LR, Barboza R. O direito a prevenção e os desafios da redução da vulnerabilidade ao HIV no Brasil. Rev Saude Publica 2006; 40(Supl. 1):109-119.
-
25Pfeiffer J, Nichter M. What can critical medical anthropology contribute to global health? A health systems perspective. Med Anthropol Q 2008; 22(4):410-415.
Datas de Publicação
-
Publicação nesta coleção
08 Maio 2020 -
Data do Fascículo
Maio 2020
Histórico
-
Recebido
08 Dez 2017 -
Aceito
26 Ago 2018 -
Publicado
28 Ago 2018