Resumos
OBJETIVO: A integração entre a psicoterapia e a psicofarmacoterapia tem sido uma questão conflitante na história da psiquiatria. Ainda hoje, observa-se uma dicotomia entre as correntes "biológica" e "psicológica", embora estudos mais recentes venham demonstrando a importância da associação dessas modalidades na prática psiquiátrica atual. O objetivo deste trabalho é revisar os aspectos psicodinâmicos e técnicos, entre outros, que envolvem a integração entre o tratamento medicamentoso e psicoterápico. MÉTODOS: A revisão da literatura foi realizada através da busca on-line das bases de dados MEDLINE, PsychoINFO e Lilacs, no período entre 1966 e setembro de 2002. RESULTADOS: Os estudos revisados demonstraram que a aplicação do tratamento combinado parece ser uma associação positiva. CONCLUSÕES: A eficácia do tratamento combinado depende da capacidade de integração das diferentes formas de tratamento. São necessárias mais pesquisas nesta área.
Terapia psicanalítica; Psicofarmacologia; Terapia combinada
OBJECTIVE: Integration between psychotherapy and psychopharmacotherapy has been a conflicting subject in the history of psychiatry. To date, dichotomy between "biological" and "psychological" models is noticed, although recent studies have been showing the importance of the association of these modalities in the current psychiatric practice. This study attempts to review psychodynamic, technical, and other issues involving the integration of pharmacological and psychotherapeutical treatments. METHODS: Literature search was based on MEDLINE, PsychoINFO and Lilacs, referring to the period from 1966 to September 2002. RESULTS: The studies reviewed demonstrated that the application of combined treatment might be positive. CONCLUSIONS: The efficacy of the combined treatment depends on the capacity of the integration of the different forms of treatment. More research is necessary in this area.
Psychoanalytic therapy; Psychopharmacology; Combined modality therapy
REVISÃO
A integração da psicofarmacoterapia e psicoterapia de orientação analítica: uma revisão crítica
Benício Noronha FreyI; Luiz Carlos MabildeII; Cláudio Laks EizirikIII
IServiço de Psiquiatria do Hospital de Clínicas de Porto Alegre e Departamento de Bioquímica, Instituto de Ciências Básicas da Saúde, Universidade Federal do Rio Grande do Sul (UFRGS). Porto Alegre, RS, Brasil
IICentro de Estudos Luis Guedes e Sociedade Psicanalítica de Porto Alegre. Porto Alegre, RS, Brasil
IIIDepartamento de Psiquiatria e Medicina Legal da FAMED/UFRGS e Sociedade Psicanalítica de Porto Alegre. Porto Alegre, RS, Brasil
Endereço para correspondência Endereço para correspondência Benício Noronha Frey Rua Almirante Abreu, 108/201 90420-010 Porto Alegre, RS, Brasil
RESUMO
OBJETIVO: A integração entre a psicoterapia e a psicofarmacoterapia tem sido uma questão conflitante na história da psiquiatria. Ainda hoje, observa-se uma dicotomia entre as correntes "biológica" e "psicológica", embora estudos mais recentes venham demonstrando a importância da associação dessas modalidades na prática psiquiátrica atual. O objetivo deste trabalho é revisar os aspectos psicodinâmicos e técnicos, entre outros, que envolvem a integração entre o tratamento medicamentoso e psicoterápico.
MÉTODOS: A revisão da literatura foi realizada através da busca on-line das bases de dados MEDLINE, PsychoINFO e Lilacs, no período entre 1966 e setembro de 2002.
RESULTADOS: Os estudos revisados demonstraram que a aplicação do tratamento combinado parece ser uma associação positiva.
CONCLUSÕES: A eficácia do tratamento combinado depende da capacidade de integração das diferentes formas de tratamento. São necessárias mais pesquisas nesta área.
Descritores: Terapia psicanalítica. Psicofarmacologia. Terapia combinada.
"Major mental illness does not confer immunity from neurotic conflicts"
Donald B Nevins
Introdução
Nas últimas décadas, tem-se visto uma marcada mudança de atitude dos psicanalistas e psicoterapeutas em relação ao uso concomitante da medicação durante a psicoterapia,1,2 bem como durante o tratamento psicanalítico,3 ainda que a literatura psicanalítica sobre esse assunto seja escassa.4
Antes de discorrer sobre esse movimento de integração do tratamento biológico com o psicoterápico/psicanalítico,5 faremos uma breve revisão histórica. No final do século XIX, Sigmund Freud, inicialmente um neuropatologista, desenvolveu um modelo de tratamento psicológico que revolucionou o entendimento da mente humana, ao qual deu o nome de psicanálise. Mesmo sem ter uma base neurofisiológica para os transtornos mentais, na obra "Sobre o narcisismo: uma introdução" (1914),6 Freud já fazia uma alusão à integração biologia-psicologia: "Nós devemos recordar que todas nossas idéias provisórias da psicologia serão, presumivelmente, um dia baseadas em uma subestrutura orgânica". Durante a primeira metade do século XX, houve um grande avanço no estudo da teoria psicanalítica, sendo esta a terapia dominante da época. Entretanto, contrariando as próprias idéias de Freud, a pesquisa do somato (cérebro, corpo, orgânico) desenvolveu-se dentro da psiquiatria, dissociada da psicanálise (mente, psique). Neste período, alguns psiquiatras tentaram integrar as teorias mente/corpo, com destaque para Adolf Meyer, pioneiro do modelo biopsicossocial, que defendia o estudo do paciente como um todo.7 Na década de 50, surgiram os primeiros medicamentos psicotrópicos e, nas décadas seguintes, ao mesmo tempo em que as drogas progressivamente entravam na prática ambulatorial (tradicionalmente o domínio dos psicanalistas), também aumentava a polarização da psiquiatria entre os campos "biológico" e "psicológico".8 Com o avanço das diretrizes diagnósticas e da metodologia das pesquisas, a medicina cada vez mais passou a ser baseada em evidências, território no qual os estudos com psicofármacos desenvolveram-se exponencialmente (muito incentivados pelos recursos da indústria farmacêutica), o que não ocorreu com a psicanálise9 e com a psicoterapia de orientação analítica. Desse modo, comparativamente, as terapias analíticas pouco puderam provar, de acordo com a metodologia científica corrente, o quanto elas conseguiam curar, prevenir ou retardar o curso dos transtornos mentais, por motivos que serão melhor abordados no decorrer desse trabalho.
De fato, as diversas razões pelas quais se advoga uma linha de tratamento ou outra posição que podemos chamar de reducionista9,10 são baseadas primariamente em argumentos teóricos e ideológicos e não em dados empíricos.11 Durante anos, muitos (ou talvez a maioria) dos psicanalistas entendiam as neuroses como exclusivamente "psicológicas", entendendo os tratamentos "biológicos" como inapropriados ou indesejados, uma vez que causariam apenas supressão dos sintomas, paliativamente, e, portanto, obstruiriam a exploração do problema "real".12 Desta forma, a medicação agiria não a serviço da cura, mas a favor da resistência.13 Especialistas em farmacoterapia, por sua vez, afirmaram que a psicoterapia era desnecessária ou até mesmo danosa, pois mantinha os pacientes preocupados com assuntos carregados de conflitos insalubres.4 E quais seriam as vantagens da integração dessas terapias? Hoffman (1990) sustentou a necessidade de um modelo unitário de tratamento, uma vez que os transtornos mentais ocorreriam permanentemente sob uma matriz psicológica e biológica.1 Revisando o uso adjuvante da medicação na psicoterapia, Marmor (1981)14 e Karasu (1982)15 concluíram que as medicações eram mais úteis no alívio dos sintomas a curto prazo, permitindo que o paciente se tornasse mais acessível à exploração psicoterapêutica. Como citaram Bellak e cols. (1973): "Para algumas formas de psicoterapia e, mesmo algumas formas modificadas da psicanálise, as drogas psicotrópicas fazem o papel que os anestésicos fazem para a cirurgia: elas freqüentemente representam as condições que permitem que a intervenção prossiga".16 Karasu concluiu, ainda, que cada modalidade teria diferentes efeitos e agiria em diferentes tempos durante o tratamento. As drogas teriam seu maior efeito na formação dos sintomas e nas alterações afetivas, e fariam efeito mais precocemente, enquanto a psicoterapia influenciaria mais diretamente nas relações interpessoais e no ajustamento social, com efeito mais tardio e mais prolongado.15 Em seu estudo sobre o tratamento combinado para pacientes com transtornos de personalidade e depressão, Marcus (1990)17 argumentou que os antidepressivos melhoraram dramaticamente a rapidez e a eficácia da psicoterapia, atuando em funções autônomas do ego, como a regulação e a modulação do afeto. Referiu, ainda, que essa melhora das funções do ego poderiam "fazer a diferença" entre uma relação terapêutica negativa, que poderia destruir a psicoterapia e o progresso da mesma, além de modificar a transferência de um nível psicótico ou, mais freqüentemente, quase psicótico, para níveis neuróticos de organização e intensidade.17
Donovan e Roose (1995)18 realizaram um estudo que ilustra bem a realidade desse novo movimento de integração. Com o objetivo de responder à pergunta: "quantos pacientes tomaram medicação durante o curso de seu tratamento psicanalítico?", os autores enviaram questionários a todos os analistas didatas do Centro de Treinamento e Pesquisa Psicanalítica de Columbia, EUA, e demonstraram que quase dois terços (62%) deles tinham pacientes em uso de psicotrópicos nos últimos cinco anos, o que correspondia a 20% do total dos pacientes tratados. Ainda, para a vasta maioria dos pacientes, os analistas julgaram que ocorrera não somente uma resposta terapêutica esperada às medicações, mas também um efeito positivo no processo analítico.18 Mais recentemente, Guimón e cols. (1998)19 conduziram uma pesquisa avaliando os métodos de tratamento dos psiquiatras suíços e evidenciaram que o uso associado da medicação e psicoterapia era conduzido por 91,9% dos psicanalistas e 95,8% dos psicoterapeutas. Entretanto, ainda hoje existe tensão entre as correntes "biológica" e "psicológica".20
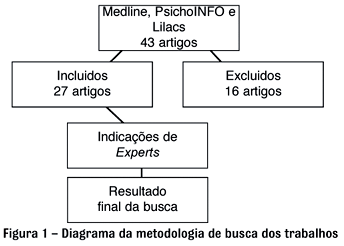
O objetivo deste trabalho é fazer uma revisão crítica sobre as considerações que envolvem o uso da medicação como adjuvante à psicoterapia, dando ênfase aos aspectos psicodinâmicos e técnicos desta associação, bem como a influência do ensino e da pesquisa nessa área. Como metodologia, foi realizada a busca on-line das bases de dados do MEDLINE, PsychoINFO e Lilacs, no período de 1966 até setembro de 2002. Os termos de busca utilizados foram: "analytic psychotherapy", "psychopharmacotherapy", "combined treatment" e "split treatment". Como critérios de inclusão, foram selecionadas publicações que discutissem o tratamento combinado entre a psicoterapia, sobretudo a psicoterapia de orientação analítica, e a psicofarmacoterapia. Por ser um assunto relativamente pouco estudado, procuramos fazer uma revisão mais ampla e menos criteriosa do assunto, utilizando referências cruzadas do material obtido na busca e indicações de experts (professores/pesquisadores) no assunto. Foram incluídos apenas artigos publicados em inglês ou português e foram excluídos os trabalhos que se limitavam à discussão de relatos de casos. Como resultados da busca, foram obtidos 43 artigos, tendo sido excluídos 16, restando 27 artigos de revistas. Cinco referências foram incluídas após sugestão de experts, totalizando as 32 referências do presente trabalho, conforme diagrama ilustrado na Figura 1.
Além da psicofarmacologia: significados inconscientes
São bastante conhecidos os mecanismos farmacocinéticos e os mecanismos de ação dos diversos psicofármacos. Além disso, em pesquisa, há muito tempo se sabe que nem todos os terapeutas experimentam o mesmo sucesso no uso dos medicamentos, devendo haver outros fatores, não relacionados aos fármacos, que sejam responsáveis por essas diferenças. A resposta positiva ao placebo que, na depressão maior, é da ordem de 30%, pode decorrer da situação, da personalidade do paciente, da personalidade do médico e da "interação emocional entre ambos" (transferência).21 De fato, na prescrição de um fármaco, o fenômeno transferencial e as fantasias inconscientes podem se desenvolver de diversas formas e, assim sendo, dar oportunidade para o entendimento psicoterapêutico. Para um paciente deprimido, por exemplo, a prescrição pode implicar em sentimentos de punição, confirmação de crenças auto-acusatórias, reforço de tendências masoquistas, ou resignação ao sofrido sentimento de solidão e isolamento, já que o medicamento poderia substituir o relacionamento humano. Para um maníaco, a medicação pode interromper a busca à gratificação, retirar o poder criativo e grandioso, e pôr em risco o sentimento de euforia e bem-estar que o defende da depressão.5
A medicação pode eliciar a ambivalência do paciente. Por um lado, o paciente pode temer o onipotente doutor-objeto primitivo ou ter a fantasia de estar sendo envenenado, manipulado, seduzido ou rejeitado: "o doutor está prescrevendo um remédio para não mais me ouvir". Por outro lado, o paciente pode ter a crença de uma "cura mágica" pelo bom doutor. Ele pode desejar tornar-se dependente do médico, em uma atitude passiva infantil ou entender a prescrição como um sinal de preocupação por parte do pai/mãe-médico e sentir seu sofrimento como compreendido. Portanto, a prescrição pode representar tanto uma ferida narcisista para um paciente, quanto um alívio da ansiedade e um reforço da esperança para outro.4 Winnicott, em 1953, descreveu a teoria do objeto transicional como uma etapa para o desenvolvimento de uma relação de objeto total.22 Mais tarde, Adelman (1985)23 escreveu sobre o medicamento como um objeto transicional. De fato, até mesmo os frascos de medicamentos ou as receitas médicas podem servir como objeto transicional, como auxílio para lidar com a ansiedade do perigo da perda temporária (entre sessões, férias) do objeto-médico perdido.2 A deglutição do remédio também pode, em parte, representar a internalização do terapeuta durante o processo psicoterápico. Pacientes com tendência a somatizações podem projetar no remédio a responsabilidade pelas suas sensações perturbadoras (ao que sugerimos que se poderia chamar de "pseudo-efeito colateral"), ou mesmo tê-las aliviadas por sugestão do remédio. Assim sendo, a abordagem da transferência em pacientes medicados pode ser decisiva para o aumento ou resistência ao efeito das drogas.21 Como vimos, a prescrição pode suscitar ricos sentimentos transferenciais, fantasias e crenças, que podem servir como mais um auxílio ao entendimento do mundo interno dos nossos pacientes.
Aspectos psicodinâmicos do prescrever
A decisão do uso de uma medicação psicotrópica requer uma consideração cuidadosa. O psiquiatra deve estar atento a que a decisão de prescrever um medicamento pode ser influenciada pelos seus próprios conflitos e desejos inconscientes. Tal decisão pode indicar uma incapacidade do terapeuta em suportar a (necessária) lentidão do processo psicoterápico. O psiquiatra pode, também, não estar conseguindo tolerar (conter) os afetos dolorosos, como a raiva e a tristeza, e medicar para aliviar a sua ansiedade.4 Além disso, ele pode agir contra-identificado projetivamente, mobilizado pelos desejos de sedução, manipulação ou busca de gratificação dos pacientes. Sentimentos de ambivalência por parte do psiquiatra podem aflorar; o clínico pode tanto identificar-se consciente ou inconscientemente com os sentimentos do paciente, como pode usar a medicação para manter-se distante e proteger-se dos sentimentos desprazerosos causados por esta identificação transitória.5 A prescrição pode, ainda, enaltecer a sensação de onipotência do terapeuta, podendo causar, no paciente, tanto ansiedade e medo do objeto-terapeuta-pai onipotente, como a idealização do objeto-terapeuta-todo poderoso, com a formação de um conluio narcisista (melhor terapeuta, melhor paciente). Não obstante, determinantes conscientes e inconscientes do terapeuta também podem influenciar a decisão de não medicar e sobrepor-se mesmo quando há indicação precisa para o uso do fármaco. Além dos aspectos ideológicos (reducionistas) já citados, a onipotência, a negação ou a própria ignorância do terapeuta podem influenciar sua decisão. Ainda, o terapeuta pode relutar em prescrever um tratamento necessário por sentir que isso poderia significar uma "falha" psicoterapêutica.4 Medo de ter seu papel diminuído, ou de que a importância psicodinâmica fosse "reduzida" pela biológica, pode também estar presente. Segundo Kandel (1999),9 tal redução é impossível, uma vez que estas abordagens possuem diferentes objetivos e perspectivas e convergiriam, apenas, em certos pontos críticos. Outras crenças contra a introdução da medicação incluem: 1) que o medicamento seria temporário e superficial, não atuando no núcleo da doença; 2) que a droga poderia ter um efeito placebo negativo, aumentando a dependência e prolongando determinadas psicopatologias; 3) o alívio dos sintomas poderia reduzir a motivação para o prosseguimento da psicoterapia; 4) a droga poderia eliminar um sintoma e criar outros, se o conflito permanecer intacto; 5) o paciente poderia ter sua auto-estima diminuída, por ter um problema "tão grave" que não resolveria somente com a psicoterapia; e 6) receio de complicar o campo pela introdução de uma "3ª pessoa" (objeto) no setting.
Talvez tão importante quanto uma cuidadosa avaliação clínica para determinação de uma modalidade terapêutica adequada, seja uma avaliação das filosofias do próprio paciente (supondo que o terapeuta já tenha avaliado as suas). Assim como o pareamento paciente-terapeuta pode ser determinante no sucesso da psicoterapia, o pareamento paciente-modalidade também pode ser uma variável importante.24 Sempre que introduzida uma medicação, o terapeuta deve explicar seu raciocínio, permitindo que o paciente tenha tempo para expor suas considerações e responda suas preocupações reais.
Sentimentos transferenciais negativos podem ser expressos via queixa de efeitos colaterais (na verdade, pseudo-efeitos colaterais). Suas associações, fantasias, sonhos e afetos revelar-se-ão na transferência, no decorrer do processo, embora a discussão da transferência possa ser difícil, já que a medicação é um fato estabelecido (concreto) e os afetos têm origem no inconsciente (menos palpável). Além disso, forçar o paciente ao regime medicamentoso pode resultar em uma reação transferencial negativa e, dessa forma, diminuir o impacto positivo da medicação.4
Questões técnicas
Posteriormente à decisão pelo uso da medicação, outra decisão se impõe ao psicoterapeuta: como medicar. Os tratamentos medicamentoso e psicoterápico podem ser utilizados sob a forma de tratamento combinado ou em co-terapia. No tratamento combinado, o mesmo psiquiatra conduz ambas as modalidades ao mesmo paciente. Na co-terapia (split treatment, na literatura internacional),8 o paciente consulta dois profissionais, um para a psicoterapia e outro para a medicação.25
Para Busch e Gould (1993),26 o triângulo terapêutico (paciente, psicoterapeuta e psicofarmacologista) pode ser altamente recompensador para todas as partes, conquanto possa também promover um campo fértil para o desenvolvimento de transferências negativas e respostas contratransferenciais de ambos os profissionais. De fato, crenças e afetos podem surgir precocemente, no encaminhamento. Segundo Bradley (1990),27 o encaminhamento pode ser, em parte, um enactment contratransferencial para lidar com um impasse na psicoterapia. O paciente pode interpretar como: "meu terapeuta está desistindo de mim" ou "minha doença não tem jeito". Nesta fase, sentimentos transferenciais negativos em relação ao psicoterapeuta podem resultar em uma dissociação, em que o psicofarmacologista, pela sua posição mais ativa e diretiva, somada ao alívio dos sintomas pelo fármaco, torna-se o objeto bom e idealizado. Tal idealização pode ser usada pelo paciente como uma resistência aos dolorosos sentimentos transferenciais, na psicoterapia. Entretanto, os obstáculos transferenciais podem ser complicados por ansiedades dos terapeutas, sobretudo por sentimentos onipotentes e de competição entre eles. O psicoterapeuta pode sentir-se narcisisticamente desconfortável com a necessidade de "pedir ajuda", ou em revelar (ao paciente e a si mesmo) sua falta de habilidade no manejo de determinadas situações. Já o farmacologista pode aliar-se a tais reações transferenciais negativas e formar um conluio com o paciente, informando, mesmo inconscientemente, que ele pode (narcisisticamente) cuidar sozinho do caso. Portanto, o papel de cada terapeuta deve ser claramente definido desde o início, baseado em uma relação aberta e de mútuo respeito e confiança. São importantes as discussões periódicas, principalmente no início do tratamento, para que os profissionais não atuem a favor da dissociação do paciente. Além disso, uma vez que o psicoterapeuta assiste o paciente mais freqüentemente, ele deve ser instruído quanto aos sinais de recorrência e dos efeitos adversos. Em situações particulares, em que as divergências dos profissionais não puderem ser transpostas, uma supervisão pode ser indicada, ou mesmo a troca de um dos membros pode ser necessária.
Greene (1998)3 publicou um caso de análise em que praticara a terapia combinada e concluiu que existem casos em que é crucial que o analista prescreva a medicação, pois nesta modalidade pode ocorrer um re-enactment transferencial específico, mais importante que a medicação per se. No tratamento em que o mesmo terapeuta conduz a psicoterapia e o tratamento farmacológico, a via comum destas forças é a transferência. Assim sendo, podemos dizer que a ação farmacológica pode modificar a transferência e, embora menos facilmente identificável, a transferência pode modular a experiência subjetiva da ação do medicamento.13 Outro aspecto técnico importante durante a terapia combinada é a diferença na "distância ótima" da experiência emocional do paciente. Na prática psicoterápica, o terapeuta mantém uma relativa proximidade às experiências emocionais do paciente. Ao praticar a farmacoterapia, por sua vez, o terapeuta deve raciocinar com base no conhecimento da fisiologia e farmacologia, que são pontos mais distantes da vida emocional do paciente. Desta forma, Hamilton e cols. (1994)2 sugeriram que o terapeuta inicie a sessão com uma posição mais distante, com o objetivo de revisar as doses, sintomas, efeitos colaterais, etc, e vá aproximando-se no decorrer da sessão. Por fim, e não menos importante, a descontinuação da medicação também deve ser extensamente discutida com o paciente, oportunizando que este possa expressar livremente seus medos e anseios. O terapeuta deve garantir que a retirada do medicamento não significa, necessariamente, o término da terapia; portanto, não é aconselhável que as duas modalidades de tratamento terminem simultaneamente.
O ensino e a pesquisa
O ensino e a pesquisa são importantes fatores que influenciam direta ou indiretamente a (des)integração entre a psicofarmacoterapia e a psicoterapia analítica. Os programas de residência em psiquiatria raramente ensinam sobre o tratamento combinado entre as diversas modalidades.8,28 A supervisão dos residentes, em geral, é dividida (dissociada) em psicoterapia e psicofarmacoterapia. Conseqüentemente, quando a terapia combinada é aplicada, o residente pode ter a preocupação de que estaria "desviando do procedimento ortodoxo".4 Segundo Lipowski (1986),10 os residentes devem ser ensinados sobre avaliação diagnóstica multifatorial, bem como sobre as diversas modalidades terapêuticas. Ainda embora não se possa esperar que todos os psiquiatras sejam capacitados a usar todas as formas de tratamento, espera-se que sejam capazes de avaliar qual(is) modalidade(s) terapêutica(s) melhor satisfaz(em) as necessidades individuais de cada paciente. No entanto, é possível que o papel do ensino das diferentes áreas da psiquiatria reflita a realidade encontrada no campo das pesquisas. Como identificar qual forma de tratamento é mais eficaz para determinado paciente? Como avaliar o quanto cada uma destas terapêuticas contribui no total do processo terapêutico?
Kandel (1999)9 argumentou que, embora a psicanálise tenha, historicamente, sido científica em seus objetivos, ela raramente foi científica em seus métodos. Especificamente, não foram desenvolvidos métodos objetivos que pudessem testar as hipóteses geradas. Na maioria das vezes, temos apenas as hipóteses subjetivas dos analistas, do que eles acreditavam ter ocorrido, e esse tipo de evidência não é bem aceita nos contextos mais científicos. Neste ponto, Drob (1989)29 destaca, dentre outras, a teoria da comensurabilidade e a teoria do relativismo (incomensurabilidade). Teóricos da comensurabilidade defendem que as diversas teorias da psiquiatria devem provar qual é a "melhor" ou "mais válida", de acordo com um determinado critério de validade, o que, atualmente, podemos dizer ser muito próxima da chamada medicina baseada em evidências. Entretanto, na prática, é extremamente difícil chegar a um critério de validade que não reflita os valores de uma das correntes (biológica, psicodinâmica, etc.) da psiquiatria e que seja aceitável por todas. De acordo com a teoria do relativismo, em nenhum momento algum critério de validade deve ser aceito, pois cada teoria depende das hipóteses iniciais sobre a natureza do homem, hipóteses que não são disponíveis para testagem empírica. Dessa forma, as hipóteses fundamentais da psiquiatria seriam essencialmente contestáveis e as diversas teorias seriam, portanto, incomparáveis ou incomensuráveis. Lipowski (1986)10 relatou que, na falta de conceitos e instrumentos que possibilitassem estudar o homem em todos os aspectos ao mesmo tempo, seria necessário recorrer ao reducionismo metodológico como estratégia. Ou seja, o pesquisador decidiria, deliberadamente, testar as variáveis de apenas uma das classes, seja biológica ou psicológica, na tentativa de estudar a contribuição de cada classe no desenvolvimento de um determinado transtorno. Mais recentemente, com o surgimento da Neuropsicanálise, estudos têm sido conduzidos com o objetivo de integrar a psicanálise e a neurobiologia, experimentalmente.9 Fonagy e cols. (2000)30 conduziram uma revisão dos estudos dos resultados do tratamento psicanalítico e concluíram que: 1) não há nenhum estudo definitivo que demonstre a psicanálise como sendo inequivocadamente efetiva em relação a um placebo ativo ou a um método alternativo de tratamento; 2) entre as principais limitações metodológicas, encontraram o viés de seleção da amostra e a falta de diagnósticos padronizados, de grupo-controle, de indicação aleatória (randomização) e de uma avaliação independente de resultados (cegamento); porém 3) muitos dos estudos em andamento são metodologicamente mais modernos e atualizados.
Discussão
A integração entre o paciente e o seu psiquiatra é resultado da capacidade do processo terapêutico de absorver e integrar todos os dados e aspectos da personalidade do paciente. Só assim está sendo possível a evolução e o aprofundamento do tratamento psicoterápico. Desta forma, a prescrição de medicamentos durante a psicoterapia pode trazer rico material do mundo interno do paciente a ser examinado no campo psicoterápico. De fato, há uma falsa crença de que uma medicação psicotrópica pode ser prescrita com ou sem uma psicoterapia formalmente constituída e organizada, visto que uma relação psicoterápica é criada sempre que um indivíduo em sofrimento mental procura um médico e este lhe prescreve uma droga; ou seja, o ato de prescrever faz parte de uma relação interpessoal.4
Os artigos revisados neste trabalho ilustram a possibilidade de integração entre as correntes "biológica" e "psicológica", através da combinação da prática psicoterápica e psicofarmacológica concomitantes. Entretanto, como é um assunto pouco debatido no meio acadêmico e as pesquisas nessa área ainda são escassas, não se podem formular conclusões consistentes e definitivas sobre o tema. Estudos prospectivos, controlados, com amostras mais representativas e melhor delimitadas e com uso de instrumentos validados são necessários.
Embora saibamos que muitas vezes os pacientes são auto-seletivos,8,31 isto é, procuram terapeutas que compartilham a mesma linha de tratamento que eles acreditam (freqüentemente por razões neuróticas), acreditamos que, ao abordar os problemas mentais a partir de uma visão exclusivamente biológica ou psicológica, pode-se estar negando um tratamento mais adequado ao indivíduo que sofre. Um dos nossos desafios é reconhecer a complexidade e a multifatoriedade dos transtornos mentais e buscar meios em que se possa integrá-los ou, ao menos, desenvolver e manter um diálogo respeitando as especificidades de cada um. Talvez essa meta precise levar o tempo necessário para a elaboração do luto da perda da onipotência daqueles que (ainda) defendem o reducionismo.
Finalizamos o presente trabalho com uma declaração de Kay Jamison (1996),32 que pode expressar os sentimentos de quem trata e de quem é tratado, seguindo a abordagem integrativa: "Eu não me imagino levando uma vida normal sem tomar lítio e ter os benefícios da psicoterapia".
Financiamento e Conflito de interesses: Inexistente
Recebido em 22.01.2004
Aceito em 25.03.2004
Trabalho realizado no Serviço de Psiquiatria do Hospital de Clínicas de Porto Alegre, RS.
- 1. Hoffman JS. Integrating biologic and psychologic treatment: the need for a unitary model. Psychiatr Clin North Am 1990;13(2):369-72.
- 2. Hamilton NG, Sacks LH, Hamilton CA. Object relations theory and pharmacopsychotherapy of anxiety disorders. Am J Psychother 1994;48(3):380-91.
- 3. Greene MA. The effects of the introduction of medication on the psychoanalytic process: a case study. J Am Psychoanal Assoc 1998;49(2):607-27.
- 4. Goldhamer PM. Psychotherapy and pharmacotherapy: the challenge of integration. Can J Psychiatry 1983;28:173-7.
- 5. Nevins DB. Psychoanalytic perspectives on the use of medication for mental illness. Bull Menninger Clin 1990;54:323-39.
- 6. Freud S. Sobre o narcisismo: uma introduçăo, 1914. In: Ediçăo standard brasileira das obras psicológicas completas de Sigmund Freud. Rio de Janeiro: Imago; 1969;14:89-119.
- 7. Meyer A. Progress in teaching psychiatry. JAMA 1917;69:861-3.
- 8. Kahn D. The dichotomy of drugs and psychotherapy. Psychiatr Clin North Am 1990;13(2):197-208.
- 9. Kandel ER. Biology and the future of psychoanalysis: a new intellectual framework for psychiatry revisited. Am J Psychiatry 1999;156:505-24.
- 10. Lipowski ZJ. To reduce or to integrate: psychiatry's dilemma. Can J Psychiatry 1986;31:347-51.
- 11. Rounsaville BJ, Klerman GL, Weissman MM. Do psychotherapy and pharmacotherapy for depression conflict? Empirical evidence from a clinical trial. Arch Gen Psychiatry 1981;38:24-9.
- 12. Michels R. Medication use during psychoanalysis: a survey (commentary). J Clin Psychiatry 1995;56(5):179.
- 13. Brockman R. Medication and transference in psychoanalytically oriented psychotherapy of the borderline patient. Psychiatr Clin North Am 1990;13(2):287-95.
- 14. Marmor J. The adjunctive use of drugs in psychotherapy. J Clin Psychopharmacol 1981;1:312-5.
- 15. Karasu TB. Psychotherapy and pharmacotherapy: toward an integrative model. Am J Psychiatry 1982;139:1102-13.
- 16. Bellak L, Chassan JB, Gediman HK, Hurvich M. Ego function assessment of analytic psychotherapy combined with drug therapy. J Nerv Ment Dis 1973;157(6):465-9.
- 17. Marcus ER. Integrating psychopharmacotherapy, psychotherapy and mental structure in the treatment of patients with personality disorders and depression. Psychiatr Clin North Am 1990;13(2):255-63.
- 18. Donovan SJ, Roose SP. Medication use during psychoanalysis: a survey. J Clin Psychiatry 1995;56(5):177-8.
- 19. Guimón J, Fischer W, Zbinden E, George D. Therapeutic practice profiles, theoretical models and representations of the psychiatry of swiss psychiatrists. Schweizer Archiv fur Neurologie und Psychiatrie 1998;149:41-50.
- 20. Eizirik CL. A psychoanalytic perspective on the future of mental health: current challenges. In: Guimón J, Zac de Filc S, editors. Challenges of psychoanalysis in the 21st century: psychoanalysis, health, and psychosexuality in the era of virtual reality. New York: Kluver Academic / Plenum Publishers; 2001. p. 123-31.
- 21. Annito W, Kass W. Psychotherapy, psychopharmacology, and the illusion of curing. Bull Menninger Clin 1979;43(6):552-5.
- 22. Winnicott DW. Transitional objects and transitional phenomena. Int J Psychoanal 1953;34:89-97.
- 23. Adelman SA. Pills as transitional objects: a dynamic understanding of the use of medication in psychotherapy. Psychiatry 1985;48:246-53.
- 24. Osório CM. Problemas relativos ŕ concomitância de psicoterapia com psicofarmacoterapia: questőes conceituais no campo da psiquiatria. I Congresso Gaúcho de Psiquiatria; 1991 Jul 18-21; Gramado, Brasil.
- 25. Jakobson V, Carneiro AE, Blaya C, Rocha DL, Prá JD, Fisher M, et al. Co-terapia: estruturaçăo e psicodinâmica do triângulo terapęutico. R Psiquiatr RS 2002;24(1):34-44.
- 26. Busch FN, Gould E. Treatment by a psychotherapist and a psychopharmacologist: transference and countertransference issues. Hosp Community Psychiatry 1993;44(8):772-4.
- 27. Bradley SS. Nonphysician psychotherapist-physician pharmacotherapist: a new model for concurrent treatment. Psychiatr Clin North Am 1990;13(2):307-22.
- 28. Mabilde LC, Kapczinski F, Ribeiro L, Tocchetto A. Consideraçőes sobre o tratamento farmacológico e psicodinâmico dos transtornos de ansiedade. R Psiquiatr RS 1999;21(1):41-51.
- 29. Drob SL. The dilemma of contemporary psychiatry. Am J Psychother 1989;43(1):54-67.
- 30. Fonagy P. An open door review of outcome studies in psychoanalysis. 2nd ed revisited. 2002 Feb. Available from: URL: http://www.ipa.org.uk
- 31. Cohen SK. Psychoanalysis and psychotropic medication. J Am Psychoanal Assoc 1995;43(1):15-6.
- 32. Jamison KR. Uma mente inquieta. Săo Paulo: Martins Fontes; 1996.
Endereço para correspondência
Datas de Publicação
-
Publicação nesta coleção
27 Out 2004 -
Data do Fascículo
Jun 2004
Histórico
-
Aceito
25 Mar 2004 -
Recebido
22 Jan 2004