Resumos
Este artigo descreve o estado atual da Terapia Cognitiva, Comportamental, Prevenção de Recaída e Treinamento de Habilidades no tratamento de usuários de drogas. O objetivo é apresentar uma revisão sobre teorias e técnicas da Terapia Cognitiva e outras abordagens que dela derivam. Terapias Cognitiva e Comportamental, bem como Prevenção da Recaída e Treinamento de Habilidades, são tratamentos limitados no tempo, orientados em uma meta, e que utilizam sessões estruturadas, assumindo, assim, uma postura diretiva e ativa. Nós salientamos algumas diferenças entre Terapia Cognitiva, Prevenção de Recaída e Treinamento de Habilidades. A Terapia Cognitiva tem seu foco prioritariamente nos pensamentos, crenças, sentimentos e circunstâncias, como base do comportamento disfuncional. A Prevenção de Recaída e o Treinamento de Habilidades baseiam-se nas teorias comportamentais, além da teoria Cognitiva. Esperamos apresentar os últimos achados científicos para ajudar o psiquiatra geral a melhorar o tratamento da dependência química.
CognitivoTerapia Cognitiva; Terapia Comportamental; Prevenção & controle; Dependência a substâncias
This article describes the current status of Cognitive and Behavioral Therapy as well Relapse Prevention and Coping Skill approaches applied in drug abuse treatments. The objective is show a review about theories and technique used by Cognitive Therapy and others approaches derived that, specifically Relapse Prevention and Coping Skill Treatments. Cognitive and Behavioral Therapy, Coping Skill, and Relapse Prevention are a short-time, goal-oriented and structured treatments. Thus, they assume a posture directive and active. We pointed out some difference between the theories about Cognitive Therapy, Relapse Prevention and Coping Skill. The Cognitive Therapy accentuated the focus in patient’s thought, feeling and circumstances that get in a dysfunctional behavioral. Relapse Prevention and Coping Skill are based in behavioral theories besides of the Cognitive. We, finally, look forward to introduce the lasted scientific finding to helpful the general psychiatric to improve the assistance in dug abuse treatment.
Cognitive Therapy; Behavior Therapy; Prevention & control; Substance-related disorders
Terapias Cognitiva e Cognitivo-Comportamental em dependência química
Cláudio Jerônimo da SilvaI; Ana Maria SerraII
IUnidade de Pesquisa em Álcool e Droga (UNIAD) Departamento de Psiquiatria Universidade Federal de São Paulo, Escola Paulista de Medicina (UNIFESP/EPM) e Associação Brasileira de Psicoterapia Cognitiva (ABPC)
IIInstituto de Terapia Cognitiva (ITC) - São Paulo e Associação Brasileira de Psicoterapia Cognitiva
Endereço para correspondência Endereço para correspondência Cláudio Jerônimo da Silva UNIAD Departamento de Psiquiatria da UNIFESP/EPM Rua Borges Lagoa, 564 conj 44 Vila Clementino 04038-001 São Paulo, SP, Brasil E-mail: claudiojeronimo@terra.com.br
RESUMO
Este artigo descreve o estado atual da Terapia Cognitiva, Comportamental, Prevenção de Recaída e Treinamento de Habilidades no tratamento de usuários de drogas. O objetivo é apresentar uma revisão sobre teorias e técnicas da Terapia Cognitiva e outras abordagens que dela derivam.
Terapias Cognitiva e Comportamental, bem como Prevenção da Recaída e Treinamento de Habilidades, são tratamentos limitados no tempo, orientados em uma meta, e que utilizam sessões estruturadas, assumindo, assim, uma postura diretiva e ativa.
Nós salientamos algumas diferenças entre Terapia Cognitiva, Prevenção de Recaída e Treinamento de Habilidades. A Terapia Cognitiva tem seu foco prioritariamente nos pensamentos, crenças, sentimentos e circunstâncias, como base do comportamento disfuncional. A Prevenção de Recaída e o Treinamento de Habilidades baseiam-se nas teorias comportamentais, além da teoria Cognitiva. Esperamos apresentar os últimos achados científicos para ajudar o psiquiatra geral a melhorar o tratamento da dependência química.
Descritores: CognitivoTerapia Cognitiva. Terapia Comportamental. Prevenção & controle. Dependência a substâncias.
Introdução
Nas últimas décadas, houve um grande avanço no uso clínico da Terapia Cognitiva (TC) aplicada a diversos transtornos psiquiátricos transtorno de ansiedade; transtorno de personalidade; transtornos alimentares; diversas situações de crise1 e transtornos relacionados ao uso de substâncias psicoativas.2,3,4,5 Esse interesse sobre TC se deve aos resultados promissores de pesquisas controladas que confirmaram sua eficácia para o tratamento da depressão quando comparada a grupos-controles.6 A partir de então, a Terapia Cognitiva,6,7,8 a Terapia Comportamental (BT)9 e a Terapia Cognitivo-Comportamental (TCC)10,11 foram pesquisadas para outros transtornos mentais e mostraram-se eficazes, em vários estudos clínicos, para o tratamento da dependência química e dos outros transtornos psiquiátricos.
Este artigo não pretende esgotar o assunto das terapias de linhas comportamentais e cognitivas. Ele se propõe a discutir com mais detalhes: 1) as teorias cognitivas e comportamentais; 2) as principais técnicas da TC; e 3) as técnicas utilizadas pela Prevenção de Recaída (PR)8 e Treinamento de Habilidades (TH).13
O elo entre a teoria cognitiva e a teoria comportamental
Pela teoria cognitiva, a dependência química resulta de uma interação complexa entre cognições (pensamentos, crenças, idéias, esquemas, valores, opiniões, expectativas e suposições);14 comportamentos; emoções; relacionamentos familiares e sociais; influências culturais; e processos biológicos e fisiológicos.11 A TC, obviamente, focaliza primordialmente os processos cognitivos.12,15 Estes, por sua vez, interagem com os sistemas emocionais, ambientais e fisiológicos, determinando se uma pessoa terá maior ou menor probabilidade de ser dependente.16,17
A prática clínica da TC prescinde da teoria.3 Assim, a TC pode ser considerada a aplicação da teoria cognitiva de psicopatologia a um caso individual.15,18 Ela relaciona os vários transtornos psiquiátricos a variáveis cognitivas específicas e se fundamenta em diversos princípios formais e abrangentes.10,11 Na teoria da TC, a natureza e a função do processamento de informação e de atribuição de significados aos acontecimentos da realidade constituem a chave para entender o comportamento mal-adaptado.11
A teoria comportamental da dependência química tem seu foco nas teorias do aprendizado social (condicionamento clássico, aprendizagem instrumental e modelagem),9 que será detalhado mais adiante. Entretanto, cognições e comportamentos têm intima relação.3 A teoria cognitiva tem como uma de suas premissas básicas o fato de que a cognição tem primazia sobre a emoção e sobre o comportamento.19 Em outras palavras, para a teoria cognitiva, mais importante que a situação real são as cognições associadas a elas. São as avaliações atribuídas à situação específica que influenciam as emoções e os comportamentos.19,15 Além disso, no processo terapêutico, as mudanças cognitivas precedem as mudanças emocionais e comportamentais.19
Embora haja significativas diferenças entre a teoria cognitiva e a teoria comportamental, tem sido debatido, ultimamente, que a teoria cognitiva constitui-se como unificadora para a psicoterapia e para a psicopatologia.10 A TC utiliza um conjunto de técnicas dentro do enquadre do modelo cognitivo da psicopatologia,12 mas utiliza também técnicas derivadas dos modelos comportamentais.10 Dada esta complexa relação, recomendamos que a Terapia Cognitiva, a Terapia Comportamental e, principalmente, a combinação delas, sejam aplicadas por profissionais devidamente treinados, com formação e que dominem o conhecimento teórico.1,10 Já a Prevenção de Recaída8 e o Treinamento de Habilidade13 não consistem formalmente num modelo de terapia. A PR e o TH assentam-se nas teorias cognitivas e comportamentais e sua aplicação clínica baseia-se em técnicas mais aprimoradas para o comportamento de uso de drogas. Portanto, a PR e o TH são ideais para serem utilizados pelos psiquiatras gerais, com treinamento adequado, sem a necessidade da formação nem das supervisões recomendadas por Beck, no caso da TC e TCC.20
Teorias e técnicas comportamentais aplicadas à dependência química
Vários estudos controlados, aleatórios, mostraram a eficácia da BT para redução do uso de drogas e problemas associados.9 Ela pode ser aplicada em diferentes locais (ambientes hospitalares, ambulatoriais e domiciliares) e em diferentes modalidades (individual, grupal e familiar).9 A BT dispõe de diversas técnicas, descritas a seguir, e ainda pode ser combinada com outras modalidades de tratamento, como a Entrevista Motivacional.21 A BT se concentra em estratégia para modificação e melhora do estado motivacional22,23 e explora comportamentos associados ao uso de drogas, com vistas a mudar o estilo de vida e os comportamentos de risco para uso de droga.8
Teorias, técnicas e estrutura das sessões
As teorias que sustentam a BT remontam às clássicas experiências laboratoriais do início do século XX, que representaram um marco na história da psicologia.24,25,26 Descrevemos a seguir as principais teorias.
Teoria do Aprendizado Social
De acordo com Heather, 199726, o homem não é um ser totalmente racional. Persistem, na espécie homo sapiens, processos instintivos.22,23,24 Este mecanismo instintivo permite que as pessoas ajam pelos meios aos quais estão mais acostumadas a fazê-lo. A teoria do Aprendizado Social24 estuda, de forma sistemática, como os humanos aprendem a agir, pensar e sentir em determinadas circunstâncias.24 Esse aprendizado se dá em diversos níveis, mas destacaremos, aqui, os dois principais: condicionamento clássico25 e aprendizagem instrumental.26
1. Condicionamento clássico
Pavlov, 1904,26 conduziu um experimento em laboratório que demonstrou que um estímulo neutro poderia ser transformado em estímulo condicionado pelo aprendizado. Ao tocar um sino (estímulo neutro) e oferecer carne repetidas vezes a um cão (estímulo não-condicionado), este salivava. Depois de certo tempo, ao tocar o sino, mesmo na ausência da recompensa, o cão ainda salivava. O barulho do sino passou a ser um estímulo condicionado ao alimento e a salivação se tornou uma resposta condicionada ao barulho do sino.24 Este modelo pode ser aplicado aos comportamentos humanos. Chidress et col., 1993,24 mostrou a relação entre a exposição de pacientes a determinadas situações, lugares, objetos e pessoas, com a reação deles a estes sinais e afirmou que esse conhecimento poderia ser útil para melhorar a habilidade de enfrentamento dos pacientes ao uso de drogas.
Observemos que o foco da teoria comportamental está nas situações de alto risco e no comportamento de uso de droga.9 A teoria cognitiva tem seu foco voltado às cognições que evocam a fissura e aos pensamentos e crenças que facilitam o comportamento de busca e de uso da droga.27,28,29
Baseando-se nesses princípios, o terapeuta comportamental faz um mapeamento, junto com o paciente, sobre as situações, lugares, companhias, etc, que estão condicionados ao uso da droga. Ele ajuda o paciente a reconhecer estes sinalizadores8 e a traçar novos comportamentos, visando desfazer alguns estímulos que se condicionaram ao uso da droga.27,28,29
2. Aprendizagem instrumental
Esta teoria decorre da existência de primórdios biológicos que atraem os humanos para a busca de prazer imediato e evitação das situações que os privem de satisfação ou imponham sofrimento.24 O maior expoente do condicionamento operante foi Skinner.25 Ele demonstrou que reforços positivos (satisfatórios) ou negativos (desprazer) influenciavam o comportamento. A BT postula que a vida do dependente químico é desprovida das recompensas cotidianas (contatos sociais, amigos, diversões). Além disso, os pacientes têm dificuldades para lidar com afetos negativos, críticas ou frustrações.9
Por outro lado, os próprios efeitos bioquímicos da droga provocam sintomas desagradáveis e disfóricos na ausência dela. De acordo com a Teoria da Aprendizagem Instrumental, a droga representa um reforço positivo momentâneo para o paciente que não encontra recompensas em outros comportamentos.9
O terapeuta comportamental encoraja o paciente a encontrar prazer em outras situações que não ofereçam riscos e ajuda no manejo da síndrome de abstinência, com vistas a encontrar outras recompensas que não sejam pelo uso da droga.30
Atualmente, com os avanços das pesquisas neuroquímicas em dependência química, esta técnica pode ser questionada por dois caminhos: 1) Pesquisas recentes postulam a hipótese de que algumas pessoas apresentam uma dificuldade biologicamente determinada para obter prazer em atividade cotidianas e tendem a buscá-lo em atividades de risco como esportes radicais e uso de drogas. Postulou-se que essas pessoas tinham "Deficiência do Sistema de Recompensa Cerebral".31 Embora ainda não comprovada, esta teoria invalidaria a técnica de busca por atividades prazerosas em coisas simples. 2) Na busca por outras atividades recompensadoras, o paciente pode manter algumas cognições distorcidas. Ele pode esperar que encontre em alguma atividade livre de riscos o mesmo prazer, intenso e imediato, ocasionado no momento de uso de droga. Entretanto, por questões óbvias, nenhum prazer se equipara àquele ocasionado pela droga e o paciente pode se frustrar e passar a não acreditar na terapia e no terapeuta. O terapeuta comportamental deve estar atento a estas questões, para não gerar expectativas infundadas.
Outra técnica, utilizada com base na Teoria da Aprendizagem Instrumental, são as abordagens psicossociais descrita por Budney e Higgins.32,33 Eles incorporaram na terapia alguns reforços positivos os Vouchers.34 Este programa de tratamento necessita de três amostras semanais de urina para screening de droga. Na ausência de droga ao exame, o paciente recebe um sistema de Vouchers atribuindo pontos que podem ser trocados por objetos consistentes com um estilo de vida sem drogas, como artigos desportivos e bilhetes para espetáculos culturais e cinemas.
Em dois estudos clínicos controlados, Higgins e colaboradores, 1991 e 199332,33, observaram alta taxa de aceitação, retenção e abstinência nos pacientes que seguiram o programa baseado em Vouchers, quando estes foram comparados aos pacientes que receberam o tratamento padrão. Ao substituir os Vouchers por outras formas de incentivos de menor valor, os desfechos não apresentaram diferenças significativas se comparados ao sistema de Vouchers.34
Teoria e técnica cognitiva aplicada à dependência química
A TC é uma abordagem estruturada ou semi-estruturada, diretiva, ativa e de prazo limitado.19,20 Ela se fundamenta na racionalidade teórica de que o afeto e o comportamento de um indivíduo são, em grande parte, determinados pelo modo como ele estrutura o mundo.6,20 Neste sentido, mais importante do que a situação real, é a avaliação que o indivíduo faz a respeito dela. Uma mesma situação pode, portanto, desencadear diferentes emoções (tristeza, raiva, ansiedade, etc). Por exemplo, imaginemos um indivíduo que chega à garagem do seu prédio e percebe que esqueceu as chaves do carro no apartamento. Ele pode avaliar esta situação de várias maneiras. Exemplifiquemos duas: 1) ao perceber que está sem as chaves, ele pode pensar que é uma pessoa "azarada" e que seu dia começara ruim; a emoção que acompanha essa avaliação é tristeza e desânimo. Com este sentimento, seu desempenho no trabalho tende a ser baixo. 2) ele pode, ao contrário, pensar que, se subir ao apartamento para pegar as chaves, vai se atrasar. A emoção que ocorre neste caso é ansiedade. Ele chega ao trabalho tão ansioso que não consegue seguir a programação do dia: seu desempenho também cai.
O objetivo da TC é reestruturar as cognições disfuncionais e dar flexibilidade cognitiva no momento de avaliar situações específicas.15 como a exemplificada acima. A TC visa à resolução de problemas focais, objetivando, em ultima análise, dotar o paciente de estratégias cognitivas para perceber e responder ao real de forma funcional.19,20
A TC contrasta com a BT por dar maior ênfase às experiências internas (pensamentos, sentimentos, desejos).13,35 O terapeuta cognitivo formula as idéias e crenças disfuncionais do paciente sobre si, sobre suas experiências e sobre seu futuro em hipóteses e, então, testa a validade dessas hipóteses de uma forma objetiva e sistemática.15
Os pilares conceituais da prática de TC são os seguintes15:
- Esquemas e Crenças Básicas
Os Esquemas são estruturas psíquicas que contêm avaliações firmemente estabelecidas.19 O Esquema, se traduzido em palavras, forma criações hipotéticas chamadas de Crenças Básicas.19,15 As Crenças Básicas, quando disfuncionais, caracterizam-se por serem irracionais, supergeneralizadas e rígidas. Levam a sofrimento psíquico e comportamentos mal adaptados, além de impedirem a realização de metas.19,15 O Quadro I mostra alguns exemplos de Esquemas Cognitivos disfuncionais e suas respectivas Crenças Básicas.
Segundo Beck20, as Crenças Básicas disfuncionais podem ser classificadas em dois tipos: 1) Crenças de Desamparo e 2) Crenças de "Não ser querido". O Quadro II exemplifica as crenças mais freqüentes na clínica e as classifica nestas duas categorias.15,20
- Pensamentos automáticos
As Crenças Centrais Básicas são avaliações genéricas sobre si mesmo, sobre o outro e sobre a relação com o mundo que o cerca. Na maioria das vezes, tais crenças não são conhecidas e claras para o indivíduo (são inconsciente) mas, sob determinadas circunstâncias, influenciam a percepção sobre as coisas e é expressa como pensamento automático, específico a uma situação.5,15.19 Os pensamentos automáticos derivam de um "erro" cognitivo19 e têm íntima relação com as crenças. O Quadro III exemplifica alguns erros cognitivos e pensamentos a eles associados.19
- Estratégia compensatória
São comportamentos que visam aliviar ou anular os pensamentos automáticos e emoções negativas.15,19 Por exemplo, imaginemos um paciente músico, diante de uma situação na qual vai se apresentar publicamente. Ocorre-lhe um pensamento: "Vou errar". Lembrando que o pensamento automático é uma constatação inflexível, o paciente sente-se triste, com medo e ansioso. Ele, então, faz uma suposição: "se eu beber, conseguirei ficar menos ansioso e poderei me apresentar". Pede uma bebida alcoólica e bebe. O comportamento de busca e ingestão do álcool é um exemplo de Estratégia Compensatória.
Poderíamos nos perguntar: por que esse conjunto de cognições ocorreu? Uma explicação possível seria a seguinte: o fato de ser exposto a essa situação ativou, neste paciente, um Esquema disfuncional que, em palavras, seria: "Sou inadequado"; "Sou incapaz". A partir desta ativação, desencadeou-se todo o processo cognitivo descrito.
O terapeuta cognitivo chega a hipóteses semelhantes à descrita acima ao longo do processo terapêutico.19 Ele vai testando, reconstruindo suas hipóteses e se aproximando da Estrutura Cognitiva do paciente. Essa construção da hipótese cognitiva global é chamada de Conceituação Cognitiva, cujo conceito segue abaixo.
- Conceituação Cognitiva
A Conceituação Cognitiva é uma hipótese sobre pensamentos, suposições, emoções e crenças do paciente. Ela pode ser reformulada no decorrer da terapia, à medida que novas informações e evidências vão se reunindo.15,19
Formulação da hipótese de Conceituação Cognitiva
Tentemos, através da analise da Figura I, entender como o terapeuta cognitivo constrói a hipótese da Conceituação Cognitiva.
As experiências de vida precoce podem influenciar o desenvolvimento de uma Crença Básica disfuncional.5,15 Imaginemos o seguinte exemplo: um paciente com diagnóstico de Uso Nocivo do Álcool e Episódio Depressivo relata, em sua história infantil, que o pai era extremamente crítico, desvalorizava o que ele fazia e o comparava com o irmão mais velho o tempo todo. O paciente, no plano inconsciente, começa a formular, através destas e outras experiências, uma hipótese sobre si mesmo (sua auto-eficácia, sua condição de ser querido, etc), formando os Esquemas.19 Essa avaliação sobre si mesmo, em palavras, compõe a Crença Básica.19 Por exemplo, constroem-se algumas crenças, tais como "não sei fazer nada certo", "meu pai não gosta de mim", "não sou uma pessoa querida". A partir da crença, o paciente faz algumas suposições.19 Por exemplo: "não sou querido porque não faço nada certo, logo, se eu me esforçar muito, eu conseguirei fazer algo bem feito e, se nunca errar, meu pai gostará de mim". Essas suposições influenciarão, inevitavelmente, o seu comportamento.19 Diante de situações específicas, essas crenças e suposições serão ativadas e ele desenvolverá padrões comportamentais denominados de Estratégias Compensatórias.19 As Estratégias Compensatórias visam aliviar a aflitiva Crença Básica.15 Diversas situações de vida podem ativar a mesma Crença Básica. Entretanto, para cada situação, o comportamento pode variar. Observemos o exemplo:
O paciente que apresentamos acima pode ser exposto a duas situações distintas.
- Situação 1: após a aula, ele está deitado, sozinho, no seu quarto, refletindo sobre seu desempenho acadêmico. Ocorre-lhe, então, um pensamento automático: "sou o pior aluno". A este pensamento ele atribui um significado: "Eu sou incapaz". A emoção que decorre dessa cognição é tristeza e uma sensação vívida de fracasso. Então, ele decide parar de estudar. Observemos que, de forma genérica, a situação ativou um Esquema de Incapacidade que fora construído ao longo da vida do paciente, através de sua história infantil e experiências precoces. O Esquema influencia a formulação de pensamentos que sejam compatíveis com o seu conteúdo. Para um conteúdo de Incapacidade, o pensamento é "sou o pior". Este, por sua vez, influencia a emoção, que mantém coerência com o pensamento e Esquema. O paciente, então, sente-se triste e seu comportamento é abandonar a escola. Observemos que o comportamento "abandonar a escola" é uma Estratégia Compensatória de fuga para aliviar o Esquema de Incapacidade.
- Situação 2: Ao estudar um texto sobre gramática, o paciente acha o conteúdo difícil e percebe que precisa ler o texto outra vez e pensa: "vou perder a tarde por culpa deste professor que me exigiu estudar gramática" e "eu não sou inteligente o suficiente para aprender isso". A emoção evocada é irritação e tristeza. Ele fecha o livro e vai beber. Neste exemplo, a situação ativou Esquemas de Vulnerabilidade e Incapacidade. O comportamento de fechar o livro e beber foi uma Estratégia Compensatória que o auxiliará a lidar com os Esquemas ativados.
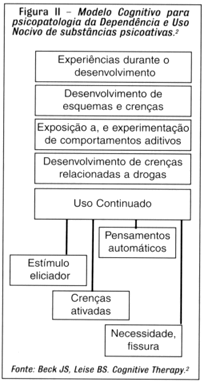
Observando a Figura II, notamos que, ao ter contato com a droga, o paciente desenvolve um outro grupo de crenças relacionadas à situação "usar droga". As crenças relacionadas à droga mantêm uma relação coerente com as Crenças Básicas de caráter mais genérico. Assim, o modelo cognitivo postula que a dependência é resultado da interação entre o contato inicial com a droga e as cognições que se formarão por influência das Crenças Básicas. Não são, portanto, todas as pessoas que, ao ter contato com a droga, desenvolverão dependência.
As crenças relacionadas às drogas são de duas naturezas: 1) facilitadoras e 2) de expectativas positivas.12,16,17 O paciente, ao avaliar sua situação de estudante como muito árdua, começa a pensar que "merece" descontrair-se no bar durante o período da tarde; que beber "melhora o estresse"; e que vai ser "agradável a conversa com os amigos". Estas crenças são suficientes para eliciar pensamentos automáticos como "vou beber" e desencadear a fissura.17 Outras crenças, agora na vigência da fissura, aparecem: são Crenças Facilitadoras. Por exemplo, "não consigo suportar a vontade"; "só há um modo de melhorar essa vontade: usar!". Esse conjunto de cognições impulsiona o paciente ao uso, fechando um ciclo cognitivo para o uso continuado da droga.
Estrutura das sessões de TC
A TC é uma abordagem de forma estruturada, diretiva, focal e de prazo limitado (12 a 24 sessões).2,5,19,20 Ela se baseia numa relação genuína entre paciente e terapeuta, pautada pela empatia e colaboração mútua.19,20 A primeira sessão pode ser estruturada como segue:15,19
1. Estabelecer uma agenda explicitamente, por escrito, para a sessão;
2. Estabelecer o início de uma relação empática;
3. Identificar o foco principal da terapia;
4.Coletar informações (queixa atual, história do problema, antecedentes, comorbidades);
5. Utilizar as informações e queixa para estabelecer uma meta compartilhada com o paciente;
6. Educar o paciente sobre a metodologia utilizada na terapia;
7. Iniciar um raciocínio teórico visando à construção da Conceituação Cognitiva;
8. Estabelecer um contrato de parceria com a participação do paciente, incluindo custos, a necessidade dos deveres entre as consultas e o sigilo.
As demais sessões podem ser estruturadas da seguinte maneira:15,19
1. Construir uma agenda para a sessão, baseando-se nos acontecimentos da semana, na demanda do paciente e no foco da terapia (breve atualização, por exemplo sobre o uso de droga) e nas metas estabelecidas;
2. Fazer uma ponte com a sessão anterior;
3. Revisar a tarefa de casa;
6. Discutir os tópicos do roteiro estabelecido na agenda (item 1);
7. Estabelecer a nova tarefa de casa;
8. Fazer um resumo do que foi discutido na sessão e dar feedback.
Técnicas utilizadas pela Terapia Cognitiva15,16,19
As técnicas utilizadas visam identificar, testar a realidade e corrigir as conceituações cognitivas distorcidas.15,20 O paciente é instruído sobre seu problema e sobre a terapia.19 A própria terapia é uma experiência de aprendizado para o paciente.19 Durante o processo terapêutico, o paciente aprende as técnicas utilizadas pelo terapeuta para que se torne o seu próprio terapeuta. São utilizadas as seguintes técnicas:15,16,17,19,20,28 1) Monitoramento dos pensamentos automáticos negativos. Pode ser utilizado um diário no qual o paciente registra seus pensamentos e as situações que o eliciaram; 2) Traçar as conexões entre a cognição, o afeto e o comportamento; 3) Realizar uma reestruturação cognitiva examinando os pensamentos automáticos disfuncionais e lidando com eles: procurar evidências a favor e contra (teste de realidade); desafiá-los com questões do tipo: "o que de pior vai acontecer?", "quais são meus recursos reais para lidar com isso?"; avaliar a real importância dos pensamentos, procurando não catastrofizar, distanciar-se deles, ou enfrentá-los; 4) Mapear as cognições tendenciosas e procurar alternativas de avaliação mais orientadas na realidade, adquirindo flexibilidade cognitiva; 5) Identificar e alterar as Crenças Básicas que predispõem a fazer avaliações distorcidas de suas experiências; e, por fim, 6) Lidar com imagens disfuncionais, eliciando-as e modificando-as.
Prevenção da Recaída (PR)
Marlatt8 descreve: "A Prevenção de Recaída é um programa de automanejo que visa melhorar o estágio de manutenção do Processo de Mudança de Hábitos". A PR8 se contrapõe aos modelos de doença e moral, admitindo que a dependência química é um mau hábito adquirido e passível de mudança, com a participação do paciente. Para tanto, é necessário explorar de modo afícuo as crenças e os comportamentos que facilitam a manutenção do hábito. Observemos que, de acordo com o modelo da PR (Figura III), diante de uma situação de alto risco, existem duas possibilidades: 1) resposta de enfrentamento e 2) nenhuma resposta de enfrentamento. Na primeira possibilidade, a cada vez que o paciente tem resposta adequada que o proteja do uso de droga, há aumento da auto-eficácia (avaliação positiva sobre sua própria capacidade de atingir uma meta).35 Com isso, diminui a probabilidade de recaída. No caso contrário, a falta de resposta de enfrentamento leva a uma diminuição da auto-eficácia que, associada a cognições disfuncionais sobre os efeitos da droga, leva ao uso inicial e aumenta a probabilidade de recaída.8 As cognições disfuncionais relacionadas ao comportamento de busca e uso de drogas podem ser:8,35
1. Expectativa positiva de resultado8,35
O usuário tem uma visão fragmentada do efeito da droga. Ora focaliza os efeitos positivos do uso, ora os negativos. No momento do uso, o foco está nos efeitos positivos. Algumas vezes, as expectativas positivas se manifestam como sensações ou imagens positivas.8
2. Efeito de violação da abstinência8,35
Diante do lapso inicial (o primeiro uso), o paciente tem uma cognição distorcida do tipo "perdido por um, perdido por mil", ou seja, "já que violei minha abstinência e tive um lapso, então vou usar droga no mesmo padrão anterior à abstinência". Essa cognição leva ao uso continuado e à recaída.
As principais situações de alto risco encontradas nos estudos empíricos8,35 são:
1. Determinantes intrapessoais.
- Estados emocionais negativos;
- Estados físicos negativos;
- Estado emocionais positivos;
- Teste de controle pessoal;
- Desejos e tentações.
2. Determinantes interpessoais.
- Conflitos interpessoais;
- Pressão social;
- Estados emocionais positivos.
A PR diferencia lapso de recaída. Lapso é a violação inicial da abstinência. É uma área de transição para a recaída, porém, não necessariamente o desfecho precisa ser a recaída. A Recaída é definida como um retorno ao uso continuado que nem sempre é igual ao padrão de uso anterior à abstinência.8
Técnicas da PR
Técnica 1: Identificação do estado de motivação22
De acordo com Proshaska e DiClemente,23 a motivação do paciente segue um espiral nos seguintes estágios: 1) Pré-contemplação: o paciente não reconhece que tem problemas relacionados ao uso de substâncias psicoativas; 2) Contemplação: o paciente reconhece que tem um problema, porém, não consegue mudar seu comportamento, nem seu estilo de vida para atingir, como meta, a abstinência; 3) Ação: o paciente reconhece seu problema relacionado ao uso de drogas psicoativas e se compromete a mudar seu comportamento através de estratégias eficazes (mudança do estilo de vida, reconhecimento e enfrentamento de situações de risco, etc); 4) Manutenção: o paciente, uma vez que conseguiu atingir a abstinência, toma decisões no sentido de manter o novo comportamento.
O reconhecimento do estado de motivação do paciente é uma das principais tarefas do profissional.22 Pode ser usado um quadro para balanço sobre vantagens e desvantagens do uso de drogas,8 que ajudará o paciente a ter uma visão global de riscos e benefícios e tomar uma decisão mais consistente. É uma técnica excelente no processo de resolução da ambivalência em pacientes pré-contemplativos.
Técnica 2: Identificação das situações de risco
O profissional deve ajudar o paciente a identificar as situações que aumentariam as chances de uso ou de recaída; são chamadas de situação de alto risco8. Ambientes, companhias, disponibilidade de droga, acesso fácil e todos os determinantes intrapessoais e interpessoais podem ser situações de risco. O paciente pode evitar as situações que podem ser evitadas e traçar estratégias eficazes de enfrentamento para as situações que não possam ser evitadas. O profissional pode pedir para que o paciente faça uma agenda de suas atividades em dias típicos e, a partir daí, identificar horários, dias da semana, locais, pessoas, etc, que possam aumentar o risco de recaída.
Técnica 3: Mudança do estilo de vida
Marlatt8 salienta a importância da mudança do estilo de vida. Pesquisas mostram que pessoas que continuam freqüentando os mesmos locais, os mesmos companheiros e mantendo as mesmas atitudes no período da abstinência têm maiores chances de recair. A construção da agenda de dias típicos também pode ser útil para identificar e mudar os comportamentos que se mantiveram, mesmo após a cessação do uso da droga.
Técnica 4: Identificação do processo da recaída8
A recaída ocorre através de uma sucessão de cognições e comportamentos, num processo que pode ter início em uma decisão que, aparentemente, não tenha nenhuma relação com o uso da droga. Examinemos o exemplo de um caso clínico: um paciente com diagnóstico de dependência do álcool estava abstinente há seis meses. Em uma tarde, após um conflito interpessoal com o chefe, resolveu voltar a casa caminhando por uma avenida que freqüentava quando usava álcool. Não tinha intenção de beber, apenas caminhar para relaxar. Seguiu pela avenida que abrigava inúmeros bares. Em um dos bares, antes freqüentado por ele, um amigo o viu e o convidou a entrar. Dentro do bar, decidiu tomar apenas uma dose de bebida destilada. Saindo do primeiro bar, continuou caminhando, agora tomado por uma culpa imensa por ter violado a abstinência. Entrou em outro bar e se intoxicou.
Técnica 5: Identificar as decisões aparentemente irrelevantes8
No exemplo acima, o processo de recaída se iniciou com o conflito interpessoal. O profissional precisa explorar esse conflito para identificar possíveis dificuldades na habilidade de lidar com conflitos desta natureza. O passo seguinte foi a decisão de ir caminhando pela avenida que tinha os bares por ele freqüentados antes da abstinência. O paciente tomou a decisão de forma inconsciente. Ele não tinha a intenção de parar em nenhum dos bares. Esta decisão de caráter inconsciente e sem relação aparente com o uso da droga, Marlatt chamou de "decisão aparentemente irrelevante". É fundamental que no processo da PR o profissional ajude o paciente a identificar essas situações. O processo poderia ser interrompido no início, se o paciente identificasse a decisão como um fator que poderia levar ao lapso e recaída.
Técnica 6: Fatores cognitivos associados à recaída8
Ainda no exemplo anterior, o paciente incorreu em diversas cognições disfuncionais. A primeira foi pensar que poderia entrar no bar e não beber. Seguiu-se à violação da abstinência um pensamento "perdido por um, perdido por mil". O profissional que aplica a PR deve estar atento para estes pensamentos disfuncionais, ajudando o paciente a identificá-los e desafiá-los com base na realidade.
Técnica 7: Confluência de situações de risco8
A recaída, ou o uso inicial, se dá pela confluência de situações de alto risco. Quanto maior o número de situações, maiores as chances de uso. No nosso exemplo clínico, o paciente colecionou diversas situações de risco: 1) tinha pouca habilidade para lidar com conflitos interpessoais; 2) tomou uma decisão sem a consciência do risco que ela oferecia (decisão aparentemente irrelevante); 3) não desafiou nem enfrentou qualquer pensamento disfuncional; 4) esteve em local de fácil acesso e grande disponibilidade de bebida; 5) tinha pouca habilidade de recusa. Esses pontos devem ser exaustivamente explorados no tratamento com PR para que o paciente aprenda a mapear e identificar situações de risco e enfrentá-las com recursos eficazes.
Observemos que a PR, diferente da TC, explora com mais afinco os processos envolvidos no uso de droga. Ela não explora crenças de caráter mais genérico. Entretanto, depois de atingida a abstinência, podem permanecer cognições disfuncionais sobre avaliações de si mesmo, do mundo, das relações pessoais, da visão do passado e do futuro. Se o profissional identificar alguma destas disfunções cognitivas, cujos recursos da PR não permitem a exploração, é fundamental que o paciente seja encaminhado a uma terapia. Caso contrário, ele poderá continuar com alguns fatores mantenedores do uso de droga que terão influência em recaídas futuras.
Treinamento de Habilidades
As bases teóricas do treinamento de Habilidades também se assentam nas teorias comportamentais.13,24,25,26 O que diferencia o TH da BT é o maior enfoque que o TH dá às dificuldades das habilidades para lidar com situações especificas. Pesquisas37 mostram que a falta de habilidade para lidar com algumas situações está associada ao maior consumo de drogas. As principais dificuldades de habilidade se dão nas seguintes situações: 1) sentimentos negativos; 2) assertividade; 3) fazer críticas; 4) receber críticas; 5) comunicação; 6) recusar droga; 7) dizer não; 8) socialização; 9) frustrações; 10) adiar prazeres; 11) reconhecer e enfrentar situações de risco; 12) fissura; 13) realizar um planejamento.
As técnicas usadas no TH são verbais e dramatizações (role play).13,37 Em cada sessão, o grupo elege uma das situações listadas e realiza um role play. O grupo planeja uma cena na qual apareça uma ou mais das situações listadas. Durante a representação, não é necessário ser fiel ao roteiro estabelecido. É importante a improvisação, porque ela estimula a criatividade. É aconselhável trocar de personagem, perguntando ao grupo quem daria uma resposta diferente à situação encenada. Desta forma, o paciente adquire flexibilidade de respostas e desenvolve novas habilidades. Para cada situação, uma lista de habilidades é compilada e o profissional estimula o treino dessas habilidades durante o role play. A seguir, selecionamos apenas alguns exemplos sobre a lista de habilidades a serem treinadas para algumas situações:
1. Habilidade de comunicação verbal: 1) ouviu e observou antes de falar? 2) fez questões abertas ou fechadas? 3) as colocações foram de forma educada?37
2. Habilidade de comunicação não verbal: 1) qual foi a postura? 2) houve contato visual? 3) qual a expressão facial? 4) qual o tom de voz utilizado? 5) como movimentou os pés, mãos, cabeça?37
3. Assertividade: 1) pensou antes de falar? 2) foi objetivo e claro no que disse? 3) assegurou-se de estar sendo ouvido? 4) reafirmou a posição se percebeu que não estava sendo ouvido?37
4. Fazer críticas: 1) acalmou-se antes de falar? 2) colocou a crítica como sendo uma opinião pessoal, não um fato absoluto? 3) criticou o comportamento e não a pessoa? 4) o tom de voz esteve firme e não zangado? 5) mostrou-se disposto a ouvir o outro? 6) foi claro na questão que criticou, sem deixar dúvidas sobre qual é a crítica?37
5. Receber críticas: 1) conseguiu ouvir sem se colocar na defensiva? 2) conseguiu avaliar a crítica com clareza e selecionar os pontos pertinentes? 3) conseguiu explorar a crítica com questões para se certificar de que ficou clara qual é a crítica do outro?37
6. Recusar bebida: 1) conseguiu dizer "não"? 2) ao negar, foi claro, firme, sem hesitação? 3) fez contato visual? 4) sugeriu alternativas à bebida? 5) disse à pessoa que não lhe ofereça bebida novamente? 6) evitou respostas vagas?37
7. Dizer não: 1) fez revisão do que é prioritário? 2) decidiu-se de fato a recusar? 3) deixou claro que entendeu o pedido, mas mesmo assim o recusará? 4) foi firme, claro, breve e decidido? 5) como esteve a postura (comunicação não verbal)? Ela foi coerente com a comunicação verbal?37
Obviamente, não esgotamos aqui todas as habilidades desejadas para as situações listadas, mas o objetivo é deixar claro quais situações devem ser trabalhadas e que um conjunto de habilidades deve ser praticado. Lembramos que, à semelhança da Prevenção da Recaída, o Treinamento de Habilidades não exige formação e pode, com treinamento adequado, ser aplicada na clínica pelo psiquiatra geral.
Conclusão
É importante que todos os profissionais ligados à assistência do dependente químico conheçam os fundamentos teóricos da TC, da BT e da TCC. Enquanto a TC tem seu foco na reestruturação de cognições disfuncionais, a BT se fundamenta na relação entre os comportamentos e as diversas situações reais. Ela procura desfazer os elos disfuncionais que levam à dependência. A TCC utiliza teorias e técnicas da TC e BT. Todas estas modalidades de terapia têm uma recomendação unânime para que sejam aplicadas por profissionais com formação e que conheçam os preceitos teóricos que as embasam. Entretanto, a Prevenção da Recaída (PR) e o Treinamento de Habilidades (TH), não sendo propriamente uma modalidade psicoterápica, são ideais para serem aplicadas por profissionais que não desejam fazer cursos de formação em terapia.
A Prevenção de Recaída explora cognições e comportamentos associados apenas ao uso de drogas, através de técnicas motivacionais, de reestruturação das cognições e de modificação do comportamento e apresenta boa eficácia, comprovada em estudos clínicos.
O TH visa identificar situações reais e emocionais e, através de técnicas psicodramáticas, explorar cada situação envolvida no comportamento do dependente. O objetivo é uma flexibilização de respostas. As situações de risco para uso de droga são testadas objetivamente através de dramatizações, até que o paciente encontre a melhor estratégia para si.
A PR e TH são de fácil aplicação e podem ser utilizadas pelo profissional que não tem formação em terapia. Entretanto, é importante lembrar que estas modalidades de tratamento não exploram crenças e comportamentos básicos genéricos, como a TC. Portanto, é importante que o profissional reconheça que, mesmo após a abstinência, possam permanecer Crenças Básicas disfuncionais genéricas que não puderam ser resolvidas na PR ou TH. Neste caso, é fundamental que o paciente seja encaminhado a uma terapia, para que não fique nenhum fator mantenedor do uso de droga que possa predispor a uma recaída futura.
25. Skinner, BF. Science and human behavior clinical applications and new directions. In: Hollin CR, Trower P, editors. Pergamon Press; 1986.
- 1. Dattilio MF, Freeman A. Estratégias Cognitivo-Comportamentais de Intervençőes de Crise. 2ş ed. Porto Alegre: Artes Médicas; 2004. p. 114-31.
- 2. Beck JS, Liese BS. Cognitive Therapy. In: Clinical textbook of Addictive Disorders 2nd ed. Frances RJ, Miller SI, editors. New York: Guilford Press; 1993. p. 547-73.
- 3. Beck AT, Wright FD, Newman CF, Leise BS. Cognitive Therapy of Substance Abuse. New York: Guilford Press; 1993.
- 4. Liese BS, Franz RA. Treating Substance use Disorders with cognitive therapy: Lesson learned and implications for the future. In: Frontiars of Cognitive Therapy. Frontiers of Cognitive Therapy. Salkouski P, editors. New York: Guilford Press; 1996. p. 470-508
- 5. Wright JH, Thase ME, Clark MD. Cognitive Therapy. New York: American Psychiatric Press; 1997. p.1-5.
- 6. Blackburn IM. Depressăo em pacientes hospitalizados. In: Scott J, William JMG, Beck AT, col. editors. Terapia Cognitiva na prática clínica. Porto Alegre: Artes Médicas; 1994. p. 1-30.
- 7. Tiffany ST. A cognitive model of drug urges and drug-use behavior: Role of automatic and non-automatic processes. Psycological Review, 1990;(97):147-68.
- 8. Marlatt GA, Gordon GR. Prevençăo da Recaída. Porto Alegre: Artes Médicas; 1994.
- 9. Carrol KM. Las terapias conductuales basadas en la ciencia para la dependencia de drogas. Psiquiatría y Salud Integral, 2002;2(1):46-53.
- 10. Beck AT, Alford BA. O poder integrador da Terapia Cognitiva. Porto Alegre: Artes Médicas; 2000. p. 22-33.
- 11. Alford EA, Nocross JC. Cognitive Therapy as integrative therapy. Journal of Psychotherapy integrations; 1991;1(3):175-90.
- 12. Liese BS, Beck AT, Seaton K. The Cognitive Therapy Addictions Group. In: DW Brook & HI, editors Spitz. Group Psychotherapy of Substance Abuse. Washington, DC: American Psychiatric Press; 1999.
- 13. Monti PM, Rohsenow DJ. Coping-Skills Training and Cue-Exposure Therapy in the Treatment of alcoholism. Alcohol Research & Health, 1999;(23):107-15.
- 14. Beck AT, Alford BA. O poder integrador da Terapia Cognitiva. Porto Alegre: Artes Médicas; 2000.
- 15. Beck JS. Terapia Cognitiva teoria e prática. Porto Alegre: Artes Médicas; 1997.
- 16. Liese BS, Franz RA. Treating substance use disorders with Cognitive Therapy: lessons learned and implications for the future. In: Salkowski P. Frontiers of Coginitive Therapy. editors. New York: Guilford Press; 1996. p. 470-508.
- 17. Beck AT, et al. Cognitive Therapy of Substance Abuse. New York - London: Guilford Press; 1993.
- 18. Alford, BA. Introduction to the special issue: Psychotherapy integration and cognitive psychotherapy. Journal of Cognitive Psychotherapy: An International Quarterly, 1995;9(3):147-51.
- 19. Serra AM. Apostila do Curso de Especializaçăo em Terapia Cognitiva. Năo publicado. Instituto de Terapia Cognitiva / Associaçăo Brasileira de Psicoterapia Cognitiva (ABPC). Săo Paulo: ITC; 2004.
- 20. Beck AT, Rush AJ, Shaw BF, Emery G. Terapia Cognitiva da depressăo. Porto Alegre: Artes Médicas; 1997.
- 21. Miller WR. A Cognitive-Behavioral Aproach: Treating cocaine Addiction. Rockiville, MD. editors. National Institute on Drug Abuse. NIH Publication; 1998. p. 98-4308.
- 22. Miller WR, Rollnick S. Entrevista Motivacional: Preparando as pessoas para a mudança de comportamentos adictivos. Porto Alegre: Artes Médicas; 2001.
- 23. Prochaska JO, DiClemente CC. Toward e comprehensive model of change. In: WR Miller & N Heather, editors. Treating addictive behaviors: Processes of change. New York: Plenum Press; 1986. p. 3-27.
- 24. Abrans DB, Niura RS. Social learning theory. In: Blane HT, Leonard KE, editors. Psycological theories of drinking and alcoholism. New York: Guilford Press; 1987. p. 131-78.
- 26. Heather N, Robertson I, editors. Problem drinking. Oxford University Press; 1997. p. 117-55.
- 27. Childress AR, Hole AV, Ehrman RN, Robbins SJ, Mclel-lan AT, O'Brien CP. Cue reactivity and cue reactivity interventions in drug dependence. In: Onkey LS, Blaine JD, Boren JJ, editors. Behavioral Treatment for Drug Abuse and Dependence. Rockville, MD: National Institute on Drug Abuse; 1993:73-95. NIDA research Monograph Serie nş 137.
- 28. Moorey S. Abusadores de drogas. In: Scott J., Williams JMG, Beck AT e colaboradores, editores. Terapia Cognitiva na Prática Clínica. Porto Alegre: Artes Médicas. 1994; p.192-223.
- 29. Davey G. Classical conditioning and the acquisitions of human fears and phobias: A review and synthesis of the literature. Advances in Behaviour Research and Therapy 1992;(14):29-66.
- 30. Budney AJ, Higgins SJ. A Community Reinforcement plus Vouchers Approach: Treating Cocaine Addiction. Rockville, MD: National Institute on Drug Abuse; 1998.
- 31. Comings DE, Blum K. Reward deficiency syndrome: genetic aspects of behavioral disorders. Prog Brain Res 2000;126:325-41.
- 32. Higgins ST, Delaney DD, Budney AJ, et al. A behavioral approach to achieving initial cocaine abstinence. Am J Psychiatry 1991;148:1218-24.
- 33. Higgins ST, Budney AJ, Bickel WK, Hughes JR. Achieving cocaine abstinence with a behavioral approach. Am J Psychiatry 1993;150:763-9.
- 34. Higgins ST, Budney AJ, Bickel WK, Foerg FE, Donham R, Badger GJ. Incentive behavioral treatment of cocaine dependence Arch Gen Psychiatry 1994;51:568-76.
- 35. Daley CD, Marlatt AG. Relapse Prevention. In: Lowinson JH, Ruiz P, Millman RB, Langrod JG, editors. Sustance Abuse. A Comprehensive Textbook. 3rd ed. New York: Williams & Wilkins; 1997. p. 458-67
- 36. Liese BS, Najavts LM. Cognitive Behavioral Therapies. In: Lowinson JH, Ruiz P, Millman RB, Langrod JG, editors. Sustance Abuse. A Comprehensive Textbook. 3rd ed. New York: Williams & Wilkins; 1997. p. 467-78
- 37. Monti PM, Abrams DB, Kadden RM, Cooney NL. Treating alcohol dependence - a coping skills guide. 2nd ed. New York: Guilford Press; 2002.
Endereço para correspondência
Datas de Publicação
-
Publicação nesta coleção
04 Jan 2005 -
Data do Fascículo
Maio 2004