Resumo
Nas últimas décadas, observou-se o aumento expressivo do tratamento endovascular para a doença oclusiva aortoilíaca. Muitos benefícios foram demonstrados, principalmente nas lesões arteriais não complexas do eixo ilíaco; porém, ainda existe dificuldade na obtenção de resultados adequados a médio e longo prazo quando falamos de doenças oclusivas extensas. As derivações arteriais para artérias vicariantes alternativas do complexo femoro-genicular para salvamento de membro são bem conhecidas na literatura em casos desfavoráveis para cirurgias convencionais ou endovasculares. Descrevemos o caso de um paciente portador de doença oclusiva aortoilíaca extensa tratado com derivação arterial no território ilíaco-femoral, utilizando substituto autógeno alternativo e a artéria descendente femoral lateral como artéria receptora. Derivações e substitutos alternativos, utilizados normalmente em casos de exceção, podem e devem fazer parte do arsenal terapêutico vascular, podendo contribuir nos casos em que a cirurgia endovascular ainda não nos permite alcançar bons resultados.
Palavras-chave:
aterosclerose; estenose arterial; transplante autólogo; enxerto vascular
Abstract
Over recent decades, there has been a considerable increase in use of endovascular methods to treat aortoiliac occlusive disease. It has been demonstrated that this approach offers many benefits, primarily for non-complex arterial lesions of the iliac axis, but difficulties persist with achieving adequate results over the medium and long term when treating extensive occlusive disease. Arterial bypasses to alternative vicarious arteries of the femoral-genicular complex for limb salvage are well known in the literature describing cases that are not favorable for conventional or endovascular surgery. We describe the case of a patient with extensive aortoiliac occlusive disease treated with an arterial bypass in the iliofemoral territory, using an alternative autologous substitute and the descending lateral femoral artery as recipient artery. Alternative bypasses and substitutes that are normally reserved for exceptional cases can and should be part of the vascular therapeutic arsenal and have a contribution to make in cases in which endovascular surgery does not yet enable us to achieve good results.
Keywords:
atherosclerosis; arterial stenosis; autologous transplant; vascular graft
INTRODUÇÃO
Nas últimas décadas, a terapia endovascular alcançou bons resultados em lesões estenosantes e oclusões curtas do segmento aortoilíaco, porém apresenta ainda hoje resultados limitados nas doenças oclusivas extensas ou naqueles casos em que a artéria femoral comum encontra-se acometida11 Powell RJ, Fillinger M, Walsh DB, Zwolak R, Cronenwett JL. Predicting outcome of angioplasty and selective stenting of multisegment iliac artery occlusive disease. J Vasc Surg. 2000;32(3):564-9. http://dx.doi.org/10.1067/mva.2000.107760. PMid:10957665.
http://dx.doi.org/10.1067/mva.2000.10776...
,22 Timaran CH, Prault TL, Stevens SL, Freeman MB, Goldman MH. Iliac artery stenting versus surgical reconstruction for TASC (TransAtlantic Inter-Society Consensus) type B and type C iliac lesions. J Vasc Surg. 2003;38(2):272-8. http://dx.doi.org/10.1016/S0741-5214(03)00411-7. PMid:12891108.
http://dx.doi.org/10.1016/S0741-5214(03)...
. Atualmente, endarterectomia, derivação arterial ilíaco-femoral, ou até mesmo derivação aortofemoral, são os procedimentos mais realizados nesses casos33 Simó G, Banga P, Darabos G, Mogán I. Stent-assisted remote iliac artery endarterectomy: an alternative approach to treating combined external iliac and common femoral artery disease. Eur J Vasc Endovasc Surg. 2011;42(5):648-55. http://dx.doi.org/10.1016/j.ejvs.2011.06.005. PMid:21704539.
http://dx.doi.org/10.1016/j.ejvs.2011.06...
.
A derivação para artérias vicariantes alternativas de membros inferiores já foi bem descrita na literatura por Barral et al.44 Barral X, Salari GR, Toursarkissian B, Favre JP, Gournier JP, Reny P. Bypass to the perigeniculate collateral vessels: a useful technique for limb salvage: preliminary report on 20 patients. J Vasc Surg. 1998;27(5):928-35. http://dx.doi.org/10.1016/S0741-5214(98)70274-5. PMid:9620146.
http://dx.doi.org/10.1016/S0741-5214(98)...
, Brochado-Neto et al.55 Brochado-Neto FC, Gonzalez J, Cinelli M Jr, Albers M. Bypass to the genicular arteries for revascularisation of the lower limb. Eur J Vasc Endovasc Surg. 2000;20(6):545-9. http://dx.doi.org/10.1053/ejvs.2000.1236. PMid:11136590.
http://dx.doi.org/10.1053/ejvs.2000.1236...
e De Luccia et al.66 De Luccia N, Sassaki P, Durazzo A, et al. Limb salvage using bypass to the perigeniculate arteries. Eur J Vasc Endovasc Surg. 2011;42(3):374-8. http://dx.doi.org/10.1016/j.ejvs.2011.04.024. PMid:21632264.
http://dx.doi.org/10.1016/j.ejvs.2011.04...
,77 De Luccia N, Appolonio F, Santo FR. Arm vein bypass from distal deep femoral to superior medial genicular artery for limb salvage. J Vasc Surg. 2009;50(5):1196. http://dx.doi.org/10.1016/j.jvs.2009.02.239. PMid:19375268.
http://dx.doi.org/10.1016/j.jvs.2009.02....
, em artéria genicular descendente e artérias geniculares surais. Estas últimas são de extrema importância em pacientes com oclusão femoropoplítea extensa e ausência de artérias receptoras tronculares55 Brochado-Neto FC, Gonzalez J, Cinelli M Jr, Albers M. Bypass to the genicular arteries for revascularisation of the lower limb. Eur J Vasc Endovasc Surg. 2000;20(6):545-9. http://dx.doi.org/10.1053/ejvs.2000.1236. PMid:11136590.
http://dx.doi.org/10.1053/ejvs.2000.1236...
,66 De Luccia N, Sassaki P, Durazzo A, et al. Limb salvage using bypass to the perigeniculate arteries. Eur J Vasc Endovasc Surg. 2011;42(3):374-8. http://dx.doi.org/10.1016/j.ejvs.2011.04.024. PMid:21632264.
http://dx.doi.org/10.1016/j.ejvs.2011.04...
. Em relação aos substitutos, os enxertos autógenos de boa qualidade são os preferidos em relação aos substitutos protéticos (heterólogos), devido às menores taxas de infecção de sítio cirúrgico e maior perviedade. Além disso, as veias autógenas são mais resistentes a regimes de alta resistência vascular periférica, como é o caso de artérias receptoras alternativas e vicariantes. Assim como a veia safena magna, que ainda é a primeira escolha quando disponível, as veias de membros superiores já demonstraram bons resultados como substitutos alternativos77 De Luccia N, Appolonio F, Santo FR. Arm vein bypass from distal deep femoral to superior medial genicular artery for limb salvage. J Vasc Surg. 2009;50(5):1196. http://dx.doi.org/10.1016/j.jvs.2009.02.239. PMid:19375268.
http://dx.doi.org/10.1016/j.jvs.2009.02....
.
A infecção do acesso cirúrgico vascular em prega inguinal ainda é temida pelos cirurgiões vasculares, devido aos seus potenciais desfechos graves, como perda de membro e óbito88 Szilagyi DE, Smith RF, Elliott JP, Vrandecic MP. Infection in arterial reconstruction with synthetic grafts. Ann Surg. 1972;176(3):321. http://dx.doi.org/10.1097/00000658-197209000-00008. PMid:4262892.
http://dx.doi.org/10.1097/00000658-19720...
,99 Matatov T, Reddy KN, Doucet LD, Zhao CX, Zhang WW. Experience with a new negative pressure incision management system in prevention of groin wound infection in vascular surgery patients. J Vasc Surg. 2013;57(3):791-5. http://dx.doi.org/10.1016/j.jvs.2012.09.037. PMid:23312938.
http://dx.doi.org/10.1016/j.jvs.2012.09....
. Como principais fatores de complicação encontram-se diabetes, obesidade e desnutrição. Logo, a escolha cuidadosa do acesso cirúrgico e os cuidados intra e pós-operatórios são essenciais para alcançar bons resultados.
PARTE I: SITUAÇÃO CLÍNICA
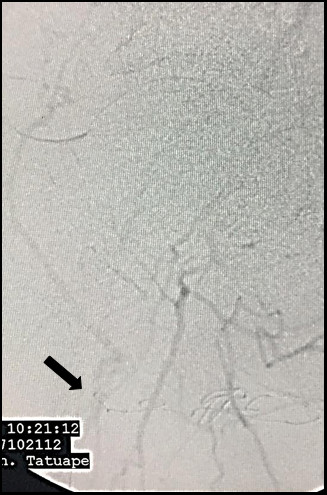
Paciente masculino, 58 anos, branco, tabagista, hipertenso e diabético, deu entrada no pronto atendimento de nosso serviço queixando-se de dor em repouso no membro inferior direito, onde apresentava, ao exame físico, lesões necróticas em primeiro, quarto e quinto pododáctilos, além de placas necróticas nas faces medial e lateral do calcâneo (Figura 1). O abdome era globoso, indolor, sem massas pulsáteis. À palpação dos pulsos, notou-se ausência global de pulsos em membro inferior direito e o pulso femoral presente e cheio em membro inferior esquerdo (3+/3). Foi realizado o índice tornozelo-braço (ITB) no membro acometido, com valor de 0,35 em artéria tibial posterior. Os exames laboratoriais de entrada acusavam apenas uma leucocitose de 13.200/mm3 sem desvio. A função renal estava preservada, com valores séricos de creatinina de 0,8 mg/dL e ureia de 29 mg/dL. Optamos inicialmente pela aortoarteriografia (Figura 2) de membro inferior direito através de punção retrógrada contralateral, que evidenciou um eixo ilíaco esquerdo pérvio e sem estenoses. A aorta infrarrenal apresentava irregularidades murais, porém as origens das artérias ilíacas estavam preservadas. No eixo ilíaco direito, evidenciou-se estenose suboclusiva distal em artéria ilíaca comum. A artéria ilíaca externa encontrava-se pérvia em sua origem, com redução gradual de seu diâmetro e oclusão distal. As artérias femorais comum, superficial e profunda estavam ocluídas. Em tempo tardio de fluoroscopia, observou-se colateralização importante em território femoral, convergente para o primeiro ramo da artéria femoral profunda, ou seja, a artéria circunflexa femoral lateral (Figura 3). Devido à extensão da oclusão, não houve contrastação dos segmentos mais distais.
Lesões necróticas em primeiro, quarto e quinto pododáctilos direitos, e nas faces medial e lateral do calcâneo direito.
Aortoarteriografia por punção retrógrada femoral esquerda. (A) Origem de artérias ilíacas sem estenoses; (B) Eixo ilíaco esquerdo pérvio apenas com irregularidades murais; (C) Suboclusão em terço distal de artéria ilíaca comum direita; (D) Ilíaca externa direita com redução gradual de diâmetro e oclusão em terço distal. Artéria femoral comum ipsilateral ocluída.
Arteriografia demonstrando reenchimento em tempo tardio de artéria descendente femoral lateral (seta preta), através de rede colateral ilíaco-femoral.
O paciente passou por ecografia vascular, na tentativa de obtermos maiores informações em relação ao escoamento femoral e aos potenciais substitutos autógenos disponíveis. O ultrassom confirmou a oclusão na transição ilíaco-femoral e também nas artérias femorais ipsilaterais, incluindo a artéria femoral profunda, até sua terceira porção. O exame também evidenciou o reenchimento, através de colaterais, da artéria descendente femoral lateral, que se encontrava vicariante, com diâmetro luminal de 2,0 mm e fluxo monofásico “tardus-parvus”. No mapeamento venoso, encontramos veias de diâmetros adequados apenas em membro superior esquerdo. A veia safena magna ipsilateral era inadequada. A avaliação cardiológica determinou risco cirúrgico intermediário (Classificação Lee-Vasc e ACP).
Diante desse quadro, algumas opções terapêuticas foram discutidas:
-
1 - Amputação transfemoral alta;
-
2 - Endarterectomia a céu aberto de artéria ilíaca comum direita;
-
3 - Derivação arterial da artéria ilíaca externa esquerda para artéria descendente femoral lateral com substituto autógeno alternativo.
PARTE II: O QUE FOI FEITO
Optamos pela derivação cruzada da artéria ilíaca externa esquerda para a artéria descendente femoral lateral direita utilizando substituto autógeno de membro superior esquerdo. O procedimento foi realizado por duas equipes cirúrgicas, de forma simultânea e com magnificação através de lupas cirúrgicas. O procedimento foi realizado em centro cirúrgico, sob anestesia geral. Iniciamos pela dissecção da prega inguinal direita, através de incisão longitudinal, e dissecção da artéria femoral profunda até sua terceira porção, confirmando-se sua oclusão completa. Identificamos a oclusão também da artéria circunflexa femoral lateral, frequentemente primeira perfurante da artéria femoral profunda. O ramo descendente femoral lateral, também conhecido por anastomótica magna, encontrava-se pérvio, vicariante, com aspecto fibroelástico e sem calcificações (Figura 4). O acesso retroperitoneal à artéria ilíaca externa esquerda foi realizado através de incisão arciforme de fossa ilíaca, sem intercorrências. A artéria encontrava-se preservada, fibroelástica e com pouca calcificação. O trajeto do enxerto venoso foi subcutâneo suprapúbico. Concomitantemente, a outra equipe vascular explorava o membro superior esquerdo para preparo do substituto venoso. As veias basílica supracubital e intermédia de antebraço apresentavam-se com diâmetro e consistência adequados. Em topografia de prega cubital, notou-se um espessamento venoso de coloração nacarada, sugestivo de tromboflebite prévia. O segmento alterado foi ressecado e confeccionou-se uma anastomose veno-venosa entre as veias descritas com dois fios de polipropileno 7-0. Após heparinização sistêmica com 5.000 UI de heparina não fracionada, confeccionou-se a anastomose proximal em artéria ilíaca externa esquerda, utilizando dois fios de polipropileno 6-0. A veia foi devalvulada, sob fluxo contínuo, com auxílio de valvulótomo de Mills. Após passagem de enxerto venoso através de túnel subcutâneo suprapúbico (Figura 5), a anastomose distal foi confeccionada em segmento proximal de artéria descendente femoral lateral, utilizando fio único de polipropileno 7-0 (Figura 6). Após desclampeamento, o segmento caudal à anastomose distal apresentava pulso amplo, sugerindo sucesso técnico das anastomoses. Foram administrados 25 mg de cloridrato de protamina para reversão parcial do efeito heparinoide. As incisões foram fechadas e o paciente foi encaminhado à Unidade de Terapia Intensiva (UTI), extubado, e permaneceu estável hemodinamicamente. O paciente evoluiu satisfatoriamente e teve alta da UTI para enfermaria no segundo dia pós-operatório, e no 10° dia passou por desbridamento das lesões necróticas, com boa evolução, sendo liberado para acompanhamento ambulatorial no 15° dia de pós-operatório. O ITB de alta foi de 0,6 em artéria tibial posterior. A vigilância da derivação arterial foi realizada antes da alta hospitalar e com 5 meses de acompanhamento, e demonstrou enxerto pérvio, com fluxo bifásico de boa amplitude, sem estenoses (Figura 7). O diâmetro luminal da artéria anastomótica magna, após a anastomose distal, foi de 2,6 mm.
Acesso cirúrgico em prega inguinal direita evidenciando artéria circunflexa femoral lateral (seta preta) e seu ramo descendente, também conhecido como anastomótica magna (seta branca).
Acesso cirúrgico retroperitoneal à ilíaca externa esquerda (seta preta) evidenciando enxerto venoso em trajeto subcutâneo suprapúbico (seta branca).
Acesso cirúrgico em prega inguinal direita evidenciando artéria femoral profunda ocluída em suas primeira e segunda porções (setas brancas) e anastomose distal em artéria descendente lateral femoral (seta preta) com substituto venoso de membro superior esquerdo.
Vigilância ecográfica pós-operatória com 5 meses de evolução demonstrando escoamento adequado em artéria descendente lateral femoral, com onda de caráter bifásico, tempo de aceleração normal e boa amplitude.
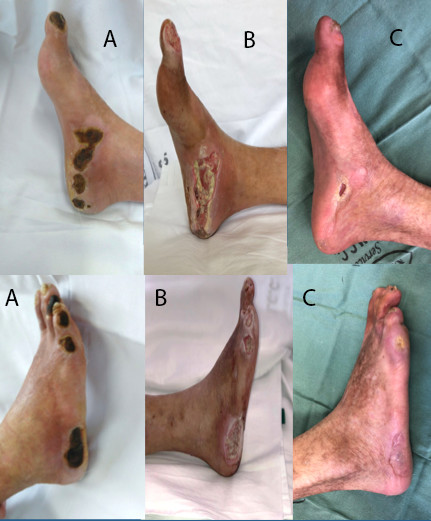
O paciente encontra-se no momento deste relato com 8 meses de evolução, assintomático, independente, com cicatrização quase completa (Figura 8) das feridas em pé direito.
Evolução cicatricial das feridas de pé direito. (A) Pré-operatório; (B) 10º dia de pós-operatório; (C) 8 meses de pós-operatório.
DISCUSSÃO
A angioplastia transluminal percutânea (ATP) pode nem sempre estar disponível em alguns hospitais no país e, em doentes mais jovens, como no caso do paciente aqui relatado, a técnica aberta tem melhor resultado a longo prazo. Além disso, a recanalização da artéria ilíaca externa, algumas vezes associada a doença da artéria femoral comum, pode ser extremamente complexa11 Powell RJ, Fillinger M, Walsh DB, Zwolak R, Cronenwett JL. Predicting outcome of angioplasty and selective stenting of multisegment iliac artery occlusive disease. J Vasc Surg. 2000;32(3):564-9. http://dx.doi.org/10.1067/mva.2000.107760. PMid:10957665.
http://dx.doi.org/10.1067/mva.2000.10776...
,22 Timaran CH, Prault TL, Stevens SL, Freeman MB, Goldman MH. Iliac artery stenting versus surgical reconstruction for TASC (TransAtlantic Inter-Society Consensus) type B and type C iliac lesions. J Vasc Surg. 2003;38(2):272-8. http://dx.doi.org/10.1016/S0741-5214(03)00411-7. PMid:12891108.
http://dx.doi.org/10.1016/S0741-5214(03)...
. Quando a ATP das lesões ilíacas não é aceitável, a cirurgia convencional é o procedimento mais adequado a ser realizado1010 Smeets L, Borst GJ, Vries JP, van den Berg JC, Ho GH, Moll FL. Remote iliac artery endarterectomy: seven-year results of a less invasive technique for iliac artery occlusive disease. J Vasc Surg. 2003;38(6):1297-304. http://dx.doi.org/10.1016/S0741-5214(03)00929-7. PMid:14681631.
http://dx.doi.org/10.1016/S0741-5214(03)...
,1111 Jaff MR, White CJ, Hiatt WR, et al. An update on methods for revascularization and expansion of the TASC lesion classification to include below-the-knee arteries: a supplement to the Inter-Society Consensus for the Management of Peripheral Arterial Disease (TASC II). Vasc Med. 2015;20(5):465-78. http://dx.doi.org/10.1177/1358863X15597877. PMid:26268268.
http://dx.doi.org/10.1177/1358863X155978...
.
No caso aqui apresentado, a opção pelo tratamento cirúrgico teve como principal motivo a extensão da doença oclusiva, que acometia toda a transição ilíaco-femoral. A escolha do acesso cirúrgico para a anastomose proximal, utilizando a artéria ilíaca externa esquerda como artéria doadora, foi devido aos maiores índices de infecção de prega inguinal que temos em nosso serviço, talvez relacionados ao número de comorbidades e ao baixo nível socioeconômico de nossos pacientes88 Szilagyi DE, Smith RF, Elliott JP, Vrandecic MP. Infection in arterial reconstruction with synthetic grafts. Ann Surg. 1972;176(3):321. http://dx.doi.org/10.1097/00000658-197209000-00008. PMid:4262892.
http://dx.doi.org/10.1097/00000658-19720...
. A infecção de prega inguinal após procedimentos vasculares pode alcançar taxas entre 3 e 44%, segundo a literatura, com potenciais desfechos graves, como aumento de mortalidade e perda de membro99 Matatov T, Reddy KN, Doucet LD, Zhao CX, Zhang WW. Experience with a new negative pressure incision management system in prevention of groin wound infection in vascular surgery patients. J Vasc Surg. 2013;57(3):791-5. http://dx.doi.org/10.1016/j.jvs.2012.09.037. PMid:23312938.
http://dx.doi.org/10.1016/j.jvs.2012.09....
,1212 Bandyk DF. Vascular surgical site infection: risk factors and preventive measures. Semin Vasc Surg. 2008;21(3):119-23. http://dx.doi.org/10.1053/j.semvascsurg.2008.05.008. PMid:18774446.
http://dx.doi.org/10.1053/j.semvascsurg....
. Em relação ao substituto escolhido, nossa preferência foi pelo material venoso autógeno de membro superior, devido à maior compatibilidade de diâmetros anastomóticos e à baixa taxa de infecção1313 Spahos T, Torella F. The basilic vein: an alternative conduit for complex iliofemoral reconstruction. Eur J Vasc Endovasc Surg. 2012;43(4):457-9. http://dx.doi.org/10.1016/j.ejvs.2012.01.002. PMid:22264425.
http://dx.doi.org/10.1016/j.ejvs.2012.01...
. No caso aqui apresentado, a escolha da composição venosa de veia de membro superior deu-se devido à inadequação da veia safena magna, ao espessamento venoso em topografia cubital, e à larga experiência de nosso serviço no uso do substituto venoso de membros superiores. A devalvulação do substituto venoso é a preferência do nosso serviço, pois preserva o padrão anatômico das artérias nativas em relação aos seus diâmetros proximal e distal, permitindo anastomoses mais compatíveis, além de manter a fasicidade arterial no enxerto.
A artéria descendente lateral femoral, conhecida pelo seu papel importante na colaterarização supra e infragenicular em oclusões femoropoplíteas, através da comunicação natural com as artérias geniculares, foi a única opção viável encontrada como artéria receptora para a derivação arterial. Seu uso ainda não foi descrito na literatura, mas procedimentos similares com artérias vicariantes alternativas, como a artéria genicular descendente e as artérias geniculares surais, constituem uma boa opção de derivação nos casos em que os substitutos são restritos ou mesmo naqueles em que não encontramos artérias tronculares receptoras adequadas77 De Luccia N, Appolonio F, Santo FR. Arm vein bypass from distal deep femoral to superior medial genicular artery for limb salvage. J Vasc Surg. 2009;50(5):1196. http://dx.doi.org/10.1016/j.jvs.2009.02.239. PMid:19375268.
http://dx.doi.org/10.1016/j.jvs.2009.02....
,1414 Latour B, Nourissat G, Duprey A, Berger L, Favre JP, Barral X. Bypass to the perigeniculate collateral arteries: mid-term results. Eur J Vasc Endovasc Surg. 2008;35(4):473-9. http://dx.doi.org/10.1016/j.ejvs.2007.11.013. PMid:18226562.
http://dx.doi.org/10.1016/j.ejvs.2007.11...
.
Como crítica à nossa conduta frente a esse procedimento, poderíamos citar a possibilidade de tratamento híbrido com ATP da lesão de ilíaca comum direita associada à derivação arterial para artéria anastomótica magna, evitando assim o enxerto cruzado. Porém, não dispúnhamos de material endovascular adequado no momento da internação.
Derivações e substitutos alternativos, utilizados normalmente em casos de exceção, podem e devem fazer parte do arsenal terapêutico vascular, podendo contribuir nos casos em que a cirurgia endovascular ainda não nos permite alcançar bons resultados44 Barral X, Salari GR, Toursarkissian B, Favre JP, Gournier JP, Reny P. Bypass to the perigeniculate collateral vessels: a useful technique for limb salvage: preliminary report on 20 patients. J Vasc Surg. 1998;27(5):928-35. http://dx.doi.org/10.1016/S0741-5214(98)70274-5. PMid:9620146.
http://dx.doi.org/10.1016/S0741-5214(98)...
,55 Brochado-Neto FC, Gonzalez J, Cinelli M Jr, Albers M. Bypass to the genicular arteries for revascularisation of the lower limb. Eur J Vasc Endovasc Surg. 2000;20(6):545-9. http://dx.doi.org/10.1053/ejvs.2000.1236. PMid:11136590.
http://dx.doi.org/10.1053/ejvs.2000.1236...
,77 De Luccia N, Appolonio F, Santo FR. Arm vein bypass from distal deep femoral to superior medial genicular artery for limb salvage. J Vasc Surg. 2009;50(5):1196. http://dx.doi.org/10.1016/j.jvs.2009.02.239. PMid:19375268.
http://dx.doi.org/10.1016/j.jvs.2009.02....
,1515 Romiti M, Miranda F Jr, Brochado-Neto FC, Kikuchi M, Albers M. Importance of the arteriographic anatomy of the descending genicular artery and sural arteries in patients with atherosclerotic occlusion of the popliteal artery. Vascular. 2006;14(4):201-5. http://dx.doi.org/10.2310/6670.2006.00043. PMid:17026910.
http://dx.doi.org/10.2310/6670.2006.0004...
,1616 Norgren L, Hiatt WR, Dormandy JA, Nehler MR, Harris KA, Fowkes FGR. Inter-society consensus for the management of peripheral arterial disease (TASC II). Eur J Vasc Endovasc Surg. 2007;33(Supl 1):S1-75. http://dx.doi.org/10.1016/j.ejvs.2006.09.024. PMid:17140820.
http://dx.doi.org/10.1016/j.ejvs.2006.09...
.
-
Como citar: Giusti JCG, Fernandes JR, Soares SP, et al. Revascularização ilíaco-femoral alternativa em doença oclusiva aortoilíaca extensa. J Vasc Bras. 2019;18:e20180083. https://doi.org/10.1590/1677-5449.180083
-
Fonte de financiamento: Nenhuma.
-
O estudo foi realizado no Departamento de Cirurgia Vascular, Hospital Municipal Carmino Caricchio (HMCC), São Paulo, SP, Brasil.
REFERÊNCIAS
-
1Powell RJ, Fillinger M, Walsh DB, Zwolak R, Cronenwett JL. Predicting outcome of angioplasty and selective stenting of multisegment iliac artery occlusive disease. J Vasc Surg. 2000;32(3):564-9. http://dx.doi.org/10.1067/mva.2000.107760 PMid:10957665.
» http://dx.doi.org/10.1067/mva.2000.107760 -
2Timaran CH, Prault TL, Stevens SL, Freeman MB, Goldman MH. Iliac artery stenting versus surgical reconstruction for TASC (TransAtlantic Inter-Society Consensus) type B and type C iliac lesions. J Vasc Surg. 2003;38(2):272-8. http://dx.doi.org/10.1016/S0741-5214(03)00411-7 PMid:12891108.
» http://dx.doi.org/10.1016/S0741-5214(03)00411-7 -
3Simó G, Banga P, Darabos G, Mogán I. Stent-assisted remote iliac artery endarterectomy: an alternative approach to treating combined external iliac and common femoral artery disease. Eur J Vasc Endovasc Surg. 2011;42(5):648-55. http://dx.doi.org/10.1016/j.ejvs.2011.06.005 PMid:21704539.
» http://dx.doi.org/10.1016/j.ejvs.2011.06.005 -
4Barral X, Salari GR, Toursarkissian B, Favre JP, Gournier JP, Reny P. Bypass to the perigeniculate collateral vessels: a useful technique for limb salvage: preliminary report on 20 patients. J Vasc Surg. 1998;27(5):928-35. http://dx.doi.org/10.1016/S0741-5214(98)70274-5 PMid:9620146.
» http://dx.doi.org/10.1016/S0741-5214(98)70274-5 -
5Brochado-Neto FC, Gonzalez J, Cinelli M Jr, Albers M. Bypass to the genicular arteries for revascularisation of the lower limb. Eur J Vasc Endovasc Surg. 2000;20(6):545-9. http://dx.doi.org/10.1053/ejvs.2000.1236 PMid:11136590.
» http://dx.doi.org/10.1053/ejvs.2000.1236 -
6De Luccia N, Sassaki P, Durazzo A, et al. Limb salvage using bypass to the perigeniculate arteries. Eur J Vasc Endovasc Surg. 2011;42(3):374-8. http://dx.doi.org/10.1016/j.ejvs.2011.04.024 PMid:21632264.
» http://dx.doi.org/10.1016/j.ejvs.2011.04.024 -
7De Luccia N, Appolonio F, Santo FR. Arm vein bypass from distal deep femoral to superior medial genicular artery for limb salvage. J Vasc Surg. 2009;50(5):1196. http://dx.doi.org/10.1016/j.jvs.2009.02.239 PMid:19375268.
» http://dx.doi.org/10.1016/j.jvs.2009.02.239 -
8Szilagyi DE, Smith RF, Elliott JP, Vrandecic MP. Infection in arterial reconstruction with synthetic grafts. Ann Surg. 1972;176(3):321. http://dx.doi.org/10.1097/00000658-197209000-00008 PMid:4262892.
» http://dx.doi.org/10.1097/00000658-197209000-00008 -
9Matatov T, Reddy KN, Doucet LD, Zhao CX, Zhang WW. Experience with a new negative pressure incision management system in prevention of groin wound infection in vascular surgery patients. J Vasc Surg. 2013;57(3):791-5. http://dx.doi.org/10.1016/j.jvs.2012.09.037 PMid:23312938.
» http://dx.doi.org/10.1016/j.jvs.2012.09.037 -
10Smeets L, Borst GJ, Vries JP, van den Berg JC, Ho GH, Moll FL. Remote iliac artery endarterectomy: seven-year results of a less invasive technique for iliac artery occlusive disease. J Vasc Surg. 2003;38(6):1297-304. http://dx.doi.org/10.1016/S0741-5214(03)00929-7 PMid:14681631.
» http://dx.doi.org/10.1016/S0741-5214(03)00929-7 -
11Jaff MR, White CJ, Hiatt WR, et al. An update on methods for revascularization and expansion of the TASC lesion classification to include below-the-knee arteries: a supplement to the Inter-Society Consensus for the Management of Peripheral Arterial Disease (TASC II). Vasc Med. 2015;20(5):465-78. http://dx.doi.org/10.1177/1358863X15597877 PMid:26268268.
» http://dx.doi.org/10.1177/1358863X15597877 -
12Bandyk DF. Vascular surgical site infection: risk factors and preventive measures. Semin Vasc Surg. 2008;21(3):119-23. http://dx.doi.org/10.1053/j.semvascsurg.2008.05.008 PMid:18774446.
» http://dx.doi.org/10.1053/j.semvascsurg.2008.05.008 -
13Spahos T, Torella F. The basilic vein: an alternative conduit for complex iliofemoral reconstruction. Eur J Vasc Endovasc Surg. 2012;43(4):457-9. http://dx.doi.org/10.1016/j.ejvs.2012.01.002 PMid:22264425.
» http://dx.doi.org/10.1016/j.ejvs.2012.01.002 -
14Latour B, Nourissat G, Duprey A, Berger L, Favre JP, Barral X. Bypass to the perigeniculate collateral arteries: mid-term results. Eur J Vasc Endovasc Surg. 2008;35(4):473-9. http://dx.doi.org/10.1016/j.ejvs.2007.11.013 PMid:18226562.
» http://dx.doi.org/10.1016/j.ejvs.2007.11.013 -
15Romiti M, Miranda F Jr, Brochado-Neto FC, Kikuchi M, Albers M. Importance of the arteriographic anatomy of the descending genicular artery and sural arteries in patients with atherosclerotic occlusion of the popliteal artery. Vascular. 2006;14(4):201-5. http://dx.doi.org/10.2310/6670.2006.00043 PMid:17026910.
» http://dx.doi.org/10.2310/6670.2006.00043 -
16Norgren L, Hiatt WR, Dormandy JA, Nehler MR, Harris KA, Fowkes FGR. Inter-society consensus for the management of peripheral arterial disease (TASC II). Eur J Vasc Endovasc Surg. 2007;33(Supl 1):S1-75. http://dx.doi.org/10.1016/j.ejvs.2006.09.024 PMid:17140820.
» http://dx.doi.org/10.1016/j.ejvs.2006.09.024
Datas de Publicação
-
Publicação nesta coleção
27 Jun 2019 -
Data do Fascículo
2019
Histórico
-
Recebido
05 Set 2018 -
Aceito
13 Fev 2019