Resumo
O tumor glômico é uma neoplasia benigna rara originada de células paraganglionares da crista neural que se desenvolve na camada adventícia do vaso. São tumores não encapsulados e altamente vascularizados. Paciente feminina, 64 anos, foi diagnosticada com tumor glômico hipervascularizado com 5 cm posteriormente à bifurcação carotídea esquerda e oclusão de carótida contralateral. Optou-se por realizar embolização através de acesso endovascular seguida de punção percutânea direta, guiada por angiografia, para preenchimento da área remanescente. Após embolização, realizou-se a exérese cirúrgica do tumor com menor sangramento e maior facilidade para encontrar o plano de clivagem das estruturas adjacentes. Em acompanhamento tardio, a paciente apresenta-se sem recidiva tumoral. O tumor foi classificado como pertencente ao grupo Shamblin II, o qual inclui tumores apresentando de 4 a 6 cm com inserção arterial moderada. Através dessa dupla abordagem, foi possível notar uma redução relativa do sangramento intraoperatório e facilitação de identificação do plano de clivagem, colaborando para sua exérese e evitando o pinçamento cirúrgico.
Palavras-chave:
glomo jugular; tumor do corpo carotídeo; paraganglioma; doenças das artérias carótidas
Abstract
Glomus tumors are rare benign neoplasms originating from paraganglionic cells of the neural crest developing in the adventitious layer of the vessel. They are nonencapsulated and highly vascularized. A 64-year-old female patient was identified with a hypervascularized glomus tumor measuring 5 cm, posterior to the left carotid bifurcation and contralateral carotid occlusion. We performed preoperative embolization via endovascular access followed by direct percutaneous puncture, guided by angiography, to fill the remaining area. After embolization, surgical excision of the tumor was performed with reduced bleeding and it was easier to find the cleavage planes to adjacent structures. At late follow-up, the patient is free from tumor recurrence. The tumor was classified as Shamblin II, measuring 4 to 6 cm with moderate arterial insertion. Through this double approach we observed a relative reduction in intraoperative bleeding and improved identification of the cleavage plane, facilitating excision and avoiding surgical clamping.
Keywords:
glomus jugulare; carotid body tumor; paraganglioma; carotid artery diseases
INTRODUÇÃO
O tumor glômico é uma neoplasia benigna rara originada de células paraganglionares da crista neural e desenvolve-se na região paravertebral, podendo afetar vasos sanguíneos cervicais, nervos cranianos e o sistema nervoso autônomo, com incidência de 1:30.000 11 Ferrante AM, Boscarino G, Crea MA, Minelli F, Snider F. Cervical paragangliomas: single centre experience with 44 cases. Acta Otorhinolaryngol Ital. 2015;35(2):88-92. PMid:26019391. ,22 Naik SM, Shenoy AM, Nanjundappa, et al. Paragangliomas of the carotid body: current management protocols and review of literature. Indian J Surg Oncol. 2013;4(3):305-12. http://dx.doi.org/10.1007/s13193-013-0249-4. PMid:24426745.
http://dx.doi.org/10.1007/s13193-013-02...
. Esse tumor representa 60-70% dos paragangliomas de cabeça e pescoço, é altamente vascularizado e, embora seja bem delimitado, não é encapsulado; além disso, a proximidade com estruturas importantes como nervos e a vascularização intensa dificulta sua ressecção 22 Naik SM, Shenoy AM, Nanjundappa, et al. Paragangliomas of the carotid body: current management protocols and review of literature. Indian J Surg Oncol. 2013;4(3):305-12. http://dx.doi.org/10.1007/s13193-013-0249-4. PMid:24426745.
http://dx.doi.org/10.1007/s13193-013-02...
3 Sousa AA, Fagundes-Pereyra WJ, Santos LD, Marques JA, Carvalho GT. Tumores do corpo carotídeo: revisão de oito casos e abordagem cirúrgica. Arq Neuropsiquiatr. 2000;58(2-A):315-23. http://dx.doi.org/10.1590/S0004-282X2000000200019. PMid:10849634.
http://dx.doi.org/10.1590/S0004-282X200...
-44 Meyer FB, Sundt TM Jr, Pearson BW. Carotid body tumors: a subject review and suggested surgical approach. J Neurosurg. 1986;64(3):377-85. http://dx.doi.org/10.3171/jns.1986.64.3.0377. PMid:3950716.
http://dx.doi.org/10.3171/jns.1986.64.3...
. A suspeita diagnóstica ocorre através da avaliação clínica, com alterações autonômicas, e/ou de exames de imagem como angiotomografia (padrão ouro), com a presença do sinal da lira e intensa vascularização no local da lesão, e eco-Doppler evidenciando uma massa vascularizada na região da bifurcação carotídea. Além disso, a angiotomografia e a angiorressonância identificam a localização, a extensão, a correlação com estruturas adjacente e a natureza vascular do tumor 55 Mesquita N Jr, Silva RS, Ribeiro JHA, et al. Carotid body tumor (paraganglioma): report of two cases treated surgically. J Vasc Bras. 2016;15(2):158-64. PMid:29930583. . A confirmação dessa comorbidade é realizada através de exame imuno-histoquímico revelando a presença de múltiplos neuropeptídeos hormonais como serotonina, gastrina, substância P, somatostatina, e a enolase neurônio-específica, sendo esta última a enzima mais fidedigna para o diagnóstico.
O tumor glômico carotídeo é de difícil diagnóstico, devido ao seu lento crescimento e à sua progressão assintomática 11 Ferrante AM, Boscarino G, Crea MA, Minelli F, Snider F. Cervical paragangliomas: single centre experience with 44 cases. Acta Otorhinolaryngol Ital. 2015;35(2):88-92. PMid:26019391. ,22 Naik SM, Shenoy AM, Nanjundappa, et al. Paragangliomas of the carotid body: current management protocols and review of literature. Indian J Surg Oncol. 2013;4(3):305-12. http://dx.doi.org/10.1007/s13193-013-0249-4. PMid:24426745.
http://dx.doi.org/10.1007/s13193-013-02...
. O tratamento é cirúrgico e deve ser realizado de forma precoce e associado a embolização pré-cirúrgica, a fim de otimizar o procedimento através da desvascularização do tumor 66 Sahin MA, Jahollari A, Guler A, et al. Results of combined preoperative direct percutaneous embolization and surgical excision in treatment of carotid body tumors. Vasa. 2011;40(6):461-6. http://dx.doi.org/10.1024/0301-1526/a000149. PMid:22090179.
http://dx.doi.org/10.1024/0301-1526/a00...
.
DESCRIÇÃO DO CASO
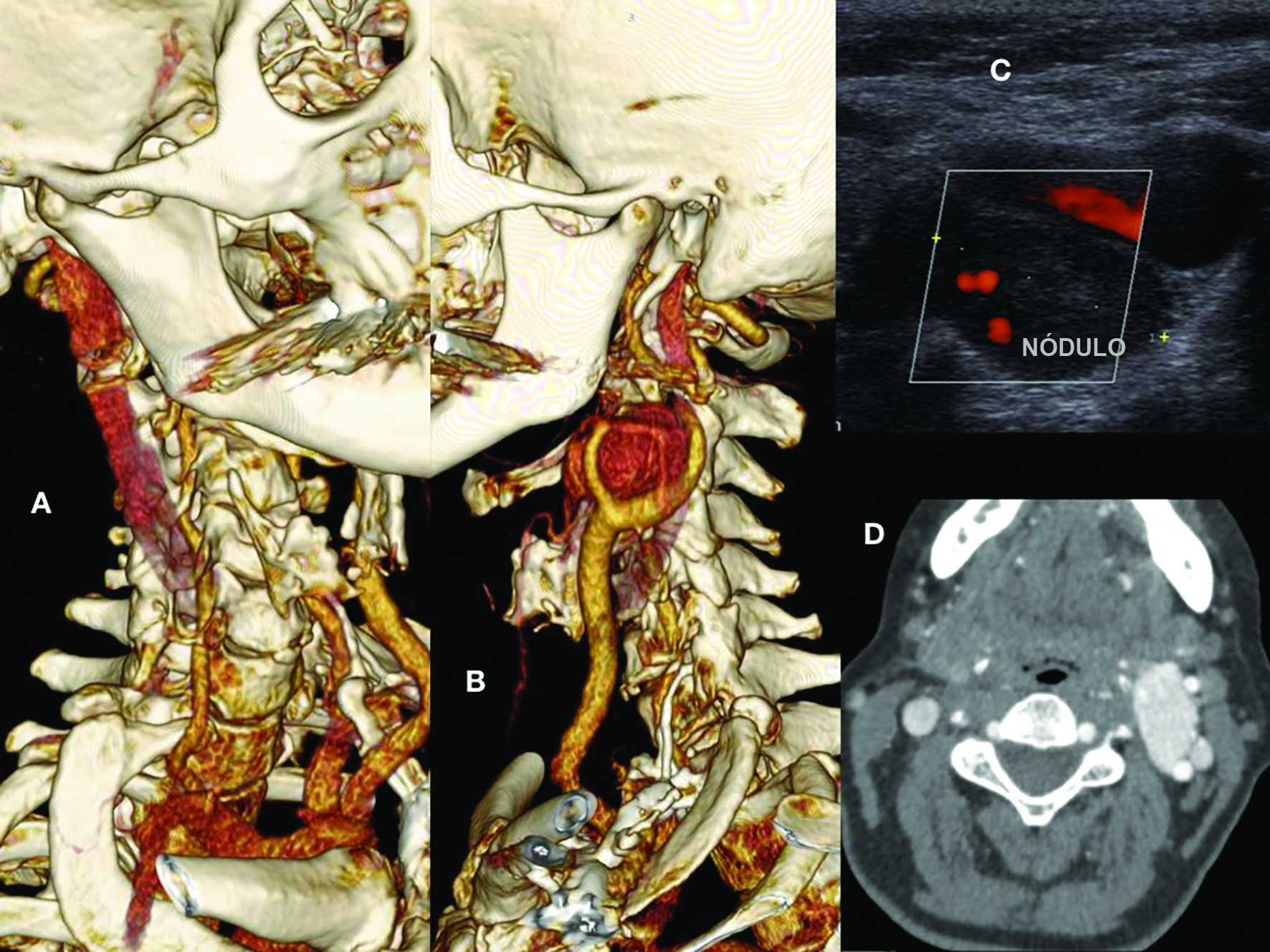
Paciente do sexo feminino, 64 anos, queixando-se de nódulo cervical, apresentou ao eco-Doppler colorido um nódulo grande posterior à bifurcação carotídea esquerda e uma ligadura da artéria carótida comum direita realizada em procedimento cirúrgico prévio; apesar disso, a paciente era assintomática neurologicamente. Foi realizada arteriografia ( Figura 1 A), que identificou um tumor glômico hipervascularizado medindo 5 cm em seu maior diâmetro, de localização posterior à bifurcação carotídea esquerda e nutrido preferencialmente pela artéria faríngea ascendente, concomitante com oclusão de artéria carótida direita ( Figuras 1 11D). Além disso, foi observado um aneurisma sacular de 4 mm na artéria oftálmica esquerda. A paciente relatou cirurgia cervical dermatológica prévia à direita, em que teve complicações e ficou internada em regime de terapia intensiva; porém, não possuía relatório ou histórico detalhado do evento. Com o diagnóstico imageológico de tumor glômico e oclusão carotídea contralateral, optou-se pela ressecção do tumor precedida por embolização pré-operatória.
(A) Reconstrução 3D de angiotomografia evidenciando oclusão de carótida direita e artéria vertebral vicariante; (B) Reconstrução 3D de angiotomografia evidenciando tumor glômico à esquerda em bifurcação carotídea; (C) Eco-Doppler mostrando nódulo hipervascularizado entre carótida interna e externa esquerda; (D) Corte axial de angiotomografia evidenciando tumor glômico hipervascularizado à esquerda e oclusão de carótida à direita.
Foi realizada embolização com infusão do agente embólico/copolímero Onyx® (Covidien, Irvine, CA, USA) 2 dias antes da cirurgia, por cateterização superseletiva da artéria nutridora do tumor, localizada na bifurcação carotídea.
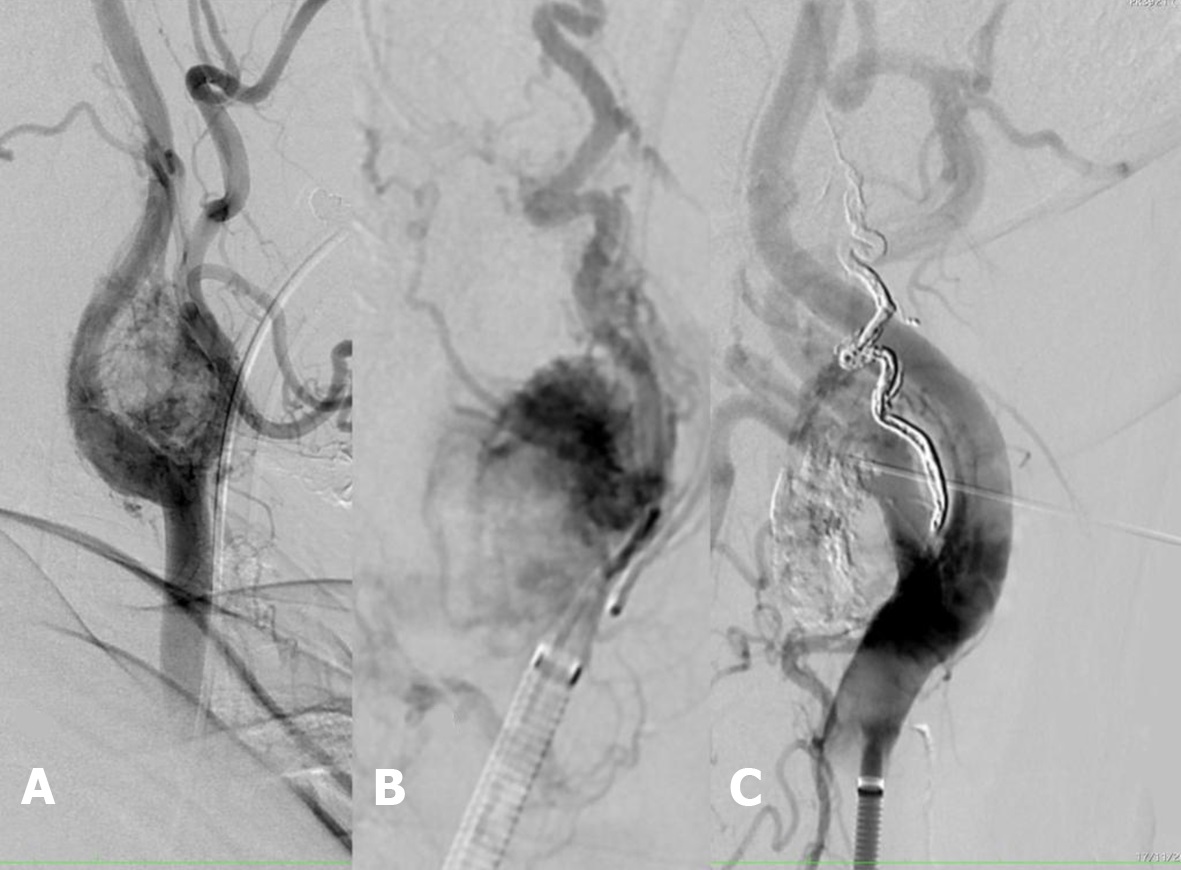
A técnica da “panela de pressão” ( Figuras 2 B e 3 ) foi realizada através da punção da artéria femoral, sendo cateterizada seletivamente a artéria carótida comum esquerda ( Figura 2 A). Em seguida, posicionou-se um microcateter 1.3-F Marathon® (Covidien, Irvine, CA, USA) na artéria faríngea ascendente, ocluindo-a na região proximal. Distalmente a esse microcateter, foi posicionado outro microcateter 1.5-F Apollo ® (Covidien, Irvine, CA, USA), que tem como característica o destacamento mecânico de sua ponta distal. A partir deste último, foi realizada a injeção de Onyx® até a ocorrência de refluxo arterial identificado na fluoroscopia ( Figura 2 B). Em seguida, foi injetada cola Gluebran® pelo microcateter 1.3-F para fixação da ponta do microcateter Apollo® e oclusão arterial para evitar o refluxo para artéria carótida. Assim, com a obstrução da artéria faríngea ascendente, foi retomada a infusão do copolímero pelo cateter Marathon® para progressão anterógrada e preenchimento da lesão hipervascular ( Figuras 3 33C). Como não houve preenchimento completo do tumor hipervascularizado ( Figura 3 C) após a embolização endovascular, foi realizada punção percutânea direta do tumor glômico em área não preenchida, com agulha 22G, guiada por roadmap e fluoroscopia, sendo realizada nova embolização de polímero, agora percutânea direta, preenchendo os espaços remanescentes ( Figuras 2 C, 4 e 3 D).
(A) Angiografia pré-embolização evidenciando tumor hipervascularizado e sinal da lira em carótida esquerda; (B) Cateterização superseletiva de tumor glômico e embolização pela técnica da “panela de pressão”; (C) Punção direta externa de tumor glômico com embolização.
Técnica da “panela de pressão” para embolização: (A) Passagem de dois microcateteres, sendo um de ponta destacável até artéria nutridora do tumor, e liberação de cola pelo cateter mais distal para fixação da ponta do cateter proximal à lesão e criação de efeito “rolha”; (B) Embolização de tumor vascularizado com Onyx ® através de cateter proximal à lesão; (C) Retirada de ambos cateteres, sendo que a ponta do cateter mais proximal à lesão, fixada pela cola, é destacada e permanece no vaso; (D) Punção percutânea de tumor glômico com preenchimento de área restante por polímero.
Arteriografia evidenciando tumor glômico puncionado percutaneamente, logo após embolização com polímero. A imagem arteriográfica é utilizada como guia para punção segura do tumor.
Três dias após a embolização, procedeu-se com exérese cirúrgica, que ocorreu através de uma incisão cervical longitudinal esquerda típica de endarterectomia carotídea, a partir da qual foi possível identificar gânglio aumentado de tamanho e tecidos muito aderidos, com sinais inflamatórios. Com a identificação e o isolamento de artérias e nervos, o tumor com aproximadamente 3 cm x 2 cm foi dissecado sem grandes sangramentos ou lesões arteriais, foram encontrados os planos de dissecção, e foi realizada uma hemostasia rigorosa com ligaduras de vasos tumorais e de artéria faríngea ascendente ( Figura 5 ). Após a exérese, fixou-se um dreno a vácuo de silicone maleável e realizou-se a aproximação dos planos de dissecção. O exame anatomopatológico, em conjunto com a avaliação imuno-histoquímica, evidenciou paraganglioma e hiperplasia linfoide folicular de padrão reacional.
(A) Imagem intraoperatória mostrando tumor glômico aderido entre carótida interna e externa; (B) Imagem após exérese de tumor glômico.
Inicialmente, no pós-operatório imediato houve um descontrole pressórico sistêmico com picos hipertensivos, sendo necessária monitorização intensiva por 5 dias. Após esse período, a paciente apresentou melhora gradual, com redução da necessidade de anti-hipertensivos, recebendo alta 7 dias após o procedimento cirúrgico. Seu pós-operatório tardio mostrou-se bom, sem eventos neurológicos, com boa cicatrização, sem estenose ou lesões expansivas, assim como ausência de abaulamentos. Em reavaliação após 3 anos do procedimento, exame de imagem não mostrou qualquer sinal de recidiva ( Figura 6 ).
(A) Angiografia de controle evidenciando resultado final da embolização; (B) Reconstrução 3D de angiotomografia tardia após 3 anos do procedimento cirúrgico.
DISCUSSÃO
Devido à diversidade de corpos glômicos em nosso organismo, os tumores dessas estruturas podem ser encontrados em variados locais, sendo relatados na região subungueal 77 Montandon C, Costa JC, Dias LA, et al. Subungual glomus tumors: imaging findings. Radiol Bras. 2009;42(6):371-4. http://dx.doi.org/10.1590/S0100-39842009000600010.
http://dx.doi.org/10.1590/S0100-3984200...
,88 Freitas F, Luís NM, Ramos A, Correia AR, Oliveira M, Palma L. Tumor glómico subungueal. Rev Port Ortop Traumatol. 2012;20(2):249-54. e mais raramente em outras regiões como fígado, estômago, pulmões, ossos, articulações, órgãos genitais, sistema nervoso central e vasos sanguíneos. O tumor glômico carotídeo surge de células paraganglionares e desenvolve-se na camada adventícia do vaso, na bifurcação da artéria carótida comum, em localização posteromedial. Embora sejam bem delimitados, são tumores não encapsulados e altamente vascularizados por ramos da artéria carótida externa e seus vasa vasorum33 Sousa AA, Fagundes-Pereyra WJ, Santos LD, Marques JA, Carvalho GT. Tumores do corpo carotídeo: revisão de oito casos e abordagem cirúrgica. Arq Neuropsiquiatr. 2000;58(2-A):315-23. http://dx.doi.org/10.1590/S0004-282X2000000200019. PMid:10849634.
http://dx.doi.org/10.1590/S0004-282X200...
,44 Meyer FB, Sundt TM Jr, Pearson BW. Carotid body tumors: a subject review and suggested surgical approach. J Neurosurg. 1986;64(3):377-85. http://dx.doi.org/10.3171/jns.1986.64.3.0377. PMid:3950716.
http://dx.doi.org/10.3171/jns.1986.64.3...
,99 Mullis WF, Rosato FE, Rosato EF, Butler CJ, Mayer LJ. The glomus tumor. Surg Gynecol Obstet. 1972;135(5):705-7. PMid:4343508.
10 Lahey FH, Warren KW. A long term appraisal of carotid body tumors with remarks on their removal. Surg Gynecol Obstet. 1951;92(4):481-91. PMid:14835205. -1111 Schudder CL. Tumor of the intercarotid body. A report of one case, together with all cases in literature. Am J Med Sci. 1903;126:1384-9. .
Geralmente, os pacientes relatam a presença de massa indolor palpável na região lateral do pescoço como manifestação inicial. Exames de imagem como tomografia computadorizada e eco-Doppler colorido da região cervical mostram o tumor e seus limites, fornecendo informações sobre o estadiamento e auxiliando na escolha do tratamento. Após uma série de estudos de casos, em 1971, Shamblin et al. publicaram uma classificação para os tumores glômicos de acordo com o seu tamanho e a sua invasão na parede do vaso 1212 Shamblin WR, ReMine WH, Sheps SG, Harrison EG Jr. Carotid body tumor (chemodectoma). Clinicopathologic analysis of ninety cases. Am J Surg. 1971;122(6):732-9. http://dx.doi.org/10.1016/0002-9610(71)90436-3. PMid:5127724.
http://dx.doi.org/10.1016/0002-9610(71)...
,1313 Sanlı A, Oz K, Ayduran E, Aydın S, Altın G, Eken M. Carotid body tumors and our surgical approaches. Indian J Otolaryngol Head Neck Surg. 2012;64(2):158-61. http://dx.doi.org/10.1007/s12070-011-0461-x. PMid:23730577.
http://dx.doi.org/10.1007/s12070-011-04...
. Tumores classificados como pertencentes ao grupo I são relativamente pequenos (< 4 cm) e minimamente ligados aos vasos carotídeos; portanto, comumente podem ser ressecados sem dificuldades. O grupo II engloba neoplasias maiores (4-6 cm) que apresentam inserção arterial moderada. Os tumores classificados como grupo III são grandes (> 6 cm) e encarceram as carótidas, sendo necessária a ressecção em bloco com bifurcação carotídea e a realização de revascularização com veia safena ou prótese 1313 Sanlı A, Oz K, Ayduran E, Aydın S, Altın G, Eken M. Carotid body tumors and our surgical approaches. Indian J Otolaryngol Head Neck Surg. 2012;64(2):158-61. http://dx.doi.org/10.1007/s12070-011-0461-x. PMid:23730577.
http://dx.doi.org/10.1007/s12070-011-04...
,1414 Pantanowitz D, Davidge-Pitts K, Gaylis H, Hale MJ. Are carotid body tumours malignant? S Afr J Surg. 1990;28(3):97-9. PMid:2218758. . No caso apresentado, o tumor foi classificado como pertencente ao grupo II, devido ao tamanho da neoplasia e ao seu grau intermediário de aderência, porém com a dificuldade adicional da oclusão de carótida contralateral.
Em 1980, Schick et al. relataram a primeira embolização bem sucedida de um tumor glômico seguida por remoção cirúrgica. Foi realizada embolização das artérias auriculares occipital e posterior e do tronco tireocervical; a arteriografia pós-embolização demonstrou 30% de diminuição no tamanho do tumor 1515 Schick PM, Hieshima GB, White RA, et al. Arterial catheter embolization followed by surgery for large chemodectoma. Surgery. 1980;87(4):459-64. PMid:6245477. ,1616 Maia M, Vidoedo J, Pinto JA. Embolização pré-operatória de tumor do corpo carotídeo. Angiol Cir Vasc. 2012;8(4):186-94. . Como alternativa à embolização arterial, estudos demonstram que a punção direta de tumoração hipervascularizada também é considerada segura 1717 Elhammady MS, Peterson EC, Johnson JN, Aziz-Sultan MA. Preoperative onyx embolization of vascular head and neck tumors by direct puncture. World Neurosurg. 2012;77(5-6):725-30. http://dx.doi.org/10.1016/j.wneu.2011.02.033. PMid:22079824.
http://dx.doi.org/10.1016/j.wneu.2011.0...
. Embora a embolização não seja um tratamento definitivo, a literatura aponta que a retirada do tumor torna-se mais precisa após a embolização, devido à desvascularização da neoplasia, diminuindo o sangramento intraoperatório, fato que possibilita uma melhor visualização das estruturas adjacentes, evitando lesá-las e evidenciando o plano de clivagem. A diminuição do sangramento intraoperatório e a maior facilidade de dissecção, embora subjetiva, foi notada pelos cirurgiões. Sahin et al. realizaram um estudo com 12 pacientes operados para tumor do corpo carotídeo (cinco Shamblin I e sete Shamblin II) que foram submetidos a embolização pré-operatória percutânea direta permitindo uma melhor exérese 1212 Shamblin WR, ReMine WH, Sheps SG, Harrison EG Jr. Carotid body tumor (chemodectoma). Clinicopathologic analysis of ninety cases. Am J Surg. 1971;122(6):732-9. http://dx.doi.org/10.1016/0002-9610(71)90436-3. PMid:5127724.
http://dx.doi.org/10.1016/0002-9610(71)...
.
O tumor glômico carotídeo representa uma neoplasia benigna rara hipervascularizada, que em alguns casos apresenta sintomas compressivos, sendo sua abordagem um desafio técnico, devido ao seu tamanho, localização e vascularização. Portanto, a embolização prévia do tumor Shamblin II pode ser considerada benéfica, devido ao decréscimo da vascularização do tumor. Neste relato de caso, a estratégia adotada evitou o pinçamento carotídeo, prevenindo isquemia cerebral temporária e permitindo a execução segura da técnica cirúrgica em tumor aderido aos planos de clivagem. A dupla abordagem reduziu sangramentos e facilitou a exérese tumoral, diminuindo assim os riscos cirúrgicos e tornando o pós-operatório satisfatório.
Porém, a decisão de embolização deve ser individualizada de acordo com as necessidades do paciente, levando em consideração riscos e benefícios, além da experiência dos profissionais que irão participar do procedimento.
-
Como citar: Amato ACM, Ferreira DDG, Silva FTF, Uemura MA, Stucchi TO, Santos RV. Cirurgia híbrida na exérese de tumor glômico Shamblin II. J Vasc Bras. 2019;18:e20180122. https://doi.org/10.1590/1677-5449.012218
-
Fonte de financiamento: Nenhuma.
-
O estudo foi realizado no Amato - Instituto de Medicina Avançada, São Paulo, SP, Brasil.
REFERÊNCIAS
-
1Ferrante AM, Boscarino G, Crea MA, Minelli F, Snider F. Cervical paragangliomas: single centre experience with 44 cases. Acta Otorhinolaryngol Ital. 2015;35(2):88-92. PMid:26019391.
-
2Naik SM, Shenoy AM, Nanjundappa, et al. Paragangliomas of the carotid body: current management protocols and review of literature. Indian J Surg Oncol. 2013;4(3):305-12. http://dx.doi.org/10.1007/s13193-013-0249-4. PMid:24426745.
» http://dx.doi.org/10.1007/s13193-013-0249-4 -
3Sousa AA, Fagundes-Pereyra WJ, Santos LD, Marques JA, Carvalho GT. Tumores do corpo carotídeo: revisão de oito casos e abordagem cirúrgica. Arq Neuropsiquiatr. 2000;58(2-A):315-23. http://dx.doi.org/10.1590/S0004-282X2000000200019. PMid:10849634.
» http://dx.doi.org/10.1590/S0004-282X2000000200019 -
4Meyer FB, Sundt TM Jr, Pearson BW. Carotid body tumors: a subject review and suggested surgical approach. J Neurosurg. 1986;64(3):377-85. http://dx.doi.org/10.3171/jns.1986.64.3.0377. PMid:3950716.
» http://dx.doi.org/10.3171/jns.1986.64.3.0377 -
5Mesquita N Jr, Silva RS, Ribeiro JHA, et al. Carotid body tumor (paraganglioma): report of two cases treated surgically. J Vasc Bras. 2016;15(2):158-64. PMid:29930583.
-
6Sahin MA, Jahollari A, Guler A, et al. Results of combined preoperative direct percutaneous embolization and surgical excision in treatment of carotid body tumors. Vasa. 2011;40(6):461-6. http://dx.doi.org/10.1024/0301-1526/a000149. PMid:22090179.
» http://dx.doi.org/10.1024/0301-1526/a000149 -
7Montandon C, Costa JC, Dias LA, et al. Subungual glomus tumors: imaging findings. Radiol Bras. 2009;42(6):371-4. http://dx.doi.org/10.1590/S0100-39842009000600010.
» http://dx.doi.org/10.1590/S0100-39842009000600010 -
8Freitas F, Luís NM, Ramos A, Correia AR, Oliveira M, Palma L. Tumor glómico subungueal. Rev Port Ortop Traumatol. 2012;20(2):249-54.
-
9Mullis WF, Rosato FE, Rosato EF, Butler CJ, Mayer LJ. The glomus tumor. Surg Gynecol Obstet. 1972;135(5):705-7. PMid:4343508.
-
10Lahey FH, Warren KW. A long term appraisal of carotid body tumors with remarks on their removal. Surg Gynecol Obstet. 1951;92(4):481-91. PMid:14835205.
-
11Schudder CL. Tumor of the intercarotid body. A report of one case, together with all cases in literature. Am J Med Sci. 1903;126:1384-9.
-
12Shamblin WR, ReMine WH, Sheps SG, Harrison EG Jr. Carotid body tumor (chemodectoma). Clinicopathologic analysis of ninety cases. Am J Surg. 1971;122(6):732-9. http://dx.doi.org/10.1016/0002-9610(71)90436-3. PMid:5127724.
» http://dx.doi.org/10.1016/0002-9610(71)90436-3 -
13Sanlı A, Oz K, Ayduran E, Aydın S, Altın G, Eken M. Carotid body tumors and our surgical approaches. Indian J Otolaryngol Head Neck Surg. 2012;64(2):158-61. http://dx.doi.org/10.1007/s12070-011-0461-x. PMid:23730577.
» http://dx.doi.org/10.1007/s12070-011-0461-x -
14Pantanowitz D, Davidge-Pitts K, Gaylis H, Hale MJ. Are carotid body tumours malignant? S Afr J Surg. 1990;28(3):97-9. PMid:2218758.
-
15Schick PM, Hieshima GB, White RA, et al. Arterial catheter embolization followed by surgery for large chemodectoma. Surgery. 1980;87(4):459-64. PMid:6245477.
-
16Maia M, Vidoedo J, Pinto JA. Embolização pré-operatória de tumor do corpo carotídeo. Angiol Cir Vasc. 2012;8(4):186-94.
-
17Elhammady MS, Peterson EC, Johnson JN, Aziz-Sultan MA. Preoperative onyx embolization of vascular head and neck tumors by direct puncture. World Neurosurg. 2012;77(5-6):725-30. http://dx.doi.org/10.1016/j.wneu.2011.02.033. PMid:22079824.
» http://dx.doi.org/10.1016/j.wneu.2011.02.033
Datas de Publicação
-
Publicação nesta coleção
21 Fev 2019 -
Data do Fascículo
2019
Histórico
-
Recebido
07 Nov 2018 -
Aceito
10 Jan 2019