Resumo
A lipodermatoesclerose é uma paniculite que se caracteriza por endurecimento e hiperpigmentação da pele envolvendo as panturrilhas, com a aparência de “garrafa de champanhe invertida”. Muitas abordagens terapêuticas têm sido recomendadas, mas o uso de oxandrolona para essa finalidade foi pouco estudado até o momento. Relatamos um caso de lipodermatoesclerose aguda em uma mulher de 61 anos, com história prévia de tratamento cirúrgico para insuficiência venosa de membros inferiores. A paciente apresentava edema e lesões dolorosas e eritematosas com infiltração difusa, que acometiam principalmente a face posterior da panturrilha esquerda. Foi tratada inicialmente com estanozolol e pentoxifilina, com boa resposta. Devido à indisponibilidade do estanozolol, iniciou-se o uso de oxandrolona. Esse tratamento foi bem tolerado, resultando em redução significativa do edema, do eritema e da infiltração presentes nos membros inferiores, além de alívio da dor. A oxandrolona pode representar uma opção útil e segura no tratamento da lipodermatoesclerose aguda.
Palavras-chave:
paniculite; oxandrolona; insuficiência venosa; relatos de casos
Abstract
Lipodermatosclerosis is a panniculitis characterized by hardening and hyperpigmentation of the skin involving the calves with an “inverted champagne bottle” appearance. Many therapeutic approaches have been recommended, but the use of oxandrolone for this purpose has been studied very little to date. We report a case of acute lipodermatosclerosis in a 61-year-old woman with a previous history of surgical treatment for venous insufficiency of the lower limbs. The patient presented with edema and painful, erythematous lesions with diffuse infiltration, mainly affecting the posterior aspect of the left calf. She was initially treated with stanozolol and pentoxifylline, with good response. Due to unavailability of stanozolol, she was put on oxandrolone. This treatment was well tolerated, reduced the intensity of edema, erythema, and infiltration in the lower limbs, effectively leading to pain relief. Oxandrolone may be a useful and safe treatment for patients with acute lipodermatosclerosis.
Keywords:
lipodermatosclerosis; oxandrolone; venous insufficiency; case reports
INTRODUÇÃO
A lipodermatoesclerose (LDE) foi descrita em 1955 por Huriez, que a denominou hipodermite esclerodermiforme11 Bruce AJ, Bennett DD, Lohse CM, Rooke TW, Davis MDP. Lipodermatosclerosis: review of cases evaluated at Mayo Clinic. J Am Acad Dermatol. 2002;46(2):187-92. http://dx.doi.org/10.1067/mjd.2002.119101. PMid:11807428.
http://dx.doi.org/10.1067/mjd.2002.11910...
. É uma paniculite que acomete os membros inferiores (MMII) e, geralmente, ocorre como complicação da insuficiência venosa crônica (IVC)11 Bruce AJ, Bennett DD, Lohse CM, Rooke TW, Davis MDP. Lipodermatosclerosis: review of cases evaluated at Mayo Clinic. J Am Acad Dermatol. 2002;46(2):187-92. http://dx.doi.org/10.1067/mjd.2002.119101. PMid:11807428.
http://dx.doi.org/10.1067/mjd.2002.11910...
, sendo mais comum em mulheres de meia-idade ou idosas11 Bruce AJ, Bennett DD, Lohse CM, Rooke TW, Davis MDP. Lipodermatosclerosis: review of cases evaluated at Mayo Clinic. J Am Acad Dermatol. 2002;46(2):187-92. http://dx.doi.org/10.1067/mjd.2002.119101. PMid:11807428.
http://dx.doi.org/10.1067/mjd.2002.11910...
,22 Charoen C, Suteeraporn C, Narachai J. Lipodermatosclerosis: a clinicopathologic correlation. Int J Dermatol. 2016;55(3):303-8. http://dx.doi.org/10.1111/ijd.12856. PMid:26275890.
http://dx.doi.org/10.1111/ijd.12856...
.
A IVC acomete pessoas de diferentes faixas etárias, podendo causar prejuízos socioeconômicos e diminuição da qualidade de vida33 Araújo I. Ensaio clínico randomizado e duplo cego de curativos bioativos: cola de fibrina versus gel de papaína® no processo de cicatrização de úlceras crônicas de etiologia venosa [tese]. Botucatu: Universidade Estadual Paulista; 2012.. Essa doença promove alterações na pele e no tecido subcutâneo, especialmente nos MMII, que resultam da hipertensão venosa de longa duração, causada por insuficiência valvar e/ou obstrução venosa.
A hipertensão venosa sustentada compromete o retorno venoso dos MMII durante o exercício. Isso resulta em aumento da permeabilidade vascular com liberação de mediadores inflamatórios e enzimas proteolíticas, que são a causa fundamental de hiperpigmentação cutânea, alterações tróficas cutâneas, LDE e ulceração33 Araújo I. Ensaio clínico randomizado e duplo cego de curativos bioativos: cola de fibrina versus gel de papaína® no processo de cicatrização de úlceras crônicas de etiologia venosa [tese]. Botucatu: Universidade Estadual Paulista; 2012.
4 Maffei FHA. Insuficiência venosa crônica: conceito, prevalência etiopatogenia e fisiopatologia. In: Maffei FHA, Yoshida WB, Rollo HA et al. Doenças vasculares periféricas. Rio de Janeiro: Guanabara Koogan; 2008. p. 1581-90.-55 Patterson J. Paniculites. In: Bolognia JL, Jorizzo JL, Schaffer JV. Dermatologia. Rio de Janeiro: Elsevier; 2015. p. 1641-62..
A LDE é também conhecida como paniculite esclerosante e caracteriza-se por endurecimento e hiperpigmentação da pele envolvendo as panturrilhas, conferindo a aparência de “garrafa de champanhe invertida”11 Bruce AJ, Bennett DD, Lohse CM, Rooke TW, Davis MDP. Lipodermatosclerosis: review of cases evaluated at Mayo Clinic. J Am Acad Dermatol. 2002;46(2):187-92. http://dx.doi.org/10.1067/mjd.2002.119101. PMid:11807428.
http://dx.doi.org/10.1067/mjd.2002.11910...
,22 Charoen C, Suteeraporn C, Narachai J. Lipodermatosclerosis: a clinicopathologic correlation. Int J Dermatol. 2016;55(3):303-8. http://dx.doi.org/10.1111/ijd.12856. PMid:26275890.
http://dx.doi.org/10.1111/ijd.12856...
. Entretanto, na sua forma aguda e inicial, cursa com edema, eritema, infiltração, calor local e dor, sendo frequentemente confundida com a erisipela.
A elevação dos MMII e a compressão são os pilares do tratamento da LDE33 Araújo I. Ensaio clínico randomizado e duplo cego de curativos bioativos: cola de fibrina versus gel de papaína® no processo de cicatrização de úlceras crônicas de etiologia venosa [tese]. Botucatu: Universidade Estadual Paulista; 2012.,55 Patterson J. Paniculites. In: Bolognia JL, Jorizzo JL, Schaffer JV. Dermatologia. Rio de Janeiro: Elsevier; 2015. p. 1641-62.,66 Kirsner RS, Pardes JB, Eaglstein WH, Falanga V. The clinical spectrum of lipodermatosclerosis. J Am Acad Dermatol. 1993;28(4):623-7. http://dx.doi.org/10.1016/0190-9622(93)70085-8. PMid:8463465.
http://dx.doi.org/10.1016/0190-9622(93)7...
. Bons resultados foram relatados com o esteroide anabólico estanozolol66 Kirsner RS, Pardes JB, Eaglstein WH, Falanga V. The clinical spectrum of lipodermatosclerosis. J Am Acad Dermatol. 1993;28(4):623-7. http://dx.doi.org/10.1016/0190-9622(93)70085-8. PMid:8463465.
http://dx.doi.org/10.1016/0190-9622(93)7...
,77 Segal S, Cooper J, Bolognia J. Treatment of lipodermatosclerosis with oxandrolone in a patient with stanozolol-induced hepatotoxicity. J Am Acad Dermatol. 2000;43(3):558-9. http://dx.doi.org/10.1067/mjd.2000.106517. PMid:10954677.
http://dx.doi.org/10.1067/mjd.2000.10651...
, especialmente no início da doença. Esteroides anabólicos aumentam a fibrinólise e podem reduzir a dor, a extensão do envolvimento e o endurecimento da pele. Entretanto, os efeitos adversos, como retenção de sódio, alterações do perfil lipídico, hepatotoxicidade e virilização das mulheres, restringem o uso. A oxandrolona, esteroide anabólico de menores hepatotoxicidade e efeitos androgênicos, representa outra opção terapêutica pouco estudada77 Segal S, Cooper J, Bolognia J. Treatment of lipodermatosclerosis with oxandrolone in a patient with stanozolol-induced hepatotoxicity. J Am Acad Dermatol. 2000;43(3):558-9. http://dx.doi.org/10.1067/mjd.2000.106517. PMid:10954677.
http://dx.doi.org/10.1067/mjd.2000.10651...
.
Relatamos um caso de LDE aguda em uma mulher de 61 anos, com história prévia de tratamento cirúrgico para insuficiência venosa de MMII. Ela foi tratada inicialmente com estanozolol e, posteriormente, com oxandrolona, com bons resultados.
Este relato de caso seguiu as diretrizes CARE (CAse REport)88 Gagnier JJ, Kienle G, Altman DG, Moher D, Sox H, Riley DS. The CARE guidelines: consensus-based clinical case report guideline development. Glob Adv Health Med. 2013;2(5):38-43. http://dx.doi.org/10.7453/gahmj.2013.008. PMid:24416692.
http://dx.doi.org/10.7453/gahmj.2013.008...
.
DESCRIÇÃO DO CASO
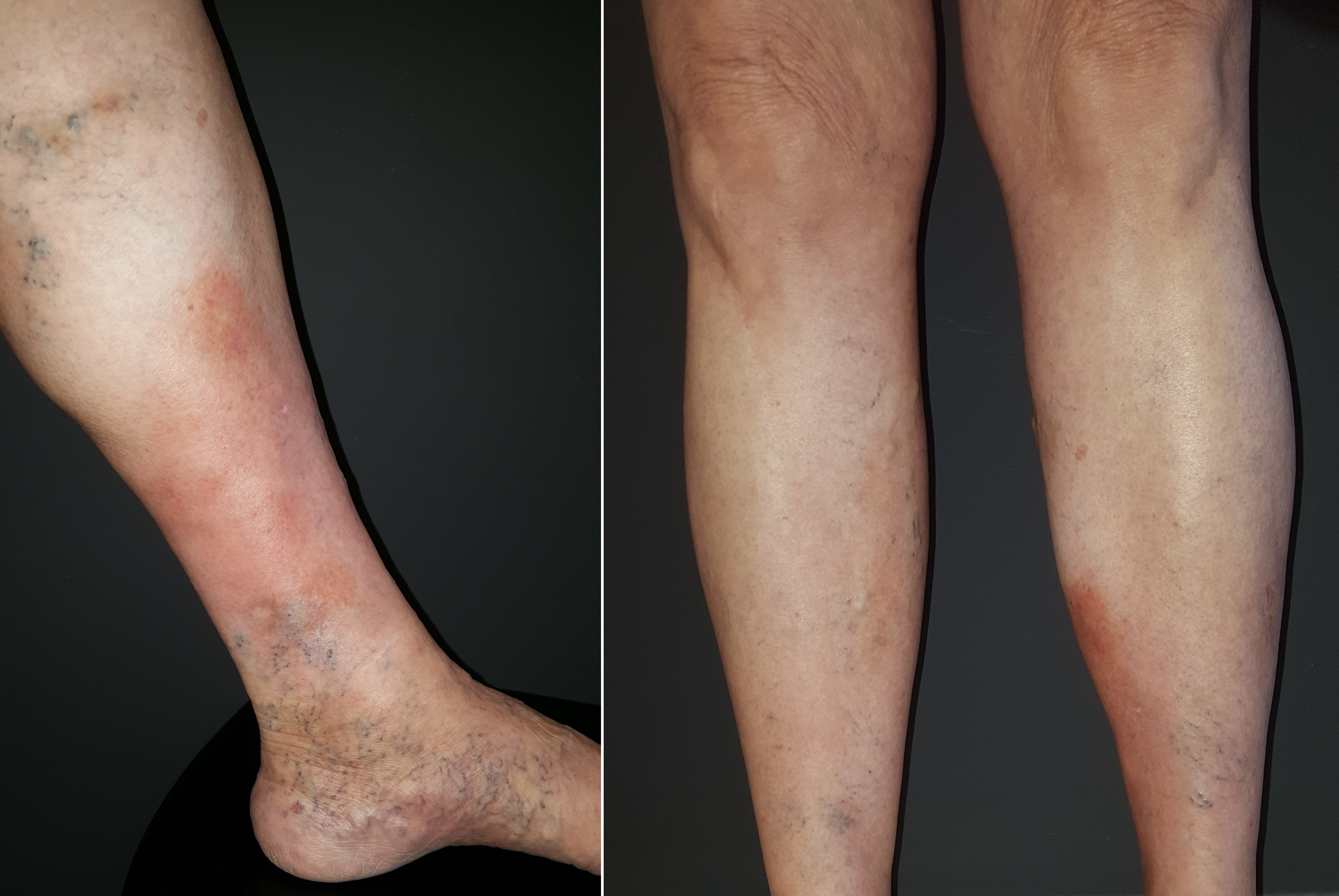
Uma paciente do sexo feminino, de 61 anos, foi submetida a tratamentos cirúrgicos para insuficiência venosa de MMII em 2009 e em 2014. Após a segunda cirurgia, evoluiu com edema e lesões dolorosas e eritematosas nas pernas, predominantemente no membro inferior esquerdo (MIE). Fez uso de corticosteroides sistêmicos e antimicrobianos até fevereiro de 2015, mas com melhora apenas parcial. Após a suspensão dos medicamentos, evoluiu com piora da dor e das lesões. Na primeira consulta, em abril de 2015, exibia nódulos subcutâneos mal delimitados, com infiltração difusa, acometendo principalmente a face posterior da panturrilha esquerda. Na face anterior das pernas, havia eritema, infiltração, descamação e certo grau de atrofia (Figura 1).
Eritema, edema, infiltração e áreas de fibrose predominando na parte distal do membro inferior esquerdo.
Nos exames laboratoriais, a paciente apresentava hemograma, velocidade de hemossedimentação, glicemia de jejum, transaminases e gama glutamil transferase (GGT) dentro dos valores de normalidade. Também apresentava fator antinuclear não reagente, radiografia de tórax sem anormalidades, prova tuberculínica (PPD) com resultado não reator, colesterol total de 292 mg/dL (valor de referência – VR < 240 mg/dL), colesterol LDL de 228 mg/dL (VR < 160 mg/dL), colesterol HDL de 32 mg/dL (VR > 50 mg/dL) e triglicerídeos de 159 mg/dL (VR < 150 mg/dL).
O duplex scan dos MMII, realizado em maio de 2015, mostrava safenectomia magna parcial bilateral, incompetência segmentar da veia safena parva bilateralmente, ramos tributários e não tributários insuficientes, perfurantes insuficientes e linfedema, além de sistema venoso profundo pérvio e competente. O exame histopatológico da lesão apresentava derme com discreto infiltrado inflamatório linfo-histiocitário perivascular e intersticial e edema mixoide. Na hipoderme, havia neovascularização septal e raros histiócitos espumosos. Diante da história e do exame físico, associados aos resultados laboratoriais, que não sugeriram diagnóstico específico de outras paniculites, concluiu-se pelo diagnóstico provável de LDE aguda.
Em maio de 2015, foi iniciado o tratamento com estanozolol 2 mg, duas vezes ao dia, e pentoxifilina 400 mg, três vezes ao dia, obtendo-se melhora significativa da infiltração, do eritema e da dor. A paciente não tolerou o uso de meias compressivas. Em setembro de 2015, exibia quadro estável, porém ainda com lesões sintomáticas, sendo necessário aumentar a dose do estanozolol para 4 mg, duas vezes ao dia, e da pentoxifilina para 800 mg, três vezes ao dia. No mês seguinte, devido à persistência do quadro, iniciou-se o uso tópico de pomada de propionato de clobetasol, aplicada com oclusão. Em novembro de 2015, reduziu-se a dose da pentoxifilina para 400 mg, três vezes ao dia, devido à ocorrência de náuseas e diarreia, com resolução dos sintomas. Em dezembro, com a melhora significativa das lesões, foi reduzida a dose do estanozolol. Reiniciou-se o uso de meias compressivas, novamente sem sucesso. Não foram observadas alterações no perfil lipídico e na função hepática.
Em abril de 2016, interrompeu-se o uso do estanozolol devido à falta do medicamento no mercado e, então, a paciente apresentou piora das lesões no MIE e da dor. Considerou-se a substituição por danazol, impossibilitada pelo custo elevado. Optou-se pelo uso oral de oxandrolona 10 mg, duas vezes ao dia, que levou à melhora significativa da dor, da infiltração e do eritema (Figura 2).
Em julho de 2016, observou-se melhora do quadro com regressão do eritema e infiltração na porção anterolateral do terço distal do membro inferior esquerdo. A paciente referiu melhora da dor.
A oxandrolona foi mantida por longo período, associada à pentoxifilina e ao clobetasol tópico, com excelente resposta terapêutica. Em alguns momentos em que a oxandrolona foi descontinuada por motivos financeiros, houve piora do quadro clínico. A reintrodução foi seguida de melhora dos sintomas. A paciente não apresentou alterações na função hepática e no perfil lipídico, mantendo padrão semelhante ao apresentado antes do tratamento. Uma ultrassonografia abdominal realizada no final de 2016 mostrou fígado com dimensões normais e parênquima sem alterações. Não se observaram efeitos androgênicos como acne, hirsutismo ou alterações da voz.
Em agosto de 2017, mesmo sem o uso das meias compressivas e após a retirada do clobetasol e da pentoxifilina, a paciente apresentava remissão quase total da forma aguda da LDE, usando somente oxandrolona 10 mg, duas vezes ao dia. Em janeiro de 2018, encontrava-se bem e suspendeu o tratamento por motivos financeiros. Desde então, permanece estável, sem nenhum tratamento para LDE (Figura 3).
Em janeiro de 2018, observou-se melhora completa do quadro. A paciente referiu regressão total da dor.
DISCUSSÃO
Muitas abordagens terapêuticas têm sido recomendadas para pacientes com LDE, incluindo elevação dos MMII, terapia de compressão, hidroxicloroquina, pentoxifilina, estanozolol e capsaicina77 Segal S, Cooper J, Bolognia J. Treatment of lipodermatosclerosis with oxandrolone in a patient with stanozolol-induced hepatotoxicity. J Am Acad Dermatol. 2000;43(3):558-9. http://dx.doi.org/10.1067/mjd.2000.106517. PMid:10954677.
http://dx.doi.org/10.1067/mjd.2000.10651...
,99 Choonhakarn C, Chaowattanapanit S. Lipodermatosclerosis: Improvement noted with hydroxychloroquine and pentoxifylline. J Am Acad Dermatol. 2012;66(6):1013-4. http://dx.doi.org/10.1016/j.jaad.2011.11.942. PMid:22583718.
http://dx.doi.org/10.1016/j.jaad.2011.11...
. Há alguns relatos semelhantes a este na literatura de casos de LDE refratários ao tratamento convencional com meias compressivas, em que os pacientes são incapazes de tolerar a dor ou a compressão nas pernas1010 Gohel M, Barwell J, Taylor M, et al. Long term results of compression therapy alone versus compression plus surgery in chronic venous ulceration (ESCHAR): randomised controlled trial. BMJ. 2007;335(7610):83. http://dx.doi.org/10.1136/bmj.39216.542442.BE. PMid:17545185.
http://dx.doi.org/10.1136/bmj.39216.5424...
.
Bons resultados foram relatados com o uso de esteroides anabólicos no tratamento da LDE77 Segal S, Cooper J, Bolognia J. Treatment of lipodermatosclerosis with oxandrolone in a patient with stanozolol-induced hepatotoxicity. J Am Acad Dermatol. 2000;43(3):558-9. http://dx.doi.org/10.1067/mjd.2000.106517. PMid:10954677.
http://dx.doi.org/10.1067/mjd.2000.10651...
,1111 Carson P, Hong C, Otero-Vinas M, Arsenault E, Falanga V. Liver Enzymes and Lipid Levels in Patients With Lipodermatosclerosis and Venous Ulcers Treated With a Prototypic Anabolic Steroid (Stanozolol): a prospective, randomized, double- blinded, placebo-controlled trial. Int J Low Extrem Wounds. 2015;14(1):11-8. http://dx.doi.org/10.1177/1534734614562276. PMid:25652757.
http://dx.doi.org/10.1177/15347346145622...
12 Vesić S, Vuković J, Medenica LJ, Pavlović MD. Acute lipodermatosclerosis: an open clinical trial of stanozolol in patients unable to sustain compression therapy. Dermatol Online J. 2016;14(2):1. PMid:18700104.-1313 Hafner C, Wimmershoff M, Landthaler M, Vogt T. Lipodermatosclerosis: Successful Treatment with Danazol. Acta Derm Venereol. 2004;85(22):365-6. PMid:16191868.. Devido provavelmente às suas propriedades fibrinolíticas, o estanozolol apresenta bons resultados, apesar dos efeitos colaterais (retenção de sódio, hepatotoxicidade e anormalidades no perfil lipídico)55 Patterson J. Paniculites. In: Bolognia JL, Jorizzo JL, Schaffer JV. Dermatologia. Rio de Janeiro: Elsevier; 2015. p. 1641-62.,99 Choonhakarn C, Chaowattanapanit S. Lipodermatosclerosis: Improvement noted with hydroxychloroquine and pentoxifylline. J Am Acad Dermatol. 2012;66(6):1013-4. http://dx.doi.org/10.1016/j.jaad.2011.11.942. PMid:22583718.
http://dx.doi.org/10.1016/j.jaad.2011.11...
,1111 Carson P, Hong C, Otero-Vinas M, Arsenault E, Falanga V. Liver Enzymes and Lipid Levels in Patients With Lipodermatosclerosis and Venous Ulcers Treated With a Prototypic Anabolic Steroid (Stanozolol): a prospective, randomized, double- blinded, placebo-controlled trial. Int J Low Extrem Wounds. 2015;14(1):11-8. http://dx.doi.org/10.1177/1534734614562276. PMid:25652757.
http://dx.doi.org/10.1177/15347346145622...
,1414 Santana L, Belatti A, Montero D, Capellato N, Chiappetta M, Galimberti R. Lipodermatoesclerosis aguda. Las celulitis que nunca fueron. Derm CMQ. 2016;14(1):7-11.. Um estudo randomizado e duplo-cego demonstrou que o uso de estanozolol 4 mg/dia produz elevação assintomática e temporária das transaminases e depressão do nível de HDL em uma proporção significativa de pacientes com LDE e úlceras de perna. Essas alterações encontradas foram reversíveis após a cessação do tratamento1111 Carson P, Hong C, Otero-Vinas M, Arsenault E, Falanga V. Liver Enzymes and Lipid Levels in Patients With Lipodermatosclerosis and Venous Ulcers Treated With a Prototypic Anabolic Steroid (Stanozolol): a prospective, randomized, double- blinded, placebo-controlled trial. Int J Low Extrem Wounds. 2015;14(1):11-8. http://dx.doi.org/10.1177/1534734614562276. PMid:25652757.
http://dx.doi.org/10.1177/15347346145622...
. Dakovic et al. avaliaram a eficácia clínica do estanozolol para redução da dor e espessura dérmica em pacientes com LDE aguda incapazes de manter a terapia de compressão1212 Vesić S, Vuković J, Medenica LJ, Pavlović MD. Acute lipodermatosclerosis: an open clinical trial of stanozolol in patients unable to sustain compression therapy. Dermatol Online J. 2016;14(2):1. PMid:18700104.. Observou-se que o uso de estanozolol por mais de 8 semanas diminuiu a dor e a espessura dérmica com eficácia e segurança. De maneira semelhante, no caso relatado, o uso de estanozolol proporcionou melhora significativa do quadro, sem eventos adversos, mesmo após o aumento da dose.
Diante da indisponibilidade do uso de estanozolol, o danazol pode atuar como substituto55 Patterson J. Paniculites. In: Bolognia JL, Jorizzo JL, Schaffer JV. Dermatologia. Rio de Janeiro: Elsevier; 2015. p. 1641-62.,1111 Carson P, Hong C, Otero-Vinas M, Arsenault E, Falanga V. Liver Enzymes and Lipid Levels in Patients With Lipodermatosclerosis and Venous Ulcers Treated With a Prototypic Anabolic Steroid (Stanozolol): a prospective, randomized, double- blinded, placebo-controlled trial. Int J Low Extrem Wounds. 2015;14(1):11-8. http://dx.doi.org/10.1177/1534734614562276. PMid:25652757.
http://dx.doi.org/10.1177/15347346145622...
,1313 Hafner C, Wimmershoff M, Landthaler M, Vogt T. Lipodermatosclerosis: Successful Treatment with Danazol. Acta Derm Venereol. 2004;85(22):365-6. PMid:16191868., pois os dois possuem mecanismos de ação semelhantes. Na literatura, há um caso de LDE em que a administração de danazol reduziu significativamente a dor e o endurecimento da pele1313 Hafner C, Wimmershoff M, Landthaler M, Vogt T. Lipodermatosclerosis: Successful Treatment with Danazol. Acta Derm Venereol. 2004;85(22):365-6. PMid:16191868.. Apesar de eficaz, o custo elevado desse medicamento foi o motivo pelo qual se optou pela utilização de oxandrolona no caso descrito.
Nosso relato demonstrou que a oxandrolona pode ser um agente eficaz no alívio da dor e na redução da infiltração e do eritema, sem alterar o perfil lipídico e as enzimas hepáticas. De maneira semelhante, Segal et al.77 Segal S, Cooper J, Bolognia J. Treatment of lipodermatosclerosis with oxandrolone in a patient with stanozolol-induced hepatotoxicity. J Am Acad Dermatol. 2000;43(3):558-9. http://dx.doi.org/10.1067/mjd.2000.106517. PMid:10954677.
http://dx.doi.org/10.1067/mjd.2000.10651...
relataram um caso de LDE crônica cujo uso de estanozolol foi descontinuado devido à elevação das transaminases hepáticas. Após a substituição por oxandrolona, a dor e o endurecimento da pele diminuíram, sem anormalidades das transaminases. Acredita-se que a oxandrolona possa ser menos virilizante que outros andrógenos55 Patterson J. Paniculites. In: Bolognia JL, Jorizzo JL, Schaffer JV. Dermatologia. Rio de Janeiro: Elsevier; 2015. p. 1641-62.,1515 Cicardi M, Zuraw B. Hereditary angioedema: general care and long-term prophylaxis [citado 2017 mar 7]. https://www.uptodate.com
https://www.uptodate.com...
.
A pentoxifilina também demonstra ser útil no tratamento da LDE, através da prevenção de danos ao endotélio vascular99 Choonhakarn C, Chaowattanapanit S. Lipodermatosclerosis: Improvement noted with hydroxychloroquine and pentoxifylline. J Am Acad Dermatol. 2012;66(6):1013-4. http://dx.doi.org/10.1016/j.jaad.2011.11.942. PMid:22583718.
http://dx.doi.org/10.1016/j.jaad.2011.11...
,1414 Santana L, Belatti A, Montero D, Capellato N, Chiappetta M, Galimberti R. Lipodermatoesclerosis aguda. Las celulitis que nunca fueron. Derm CMQ. 2016;14(1):7-11.. Um estudo demonstrou que o uso de pentoxifilina 800 mg, três vezes ao dia, como tratamento adjuvante à terapia de compressão foi mais eficaz do que a combinação com placebo no tratamento da úlcera venosa crônica dos MMII. Efeitos colaterais gastrointestinais (náusea, diarreia) foram comuns, assim como neste relato, principalmente na dose de 800 mg, três vezes ao dia1616 Neves A, Miranda A, Martins H, Barradas R. Pentoxifilina no tratamento da úlcera venosa: uma revisão baseada na evidência. Rev Port Med Geral Fam. 2016;32:198-204.. Choonhakarn e Chaowattanapanit99 Choonhakarn C, Chaowattanapanit S. Lipodermatosclerosis: Improvement noted with hydroxychloroquine and pentoxifylline. J Am Acad Dermatol. 2012;66(6):1013-4. http://dx.doi.org/10.1016/j.jaad.2011.11.942. PMid:22583718.
http://dx.doi.org/10.1016/j.jaad.2011.11...
, em um estudo retrospectivo, observaram regressão da dor, do eritema, do edema e do endurecimento dos MMII de pacientes com LDE tratados com hidroxicloroquina e pentoxifilina. Da mesma forma, a pentoxifilina foi utilizada neste caso como terapia associada.
A oxandrolona em substituição ao estanozolol no tratamento de LDE, associada à pentoxifilina, foi bem tolerada, resultando em melhora clínica. Diante desses achados e dos dados da literatura, acredita-se que a oxandrolona possa representar uma boa opção terapêutica para casos de LDE aguda, responsiva ao estanozolol, nos quais a hepatotoxicidade se desenvolve ou quando há indisponibilidade do medicamento.
Tratando-se de um relato de caso, este estudo é limitado. Portanto, é importante que sejam realizados estudos amplos que esclareçam o melhor manejo terapêutico nesses casos, pois a LDE é uma afecção que prejudica de maneira relevante a qualidade de vida dos pacientes.
-
Como citar: Péret LA, Vidal HM, Gomes GAC, Oliveira GVB, Aguiar LM. Oxandrolona no tratamento da lipodermatoesclerose: relato de caso. J Vasc Bras. 2019;18:e20190031. https://doi.org/10.1590/1677-5449.190031
-
Fonte de financiamento: Nenhuma.
-
O estudo foi realizado na Universidade José do Rosário Vellano (UNIFENAS), Belo Horizonte, MG, Brasil.
REFERÊNCIAS
-
1Bruce AJ, Bennett DD, Lohse CM, Rooke TW, Davis MDP. Lipodermatosclerosis: review of cases evaluated at Mayo Clinic. J Am Acad Dermatol. 2002;46(2):187-92. http://dx.doi.org/10.1067/mjd.2002.119101 PMid:11807428.
» http://dx.doi.org/10.1067/mjd.2002.119101 -
2Charoen C, Suteeraporn C, Narachai J. Lipodermatosclerosis: a clinicopathologic correlation. Int J Dermatol. 2016;55(3):303-8. http://dx.doi.org/10.1111/ijd.12856 PMid:26275890.
» http://dx.doi.org/10.1111/ijd.12856 -
3Araújo I. Ensaio clínico randomizado e duplo cego de curativos bioativos: cola de fibrina versus gel de papaína® no processo de cicatrização de úlceras crônicas de etiologia venosa [tese]. Botucatu: Universidade Estadual Paulista; 2012.
-
4Maffei FHA. Insuficiência venosa crônica: conceito, prevalência etiopatogenia e fisiopatologia. In: Maffei FHA, Yoshida WB, Rollo HA et al. Doenças vasculares periféricas. Rio de Janeiro: Guanabara Koogan; 2008. p. 1581-90.
-
5Patterson J. Paniculites. In: Bolognia JL, Jorizzo JL, Schaffer JV. Dermatologia. Rio de Janeiro: Elsevier; 2015. p. 1641-62.
-
6Kirsner RS, Pardes JB, Eaglstein WH, Falanga V. The clinical spectrum of lipodermatosclerosis. J Am Acad Dermatol. 1993;28(4):623-7. http://dx.doi.org/10.1016/0190-9622(93)70085-8 PMid:8463465.
» http://dx.doi.org/10.1016/0190-9622(93)70085-8 -
7Segal S, Cooper J, Bolognia J. Treatment of lipodermatosclerosis with oxandrolone in a patient with stanozolol-induced hepatotoxicity. J Am Acad Dermatol. 2000;43(3):558-9. http://dx.doi.org/10.1067/mjd.2000.106517 PMid:10954677.
» http://dx.doi.org/10.1067/mjd.2000.106517 -
8Gagnier JJ, Kienle G, Altman DG, Moher D, Sox H, Riley DS. The CARE guidelines: consensus-based clinical case report guideline development. Glob Adv Health Med. 2013;2(5):38-43. http://dx.doi.org/10.7453/gahmj.2013.008 PMid:24416692.
» http://dx.doi.org/10.7453/gahmj.2013.008 -
9Choonhakarn C, Chaowattanapanit S. Lipodermatosclerosis: Improvement noted with hydroxychloroquine and pentoxifylline. J Am Acad Dermatol. 2012;66(6):1013-4. http://dx.doi.org/10.1016/j.jaad.2011.11.942 PMid:22583718.
» http://dx.doi.org/10.1016/j.jaad.2011.11.942 -
10Gohel M, Barwell J, Taylor M, et al. Long term results of compression therapy alone versus compression plus surgery in chronic venous ulceration (ESCHAR): randomised controlled trial. BMJ. 2007;335(7610):83. http://dx.doi.org/10.1136/bmj.39216.542442.BE PMid:17545185.
» http://dx.doi.org/10.1136/bmj.39216.542442.BE -
11Carson P, Hong C, Otero-Vinas M, Arsenault E, Falanga V. Liver Enzymes and Lipid Levels in Patients With Lipodermatosclerosis and Venous Ulcers Treated With a Prototypic Anabolic Steroid (Stanozolol): a prospective, randomized, double- blinded, placebo-controlled trial. Int J Low Extrem Wounds. 2015;14(1):11-8. http://dx.doi.org/10.1177/1534734614562276 PMid:25652757.
» http://dx.doi.org/10.1177/1534734614562276 -
12Vesić S, Vuković J, Medenica LJ, Pavlović MD. Acute lipodermatosclerosis: an open clinical trial of stanozolol in patients unable to sustain compression therapy. Dermatol Online J. 2016;14(2):1. PMid:18700104.
-
13Hafner C, Wimmershoff M, Landthaler M, Vogt T. Lipodermatosclerosis: Successful Treatment with Danazol. Acta Derm Venereol. 2004;85(22):365-6. PMid:16191868.
-
14Santana L, Belatti A, Montero D, Capellato N, Chiappetta M, Galimberti R. Lipodermatoesclerosis aguda. Las celulitis que nunca fueron. Derm CMQ. 2016;14(1):7-11.
-
15Cicardi M, Zuraw B. Hereditary angioedema: general care and long-term prophylaxis [citado 2017 mar 7]. https://www.uptodate.com
» https://www.uptodate.com -
16Neves A, Miranda A, Martins H, Barradas R. Pentoxifilina no tratamento da úlcera venosa: uma revisão baseada na evidência. Rev Port Med Geral Fam. 2016;32:198-204.
Datas de Publicação
-
Publicação nesta coleção
07 Nov 2019 -
Data do Fascículo
2019
Histórico
-
Recebido
01 Abr 2019 -
Aceito
03 Jul 2019