RESUMO
O diagnóstico de orbitopatia de Graves usualmente é fácil de ser estabelecido. No entanto, doenças da órbita que simulam alguns sinais clínicos da orbitopatia de Graves podem levar à confusão diagnóstica, particularmente quando associada à alguma forma de disfunção tireoidiana. Relatamos a ocorrência rara de amiloidose localizada no músculo reto inferior em paciente com hipotireoidismo autoimune, que recebeu inicialmente o diagnóstico errôneo de orbitopatia de Graves. Paciente masculino, 48 anos, com queixa de proptose progressiva e indolor do lado esquerdo e diplopia vertical intermitente há 6 meses. O diagnóstico de orbitopatia de Graves foi considerado após a realização de ressonância magnética, que revelou aumento importante do músculo reto inferior esquerdo, sem acometimento do tendão, e uma propedêutica sistêmica detectou hipotireoidismo autoimune. Como não houve melhora com o tratamento clínico, o paciente foi encaminhado a um oftalmologista, que realizou nova investigação. A presença de calcificação no músculo reto inferior na tomografia computadorizada, associada aos achados clínicos, levou a uma biópsia da lesão, que demonstrou a deposição de material amiloide. Este relato enfatiza como uma avaliação minuciosa das formas atípicas de orbitopatia de Graves é essencial e deve incluir a ocorrência, embora rara, de amiloidose no diagnóstico diferencial da orbitopatia de Graves.
Doença de Graves/diagnóstico; Doenças orbitárias; Músculos oculomotores/fisiopatologia; Amiloidose; Tomografia computadorizada por raios X; Relatos de casos
ABSTRACT
The diagnosis of Graves’ orbitopathy is usually straightforward. However, orbital diseases that mimick some clinical signs of Graves’ orbitopathy may cause diagnostic confusion, particularly when associated to some form of thyroid dysfunction. This report describes the rare occurrence of localized inferior rectus muscle amyloidosis in a patient with autoimmune hypothyroidism, who was misdiagnosed as Graves’ orbitopathy. A 48-year-old man complained of painless progressive proptosis on the left side and intermittent vertical diplopia for 6 months. The diagnosis of Graves’ orbitopathy was entertained after magnetic resonance imaging revealing a markedly enlarged, tendon-sparing inferior rectus enlargement on the left side, and an autoimmune hypothyroidism was disclosed on systemic medical workup. After no clinical improvement with treatment, the patient was referred to an ophthalmologist and further investigation was performed. The presence of calcification in the inferior rectus muscle on computed tomography, associated with the clinical findings led to a diagnostic biopsy, which revealed amyloid deposition. This report emphasizes that a careful evaluation of atypical forms of Graves’ orbitopathy may be crucial and should include, yet with rare occurrence, amyloidosis in its differential diagnosis.
Graves disease/diagnosis; Orbital diseases; Oculomotor muscles/physiopathology; Amyloidosis; Tomography, x-ray computed; Case reports
INTRODUÇÃO
A orbitopatia de Graves (OG) é uma afecção caracterizada por uma combinação de achados orbitários e dos anexos oculares, causada por um processo inflamatório imunomediado, que leva à expansão de músculos extraoculares e da gordura orbitária. Sua fisiopatologia está estritamente relacionada à da doença de Graves.(11. Shan SJ, Douglas RS. The pathophysiology of thyroid eye disease. J Neuroophthalmol. 2014;34(2):177-85. Review.) Os achados típicos da OG incluem proptose, retração palpebral, edema periorbitário, quemose e oftalmoplegia restritiva, que podem anteceder, coincidir, ou aparecerem depois dos sinais sistêmicos de doença tireoidiana. No início, o movimento ocular vertical (olhar para cima) está limitado, já que o músculo reto inferior é o músculo extraocular envolvido mais frequentemente na OG.(22. Bartley GB, Gorman CA. Diagnostic criteria for Graves’ ophthalmopathy. Am J Ophthalmol. 1995;119(6):792-5. Review.)
O diagnóstico de OG é geralmente bem claro, baseado nos sinais clínicos e testes laboratoriais de função tireoidiana. No entanto, algumas doenças orbitárias podem simular os achados clínicos de OG, levando a uma grande confusão diagnóstica, particularmente quando o paciente já teve diagnóstico de alteração da tireoide.(33. Moura Neto A, Denardi FC, Delamain MT, Tambascia MA, Vassallo J, Caldato R, et al. Orbital lymphoma mimicking ophthalmopathy in a patient with Graves’. Am J Med Sci. 2012;344(5):418-21.)
Este relato descreve um paciente com hipotireoidismo autoimune, que depois apresentou proptose unilateral devido ao aumento do músculo reto inferior, observado na ressonância magnética. O paciente teve diagnóstico inicial errôneo e foi tratado por outros médicos como OG. Considerando uma limitação não característica na depressão do olho e a presença de calcificação nos exames de imagem, foi levantado um diagnóstico alternativo. Posteriormente, o paciente teve o diagnóstico de amiloidose primária isolada da órbita.
RELATO DE CASO
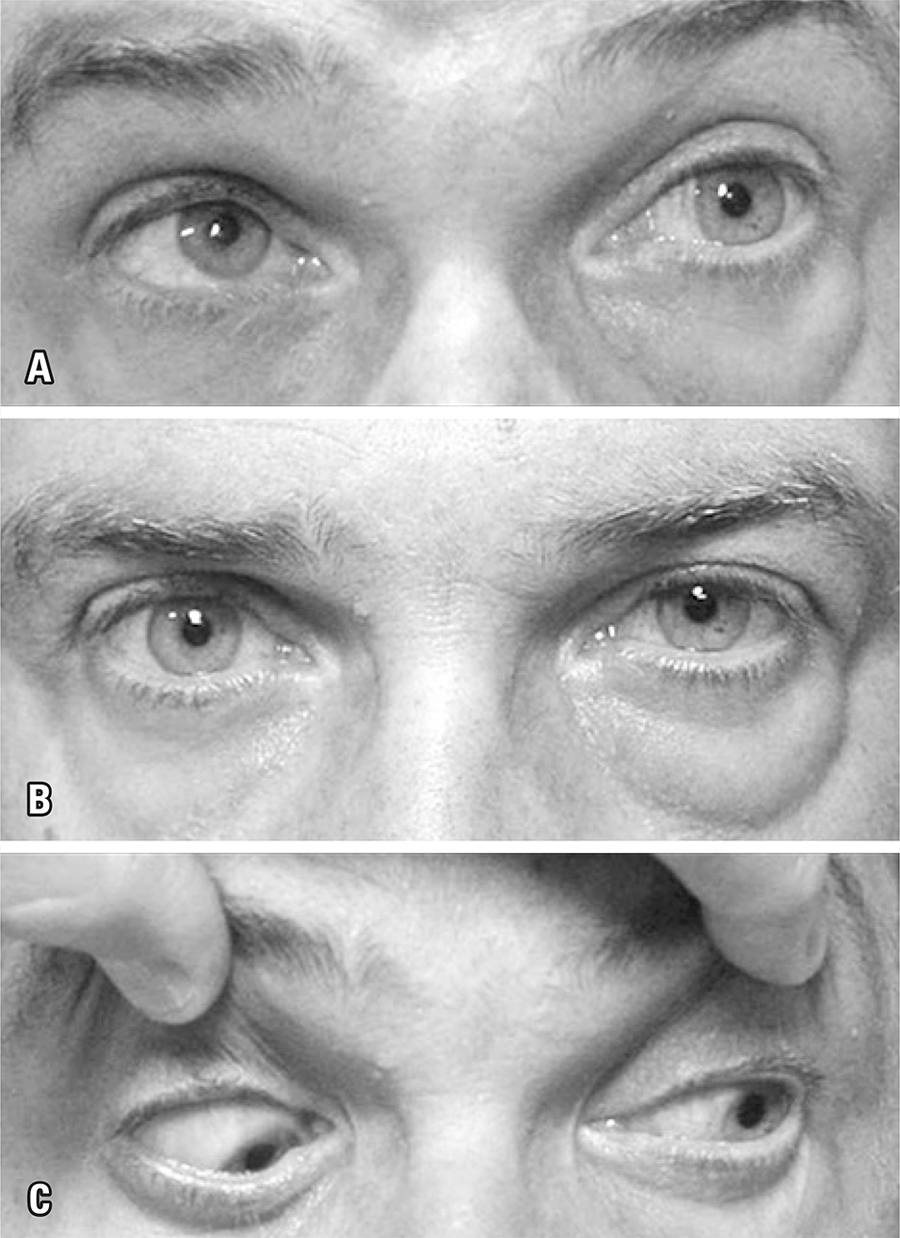
Paciente masculino, 48 anos, com queixa de edema progressivo, indolor, na pálpebra inferior, proptose à esquerda, diplopia vertical por 6 meses (Figura 1). A propedêutica clínica revelou hipotireoidismo autoimune, sem outros achados significativos. A ressonância magnética demonstrou aumento importante do músculo reto inferior esquerdo, sem acometimento do tendão (Figura 2). O diagnóstico de OG foi considerado com base nesses achados. O hipotireoidismo foi controlado com medicação adequada. Prednisona oral em altas doses foi prescrita por 2 meses, mas sem melhora clínica, e o paciente foi encaminhado para nosso serviço especializado em órbitas.
Fotografias na consulta inicial, mostrando edema na pálpebra inferior esquerda, proptose esquerda e deficits de motilidade extraocular. (A) Olhar para cima e para esquerda; (B) Posição primária do olhar; (C) Olhar para baixo e para esquerda
Imagem por ressonância magnética das órbitas, corte coronal ponderado em T1 e com realce de gadolínio, mostra músculo reto inferior esquerdo aumentado, com hiperintensidade significativa
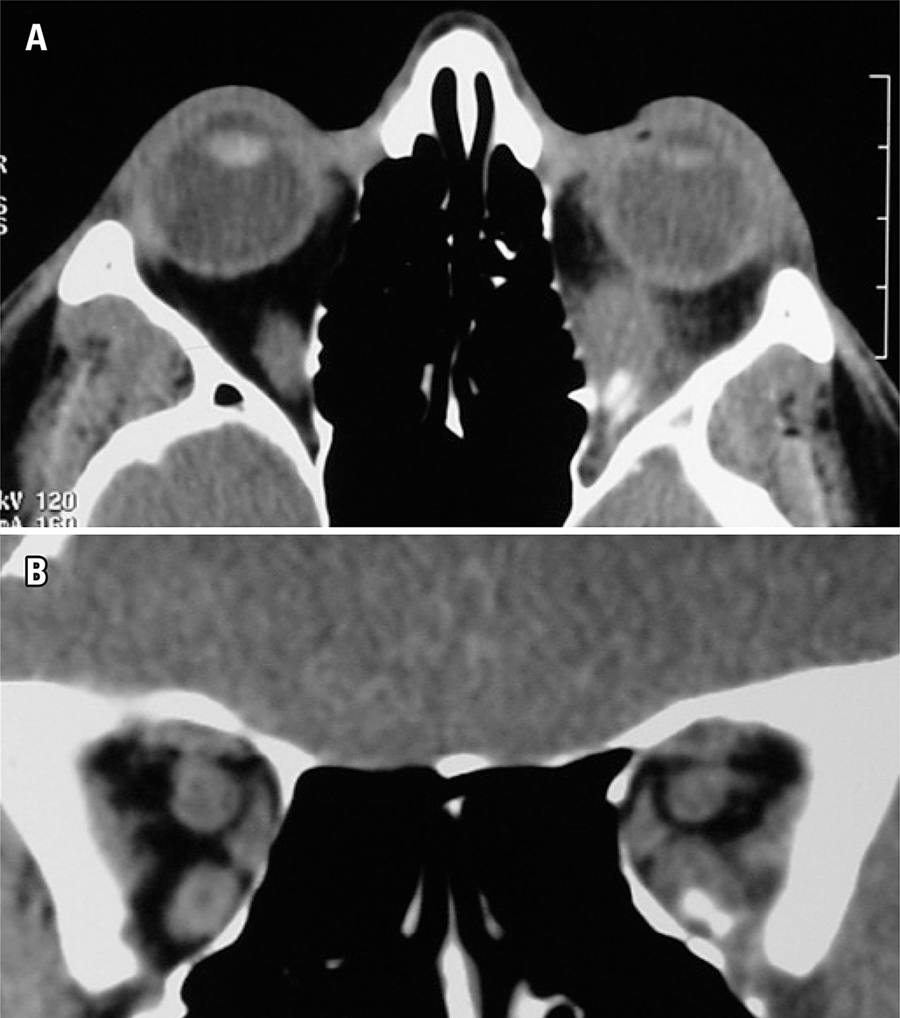
A acuidade visual estava normal no exame dos dois olhos. Havia uma proptose à esquerda, medindo 4mm, não sem retração palpebral nos olhos. A motilidade extraocular mostrou deficits importantes no olhar para cima (-3 músculo reto superior) e olhar para baixo (-2 músculo reto inferior) (Figura 1). A motilidade extraocular do olho direito estava normal. O diagnóstico de OG foi questionado devido ao deficit de depressão do músculo reto inferior e à ausência de retração palpebral, tendo sido solicitada tomografia computadorizada. O diagnóstico de OG ainda foi levantado pelo radiologista, porém a presença de calcificação no músculo reto inferior – discreta, mas bem documentada (Figura 3) – sugeria um diagnóstico alternativo. Foi então realizada uma biópsia do músculo.
Imagens de tomografia computadorizada das órbitas mostram aumento do músculo reto inferior esquerdo com infiltrado e lesão calcificada. (A) Corte axial; (B) Corte coronal
O exame histopatológico dos tecidos da biópsia mostrou material extracelular amorfo, hialino e eosinofílico na coloração com hematoxilina-eosina, e birrefringência verde na coloração vermelho Congo (Figuras 4A e 4B). A imuno-histoquímica mostrou coloração positiva para proteína amiloide A (Figura 4C). Com base nestes achados, definiu-se o diagnóstico histopatológico como depósitos de amiloide. Uma investigação sistêmica abrangente foi completamente negativa, fechando o diagnóstico de amiloidose localizada e primária na órbita. Não foram encontrados outros depósitos amiloides no corpo.
Exame histopatológico do músculo reto inferior de paciente com amiloidose primária localizada. (A) Material extracelular amorfo, hialino e eosinofílico em tecido fibroadiposo (hematoxilina-eosina, aumento de 40X); (B) Coloração vermelho Congo mostra material extracelular (aumento de 40X); (C) Estudo imuno-histoquímico com coloração positiva para proteína amiloide A (aumento de 40X)
DISCUSSÃO
Há uma grande variedade de sintomas e sinais na OG. Esta alteração ocular é geralmente bilateral e constitui a causa mais comum de exoftalmia bilateral, ou mesmo unilateral, em adultos.(44. Kamminga N, Jansonius NM, Pott JW, Links TP. Unilateral proptosis: the role of medical history. Br J Ophthalmol. 2003;87(3):370-1.) Apesar da retração palpebral ser o sinal associado mais importante, o diagnóstico de OG pode também se basear em proptose e estrabismo.(22. Bartley GB, Gorman CA. Diagnostic criteria for Graves’ ophthalmopathy. Am J Ophthalmol. 1995;119(6):792-5. Review.) A doença de Graves manifesta como hipertireoidismo é o diagnóstico de base na maioria (80%) dos indivíduos com OG, porém os pacientes podem apresentar hipotireoidismo autoimune primário ou sem história pregressa ou atual de disfunção tireoidiana.(22. Bartley GB, Gorman CA. Diagnostic criteria for Graves’ ophthalmopathy. Am J Ophthalmol. 1995;119(6):792-5. Review.)
Apesar do fato de OG ter um vasto espectro de apresentações clínicas, quando as características atípicas no diagnóstico de OG superam os achados mais esperados, o médico deve reconsiderar sua primeira hipótese diagnóstica. Como neste relato, a motilidade ocular atípica, a ausência de retração da pálpebra e a apresentação unilateral devem alertar o médico para fazer mais investigações diagnósticas. Na verdade, quando o músculo reto inferior está envolvido na OG, a motilidade extraocular manifesta-se geralmente por uma disfunção restritiva do músculo. Portanto, os pacientes realmente apresentam limitação de rotação vertical (olhar para cima), como neste caso, mas não apresentam, em geral, deficit de função do músculo reto inferior. Assim, a presença de um deficit significativo na depressão ocular, em nosso caso, foi um achado clínico importante para questionar o diagnóstico de OG (Figura 1, inferior).
Os exames de imagem desempenham um papel importante no diagnóstico diferencial de OG.(55. Gonçalves AC, Gebrim EM, Monteiro ML. Imaging studies for diagnosing Graves’ orbitopathy and dysthyroid optic neuropathy. Clinics (Sao Paulo). 2012; 67(11):1327-34. Review.) No presente caso, a tomografia computadorizada mostrou aumento do músculo reto inferior, com lesão calcificada significativa e infiltrado, que ofereceu novas possibilidades diagnósticas. No entanto, a ressonância magnética não foi capaz de detectar as lesões calcificadas e, se fosse o exame único realizado, poderia ter reforçado um diagnóstico clínico errôneo.
Há várias causas subjacentes para aumento dos músculos extraoculares: OG; inflamação nas órbitas, como sarcoidose ou não específica (miosite); infecções, como doença de Lyme, cisticercose ou triquinose; doenças vasculares, como fístulas cavernosas nas carótidas ou malformação arteriovenosa; miopatias; acromegalia; doenças infiltrativas; e neoplasias.(66. Gonçalves AC, Costa PG, Monteiro ML. [Inferior rectus muscle metastasis as a presenting sign of renal cell carcinoma: case report]. Arq Bras Oftalmol. 2006;69(3):435-8. Portuguese.,77. Zafar A, Jordan DR. Enlarged extraocular muscles as the presenting feature of acromegaly. Ophthal Plast Reconstr Surg. 2004;20(4):334-6.) As lesões orbitárias calcificadas são descritas em tumores metastáticos da órbita, meningioma, teratoma, neurofibroma, hemangioma esclerosante, condrossarcoma e amiloidose.(88. Gonçalves AC, Moritz RB, Monteiro ML. Primary localized amyloidosis presenting as diffuse amorphous calcified mass in both orbits: case report. Arq Bras Oftalmol. 2011;74(5):374-6.)
As características clínicas e de imagens deste caso estreitaram as possibilidades a uma doença neoplásica ou a uma doença de depósito. O comprometimento neoplásico dos músculos extraoculares pode ser causado por infiltração local de tumores adjacentes, incluindo tumores orbitários primários e neoplasias secundárias a sítios periorbitários, ou metástases à distância.(99. Lacey B, Chang W, Rootman J. Nonthyroid causes of extraocular muscle disease. Surv Ophthalmol. 1999;44(3):187-213. Review.) Amiloidose é um distúrbio de deposição que pode ser localizado ou sistêmico, primário ou secundário a doenças inflamatórias crônicas. O envolvimento da órbita é mais comum na forma primária de amiloidose.(1010. Holmström GE, Nyman KG. Primary orbital amyloidosis localised to an extraocular muscle. Br J Ophthalmol. 1987;71(1):32-3.) Nos dois tipos da doença, após uma propedêutica sistêmica negativa, é necessária uma biópsia do músculo afetado para estabelecer certos diagnósticos.
CONCLUSÃO
Foi relatado um caso raro de amiloidose orbitária localizada em músculo extraocular, com diagnóstico errôneo de orbitopatia de Graves. Os autores enfatizam a importância de um diagnóstico minucioso de algumas orbitopatias de Graves atípicas, incluindo a amiloidose no diagnóstico diferencial, apesar de sua rara ocorrência.
REFERENCES
-
1Shan SJ, Douglas RS. The pathophysiology of thyroid eye disease. J Neuroophthalmol. 2014;34(2):177-85. Review.
-
2Bartley GB, Gorman CA. Diagnostic criteria for Graves’ ophthalmopathy. Am J Ophthalmol. 1995;119(6):792-5. Review.
-
3Moura Neto A, Denardi FC, Delamain MT, Tambascia MA, Vassallo J, Caldato R, et al. Orbital lymphoma mimicking ophthalmopathy in a patient with Graves’. Am J Med Sci. 2012;344(5):418-21.
-
4Kamminga N, Jansonius NM, Pott JW, Links TP. Unilateral proptosis: the role of medical history. Br J Ophthalmol. 2003;87(3):370-1.
-
5Gonçalves AC, Gebrim EM, Monteiro ML. Imaging studies for diagnosing Graves’ orbitopathy and dysthyroid optic neuropathy. Clinics (Sao Paulo). 2012; 67(11):1327-34. Review.
-
6Gonçalves AC, Costa PG, Monteiro ML. [Inferior rectus muscle metastasis as a presenting sign of renal cell carcinoma: case report]. Arq Bras Oftalmol. 2006;69(3):435-8. Portuguese.
-
7Zafar A, Jordan DR. Enlarged extraocular muscles as the presenting feature of acromegaly. Ophthal Plast Reconstr Surg. 2004;20(4):334-6.
-
8Gonçalves AC, Moritz RB, Monteiro ML. Primary localized amyloidosis presenting as diffuse amorphous calcified mass in both orbits: case report. Arq Bras Oftalmol. 2011;74(5):374-6.
-
9Lacey B, Chang W, Rootman J. Nonthyroid causes of extraocular muscle disease. Surv Ophthalmol. 1999;44(3):187-213. Review.
-
10Holmström GE, Nyman KG. Primary orbital amyloidosis localised to an extraocular muscle. Br J Ophthalmol. 1987;71(1):32-3.
Datas de Publicação
-
Publicação nesta coleção
Oct-Dec 2016
Histórico
-
Recebido
19 Maio 2016 -
Aceito
21 Ago 2016