Resumo
Objetivo
Explorar a reorganização do sistema de saúde voltado para a pandemia de COVID-19.
Métodos
Realizou-se estudo ecológico, descritivo-explicativo, com análise de aglomerados espaço-temporais por semana epidemiológica nos municípios brasileiros. Foram utilizadas fontes de dados secundárias, do Cadastro Nacional de Estabelecimentos de Saúde (abril de 2020) e de casos de COVID-19 (fevereiro a agosto de 2020). As áreas quentes de incidência e mortalidade foram sobrepostas com a disponibilidade de unidades de tratamento intensivo (UTIs), para se avaliar a ampliação do acesso em regiões críticas.
Resultados
Dos 5.570 municípios analisados, 54% foram identificados como áreas quentes para incidência e 31% para mortalidade. Dos municípios em áreas quentes para incidência e com escassez de acesso, 28% foram contemplados pela ampliação de UTIs. Para mortalidade, esse valor foi de 14%.
Conclusão
A abertura de novos leitos não conseguiu abranger amplamente as regiões críticas, entretanto poderia ser otimizada com o uso de técnicas de análise espacial.
Palavras-chave:
Estudos Ecológicos; Sistemas de Informação Geográfica; Barreiras ao Acesso aos Cuidados de Saúde; Acesso Efetivo aos Serviços de Saúde; Infecções por Coronavírus; Unidades de Terapia Intensiva
Resumen
Objetivo
Explorar la reorganización del sistema sanitario centrada en la pandemia de COVID-19.
Métodos
Se realizó un estudio ecológico, descriptivo-exploratorio con análisis de clusters espacio-temporales, por semana epidemiológica en los municipios brasileños El análisis utilizó fuentes de datos secundarias, del Registro Nacional de Establecimientos de Salud y de los casos de COVID-19, para los meses de abril y agosto de 2020, respectivamente. Las áreas vulnerables a incidencia y mortalidad se superpusieron a la disponi-bilidad de UCIs para evaluar la expansión del acceso en las regiones críticas.
Resultados
De los 5.570 municipios analizados, 54% fueron identificados como zonas vulnerables a incidencia y 31% a mortalidad. De los municipios en zonas calientes de incidencia y con escaso acceso, el 28% estaba contemplados por la ampliación de la UCI. En cuanto a la mortalidad, este valor fue del 14%.
Conclusión
La apertura de nuevos lectores no consiguió ampliar las regiones críticas y podría ser optimizada con el uso de técnicas de análisis espacial.
Palabras clave:
Estudios Ecológicos; Sistemas de Información Geográfica; Barreras de Acceso a los Servicios de Salud; Acceso Efectivo a los Servicios de Salud; Infecciones por Coronavirus; Unidades de Cuidados Intensivos
Abstract
Objective
To explore the reorganization of the health system in response to the COVID-19 pandemic.
Methods
We conducted an ecological, descriptive-exploratory study with analysis of spatio-temporal clusters by epidemiological week in Brazilian municipalities. Secondary data sources were used, from the National Health Establishment Registry (April 2020) and on COVID-19 cases, February to August 2020. Intensive Care Units (ICU) availability was overlaid on incidence and mortality hot spots in order to assess expanded access in critical regions.
Results
Of the 5,570 municipalities analyzed, 54% were identified as incidence hot spots and 31% as mortality hot spots. Of the municipalities in incidence hot spots and with scarce access, 28% were covered by ICU expansion, while with regard to mortality 14% were covered.
Conclusion
The opening of new beds was not able to provide broad coverage for critical regions and could be optimized with the use of spatial analysis techniques.
Keywords:
Ecological Studies; Geographic Information Systems; Barriers to Access of Health Services; Effective Access to Health Services; Coronavirus Infections; Intensive Care Units
Introdução
A COVID-1911. Tan W, Zhao X, Ma X, Wang W, Niu P, Xu W, et al. A novel coronavirus genome identified in a cluster of pneumonia cases, Wuhan, China 2019-2020. China CDC Wkly. 2020 Jan 21 [acesso 29 ago. 2020];2(4):61-2. doi: https://doi.org/10.46234/ccdcw2020.017.
https://doi.org/10.46234/ccdcw2020.017....
,22. The 2019-nCoV Outbreak Joint Field Epidemiology Investigation Team, Li Q. An outbreak of NCIP (2019-nCoV) infection in China, Wuhan, Hubei Province, 2019-2020. China CDC Wkly. 2020 Jan [acesso 29 ago 2020];2(5):79-80. doi: https://doi.org/10.46234/ccdcw2020.022.
https://doi.org/10.46234/ccdcw2020.022 ...
foi reportada pela primeira vez na China, em 31 de dezembro de 2019, e, logo após, disseminou-se rapidamente, sendo declarada como pandemia pela Organização Mundial da Saúde (OMS).33. World Health Organization. Statement on the second meeting of the international health regulations (2005) emergency committee regarding the outbreak of novel coronavirus (2019-nCoV). Geneva: WHO; 2020 Jan 30 [acesso 29 ago 2020]. Disponível em: https://www.who.int/news-room/detail/30-01-2020-statement-on-the-second-meeting-of-the-international-health-regulations-(2005)-emergency-committee-regarding-the-outbreak-of-novel-coronavirus-(2019-ncov)
https://www.who.int/news-room/detail/30-...
No mundo, mais de 11 milhões de pessoas contraíram a COVID-19, resultando em 500 mil óbitos pela doença até 28 de agosto de 2020. O Brasil ocupa o segundo lugar entre os países mais afetados,44. World Health Organization. Coronavirus disease (COVID-19) [Internet]. Geneva: WHO; 2020 [acesso 28 ago 2020]. Disponível em: https://covid19.who.int/
https://covid19.who.int...
contabilizando 3.761.391 casos e 118.649 óbitos até a mesma data.55. Ministério da Saúde (BR). Painel coronavírus Brasil. [Internet]. Brasília, DF: MS; 2020 [acesso 28 ago 2020]. Disponível em: https://covid.saude.gov.br/
https://covid.saude.gov.br...
A COVID-19 já atingiu todas as Unidades da Federação e 99% dos municípios brasileiros notificaram ao menos um caso até agosto de 2020.66. Ministerio da Saúde (BR). Situação epidemiológica da COVID-19 [Internet]. Brasília, DF: MS; 2020 [acesso 27 ago 2020]. Disponível em: https://www.saude.gov.br/images/pdf/2020/August/27/Boletim-epidemiologico-COVID-28-FINAL-COE.pdf
https://www.saude.gov.br/images/pdf/2020...
Estima-se que 13 a 24% dos casos evoluam para a forma grave da doença, com insuficiência respiratória aguda.77. Hu Y, Sun J, Dai Z, Deng H, Li X, Huang Q, et al. Prevalence and severity of corona virus disease 2019 (COVID-19): a systematic review and meta-analysis. J Clin Virol. 2020;127:104371. doi: https://doi.org/10.1016/j.jcv.2020.104371.
https://doi.org/10.1016/j.jcv.2020.10437...
Outras estimativas indicam que 19% dos indivíduos com COVID-19 necessitam de internação em unidades de tratamento intensivo (UTIs), e 9%, de ventiladores pulmonares.88. Grant MC, Geoghegan L, Arbyn M, Mohammed Z, McGuinness L, Clarke EL, et al. The prevalence of symptoms in 24,410 adults infected by the novel coronavirus (SARS-CoV-2; COVID-19): A systematic review and meta-analysis of 148 studies from 9 countries. PLoS One. 2020 Jun 23;15(6):e0234765. doi: https://doi.org/10.1371/journal.pone.0234765.
https://doi.org/10.1371/journal.pone.023...
Para se estruturar uma resposta oportuna de enfrentamento à COVID-19, um dado crítico a se considerar é o conhecimento sobre onde estão concentrados casos e óbitos. O surgimento de agregados (clusters)de casos de COVID-19 e a dinâmica de ocorrência desses casos devem ser monitorados, para que intervenções oportunas sejam realizadas. As análises de aglomerados espaço-temporais são ferramentas úteis99. Franch-Pardo I, Napoletano BM, Rosete-Verges F, Billa L. Spatial analysis and GIS in the study of COVID-19: a review. Sci Total Environ. 2020 Out 15;739:140033. doi: https://doi.org/10.1016/j.scitotenv.2020.140033.
https://doi.org/10.1016/j.scitotenv.2020...
identificar agrupamentos significativos de casos e óbitos, e a realização de análises de tendências.1010. Kristensson PO, Dahlbck N, Anundi D, Björnstad M, Gillberg H, Haraldsson J, et al. An evaluation of space time cube representation of spatiotemporal patterns. IEEE Trans Vis Comput Graph. 2009;15(4):696-702. doi: https://doi.org/10.1109/TVCG.2008.194.
https://doi.org/10.1109/TVCG.2008.194...
11. Desjardins MR, Hohl A, Delmelle EM. Rapid surveillance of COVID-19 in the United States using a prospective space-time scan statistic: detecting and evaluating emerging clusters. Appl Geogr. 2020;118:102202. doi: https://doi.org/10.1016/j.apgeog.2020.102202.
https://doi.org/10.1016/j.apgeog.2020.10...
-1212. Andrade LA, Gomes DS, Góes MAO, Souza MSF, Teixeira DCP, Ribeiro CJN, et al. Surveillance of the first cases of COVID-19 in Sergipe using a prospective spatiotemporal analysis: the spatial dispersion and its public health implications. Rev Soc Bras Med Trop. 2020;53: e20200287. doi: https://doi.org/10.1590/0037-8682-0287-2020.
https://doi.org/10.1590/0037-8682-0287-2...
A análise de aglomerados espaço-temporais sob o enfoque de emerging hot spot, por sua vez, permite identificar tendências a serem compartilhadas por vizinhanças no tempo e espaço, criando condições para a geração de conhecimentos úteis à tomada de decisões com base em evidências.1313. Zhao Y, Ge L, Liu J, Liu H, Yu L, Wang N, et al. Analyzing hemorrhagic fever with renal syndrome in Hubei Province, China: a space-time cube-based approach. J Int Med Res. 2019;47(7):3371-88. doi: https://doi.org/10.1177/0300060519850734.
https://doi.org/https://doi.org/10.1177/...
Apesar de ser utilizada em diversas áreas, a exemplo da engenharia de tráfego1414. Kang Y, Cho N, Son S. Spatiotemporal characteristics of elderly population's traffic accidents in Seoul using space-time cube and space-time kernel density estimation. PLoS One. 2018 May;13(5):e0196845. doi: https://doi.org/10.1371/journal.pone. 0196845.
https://doi.org/10.1371/journal.pone...
e da veterinária,1515. Huang J-X, Wang J-F, Li Z-J, Wang Y, Lai S-J, Yang W-Z. Visualized Exploratory Spatiotemporal Analysis of Hand-Foot-Mouth Disease in Southern China. PLoS One2015 Nov 25;10(11):e0143411. doi: https://doi.org/10.1371/journal.pone.0143411.
https://doi.org/10.1371/journal.pone.014...
essa ferramenta ainda é pouco explorada pela epidemiologia.1616. Mo C, Tan D, Mai T, Bei C, Qin J, Pang W, et al. An analysis of spatiotemporal pattern for COIVD-19 in China based on space-time cube. J Med Virol. 2020;92(9):1587-95. doi: https://doi.org/10.1002/jmv.25834.
https://doi.org/10.1002/jmv.25834...
O presente estudo teve como objetivo explorar as possibilidades de reorganização do sistema de saúde voltado para a Atenção Terciária à pandemia de COVID-19, por meio de uma abordagem guiada por informações sobre aglomerados espaço-temporais, considerando-se a situação epidemiológica da doença no Brasil e os possíveis benefícios obtidos com o emprego da análise de emerging hot spot.
Métodos
O presente estudo caracteriza-se como de natureza ecológica, de caráter longitudinal, baseado em uma abordagem espaço-temporal e utilizando dados secundários.1717. Hochman B, Nahas FX, Oliveira Filho RS, Ferreira LM. Research designs. Acta Cir Bras. 2005;20(Suppl 2):2-9. doi: https://doi.org/10.1590/s0102-86502005000800002.
https://doi.org/10.1590/s0102-8650200500...
Para a análise da rede de atenção às urgências e emergências em COVID-19, foram utilizadas três fontes de dados secundários, de bases administrativas públicas, pelo que não foi necessária a submissão a Comitês de Ética em Pesquisa para aprovação do projeto do estudo.
A primeira base de dados utilizada foi a de registro de casos de COVID-19 divulgada pelo Ministério da Saúde do Brasil.55. Ministério da Saúde (BR). Painel coronavírus Brasil. [Internet]. Brasília, DF: MS; 2020 [acesso 28 ago 2020]. Disponível em: https://covid.saude.gov.br/
https://covid.saude.gov.br...
Nessa base, foi feito o registro histórico dos casos confirmados de COVID-19, assim como dos óbitos reportados, desde a confirmação do primeiro caso no país, em 26 de fevereiro de 2020, até o dia 27 de agosto de 2020, período selecionado pelos pesquisadores. Para fins de análise, utilizou-se o número de casos novos confirmados por dia.
A segunda base de dados constituiu-se das projeções de população municipal para o ano de 2019. Dessa fonte, foram extraídas as informações sobre o quantitativo total de habitantes em cada um dos 5.570 municípios do país.
A terceira e última base de dados utilizada foi a do Cadastro Nacional de Estabelecimentos de Saúde (CNES). As informações extraídas do CNES permitiram caracterizar os leitos de UTI existentes no país, tanto leitos de UTI regulares quanto aqueles dedicados exclusivamente a pessoas com COVID-19. Ademais, essa base de dados permitiu a geolocalização de todos os estabelecimentos de saúde cadastrados. Os dados referentes aos leitos foram da competência do mês de abril de 2020.
A unidade de análise do estudo consistiu de cada um dos 5.570 municípios brasileiros. Para se avaliar a adequação dos esforços de reorganização do Sistema Único de Saúde (SUS) frente à COVID-19, foram estruturados três passos analíticos. Primeiramente, investigaram-se os padrões de clusterização espaço-temporal, por semana epidemiológica, da incidência por COVID-19 no Brasil, mediante a análise de emerging hot spot. Em paralelo, foi avaliado o grau de acessibilidade aos leitos de UTI hospitalar no Brasil, no período anterior à pandemia, bem como os padrões de acesso aos novos leitos de UTI habilitados para responder à COVID-19. Os dados oriundos do processo de clusterização (agrupamento) e a caracterização da acessibilidade a leitos de UTI foram confrontados, para a identificação de vazios assistenciais em regiões com incidência e mortalidade por COVID-19 acima das medianas nacionais. Assim, foi possível identificar regiões de vazio assistencial e alto volume de casos e óbitos, ponderados por população. Uma vez reconhecidas essas regiões, fez-se a sobreposição espacial com o índice de acessibilidade aos novos leitos de UTI destinados à COVID-19, com o propósito de identificar regiões prioritárias para os esforços de reorganização da rede de urgência e emergências, no que cabe à cobertura de vazios assistenciais para serviços de emergência.
Primeiro passo
Análise de clusterização espaço-temporal
As taxas de incidência e de mortalidade por COVID-19 foram calculadas para cada município brasileiro, por semana epidemiológica, até 27 de agosto de 2020. A cada semana, os casos novos e os óbitos foram agrupados e divididos pela população estimada. Os indicadores obtidos desse cálculo foram submetidos à análise de emerging hot spot do ARCGIS PRO 2.5. A análise de cluster espaço-temporal buscou identificar agrupamentos de municípios com um padrão de incidência e mortalidade por COVID-19 que fosse maximamente homogêneo, no que se refere a suas características intragrupos, e minimamente homogêneo, no que se refere à comparação com os demais clusters. A análise de emerging hot spot parte de cubo espaço-temporal com estrutura tridimensional, na qual cada camada do eixo Z representa um ponto no tempo, e os eixos X e Y, a distribuição no espaço. No presente trabalho, os municípios foram distribuídos nos eixos X e Y, ao passo que os dados dos indicadores de incidência e mortalidade, por semana epidemiológica, foram distribuídos no eixo Z. Dessa forma, a técnica faz uma varredura pelos três eixos, buscando agrupamentos que sejam estatisticamente significativos, de maneira a permitir a caracterização de até 16 diferentes tipos de clusters:1818. Environmental Systems Research Institute. Emerging hot spot analysis: help ArcGIS for desktop [Internet]. [Redlands (CA)]; 2020 [acesso 27 ago. 2020]. Disponível em: https://desktop.arcgis.com/en/arcmap/10.3/tools/space-time-pattern-mining-toolbox/emerginghot spots.htm
https://desktop.arcgis.com/en/arcmap/10....
oito agrupamentos indicando diferentes padrões de aquecimento, ao longo do tempo; e oito indicando tendências de resfriamento.1919. Silva NC, Rocha TAH, Amaral PV, Elahi C, Thumé E, Thomaz EBAF, et al. Comprehending the lack of access to maternal and neonatal emergency care: designing solutions based on a space-time approach. PLoS One. 2020 Jul 23;15(7):e0235954. doi: https://doi.org/10.1371/journal.pone.0235954.
https://doi.org/10.1371/journal.pone.023...
A análise foi realizada duas vezes, uma para a incidência e outra para a mortalidade por COVID-19. Assim, municípios identificados em clusters com tendência de aquecimento indicam um aumento de magnitude, observada nos indicadores analisados ao longo das semanas epidemiológicas. A tendência oposta pode ser observada nos municípios categorizados no espectro de resfriamento.
Segundo passo
Análise de acessibilidade a leitos de UTI
Para calcular o índice de acessibilidade aos leitos de UTI, aplicou-se a técnica two step floating catchment area (2SFCA),1919. Silva NC, Rocha TAH, Amaral PV, Elahi C, Thumé E, Thomaz EBAF, et al. Comprehending the lack of access to maternal and neonatal emergency care: designing solutions based on a space-time approach. PLoS One. 2020 Jul 23;15(7):e0235954. doi: https://doi.org/10.1371/journal.pone.0235954.
https://doi.org/10.1371/journal.pone.023...
,2020. Rocha TAH, Silva NC, Amaral PV, Barbosa ACQ, Rocha JVM, Alvares V, et al. Addressing geographic access barriers to emergency care services: a national ecologic study of hospitals in Brazil. Int J Equity Health. 2017 Aug 22;16(1):149. Disponível em: https://equityhealthj.biomedcentral.com/articles/10.1186/s12939-017-0645-4. doi: https://doi.org/10.1186/s12939-017-0645-4.
https://equityhealthj.biomedcentral.com/...
a qual permite a criação de um índice, ponderado por população, que caracteriza cada município analisado em termos da disponibilidade de leitos de UTI por habitante. O índice de capacidade para cada hospital (conforme o primeiro passo) foi calculado com base em dados da população residente até 120 Km de distância dos hospitais com leitos de UTI. O número de leitos de cada hospital foi dividido pela população residente nestas áreas e, assim, uma medida de capacidade de leito por habitante foi atribuída a cada hospital. Este segundo passo captura todos os hospitais - e seus respectivos índices de capacidade - que se encontrem em um raio de até 120 Km de distância do centroide de um município brasileiro. O índice de capacidade de cada hospital dentro do buffer de 120 Km de distância de cada município foi somado. Dessa forma, foi possível obter o índice de acessibilidade, que reflete o número de camas de UTI ponderado por população disponível em até 120 Km do centroide do município em questão. Um índice mais elevado significa maior disponibilidade de camas de UTI por população. O limite de 120 Km foi adotado com base nas recomendações da comissão da revista científica Lancet para segurança cirúrgica e acesso a serviços de emergência. A análise de acessibilidade foi realizada duas vezes: uma primeira vez, para a estrutura regular de leitos de UTI existentes no país em fevereiro de 2020; e uma segunda vez, para os leitos de UTI dedicados exclusivamente a indivíduos com COVID-19, abertos até o dia 1º de maio de 2020.
Terceiro passo
Análise de sobreposição espacial para a identificação de vazios assistenciais e hierarquização dos esforços de reorganização dos serviços de emergência e urgência
O terceiro passo contemplou a sobreposição espacial dos resultados obtidos nos dois passos imediatamente anteriores. Dessa maneira, foram selecionados aqueles municípios classificados como áreas quentes na análise de clusterização espacial. Uma vez selecionados os municípios, segundo os padrões de clusterização espaço-temporal descritos anteriormente, foi feita uma análise de sobreposição espacial. Esta análise selecionou a interseção entre os municípios com índice de acessibilidade a leitos de UTI abaixo da mediana nacional (0,000204/hab.) e aqueles municípios selecionados a partir dos critérios de aquecimento na análise de cluster espaço-temporal. Todos os municípios selecionados até esse ponto refletiam aquelas localidades com padrões altos de incidência e mortalidade por COVID-19 constantes no espaço-tempo, concomitantemente a baixa ou nenhuma disponibilidade de leitos de UTI em 120 km de distância. Logo, todos os municípios selecionados segundo esses critérios foram sobrepostos com o índice de acessibilidade a leitos de UTI disponíveis exclusivamente para COVID-19. Para fins de análise de adequação do processo de resposta à COVID-19, foram selecionados aqueles municípios com acesso aos novos leitos de UTI para COVID-19 acima da mediana nacional (0,00003132/hab.). A opção de seleção desses municípios atendeu à necessidade de identificar cidades cobertas por esforços sistemáticos de resposta à COVID-19. Assim, foi possível avaliar se os leitos novos abertos foram direcionados para regiões de vazio assistencial, no que tange ao acesso de UTI, e que, simultaneamente, apresentavam um padrão de alta incidência de casos e óbitos. Também foi possível identificar regiões com alta incidência de casos e óbitos em territórios com vazio assistencial para serviços de urgência e emergência, portanto prioritárias para ampliação de acesso a leitos de UTI.
Resultados
Até o dia 27 de agosto de 2020, o Brasil confirmou 3.761.391 casos da COVID-19 e 118.649 óbitos (Tabela 1). As regiões Sudeste (35%) e Nordeste (30%) possuíam o maior percentual de casos e óbitos: 45% e 29%, respectivamente. A Figura 1 representa a incidência e a mortalidade por COVID-19 no país. Ao todo, foram analisados dados de 8.023 hospitais, totalizando 59.695 leitos de UTI existentes, distribuídos em 3.543 municípios. Soma-se a esse quantitativo o volume de leitos exclusivos para COVID-19 em 646 hospitais, totalizando 14.671 leitos de UTI distribuídos em 340 municípios, para a competência de abril de 2020.
Taxa de incidência dos casos de COVID-19 (por 100 mil hab.) e taxa de mortalidade dos casos de COVID-19 (por 100 mil hab.), Brasil, até a Semana Epidemiológica 35 de 2020
Ao se analisar a clusterização no espaço e a incidência no tempo de casos de COVID-19, 54% dos 5.570 municípios brasileiros foram categorizados com um padrão de incremento ao longo do tempo, concomitante com um agrupamento espacial estatisticamente significativo (Figura 2; Tabela 1). A categoria oscillating hot spot esteve presente em 81% dos 3.695 municípios que tiverem um padrão detectado. Essa categoria marca uma transição de padrão, entre cold e hot spots (pontos quentes). Se no passado esses municípios apresentaram pequeno número de casos, à medida que as semanas epidemiológicas avançaram, eles transitaram para um padrão espaço-temporal de incremento de casos estatisticamente significativo. Oitenta e quatro por cento dos municípios da região Centro-Oeste se enquadraram no oscillating hot spot, seguindo-se a região Sul, com 63%, e a região Norte, com 62% de seus municípios assim categorizados (Figura 2; Tabela 1). O estado de Santa Catarina teve 100% de seus municípios enquadrados nessa categoria, e os estados de Rondônia, Sergipe, Tocantins, Goiás e Espírito Santo, mais de 90% dos municípios no mesmo padrão.
Análise de cluster espaço-temporal dos casos de COVID-19 (A) e análise espaço-temporal dos óbitos por COVID-19 (B), Brasil, Semana Epidemiológica 35 de 2020
Observa-se que 67% dos municípios do estado de Roraima foram categorizados como consecutive hot spot. Esta categoria indica que a localização foi categorizada como hot spot estatisticamente significativo, de forma ininterrupta nos intervalos finais de tempos analisados (Figura 2; Tabela 1).
A região Sudeste do Brasil possui algumas variações nas categorizações encontradas. O estado de Minas Gerais, por exemplo, possui 13% de municípios enquadrados como diminishing cold spot, ou seja: clusters que no passado eram cold spots mas vêm apresentando um enfraquecimento de associação estatística (Figura 2; Tabela 1). Isto quer dizer que tais municípios podem se configurar, em um futuro próximo, como proxies de regiões com potencialidade para se converter em clusters quentes.
A clusterização espaço-temporal da mortalidade apontou o mesmo padrão de incremento em 31% dos municípios, ao longo das semanas epidemiológicas observadas. Dos municípios que tiveram um padrão da taxa de mortalidade determinado, 29% foram classificados na categoria oscillating hot spot (Figura 2; Tabela 1). A região Nordeste apresentou o maior percentual (16%) de municípios em transição de cold spot para hot spot (oscillating hot spot). Os estados de Alagoas, Ceará, Espírito Santo e Sergipe apresentaram mais de 80% dos municípios categorizados com oscillating hot spot (Figura 2; Tabela 1).
Observa-se que os estados do Acre (45%) e Roraima (40%) apresentaram alto percentual de municípios considerados consecutive hot spot. Quarenta e sete por cento dos municípios de Roraima foram categorizados com sporadic hot spot.
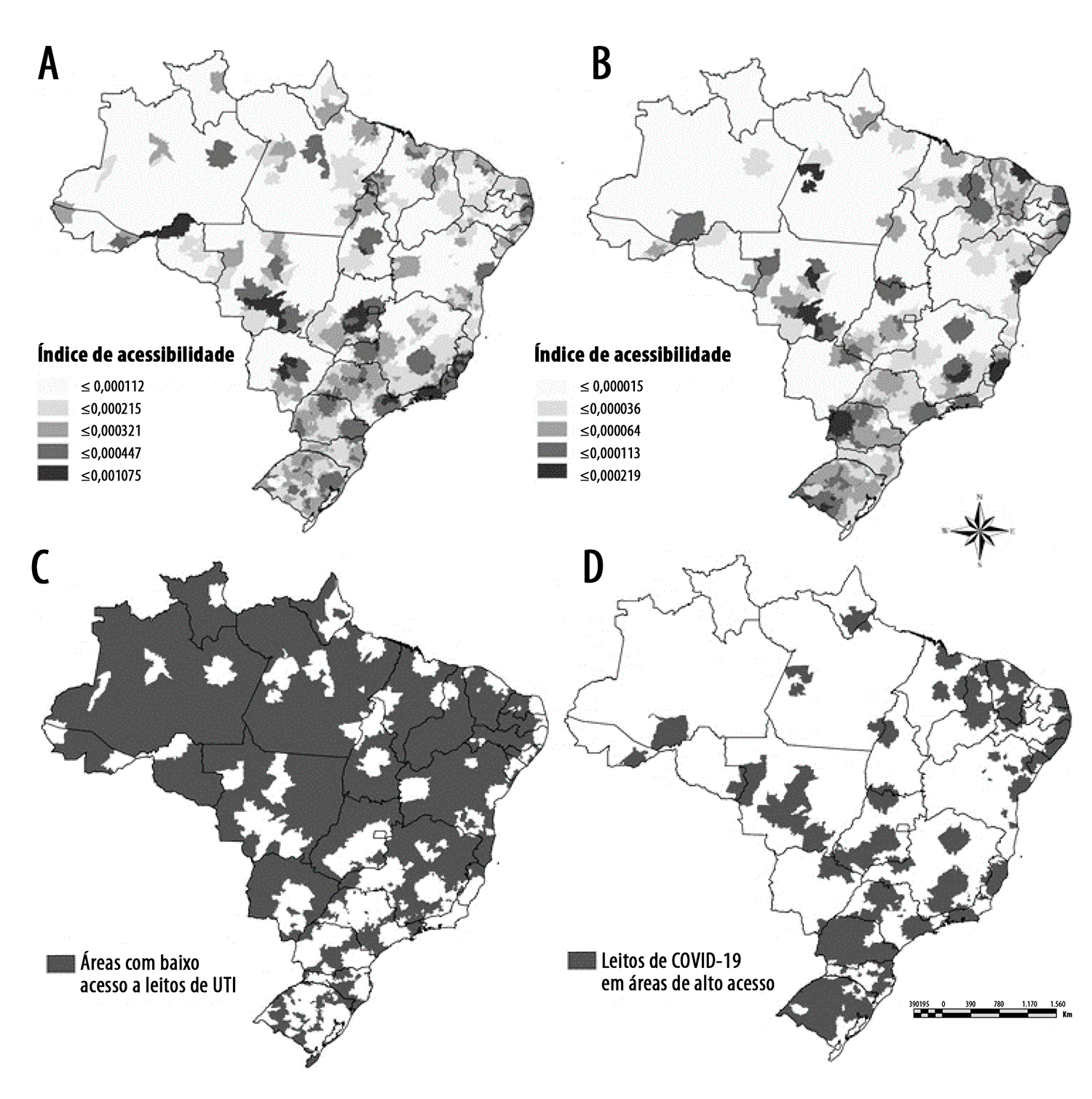
A Figura 3 apresenta os índices de acessibilidade a todos os leitos de UTI (A) e leitos de UTI exclusivos para COVID-19 (B). Observou-se que 25% (1.380) dos municípios apresentaram o menor índice de acessibilidade (≤0,000112/hab.) a leitos gerais de UTI, tendo a região Norte apresentado 47% (213 de 450) de seus municípios nessa categoria. Apenas 250 municípios atingiram o maior índice de acessibilidade (≤0,001075/hab.), majoritariamente da região Centro-Oeste (16,1%) (Figura 3; Tabela 1).
Índice de acessibilidade de leitos de UTIa (A), índice de acessibilidade de leitos de UTIa exclusivos para COVID-19 (B), (C) municípios com baixo índice de acessibilidade a leitos de UTIa (C) e municípios com alto índice de acessibilidade a leitos de UTIa exclusivos para COVID-19 (D), Brasil, 1º de maio de 2020
Com relação aos leitos exclusivos para COVID-19, 29% (1.614) dos municípios do país apresentaram índice de acessibilidade ≤0,000036/hab. e apenas 5,3% (293) alcançaram o maior índice da escala, qual seja, ≤0,000219/hab. A região Norte, fortemente afetada pela escassez de acesso, apresentou 76,2% (343) de seus municípios com os índices de acessibilidade mais baixos (Figura 3; Tabela 1).
Na seleção dos municípios com acessibilidade abaixo da mediana nacional (0,000204/hab.), atribuiu-se o baixo acesso a leitos de UTI a municípios do interior do país. Este padrão de distribuição espacial de acesso chama a atenção para o desafio da resposta à COVID-19 quando se observa a interiorização da doença ao longo do tempo. Uma sobreposição entre as áreas quentes selecionadas, a partir da clusterização espaço-temporal da incidência da COVID-19, e a acessibilidade de leitos de UTI gerais revelou que as regiões Centro-Oeste e Norte possuíam, ambas, 44% dos municípios em áreas quentes com um vazio assistencial para leitos de UTI de atendimento geral. Relativamente à mortalidade, as regiões com maior número de municípios em áreas quentes e de vazio assistencial foram o Nordeste (25%) e o Norte (21%) (Figura 4).
Áreas quentes com baixo acesso a leitos de UTIa de uso geral (A, incidência; B, mortalidade) e leitos de UTIa exclusivos para COVID-19 habilitados em áreas de baixo acesso a leitos de UTIa (C, incidência; D, mortalidade), Brasil, 1o de maio de 2020
Para responder à COVID-19 com a devida agilidade, 14.671 leitos de UTI foram habilitados em todo o país até 1º de maio (Tabela 1). Observando-se a distribuição desses leitos e os municípios em áreas com vazios assistenciais, evidencia-se que 28% dos municípios carentes dessa assistência foram beneficiados. A região Nordeste alcançou 41% de municípios com leitos habilitados em regiões de vazio assistencial, enquanto a região Sudeste apresentou 10% de municípios nessa situação (Figura 4).
No que se refere a mortalidade, apenas 14% dos municípios em áreas de vazio assistencial foram cobertos por novos leitos de UTI exclusivos para COVID-19. A região Sul apresentou a maior cobertura dessa medida: 50% de seus municípios em áreas quentes foram contemplados. Na região Nordeste, 19% dos municípios receberam UTIs destinadas a essa especialidade, assim como 8% dos municípios da região Centro-Oeste, 5% do Sudeste e 4% do Norte do país.
Discussão
O presente trabalho buscou explorar a reorganização do sistema de saúde na Atenção Terciária à pandemia de COVID-19. Nesse sentido, foi possível identificar regiões em vazio assistencial não contempladas com a abertura de novos leitos para COVID-19.
A adequada sobreposição espacial entre a necessidade dos serviços, por parte da população, e as estruturas de oferta configura-se como uma importante proxy de acesso.2020. Rocha TAH, Silva NC, Amaral PV, Barbosa ACQ, Rocha JVM, Alvares V, et al. Addressing geographic access barriers to emergency care services: a national ecologic study of hospitals in Brazil. Int J Equity Health. 2017 Aug 22;16(1):149. Disponível em: https://equityhealthj.biomedcentral.com/articles/10.1186/s12939-017-0645-4. doi: https://doi.org/10.1186/s12939-017-0645-4.
https://equityhealthj.biomedcentral.com/...
Apesar da importância dos modelos geoespaciais, essas abordagens são subutilizadas, no que concerne aos esforços analíticos para se compreenderem os padrões de disseminação de doenças. Uma busca por artigos na base de dados PubMed, em julho de 2020, identificou 361 trabalhos que utilizaram SIG para análise de dados de COVID-19 e apenas um trabalho com uma abordagem de clusterização espaço-temporal por análise de emerging hot spot.
O mero exame de padrões de clusterização espacial, sem o uso de abordagens longitudinais, é útil para orientar de ações pontuais mas carece de uma compreensão mais ampla capaz de fornecer um panorama da tendência. A abordagem analítica detalhada realizada neste estudo, buscou exatamente suprir essa limitação. A análise de cluster espaço-temporal permitiu identificar grupos de municípios brasileiros que vêm apresentando um incremento na incidência e nas taxas de mortalidade por COVID-19.
Os passos metodológicos definidos neste trabalho possibilitaram qualificar os esforços de ampliação do acesso a leitos de UTI em resposta à COVID-19 e, além disso, identificar regiões que apresentam maior necessidade de leitos do que outras, hierarquizar prioridades, assim como motivar possíveis remanejamentos, partindo do princípio da solidariedade dos entes públicos e do pacto federativo.
Os modelos de gravidade (2SFCA), como o utilizado neste estudo permitem identificar regiões de vazio assistencial. As regiões pontadas com baixa disponibilidade de leitos de UTI são marcadas por peculiaridades e desafios adicionais de acesso, enquadrados como barreiras geográficas.2121. Rocha TAH, Silva NC, Amaral PV, Barbosa ACQ, Rocha JVM, Alvares V, et al. Access to emergency care services: a transversal ecological study about Brazilian emergency health care network. Public Health. 2017;153:9-15. doi: https://doi.org/10.1016/j.puhe.2017.07.013.
https://doi.org/10.1016/j.puhe.2017.07.0...
A indisponibilidade de leitos de UTI em até duas horas de deslocamento configura-se como um parâmetro de risco adicional à COVID-19, uma vez que, para ofertar suporte respiratório a um indivíduo com quadro agudo da doença, será necessário vencer grandes distâncias. A existência de vazios assistenciais no Brasil é um problema crônico, que remete ao princípio organizativo da regionalização e hierarquização do SUS. À exceção do Sul, todas as demais regiões do país possuem elevada quantidade de municípios situados em regiões de vazios assistenciais. A sobreposição entre regiões categorizadas como áreas quentes de incidência e mortalidade por COVID-19, e regiões com baixo acesso a leitos gerais de UTI, apontou um quadro delicado nas regiões Norte, Nordeste e porções isoladas do Sudeste.
Apesar dos desafios inerentes a uma resposta rápida à COVID-19, observa-se uma ampliação muito expressiva de leitos de UTI no Brasil, que teve início em meados de março de 2020. Ao todo, foram abertos mais de 14 mil leitos de UTI exclusivos para COVID-19. A otimização desses recursos, escassos, deveria direcionar ações para aquelas localidades caracterizadas como em vazio assistencial de UTI. As análises de sobreposição espacial puderam identificar que os novos leitos abertos nem sempre foram direcionados para as regiões em situação de vazio assistencial. Segundo a base de dados do CNES, o acesso aos novos leitos de UTI para resposta à COVID-19 foi otimizado principalmente nas regiões Nordeste, Sudeste e Sul. Observa-se, em amplas extensões das regiões Norte e Centro-Oeste, que a ampliação de acesso a UTI ocorreu em localidades que não se enquadram como áreas quentes ou que não se configuram como áreas de vazio assistencial. Assim, verifica-se que parte dos esforços de resposta à COVID-19 poderiam ser mais bem direcionados, visando suprir regiões com maiores desafios na forma de barreiras geográficas de acesso a UTI.
O mundo como um todo enfrentou escassez de equipamentos médicos, recursos humanos em saúde, equipamentos de proteção individual (EPI) e respiradores.2222. Ranney ML, Griffeth V, Jha AK. Critical supply shortages: the need for ventilators and personal protective equipment during the covid-19 pandemic. N Engl J Med. 2020 Apr 30;382(18):e41. doi: https://doi.org/10.1056/NEJMp2006141.
https://doi.org/10.1056/NEJMp2006141...
Evidenciar esses problemas faz-se necessário, no sentido de instrumentalizar decisões de gestão com o objetivo de otimizar recursos escassos. No Brasil, a abertura de novos leitos de UTI não conseguiu abranger amplamente municípios com vazio assistencial e agravamento da incidência e mortalidade por COVID-19. É importante discutir a possibilidade de incorporação dos novos leitos para COVID-19 no SUS de modo permanente, o que poderia diminuir os vazios assistenciais historicamente identificados nessas regiões. Os achados deste estudo demonstram como a clusterização espaço-temporal pode ser uma ferramenta útil para auxiliar a tomada de decisão na alocação de recursos.
O presente trabalho apresenta limitações. Entre elas, cabe destacar a subnotificação de casos, que poderia modificar os padrões de agrupamento de municípios categorizados como áreas quentes de incidência e/ou mortalidade.2323. Universidade Federal de Pelotas. Epicovid-19 terá próxima etapa nacional [Internet]. Pelotas (RS): UFPEL; 5 ago. 2020 [acesso 29 ago 2020]. Disponível em: https://ccs2.ufpel.edu.br/wp/2020/08/05/epicovid19-tera-proxima-etapa-nacional/.
https://ccs2.ufpel.edu.br/wp/2020/08/05/...
Outro ponto a destacar é o fato de não se haver analisado dados sobre recursos humanos em saúde e equipamentos. Sabidamente, os sistemas de vigilância apresentam limitações quanto à velocidade de informe de casos. O atraso na notificação de casos pode fazer com que padrões de associação temporal mudem. Finalmente, a opção do uso de distância euclidiana para fins de estimação do índice de acessibilidade é outro ponto merecedor de discussão. A diversidade nos padrões de uso do solo no Brasil faz com que outras abordagens da 2SFCA apresentem resultados imprecisos, ao se tentar estimar a acessibilidade em regiões densamente povoadas, regiões rurais, ou na Amazônia, território tão extenso quanto de difícil penetração. Assim sendo, a distância euclidiana resulta ser a abordagem que apresenta menos imprecisões em contextos bastante divergentes, caso do Brasil.2424. Rocha TAH, Vissoci J, Rocha N, Poenaru D, Shrime M, Smith ER, et al. Towards defining the surgical workforce for children: A geospatial analysis in Brazil. BMJ Open. 2020 Mar 24;10(3):e034253. Disponível em: https://bmjopen.bmj.com/content/10/3/e034253 doi: https://doi.org/10.1136/bmjopen-2019-034253.
https://bmjopen.bmj.com/content/10/3/e03...
Como perspectivas futuras, é importante discutir a necessidade de incorporação, na rotina de monitoramento e avaliação da resposta à COVID-19, de técnicas de análise dinâmicas, capazes de gerar evidências. Graças à versatilidade da abordagem utilizada e defendida neste trabalho, é possível aplicá-la a outros escopos e doenças como, por exemplo, a síndrome respiratória aguda grave e doenças imunopreveníveis (para redistribuição de vacinas e serviços especializados), durante emergências por desastres naturais.
Referências
-
1Tan W, Zhao X, Ma X, Wang W, Niu P, Xu W, et al. A novel coronavirus genome identified in a cluster of pneumonia cases, Wuhan, China 2019-2020. China CDC Wkly. 2020 Jan 21 [acesso 29 ago. 2020];2(4):61-2. doi: https://doi.org/10.46234/ccdcw2020.017.
» https://doi.org/10.46234/ccdcw2020.017. -
2The 2019-nCoV Outbreak Joint Field Epidemiology Investigation Team, Li Q. An outbreak of NCIP (2019-nCoV) infection in China, Wuhan, Hubei Province, 2019-2020. China CDC Wkly. 2020 Jan [acesso 29 ago 2020];2(5):79-80. doi: https://doi.org/10.46234/ccdcw2020.022.
» https://doi.org/10.46234/ccdcw2020.022 -
3World Health Organization. Statement on the second meeting of the international health regulations (2005) emergency committee regarding the outbreak of novel coronavirus (2019-nCoV). Geneva: WHO; 2020 Jan 30 [acesso 29 ago 2020]. Disponível em: https://www.who.int/news-room/detail/30-01-2020-statement-on-the-second-meeting-of-the-international-health-regulations-(2005)-emergency-committee-regarding-the-outbreak-of-novel-coronavirus-(2019-ncov)
» https://www.who.int/news-room/detail/30-01-2020-statement-on-the-second-meeting-of-the-international-health-regulations-(2005)-emergency-committee-regarding-the-outbreak-of-novel-coronavirus-(2019-ncov) -
4World Health Organization. Coronavirus disease (COVID-19) [Internet]. Geneva: WHO; 2020 [acesso 28 ago 2020]. Disponível em: https://covid19.who.int/
» https://covid19.who.int -
5Ministério da Saúde (BR). Painel coronavírus Brasil. [Internet]. Brasília, DF: MS; 2020 [acesso 28 ago 2020]. Disponível em: https://covid.saude.gov.br/
» https://covid.saude.gov.br -
6Ministerio da Saúde (BR). Situação epidemiológica da COVID-19 [Internet]. Brasília, DF: MS; 2020 [acesso 27 ago 2020]. Disponível em: https://www.saude.gov.br/images/pdf/2020/August/27/Boletim-epidemiologico-COVID-28-FINAL-COE.pdf
» https://www.saude.gov.br/images/pdf/2020/August/27/Boletim-epidemiologico-COVID-28-FINAL-COE.pdf -
7Hu Y, Sun J, Dai Z, Deng H, Li X, Huang Q, et al. Prevalence and severity of corona virus disease 2019 (COVID-19): a systematic review and meta-analysis. J Clin Virol. 2020;127:104371. doi: https://doi.org/10.1016/j.jcv.2020.104371.
» https://doi.org/10.1016/j.jcv.2020.104371 -
8Grant MC, Geoghegan L, Arbyn M, Mohammed Z, McGuinness L, Clarke EL, et al. The prevalence of symptoms in 24,410 adults infected by the novel coronavirus (SARS-CoV-2; COVID-19): A systematic review and meta-analysis of 148 studies from 9 countries. PLoS One. 2020 Jun 23;15(6):e0234765. doi: https://doi.org/10.1371/journal.pone.0234765.
» https://doi.org/10.1371/journal.pone.0234765 -
9Franch-Pardo I, Napoletano BM, Rosete-Verges F, Billa L. Spatial analysis and GIS in the study of COVID-19: a review. Sci Total Environ. 2020 Out 15;739:140033. doi: https://doi.org/10.1016/j.scitotenv.2020.140033.
» https://doi.org/10.1016/j.scitotenv.2020.140033 -
10Kristensson PO, Dahlbck N, Anundi D, Björnstad M, Gillberg H, Haraldsson J, et al. An evaluation of space time cube representation of spatiotemporal patterns. IEEE Trans Vis Comput Graph. 2009;15(4):696-702. doi: https://doi.org/10.1109/TVCG.2008.194.
» https://doi.org/10.1109/TVCG.2008.194 -
11Desjardins MR, Hohl A, Delmelle EM. Rapid surveillance of COVID-19 in the United States using a prospective space-time scan statistic: detecting and evaluating emerging clusters. Appl Geogr. 2020;118:102202. doi: https://doi.org/10.1016/j.apgeog.2020.102202.
» https://doi.org/10.1016/j.apgeog.2020.102202 -
12Andrade LA, Gomes DS, Góes MAO, Souza MSF, Teixeira DCP, Ribeiro CJN, et al. Surveillance of the first cases of COVID-19 in Sergipe using a prospective spatiotemporal analysis: the spatial dispersion and its public health implications. Rev Soc Bras Med Trop. 2020;53: e20200287. doi: https://doi.org/10.1590/0037-8682-0287-2020.
» https://doi.org/10.1590/0037-8682-0287-2020 -
13Zhao Y, Ge L, Liu J, Liu H, Yu L, Wang N, et al. Analyzing hemorrhagic fever with renal syndrome in Hubei Province, China: a space-time cube-based approach. J Int Med Res. 2019;47(7):3371-88. doi: https://doi.org/10.1177/0300060519850734.
» https://doi.org/https://doi.org/10.1177/0300060519850734 -
14Kang Y, Cho N, Son S. Spatiotemporal characteristics of elderly population's traffic accidents in Seoul using space-time cube and space-time kernel density estimation. PLoS One. 2018 May;13(5):e0196845. doi: https://doi.org/10.1371/journal.pone. 0196845.
» https://doi.org/10.1371/journal.pone -
15Huang J-X, Wang J-F, Li Z-J, Wang Y, Lai S-J, Yang W-Z. Visualized Exploratory Spatiotemporal Analysis of Hand-Foot-Mouth Disease in Southern China. PLoS One2015 Nov 25;10(11):e0143411. doi: https://doi.org/10.1371/journal.pone.0143411.
» https://doi.org/10.1371/journal.pone.0143411 -
16Mo C, Tan D, Mai T, Bei C, Qin J, Pang W, et al. An analysis of spatiotemporal pattern for COIVD-19 in China based on space-time cube. J Med Virol. 2020;92(9):1587-95. doi: https://doi.org/10.1002/jmv.25834.
» https://doi.org/10.1002/jmv.25834 -
17Hochman B, Nahas FX, Oliveira Filho RS, Ferreira LM. Research designs. Acta Cir Bras. 2005;20(Suppl 2):2-9. doi: https://doi.org/10.1590/s0102-86502005000800002.
» https://doi.org/10.1590/s0102-86502005000800002 -
18Environmental Systems Research Institute. Emerging hot spot analysis: help ArcGIS for desktop [Internet]. [Redlands (CA)]; 2020 [acesso 27 ago. 2020]. Disponível em: https://desktop.arcgis.com/en/arcmap/10.3/tools/space-time-pattern-mining-toolbox/emerginghot spots.htm
» https://desktop.arcgis.com/en/arcmap/10.3/tools/space-time-pattern-mining-toolbox/emerginghot spots.htm -
19Silva NC, Rocha TAH, Amaral PV, Elahi C, Thumé E, Thomaz EBAF, et al. Comprehending the lack of access to maternal and neonatal emergency care: designing solutions based on a space-time approach. PLoS One. 2020 Jul 23;15(7):e0235954. doi: https://doi.org/10.1371/journal.pone.0235954.
» https://doi.org/10.1371/journal.pone.0235954 -
20Rocha TAH, Silva NC, Amaral PV, Barbosa ACQ, Rocha JVM, Alvares V, et al. Addressing geographic access barriers to emergency care services: a national ecologic study of hospitals in Brazil. Int J Equity Health. 2017 Aug 22;16(1):149. Disponível em: https://equityhealthj.biomedcentral.com/articles/10.1186/s12939-017-0645-4 doi: https://doi.org/10.1186/s12939-017-0645-4.
» https://doi.org/10.1186/s12939-017-0645-4» https://equityhealthj.biomedcentral.com/articles/10.1186/s12939-017-0645-4 -
21Rocha TAH, Silva NC, Amaral PV, Barbosa ACQ, Rocha JVM, Alvares V, et al. Access to emergency care services: a transversal ecological study about Brazilian emergency health care network. Public Health. 2017;153:9-15. doi: https://doi.org/10.1016/j.puhe.2017.07.013.
» https://doi.org/10.1016/j.puhe.2017.07.013 -
22Ranney ML, Griffeth V, Jha AK. Critical supply shortages: the need for ventilators and personal protective equipment during the covid-19 pandemic. N Engl J Med. 2020 Apr 30;382(18):e41. doi: https://doi.org/10.1056/NEJMp2006141.
» https://doi.org/10.1056/NEJMp2006141 -
23Universidade Federal de Pelotas. Epicovid-19 terá próxima etapa nacional [Internet]. Pelotas (RS): UFPEL; 5 ago. 2020 [acesso 29 ago 2020]. Disponível em: https://ccs2.ufpel.edu.br/wp/2020/08/05/epicovid19-tera-proxima-etapa-nacional/.
» https://ccs2.ufpel.edu.br/wp/2020/08/05/epicovid19-tera-proxima-etapa-nacional -
24Rocha TAH, Vissoci J, Rocha N, Poenaru D, Shrime M, Smith ER, et al. Towards defining the surgical workforce for children: A geospatial analysis in Brazil. BMJ Open. 2020 Mar 24;10(3):e034253. Disponível em: https://bmjopen.bmj.com/content/10/3/e034253 doi: https://doi.org/10.1136/bmjopen-2019-034253.
» https://doi.org/10.1136/bmjopen-2019-034253» https://bmjopen.bmj.com/content/10/3/e034253
Datas de Publicação
-
Publicação nesta coleção
22 Out 2021 -
Data do Fascículo
2021
Histórico
-
Recebido
23 Set 2020 -
Aceito
09 Abr 2021






 Fonte: COVID.SAUDE/Ministério da Saúde.
Fonte: COVID.SAUDE/Ministério da Saúde.

 a) UTI: unidade de terapia intensiva.
a) UTI: unidade de terapia intensiva.
 a) UTI: unidade de terapia intensiva.
a) UTI: unidade de terapia intensiva.