DESCRITORES :
Hepatectomia; Cistadenoma
INTRODUÇÃO
Hepatectomia central (HC), conhecida também como mesohepatectomia, corresponde a ressecção hepática de segmentos 4, 5, e 899. Strasberg SM. Nomenclature of hepatic anatomy and resections: a review of the Brisbane 2000 system. Journal of hepato-biliary-pancreatic surgery. 2005;12(5):351-5.. Lesões hepáticas localizadas nestes segmentos podem exigir ressecções extensas, tais como hepatectomias direita, esquerda, direita ou esquerda estendidas, especialmente devido à sua relação com estruturas vasculares e biliares maiores. A HC representa potencial risco de sangramento intra-operatório, além de risco de lesão biliar e de margens positivas. Por outro lado, HC permite maior preservação de parênquima, importante em lesões benignas.
Relata-se o caso de mulher sintomática com um grande tumor cístico complexo que foi submetida à HC, sem violação do tumor e nenhuma grande complicação pós-operatória.
RELATO DE CASO
Mulher de 61 anos com história de colúria, acolia fecal, icterícia e dor em hipocôndrio direito foi submetida à colecistectomia e destelhamento de cisto hepático por laparotomia em outra instituição há 30 meses. Devido à recorrência de sintomas de colestase foi encaminhada ao nosso serviço.
A ressonância magnética de abdome revelou uma lesão cística no segmento 4 com septos e paredes espessas medindo 9,0 cm. O cisto apresentava isossinal em T1 e hipersinal em T2. A confluência dos ductos biliares esquerdo e direito era comprimida pelo cisto, causando dilatação moderada bilateralmente. O limite lateral do cisto comprimia a artéria hepática esquerda e o ramo esquerdo da veia porta, enquanto o seu limite inferior comprimia o ramo portal direito e a artéria hepática direita. Outra lesão cística simples foi encontrada no segmento 2 (Figura 1). Os exames laboratoriais mostraram aumento de enzimas canaliculares e bilirrubinas, e marcadores tumorais negativos. O caso foi revisto em uma conferência multidisciplinar (hepatobiliar) semanal e a hipótese principal era cistadenoma biliar. A fim de evitar trisegmentectomia direita a decisão foi a realização de ressecção com preservação de parênquima - hepatectomia central.
Ressonância magnética pré-operatória: A e B) imagem axial mostrando presença de lesão cística central com parede espessada e septos em contato da placa hilar e colocado em segmentos 4, 5 e 8; C) colangioressonância mostrando o contato com a placa hilar e dilatação intra-hepática.
Durante a operação, houve a confirmação da estreita relação do cisto com a placa hilar. Foi realizada ultrassonografia intra-operatória que mostrou compressão, mas não invasão da placa hilar. O influxo de fígado foi controlado com ligadura intra-hepática do pedículos dos setores anterior direito e segmento 4. O cisto foi separado da placa hilar usando CUSA (cavitron ultrasônico aspiratodor cirúrgico) e cautério bipolar, como demonstrado nas Figuras 2 e 3. A transecção do parênquima foi realizada com pinçamento do pedículo intermitente (manobra de Pringle). Não foi realizada transfusão sanguínea. O pós-operatório só foi marcado por uma fístula biliar de baixo volume, tratamento conservador com o dreno na cavidade colocado durante a operação (grau I - Classificação Dindo & Clavien)22. Dindo D, Demartines N, Clavien PA. Classification of surgical complications: a new proposal with evaluation in a cohort of 6336 patients and results of a survey. Annals of surgery. 2004;240(2):205-13.. Recebeu alta no 8º dia de pós-operatório. O exame anatomopatológico revelou cistadenoma biliar com neoplasia de baixo grau e margens livres. Após 18 meses de follow-up, ela estava sem qualquer recorrência sintomática ou radiológica (Figura 4).
Imagem intra-operatória do espécime da hepatectomia central: A) face em contato com a placa hilar apresentando sulco de impressão com placa hilar; B) face parietal do fígado
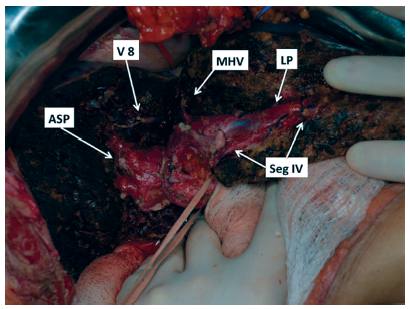
Área da secção do fígado demonstrando placa hilar preservada por HC anatômica (V8=ligadura da veia de segmento 8 na veia hepática média; ASP=pedículo setor anterior; MHV=veia hepática média; Seg IV=pedículos segmentos 4A e 4B; LP=pedículo esquerdo)
Tomografia computadorizada 18 meses de pós-operatório: A e B) mostram hipertrofia compensatória sem qualquer recorrência ou dilatação biliar
DISCUSSÃO
Hepatectomia Central (HC) é também conhecida como mesohepatectomia, ressecção hepática central, lobectomia hepática média e bisegmentectomia central99. Strasberg SM. Nomenclature of hepatic anatomy and resections: a review of the Brisbane 2000 system. Journal of hepato-biliary-pancreatic surgery. 2005;12(5):351-5.. Os riscos dela comparados com os das principais ressecções hepáticas tradicionais incluem: maior tempo de procedimento, maior perda sanguínea intra-operatória, maior risco de complicações biliares e vasculares, todas atribuídas principalmente à proximidade com estruturas hilares e a presença de dois planos de ressecção significativas, em vez de um único. Apesar dessas preocupações, este caso destacou que HC é segura e pode ser realizada sem morbidade significativa. Lee et al. demonstraram através de revisão sistemática que não há diferença significativa para a morbidade e mortalidade pós-operatória entre hepatectomia HC e estendendida (HE)44. Lee SY. Central hepatectomy for centrally located malignant liver tumors: A systematic review. World journal of hepatology. 2014;6(5):347-57.. Além disso, um estudo caso-controle recente do mesmo autor não mostrou diferença nas taxas de mortalidade de 90 dias, fistulas biliares ou insuficiência hepática pós-operatória33. Lee SY, Sadot E, Chou JF, Gonen M, Kingham TP, Allen PJ, et al. Central hepatectomy versus extended hepatectomy for liver malignancy: a matched cohort comparison. HPB : the official journal of the International Hepato Pancreato Biliary Association. 2015;17(11):1025-32.. Além disso, este estudo também mostrou maior tempo de permanência, maiores níveis séricos de bilirrubina no pós-operatório e maior tempo de protrombina para os pacientes que se submeteram à HE.
A preservação de parênquima hepático visa diminuir o risco de insuficiência hepática pós-operatório, encurtar o tempo de recuperação, e permitir re-hepatectomias em pacientes com alto risco de recidiva hepática. Em pacientes com doenças multifocais benignas (adenomatose) ou malignas (metástases hepáticas colorretais), em que margens negativas são suficientes, operações poupadoras de parênquima devem ser encorajadas11. Adam R, Bismuth H, Castaing D, Waechter F, Navarro F, Abascal A, et al. Repeat hepatectomy for colorectal liver metastases. Annals of surgery. 1997;225(1):51-60; discussion -2..
Hipoteticamente, quanto maior a extensão do plano de transecção hepática em HC ter-se-ia procedimentos mais longos, e com maior risco de hemorragia e de fistulas biliares. No entanto, essas preocupações não foram corroboradas em série comparativas de HC contra HE44. Lee SY. Central hepatectomy for centrally located malignant liver tumors: A systematic review. World journal of hepatology. 2014;6(5):347-57.. Além disso, HC apresentou menor tempo cirúrgico (268 contra 299 min), e menor perda de sangue (882 contra 1.352 ml) em relação ao EH. Quanto ao sangramento intra-operatório, ferramentas úteis aplicadas a este caso foram o uso da manobra de Pringle e baixa pressão venosa central66. Melendez JA, Arslan V, Fischer ME, Wuest D, Jarnagin WR, Fong Y, et al. Perioperative outcomes of major hepatic resections under low central venous pressure anesthesia: blood loss, blood transfusion, and the risk of postoperative renal dysfunction. Journal of the American College of Surgeons. 1998;187(6):620-5.,88. Pringle JH. V. Notes on the Arrest of Hepatic Hemorrhage Due to Trauma. Annals of surgery. 1908;48(4):541-9.. O controle do influxo do fígado através da manobra de Pringle parece seguro e evita transfusões de sangue peri-operatória, sem impacto negativo nos resultados oncológicos1010. Weiss MJ, Ito H, Araujo RL, Zabor EC, Gonen M, D'Angelica MI, et al. Hepatic pedicle clamping during hepatic resection for colorectal liver metastases: no impact on survival or hepatic recurrence. Annals of surgical oncology. 2013;20(1):285-94..
A estratégia convencional para evitar a insuficiência hepática pós-operatória envolve a determinação do volume de fígado remanescente e, quando indicado, embolização seletiva da veia porta em conjunto com grau de hipertrofia do fígado remanescente55. Leung U, Simpson AL, Araujo RL, Gonen M, McAuliffe C, Miga MI, et al. Remnant growth rate after portal vein embolization is a good early predictor of post-hepatectomy liver failure. Journal of the American College of Surgeons. 2014;219(4):620-30.. Em casos de hipertrofia insuficiente antecipada, tais como pacientes com esteatose grave, quimioterapia prolongada e cirrose, HC pode ser considerada.
Neste caso, deparou-se com paciente com lesão cística complexa sintomática recorrente de localização central, uma característica típica da cistoadenoma biliar88. Pringle JH. V. Notes on the Arrest of Hepatic Hemorrhage Due to Trauma. Annals of surgery. 1908;48(4):541-9.. A operação foi indicada devido aos sintomas de compressão e o risco de malignidade. A opção por HC representou procedimento sob medida para esta lesão de localização central.
Em resumo, este caso destaca a importância de HC nas lesões hepáticas centrais. Trata-se de procedimento tecnicamente exigente, mas seus benefícios estão acima das temidas complicações de ressecção estendida e permite futuras re-intervenções.
REFERENCES
-
1Adam R, Bismuth H, Castaing D, Waechter F, Navarro F, Abascal A, et al. Repeat hepatectomy for colorectal liver metastases. Annals of surgery. 1997;225(1):51-60; discussion -2.
-
2Dindo D, Demartines N, Clavien PA. Classification of surgical complications: a new proposal with evaluation in a cohort of 6336 patients and results of a survey. Annals of surgery. 2004;240(2):205-13.
-
3Lee SY, Sadot E, Chou JF, Gonen M, Kingham TP, Allen PJ, et al. Central hepatectomy versus extended hepatectomy for liver malignancy: a matched cohort comparison. HPB : the official journal of the International Hepato Pancreato Biliary Association. 2015;17(11):1025-32.
-
4Lee SY. Central hepatectomy for centrally located malignant liver tumors: A systematic review. World journal of hepatology. 2014;6(5):347-57.
-
5Leung U, Simpson AL, Araujo RL, Gonen M, McAuliffe C, Miga MI, et al. Remnant growth rate after portal vein embolization is a good early predictor of post-hepatectomy liver failure. Journal of the American College of Surgeons. 2014;219(4):620-30.
-
6Melendez JA, Arslan V, Fischer ME, Wuest D, Jarnagin WR, Fong Y, et al. Perioperative outcomes of major hepatic resections under low central venous pressure anesthesia: blood loss, blood transfusion, and the risk of postoperative renal dysfunction. Journal of the American College of Surgeons. 1998;187(6):620-5.
-
7Pitchaimuthu M, Aidoo-Micah G, Coldham C, Sutcliffe R, Roberts JK, Muiesan P, et al. Out-come following Resection of Biliary Cystadenoma: A Single Centre Experience and Litera-ture Review. International journal of hepatology. 2015;2015:382315.
-
8Pringle JH. V. Notes on the Arrest of Hepatic Hemorrhage Due to Trauma. Annals of surgery. 1908;48(4):541-9.
-
9Strasberg SM. Nomenclature of hepatic anatomy and resections: a review of the Brisbane 2000 system. Journal of hepato-biliary-pancreatic surgery. 2005;12(5):351-5.
-
10Weiss MJ, Ito H, Araujo RL, Zabor EC, Gonen M, D'Angelica MI, et al. Hepatic pedicle clamping during hepatic resection for colorectal liver metastases: no impact on survival or hepatic recurrence. Annals of surgical oncology. 2013;20(1):285-94.
-
Fonte de financiamento:
não há
Datas de Publicação
-
Publicação nesta coleção
Nov-Dec 2016
Histórico
-
Recebido
03 Dez 2015 -
Aceito
02 Jun 2016