RESUMO
Objetivo:
analisar a relação das características anatomopatológicas com o comprometimento axilar em casos de carcinoma ductal invasor.
Métodos:
estudo transversal de 220 pacientes com câncer de mama, submetidas à mastectomia radical ou quadrantectomia com esvaziamento axilar, oriundos do Serviço de Mastologia da Maternidade Escola Assis Chateaubriand, Ceará, Brasil. Os tumores foram submetidos a processamento histológico e, em seguida, foram determinados os graus histológico (GH), tubular (GT), nuclear (GN), índice mitótico (IM) pela classificação de Scarff-Bloom-Richadson, verificada a presença de invasão angiolinfática (IA) e mensurado o maior diâmetro do tumor (DT). Tais variáveis foram correlacionadas com a presença de metástases axilares.
Resultados:
a média de idade das pacientes foi 56,81 anos ± 13,28. O tamanho do tumor variou de 0,13 a 22 cm, com média de 2,23cm ± 2,79. Os GH3, GT3 e GN3 prevaleceram: n=107 (48,6%), n=160 (72,7%) e n=107 (48,6%), respectivamente. Os índices mitóticos 1, 2 e 3 apresentaram distribuição homogênea: n=82 (37,2%), n=68 (31%) e n=70 (31,8%), respectivamente. Não foi evidenciada relação do GH, GT e GN com a ocorrência de metástases axilares (p=0,07; p=0,22 e p=0,21). Índices mitóticos 2 e 3 apresentaram relação com a o ocorrência de metástases axilares (p=0,03). Tumores maiores do que 2cm e casos com invasão angiolinfática apresentaram maior índice de metástases axilares (p=0,0003 e p<0,0001).
Conclusão:
índices mitóticos elevados, tumores com diâmetro maior do que 2cm e presença de invasão angiolinfática apresentaram isoladamente relação com a ocorrência de metástases axilares.
Descritores:
Neoplasias da Mama; Metástase Linfática; Patologia Cirúrgica; Gradação de Tumores.
ABSTRACT
Objective:
to analyze the relation of anatomopathological features and axillary involvement in cases of invasive ductal carcinoma.
Methods:
this is a cross-sectional study of 220 breast cancer patients submitted to radical mastectomy or quadrantectomy with axilar emptying, from the Mastology Service of the Assis Chateaubriand Maternity School, Ceará, Brazil. We submitted the tumors to histological processing and determined the histological (HG), tubular (TG) and nuclear (NG) grades, and the mitotic index (MI) by the classification of Scarff-Bloom-Richadson, verified the presence of angiolymphatic invasion (AI) and measured the largest tumor diameter (TD). We then correlated these variables with the presence of axillary metastases.
Results:
the mean patients'age was 56.81 years ± 13.28. Tumor size ranged from 0.13 to 22 cm, with an average of 2.23cm ± 2.79. HG3, TG3 and NG3 prevailed, respectively 107 (48.6%), 160 (72.7%) and 107 (48.6%). Mitotic indexes 1, 2 and 3 presented a homogeneous distribution, respectively 82 (37.2%), 68 (31%) and 70 (31.8%). We observed no relation between the HG, TG and NG with the occurrence of axillary metastases (p=0.07, p=0.22 and p=0.21, respectively). Mitotic indices 2 and 3 were related with the occurrence of axillary metastases (p=0.03). Tumors larger than 2cm and cases that presented angiolymphatic invasion had a higher index of axillary metastases (p=0.0003 and p<0.0001).
Conclusion:
elevated mitotic indexes, tumors with a diameter greater than 2cm and the presence of angiolymphatic invasion were individuallyassociatedwith the occurrence of axillary metastases.
Keywords:
Breast Neoplasms. Lymphatic Metastasis. Pathology; Surgical. Neoplasm Grading.
INTRODUÇÃO
O câncer de mama é a neoplasia maligna que mais acomete o sexo feminino no mundo e ainda é responsável por inúmeros desfechos desfavoráveis que a tornam, atualmente, a segunda maior causa de morte por câncer em mulheres11 Ban KA, Godellas CV. Epidemiology of breast cancer. Surg Oncol Clin North Am. 2014;23(3):409-22.. A variedade de desfechos observadas na prática clínica demonstra que o comportamento biológico desta doença ainda pode ser incerto e, muitas vezes, independe do tipo de tratamento oferecido ao paciente, fato este que denota que os mecanismos envolvidos neste processo não são totalmente conhecidos.
Métodos morfológicos, genéticos e enzimáticos permitem atualmente avaliar o grau de agressividade desta doença e são empregados rotineiramente de forma satisfatória22 Vich P, Brusint B, Alvarez-Hernández C, Cuadrado-Rouco C, Diaz-García N, Redondo-Margüello E. Update of breast cancer in primary care (I/V). Semergen. 2014;40(6):326-33.,33 Shah R, Rosso K, Nathanson SD. Pathogenesis, prevention, diagnosis and treatment of breast cancer. World J Clin Oncol. 2014;5(3):283-98.. Sabe-se que a análise anatomopatológica, por ser uma ferramenta simples, rápida e de baixo custo, ainda é amplamente utilizada por sua confiabilidade mesmo diante das abordagens moleculares e genéticas atuais44 Aquino RGF, Pinheiro LGP, Ferreira MVP, Cavalcante DIM, Oliveira ALS, Gomes NN, et al. Ductal carcinoma of the breast: morphological aspects according to the age. J Bras Patol Med Lab. 2015;51(4):252-7..
O Grau Histológico (GH) do tumor é uma das características anatomopatológicas mais importantes. O sistema de classificação Nottingham, que é uma modificação do Scarff-Bloom-Richardson (SBR)55 Elston CW, Ellis IO. Pathological prognostic factors in breast cancer. I. The value of histological grade in breast cancer: experience from a large study with long-term follow-up. Histopathology. 1991;19(5):403-10.,66 Zhang R, Chen HJ, Wei B, Zhang HY, Pang ZG, Zhu H, Zhang Z, et al. Reproducibility of the Nottingham modification of the Scarff-Bloom-Richardson histological grading system and the complementary value of Ki-67 to this system. Chin Med J (Engl). 2010;123(15):1976-82., é o sistema de classificação mais utilizado para determinar o GH em casos de câncer de mama77 Rakha EA, Reis-Filho JS, Baehner F, Dabbs DJ, Decker T, Eusebi V, et al. Breast cancer prognostic classification in the molecular era: the role of histological grade. Breast Cancer Res. 2010;12(4): 207.. Em 1991, seu valor prognóstico foi demonstrado pela primeira vez55 Elston CW, Ellis IO. Pathological prognostic factors in breast cancer. I. The value of histological grade in breast cancer: experience from a large study with long-term follow-up. Histopathology. 1991;19(5):403-10. e, desde então, diversos estudos o validaram, o que o tornou um sistema de classificação recomendado mundialmente88 Blamey RW, Hornmark-Stenstam B, Ball G, Blichert-Toft M, Cataliotti L, Fourquet A, et al. ONCOPOOL - a European database for 16,944 cases of breast cancer. Eur J Cancer. 2010;46(1):56-71.,99 Rakha EA, El-Sayed ME, Lee AH, Elston CW, Grainge MJ, Hodi Z, et al. Prognostic significance of Nottingham histologic grade in invasive breast carcinoma. J Clin Oncol. 2008;26(19):3153-8..
No câncer de mama, o GH indica o grau de diferenciação do tecido tumoral e é estabelecido por meio de uma avaliação semiquantitativa das características morfológicas do tumor, quais sejam: grau tubular (GT), pleomorfismo ou grau nuclear (GN), e o número de mitoses por campo de grande aumento - índice mitótico (IM)55 Elston CW, Ellis IO. Pathological prognostic factors in breast cancer. I. The value of histological grade in breast cancer: experience from a large study with long-term follow-up. Histopathology. 1991;19(5):403-10..
Outro aspecto analisado é o tamanho do tumor. Atualmente, sabe-se que ele possui alto valor prognóstico, pois está altamente relacionado à agressividade da doença. Tumores com maiores diâmetros estão associados ao comprometimento de linfonodos axilares, ao intervalo livre de doença menor e à mortalidade. Já os tumores de menor tamanho estão invariavelmente relacionados a um melhor prognóstico tanto para a sobrevida global quanto para o tempo livre de doença1010 Nikolic-Vukosavljevic D, Kanjer K, Markicevic M, Todorovic-Rakovic N, Vukotic D, Neskovic-Konstantinovic Z. Natural course of node-negative breast cancer: high risk-related subgroups. J Exp Clin Cancer Res. 2003;22(4):543-9.,1111 Elston CW, Ellis IO. Pathological prognostic factors in breast cancer. I. The value of histological grade in breast cancer: experience from a large study with long-term follow-up. Histopathology. 2002;41(3A):154-61..
Quanto à presença de invasão angiolinfática, é sabido que o comprometimento de vasos sanguíneos e linfáticos peritumorais se faz necessário para que a metástase ocorra na maioria dos casos. Nos casos de câncer de mama, estes achados estão diretamente relacionados ao comprometimento de linfonodos axilares e aos piores prognósticos1212 Cao Y, Paner GP, Rajan PB. Sentinel node status and tumor characteristics: a study of 234 invasive breast carcinomas. Arch Pathol Lab Med. 2005;129(1):82-4.
13 Chen YW, Lai YC, Hsu CC, Chuang YW, Hou MF. Value of nodal drainage patterns and tumor location from lymphoscintigraphic mapping in detecting axillary sentinel lymph node status in breast cancer: experience at Kaohsiung Medical University Hospital. Kaohsiung J Med Sci. 2005;21(6):251-7.-1414 Lopes CM, Montemor Netto MR, Mansani FP, Stival RSM, Cassapula MR, Oliveira TFB. Clinical, histomorphological, and therapeutic progmostic factors in patients with triple-negative invasive breast câncer. 2015;51(6):397-406..
Já o status linfonodal ou axilar retrata o comprometimento ou não dos linfonodos axilares por células neoplásicas. É um dos fatores prognósticos mais importantes do carcinoma invasor, visto que pacientes com axilas livres de doença apresentam um melhor prognóstico, tanto para sobrevida global quanto para sobrevida livre de doença. A sobrevida em dez anos está relacionada com a quantidade de linfonodos acometidos1515 Follana P, Barrière J, Chamorey E, Largillier R, Dadone B, Mari V, et al. Prognostic factors in 401 elderly women with metastatic breast cancer. Oncology. 2014;86(3):143-51..
Em virtude da sua indiscutível aplicabilidade clínica e diante dos diferentes desfechos ainda observados na nossa prática clínica, objetivou-se neste estudo verificar a relação das características anatomopatológicas do tumor com o comprometimento metastático axilar por ser este um excelente preditor de agressividade e de prognóstico.
MÉTODOS
Trata-se de estudo transversal baseado na análise histopatológica de peças cirúrgicas de pacientes com câncer de mama do subtipo histológico ductal invasor, que realizaram tratamento cirúrgico por mastectomia ou quadrantectomia e investigação da presença de metástases axilares por biópsia de linfonodo sentinela ou esvaziamento axilar. As pacientes foram tratadas no Serviço de Mastologia da Maternidade Escola Assis Chateaubriand, no período de janeiro 2005 a dezembro de 2014 e a pesquisa realizada no Departamento de Patologia e Medicina Legal - DPML, da Faculdade de Medicina da Universidade Federal do Ceará - UFC, entre fevereiro e maio de 2015.
Foram selecionadas pacientes do sexo feminino, com o diagnóstico histológico confirmado de carcinoma ductal invasor, independente da idade, e que não foram submetidas à quimioterapia neoadjuvante. Foram excluídos os casos que não possuíam material suficiente e em bom estado para processamento e avaliação histológica ou que não preencheram os critérios de seleção.
Foram analisadas as seguintes variáveis: Grau Nuclear (GN), Grau Tubular (GT), Índice Mitótico (IM) e Grau Histológico (GH) por meio do método de Scarf-Bloom-Richardson (SBR), modificado por Elston e Ellis55 Elston CW, Ellis IO. Pathological prognostic factors in breast cancer. I. The value of histological grade in breast cancer: experience from a large study with long-term follow-up. Histopathology. 1991;19(5):403-10., que considera a soma dos escores dos graus tubular, nuclear e índice mitótico (Tabela 1). Também foram estudadas a presença de invasão angiolinfática, metástase para linfonodos axilares e diâmetro do tumor. Os cortes histológicos possuíam 5-µm de espessura e foram processados a partir do tecido tumoral emblocado em parafina, corados em Hematoxilina e Eosina (HE) e observados em microscopia de luz (Microscópio modelo Nikon CX40).
Considerou-se: GH 1- Bem diferenciado (soma de 3 a 5 escores); GH 2- Moderadamente diferenciado (soma de 6 a 7 escores); e GH 3- Pouco diferenciado (soma de 8 a 9 escores).
A invasão angiolinfática (IA) foi constatada por meio de estudo histopatológico e considerada presente quando evidenciadas células tumorais invadindo a luz de vasos sanguíneos e/ou vasos linfáticos peritumorais.
Metástases axilares (Mx) foram constatadas a partir do estudo histopatológico dos linfonodos, fruto das linfadenectomias realizadas em cirurgia. Os casos foram considerados positivos para metástase axilar quando evidenciada a presença de células neoplásicas de tecido mamário infiltrando os linfonodos.
O diâmetro do tumor (DT) foi medido em centímetros a partir da peça enviada para estudo anatomopatológico. Levou-se em consideração para este estudo o maior diâmetro mensurado no tumor primário.
A análise estatística foi feita por meio do software SPSS(r) versão 20.0, utilizando o teste qui-quadrado, com a finalidade de evidenciar a correlação de cada variável anatomopatológica com a presença ou ausência de metástases axilares, considerando p<0,05 como significativamente estatístico.
Este estudo foi aprovado pelo Comitê de Ética em Pesquisa da Pró-Reitoria de Pesquisa da Universidade Federal do Ceará, via Plataforma Brasil, sob o parecer de número 651.657.
RESULTADOS
Foram estudados 220 casos de carcinoma ductal invasor. A média de idade das pacientes foi 56,81 anos ± 13,28. A idade mínima foi 35 e a máxima 93 anos e as pacientes com idade menor ou igual a 50 anos predominaram neste estudo (Figura 1A). O tamanho do tumor variou de 0,13 a 22 cm com média de 2,23cm±2,79 e casos isolados de tumores extensos também foram registrados (Figura 1B).
A) Distribuição de casuística por faixa etária (n=220); B) Distribuição do tamanho do tumor pelo seu maior diâmetro em centímetros, de acordo com o número de casos (n=220).
Ao analisar o grau de diferenciação dos tumores quanto ao grau histológico e suas variáveis, observou-se um predomínio de tumores pouco diferenciados. Os GH3, GT3 e GN3 prevaleceram nesta casuística com n=107 (48,6%), n=160 (72,7%) e n=107 (48,6%), respectivamente. Os índices mitóticos 1, 2 e 3 apresentaram distribuição homogênea neste estudo com n=82 (37,2%), n=68 (31%) e n=70 (31,8%), respectivamente (Tabela 2).
Distribuição das frequências das variáveis anatomopatológicas de acordo com a ocorrência de metástases axilares.
Os tumores foram classificados quanto ao seu maior diâmetro e distribuídos em dois grupos: menor ou igual a 2cm e maiores do que 2cm. Evidenciou-se predominância de tumores ≤2,0cm (n=142; 65,5%). A presença de comprometimento de vasos sanguíneos e/ou linfáticos peritumorais esteve presente na maioria dos casos estudados, sendo representada por 65% da amostra (n=144) (Tabela 2).
Ao relacionar os graus histológicos e suas variáveis com a presença de metástases axilares, observou-se que as variáveis que prevaleceram nos casos com doença metastática foram as que denotavam menor diferenciação tecidual: GH3, GT3 e GN3. Entretanto, ao analisar a relação com a ocorrência de metástases axilares, não foi observada significância estatística com p=0,07; p=0,22 e p=0,21, respectivamente (Figuras 2A, 2B e 3A).
Distribuição agrupada de acordo com o comprometimento metastático dos linfonodos axilares (n=220). A) Grau histológico; B) Grau tubular.
Distribuição agrupada de acordo com o comprometimento metastático dos linfonodos axilares (n=220). A) Grau nuclear; B) Índice mitótico.
Quando analisado o número de mitoses por campo microscópico, observou-se que os índices mitóticos mais elevados estabeleceram relação estatisticamente significante (p=0,03) com a o ocorrência de metástases axilares (Figura 3B).
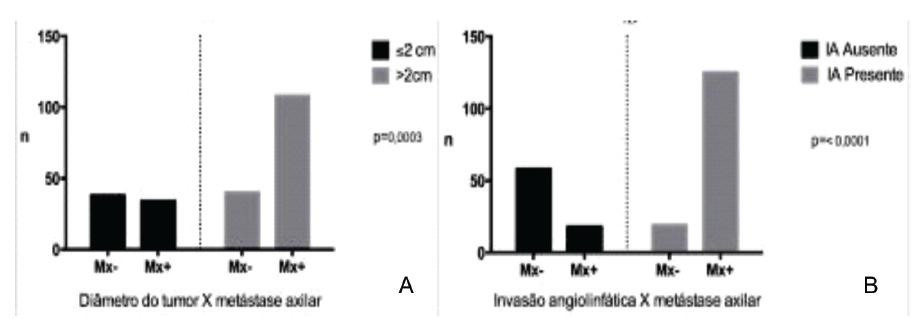
O diâmetro do tumor e a invasão angiolinfática também estiveram correlacionados estatisticamente com o comprometimento axilar no presente estudo. O grupo de casos que apresentaram tumores >2,0cm em seu maior diâmetro e os casos em que a invasão angiolinfática se mostrou presente apresentaram mais metástases axilares com valor de p=0,0003 e p<0,0001, respectivamente (Figura 4).
Distribuição agrupada de acordo com o comprometimento metastático dos linfonodos axilares (n=220). A) Diâmetro do tumor; B) Invasão angiolinfática.
DISCUSSÃO
O câncer de mama apresenta diversos desfechos a despeito dos tratamentos empregados, e sabe-se que a presença de metástases axilares é um forte indicador de pior prognóstico1515 Follana P, Barrière J, Chamorey E, Largillier R, Dadone B, Mari V, et al. Prognostic factors in 401 elderly women with metastatic breast cancer. Oncology. 2014;86(3):143-51.. Sendo assim, é importante para a prática clínica conhecer melhor as características tumorais que possam predizer a agressividade e o comprometimento axilar. Os aspectos morfológicos possuem relação direta com a evolução dos tumores e, neste contexto, o principal determinante é o grau de diferenciação celular55 Elston CW, Ellis IO. Pathological prognostic factors in breast cancer. I. The value of histological grade in breast cancer: experience from a large study with long-term follow-up. Histopathology. 1991;19(5):403-10.,1616 Fisher ER, Redmond C, Fisher B. Histologic grading of breast cancer. Pathol Annu. 1980;15(Pt 1):239-51.,1717 Arihiro K. Pathological approach to evolving prognostic and predictive factors of breast cancer. Breast Cancer. 2004;11(4):343-9..
Hammond et al.1818 Hammond ME, Fitzgibbons PL, Compton CC, Grignon DJ, Page DL, Fielding LP, et al. College of American Pathologists Conference XXXV: solid tumor prognostic factors-which, how and so what? Summary document and recommendations for implementation. Cancer Committee and Conference Participants. Arch Pathol Lab Med. 2000;124(7):958-65. e Fitzgibbons et al.1919 Fitzgibbons PL, Page DL, Weaver D, Thor AD, Allred DC, Clark GM, et al. Prognostic factors in breast cancer. College of American Pathologists Consensus Statement 1999. Arch Pathol Lab Med. 2000;124(7):966-78. consideraram o GH como característica morfológica de primeira escolha para predizer prognóstico em casos de câncer de mama. Leong et al.2020 Leong AC, Hanby AM, Potts HW, Tan DS, Skilton D, Ryder K, et al. Cell cycle proteins do not predict outcome in grade I infiltrating ductal carcinoma of the breast. Int J Cancer. 2000;89(1):26-31. evidenciaram o GH como bom preditor de prognóstico, entretanto, afirmam que tumores de baixo grau também podem apresentar desfechos desfavoráveis com presença de metástases axilares em casos com longo tempo de sobrevida.
Entretanto, no estudo de Younes et al.2121 Younes M, Laucirica R. Lack of prognostic significance of histological grade in node-negative invasive breast carcinoma. Clin Cancer Res. 1997;3(4):601-4. em casos de câncer de mama sem comprometimento axilar, não foi possível estabelecer relação do GH com o prognóstico destes pacientes. Lopes et al.2222 Lopes LAF, Ferraro O, Linhares JJ, Lopes RGC, Baracat FF. Valor prognóstico do grau histológico (GH), grau nuclear (GN) e índice mitótico (IM) para pacientes com carcinoma da mama estádios II e III com linfonodos axilares comprometidos. Rev bras cancerol. 2006;52(3):245-51., ao analisarem a relação entre GH e a recidiva à distância em cinco anos também não encontraram significância estatística. Ladekarl2323 Ladekarl M. Objective malignancy grading: a review emphasizing unbiased stereology applied to breast tumors. APMIS Suppl. 1998;79:1-34. considera que existem falhas na reprodutibilidade do GH que comprometem a sua aplicabilidade clínica como fator prognóstico. Neste estudo, também não foi possível estabelecer correlação significativa do GH com o comprometimento axilar.
Não foi evidenciada neste estudo relação significante do GN com a ocorrência de metástases axilares quando considerado isoladamente. Este achado está de acordo com os de Lopes et al.2222 Lopes LAF, Ferraro O, Linhares JJ, Lopes RGC, Baracat FF. Valor prognóstico do grau histológico (GH), grau nuclear (GN) e índice mitótico (IM) para pacientes com carcinoma da mama estádios II e III com linfonodos axilares comprometidos. Rev bras cancerol. 2006;52(3):245-51. que, ao estudarem a relação do GN com a recidiva metastática em cinco anos, não evidenciaram correlação estatística. Já em análise feita por Martinez-Arribas et al.2424 Martínez-Arribas F, Martín-Garabato E, Lafuente P, Tejerina A, Lucas R, Sánchez J, et al. Proliferation measurement in breast cancer by two different methods. Anticancer Res. 2006;26(1A):199-202. foi evidenciada relação direta do GN3 com pior prognóstico quando associados à parâmetros imuno-histoquímicos como ausência de receptores hormonais e Cerb-B2 e Ki67 elevados.
O IM é uma variável do grau histológico que é estabelecido pela contagem do número de mitoses por campo de grande aumento. Lopes et al.2222 Lopes LAF, Ferraro O, Linhares JJ, Lopes RGC, Baracat FF. Valor prognóstico do grau histológico (GH), grau nuclear (GN) e índice mitótico (IM) para pacientes com carcinoma da mama estádios II e III com linfonodos axilares comprometidos. Rev bras cancerol. 2006;52(3):245-51. mostraram que a contagem mitótica maior do que dez por campo associou-se com a presença de metástases axilares e com a recidiva à distância em cinco anos. No estudo de Medri et al.2525 Medri L, Volpi A, Nanni O, Vecci AM, Mangia A, Schittulli F, et al. Prognostic relevance of mitotic activity in patients with node-negative breast cancer. Mod Pathol. 2003;16(11):1067-75., o numero elevado de mitoses se relacionou com maior probabilidade de metástases à distância em casos de câncer de mama com axila previamente negativa.
Caly et al.2626 Caly M, Genin P, Ghuzlan AA, Elie C, Fréneaux P, Klijanienko J, et al. Analysis of correlation between mitotic index, MIB1 score and S-phase fraction as proliferation markers in invasive breast carcinoma. Methodological aspects and prognostic value in a series of 257 cases. Anticancer Res. 2004;24(5B):3283-8., Baak et al.2727 Baak JP. The relative prognostic significance of nucleolar morphometry in invasive ductal breast cancer. Histopathology. 1985;9(4):437-44. e van Diest et al.2828 van Diest PJ, Baak JP, Matze-Cok P, Wisse-Brekelmans EC, van Galen CM, Kurver PH, et al. Reproducibility of mitosis counting in 2,469 breast cancer specimens: results from the Multicenter Morphometric Mammary Carcinoma Project. Hum Pathol. 1992;23(6):603-7., analisaram o IM como fator prognóstico e o consideraram tão eficaz quanto o GH, tamanho do tumor e GN em casos de câncer de mama. Em nossa casuística, os resultados concordam com a literatura aqui apresentada, visto que tumores com IM elevados se relacionaram estatisticamente com o comprometimento metastático dos linfonodos axilares.
Barbosa et al.2929 Barbosa EM, Francisco AARF, Araujo Neto JT, Alves EMF, Tavares MGM, Góes JCS. Fatores clínico-patológicos de predição do acometimento axilar em pacientes com metástases de câncer de mama no linfonodo sentinela. Rev Bras Ginecol Obstet. 2010;32(3):144-9. observaram que o tamanho do tumor apresenta uma correlação significativa com o envolvimento dos linfonodos axilares. Em meta-análise envolvendo 11 estudos3030 Degnim AC, Griffith KA, Sabel MS, Hayes DF, Cimmino VM, Diehl KM, et al. Clinicopathologic features of metastasis in nonsentinel lymph nodes of breast carcinoma patients. Cancer. 2003;98(11):2307-15., concluiu-se que o tamanho do tumor >2cm e a invasão angiolinfática indiscutivelmente aumentam a probabilidade de comprometimento de linfonodos axilares. Os dados da literatura aqui expostos corroboram os resultados de nossa casuística que demonstrou que a IA presente se relacionou significativamente com as metástases axilares e com o diâmetro do tumor >2 cm.
Os índices mitóticos elevados, os tumores com diâmetro >2,0cm e a presença de invasão angiolinfática apresentaram isoladamente relação com a ocorrência de metástases axilares nos casos estudados e devem, portanto, continuar fazendo parte da avaliação inicial do câncer de mama e direcionando condutas a despeito das classificações moleculares e genéticas atuais.
REFERENCES
-
1Ban KA, Godellas CV. Epidemiology of breast cancer. Surg Oncol Clin North Am. 2014;23(3):409-22.
-
2Vich P, Brusint B, Alvarez-Hernández C, Cuadrado-Rouco C, Diaz-García N, Redondo-Margüello E. Update of breast cancer in primary care (I/V). Semergen. 2014;40(6):326-33.
-
3Shah R, Rosso K, Nathanson SD. Pathogenesis, prevention, diagnosis and treatment of breast cancer. World J Clin Oncol. 2014;5(3):283-98.
-
4Aquino RGF, Pinheiro LGP, Ferreira MVP, Cavalcante DIM, Oliveira ALS, Gomes NN, et al. Ductal carcinoma of the breast: morphological aspects according to the age. J Bras Patol Med Lab. 2015;51(4):252-7.
-
5Elston CW, Ellis IO. Pathological prognostic factors in breast cancer. I. The value of histological grade in breast cancer: experience from a large study with long-term follow-up. Histopathology. 1991;19(5):403-10.
-
6Zhang R, Chen HJ, Wei B, Zhang HY, Pang ZG, Zhu H, Zhang Z, et al. Reproducibility of the Nottingham modification of the Scarff-Bloom-Richardson histological grading system and the complementary value of Ki-67 to this system. Chin Med J (Engl). 2010;123(15):1976-82.
-
7Rakha EA, Reis-Filho JS, Baehner F, Dabbs DJ, Decker T, Eusebi V, et al. Breast cancer prognostic classification in the molecular era: the role of histological grade. Breast Cancer Res. 2010;12(4): 207.
-
8Blamey RW, Hornmark-Stenstam B, Ball G, Blichert-Toft M, Cataliotti L, Fourquet A, et al. ONCOPOOL - a European database for 16,944 cases of breast cancer. Eur J Cancer. 2010;46(1):56-71.
-
9Rakha EA, El-Sayed ME, Lee AH, Elston CW, Grainge MJ, Hodi Z, et al. Prognostic significance of Nottingham histologic grade in invasive breast carcinoma. J Clin Oncol. 2008;26(19):3153-8.
-
10Nikolic-Vukosavljevic D, Kanjer K, Markicevic M, Todorovic-Rakovic N, Vukotic D, Neskovic-Konstantinovic Z. Natural course of node-negative breast cancer: high risk-related subgroups. J Exp Clin Cancer Res. 2003;22(4):543-9.
-
11Elston CW, Ellis IO. Pathological prognostic factors in breast cancer. I. The value of histological grade in breast cancer: experience from a large study with long-term follow-up. Histopathology. 2002;41(3A):154-61.
-
12Cao Y, Paner GP, Rajan PB. Sentinel node status and tumor characteristics: a study of 234 invasive breast carcinomas. Arch Pathol Lab Med. 2005;129(1):82-4.
-
13Chen YW, Lai YC, Hsu CC, Chuang YW, Hou MF. Value of nodal drainage patterns and tumor location from lymphoscintigraphic mapping in detecting axillary sentinel lymph node status in breast cancer: experience at Kaohsiung Medical University Hospital. Kaohsiung J Med Sci. 2005;21(6):251-7.
-
14Lopes CM, Montemor Netto MR, Mansani FP, Stival RSM, Cassapula MR, Oliveira TFB. Clinical, histomorphological, and therapeutic progmostic factors in patients with triple-negative invasive breast câncer. 2015;51(6):397-406.
-
15Follana P, Barrière J, Chamorey E, Largillier R, Dadone B, Mari V, et al. Prognostic factors in 401 elderly women with metastatic breast cancer. Oncology. 2014;86(3):143-51.
-
16Fisher ER, Redmond C, Fisher B. Histologic grading of breast cancer. Pathol Annu. 1980;15(Pt 1):239-51.
-
17Arihiro K. Pathological approach to evolving prognostic and predictive factors of breast cancer. Breast Cancer. 2004;11(4):343-9.
-
18Hammond ME, Fitzgibbons PL, Compton CC, Grignon DJ, Page DL, Fielding LP, et al. College of American Pathologists Conference XXXV: solid tumor prognostic factors-which, how and so what? Summary document and recommendations for implementation. Cancer Committee and Conference Participants. Arch Pathol Lab Med. 2000;124(7):958-65.
-
19Fitzgibbons PL, Page DL, Weaver D, Thor AD, Allred DC, Clark GM, et al. Prognostic factors in breast cancer. College of American Pathologists Consensus Statement 1999. Arch Pathol Lab Med. 2000;124(7):966-78.
-
20Leong AC, Hanby AM, Potts HW, Tan DS, Skilton D, Ryder K, et al. Cell cycle proteins do not predict outcome in grade I infiltrating ductal carcinoma of the breast. Int J Cancer. 2000;89(1):26-31.
-
21Younes M, Laucirica R. Lack of prognostic significance of histological grade in node-negative invasive breast carcinoma. Clin Cancer Res. 1997;3(4):601-4.
-
22Lopes LAF, Ferraro O, Linhares JJ, Lopes RGC, Baracat FF. Valor prognóstico do grau histológico (GH), grau nuclear (GN) e índice mitótico (IM) para pacientes com carcinoma da mama estádios II e III com linfonodos axilares comprometidos. Rev bras cancerol. 2006;52(3):245-51.
-
23Ladekarl M. Objective malignancy grading: a review emphasizing unbiased stereology applied to breast tumors. APMIS Suppl. 1998;79:1-34.
-
24Martínez-Arribas F, Martín-Garabato E, Lafuente P, Tejerina A, Lucas R, Sánchez J, et al. Proliferation measurement in breast cancer by two different methods. Anticancer Res. 2006;26(1A):199-202.
-
25Medri L, Volpi A, Nanni O, Vecci AM, Mangia A, Schittulli F, et al. Prognostic relevance of mitotic activity in patients with node-negative breast cancer. Mod Pathol. 2003;16(11):1067-75.
-
26Caly M, Genin P, Ghuzlan AA, Elie C, Fréneaux P, Klijanienko J, et al. Analysis of correlation between mitotic index, MIB1 score and S-phase fraction as proliferation markers in invasive breast carcinoma. Methodological aspects and prognostic value in a series of 257 cases. Anticancer Res. 2004;24(5B):3283-8.
-
27Baak JP. The relative prognostic significance of nucleolar morphometry in invasive ductal breast cancer. Histopathology. 1985;9(4):437-44.
-
28van Diest PJ, Baak JP, Matze-Cok P, Wisse-Brekelmans EC, van Galen CM, Kurver PH, et al. Reproducibility of mitosis counting in 2,469 breast cancer specimens: results from the Multicenter Morphometric Mammary Carcinoma Project. Hum Pathol. 1992;23(6):603-7.
-
29Barbosa EM, Francisco AARF, Araujo Neto JT, Alves EMF, Tavares MGM, Góes JCS. Fatores clínico-patológicos de predição do acometimento axilar em pacientes com metástases de câncer de mama no linfonodo sentinela. Rev Bras Ginecol Obstet. 2010;32(3):144-9.
-
30Degnim AC, Griffith KA, Sabel MS, Hayes DF, Cimmino VM, Diehl KM, et al. Clinicopathologic features of metastasis in nonsentinel lymph nodes of breast carcinoma patients. Cancer. 2003;98(11):2307-15.
-
Fonte de financiamento:
Coordenação de Aperfeiçoamento de Pessoal de Nível Superior - CAPES.
Datas de Publicação
-
Publicação nesta coleção
Mar-Apr 2017
Histórico
-
Recebido
13 Set 2016 -
Aceito
11 Out 2016